Медицинские манипуляции при инфекционных заболеваниях
- возьмите бланк экстренного извещения ф 58 у и заполните по графам: диагноз, ФИО пациента, адрес, место работы, дата заболевания, дата обращения, дата последнего посещения места работы, место и дата госпитализации, если отравление – где и чем произошло отравление, дата и час первичное сигнализации о заболевании в ЦГСЭК (по телефону), дата и час отсылки извещения, фамилия сообщившего и пославшего извещения.
- заполните графы в журнале экстренных извещений.
- в течение 2 часов экстренное извещение медицинским работникам должно быть доставлено в ЦГСЭН.
- Взятие крови для бактериологического исследования.
- подготовка необходимого оснащения (флакон с желчным бульоном, шприц, емкость для использованного материала, спиртовка, спички).Кровь берется в процедурном кабинете двумя медицинскими работниками.
- перед забором крови зажечь спиртовку
- взять кровь из вены шприцем в количестве 5 мл. ( соотношение крови к среде 1 : 10 )
- обжечь иглу над спиртовкой и открыв флакон обжечь края флакона.
- вылить кровь из шприца медленно по стеночки во флакон, одна медицинская сестра проводит предстерилизационную обработку шприца.
- обжечь вновь кроя флакона и пробку и закрыть флакон
- снять перчатки, маску, очки, вымыть и высушить руки
- заполнить бланк направления в лабораторию, заполнить журнал бактериологического исследования крови, достать флакон в бактериологическую лабораторию
- Взятия крови из вены для серологического и биохимического исследования
- подготовка необходимого оснащения (чистая сухая пробирка с завинчивающейся крышкой, шприц, емкость для использованного материала, стеклограф)
- кровь берется из вены шприцем в количестве 5 мл., медленно
- вылить кровь в пробирку медленно по стеночке
- снять перчатки, маску, очки, вымыть и высушить руки
- заполнить бланк направление в лабораторию
- заполнить журнал серологических исследований
- написать на пробирке номер, соответствующий номеру в направлении
- доставить анализ в лабораторию через 2 часа после забора крови
- в лаборатории кровь центрифугируется
- Взятия мазка из зева, носа для бактериологического исследования
- подготовьте необходимое оснащение (стерильные пробирки с ватными тампонами емкость для использованного материала шпатель, штатив, контейнер, стеклограф)
- подвести пациента к источнику света
- извлечь тампон из пробирки (пробирка остается в штативе)
- взять шпатель в другую руку, попросить пациента запрокинуть голову и открыть рот, надавить шпателем на корень языка
- не касаясь тампоном слизистой оболочки рта и языка, провести тампоном по душкам и небным миндалинам (при налетах на границе измененной и неизмененной ткани миндалин)
- извлечь тампон из полости рта, положить шпатель в специальную емкость, ввести тампон в пробирку, не касаясь наружной поверхности
- извлечь тампон из другой пробирки (пробирки в штативе)
- свободной рукой приподнять кончик носа пациента, другой рукой ввести тампон в глубь левой, затем правой в полости носа
- извлечь тампон из носа и ввести его в пробирку, не касаясь ее наружной поверхности
- снять перчатки, маску, вымыть и высушить руки
- заполнить бланки для направления пробы в лабораторию, записать в журнале, написать на пробирке номер, соответствующий номеру в направлении, доставить пробу в лабораторию в контейнере в течение 2 часов
- Изоляция источника инфекции (изолирующий сестринский процесс)
- I Если источником инфекции является больной человек, то его необходимо госпитализировать, чтобы прервать цель эпидемического процесса
- на каждый случай инфекционного заболевания подается экстренное извещение ф 58 у в ЦРСЭН
- больной поступает в приемный покой инфекционного отделения, где на него заводится первичная документация: медицинская карта стационарного больного ф № 003/у, статистическая карта выбывшего из стационара ф № 006/у, измеряется температура тела, проводится первичная санитарная обработка
- больной размещается в бокс на основе паточно пропускной системы
- также источник инфекции модно изолировать на дому в отдельной комнате или оградив кровать ширмой
- II если источником инфекции является носитель, то необходимо его санировать в амбулаторных условиях, объяснив принципы текущей дезинфекции (экстренное извещение ф 58/у также подается в ЦГСЭН)
- Обработка горшков, суден, выделений пациента.
- после испражнения больного в горшок или судно выделения его дезинфицируются хлорной известью (200 гр. на 1 л. выделений) экспозиция 1 час.
- обеззараженные выделения выливаются в канализационную сеть
- обеззараживание суден и горшков дезсредствами (3% раствор хлорамина, экспозиция 1 час).
- ополаскивание под горячей проточной водой при t не ниже 65ºС
- просушивание на специальных полках
- Подготовка больного к ректороскопии. Помощь врачу во время проведения
Манипуляции.
- За 1 день до исследования исключить грубую пищу, содержащую клетчатку (овощи, фрукты), черный хлеб, молоко и сделать две очистительные клизмы.
- Проинформировать пациента, что интимные участки во время исследования будут прикрыты
- Исследование проводится утром натощак
- За 2 часа до исследования поставить пациенту очистительную клизму.
- Непосредственно перед исследованием предложить пациенту опорожнить мочевой пузырь (если у пациента запор, дополнительно поставьте очистительную клизму вечером накануне исследования).
- Между подготовкой кишечника и исследованием должен быть перерыв не меньше 2 часов.
- Проводите пациента в эндоскопический кабинет.
- Пациенту объяснить положение в коленно-локтевой позе.
- Средний медицинский работник перед манипуляцией должен обработать ректороманископ, подготовить вазелин, перчатки, емкость для использованного материала, пробирку с петлей для забора анализа.
[youtube.player]
 |
Всемирная организация здравоохранения обнародовала очередной ежегодный доклад, в котором основной акцент сделан на новых заболев.


Под 1203 г. Новгородская первая летопись упоминает эпизоотию в Новгороде: «Том же лете, по грехом нашим, измроша кони Новегороде.

Историю эпидемий четырнадцатого века открыла пандемия, сочетавшаяся с эпизоотией и вызвавшая голод, во всей русской земле, в 130.
 |
В настоящее время широко применяются 4 способа диагностики вирусных инфекций: 1) выделение вируса в культуре клеток (наиболее.

В немалой степени успеху полимеразной цепной реакции (ПЦР) способствовало появление на медицинском рынке высокотехнологичных ком.

При любой болезни очень важна ранняя диагностика, так как своевременное лечение всегда дает лучшие результаты. При инфекционных .

Люмбальная пункция и исследование цереброспинальной жидкости Люмбальная пункция проводится главным образом с целью получения .
| Designed by: |
| Joomla Templates |

Большинство приводимых ниже медицинских манипуляций может быть осуществлено только в стационарных условиях, так как для этого требуются специально оборудованные помещения, специальные инструменты и строго соблюдаемый санитарно-эпидемиологический режим. Конечно, выполнение большинства манипуляций довольно сложно и требует высокой врачебной квалификации, но очень часто именно от них зависят жизнь и здоровье больного. Например, при различных шоковых состояниях требуется немедленный доступ к центральной вене (бедренной, подключичной и др.) для проведения инфузионной терапии, так как периферические вены находятся в спавшемся состоянии. Для этого необходима катетеризация центральных вен. Жизнь и здоровье больного часто могут зависеть от своевременности проведения спинномозговой пункции при менингитах и энцефалитах. Эти манипуляции делаются только в больнице. Амбулаторно и на дому, может проводиться только консервативная терапия в виде приема лекарственных средств через рот и реже — внутривенных и внутримышечных инъекций. Несвоевременная госпитализация может грозить серьезными последствиями, вплоть до летального исхода!
Пункция плевральная. Задачами плевральной пункции являются удаление из плевральной полости с целью диагностики и лечения различных жидкостей (крови, гноя или выпота), воздуха при пневмотораксе или введение в лечебных целях лекарственных препаратов и специального газа для сдавления легкого при операциях.
Для пункции используют специальные длинные иглы (8—10 см), шприцы емкостью 5 и 20 мл, короткие тонкие иглы для проведения местного обезболивания; эластические пластиковые трубки для соединения с иглой, зажимы для пережатия трубок и аппарат для отсасывания жидкости.
Пункцию проводят в манипуляционной или перевязочной. За 20—30 мин до пункции подкожно вводят раствор промедола. Предварительно простукиванием и по рентгенологическому снимку определяют верхнюю и нижнюю границы жидкости.
Проводят манипуляцию при сидячем положении больного. Плевральные пункции обычно делают в VII или VIII межреберье по заднеподмышечной линии.
После прокола к трубке, надетой на иглу, подсоединяют шприц, которым и отсасывают плевральную жидкость, или используют электроотсос. После удаления жидкости в плевральную полость иногда вводят лекарство.
Из возможных осложнений можно выделить прокол ткани легкого, повреждение межреберного нервного пучка и прокол брюшной полости.
Пункция перикарда. Задачами при пункции перикарда являются удаление жидкости (выпота или крови) из полости перикарда (пространство между самим сердцем и внутренней поверхностью сердечной сумки) с лечебной и диагностической целью и введение в полость необходимых лекарств.
Для этой манипуляции используются игла длиной не менее 15 см, шприц емкостью от 10 до 20 мл, иглы для проведения местного обезболивания.
За 20—30 мин до пункции больному подкожно вводятся раствор промедола и раствор атропина.
Манипуляция проводится натощак, под местным обезболиванием, в манипуляционной или операционной. Пункцию больному проводят в положении сидя или лежа на кровати с поднятым подголовником.
Пункцию перикарда могут проводить через диафрагму или через грудную стенку около грудины. В первом случае прокол делают в подложечной области, а во втором — около края грудины, слева в IV—VI и справа в IV—V межреберьях. Первый метод более безопасен. После удаления жидкости углу извлекают, ранку обрабатывают.
Среди осложнений следует отметить повреждение плевры и легкого, повреждение сердечной мышцы, прокол камер сердца.
Пункция брюшной полости. Целью этой пункции является удаление жидкости из брюшной полости, которая может там накопиться в результате некоторых заболеваний (например, при печеночной недостаточности, перитонитах). Другой целью является введение в брюшную полость специального газа (при фиброгастроскопии) или лекарств.
Используются троакар, состоящий из цилиндра (канюли), внутри которого находится заостренный на одном конце металлический стержень, скальпель, иглы и шприц для местного обезболивания, широкое полотенце или простыня.
Перед пункцией обязательно освобождают мочевой пузырь, чтобы его не ранить. Утром для освобождения кишечника ставят клизму. За полчаса до пункции больному подкожно вводится раствор промедола и атропина.
Пункцию обычно делают по средней линии живота на середине расстояния от пупка до лобка. В месте пункции делают местное обезболивание новокаином. Потом кожу прокалывают троакаром со стилетом. После попадания в брюшную полость из троакара извлекают стержень. Выливающаяся через троакар жидкость собирается в таз или ведро. После излития жидкости живот стягивают полотенцем или простыней.
Закончив манипуляцию, троакар удаляют. Место прокола обрабатывают антисептическими растворами и заклеивают стерильной наклейкой.
При проведении пункции могут инфицироваться место прокола, повреждаться сосуды брюшной стенки и внутрибрюшные органы.
Пункция и катетеризация подключичной вены. Пункцию и катетеризацию подключичной вены обычно проводят реаниматолог, хирург или специально обученный терапевт.
Катетеризация подключичной вены производится при недоступности периферических вен, продолжительных операциях с большой кровопотерей, необходимости в длительной инфузионной терапии, для проведения парентерального (путем введения в вену питательных растворов) питания, при подключении больного к аппарату искусственной почки.
Для выполнения манипуляции используются специальная длинная игла, шприц с физиологическим раствором, пластиковый катетер с проводником-леской, шовный материал и лейкопластырь.
Прокол производится в правой или левой подключичной области. Когда из иглы показалась кровь, через иглу вводится проводник, игла извлекается, а по проводнику в вену вводится катетер, который подшивается к коже или фиксируется лейкопластырем. У взрослых катетеризация производится под местным обезболиванием, а у детей раннего возраста — под наркозом.
Средняя длительность нахождения катетера в подключичной вене составляет 5—10 дней. При более длительном пребывании катетера в вене могут развиться инфекционные осложнения.
Люмбальная (спинномозговая) пункция. Манипуляция может быть диагностической (для подтверждения или исключения таких заболеваний, как менингит или кровоизлияние в мозг) и лечебной (для уменьшения внутричерепного давления или введения в спинномозговой канал лекарственных средств).
Для этой манипуляции используются специальные иглы с мандреном (это стержень, вставляемый в просвет иглы), причем длина иглы зависит от возраста больного, набор пробирок для анализов, тампон, спирт.
Пункцию могут выполнять только врач-инфекционист, невропатолог или анестезиолог-реаниматолог. Манипуляция выполняется под местным обезболиванием новокаином.
Больного укладывают на бок с сильно согнутой спиной и на уровне позвоночного столба, где уже кончается спинной мозг (в поясничном отделе), между позвонками производится прокол. После взятия спинномозговой жидкости на анализ в иглу иногда вводят лекарство или воздух (в зависимости от заболевания), после чего иглу извлекают. Больной после этого должен 2 ч лежать на животе.
Из возможных осложнений можно отметить травмирование мелких кровеносных сосудов или повреждение нервных корешков (что бывает крайне редко).
Пробы для диагностики лекарственной аллергии
Для распознавания аллергических реакций на лекарства проводят кожные и провокационные тесты. Эти манипуляции должны обязательно проводиться в больнице, чтобы в случае развития сильной аллергической реакции могла быть оказана своевременная помощь.
Кожные пробы — это метод выявления конкретного вещества, вызывающего аллергическую реакцию, при помощи введения в кожу аллергена и последующей оценки развивающегося при этом отека или воспаления. Кожные пробы делят на качественные и количественные.
Качественные кожные пробы позволяют выяснить, есть или нет у больного аллергия к конкретному веществу.
Количественные пробы ставятся для выявления степени выраженности аллергической реакции организма.
При аппликационных кожных пробах раствором лекарства смачивают кусочек бинта и прикладывают его к коже. Результат оценивают через 20 мин, 5—6 ч и 1—2 суток.
При скарификационных кожных пробах на кожу наносят в виде капель различные вещества и концом иглы слегка царапают кожу. Результат определяют через 15—20 мин.
При внутрикожных пробах вероятный аллерген вводится внутрикожно.
Провокационные тесты также используются для выявления вещества-аллергена и степени выраженности реакции. Эти тесты более опасны и применяются редко.
Подъязычный тест: каплю раствора лекарства капают под язык больного и оценивают реакцию через 5—15 мин. При положительной пробе отекает слизистая, появляются кожный зуд, крапивница.
Назальный тест: лекарственное вещество в большом разведении капают в одну ноздрю (1—2 капли). При положительном тесте появляются чиханье, зуд в носу.
Ингаляционный тест: в данном случае вещество вдыхается через ингалятор. Результат записывают в виде специального графика — спирограммы.
Подкожные и внутримышечные инъекции
Инъекции (уколы) применяются для того, чтобы обеспечить быстрый лечебный эффект вводимых медикаментозных средств.
Инъекции противопоказаны при сильной отечности тканей, при непереносимости лекарства. Нельзя подкожно и внутримышечно вводить вещества, которые вызывают омертвение или сильное раздражение тканей (например, кальция хлорид, магния сульфат и др.).
Для этих процедур нужны стерильный стол, одноразовые шприцы объемом от 1 до 10 мл. Для подкожных введений используются иглы длиной 4—6 мм, для внутримышечных — 6—8 см. Кроме того, нужны пинцеты, стерильные ватные шарики, стерильный лоток, спирт.
Подкожные уколы обычно делают в область наружной поверхности плеча, бедра, в подлопаточное пространство и в область живота.
Внутримышечные инъекции делают в верхненаружный квадрант ягодичной мышцы или в плечо.
Из осложнений чаще можно назвать абсцесс в области укола, повреждение нерва или надкостницы.
Внутривенное введение лекарственных веществ
Внутривенное струйное введение лекарственных веществ. Применяется для обеспечения быстрого лечебного эффекта от медикамента и для введения лекарств, которые нельзя вводить подкожно и внутримышечно. Внутривенно нельзя вводить масляные растворы и нерастворимые вещества.
Для этой манипуляции используются одноразовые шприцы объемом 10—20 мл, стерильные ватные шарики, резиновый жгут.
Внутривенные инъекции обычно делают в вены, расположенные в локтевом сгибе, на кисти, близ голеностопного сустава. У детей иногда используют поверхностные вены головы. Лекарственное вещество вводят медленно.
Из осложнений можно отметить попадание воздуха в вену, омертвение тканей, воспаление вены, подтекание крови под кожу с образованием гематомы.
Капельное внутривенное введение лекарственных растворов. Применяется при кровопотерях, для снятия выраженной интоксикации при различных заболеваниях, при лечении шока, обезвоживании, ожогах, отеке легких, гнойных процессах, сепсисе, отравлениях, а также при необходимости очень медленного внутривенного введения лекарств.
Для манипуляции необходимы стерильно закупоренный флакон с лечебным раствором, одноразовая пластиковая система, стойка для флакона, тампон, спирт, лейкопластырь.
В стерильных условиях систему подключают к флакону, заполняют ее. Иглу опускают вниз, а кончик ее поднимают вверх, удаляя таким образом весь воздух. Затем иглу на конце системы вводят в вену, как при внутривенных инъекциях, и фиксируют ее пластырем к коже. Регулируя колесико системы, добиваются нужной скорости введения раствора по числу капель в минуту.
В последнее время кровопускание используется редко. Но иногда только кровопускание может значительно улучшить состояние больного.
Кровопускание может быть использовано при отеке легких, гипертоническом кризе и при повышении давления в сосудах легких. Оно не применяется при кровопотере, травматическом шоке, желтухах и малокровии.
Для манипуляции используются иглы для внутривенных инъекций, резиновый жгут, емкость с делениями (для крови), стерильные тампоны.
При прокалывании вены жгут не снимают и дают крови свободно вытекать в сосуд. Обычно удаляют 200—400 мл крови (в зависимости от показаний).
Постановка медицинских пиявок (гирудотерапия)
Хотя в настоящее время и существуют мощные современные сердечные и снижающие давление средства, в комплексном лечении ряда заболеваний имеет большое значение лечение медицинскими пиявками. Кроме того, благодаря хорошей эффективности такого лечения гирудодотерапия применяется привсе большем количестве заболеваний — при упорной боли в области сердца, гипертонической болезни, тромбофлебитах, закупорке тромбами мозговых сосудов, при приходящих нарушениях мозгового кровообращения и при глаукоме.
Для этого метода лечения используются пиявки, стерильный лоток, пинцет, пробирки, раствор глюкозы, перекись водорода и подсоленная вода.
Нужное количество пиявок предварительно помещают в банку с очищенной водопроводной водой. Больной ложится в постель или остается в сидячем положении, что зависит от места постановки пиявок. Кожу тщательно обрабатывают спиртом или теплой водой, вытирают, а потом смачивают раствором глюкозы.
Пиявку кладут в пробирку, которую прикладывают к выбранному участку кожи, и ждут, чтобы пиявка присосалась. Затем пробирку удаляют.
Пиявки удерживают на коже у больного в течение 0,5—1 ч. Насосавшись крови, пиявки сами отваливаются от места укуса.
На место укусов накладывается сухая стерильная повязка с большим количеством ваты. По прошествии суток повязку снимают.
Из осложнений отмечаются кровоточивость из ранок и зуд в местах укусов.
Энтеральным питанием называется введение пищи в желудок как естественным путем (при помощи глотания), так и искусственным, для чего используются специальные желудочные зонды, гастростома (введение трубки в желудок непосредственно через разрез в брюшной стенке). Такое питание полностью удовлетворяет потребности организма в пище у больных, которые по различным причинам находятся в критическом состоянии.
Потребности организма в пище при экстремальных ситуациях рассчитывают по специальным таблицам.
Энтеральное питание не только удовлетворяет энергетические потребности организма, но и обеспечивает его белками, углеводами, жирами, солями, витаминами и соединениями, стимулирующими рефлекторное восприятие пищи.
В большинстве случаев для энтерального питания используется обычная свежеприготовленная пища (чай, бульоны, соки, яблоки, кефир, творог, каши и т.д.). Большое значение придается яйцам и сухому молоку, которые дают необходимое количество калорий. Но при зондовом питании только с их помощью не удается обеспечить все потребности организма. Сейчас используются специальные препараты для питания (энпиты), такие как комплан, меритен и др. Кроме того, разработаны особые энпиты для тяжелобольных, получающих зондовое питание.
Зондовое кормление используют у больных в бессознательном состоянии, когда у них отсутствует глотательный рефлекс, и при полном отсутствии аппетита.
Обычные продукты или энпиты предварительно разводят водой с сахаром, затем смесь подогревают до 40
[youtube.player]Производственная деятельность медицинского персонала, независимо от места работы и специальности, должна осуществляться только при условии строгого соблюдения следующих принципов профессиональной инфекционной безопасности:
1. Каждый пациент и весь биоматериал представляет потенциальную инфекционную опасность!
- Использование средств индивидуальной защиты!
Все средства индивидуальной защиты от парентеральных инфекций делятся на 3 группы:

1). Спецодежда - при выполнении любых манипуляций медицинский работник должен быть одет в халат, шапочку, сменную обувь, выходить в которых за пределы отделения, лаборатории, процедурного кабинета и других манипуляционных помещений запрещается. Желательно использование одноразовой спецодежды для повседневной работы.
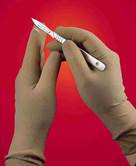
2). Средства защиты рук - медицинские перчатки, которые могут производиться из натурального латекса и синтетических материалов. Современные синтетические перчатки, помимо того, что они антиаллергенны, обладают массой преимуществ перед натуральными латексными: онитоньше, но при этом более устойчивы к травматическим повреждениям; а кроме того, они не разрушаются под действием химических средств и обеспечивают удобство и комфорт применения. В зависимости от материалов, из которых они производятся, они выпускаются разных цветов.

3). Средства защиты слизистых оболочек - к ним относятся:
Ø Герметические очки,
Ø Противожидкостные маски.
Важно помнить, что средства индивидуальной защиты могут эффективно обеспечить инфекционную безопасность медицинского персонала только при условии, когда они находятся у каждого медика на рабочем месте в полном объеме и достаточном количестве.
- Строгое соблюдение режимов дезинфекции и стерилизации изделий медицинского назначения!

Строгое соблюдение этапности, а также режимов дезинфекции, предстерилизационной очистки и стерилизации изделий медицинского назначения является наиважнейшим мероприятием профилактики внутрибольничного заражения пациента и медперсонала парентеральными инфекционными заболеваниями.
Разборку, мойку, ополаскивание медицинского инструментария, лабораторной посуды, приборов или аппаратов, которые соприкасались с кровью или другими биологическими жидкостями пациента, проводят только в перчатках после их предварительного обеззараживания дезинфицирующим раствором, обладающим вирулицидным действием.
- Преимущественное использование в работе медицинских изделий однократного применения!
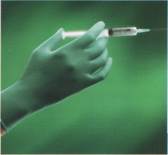
Преимущественное использование в медицинской практике изделий однократного применения (инструменты, лабораторная посуда и пр. изделия) минимизирует риск внутрибольничного инфицирования при выполнении медицинских процедур и манипуляций любого вида и сложности. Одноразовый инструментарий используют только однократно!


- Соблюдение правил проведения мероприятий дезинфекционного режима в помещениях медицинского учреждения!

- Максимальная осторожность при работе с колющим, режущим, движущимся, вращающимся инструментом, а также лабораторной посудой и любой медицинской техникой!
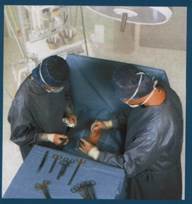
Работники всех медицинских специальностей должны соблюдать меры предосторожности при выполнении процедур и манипуляций с использованием режущих, колющих, движущихся и вращающихся инструментов (иглы, скальпели, боры, стеклянные изделия и др.). Следует избегать уколов, порезов перчаток и рук.
- Строгое соблюдение правил транспортировки биологического материала!
См. стр. 13 (Требования к забору материала, транспортировке и хранению сывороток крови).
- Достаточное количество дезинфицирующих средств на каждом рабочем месте!

Все рабочие места (особенно процедурный, смотровой кабинеты, перевязочная, манипуляционная и пр.) должны быть обеспечены дезинфицирующими растворами в достаточном количестве.
Необходимо предусмотреть неприкосновенный запас дезинфицирующих средств.
- Рациональная организация труда медицинского персонала при оказании помощи заведомо известному инфицированному пациенту!
Учитывая зараженность крови и другого биологического материала инфицированного ВИЧ человека, для профилактики профессионального инфицирования медицинских работников необходимы рациональная организация труда медперсонала и соблюдение следующих нормативных правил:
Ø При подготовке к проведению манипуляции больному с ВИЧ-инфекцией проверяют наличие и целостность аварийной аптечки.
Ø Весь многоразовый хирургический, стоматологический и другой медицинский инструментарий применяют только для данной категории больных, обеспечив его обработку и хранение в отдельных емкостях.
Ø Все манипуляции выполняют в присутствии второго специалиста, который продолжает их выполнение в случае аварийной ситуации (разрыва перчаток, пореза и др.).
Ø При наличии ран на руках, экссудативных поражений кожи или мокнущего дерматита, медработника на время заболевания отстраняют от ухода за пациентами и контакта с предметами ухода за ними.
Ø При необходимости выполнения работы все поврежденные участки закрывают лейкопластырем, лифузолем или напальчником.
Ø 
Если авария произошла в работе с заведомо известным ВИЧ-инфицированным пациентом, необходимо немедленно сообщить об аварийной ситуации руководителю отделения (подразделения).
- Соблюдение правил личной гигиены при оказании помощи заведомо известному инфицированному пациенту!
Для профилактики инфицирования медицинского работника и предотвращения заражения пациентов во время медицинских манипуляций выполняют следующие элементарные мероприятия личной гигиены:
Ø Тщательно моют руки после осмотра каждого пациента или проведения процедур, при которых возможен контакт с инфицированным материалом.
Ø По окончании процедур высокой степени риска (парентеральные процедуры и те, при которых происходит контакт с сильно изъязвленными слизистыми и кожей) после мытья рук применяют современные хирургические кожные антисептики.
Ø При отсутствии кожных антисептиков руки моют водой с мылом с последующим высушиванием и дальнейшим обеззараживанием 70% раствором этилового спирта.
Ø После процедур со средней и низкой степенью риска (контакт с неповрежденными слизистыми оболочками и кожей) руки моют водой с мылом.
- Своевременность оказания первой медицинской помощи в случае аварийных ситуаций!
Инфицирование медицинских работников чаще всего происходит при аварийных ситуациях: при загрязнении кожи и слизистых оболочек биологическими жидкостями (кровью, ликвором, околоплодными водами и др.), а также при травмах во время выполнения медицинских процедур и манипуляций (порез, укол, повреждение кожи мелкими обломками кости и т.п.).

Организация и своевременное проведение медицинским персоналом правильной тактики при авариях является наиболее эффективной мерой первичной экстренной неспецифической профилактики профессионального инфицирования.
Для четкого выполнения последовательности профилактических мероприятий рекомендуется наличие алгоритмов действия при авариях.
Для своевременного оказания первой медицинской помощи в случае возникновения аварийных ситуаций при оказании помощи любому пациенту необходимо выполнить следующие мероприятия посттравматической профилактики парентеральных инфекций:
Ø При попадании заразного или подозрительного на инфицирование ВИЧ биологического материала (кровь, околоплодные воды, отделяемое родовых путей и т.д.) на халат, одежду - место загрязнения немедленно обеззараживают дезинфицирующим раствором. Затем обеззараживают перчатки, снимают халат и погружают последний в дезинфицирующий раствор (кроме 6% перекиси водорода, нейтрального гипохлорита кальция, которые разрушают ткани) или сбрасывают в стерилизационную коробку для последующей дезинфекции паровым способом (автоклавирование).
Ø Обувь обеззараживают способом двукратного обтирания ветошью, смоченной в дезинфицирующем растворе (все дезинфектанты используют в концентрациях по вирулицидному режиму на рекомендуемую экспозицию согласно инструкции на дезинфекционное средство).
Ø Кожу рук и других участков тела, находящихся непосредственно под загрязненной одеждой, обеззараживают 70% раствором этилового спирта.
Ø При загрязнении рук кровью (или другими потенциально опасными биологическими жидкостями человека) их обеззараживают тампоном с кожным антисептиком, разрешенным к применению, затем двукратно моют теплой проточной водой с мылом и вытирают насухо индивидуальным полотенцем (салфеткой).
Ø 
При повреждении кожных покровов немедленно обеззараживают перчатки дезинфицирующим раствором, снимают их, выдавливают кровь из ранки, тщательно моют руки под проточной водой с мылом, обрабатывают 70% раствором этилового спирта и смазывают ранку 5% спиртовым раствором йода.
Ø При попадании заразного материала на слизистые оболочки:
- глаз - немедленно промывают стерильной водой;
- носа - немедленно промывают стерильной водой;
- ротоглотки - прополаскивают 0,05% водным раствором марганцовокислого калия или 70% раствором этилового спирта.
Закапывание стерильных глазных капель сульфацил-натрия 20,0% применяется как дополнительная манипуляция.
Ø При попадании потенциально опасного биоматериала на пол, стены, мебель, оборудование - загрязненные места заливают дезинфицирующим раствором в концентрациях по вирулицидному режиму на рекомендуемую экспозицию (согласно инструкции на дезинфицирующее средство). Затем тампоном (салфеткой) удаляют смесь заразного материала и дезинфицирующего раствора и сбрасывают его (её) в дезинфицирующий раствор. После чего поверхность протирают дважды (с интервалом 15 минут) дезинфицирующим раствором. Если применяется 70% этиловый спирт - поверхность протирают 3-5 раз, так как спирт быстро испаряется. Использованную ветошь погружают в емкость с дезинфицирующим раствором или в бак для последующей дезинфекции паровым способом (автоклавирование).
- Обязательный учет всех аварийных ситуаций!
- Проведение расследования и составление акта
об аварийной ситуации!
- Экстренная антиретровирусная химиопрофилактика!
В первые минуты после аварийной ситуации (не позднее 72 часов) решается вопрос о проведении пострадавшему медицинскому работнику экстренной химиопрофилактики.
До начала приема антиретровирусных препаратов травмированный медицинский работник сдает кровь на ВИЧ-инфекцию и направляется на консультацию в региональный Центр по профилактике и борьбе со СПИД (или КДЦ или КДК при ЛПУ).
При постановке на диспансерный учет заводят индивидуальную медицинскую карту (уч.ф. № 25), в которую вносят запись об аварийной ситуации и проведенных противоэпидемических и профилактических мероприятиях.
Устанавливается диспансерное наблюдение в течение 1 года (с момента аварии) с последующим обследованием на ВИЧ-инфекцию через 3, 6, 9 и 12 месяцев. Копии результатов лабораторных исследований представляются ежеквартально в региональный Центр по профилактике и борьбе со СПИД.
Если с момента возможного заражения прошло более 72 часов, химиопрофилактика считается нецелесообразной.
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]Читайте также:
- Приоритетом в борьбе с инфекциями в системе пмсп является
- Может ли болеть живот при мочеполовых инфекциях
- Алом аппарат для лечения онихомикозов отзывы
- Консультация профилактика дизентерии отравлений и кишечных инфекций
- Может ли попасть инфекция через пупок











