Механизмы передачи стафилококковой инфекции
СТАФИЛОКОККОВАЯ ИНФЕКЦИЯ — группа инфекционных болезней, вызываемых стафилококками.
В соответствии с Международной классификацией болезней, травм и причин смерти девятого пересмотра (1975) выделяют следующие основные нозологические формы, при к-рых этиол. фактором является стафилококк: а) болезни кожи и подкожной клетчатки; из них наиболее распространенными заболеваниями у новорожденных являются пиодермия (см.), везикулопустулез, пемфигус (см. Пузырчатка), эксфолиативный дерматит Риттера (см. Риттера дерматит эксфолиативный), у более старших детей и взрослых — абсцесс (см.), фурункул (см.), гидрадениты (см.), панариций (см.), множественные абсцессы у детей (см. Псевдофурункулез) и др.; б) болезни органов дыхания, из к-рых наиболее часты ангина (см.), плеврит (см.), пневмония (см.); в) болезни нервной системы и органов чувств — менингит (см.), отит (см.), конъюнктивит (см.), дакриоцистит (см.) и др.; г) болезни органов пищеварения — стоматит (см.), перитонит (см.), парапроктит (см.), энтерит (см.), энтероколит (см.), стафилококковая пищевая интоксикация (см. Токсикоинфекции пищевые); д) болезни костно-мышечной системы и соединительной ткани — артриты (см.), остеомиелит (см.), периостит и др.; е) болезни системы кровообращения — эндокардит (см.), перикардит (см.), флебит (см.) и др.; ж) болезни мочеполовых органов — пиелит, цистит (см.), уретрит (см.), мастит (см.), эндометрит (см. Метроэндометрит), орхит (см.) и др.; з) стафилококковый сепсис (см.) — первичный или развивающийся на фоне существующих гнойных очагов.
Возбудители стафилококковой инфекции относятся к роду Staphylococcus сем. Micrococcaceae и, согласно решению Подкомитета по таксономии стафилококков и микрококков (1976), включают три вида: Staphylococcus aureus, S. epidermidis, S. saprophyticus (см. Стафилококки). Основная роль в инф. патологии человека принадлежит S. aureus. Рост заболеваемости С. и., наблюдаемый в 60—70-х гг. текущего столетия, связывают прежде всего с широким и часто недостаточно обоснованным применением антибиотиков, приведшим в силу высокой биологической пластичности стафилококков (см.) к селекции и широкой диссеминации антибиотико-резистентных штаммов. Среди выделенных от больных С. и. штаммов стафилококка 70—80% устойчивы к бензил-пенициллину, часто при одновременной устойчивости к тетрациклину, стрептомицину, левомицетину и другим антибиотикам, т. е. характерно формирование и рост числа полирезистентных штаммов стафилококка (см. Лекарственная устойчивость микроорганизмов).
С. и. занимает одно из первых мест среди внутрибольничных инфекций (см.) и ее возникновение возможно в стационаре любого профиля (хирургическом, ожоговом, урологическом и т. п.), однако самую большую опасность С. и. представляет для родильных домов (см.), где новорожденные дети впервые сталкиваются со стафилококком. При нарушениях санитарно-гигиенического и противоэпидемического режимов в стационарах (скученность, отсутствие регулярной уборки, нарушения при стерилизации инструментов и др.), а также недостаточной дисциплинированности персонала С. и. может возникать у ребенка с первых дней его жизни.
Источниками внутрибольничной С. и. являются больные со стертыми клин, формами стафилококковой гнойной инфекции или носители стафилококков (см. Носительство возбудителей инфекции), а также медперсонал (врачи, медицинские сестры, санитарки) или матери (в основном в акушерских стационарах и отделениях для детей раннего возраста) с аналогичными формами С. и. Наибольшую опасность как источник инфекции (см.) представляет медперсонал (особенно в акушерских, хирургических, детских стационарах), к-рый может быть носителем штаммов стафилококка, с определенным постоянством циркулирующих в больничных условиях и характеризующихся полирезистентностью к антибиотикам (так наз. госпитальные штаммы). В соответствии с Международной классификацией (доклад Комитета экспертов ВОЗ, 1967) различают постоянных носителей, у к-рых при посеве из полости носа всегда обнаруживается золотистый стафилококк (возможно, и различных фаготипов), и перемежающихся носителей — золотистый стафилококк (чаще тот же штамм) у них выделяется время от времени. Г. Н. Чистович (1969) предложил выделять еще группу так наз. резидентных (злостных) носителей, т. е. лиц, к-рые носят постоянно в значительном количестве один и тот же фаготип золотистого стафилококка. Показано, что резидентные носители выделяют стафилококки в окружающую среду даже при спокойном дыхании.
Пути и факторы передачи внутрибольничной стафилококковой инфекции разнообразны (см. Механизм передачи инфекции). Ведущая роль в распространении возбудителей С. и. принадлежит воздушно-капельному пути передачи. Важное значение имеет контактно-бытовой путь передачи стафилококков (через руки персонала, предметы ухода за больными и белье), особенно в родовспомогательных учреждениях. В возникновении С. и. в хирургических и урологических стационарах, ожоговых отделениях большую роль могут играть необеззараженные инструменты, растворы, шовный и перевязочный материал, а также различные приборы и аппараты, используемые во время операций и лечебных процедур. Передача С. и. новорожденному может осуществляться и пищевым путем — через р-ры для питья, молоко, используемое для докорма, через грудное молоко матери в случае заболевания ее маститом.
Особенности эпидемиологии внутрибольничной С. и. определяются условно-патогенным характером возбудителя и характеризуются следующим: заражением новорожденных и больных так наз. госпитальными штаммами стафилококков, возможностью длительного носительства, наличием большого числа возможных источников инфекции и разнообразием путей и факторов передачи возбудителя, наличием лиц, характеризующихся сниженной неспецифической резистентностью организма. Так, напр., причинами, способствующими возникновению С. и. у новорожденных детей являются: наличие у матери патологии в период беременности, родов или послеродовом периоде (см. Послеродовые заболевания), наличие у ребенка различных интеркуррентных заболеваний, низкий уровень иммунологической реактивности ребенка.
Продуцируя различные экзотоксины (гемолизины, лейкоцидины, эксфолиатины, энтеротоксины), ферменты (плазмокоагулазу, фибрино-лизин, лецитовителлазу, нуклеазу, гиалуронидазу) и другие биологически активные вещества, стафилококки воздействуют на различные клеточные структуры организма, преодолевают защитные барьеры, чем и обусловливается возможность проникновения и размножения их в различных органах и системах человека (см. Токсины, Ферменты). Входными воротами возбудителей инфекции являются поврежденная кожа и слизистые оболочки респираторного, кишечного и урогенитального тракта. Характерно развитие гнойно-воспалительных очагов на месте входных ворот, а также генерализованных гнойно-септических процессов (см. Сепсис). Как правило, С. и. развивается у лиц с пониженной неспецифической резистентностью, на фоне различных инф. заболеваний, особенно вирусной этиологии, при наличии хронических патол. состояний, у получающих массивные дозы иммунодепрессантов, антибиотиков, рентгенотерапии. Имеются данные об определенной предрасположенности нек-рых людей к С. и., что проявляется повторными случаями заболеваний. Иммунитет после перенесенной С. и. нестойкий.
Диагностика С. и. основывается на данных клин, картины и результатах лаб. исследований. Условно-патогенный характер возбудителя, широкое распространение стафилококков в микрофлоре практически здоровых лиц (см. Микрофлора человека) и в окружающей среде затрудняет оценку этиол. значимости стафилококков, выделенных из патол. материала, особенно открытых полостей. Предположить стафилококковую этиологию заболевания позволяет выделение стафилококка в чистой культуре, повторность выделения одного и того же фаготипа, динамика иммунологических специфических показателей.
Лаб. диагностика С. и. включает бактериол. и серол. методы исследования. Бактериологическими методами (см. Бактериологические методики), к-рые являются основными, выделяют возбудителя, идентифицируют его до вида и типа (варианта) и определяют при необходимости чувствительность к антибиотикам, для чего исследуют кровь, мочу, гной, слизь (из носа, зева и др.). Исследуемый материал сеют на плотную элективную шггательную среду — 1,8% мясопептонный агар (pH 7,0—7,2), содержащий 7,5% хлорида натрия, 1% яичного желтка и 10% молока. Кровь предварительно засевают в бульон, содержащий 1% глюкозы; выросшую культуру пересевают на плотную элективную среду. У культуры, выросшей в виде отдельных колоний на плотной среде, регистрируют наличие пигмента и лецитовителлазы, определяют морфологию клеток (в мазке, окрашенном но Граму) и наличие каталазы (проба с 3% р-ром перекиси водорода). Затем выявляют способность штамма сбраживать 1% р-р глюкозы в полужидкой среде Гисса (см. Гисса среды), покрытой слоем вазелинового масла, а также наличие у него плазмокоагулазы и термостабильной ДНК-азы. Первый признак характеризует принадлежность штамма к роду Staphylococcus, два последних — к виду S. aureus. У штаммов этого вида, выделенных при пищевой интоксикации (см. Токсикоинфекции пищевые), определяют наличие энтеротоксинов в биол. или иммунол. тестах. Культуры S. aureus, выделенные от людей в эпид. очагах С. и., в первую очередь подвергают фаготипированию с помощью 22 фагов международного набора для проведения эпидемиол. анализа (для выявления источника инфекции). Принадлежность штаммов к коагулазонегативным видам S. epidermidis и S. saprophyticus устанавливают путем определения у них устойчивости к 2 мкг/мл новобиоцина, по наличию фосфатазы и способности окислять 1% манит и трегалозу. Чувствительность стафилококков к антибиотикам проверяют с помощью стандартных дисков или методом серийных разведений. Предварительные данные по идентификации стафилококков можно получить через 1—2 сут. Серол. исследования при инфекции, вызванной S. aureus, применяются гл. обр. в тех случаях, когда возбудителя выделить не удается. Наиболее часто для этой цели применяют определение в сыворотке крови больных уровня антиальфатоксина в реакции торможения гемолиза по Выгодчикову (в зарубежной терминологии — АСТА-тест). В ряде случаев применяют титрование антител к рибиттейхоевой к-те — одному из компонентов клеточной стенки S. aureus или реакцию аутоагглютинации. Титрование антител проводят в динамике.
Лечение определяется особенностями клин, форм С. и. Однако общие принципы лечения основываются на комплексной терапии, предусматривающей сочетанное применение антибактериальных и специфических иммунопрепаратов, санацию гнойных очагов, а также мероприятия по повышению неспецифической резистентности организма (полноценное питание, витаминотерапия, неспецифическая иммунотерапия и т. д.).
Учитывая высокую устойчивость стафилококков к антибактериальным препаратам, определяют чувствительность изолированных стафилококков к антибиотикам. При невозможности направленной антибиотикотерапии следует отдать предпочтение полусинтетическим пенициллинам (см.), обладающим пенициллиназоустойчивостыо (метициллин, оксациллин и др.). Из иммунопрепаратов для лечения могут быть использованы антистафилококковая плазма, иммуноглобулин человеческий противостафилококковый, стафилококковый анатоксин, стафилококковая вакцина; рекомендуется стафилококковый бактериофаг (см. Иммунизация, Фаготерапия). Целесообразно назначение биол. препаратов, восстанавливающих нормальную микрофлору организма и повышающих его неспецифическую резистентность, что особенно показано новорожденным детям и детям раннего возраста (бифидумбактерин, бификол и др.). Возможно применение препаратов типа левамизола, продигиозана, нуклеината натрия и др. для повышения неспецифической резистентности организма. Указанные препараты требуют осторожного применения и обоснованной предварительной оценки состояния гуморального и клеточного иммунитета больного.
Профилактика С. и. проводится в направлении всех трех звеньев эпидемического процесса: источника инфекции, путей передачи, восприимчивого организма (см. Противоэпидемические мероприятия). Из мероприятий, направленных на источник инфекции, важное значение имеют ежедневный осмотр медперсонала с целью выявления С. и. и отстранения от работы лиц с гнойно-воспалительным заболеванием (ангиной, пиодермией, панарицием и др.), а также своевременное и полное выявление заболевших С. и. среди больных в стационарах и их изоляция в специальном отделении или палате. После перенесенной С. и. медперсонал может быть допущен к работе лишь при полном исчезновении всех клин, проявлений заболевания. Необходимо проведение обследований медперсонала на носительство золотистого стафилококка в верхних дыхательных путях и выявление эпидемически опасной группы резидентных носителей. С этой целью должно быть осуществлено трехкратное бактериол. обследование с интервалом 7—10 дней. Выделение при каждом обследовании одного и того же фаготипа золотистого стафилококка позволяет отнести данного носителя к резидентным носителям и провести его санацию. Для санации носителей могут быть использованы различные препараты; наиболее эффективными из них являются стафилококковый бактериофаг, хлорофиллипт, эктерицид, лизоцим. Санация антибиотиками носителей стафилококков недопустима.
Противопоказанием к работе в родильном доме служит наличие гнойных хронических воспалительных очагов в верхних дыхательных путях, ротовой полости и других хрон. заболеваний стафилококковой этиологии. Резидентные носители не должны приниматься на работу, непосредственно связанную с обслуживанием детей.
Одной из мер профилактики внутрибольничных С. и. является сокращение сроков пребывания больных в стационарах, в частности в хирургических стационарах при проведении плановых операций, что достигается обследованием и предоперационной подготовкой больных в условиях поликлиник. Важное значение имеет ранняя выписка новорожденных из акушерских стационаров, а также более широкое использование родильных домов системы мать — дитя, при к-рой мать находится в одной палате со своим ребенком и обслуживает его. Перспективным для профилактики С. и. у новорожденных является раннее прикладывание ребенка к груди для грудного вскармливания (в первые часы после рождения).
Меры, направленные на пресечение путей передачи С. и., предусматривают организацию строгого сан,-гиг. режима в стационарах различного профиля: стерильное белье для новорожденных, эффективные средства для обеззараживания рук медперсонала, систематическое обеззараживание воздуха помещений, обработка постельных принадлежностей в дезинфекционных камерах; организация централизованных стерилизационных, строгий режим стерилизации, контроль стерильности хирургического материала и инструментария (см. Дезинфекция, Стерилизация). Большое значение в родильных домах придается строгому режиму стерилизации, пастеризации и хранения грудного молока.
В профилактике С. и. важная роль отводится мероприятиям, направленным на повышение неспецифической резистентности организма, особенно детей первого года жизни, к-рые проводятся в стационарах.
С этой целью могут быть использованы натрия нуклеинат, трипсин, фибринолизин (плазмин), витамин B12, бифидумбактерин, бификол и ряд других средств.
Повышение специфического противостафилококкового иммунитета достигается применением стафилококкового анатоксина, противостафилококковой плазмы и противостафилококкового гамма-глобулина. Эти препараты эффективны для профилактики стафилококковых заболеваний в хирургических стационарах (см. Иммунизация). Вопрос о целесообразности применения стафилококкового анатоксина для иммунизации беременных женщин с целью профилактики стафилококковых заболеваний у новорожденных до настоящего времени остается дискуссионным.
Библиография: Анкирская А. С. Внутрибольничная стафилококковая инфекция и фаготипы госпитальных штаммов стафилококка, Журн. микр., эпид. и иммун., № 11, с. 69, 1971, библиогр.; Ахтамов М. А. и Сидикова К. А. Стафилококковые инфекции, Ташкент, 1981; Беляков В. Д. и др. Госпитальная инфекция, Л., 1976; Вихирева 3. Н. Стафилококковая инфекция у новорожденных и грудных детей, М., 1977; Выгодчиков Г. В. Стафилококковые инфекции, М., 1963, библиогр.; Лошонци Д. Внутрибольничные инфекции, пер. с венгер., М., 1978; Навашин С. М. и Фомина И. П. Рациональная антибиотикотерапия, М., 1982; Проскуров В. А. Клиника и лечение стафилококковых заболеваний, М., 1974, библиогр.; Руководство по инфекционным болезням у детей, под ред. С. Д. Носова, с. 153, М., 1980; Смирнова А. М., Tрояшкин А. А. и Падерина E. М. Микробиология и профилактика стафилококковых инфекций, Л., 1977, библиогр.; Стафилококки и стафилококковая инфекция, под ред. H. Р. Иванова и др., Саратов, 1980; Стафилококковые инфекции и персистенция микроорганизмов, под ред. С. В. Прозоровского и др., М., 1980; Стрептококковые и стафилококковые инфекции, пер. с англ., М., ВОЗ, 1969; Тимофеева Г. А. Стафилококковая инфекция у детей, Л., 1977, библиогр.; Чистович Г. Н. Эпидемиология и профилактика стафилококковых инфекций, Л., 1969, библиогр.; Bergey’s manual of determinative bacteriology, ed. by R. E. Buchanan a. N. E. Gibbons, Baltimore, 1975; Christensen G. D. a. o. Nosocomial septicemia due to multiply antibiotic-resistant Staphylococcus epidermidis, Ann. intern. Med., v. 96, p. 1, 1982, bibliogr.; Jordan P. A. a. o. Urinary tract infection caused by Staphylococcus saprophyticus, J. infect. Dis., v. 142, p. 510, 1980; L e С. T. a. L e w i n E. B. Teichoic acid serology in staphylococcal infections of infants and children, J. Pediat., v. 93, p. 572, 1978; Staphylococci and staphylococcal diseases, ed. by J. Jeljaszewicz, Stuttgart — N. Y., 1976; Young L. S. Nosocomial infections in the immunocompromised adult, Amer. J. Med., v. 70, p. 398, 1981.
H. Б. Мордвинова, H. А. Семина; А. К. Акатов (лаб. диагностика).
Степень эпидемиологической опасности названных потенциальных источников стафилококков колеблется от близкой к нулевой до очень высокой. Но в целом существует достаточно обоснованное мнение, что главным источником возбудителей стафилококковой инфекции в больничных стационарах являются носители из состава медицинского персонала. По данным Р. X. Яфаева и Л. П. Зуевой (1986), в урологических и травматологических стационарах основным источником возбудителей инфекции являются больные гнойно-септическими заболеваниями. Частота носительства стафилококков медицинскими работниками зависит от их функциональных обязанностей и уровня санитарной культуры, типа стационара, интенсивности эпидемического процесса и эффективности противомикробного режима. В отечественной литературе последних лет частота носительства стафилококков медицинскими работниками определяется в 14,9-72% к числу обследованных; на резидентное носительство приходится около 15-30% общего числа носителей.
Носительство стафилококков распространено также у больных. Уже в первые часы и дни после поступления больных в стационар начинается заселение (колонизация) слизистых оболочек и кожи больничными эковарами условно-патогенных бактерий, в том числе стафилококками. У части больных, особенно долго находящихся в стационаре, носительство приобретает хронический и распространенный характер, и такие люди становятся источником заражения воздуха и объектов больничной среды стафилококками, а в отдельных случаях могут послужить непосредственным источником возбудителей стафилококковой инфекции.
Роль больных стафилококковой инфекцией как источников стафилококков также неоднозначна. На первое место здесь выдвигаются больные с открытыми (сообщающимися с внешней средой) патологическими процессами, вызванными больничными эковарами стафилококков, а также медицинские работники с гнойно-воспалительными стафилококковыми заболеваниями кожи и острыми катаральными процессами в дыхательных путях и кишечнике стафилококковой этиологии или иной этиологии у стафилококковых носителей. Последняя категория очень опасных источников возбудителей инфекции должна быть полностью исключена отстранением их от работы, связанной с общением с больными.
Передача стафилококков в больничных стационарах происходит с помощью воздушно-капельного, контактного и фекально-орального механизмов. Ведущим механизмом поддержания эпидермального стафилококкового процесса в больничных стационарах является воздушно-капельный, причем действуют оба пути - капельный и пылевой. Контаминированные стафилококком частицы аэрозоля или комочки слизи больного и носителя оседают на поверхности объектов, высыхают там и вместе с пылью вновь и вновь поднимаются в воздух, воздушным потоком разносятся по больничным помещениям.
Накоплению стафилококков в воздухе способствует относительно высокая устойчивость их к высыханию и действию рассеянного света. Выживаемость стафилококков в воздухе в капельной фазе аэрозоля колеблется от десятков минут до нескольких часов. В пылевой фазе аэрозоля стафилококки выживают более длительное время, чем на многих поверхностях.
Высокая активность воздушно-капельного механизма передачи стафилококков обусловлена высокой частотой носительства стафилококков, легкостью их выделения в воздух, длительными сроками выживания в пылевом аэрозоле, активной миграцией по больничным помещениям с воздушными, людскими и транспортными потоками, трудностью ограничения выделения возбудителя из дыхательных путей и защиты людей от инфицирования микроорганизмами, находящимися в воздухе.
Контаминация предметов стафилококками происходит при естественных способах выделения экскретов (гной, испражнения, спущенный эпителий, волосы, моча и др.), а также в случаях мануальных и инструментальных диагностических и лечебных вмешательств в пораженные органы (руки, иструментарий, перевязочный материал и др.). Передаче стафилококков контактным путем способствует длительность выживания стафилококков на многих объектах больничной среды-от нескольких часов и дней до 190 сут. Стафилококки выявлены в растворах антибиотиков, антисептиков, дизинфектантов.
Передача возбудителей стафилококковой инфекции может происходить через пищу. Основной формой болезни в этом случае является стафилококковая интоксикация. Нередко встречаются групповые заболевания, вызванные приемом содержащих стафилококковый энтеротоксин молочных изделий.
Стафилококки относятся к отделу Firmicutes, сем. Micrococcaceae, роду Staphylococcus. Род включает 27 видов, среди которых имеются патогенные, условно-патогенные виды и сапрофиты. Основные поражения человека вызывают 3 вида: S.aureus, S.epidermidis и S.saprophyticus.
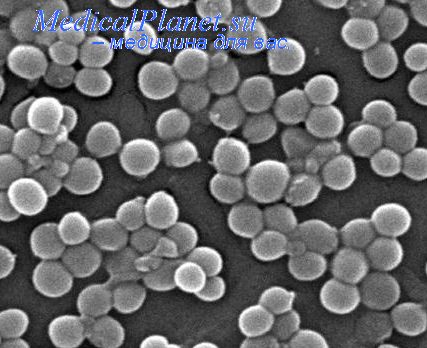
Морфология: имеют шаровидную форму (круглые клетки называются кокками). В препаратах из чистой культуры располагаются в виде беспорядочных скоплений, напоминающих гроздья винограда. В мазках из гноя – одиночно, парами или небольшими кучками. Не имеют спор, жгутиков (неподвижны), могут образовывать нежную капсулу.
Культуральные свойства: факультативные анаэробы, не требовательны к питательным средам, на плотных средах образуют колонии в S-форме – круглые, с ровным краем, окрашенные в кремовый, желтый, оранжевый цвет, на жидких средах дают равномерное помутнение. Растут на солевых средах (5 – 10% NaCCl); молчно-солевой и желточно-солевой агар – элективные среды для стафилококков.
Биохимические свойства: сахаролитические – расщепляют 5 углеводов сред Гисса до кислоты; протеолитические – расщепляют белки с образованием H2S, разжижают желатин в виде воронки, на 4-5 день воронка заполняется жидкостью.
Антигенная структура: имеют около 30 антигенов: белки, полисахариды, тейхоевые кислоты; многие внеклеточные вещества, которые образуют стафилококки, обладают антигенными свойствами.
Резистентность: устойчивы во внешней среде, но чувствительны к дез. растворам, особенно к бриллиантовому зеленому, нередко устойчивы к пенициллину, т. к. образуют фермент пенициллиназу.
Эпидемиология стафилококковых инфекций.
Стафилококки распространены повсеместно и часто входят в состав нормальной микрофлоры человека (носители). Золотистый стафилококк заселяет носовые ходы, брюшную полость, подмышечные области. Эпидермальный стафилококк заселяет гладкую кожу, поверхность слизистых оболочек. Сапрофитический стафилококк заселяет кожные покровы гениталий, слизистую оболочку мочевыводящих путей.
Стафилококковые инфекции называют чумой 20 века, т.е. они опасны и очень распространены, особенно в родильных домах, в хирургических отделениях.
1) источник инфекции – больной человек или здоровый носитель;
2) механизм передачи – смешанный;
3) пути передачи: воздушно-капельный, воздушно-пылевой, контактный, пищевой;
4) восприимчивость населения – зависит от общего состояния и возраста; наиболее восприимчивы новорожденные и дети грудного возраста.
Большинство инфекций носит эндогенный характер и заражение связано с переносом возбудителя из мест заселения на травматизированную (поврежденную) поверхность.
Патогенез и клиника заболеваний.
Входные ворота – любой орган и любая ткань; стафилококки проникают через поврежденные кожные покровы, слизистые оболочки рта, дыхательных путей, мочеполовой системы и т.д.
Стафилококки размножаются в месте проникновения, образуют экзотоксин и ферменты агрессии и вызывают формирование местных гнойно-воспалительных очагов. Распространяясь из этих очагов стафилококки могут попадать в кровь (сепсис), а с кровь. – в другие органы (септикопиемия).
Инкубационный период – от нескольких часов до 3 – 5 дней.
Стафилококки вызывают более 100 нозологических форм заболеваний. Они поражают кожу (фурункулы, карбункулы), подкожную клетчатку (абцессы, флегмоны), дыхательные пути (ангина, пневмония, гаймориты), вызывают маститы, гнойные миозиты и мышечные абцессы, абцессы головного мозга после черепно-мозговых травм, эндокардиты, поражают кости (остеомиелиты, артриты), печень, почки, мочевыводящие пути (пиелонефриты, циститы). Особенно опасны заболевания, когда стафилококки проникают в кровь (сепсис) и поражают внутренние органы (септицемия). Стафилококковые инфекции сопровождаются интоксикацией, повышением температуры, головной болью.
Заболевания протекают остро, но могут иметь и хронический характер.
Синдром токсического шока впервые зарегистрирован в 1980 г. у женщин 15 – 25 лет, использующих тампоны в период менструаций. Проявляется высокой температурой (38,8°С и выше), рвотой, диареей, сыпью, падением кровяного давления и развитием шока, часто приводящего к летальному исходу.
Пищевые отравления проявляются рвотой, водянистой диареей уже через 2 – 6 час. после употребления в пищу инфицированных продуктов, обычно кондитерских изделий с кремом, консервов, мясных и овощных салатов. Проявления исчезают или значительно ослабевают через 24 часа даже без лечения.
Иммунитет: слабый, нередко развивается аллергия к стафилококковым токсинам, что ведет к длительным, хроническим болезням.
Исследуемый материал:гной, отделяемое от ран, мокрота, кровь, рвотные массы, пищевые продукты.
Методы диагностики:
1) бактериоскопический – из гноя готовят мазок, красят по Граму и микроскопируют; в мазке видны лейкоциты, нейтрофилы, отдельные круглые клетки стафилококков и беспорядочные скопления, напоминающие виноградную гроздь (из крови мазок не готовят);
2) бактериологический - выделяют чистую культуру, делая посев материала на питательные среды (чаще на кровяной агар для выявления гемолиза), а затем проводят ее идентификацию – изучают морфологию (окраска по Граму), наличие факторов патогенности (плазмокоагулазы, лецитовителлазы) и биохимические свойства (анаэробное расщепление маннита и глюкозы); обязательным является определение антибиотикограммы; стафилококки – это представители нормальной микрофлоры, поэтому нельзя ограничиваться выделением и идентификацией возбудителя, необходимы количественные методы анализа – определение числа микробов в пробе;
3) биопроба (при пищевых отравлениях) – заражают маленьких котят-сосунков, у которых через час появляются рвота, понос и они погибают.
Серологические реакции не нашли применения.
Применяют антибиотики широкого спектра действия, полусинтетические пенициллины (метициллин, оксациллин), сульфаниламидные препараты. Обязательно определяют антибиотикограмму. В последние годы от больных выделяют стафилококки, устойчивые к большинству химиотерапевтических препаратов. В таких случаях для лечения используют антитоксическую противостафилококковую плазму или иммуноглобулин, полученные из крови доноров, иммунизированных стафилококковым анатоксином. При хронических формах заболеваний также вводят стафилококковый анатоксин, применяют аутовакцину.
Для специфической профилактики (плановых хирургических больных, беременных женщин) может быть использован адсорбированный стафилококковый анатоксин.
Неспецифическая профилактика имеет более важное значение – это соблюдение санитарно-гигиенических правил, закаливание организма.
Не нашли то, что искали? Воспользуйтесь поиском:
Стафилококковые инфекции — широко распространённые антропозоонозные бактериальные инфекционные болезни с многообразными механизмами передачи возбудителя. Характеризуются развитием гнойного воспаления в очагах поражения, интоксикацией и нередкой генерализацией патологического процесса с развитием сепсиса.
Коды по МКБ -10
А05.0. Стафилококковое пищевое отравление.
А41.0. Септицемия, вызванная Staphylococcus aureus.
А41.1. Септицемия, вызванная другим уточнённым стафилококком.
А41.2. Септицемия, вызванная неуточнённым стафилококком.
А48.3. Синдром токсического шока.
Этиология (причины) стафилококковой инфекции
Возбудитель — представители рода Staphylococcus семейства Micrococcaceae.
По наличию коагулазы стафилококки разделяют на коагулазоположительные и коагулазоотрицательные. На коже человека обитает 14 из 27 известных видов стафилококка. Из них в патологии человека играют роль три вида: S. aureus (коагулазоположительный), S. epidermidis и S. saprophyticus (коагулазоотрицательные). Этиологическим фактором у человека чаще всего становится S. aureus.
Стафилококки — шаровидные неподвижные грамположительные микроорганизмы, располагающиеся группами, которые напоминают гроздь винограда (греч. staphyle — гроздь, coccos — зерно).
Из факторов патогенности наиболее значимы поверхностные белки — адгезины, которые обеспечивают прилипание (адгезию) стафилококка к клеточной мембране; капсула, защищающая стафилококк от комплементопосредованного фагоцитоза; компоненты микробной клетки, инициирующие воспалительную реакцию, в частности тейхоевые кислоты (активируют по альтернативному пути систему комплемента, систему гемостаза, калликреин-кининовую систему), белок А (активирует комплемент, естественные киллеры, обладает свойствами суперантигена); ферменты: каталаза, β-лактамазы, липазы, коагулаза; токсины (стафилолизины, гемолизины, эксфолианты, токсин СТШ, лейкоцидин, энтеротоксины А, В, С1–3, D, E, G, H).
Стафилококки устойчивы в окружающей среде, хорошо переносят высушивание, однако чувствительны к средствам дезинфекции, растут на простых питательных средах. Быстро вырабатывают устойчивость к антимикробным средствам.
При температуре 70–80 °С они погибают в течение 30 мин.
Эпидемиология
Источник возбудителя — здоровые носители и больные любой формой стафилококковой инфекции. Особую опасность представляют медицинские работники — носители госпитальных штаммов, обладающих повышенной вирулентностью и полирезистентностью к антимикробным средствам. В медицинских учреждениях, где сосредоточены больные с повышенной восприимчивостью к стафилококку, возможны вспышки внутрибольничных стафилококковых инфекций (родильные дома, отделения неонатологии, онкогематологии и др.). Золотистые стафилококки являются также облигатными паразитами крупного рогатого скота, лошадей, свиней, собак, обезьян, изредка птиц. Известны случаи инфцирования молока при стафилококковом мастите у коров с последующей вспышкой пищевого отравления у людей.
Пути передачи возбудителя — воздушно-капельный, контактный и пищевой. Воздушно-капельный путь возможен, если источник возбудителя — больной ангиной, ринитом; контактный и пищевой — если источником возбудителя инфекции становятся больные гнойничковыми заболеваниями кожи, в том числе, медицинский персонал. Эта же группа служит источником при пищевом пути заражения, где факторами передачи могут быть молоко и молочные продукты, кондитерские изделия.
Стафилококковые инфекции распространены повсеместно. Заболевания возникают в течение всего года. Регистрируют как спорадические случаи, так и эпидемические вспышки.
Восприимчивость к стафилококковым инфекциям низкая, однако постоянно действующий риск заражения способствует тому, что у большинства взрослых (до 40%) вырабатываются антитела против стафилококка и его токсинов. Группы риска инфицирования — новорождённые и дети до года, больные с иммунодефицитными состояниями (ВИЧ-инфицированные, внутривенные наркоманы, больные сахарным диабетом и др.).
Патогенез
Стафилококковая инфекция развивается в результате экзогенного инфицирования или аутоинфекции, когда возбудитель с участков колонизации переносится на травмированную поверхность или проникает во внутреннюю среду организма в результате инвазивных процедур (катетеризация, эндоскопия и др.). Несмотря на обилие факторов патогенности, стафилококк относят к условно-патогенным микроорганизмам, поскольку он входит в состав нормальной микрофлоры наружных покровов человека. Патогенные свойства он проявляет при наличии дополнительных факторов: повреждении наружных покровов с формированием местного гнойно-воспалительного процесса, снижении местной резистентности органов и тканей и общей резистентности с развитием генерализованной инфекции, причём в нормальных условиях проникновение стафилококка в кровь не приводит к развитию сепсиса. Стафилококковая бактериемия наблюдается при многих тяжёлых инфекционных болезнях. Токсическое действие стафилококка проявляется при накоплении большой микробной массы и токсина в пищевых продуктах (пищевое отравление), вагинальных тампонах (СТШ). Воспалительная местная реакция при стафилококковых инфекциях всегда протекает при участии полиморфно-ядерных лейкоцитов и носит гнойный характер. Основные причины смерти при стафилококковой инфекции — поражение жизненно важных органов: сердца (эндокардит), лёгких (деструктивная пневмония), головного мозга (менингит, абсцесс), септический шок, тромбогеморрагический синдром, в частности тромбоэмболия магистральных сосудов.
Клиническая картина (симптомы) стафилококковой инфеции
Инкубационный период длится обычно от 4 до 16 дней, при пищевом отравлении стафилококковой этиологии — 2–4 ч, иногда сокращается до 30 мин и редко увеличивается до 6 ч, при СТШ — от 12 до 48 ч, при других формах, включая раневую, инфекции глаз и ЦНС — от 48 до 72 ч, у новорождённых — до 4–5 дней, у недоношенных — до 3 нед. Общепринятой классификации нет. Целесообразно дифференцировать местную стафилококковую инфекцию (с указанием локализации), генерализованную стафилококковую инфекцию и стафилококковые интоксикации.
• Локализованная (местная) стафилококковая инфекция:
- кожи и мягких тканей (фурункул, пиодермия, абсцесс, флегмона, гидраденит);
- ЛОР-органов (ангина, отит, синусит);
- органа зрения (ячмень, мейбомит, дакриоцистит);
- мочеполовых органов (пиелонефрит, цистит);
- артрит, остеомиелит;
- колит, энтероколит.
• Генерализованная стафилококковая инфекция:
- сепсис;
- пневмония, плеврит;
- эндокардит;
- менингит, абсцесс мозга.
• Стафилококковые интоксикации:
- стафилококковое пищевое отравление;
- стафилококковый ожогоподобный синдром, включая болезнь Риттера;
- СТШ.
СТШ описан в 1978 г. у женщин, использующих вагинальные тампоны из синтетической ваты, которая является благоприятной средой для размножения стафилококка, продуцирующего особый токсин — токсин СТШ (toxic shock syndrome toxin, TSST). Развитие СТШ возможно при тампонировании ран, носовых ходов, при локализованных патологических процессах, которые вызваны штаммами золотистого стафилококка, продуцирующего TSST. СТШ характеризуется внезапным началом, выраженным ознобом, гипертермией, головной болью, миалгией, тошнотой и рвотой, диареей, болью в горле. Характерны диффузная гиперемия кожи, обильная пятнистая, пятнисто-папулёзная, петехиальная сыпь с последующим шелушением кожи. Отмечают диффузную гиперемию слизистой оболочки ротоглотки, языка, инъекцию конъюнктив. Тяжесть состояния обусловлена выраженным падением АД, развитием РДС взрослых, ОПН, поражением печени.
В крови отмечают нейтрофильный гиперлейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение СОЭ.
Диагностика стафилококковых инфекций
Диагностика стафилококковой инфекции основана на результатах микробиологического исследования, так как клинические проявления неспецифичны и не позволяют в большинстве случаев провести дифференциальную диагностику с аналогичными клиническими формами, вызванными другой условно-патогенной флорой.
Для исследования используют соответствующие биосубстраты (гной, мокрота, плевральный экссудат, кровь, СМЖ, моча и др.). Выделенную культуру исследуют на наличие коагулазы (коагулазный тест), на способность к ферментативному расщеплению маннита, на способность синтезировать термостабильную ДНКазу, агглютинировать сенсибилизированные эритроциты барана; проводят фаготипирование выделенного штамма. Для экспресс-диагностики применяют РЛА. Обязательно определяют чувствительность выделенного штамма к антибактериальным препаратам (методом дисков или серийных разведений).
Дифференциальную диагностику проводят на основании результатов микробиологического исследования. СТШ дифференцируют от септического и стрептококкового токсического шока, скарлатины, менингококкемии, риккетсиозной пятнистой лихорадки, лептоспироза, кори, медикаментозной токсикодермии.
А48.3. Синдром токсического шока, респираторный дистресс-синдром взрослых, тяжёлое течение (культура S. aureus, продуцирующая TSST-1 из вагинального тампона, чувствительная к метициллину).
Госпитализация обязательна в отношении больных с тяжёлой и среднетяжёлой формой заболевания, в том числе больных, которым невозможно обеспечить изоляцию и правильный уход в домашних условиях. Режим зависит от клинической формы болезни. Диета не требуется.
Лечение стафилококковой инфекции
Лечение стафилококковой инфекции проводят в четырёх направлениях:
· этиотропная терапия;
· санация очагов инфекции;
· иммунотерапия;
· патогенетическая терапия.
Этиотропную терапию проводят, ориентируясь на результаты тестирования чувствительности к антимикробным средствам.
При выделении штаммов, чувствительных к метициллину, применяют оксациллин, цефалоспорины I поколения; при выделении устойчивых штаммов — ванкомицин, препараты пенициллинов, защищённые ингибиторами бета-лактамаз (сальбутамол, тазобактам, амоксициллин + клавулановая кислота). Применяют также рифампицин, линезолид, фузидовую кислоту, клиндамицин, фторхинолоны (левофлоксацин, пефлоксацин, офлоксацин, ципрофлоксацин), стафилококковый бактериофаг (местно, перорально).
Обязательное условие эффективной терапии — хирургическая санация гнойных очагов (вскрытие, эвакуация гноя, иссечение нежизнеспособных тканей, дренирование).
Специфическую иммунотерапию проводят антистафилококковым иммуноглобулином. Вводят внутримышечно в дозе 5 МЕ на 1 кг массы тела антиальфастафилолизин, 3–5 инъекций ежедневно или через день. В ряде случаев вводят подкожно в нарастающих дозах: 0,1; 0,3; 0,5; 0,7; 0,9; 1,2; 1,5 мл через день стафилококковый анатоксин, очищенный жидкий. Применяют также препараты нормального человеческого иммуноглобулина, например иммуноглобулин нормальный человеческий для внутривенного введения (пентаглобин; интраглобин; октагам; эндобулин С/Д). Для иммуностимуляции используют левамизол, имунофан, азоксимер.
Диспансерное наблюдение за переболевшими не требуется.
Профилактика стафилококковой инфекции
Цель профилактических мероприятий — предупредить возникновение стафилококковой инфекции в быту, на производстве; стафилококковые пищевые отравления, внутрибольничную стафилококковую инфекцию. Для санации носителей и повышения невосприимчивости к стафилококковой инфекции иммунизируют очищенным адсорбированным стафилококковым α-анатоксином беременных и больных, подлежащих плановому хирургическому вмешательству.
Читайте также:


