Менингит это инфекционное заболевание или простудное
Менингит – это инфекционное заболевание, при котором воспалительный процесс развивается в оболочках мозга. Инфекционные агенты передаются от больного человека или носителя микроорганизмов к здоровому человеку контактным или воздушно-капельным путём. Иногда люди заражаются при употреблении в пищу продуктов питания, которые загрязнены экскрементами животных, обсеменённой микроорганизмами воды или укусе различных насекомых.
Сразу же после установки точного диагноза начинают комплексную терапию. Инфекционисты назначают эффективнейшие антибактериальные и противовирусные препараты, которые быстро уничтожают возбудителей заболевания. Детоксикационную терапию проводят современными инфузионными средствами. Для лечения пациентов используют зарегистрированные в РФ препараты, которые обладают минимальным спектром побочных эффектов.

Причины и механизм развития
Менингококковый менингит – бактериальное поражение мозговых оболочек. Возбудители инфекции – нейссерии менингита (менингококки) двенадцати серологических групп. Они передаются от человека к человеку через капли выделений из зева и верхних дыхательных путей бациллоносителя или больного человека. Распространению микроорганизмов способствует тесный продолжительный контакт:
- Чихание или кашель в сторону другого человека;
- Совместное пользование посудой;
- Поцелуи;
- Проживание в непосредственной близости с инфицированным человеком-носителем.
- По течению заболевания выделяют следующие формы инфекционных менингитов
- Молниеносные (развёрнутая клиническая картина формируется менее чем за 24 часа);
- Острые;
- Подострые.
Симптомы
Клиническая картина инфекционного менингита представлена группой общеинфекционных, общемозговых и менингеальных симптомов. К общеинфекционным признакам менингококковой инфекции относят следующие симптомы:
- Общее недомогание;
- Повышение температуры тела до высоких цифр;
- Суставные и мышечные боли (артралгию и миалгию);
- Увеличение частоты сердечных сокращений;
- Покраснение (гиперемию) лица;
- Воспалительные изменения в периферической крови.
- Редкое дыхание;
- Повышение систолического артериального давления;
- Брадикардия (уменьшение частоты пульса).
Собственно менингеальные симптомы, которые вызваны раздражением мозговых оболочек, включают в себя повышенную чувствительность к разным раздражителям (гиперестезию) и признаки рефлекторного повышения тонуса затылочных мышц. Если больной менингитом находится в сознании, он не переносит громкий разговор и шум. У пациента от сильных звуков и яркого света усиливается головная боль. Он предпочитает лежать с закрытыми глазами в затемнённой комнате, в которую не проникают посторонние звуки.
У пациентов, страдающих инфекционным менингитом, развивается ригидность мышц затылка и симптом Кернига. Ригидность затылочных мышц врачи обнаруживают при пассивном сгибании шеи больного, когда из-за спазма разгибательных мышц не удаётся полностью привести его подбородок к грудине. Симптом Кернига проверяют следующим способом:
- Врач пассивно сгибает под углом 90º в коленном и тазобедренном суставах нижнюю конечность пациента, который лежит на спине;
- Затем он пытается разогнуть ногу пациента в коленном суставе;
- При наличии у пациента менингеального синдрома в связи с рефлекторным повышением тонуса мышц-сгибателей голени разогнуть его ногу в коленном суставе невозможно.
Верхний симптом Брудзинского определяют следующим образом: при пассивном приведении головы пациента, который лежит на спине, к грудине, его нижние конечности сгибаются в коленных и тазобедренных суставах. Чтобы проверить средний симптом Брудзинского, ноги пациента следует согнуть при надавливании на лонное сочленение. Нижний симптом Брудзинского проявляется сгибанием другой ноги при пассивном сгибании одной конечности.
Диагностика и лечение
Первоначальный диагноз менингококкового менингита неврологи ставят при клиническом осмотре, во время которого проводят спинномозговую пункцию для получения ликвора. Затем лаборанты выполняют бактериоскопию цереброспинальной жидкости. Диагноз подтверждают путём выращивания микроорганизмов, которые содержатся в спинномозговой жидкости или крови. Также в лаборатории проводят исследование биологических жидкостей с помощью полимеразной цепной реакции. Для оптимального выбора антибактериальных средств лаборанты идентифицируют серотип возбудителя и определяют чувствительность к антибиотикам.
Пациента с менингококковым менингитом госпитализируют в клинику неврологии Юсуповской больницы. Антибактериальную терапию начинают проводить сразу же после спинномозговой пункции. Пациентам назначают антибактериальные или противовирусные препараты сразу же после получения результатов анализа ликвора и идентификации возбудителя инфекции. Если люмбальная пункция противопоказана, антибиотики подбирают эмпирическим путём. Для стартовой терапии используют следующие антибиотики:
- Пенициллин;
- Ампициллин;
- Хлорамфеникол;
- Цефтриаксон.
При наличии достоверных сведений о тяжёлой аллергии на бета-лактамы при пневмококковом менингите назначают ванкомицин, а при менингококковом – хлорамфеникол. Больным, у которых выявлены факторы риска листериозного инфекционного менингита, назначают амоксициллин внутривенно в дополнение к цефалоспоринам третьей генерации. Одновременно с антибиотиками при пневмококковом и гемофильном инфекционном менингите применяют дексаметазон.
Если природа инфекционного бактериального менингита не установлена, антибактериальную терапию проводят в течение 10–14 суток. При менингите, вызванном менингококком, срок применения антибиотиков варьируется от 5 до 7 дней. Менингит, вызванной гемофильной палочкой типа b, требует проведения антибактериальной терапии в течении 7-14 суток. Курс антибактериального лечения при листериозном менингите 21 день, а при менингите, вызванном синегнойной палочкой или грамотрицательными микроорганизмами, может продолжаться в пределах 21–28 суток.
Симптоматическая терапия инфекционного менингита заключается в применении мочегонных препаратов, инфузий средств, восполняющих дефицит жидкости, введении жаропонижающих препаратов и анальгетиков. При повышенном внутричерепном давлении назначают 20% раствор маннитола. Он повышает давление в плазме, и, тем самым, способствует переходу жидкости из ткани мозга в кровяное русло. Диакарб препятствует образованию ликвора. Фуросемид тормозит обратное всасывание натрия в почечных канальцах, вследствие чего повышается диурез.
При наличии судорожного синдрома врачи назначают больным инфекционным менингитом диазепам, оксибутират натрия, аминазин. С первых же минут поступления пациента в клинику неврологии врачи проводят оксигенотерапию. При наличии показаний пациенту выполняют интубацию трахеи и искусственную вентиляцию лёгких.
Другие виды менингита
Менингит может развиться при инфицировании пациента вирусами. Инкубационный период при вирусном менингите варьируется от 2 до10 дней. При заражении энтеровирусами его длительность может быть 1-18 дней, вирусом паротита – 10-18 дней. Инкубационный период хориоменингита Армстронга (острого асептического менингита) продолжается 8-12 дней.
Воспаление мозговых оболочек возникает при инфицировании следующими вирусами:
- Вирусы ЕСНО и Коксаки;
- Эпидемического паротита;
- Простого герпеса (II тип);
- Гриппа;
- Кори;
- Краснухи.
Пациентов беспокоит головная боль, недомогание, определяются катаральные явления. Температура тела повышается до 40 о С, часто возникают тошнота и рвота. Спустя 3-5 дней появляются менингеальные признаки: ригидность мышц шеи и затылка, симптомы Кернига и Брудзинского, гиперестезия.
Если вторичный серозный менингит развился на фоне эпидемического паротита, у пациента могут увеличиться все группы лимфатических узлов. Сыпь на коже появляется при вирусном менингите, вызванном вирусом Коксаки и ЕСНО.
В Юсуповской больнице больным вирусным менингитом проводят комплексную терапию, направленную на уничтожение инфекционного агента, уменьшение интоксикации и внутричерепного давления. Врачи клиники неврологии индивидуально подходят к выбору доз препаратов в зависимости от возраста и тяжести состояния пациента.
Пневмококковым менингитом чаще болеют люди с ослабленным иммунитетом, особенно лица пожилого возраста и маленькие дети. Заболевание протекает тяжело и часто вызывает серьёзные осложнения. Возбудитель инфекции – пневмококк. Микроорганизмы передаются от больного человека или бактерионосителя воздушно-капельным и контактным путём. Инкубационный период может длиться до трёх суток, в это время симптомы заболевания отсутствуют.
Начинается заболевание остро, проявляется следующими симптомами:
- Повышением температуры тела до 40°;
- Общей слабостью;
- Усиливающейся болью в голове;
- Повышенной чувствительностью кожи;
- Непереносимостью громких звуков или светобоязнью;
- Ознобом;
- Тошнотой, неукротимой рвотой;
- Непроизвольным дрожанием или судорогами конечностей.
- Признаки повышенного внутричерепного давления;
- Набухание родничка;
- Выраженная одышка;
- Плач и стонущий крик;
- Посинение носогубного треугольника, кончика пальчиков и носа;
- Частое срыгивание или сильная рвота.
Вначале проводят эмпирическую терапию антибиотиками, к которым наиболее чувствительны пневмококки: пенициллинами, карбапенемами, цефалоспоринами или ванкомицином. После идентификации возбудителя инфекции и определения его чувствительности к антибиотикам проводят целенаправленную антибактериальную терапию. Врачи проводят патогенетическую и симптоматическую терапию, дегидратацию, иммуностимуляцию. В случае развития состояния, угрожающего жизни, пациента переводят в отделение реанимации и интенсивной терапии. Ему проводят оксигенотерапию через носовые катетеры или выполняют искусственную вентиляцию лёгких с помощью новейших аппаратов ИВЛ экспертного класса.
Туберкулезный менингит – это вторичное заболевание, которое развивается при инфицировании пациента палочкой Коха. Микобактерии туберкулёза гематогенным или лимфогенным путём распространяются в головной мозг из первичных очагов инфекции, которые расположены в лёгких.
На первом этапе воспаления гематогенным путём поражаются сосудистые сплетения желудочков мозга. В них образуются специфические гранулёмы. Сосудистые сплетения – главный источник продукции спинномозговой жидкости. Наряду с эндотелием мозговых оболочек и капилляров они служат анатомическим субстратом гематоэнцефалического барьера. На втором, ликворогенном этапе развития туберкулёзного менингита, микобактерии из сосудистых сплетений с током спинномозговой жидкости оседают на основании мозга. Они инфицируют мягкие мозговые оболочки, вызывают острый менингеальный синдром.
Клиническая картина туберкулёзного менингита зависит от стадии развития патологического процесса:
- При базилярном туберкулёзном менингите преобладает менингеальный синдром и поражение черепно-мозговых нервов;
- Для менингоэнцефалитической формы туберкулёзного менингита характерно сочетание менингеального синдрома с проявлениями очагового поражения вещества головного мозга. У пациента развивается нарушение речи, полный или частичный паралич одной половины тела;
- При спинальной форме заболевания поражается вещество, оболочки или корешки спинного мозга. У пациентов нарушаются движения в нижних конечностях и функция тазовых органов.
Прогноз для выздоровления пациентов, пролеченных на начальной стадии заболевания, оптимистичный. При наличии первых симптомов менингита, которые развились после инкубационного периода у взрослых, звоните по телефону Юсуповской больницы. Врачи проведут обследование пациента, быстро установят точный диагноз и проведут адекватную терапию.
[youtube.player]Дети часто болеют различными простудными заболеваниями. Это естественная реакция: так их иммунная система учится распознавать и бороться с возбудителями вирусных недугов. В большинстве случаев все эпизоды простуды заканчиваются для них благополучно. Однако есть одно коварная болезнь, которая представляет реальную опасность для жизни ребенка — менингит. Что же это такое? Как его заподозрить матери или отцу в домашних условиях, чтобы не опоздать, когда дорога каждая минута? Подробности в новой статье на портале MedAboutMe.
Что такое менингит
Менингит - нейроинфекционное заболевание, при котором поражается мягкая мозговая оболочка головного мозга. Регистрируют его не так и часто: около 10 случаев на 100000 населения. Правда статистика учитывает людей всех возрастов, а развивается он чаще всего у малышей в возрасте до 5 лет. Поэтому распространенность в педиатрии гораздо выше.
Фатальность заболевания заключается в том, что есть прямая зависимость прогноза от возраста малыша: чем младше ребенок, тем больше риск смерти. Однако коварство болезни заключается еще и в том, что, даже если наступило выздоровление, нередко развиваются пожизненные нарушения работы различных отделов головного мозга, приводящие к снижению чувствительности или двигательной активности. Ребенок может остаться на всю жизнь слепым, глухим, со сниженным интеллектом или другими совершенно различными осложнениями.
Каковы причины менингита
Менингит — это заболевание, которое практически никогда не бывает первичным. То есть оно является осложнением того или иного инфекционного недуга, а ими дети болеют очень часто. Среди потенциальных возбудителей три основные группы.
- Вирусы — ECHO, Коксаки, кори, краснухи, ветрянки, гриппа, полиомиелита, герпеса и др. Обычно вначале ребенок заболевает классической формой одной из этих болезней и при отсутствии правильного лечения, либо выраженном снижении иммунитета, развивается осложнение в виде менингита. Ни одно из них не начинается сразу с поражения мозговых оболочек.
- Бактерии — менингококки, пневмококки, гемофильная палочка, стафилококки, энтеробактерии и др. Обычно данные микробы попадают к мозговым оболочкам гематогенным путем из первичного источника. Ими могут быть уши, миндалины, бронхи, легкие, почки, полость рта и др. То есть менингит является осложнением большого количества бактериальных инфекционных заболеваний: отита, ангины, гайморита, фронтита, периодонтита, тяжелого бронхита, пневмонии, пиелонефрита и др. Однако тут есть одно исключение: менингококковый менингит, который развивается молниеносно и поражение мозговых оболочек начинается спустя несколько часов с момента инфицирования.
- Грибы и простейшие. У относительно здоровых детей менингит такого происхождения возникает крайне редко. Исключение составляют дети с врожденным иммунодефицитом, ВИЧ-инфекцией, после лучевой и химиотерапии.
Как заподозрить менингит: основные симптомы
Первые признаки менингита должны знать все родители без исключения. Прогноз при данном заболевании часто зависит от того, насколько быстро была начата медицинская помощь от момента появления симптомов. Иногда счет идет действительно на часы или даже минуты (это касается в первую очередь менингококкового менингита). Вот те симптомы, которые должны насторожить мать и отца ребенка.
- Ребенок стал жаловаться на крайне сильную головную боль. Конечно во время вирусной инфекции голова у детей болит нередко и это проявление интоксикации. Однако при менингите боль настолько сильная, что малыш может пронзительно кричать, особенно, если он еще не умеет говорить и объяснить родителям свое состояние.
- На высоте головной боли возможна рвота, но она не приносит малышу облегчения.
- Лихорадка достигает фебрильных цифр (40-41 градус) и на фоне приема жаропонижающих она не снижается до нормального уровня, а лишь снижается на 1-2 градуса.
- Присутствует в той или иной мере нарушение сознания. Ребенок стал сонлив, на вопросы отвечает с задержкой или вообще не реагирует. Все время старается прилечь. Отсутствие реакции на болевые раздражители должно стать поводом для мгновенного вызова скорой. Для этого необходимо ущипнуть малыша за кожу плеча, надавить ногтем на кожу в области грудины или лба.
- Светобоязнь, неприятие громких звуков. Ребенок старается закутаться в одеяло, под подушку, чтобы не видеть света лампы и не слышать разговора взрослых.
- Появились судороги. Они могут проявляться легким подергиванием мышц, которое родители часто ошибочно принимают за озноб. Иногда ребенок просто замирает на одном месте — смотрит вперед, перестает дышать и двигаться, так длится несколько секунд или минут. В тяжелом случае — это генерализованный эпилептический припадок.
- При менингите дети часто принимают вынужденное положение на боку с запрокинутой головой.
- Можно визуально увидеть набухание большого родничка у маленьких детей.
- На коже появилась геморрагическая (ярко красная) сыпь с неровными краями. Если прижать ее стаканом, то она не бледнеет — это верный признак коварного менингококкового менингита.
Не обязательно, что у больного менингитом будут все эти признаки. Однако наличие хотя бы одного из них служит показанием для вызова скорой помощи. Не стоит пытаться вести ребенка в больницу самостоятельно: неотложная медицинская помощь ему может понадобится уже в пути, так как каждая секунда при этой болезни очень дорога.
Еще до приезда скорой родители могут провести ряд тестов, которые дают возможность определить наличие у ребенка менингита.
- Если малыш лежит на спине и ему согнуть ногу в тазобедренном суставе, он не сможет разогнуть ее в колене.
- Ребенок не сможет безболезненно достать подбородком до грудины: это движение вызовет у него резкий приступ боли.
- Младенцы до года обычно занимают вынужденное положение на боку, запрокидывают голову. Если попытаться уложить его на спину, он пронзительно закричит и постарается принять максимально щадящую для себя позу обратно.
- Тест со стаканом и геморрагической сыпью позволяет с 99% вероятностью заподозрить менингококковый менингит. Однако в этом случае счет идет на минуты, данное заболевание дает самый большой процент летальных исходов среди всех форм менингита.
Есть ли защита от менингита
К сожалению, ежегодно от этой болезни умирают тысячи детей по всему миру. Ни один способ защиты не дает 100% гарантии. Иногда менингококковая инфекция может проявляться у взрослого человека банальным насморком, и он заразит ей ребенка, к которому зашел в гости всего на несколько минут. А для малыша она смертельно опасна и уже спустя пару дней он окажется в отделении реанимации.
Существующая вакцина от пневмококковой, менингококковой инфекции, гемофильной палочки, кори, краснухи, паротита значительно снижает риск заболевания, хоть и не устраняет его полностью. Ребенок переболеет ей в легкой форме, как взрослый человек. Однако она позволит сохранить ему жизнь и значительно снизит риск серьезных осложнений.
[youtube.player]
Каждый вторник АиФ Здоровье объясняет, какие признаки могут говорить о том, что вам пора к врачу. На этой неделе рассказываем о том, что такое менингит, как его отличить от простуды и вовремя заметить.
Наш эксперт – главный инфекционист города Москвы, профессор Николай Малышев.
| Читайте также: | |
|---|---|
| Сильные головные боли при отите – признак менингита? | |
| Свиной грипп опаснее менингита? | |
| Вспышка менингита в детском саду в Ростове-на-Дону | |
Менингококковая инфекция – одно из самых коварных заболеваний, передающихся через верхние дыхательные пути, так как на каждые несколько тысяч из 50 тысяч человек носителей может быть один больной.
Что это такое, менингит?
Менингит – это воспаление оболочек головного и спинного мозга. При этом заболевании сами клетки головного мозга не повреждаются, воспалительный процесс развивается снаружи. Возбудителями менингита могут быть вирусы, бактерии, грибы. Поэтому различают несколько видов менингита, среди которых серозный, вызывающийся вирусами, и гнойный, причиной которого являются бактерии.
Причиной вирусного менингита может быть любая вирусная инфекция. Гнойный менингит вызывается различными бактериями, среди которых наиболее распространён менингококк. Обычно заражение происходит за счёт носителей менингококков, которые сами не болеют, но служат переносчиком бактерий. Переносится инфекция по воздуху, поэтому массовые случаи заболеваний нередко бывают в детских садах, школах, институтах, в армии.
Заболеть менингитом можно в любом возрасте. Менингит возникает как самостоятельное заболевание или как осложнение другого процесса. Во многом заболеваемость зависит от состояния организма, поэтому в группе риска недоношенные дети, люди с различными пороками центральной нервной системы, с травмами головы или спины.
Для диагностики менингита используется люмбальная пункция – суть операции заключается в заборе спинномозговой жидкости из позвоночного канала с помощью шприца и её исследовании на наличие возбудителя заболевания.
Признаки заболевания
Болезнь начинается так же, как при респираторных заболеваниях. Обычно отмечаются головная боль, тошнота, рвота, кашель, выделения из носа. А затем последствия могут привести к развитию менингококкового назофарингита или менингококкового сепсиса. Эти заболевания могут протекать с очень быстро нарастающей интоксикацией, приводящей к тяжёлой клинической картине и даже к смерти больного.
| Справка | |
|---|---|
| Назофарингит (быт.: простуда) – воспаление слизистой оболочки носоглотки, чаще всего инфекционной этиологии. К данному заболеванию относят острые и инфекционные риниты, а также ринорею (острый насморк). | |
У заболевшего, думающего, что у него лёгкая респираторная инфекция, могут быстро развиться неблагоприятные последствия и осложнения. Из-за бездействия больного болезнь может быть запущена до такой степени, что медики в результате не смогут помочь. Менингококковый сепсис развивается очень быстро и может привести к летальному исходу.
Из отличительных признаков менингита – это ситуация, когда человек не может наклонить голову, и сильная слабость. Также может появиться геморрагическая сыпь, чаще на нижних конечностях, в подмышечной области, а затем распространяться по всему телу. Через некоторое время это может привести к поражению суставов, падению давления, наступает состояние, требующее немедленной госпитализации.
Кроме того, менингококковый сепсис может развиться неожиданно без перечисленных проявлений. Среди полного здоровья человек может почувствовать себя резко плохо, появится сыпь. Такие больные обязательно немедленно госпитализируются в реанимацию.
Поэтому при возникновении респираторных заболеваний в любом случае необходимо обратиться к доктору, который сможет поставить правильный диагноз.
Как лечат менингит?
Лечение менингита проводится с помощью антибиотиков, противовирусных или противогрибковых средств. Иногда для предотвращения осложнений от сильного воспаления используются стероидные средства.
В настоящее время существуют мощные антибиотики, которые позволяют добиться хорошего результата. Однако статистика остаётся ужасающей: около 10 % заражения – летальные исходы. Если у кого-то из семьи или в коллективе проявляется менингококковая инфекция, окружающие обязательно должны быть обследованы на носительство менингококка. Ибо у носителя может не быть никаких клинических проявлений, однако он может заражать других, а при наступлении неблагоприятных факторов, снижающих иммунитет, может возникнуть клинически выраженное заболевание.
В этом случае носители инфекции должны пройти курс лечения до устранения признаков носительства, то есть у них должны быть отрицательные результаты анализов. Особенно это касается детей, посещающих дошкольные учреждения, взрослых, работающих в детских садах и школах, окружающих в семье и на службе.
Существует различное количество химиотерапевтических препаратов, которые позволяют избавиться от носительства, если оно протекает без различных клинических проявлений.
Опасности
Менингит опасен тем, что у него много носителей. Кроме этого, у болезни может наблюдаться постепенное развитие: сначала менингококковый назофарингит, клинические проявления респираторной инфекции, а затем – менингококковый сепсис. К сожалению, заболевание может протекать очень быстро. Пациент из относительно хорошего состояния может перейти в состояние очень тяжёлого больного, который уже требует незамедлительной госпитализации именно в реанимационное отделение.
Рекомендации
Существует около 170 гриппоподобных заболеваний и целый ряд других инфекционных болезней, которые могут протекать с клиническими проявлениями респираторных инфекций, а в дальнейшем приводить к развитию тяжёлых заболеваний.
Главный профилактический совет заключается в том, что при любом заболевании с повышением температуры обязательно необходимо обращаться к врачу, оставаясь при этом дома и соблюдая постельный режим.
[youtube.player]Сегодня среда, а значит я снова дам немного информации. Но сначала напишу маленькую историю из моей практики.
ОРВИ с менингизмом.
Есть у нас такой диагноз - ОРВИ с менинтизмом. Менингизм (лат. meningism) — состояние раздражения головного или спинного мозга, при котором имеются симптомы менингита (например, ригидность шейных мышц), но реальное воспаление отсутствует. Такое бывает у чаще у детей. Но на догоспитальном этапе сотрудники "скорой помощи" не могут на 100% исключить менингит. Поэтому людей с таким диагнозом мы госпитализируем в инфекционное отделение. В условиях стационара есть возможность провести дополнительные методы обследования. А теперь сама история.
Истории этой много лет. Врач, о которой я напишу, давно уже на пенсии и смены в больнице не берёт.
Работала в нашей больнице одна врач. Работала она Лор-врачом в поликлинике, так же она подрабатывала дежурным врачом в Инфекционной больнице. И была у неё отличительная черта - постоянно орала на фельдшеров "скорой". В прямом смысле слова - орала, возмущаясь "Что вы мне привезли. Зачем. Нет здесь ничего. " Ну и другое. Вздрагивали от этих воплей все - и медики, и пациенты. Некоторые фельдшера пытались ругаться с ней, но большинство предпочитали не связываться и молча уходили. Я относилась ко второй категории.
В тот день она тоже на меня накинулась: - "Нет здесь ничего! Зачем привезла. "
А привезла я мальчика шести лет с диагнозом: ОРВИ с явлениями менингизма. Менингит?
Мальчик был болен в течении часа - высокая температура, головная боль, гиперемия (покраснение) задней стенки глотки. Казалось бы всё понятно - ОРВИ. Но мне не понравилось состояние мышц шеи. Нет, явной регидности мышц шеи не было. Но напряжение небольшое присутствовало. Ребёнок заболел совсем недавно и клиника менингита могла ещё не проявиться полностью. Возможности наблюдать его, чтобы выяснить менингит это или ОРВИ, у меня не было. Я приняла решение везти его в инфекцию.
В инфекционном отделении на меня наорала врач, естественно, в присутствии пациента и его мамы. Но в этот раз я не промолчала: - "И не чего так на меня орать! Смотрите ребёнка. Не согласны со мной? Пишите отказ в госпитализации и берите ответственность на себя!" После этого я покинула помещение.
Ребёнка госпитализировали. В заключительном диагнозе значилось - Серозный менингит. Выписан мальчик в удовлетворительном состоянии. И больше эта врач на меня не орала почему-то.

А теперь - немного информации. Считаю, что небольшими порциями информация усваивается легче. Сегодня я дам лишь общие сведения о менингите. (Выделила текст специально для тех, кто "не прочитывает всех отдельных слов (или же слогов), помещенных на странице, а скорее выбирает случайно из двадцати слов приблизительно пять. "). О клинических проявлениях напишу в другой раз.
Различают несколько видов менингитов: серозный, гнойный. Гнойный менингит бывает первичным или вторичным, когда инфекция попадает в мозговые оболочки из очагов инфекции в самом организме или при травме черепа.
Наиболее часто встречаются менингококковый и вторичные гнойные менингиты, на третьем месте вирусный менингит. Также существует грибковый менингит, который наиболее часто встречается у людей со значительно сниженным иммунитетом (СПИД, длительная лекарственная иммуносупрессия после пересадки органа или для лечения аутоиммунного воспалительного заболевания соединительной ткани, химиотерапия), однако он бывает и у людей с нормальным иммунитетом, в том числе во время беременности.
Менингит у детей и мужчин встречается наиболее часто, особенно численность заболевших возрастает в осенне-зимне-весенний период, с ноября по апрель. Этому способствуют такие факторы, как колебания температур, переохлаждения организма, ограниченное количество свежих фруктов и овощей, недостаточная вентиляция в помещениях с большим количеством людей.
Как и многие другие инфекционные заболевания, менингит может предаваться достаточно большим количеством путей, но наиболее частыми из них являются:
воздушно-капельный путь (через кашель, чиханье);
контактно-бытовой (несоблюдение правил личной гигиены), через поцелуи;
орально-фекальный (употребление немытых продуктов, а также прием пищи немытыми руками);
гематогенный (через кровь);
лимфогенный (через лимфу);
плацентарным путем (заражение происходит при родах);
водный путь (питьё загрязнённой воды или попадание её в рот и нос, например, во время купания).
У здоровых людей микроб может высеваться из носоглотки, но при этом многие носители менингококка никогда не заболевают.
Факторы риска (т.е. факторы, повышающие риск заболеть менингитом):
Дети младшего возраста чаще заболевают менингитом, чем люди всех остальных возрастов. Однако это не значит, что взрослый человек не находится в группе риска.
Пребывание в коллективе
Любое инфекционное заболевание быстро распространяется в больших группах людей. Менингит не исключение. Наибольшему риску подвержены новобранцы.
Работа в лаборатории с патогенами, вызывающими менингит.
Неблагополучными по менингиту территориями считаются ряд африканских стран, расположенных рядом с Сахарой.
снижение иммунитета вследствие хронических заболеваний или вынужденного длительного приема лекарственных препаратов;
синдром хронической усталости;
язвенная болезнь двенадцатиперстной кишки и желудка;
вирус иммунодефицита человека.
По темпу течения заболевания менингиты бывают:
![]()
Помоему вообще орать на скорую, привезшую больного на госпитализацию, это маразм и самодурство. Скорая же не развлекается так возя больных, если привезли значит есть на то причины. Помню в детстве меня скорая с аппендицитом забрала, сама я толком не могла даже рассказать что именно болит и где, врач скорой по языку определил в чем дело и повез посреди ночи. Помню в приемном на него тоже какаято сумасшедшая тетка врач (или как их называют) орала что зачем мне тут ее привезли у нее ничего нет, доктор скорой настоял на госпитализации. Аппендицит подтвердился и мне сделали операцию. Страшно подумать если от таких теток реально бы зависело решение.
Меня привезли на скорой в инфекционное отделение с диагнозом "менингит" под вопросом. Потому что врач скорой попробовала нагнуть мне голову к груди и спрашивала "так болит или не болит". При том, что я сказала до этого, что болит вообще всё. Все тело. Как при гриппе, только хуже. Это была пятница, а у меня с понедельника была температура 40, которая жаропонижающими сбивалась до 39. Участковая терапевт до этого приходила и велела сходить сдать " кровь-мочу". Конечно, я никуда не ходила, я до туалета еле доползала. А к тому моменту - с нереальным трудом и нереальной болью сползла с постели на носилки.
В общем, отвезли в "инфекцию" в реанимацию и начали лить антибиотики. Там я была неделю, а воспоминаний у меня об этом часов на 5 максимум в общей сложности. Одна из.медсестер ещё вставать меня заставляла, типа нефиг залеживаться.
Оказался не менингит, а септический эндокардит. На каталке перевезли в другой корпус в кардиологическую реанимацию.
У меня лет в 12 был серозный. Неудачно на море искупался. Такого врагу не пожелаешь, когда голова раскалывается от адской боли, малейший свет режет глаза, а для всего тела есть одно-два положения, в котором происходящий с ним трэш переносить чуть легче.
Огромное спасибо, очень интересный пост! Как раз цикл неврологии сейчас идет)))
Спасибо.А мыть голову холодной водой безопасно?
Если вы здоровы, то это нормально.
Уважаемая @MamaLada, ваш пост перенесен в общую ленту, так как он не соответствует правилам сообщества "Истории из жизни". С правилами можно ознакомится на главной странице сообщества.
Простите, но мне кажется важным было бы указать про профилактику инфекций менингита, ведь вакцин от менингококка уже много.
Вы ни в одном посте не пишете про самое главное - симптомы! И как же отличить менингит от простуды и прочих мелких неприятностей. Когда бить тревогу?
это есть на википедии. Например мутная люмбальная пункция.
Из характерных признаков - ригидность мышц шеи, сильная головная боль, глюки, высокая температура. Если всё это есть - могут уже не спасти(мамин знакомый ушел за 3 дня, один родственник -выжил, но стал полуовощем).
Насколько перенесенный менингит, интересно, может сказаться впоследствии на личности (в смысле психики) и ее развитии? У дальнего родственника был арахноидит, так у него, по ходу, что-то навроде ОКР. Совпадение или это может быть связано?
В детстве любимой книжкой были "Детские болезни". Там иллюстрация была, про положение тела при менингите с запрокидыванием головы назад. Именно такой не нашла, но что-то похожее:
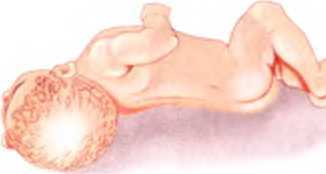
у молодого человека был менингит, он в деревне нырнул в озеро и вынырнул уже с температурой. в это время приехал его отец сразу схватили и отвезли в больницу. если бы не отец, не спасли бы. мне мама тоже запрещала всегда купаться в озерах. я не верила, неужели в озере можно заразиться?
Ещё! Пожалуйста, расскажите ещё, очень важная тема.
Как в домашних условиях заподозрить менингит по шейным мышцам?
Положить человека горизонтально без подушки, поднять ему голову. Если не сможет коснуться подбородком груди - то плохо.

А у меня мама от менингита умерла . Острый гнойный по-моему стрептококковый.
Скоровские истории #157: Месяц не встаёт
На вызове встретили со словами:
- Вы же его заберёте?
- Куда я его должна забрать?
- Как куда? В больницу!
Я ещё в дом не зашла, а у меня требуют увезти больного в больницу.
- Человек месяц не встаёт, и никому из врачей нет до этого дела! Надо его в больницу увезти.
- А мне надо его сначала осмотреть, чтобы решить с чем я его в больницу везти. И в какую.
На этом диалог прекратили и пошли к больному. Пациент находился в здании, которое совершенно не похоже было на жилой дом. Чуть позже мне объяснили, что он здесь живёт в "служебном жилье". Работал мужчина на предприятии (здание бывшего ЖКО) дворником. Ему выделили помещение под "служебное жильё" и разрешили жить. И вот больше месяца назад мужчина заболел. А теперь вызвали бригаду Скорой.
Со мной в тот день были в качестве помощников женщина фельдшер и студент. Студент последнего курса медицинской академи проходил у нас практику.
Когда открыли дверь в комнату, в которой лежал больной, и нам в нос ударил густой запах гноя, табака и немытого тела. Я то медицинскую маску всегда надеваю ещё в кабине машины, поэтому просто металлический фиксатор плотнее к носу приладила. Студенту ещё в начале смены выдала перчатки и маски. Он маску из кармана достал и надел. А вот помощница (теоретически) должна была о себе сама позаботится. На неё я даже не оглянулась.
В помещении, кроме больного, был ещё один мужчина. Он завел ту же песню, что и встречающий:
- Вот месяц уже человек с постели не встаёт, а вам и дела нет. Вы же его заберёте?
Одно да потому. Есть ли смысл ещё раз объяснять, что сначала пациента надо осмотреть, прежде чем говорить о госпитализации?
Пациент лежал на диване под одеялом на левом боку. Я приступила к опросу и осмотру. Опрос в себя включает сбор жалоб и анамнеза (т е. истории заболевания - когда заболел, куда обращался, чем лечился и т д.). Оказалось, что больше месяца назад, а именно 4 февраля у мужчины заболела спина, а потом поднялась температура. Но может быть, что сначала поднялась температура, а затем спина заболела. Этого пациент точно сказать не мог, так как не помнил. Но точно, что в этот день ему вызвали Скорую. "По скорой" был доставлен в приёмное отделение больницы с диагнозом поясничный остеохондроз. Из приемника, после осмотра неврологом, больного отправили домой с диагнозом миозит поясничной области. И рекомендовали обратиться в поликлинику за лечением. И он не замедлил этим воспользоваться. 11 февраля (то есть всего через неделю) вызвал терапевта на дом. И всё потому, что из-за боли не мог уже сам вставать с постели. Терапев назначил лечение, в том числе внутримышечные инъекции, которые пациент делал себе сам. Так же терапевт оформил лист нетрудоспособности до 14 февраля. Но 14 пациент на приём не пошёл. На вопрос "почему?" ответил, что спина сильно болела. Поэтому и не пошёл. А ещё раз вызвать Скорую или терапевта на дом не догадался.
- Ну что же. Приступим к осмотру. Покажите где болит.
Убрав одеяло, укрывавшее пациента, я увидела источник гнойного запаха. Стопа и голень левой ноги были отёчны, синюшного цвета. В области нижней трети голени повязка, пропитанная гноем. Спросила:
Мужчина рассказал, что это последствия производственной травмы. Пару лет назад на работе ногу чем-то зажало, мужчина упал. И как результат травмы - открытый перелом обеих костей голени. В травматологии было проведено несколько операций, в том числе и пересадка кожи. Дело в том, что после выписки из стационара швы стали гноиться. Когда мужчина обратился за медицинской помощью, гнойный процесс задел большую площадь. Рану почистили, и приняли решение о необходимости дермопластики. Пересадку делали два раза, так как в первый раз произошло отторжение кожного лоскута. Выписан пациента был "в удовлетворительном состоянии". Заживление вроде как шло успешно. Но это только казалось, что успешно. В области нижней трети голени образовалась трофическая язва. Она опоясывала голень. Со слов пациента, перевязки делал регулярно. "Ну пока ходить мог".
- То есть? Когда последний раз повязку меняли?
- Ну я же говорю, что месяц с постели встать не могу. Значит месяц и не менял.
- А как вы в туалет ходите.
- Так в бутылку ссу.
- А по большому как?
- А я и не хожу по большому.
- Целый месяц? Не поверю.
- Ну мужики таскают до туалета. А так уже три дня не срал.
- Понятно. А что ещё болит?
- Ну ещё пролежень у меня. На жопе. Но недавно.
Сначала я осмотрела спину. Правда пришлось уговаривать, и чуть ли не силком поворачивать. В другое время мужчина старался не двигаться совсем, а тут приехала тётка и заставляет. Поругались немного, потому что просто так уговорить не удалось. Но я своего добилась. Спину осмотрела, симптомы натяжения проверила. Поначалу преодолевала сопротивление, а затем пациент стал слушаться. Чудеса.
После того как осмотрела спину, я попросила показать пролежень. Он был около четырёх сантиметров в диаметре. Свежий. Гнойный процесс его ещё не задел. Потом приступила к осмотру трофической язвы. Сама повязка пропиталась гноем и засохла. По твёрдости она напоминала гипс. Мужчина предпочёл сам снять повязку. Почему-то он не захотел, чтобы мы её разрезали. Саму язву описывать не буду. Скажу только, что воняло от неё знатно.
Пока я занималась мужчиной, в комнату пришло ещё несколько роботяг. Стояли позади, ворчали, что вместо того, чтобы везти в больницу скорее, мучают человека. Но когда больной снял повязку, они толпой отправились в коридор. Рядом со мной остался первый мужчина, который встречал Скорую, и студент. Помощницы не было. Она оказывается чуть ли не сразу вышла из помещения. Я её нашла в коридоре.
- Может тебе маску дать? - ласково спросила я её.
Она радостно закивала головой. Надев маску, помощница отправилась выполнять мои распоряжения - поменять повязку на язве и наложить повязку на пролежень. Помощница "честь сменить повязку на голени" доверила студенту. Парень оказался молодцом. Всё сделал красиво. Пролежень обрабатывала уже помощница.
Пока другие занимались пациентом, я писала карту вызова и читала выписки из стационара. А мужчина, который встречал стоял рядом и нудел:
- Вот. Человек месяц уже лежит, не встаёт. А вам, медикам, и дела до него нет.
Я не удержалась и высказалась:
- Месяц? А Вы сударь, где были? Как медики должны узнать, что кто-то болеет?! Как терапевт или Скорая должны узнать, что он с постели не встаёт? Что, позвонить не могли?
- Ну мы же позвонили сегодня.
- Вот! Сегодня позвонили! Не вчера. Не неделю или месяц назад, а сегодня! Какие могут быть претензии? И, кстати, почему именно сегодня. А не вчера или завтра? Или ещё через месяц?
- Да надоел он уже, - это ответил молодой парень, стоявший тут же. - Ноет целыми днями. То болит у него, то поссать надо, то пива принести, то жратвы.
- Понятно. Ну тогда идите в машину за носилками. И ещё пару мужиков с собой приведи, чтобы носилки нести.
Повязки были наложены, носилки принесли, и вот бы уже положить пациента на носилки да нести в сторону машины СМП, но нет. Пациент закапризничал:
Дали водички попить
- Я ссать хочу. Дайте бутылку.
Ему дали тару. Когда мужчина отжурчал своё, проявилось новое требование:
- Я срать захотел. Вы меня расшевелили, теперь меня надо в туалет отнести.
- А жопу подтереть Скорая не должна? - ядовито осведомилась я. Честно говоря, я уже подустала от этого пациента. Да и времени много уже прошло - больше часа мы были на адресе. А теперь ещё ждать, когда его в туалет стаскают, и он свои дела сделает. Но не только мне это надоело. Один из мужчин сказал:
- В больнице посрёшь. Мужики, грузите его на носилки!
Погрузили и понесли.
В больницу я привезла пациента с диагнозом: Гнойный эпидурит поясничного отдела позвоночника? Пиогенная трофическая язва левой голени. Пролежень левой ягодичной области. Передала его неврологу, а мимо пробегающего дежурного хирурга предупредила, что его тоже позовут потом. Заодно рассказала о пациенте.
Через пару часов привезла другого пациента, и просила у невролога о предыдущем:
- Ну и какой диагноз у Вас? Что решили?
- Ничего ещё не решила. Не знаю что там. КТ не работает. Пока в коридоре в приемника лежит.
Я не знаю дальнейшую судьбу этого пациента. Увы и ах. Но домой в этот раз он не пошёл - это точно. Не смог бы.

Всем доброго времени суток.
Не болейте. И вовремя обращайтесь за медицинской помощью.
[youtube.player]Читайте также:


