Менингококковая инфекция у детей летальность

Крайне тяжелая форма менингококковой инфекции – как причина молниеносной смерти ребенка / Фирсова Н.В., Авдеев А.И., Афонников С.В., Шульга И.П. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2009. — №10. — С. 153-157.
библиографическое описание:
Крайне тяжелая форма менингококковой инфекции – как причина молниеносной смерти ребенка / Фирсова Н.В., Авдеев А.И., Афонников С.В., Шульга И.П. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2009. — №10. — С. 153-157.
код для вставки на форум:
Смерть ребенка – это всегда чрезвычайное происшествие, требующее помимо глубокого знания патологических процессов болезни, понимания чувств людей, их должностных обязанностей и возможностей.
При исследовании медицинской документации, сопутствующей случаю смерти ребенка, клинико-морфологической картины болезни и биоматериала, с учетом данных специальной медицинской литературы, была произведена судебно-медицинская оценка настоящего случая смерти. Существо экспертных выводов состояло в том, что причиной смерти девочки З. 22.08.1999 года рождения явилась менингококковая инфекция смешанной формы (менингококкемия + менингит с преобладанием менингококкемии), молниеносного течения с инфекционно-токсическим шоком III-IV степени и двусторонними массивными кровоизлияниями в надпочечники с развитием острой надпочечниковой недостаточности (синдром Уотерхауса-Фридериксена).
Отмеченные в амбулаторной карте ребенка периодические заболевания и сопутствующие им состояния, предшествующие менингококковой инфекции, не находятся в прямой причинной связи с развитием настоящего заболевания и смертью девочки от тяжелой формы менингококковой инфекции.
В известной степени, быстрота развития болезненных симптомов менингококковой инфекции у девочки с геморрагическим синдромом и полиорганной недостаточностью вследствие острой токсемии, можно объяснить иммунно-аллергической стороной патогенеза менингококковой инфекции. При этом, неспецифической сенсибилизации организма ребенка могло предшествовать перенесенное годом ранее ОРЗ с острым трахеитом, ринофарингитом и аллергическим компонентом.
При анализе летального исхода заболевания ребенка, мы имели в виду тот очевидный факт, что человек (больной или бактерионоситель) является единственным источником менингококковой инфекции. У большинства лиц, заразившихся менингококком, практически нет клинических проявлений; примерно у 1/10-1/8 из числа заболевших возникает картина острого назофарингита и лишь у отдельных лиц, как у девочки З., развивается генерализованная молниеносная форма болезни с летальным исходом в течение первых суток.
У девочки с благополучным медицинским анамнезом, при отсутствии предполагающих эпидемиологических данных по заболеваемости в детском коллективе, предупредить развитие заболевания и его крайне тяжелую форму течения с септицемией и полиорганной недостаточностью было практически невозможно.
Теоретическая возможность диагностики менингококковой инфекции у ребенка при первичном ее осмотре врачом СМП существовала: так как при дифференциальном диагнозе ОРВИ и менингококкового назофарингита имеются некоторые различия. При менингококковом назофарингите заболевание начинается остро, повышение температуры тела до 38°С. Ребенок жалуется на головную боль, боли в горле или першение, заложенность носа. Отмечается вялость, адинамия, бледность. При осмотре зева выявляется гиперемия и отечность задней стенки глотки и ее зернистость – гиперплазия лимфоидных фолликулов, набухание боковых валиков. На задней стенке глотки может быть небольшое количество слизи. При ОРЗ – ОРВИ лихорадка розовая, самочувствие чаще не страдает, а после приема жаропонижающих улучшается. В данном случае, со слов матери, вялость, адинамия нарастали.
Практическая реализация своевременной диагностики менингококковой инфекции не осуществилась в связи с осмотром девочки в продромальный период болезни, при отсутствии четкой менингеальной симптоматики, геморрагического компонента и отсутствии врачебной настороженности о возможности менингококковой инфекции. Существенным фактором своевременной диагностики любого заболевания являются также квалификация и практический опыт специалиста.
С первых минут установления диагноза и даже при подозрении на менингококковую инфекцию на догоспитальном этапе больному немедленно вводятся левомицетина сукцинат в дозе 50 мг/кг и преднизолона 40-60 мг. При отсутствии в укладке левомицетина или детям до 2-х лет вводят пенициллин в дозе 100 тыс. ЕД/кг массы. В стационаре доза пенициллина 200-300 тыс. ЕД/кг. Суточную дозу вводят равными частями каждые 4 часа без ночного перерыва.
Возможность благоприятного исхода менингококковой инфекции у ребенка стала маловероятной на догоспитальном этапе при повторном вызове бригады СМП, когда у девочки уже при наличии геморрагической сыпи не проверялась менингеальная симптоматика, менингококковая инфекция не была заподозрена, а эвакуация больного ребенка произведена в непрофильный стационар.
В связи с отсроченной диагностикой инфекции у девочки, своевременность и объем оказанной ей медицинской помощи также оказался отсроченным, неполным, смещенным к госпитальному этапу медицинской помощи.
Активная медицинская помощь по поводу менингококковой инфекции на этапе СМП не оказана в связи с не диагностикой заболевания врачами СМП. Симптоматическая терапия по поводу ОРВИ, проводимая в этот период, соответствовала установленному диагнозу и была в целом правильной.
В городской больнице первичные мероприятия по поводу менингококковой инфекции были правильными, своевременными, в достаточном объеме, но не получили непрерывного продолжения, поскольку врач реанимационного отделения отнес менингококковую инфекцию к особо опасным инфекциям, хотя индекс контагиозности ее составляет 10-15 %, менингококк неустойчив во внешней среде и для соблюдения эпидемиологического режима достаточно было отгородить кровать с больным ширмой.
Неотложные медицинские мероприятия в отделении реанимации детской больницы г. Уссурийска были проведены своевременно, в полном объеме, в соответствии с установленным диагнозом заболевания и крайне тяжелым состоянием больного ребенка.
Патологоанатомический и судебно-медицинский диагнозы по данным вскрытия объективно отражают и подтверждают факт заболевания и смерти ребенка от менингококковой инфекции в той клинико-морфологической форме, которая была диагностирована у больной в лечебных учреждениях г. Уссурийска, где ей оказывалась квалифицированная медицинская помощь.
Клиническая картина менингококковой инфекции развилась у девочки во время нахождения в детском коллективе со второй половины дня 24.04 с появления признаков назофарингита и с 16.30 признаков менингита – головная боль, вялость, в 18.00 – рвота, к 00.45 – повторная 2-х кратная рвота, головная боль, сыпь, акроцианоз.
Отказ направить бригаду СМП к больной по вызову бабушки противоречит ст.41 Конституции РФ, основам законодательства РФ об охране здоровья граждан от 22 июля 1993 г. с изменениями от 1998 г., 1999 г., 2000 г., 2003 г., 2004 г., 2005 г. – ст.ст. 30, 31, 34, 38.
Задержка прибытия СМП в связи со звонком бабушки не имеет принципиального значения, поскольку врачами СМП диагноз менингококковой инфекции самостоятельно выставлен не был, лечения по поводу данного заболевания специалистами СМП не проводилось.
Заподозрить менингококковую или другую инфекционную патологию и главное правильно оценить состояние ребенка, в принципе, можно было и при первичном осмотре больной бригадой СМП.
При повторном осмотре врачами СМП девочки диагноз заболевания для грамотного врача был вполне очевиден. В комплекте СМП имеется специальная укладка оказания экстренной помощи, которая могла быть применена с одновременной доставкой ребенка в специализированную больницу.
Эндотоксиновый (инфекционно-токсический), геморрагический шок – это синдромокомплекс патогномоничный для развития менингококкемии. Он не характерен для ОРВИ и ургентной хирургии (острый аппендицит, перитонит).
Возможность одномоментной и правильной диагностики основного заболевания у З. – менингококковой инфекции – при первичном врачебном осмотре девочки врачом СМП была затруднительной в силу нечеткости клинической картины болезни в этот период и отсутствия врачебной настороженности на вероятность менингококковой инфекции в детском коллективе.
Тем не менее, дифференциальная диагностика ОРВИ, острого аппендицита, перитонита и менингококковой инфекции для опытного врача была в принципе возможна.
Выявленная симптоматика, подозрительная на острый аппендицит и перитонит, поскольку оба заболевания требуют экстренной хирургической помощи и динамического наблюдения больного, предполагала и расширение диагностических методов обследования, включая ректальное.
При установлении у ребенка диагноза менингококковой инфекции, врач СМП должен доставить больного в детскую инфекционную больницу, при её отсутствии в инфекционное отделение больницы для взрослых, а по жизненным показаниям – в любое ближайшее медицинское учреждение.
Безусловной прямой причиной смерти ребенка З. явилась развившаяся у неё крайне тяжелая форма менингококковой инфекции, молниеносного течения с инфекционно-токсическим шоком и полиорганной недостаточностью.
По данным медицинской литературы и клинической практики на базе Хабаровской детской краевой инфекционной больницы имени Пиотровича А.К., летальный исход при смешанных формах менингококковой инфекции, в случае отсутствия адекватной и своевременной терапии, наступает через 12-24 часов от начала болезни.
Широко распространенное носительство менингококка, с одной стороны, и низкая восприимчивость людей к возбудителю, с другой, определяют основные эпидемиологические черты менингококковой инфекции: длительность менингококконосительства обычно не превышает 2-3 недель, изредка до 6 недель; передача возбудителя происходит только при тесном и длительном общении с инфицированным лицом, поскольку менингококк крайне нестоек вне организма; заражение здорового человека практически возможно, когда расстояние между ним и больным или носителем не превышает 0,5 м; риск заражения возрастает по мере удлинения срока общения; возможно заражение не только аэрогенным путем, но и через загрязненные слюной предметы.
Продромальный период (от инфицирования до заболевания) длится от 2-4 суток до 10 дней, что исключает возможность инфицирования девочки 24.04.06 г. в условиях детского дошкольного учреждения. Теоретически носитель менингококковой инфекции мог быть и в детском саду, но так как индекс восприимчивости инфекции низкий, а возбудитель во внешней среде неустойчив, то заболевание З. могло носить единичный характер, а менингококконосительство у иных (вне детского сада) лиц могло протекать в форме назофарингита, который может пройти самостоятельно.
Отказ врача городской больницы от госпитализации девочки в связи с особой опасностью менингококковой инфекции, с учетом тяжелого состояния ребенка, требовавшего неотложных мероприятий, по нашему мнению, носил необоснованный характер. Сам факт заболевания ребенка в детском дошкольном учреждении и его молниеносной смерти от менингококковой инфекции, по нашему мнению, серьезное основание для углубления экспертных знаний по вопросам клинико-морфологической диагностики инфекционных заболеваний детей и взрослых.
Посмертная диагностика малярии (случай из экспертной практики) / Яценко Д.С., Чернецова Е.П., Гаджиева Т.Ю. // Медицинская экспертиза и право. — 2010. — №4. — С. 48-50.
Миокардиты Коксаки-B - вирусной этиологии как причина скоропостижной смерти детей раннего возраста / Гедыгушева Н.П. // Матер. IV Всеросс. съезда судебных медиков: тезисы докладов. — Владимир, 1996. — №2. — С. 25-26.
В структуре инфекционной заболеваемости одной из опасных для жизни и непредсказуемых по молниеносности течения является менингококковая инфекция (МИ).
В структуре инфекционной заболеваемости одной из опасных для жизни и непредсказуемых по молниеносности течения является менингококковая инфекция (МИ).
Актуальность проблемы заключается в том, что среди инвазивных инфекций менингококковая инфекция требует особого подхода к организации диагностики и оказанию скорой и неотложной медицинской помощи ввиду того, что ее генерализованные формы, наиболее часто встречающиеся в детском возрасте, при поздно начатом лечении дают высокий процент летальности.
Для педиатров России проблема МИ имеет особо важное значение, так как уровень заболеваемости среди детей всегда превышал таковую у взрослых в несколько раз, достигая 8–11 на 100 тыс. населения детей до 14 лет. Более 50% от общего числа заболевших составляют дети до 5 лет [1]. Именно среди детского населения характерна высокая частота развития генерализованных форм МИ. В значительной степени риск развития летального исхода при МИ зависит от возраста ребенка: чем младше, тем выше вероятность неблагоприятного исхода. До 75% от числа умерших при МИ составляют дети до 2 лет, при этом доля детей первого года жизни достигает 40% [1]. Опыт ведущих клиник страны свидетельствует о том, что МИ в последние годы характеризуется клинико-эпидемиологическими особенностями течения заболевания у детей. Анализ особенностей заболевания в свете новых представлений о механизмах развития молниеносных форм и осложнений при МИ позволил обосновать схемы более рациональной терапии на основе этио-патогенетических аспектов [4, 5, 6].
МИ является типичным антропонозом. Возбудитель — Neisseria meningitidis, грамотрицательный диплококк, имеет форму кофейного зерна и располагается внутри- и внеклеточно. Вырабатывает экзо- и эндотоксин, которые очень неустойчивы во внешней среде. При низких температурах погибают через 1–2 ч, при обработке УФО или дезинфектами — через несколько минут. Оптимальной температурой для роста являются +37 °С. Выделяют более 13 серотипов менингококка, при этом иммунитет типоспецифический. По капсульным полисахаридам различают А, В, С, D43, 44; X, Y, Z, 29Е, W-135. По антигенам в мембранных протеинах различают более 20 серотипов и субтипов. По иммунотипам липополисахарида — более 11 иммунотипов. К примеру, на востоке РФ появление штаммов W135:2a:P1,2,3 обусловило течение МИ с высокими показателями летальности.
Доказана способность менингококков образовывать L-формы, которые, вероятно, могут обусловливать затяжные варианты менингита.
Источником распространения инфекции являются менингококконосители, больные назофарингитом и генерализованными формами инфекции. Путь передачи — воздушно-капельный, контактно-бытовой. Входными воротами инфекции является слизистая верхних дыхательных путей. МИ характеризуется периодичностью с интервалами между отдельными подъемами от 4 до 12–15 лет. Рост заболеваемости в эти периоды регистрируется в основном среди городского населения за счет скученности в транспорте и помещениях в холодное время года. Наиболее доказательна связь периодичности МИ с эпидемическими подъемами ОРВИ и гриппа с пиком в зимне-весенний период года. Заболевают преимущественно дети и лица молодого возраста, чаще из закрытых коллективов. Группой риска по развитию преимущественно септических, гипертоксических форм МИ являются дети раннего возраста (до 3 лет). Установлена генетическая предрасположенность к заболеванию менингококковой инфекцией и ее рецидивов у лиц, имеющих HLA антигены В12, В16, дефицит факторов комплемента С2-С8, пропердина, IgG2 и IgM (Самуэльс М., 1997).
Популяционная устойчивость к МИ, по мнению ряда исследователей, связана с локусом HLA-A1 антигена гистосовместимости.
Особенностью клинических форм МИ последних лет в сравнении с прежними годами является снижение частоты смешанных форм и менингококцемии без проявлений менингита на фоне увеличения частоты менингита, что, вероятно, является причиной диагностических ошибок. Об этом свидетельствуют данные Научно-исследовательского института детских инфекций (НИИДИ СПб, С.-Петербург) и Морозовской детской клинической больницы — МДКБ, Москва [7]. В НИИДИ СПб при менингите менингококковой этиологии в 83,2% первично диагностировали ОРВИ. По данным МДКБ, с 2002–2004 гг. диагноз менингита был поставлен только в 5 случаях из 31, при этом диагностировали ОРВИ, острый аппендицит, менингококцемию без менингита неясной этиологии, капилляротоксикоз, закрытую черепно-мозговую травму, тромбоцитопеническую пурпуру, острый гломерулонефрит, пневмонию и др.
Особенностью последних лет является регистрация случаев заболевания в течение года примерно с равной частотой без четкой сезонности МИ.
Таким образом, септический шок при МИ имеет одновременно признаки гиповолемического (недостаток объема крови), распределительного (нарушение сосудистого тонуса) и кардиогенного (недостаточность сердечного выброса) шока.
Существует стадийность в его развитии.
IV стадия шока — декомпенсации, АД не реагирует на увеличение объема циркулирующей крови (ОЦК), тканевая перфузия неадекватна.
Клинические проявления менингококковой инфекции представлены разнообразием клинических форм — от локализованных (назофарингита и менингококконосительства) до генерализованных, среди которых молниеносные, крайне тяжелые чаще приводят к летальному исходу в течение нескольких часов.
Диагносцировать менингококковый назофарингит на основании клинической картины, без указания на соответствующий эпиданамнез затруднительно. До 80% от всех форм МИ составляет менингококковый назофарингит. В клинической картине заболевания наиболее типичными симптомами являются заложенность носа, першение в горле, гиперемия и отечность задней стенки глотки с гипертрофией лимфоидных образований на ней, отечность боковых валиков и слизь в небольшом количестве. Гиперемия имеет синюшный оттенок. Распространено мнение о легком характере течения этой формы МИ. В зависимости от уровня лихорадки и выраженности интоксикации различают легкую, среднетяжелую и тяжелую формы болезни. При тяжелой форме доминируют гипертермический синдром, менингизм, у детей первых лет жизни — судорожный синдром. Чаще такие пациенты расцениваются как больные ОРВИ с судорожным синдромом или серозным менингитом на момент госпитализации и только высев менингококка позволяет адекватно верифицировать диагноз и проводить этиотропную терапию [9].
Нельзя забывать о том, что нередко у детей назофарингит предшествует развитию генерализованных форм болезни, в том числе и с летальным исходом.
Носительство менингококка среди детей первых лет жизни встречается редко, частота его в коллективах достигает более 40% и зависит от конкретной эпидемической ситуации.
Среди генерализованных форм различают менингококцемию, которая может протекать в легкой, среднетяжелой, тяжелой и молниеносной формах в виде менингококкового сепсиса; менингококковый менингит и менингококцемию + менингит.
Для менингококцемии характерно острое, внезапное начало, критериями тяжести являются степень выраженности интоксикации, характер, величина, распространенность, наличие некрозов и продолжительность элементов сыпи, из которых может высеваться менингококк. При легкой форме элементы представлены розеолами, папулами, мелкими геморрагиями, которые бесследно исчезают к 3-му дню болезни. При среднетяжелой форме элементы преимущественно крупные, геморрагические, с поверхностным некрозом в центре. Сыпь более продолжительная — до 7–10 дней. Для тяжелых и септических молниеносных форм характерны обширные кровоизлияния на коже с глубокими некрозами и их отторжением, при которых могут формироваться косметические дефекты на теле. Эти формы часто сопровождаются кровотечениями: маточными, носовыми, желудочно-кишечными, а также кровоизлияниями на глазном дне. Отмечаются поражения сердца (эндокардит, миокардит, панкардит), суставов, легких, печени, почек, надпочечников.
Среди больных МИ отдела нейроинфекций НИИДИ СПб отмечено, что менингит развивался у лиц с дефектным преморбидным фоном со стороны центральной нервной системы перинатального генеза [6]. Наиболее частыми неотложными состояниями при менингококковом менингите в остром периоде заболевания регистрировались: отек головного мозга, внутричерепная гипертензия, инфекционно-токсический шок (ИТШ), инфаркт мозга, субдуральный выпот, синдром неадекватной секреции антидиуретического гормона, диэнцефальная дисфункция и нейросенсорная тугоухость.
При менингоэнцефалите с первых дней болезни появляются очаговые симптомы на фоне нарушенного сознания в виде поражения отдельных черепно-мозговых нервов, корковых и подкорковых парезов или параличей. Могут быть общие или локальные судороги. Характерны очень тяжелое течение, неблагоприятный прогноз — в исходе эпилепсия, гидроцефалия, грубая задержка психо-моторного развития. Характерна высокая летальность.
Верификация инфекции осуществляется бактериоскопическим (мазок и толстая капля крови, ликвор), бактериологическим (мазок слизи из носоглотки, посев крови, ликвора), серологическим (реакцией непрямой гемагглютинации (РНГА), реакцией агглютинации (РА), иммуноферментным анализом (ИФА)) и экспресс-методами (латекс-агглютинации, встречным иммуноэлектрофорезом (ВИЭФ)).
На современном этапе при менингите диагностический мониторинг включает нейросонографию (НСГ), мониторинг для оценки состояния желудочков, субарахноидального пространства и цветовое доплеровское (дуплексное) картирование для дифференциации субарахноидального выпота от субдурального. Динамически оценивается электроэнцефалограмма (ЭЭГ).
После выписки из стационара реконвалесценты генерализованных форм МИ находятся под диспансерным наблюдением педиатра и невропатолога, во время которого устраняются последствия болезни методами комплексной реабилитации.
При носительстве менингококка и нетяжелом назофарингите госпитализация проводится только по социально-бытовым показаниям и из закрытых учреждений. Назначаются Ампициллин, Левомицетин в возрастных дозировках в течение 4 дней или в/м вводится в течение 3 дней Роцефин в дозе 125 мг до 12 лет и 250 мг у более старших. Спустя 3 дня проводится бактериологическое исследование и при его отрицательном результате ребенок допускается в коллектив. При длительном носительстве проводится повторный курс антибиотикотерапии в сочетании с препаратами иммунореабилитации. С целью профилактики заболевания у контактировавших с больным МИ проводится терапия, подобная лечению локализованных форм. На коллектив накладывается карантин на 10 дней с момента изоляции больного, в котором проводится наблюдение педиатра и лор-врача. В первые 5–10 дней проводится экстренная профилактика МИ вакцинами А или А + С детям старше 1 года, подросткам и взрослым. Либо при выявлении других серогрупп менингококка в эти же сроки, не позже 7 дней от момента контакта, проводится пассивная профилактика нормальным иммуноглобулином.
После легкой формы МИ вакцинация согласно календарю прививок может проводиться спустя 1 мес после выздоровления.
После тяжелых и смешанных форм МИ вакцинация, при отсутствии противопоказаний у невропатолога, может проводиться не ранее 3 мес после выздоровления.
В целях предупреждения распространения менингококковой инфекции и формирования групповой заболеваемости в организованных коллективах необходимо проводить вакцинацию контингентов повышенного риска заражения в возрасте от 1,5 лет: посещающих детские дошкольные учреждения; находящихся в учреждениях с круглосуточным пребыванием (дома ребенка, детские дома); учащихся 1–2 классов общеобразовательных школ и школ-интернатов.
В России зарегистрированы: вакцины менингококковые А и А + С (Россия) — капсульные специфические полисахариды менингококков соответствующих серогрупп.
Зарубежные: Менинго А + С — очищенные лиофилизированные полисахариды менингококков серогрупп А и С; поливалентная менингококковая вакцина с полисахаридами групп A, C, Y и W 135 (Англия, США). Вакцины слабо реактогенны, безвредны и иммунологически активны, вызывая нарастание защитного титра антител с 5-го дня после однократного введения, с максимумом их накопления спустя 2 недели. Могут сочетаться в разных шприцах с другими вакцинами.
По вопросам литературыобращайтесь в редакцию.
Ф. С. Харламова, доктор медицинских наук, профессор






Менингококковый менингит — это бактериальная форма менингита, серьезная инфекция, поражающая оболочку мозга. Он может приводить к тяжелому поражению мозга, а при отсутствии лечения в 50% случаев заканчивается смертельным исходом. Но даже в случаях раннего диагностирования и надлежащего лечения 5%–10% пациентов умирают, как правило, через 24–48 часов после появления симптомов
В эпидемиологичском смысле наиболее опасны носители, поскольку на одного заболевшего приходится 1200-1800 носителей
По оценкам, 80%–85% всех случаев заболевания в менингитном поясе вызваны менингококком группы А, а эпидемии происходят через каждые 7–14 лет
У 10%–20% людей бактериальный менингит может приводить к повреждению мозга, потере слуха или трудностям в обучении
За эпидемический сезон 2009 года в 14 африканских странах, проводящих усиленный эпиднадзор, было зарегистрировано, в общей сложности, 88 199 предполагаемых случаев заболевания, 5 352 из которых закончились смертельным исходом
Вакцинация проводится однократно, эффективность составляет около 90%, иммунитет формируется в среднем в течение 5 дней и сохраняется 3-5 лет

Общие сведения
Менингококковая инфекция потенциально смертельна и всегда должна рассматриваться как медицинская чрезвычайная ситуация. Вызывает менингококковый менингит — это бактериальная форма менингита – и это серьезная гнойная инфекция оболочек, окружающих головной и спинной мозг.
Возбудителями менингита является целый ряд разных бактерий. Одна из таких бактерий, способная вызывать эпидемии – Neisseria meningitidis. Выявлено 12 серогрупп N.meningitidis, шесть из которых (A, D, C, W135 и X) могут вызывать эпидемии.
Бактерия передается от человека человеку через капли выделений из дыхательных путей или горла носителя. Тесный и продолжительный контакт, такой как поцелуй, чихание, кашель в сторону другого человека или проживание в непосредственной близости с инфицированным человеком-носителем (например, в общей спальне или при совместном пользовании посудой), способствует распространению болезни. Бактерии могут переноситься в горле, и иногда, по не вполне понятным причинам, подавляя защитные силы организма, инфекция распространяется через поток крови в мозг.
Несмотря на остающиеся пробелы в наших знаниях, считается, что 10-20% населения являются носителями N.meningitidis в любой момент времени. Однако в эпидемических ситуациях число носителей может быть выше. В эпидемиологическом смысле наиболее опасны носители, поскольку на одного заболевшего приходится 1200-1800 носителей.
Вероятность заболеть
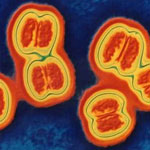
В группу риска входят дети до 5 лет. Особенность инфекции в том, что по причине наличия у менингококка защитной капсулы (равно как и у гемофильной палочки, и у пневмококков) маленькие дети (1-5 лет) неспособны эффективно вырабатывать иммунитет против природной инфекции. Результатом этого является то, что пик менингитов приходится на младших детей. В нашей стране заболеваемость составляет в среднем 5 на 100 тыс. населения в год, что является довольно высоким показателем по сравнению с развитыми странами.
Симптомы и характер протекания заболевания
Обычно инкубационный период длится 4 дня, но может варьироваться от 2 до 10 дней.
Менингококковая инфекция протекает в нескольких формах:
- назофарингит – болезнь проявляется в виде насморка;
- менингит – воспаление мозговых оболочек при проникновении бактерии в головной мозг. По оценкам российских ученых, менингококк ответствен за 50% всех бактериальных менингитов у детей в возрасте до 5 лет;
- менингококковый сепсис – при проникновении бактерии в кровь.
Другие формы – воспаление легких, воспаление внутренней оболочки сердца (эндокардит), воспаление суставов (артрит), воспаление радужки глаза (иридоциклит).
Менингококковый менингит начинается как простой насморк, затем появляются грозные предвестники – сильные головные боли, скованность шейных и других мышц, потеря сознания, чувствительность к свету, рвота, повышение температуры. В меньшем числе случаев заболевание протекает молниеносно и быстро заканчивается смертью пациента. Типичный случай характеризуется значительным повышением температуры в течение 1-3 дней, кровотечениями (внутренние кровотечения, геморрагическая сыпь), нарушениями сознания и психики (сопор, кома, бред, возбуждение). Очень выражена интоксикация (отравление продуктами распада менингококков), приводящая к нарушению сердечно-сосудистой деятельности, дыхания и смерти больного.
Менее распространенной, но еще более тяжелой (часто смертельной) формой менингококковой инфекции является менингококковый сепсис, для которого характерны геморрагическая сыпь и быстро развивающийся циркуляторный коллапс.
В патогенезе генерализованных форм менингококковой инфекции основную играет эндотоксин (сильнейший сосудистый яд), который высвобождается в большом количестве при гибели возбудителя. Воздействуя на эндотелий сосудов, эндотоксин вызывает микроциркуляторные расстройства, что в конечном итоге приводит к массивным кровоизлияниям во внутренние органы (в том числе в надпочечники с развитием смертельного синдрома Уотерхауса-Фридериксена). Развивается отек вещества головного мозга.
Особое внимание должно быть уделено сыпи при менингококковой инфекции: она появляется в конце 1-го, или начале 2-го дня заболевания — сначала розеолёзная или розеолёзно-папулёзная, различного диаметра, исчезающая при надавливании, располагающиеся по всему телу. Уже через несколько часов появляются первые геморрагические элементы: багрово-красного цвета с синюшным оттенком, не исчезающие при надавливании, различной формы и размера, возвышающиеся над кожей. Локализуются на нижней части тела: пятки, голени, бёдра, ягодицы. Розеолёзно-папулёзные элементы угасают бесследно через 1-2 дня, а геморрагические пигментируются. В центре геморрагических элементов возникают некрозы, и там, где имеются обширные геморрагические высыпания, некрозы отторгаются с образованием язвенных дефектов и рубцов. Высыпания в первые часы болезни на лице, верхней части туловища являются прогностически неблагоприятным признаком.
Даже в случае диагностирования и надлежащего лечения на ранних стадиях болезни высок риск летального исхода. У 10-20% выживших людей бактериальный менингит может приводить к повреждению мозга, потере слуха или трудностям в обучении. В тяжёлых случаях возможна гангрена пальцев кистей, стоп, ушных раковин.
Смертность
При отсутствии лечения менингококковая инфекция в 50% случаев заканчивается смертельным исходом. Но даже в случаях раннего диагностирования и надлежащего лечения до 16% пациентов умирают, как правило, через 24-48 часов после появления симптомов.
Особенности лечения
Первоначальный диагноз менингококкового менингита может быть поставлен при клиническом осмотре с последующим проведением спинномозговой пункции для выделения возбудителя из пунктата. Менингококковая инфекция потенциально смертельна, и всегда должна рассматриваться как медицинская чрезвычайная ситуация. Пациента необходимо госпитализировать в больницу, но изолировать его необязательно.
Соответствующее лечение антибиотиками необходимо начинать как можно раньше, в идеале – сразу же после проведения спинномозговой пункции в случае, если такая пункция может быть выполнена незамедлительно. В случае лечения, начатого до проведения спинномозговой пункции, выращивание бактерий из спинномозговой жидкости и подтверждение диагноза могут быть затруднены.
Инфекцию можно лечить с помощью целого ряда антибиотиков, включая пенициллин, ампициллин, хлорамфеникол и цефтриаксон. В условиях эпидемий в районах Африки с ограниченными инфраструктурой и ресурсами здравоохранения предпочтительными препаратами являются масляный раствор хлорамфеникола или цефтриаксон, одна доза которых оказывается эффективной в лечении менингококкового менингита.
Эффективность вакцинации
Вакцинация проводится однократно, эффективность составляет около 90%, иммунитет формируется в среднем в течение 5 дней и сохраняется 3-5 лет.
В декабре 2010 года новая конъюгированная вакцина против менингококка группы А была введена на всей территории Буркина-Фасо и в отдельных районах Мали и Нигера, где, в общей сложности, было вакцинировано 20 миллионов человек в возрасте 1-29 лет. Впоследствии, в 2011 году, в этих странах было зарегистрировано самое низкое за всю историю число подтвержденных случаев менингита А во время эпидемического сезона.
К концу 2013 года, через два года после введения вакцины MenAfriVac, разработанной ВОЗ и ПНТЗ, 150 миллионов человек из африканских стран, охваченных менингитом А, прошли вакцинацию. Есть надежда, что все 25 стран Африканского менингитного пояса введут в действие эту вакцину к 2016 году. Ожидается, что, благодаря широкому охвату целевой группы в возрасте 1-29 лет, эпидемии менингококковой инфекции А в этом регионе Африки будут ликвидированы.
Вакцины
Для борьбы с менингококковой инфекцией имеется три типа вакцин.
- Более 30 лет для профилактики этой болезни доступны полисахаридные вакцины. Предназначенные для борьбы с заболеванием менингококковые полисахаридные вакцины бывают двухвалентными (группы А и С), трехвалентными (группы А, С и W) или четырехвалентными (группы А, С, Y и W135).
- Разработать полисахаридные вакцины против бактерии группы В невозможно из-за антигенной мимикрии с полисахаридами в неврологических тканях человека. Поэтому вакцины против группы В, используемые, в частности, на Кубе, в Новой Зеландии и Норвегии, представляли собой наружный белок мембраны (НБМ) и предназначались для борьбы с эпидемиями, вызванными конкретными штаммами. Другие универсальные протеиновые вакцины группы В находятся на завершающих стадиях разработки.
- С 1999 года доступны и широко используются менингококковые конъюгированные вакцины против группы С. С 2005 года четырехвалентная конъюгированная вакцина против групп А, C, Y и W135 конъюгированные вакцины были лицензированы для использования среди детей и взрослых людей в Европе, Канаде и Соединенных Штатах Америки. Новая конъюгированная вакцина против менингококка группы А, введенная в 2010 году, имеет целый ряд преимуществ по сравнению с существующими полисахаридными вакцинами: она вызывает более сильную и более устойчивую иммунную реакцию на менингококк группы А; уменьшает носительство бактерий в горле. Ожидается, что она будет обеспечивать длительную защиту не только вакцинированных людей, но и членов семьи, и других людей, которые в противном случае подверглись бы воздействию менингококка. Вакцина доступна по более низкой цене по сравнению с другими менингококковыми вакцинами; ожидается, что она будет особенно эффективна в защите детей в возрасте до двух лет, которые не реагируют на обычные полисахаридные вакцины.
Последние эпидемии
По оценкам, 80-85% всех случаев заболевания в менингитном поясе вызваны менингококком группы А, а эпидемии происходят через каждые 7-14 лет. Самые высокие показатели этой болезни отмечаются в менингитном поясе в Африке к югу от Сахары, протянувшемся от Сенегала на западе до Эфиопии на востоке.
За эпидемический сезон 2009 года в 14 африканских странах, проводящих усиленный эпиднадзор, было зарегистрировано, в общей сложности, 88 199 предполагаемых случаев заболевания, 5 352 из которых закончились смертельным исходом. Это самое большое число пострадавших со времени эпидемии 1996 года.
Исторические сведения и интересные факты
Менингококковая инфекция (старое название – эпидемический цереброспинальный менингит) известна с древних времен. Описания инфекции даны Цельсом (I век до н.э.), Аретеем (II век до н.э.), Павлом Эгинским (VII век до н.э.). Первое описание было дано Виллисом в 1661 г. Возбудитель – менингококк (Neisseria meningitidis) – был выделен в 1887 г. А. Вейксельбаумом.
Читайте также:


