Менингококковая инфекция во время беременности
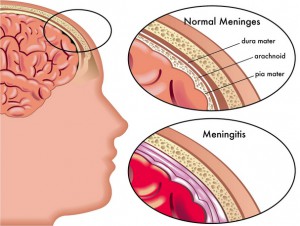
Менингит – это воспаление оболочек головного мозга. Во время беременности менингит встречается достаточно редко, однако представляет серьезную угрозу жизни женщины и плода. Почему возникает менингит и можно ли избежать его развития?
Причины
Выделяют несколько разновидностей менингита:
- вирусный (герпес-вирусы, энтеровирусы, эпидемический паротит, краснуха и др.);
- бактериальный (стрептококки, стафиллококки, энтеробактерии и др.);
- грибковый (грибы рода Candida и др.);
- протозойный (токсоплазмы, амебы);
- смешанный (при обследовании выявляется несколько разных возбудителей болезни).
По характеру течения менингит может быть первичный и вторичный (как осложнение основного заболевания). Предрасполагающими факторами в развитии менингита являются:
- поздняя диагностика заболевания;
- неадекватное лечение;
- лекарственная устойчивость к используемым препаратам;
- иммунодефицит.
Возникновение менингита возможно на любом сроке беременности. Вероятность развития тяжелых осложнений повышается при наличии сопутствующей патологии внутренних органов и при позднем обращении к врачу. Не исключено развитие менингита в послеродовом периоде.
Симптомы
Течение менингита во время беременности не имеет специфических отличий. Симптомы могут различаться в зависимости от возбудителя болезни и индивидуальных особенностей организма будущей мамы.
Общие признаки менингита:
- высокая температура тела;
- озноб;
- головная боль распирающего характера;
- усиление боли при наклоне вперед и повороте головы;
- тошнота и рвота;
- светобоязнь;
- непереносимость резких звуков.
При тяжелом течении менингита развиваются судороги. Возможна потеря сознания. При малейшем подозрении на менингит необходимо срочно обратиться к врачу.
Менингит, вызванный Neisseria meningitidis, заслуживает особого внимания. Заболевание передается от человека к человеку воздушно-капельным путем. Часто болеют дети, посещающие детские сады и школы. Беременная женщина имеет все шансы подцепить опасную болезнь при тесном контакте с больными родственниками и друзьями.
Симптомы менингококкового менингита:
- лихорадка;
- быстро нарастающая головная боль;
- тошнота;
- многократная рвота;
- гиперемия кожи;
- спутанность сознания;
- повышенная чувствительность к свету и звуку;
- кожная сыпь.
Геморрагическая сыпь при менингококковой инфекции имеет вид мелких звездочек или пятен неправильной формы. Элементы сыпи выступают над поверхностью кожи. Пятна могут увеличиваться до 5-15 см, сливаться между собой. Преимущественная локализация сыпи – нижние конечности и ягодичная область.
Диагностика
Для оценки состояния больного проводится неврологический осмотр. Врач обязательно оценивает уровень сознания и реакцию на внешние раздражители. При выявлении симптомов раздражения мозговых оболочек показана немедленная госпитализация в стационар.
Дальнейшее обследование включает в себя:
- анализы крови и мочи (для оценки общего состояния женщины);
- люмбальная пункция;
- УЗИ плода;
- КТГ (после 32 недель) – кардиотокография для оценки сердечной деятельности плода.
Люмбальная пункция проводится для получения ликвора (спинномозговой жидкости) на анализ. С помощью специальной иглы доктор делает прокол на уровне поясничных позвонков и берет 1-2 мл ликвора. По результатам пункции можно выявить возбудителя болезни и разработать эффективную схему лечения.
Течение беременности и последствия для плода
Менингит – тяжелое заболевание, угрожающее жизни женщины. Для лечения менингита используются антибактериальные или противовирусные препараты. Специалисты стараются подобрать наиболее безопасные для плода средства, однако это не всегда возможно. Препараты, применяющиеся для лечения менингита, могут негативно сказаться
на развитии плода и привести к достаточно печальным последствиям.
Менингит любого происхождения опасен выраженной интоксикацией организма. На этом фоне возможно повышение тонуса матки и прерывание беременности. После перенесенного менингита не исключено развития плацентарной недостаточности и сопутствующей гипоксии плода. В дальнейшем такое состояние неизбежно скажется на внутриутробном развитии малыша и его здоровье после рождения.
Бактериальные и вирусные менингиты опасны для плода на любом этапе его развития. Многие микроорганизмы способны проникать через плаценту и инфицировать малыша. Дальнейшее течение болезни предсказать довольно сложно. На ранних сроках инфицирование плода может стать причиной выкидыша. Во второй половине беременности возможны преждевременные роды и появление на свет ребенка с признаками внутриутробной инфекции.
Методы лечения
Лечение менингита проводится только в стационаре. Самолечение не допустимо. Чем раньше женщине будет оказана помощь, тем больше шансов на благоприятный исход болезни и рождение здорового ребенка в срок.
Выбор схемы терапии будет зависеть от причины менингита. Традиционно назначаются следующие препараты:
- антибактериальные, противовирусные или противогрибковые средства (с учетом выявленного возбудителя болезни и срока беременности);
- дезинтоксикационные препараты;
- жаропонижающие средства;
- средства, улучшающие маточно-плацентарный кровоток.
В ходе лечения проводится постоянный мониторинг состояния плода. При выявлении осложнений назначается соответствующая терапия. Во второй половине беременности при значительном ухудшении состояния женщины и плода показано экстренное кесарево сечение.
Профилактика
Как предупредить развитие менингита во время беременности?
- Избегайте контакта с людьми, страдающими любыми респираторными заболеваниями. Под маской обычной простуды может скрываться опасная менингококковая инфекция.
- Соблюдайте правила личной гигиены.
- Укрепляйте иммунитет.
- Своевременно лечите все острые и хронические заболевания полости рта, носа, уха и других органов — это позволит избежать осложнений в виде вторичного менингита.
Причины
Инфекция передаётся от больного человека к здоровому или от носителя инфекции, у которого отсутствуют признаки заболевания. При этом необязательно наступит заражение, если менингококковая инфекция попадёт в организм.
Основной причиной развития менингококковой инфекции является ослабленный иммунитет, тесный контакт с больным или носителем инфекции. Поэтому заражению часто подвержены маленькие дети, беременные женщины и пожилые люди.
Симптомы
Менингококковая инфекция отличается острым началом. Первые признаки заболевания проявляются уже на второй день. Если человек является носителем менингококка, клинические проявления могут отсутствовать.
Симптоматика заболеваний, вызванных менингококковой инфекцией, зависит от локализации развития патологии. Продромальный период включает в себя следующие состояния:
- общую слабость организма,
- повышенную потливость,
- головную боль,
- повышение температуры до субфебрильных показателей.
Острый назофарингит, вызванный менингококком, может начинаться бессимптомно. При тяжёлой форме могут отмечаться такие проявления:
- головные боли,
- слабость,
- повышенная утомляемость,
- повышение температуры до 38,5° С,
- кашель и насморк.
Крайне тяжёлая форма сопровождается лихорадкой, рвотой и менингеальными симптомами.
При менингококковом менингите появляются такие симптомы:
- лихорадка и озноб,
- геморрагическая сыпь,
- менингеальные симптомы,
- нарастающая головная боль,
- головокружение,
- боль в глазных яблоках,
- потеря аппетита,
- тошнота и рвота,
- повышенная светочувствительность,
- подёргивание и судороги,
- ригидность мышц затылка,
- заторможенность,
- беспокойство.
Для менингоэнцефалита характерны уже с самого начала развития заболевания следующие симптомы:
- судороги,
- нарушение сознания,
- появление зрительных и слуховых галлюцинаций,
- параличи и парезы.
Для постановки точного диагноза применяются такие виды диагностики, как спинномозговая пункция, необходимая для исследования цереброспинальной жидкости. Также обязательно проводятся лабораторные исследования крови и бактериологический анализ выделяемой слизи, собранной с задней стенки гортани.
Также обязательно проводится анализ крови бактериологического направления для выявления возбудителя.
Осложнения
Основным осложнением инфекционного заболевания во время вынашивания ребёнка является прерывание беременности и задержка внутриутробного развития плода.
Без своевременного и адекватного лечения могут развиться такие осложнения, как:
- токсико-инфекционный шок,
- почечная недостаточность,
- внутренние кровотечения,
- инсульт,
- отёк головного мозга,
- отёк лёгких,
- параличи и парезы,
- гидроцефалия,
- эпилепсия.
Лечение
При подозрении на менингококковую инфекцию необходимо обязательно обратиться к врачу. Игнорирование лечения во время вынашивания ребёнка может привести к развитию серьёзных осложнений, летальному исходу матери, инфицированию окружающих, самопроизвольному прерыванию беременности. О любом изменении самочувствия беременная женщина должна сообщать врачу.
Для прохождения лечения женщина должна быть направлена для госпитализации в специализированное инфекционное отделение. Если присутствуют осложнения, могут потребоваться реанимационные мероприятия.
Течение менингококковой инфекции при беременности, как правило, тяжёлое. Поскольку значительно повышается проницаемость сосудов, существует высокий риск проникновения инфекции через плацентарный барьер. В большинстве случаев менингококковая инфекция является показанием к прерыванию беременности.
Основной тактикой лечения заболеваний, вызванных менингококком, является назначение антибактериальных препаратов – антибиотиков широкого круга действия.
Лечение заболевания ни в коем случае нельзя откладывать, так как болезнь может вызвать нежелательные последствия.
Терапия также включает в себя такие средства:
Выписка производится после устранения симптомов заболевания и при отсутствии в результатах бактериологических исследований менингококков.
Профилактика
Чтобы защитить себя от заражения инфекцией, необходимо придерживаться следующих рекомендаций:
- исключить контакт с больными менингококковой инфекцией,
- принимать меры по укреплению иммунитета,
- вести активный образ жизни,чаще гулять на свежем воздухе,
- соблюдать правила личной гигиены,
- избегать мест большого скопления людей во время эпидемий,
- принимать витаминные комплексы для беременных,
- регулярно посещать врача, ведущего беременность.
В качестве профилактики применяется вакцинация.

Менингит у беременной женщины — достаточно редкое явление, но, к сожалению, вполне возможное. Какие последствия несет данное заболевание для неокрепшего плода на разных стадиях развития, и каковы его ранние признаки и проявления, подробно рассмотрим в данном материале.
Что за болезнь и как влияет на будущего ребенка
Менингит — это серьезное и тяжело протекающее вирусное или бактериальное заболевание оболочек головного мозга, которое может поражать организм будущей мамы при беременности как самостоятельная инфекция, а также выступать осложнением после другой болезни. В любом своем проявлении менингококковое или серозное инфицирование имеет серьезные последствия, и в некоторых случаях представляет смертельную угрозу для жизни и матери и ребенка. 
Чаще всего будущие мамы подвержены менингиту двух разновидностей:
- серозный менингит. Как правило, имеет вирусное происхождение и возникает вследствие поражения организма энтеровирусами Коксаки- и ЕСНО, протекает без образования гноя. Реже возникает от бактерий и делится на подвиды: туберкулезный, лептоспирозный или сифилитический. У беременной женщины серозный вид менингита может вызвать самопроизвольный аборт, а также, вследствие сильнейшей интоксикации организма, задержку развития плода, его инфицирование во время родов и даже внутриутробную гибель;
- менингит, вызванный менингококковой инфекцией. Имеет исключительно вирусное происхождение и передается воздушно-капельным путем от людей, которые являются носителями менингококка, или больных, перенесших данное заболевание в виде назофарингита. Основным осложнением при поражении данной инфекцией является высокий риск самопроизвольного прерывания беременности и задержка внутриутробного развития плода.

Причины возникновения
К сожалению, возникновение менингита возможно на любом сроке вынашивания ребенка. Чаще всего причинами развития заболевания являются различные возбудители:
- при бактериальном поражении мозга возбудителями, как правило, выступают кишечная палочка, стрептококки, стафилококки, клебсиеллы и менингококки;
- при вирусном — вирус паротита, ЕСНО, герпесный вирус;
- при грибковом — Candida и криптококки;
- при поражении простейшими — токсоплазмы;
- при смешанной разновидности инфицирование происходит несколькими возбудителями.

Сниженный и ослабленный радикальной гормональной перестройкой, организм беременной женщины особо сильно подвержен заражению менингитом воздушно-капельным путем (через слизистые носоглотки), фекально-оральным (через воду, пищу, загрязненные предметы, личные вещи), гематогенным (через кровь) и лимфогенным. Инфицирование может возникнуть у будущей мамы на фоне плохого несбалансированного питания, язвенной болезни желудка, сахарного диабета, при частом переохлаждении, хронической сердечной недостаточности, а также ВИЧ-инфекции.
Первые признаки и симптомы
Менингит при беременности развивается достаточно быстро, женщина начинает чувствовать первые признаки сразу после завершения инкубационного периода (от 2-х до 10-ти дней). Первыми проявляются ощутимые острые симптомы:
- высокая температура тела (до 40 градусов);
- озноб;
- геморрагическая сыпь;
- сильная и нарастающая боль в голове;
- головокружение;
- боль в суставах и костях;
- болезненность в области глазных яблок;
- тошнота и рвота;
- полное отсутствие аппетита;
- судорожное состояние и подергивание;
- заторможенность, нервозность;
- ригидность мышц затылка.

Диагностика
Диагностировать заболевание необходимо как можно быстрее, так как от этого полностью зависит дальнейшее протекание беременности и необходимые лекарственные назначения. После обращения к врачу, который тщательно проводит неврологический осмотр, будущую маму направляют на обязательную процедуру спинномозговой пункции, происходящую путем сбора спинномозговой жидкости для исследования в лаборатории. Врач, при помощи специальной иглы, осуществляет прокол в области поясничных позвонков и берет примерно 1-2 мл жидкости, по которой успешно определяет возбудителя у больной. 
После данной манипуляции пациентке, как правило, становится значительно легче (происходит уменьшение давления ликвора). Помимо пункции женщина проходит назначенные специалистом лабораторные исследования (ПЦР крови, МРТ, КТ), которые позволяют определить ее общее состояние. Для диагностики состояния плода используется УЗИ-мониторинг, в последнем триместре — кардиотокография для оценки сердечной деятельности у ребенка.
Основы эффективного лечения
Если разновидность менингита при беременности удалось быстро и правильно диагностировать, наступает продолжительный период лечения. Следует отметить, что осуществляться оно должно только в строгих стационарных условиях. В зависимости от возбудителя, поразившего оболочки мозга, пациентке индивидуально назначаются щадящие противовирусные, антибактериальные или гормональные препараты, а в некоторых случаях даже гомеопатические, которые являются безопасным вариантом в случае раннего или, наоборот, позднего протекания беременности.

Чего категорически нельзя делать
При выявлении каких-либо симптомов, указывающих на менингит, будущей маме категорически нельзя делать следующее:
- не обращать внимания на признаки и не обращаться к врачу;
- пытаться самостоятельно лечиться в домашних условиях;
- отказываться от госпитализации и приема назначенных специалистом лекарственных средств.
Профилактические мероприятия
Предупредить развитие менингита во время вынашивания малыша вполне возможно, главное, вовремя обезопасить свой организм от различных инфекций с помощью некоторых профилактических мероприятий:
- стараться не бывать в местах массового скопления людей и избегать контактов с заболевшими (даже родственниками) любыми респираторными инфекциями;
- строго соблюдать правила личной гигиены, придерживаться максимальной чистоты потребляемых продуктов питания;
- закалять организм и укреплять иммунитет натуральными витаминами из свежих продуктов. Не употреблять вредную пищу, которая способствует образованию шлаков;
- в весенне-осенний период времени принимать назначенные гинекологом поддерживающие комплексы витаминов и минералов для беременных;
- на этапе планирования беременности сдать необходимые анализы для выявления хронических или застаревших заболеваний, особенно касающихся полости рта, носа и уха, а также стоматологических проблем. С помощью врача пролечить выявленные патологии.

Блог о беременности и воспитании ребенка
Менингококковая инфекция у детей – это острое инфекционное заболевание. Без своевременной диагностики и лечения может приводить к тяжелым осложнениям вплоть до летального исхода (в зависимости от формы, в которой оно протекает).
Что такое менингококковая инфекция у детей
Чтобы лучше понять суть заболевания менингококковая инфекция давайте для начала узнаем, что скрывается под этим страшным словом.
Возбудителем заболевания является бактерия Neisseria meningitidis (менингоккок). Инфекционный агент плохо переносит воздействие внешней среды, и практически сразу погибает вне организма (в течение 5 мин).

Во время эпидемий носителями могут быть до 20—30% населения. Опасной в эпидемиологическом смысле является и легкая форма заболевания, которая может быть расценена, как банальный “насморк”, при этом ребенок продолжает посещать детский сад, школу и т.д.
Механизм передачи инфекции — воздушно — капельный (аэрозольный). Естественная восприимчивость детей высокая, но исход инфицирования будет зависеть как от вида самой бактерии (бывают “сильные” и “слабые” разновидности бактерии), так и организм ребенка.
Менингококковая инфекция у детей широко распространена. На территории России заболеваемость приближается к единичной, чему мы обязаны повсеместной профилактической вакцинации детей. В процентном отношении до 70% заболевших являются дети до 5 лет (а в этой категории наиболее подвержены заболеванию младенцы до 1 года, к тому же у них ничтожно мал процент носительства, преобладают тяжелые формы), так что многие небезосновательно считают менингококковую инфекцию “детской” болезнью. Сезонность в течение года: февраль — март.

Виды менингококковой инфекции у детей и взрослых
Классификация форм менингококковой инфекции.
- Локализованные:
- менингококконосительство;
- назофарингит;
- менингококковая пневмония.
- менингококковый сепсис (менингококцемия);
- менингококковый менингит;
- смешанная форма;
- нетипичные, редко встречающиеся формы (когда поражаются суставы, сетчатка глаза и другие органы).
Наиболее часто встречается носительство, когда встреча с бактерией не приводит к клиническим проявлениям.

Менингококковая инфекция у детей в легкой форме
При легкой форме (назофарингит) — инфекция оседает на задней стенке глотки. Инкубационный период в среднем 5 суток. Дети жалуются на боли в горле, насморк, кашель. Беспокоит небольшая головная боль, невысокая температура (чаще около 37,50). Длительность острых проявлений 1-3 дня, обычно заканчивается выздоровлением, но может перейти и в более тяжелую форму.
Многие родители не обращаются за медицинской помощью, да и действительно, хватает обычных мероприятий при ОРЗ: жаропонижающие средства (детский парацетамол), обильное питье, витамины. Как правило, заболевание в этой форме диагностируется, только если в детском коллективе были выявлены случаи заболевания тяжелыми формами менингококковой инфекции.

Воспаление легких (менингококковая пневмония) клинически никак не отличается от любой другой вирусной инфекции. Этиологическая диагностика возможна только при обнаружении менингококка в мокроте.
Учитывая высокую температурную реакцию, тяжелое состояние ребенка (ребенок кашляет, задыхается, могут наблюдаться бред, нарушение сознания), как правило, родители всегда вызывают “скорую помощь” и заболевшего госпитализируют в инфекционный стационар.
Ни в коем случае не рекомендуется лечить ребенка дома народными средствами, потому что зачастую заболевание прогрессирует, может развиться менингококковый сепсис.

Когда бактерии в большом количестве попадают в кровоток развивается тяжелая интоксикация, связанная с массовым попаданием токсинов в кровь при распаде возбудителей. С кровотоком менингококки могут проникать во все органы, в них потом возникает гнойное воспаление. Это состояние называется менингококковым сепсисом.
Повреждается стенка сосудов (что вызывает многочисленное кровоизлияния в коже и внутренних органах), снижается артериальное давление, возникает отек мозга, что может привести к остановке дыхания и сердечной деятельности. Заболевание может возникнуть остро, либо после назофарингита или пневмонии. Менингококковая инфекция имеет симптомы сильнейшего озноба, после чего температура может повыситься до 40-410., выраженная головная боль, рвота, боли в мышцах, синюшный оттенок кожи, одышка, тахикардия (учащенное сердцебиение), снижение артериального давления, резкое уменьшение количества мочи.
Главный признак — мелкоточечная красная сыпь на коже (обусловлена повреждением мелких сосудов и кровоизлияниями). Появляется уже через несколько часов от начала заболевания и локализуется прежде всего на ногах и ягодицах, потом в подмышечных областях, на лице (верхние веки), позже отдельные элементы сыпи сливаются (из множества мелких образуются крупные). Чем больше выражена интоксикация, тем ярче и распространеннее сыпь, могут возникать и внутренние кровотечения.

Воспаление мозговых оболочек развивается преимущественно после периода назофарингита. Также значительно выражены явления интоксикации, высокая температура, резкая головная боль, различные расстройства сознания (потеря сознания, бред, галлюцинации), повышенная чувствительность — больного раздражает свет, звуки, даже негромкие, нередко возникают судороги.
При тяжелом течении характерна поза больного ребенка — он лежит на боку, при этом голова запрокинута назад, ноги согнуты в коленных и тазобедренных суставах и приведены к животу.

Лечение менингококковой инфекции у детей
При малейшем подозрении на развитие у вашего ребенка менингококковой инфекции, нужно немедленно вызвать бригаду “скорой помощи”, либо срочно обратиться в инфекционный стационар. Попытки лечения в домашних условиях недопустимы, так как при подтверждении диагноза требуется массивная антибактериальная, инфузионная терапия (капельницы), переливания компонентов крови, зачастую в отделении реанимации и интенсивной терапии.
На до госпитальном этапе возможно лишь применение жаропонижающих средств (при температуре выше 38 гр).

Это тяжелое заболевание гораздо проще предотвратить, чем лечить (как и вообще большинство болезней, особенно, инфекционных). В детских учреждениях должны соблюдаться нормы санитарно-гигиенического режима, больные легкими формами и носители выявляться при диспансеризации (мазки из ротоглотки), при заболеваемости 2 человека на 100 тысяч населения и более показана профилактическая иммунизация, грудным детям (до 1 года) при установленном контакте с больным, показано введение иммуноглобулина в обязательном порядке.
Важно помнить, что прививки от менингококковой инфекции детям делают по графику. Первая вакцинация рекомендована в 3 месяца и в дальнейшем проводится еще три вакцинации с промежутком в 1,5 месяца.
Симптомы менингококковой инфекции у беременной
Симптомы зависят от формы менингококковой инфекции.
При носительстве менингококка симптомы отсутствуют.
При назофарингите (воспалении слизистой оболочки носа и глотки):
- заложенность носа;
- боль в горле;
- повышение температуры тела до 37,5-38° С;
- самочувствие страдает незначительно;
- назофарингит может быть предшественником менингита (воспаления твердой мозговой оболочки).
- Начало острейшее (часто можно указать конкретное время (час), когда человек заболел).
- Повышение температуры тела до 39-40° С.
- Озноб.
- Частая рвота.
- Гиперестезия (повышенная чувствительность органов чувств ко всем раздражителям):
- гиперакузия (повышенная чувствительность к звукам — любой звук кажется чрезвычайно громким, раздражающим);
- светобоязнь (свет кажется слишком ярким, болезненным, больной прячет глаза от света, зажмуривает их);
- кожная гиперестезия (повышенная кожная чувствительность).
- Общее беспокойство, возбуждение либо вялость и апатия.
- Сильная головная боль.
- Судороги.
- Возможно нарушение сознания, обмороки, вплоть до комы (кома – это состояние, характеризующееся прогрессирующим угнетением функций центральной нервной системы с утратой сознания, нарушением реакции на внешние раздражители, нарастающими расстройствами дыхания, кровообращения и других функций жизнеобеспечения организма).
- ригидность затылочных мышц (затылочные мышцы напряжены, “ сведены”; больной не может прижать подбородок к груди, а в тяжелых случаях вообще наклонить голову вперед (оторвать от подушки));
- симптом Кернига, симптом Брудзинского – проявляются в затруднении разгибания ног, определяются врачом;
- поза “ легавой собаки” – больной лежит с запрокинутой назад головой и подтянутыми к животу ногами.
- начало — с резкого подъема температуры тела до 39-40° С;
- вялость, адинамия (пассивность, отсутствие движений);
- общее беспокойство;
- тошнота, рвота;
- характерная сыпь на коже: в форме звездочек, сине-фиолетового цвета, возвышается над поверхностью кожи. Чаще всего появляется на груди, животе, бедрах, ягодицах, щеках. Возможно появление “ звездочек” на склерах (белке глаз);
- возможна припухлость вокруг суставов и боли при движении в них;
- в тяжелых случаях заболевание развивается стремительно — начинается с подъема температуры тела до 41° С, появления обильной сыпи, которая сливается, образуя огромные пятна; появляются кровотечения (носовые, желудочные и др.), артериальное (кровяное) давление резко снижается, вплоть до нуля, сердцебиение учащено, отсутствует мочеиспускание. В большинстве случаев больные погибают (часто в первые 24 часа после появления первых симптомов).
Инкубационный период менингококковой инфекции у беременной
Формы менингококковой инфекции у беременной
Причины менингококковой инфекции у беременной
- Источник инфекции — человек: больной и бактерионоситель (менингококк содержится в организме человека, выделяется во внешнюю среду, но не вызывает у носителя симптомов заболевания).
- Основной путь передачи — воздушно-капельный (вирус выделяется из организма больного человека при кашле и чихании и распространяется в воздухе). Заражение происходит только при тесном непосредственном контакте с источником инфекции (носителем или больным) на расстоянии не менее 0,5 м и длительности общения не менее 2-х часов.
- Выявлена генетическая предрасположенность к менингококковой инфекции (в организме иммунной системе некоторых людей имеются особенности, делающие их более уязвимыми перед инфекцией).
- Пик заболеваемости отмечается в осенне-зимний период (из-за снижения иммунитета у людей в связи с частыми переохлаждениями и нехваткой витаминов).
Врач терапевт поможет при лечении заболевания
Диагностика менингококковой инфекции у беременной
- Анализ жалоб заболевания и общий осмотр - симптомы зависят от формы заболевания:
- насморк, затруднение носового дыхания, боль в горле — при назофарингите (воспалении слизистой оболочки носа и глотки);
- повышение температуры тела, резкая головная боль, рвота, гиперестезия (повышенная чувствительность к любым внешним раздражителям) — при менингите (воспалении твердой мозговой оболочки);
- сыпь — при менингококцемии (циркуляции и размножении менингококков в крови с поражением всех органов).
- В анамнезе могут быть указания на контакт с больным менингитом, вспышки инфекции в коллективе.
- Выявление характерной “ звездчатой” сыпи при менингококцемии.
- Определение “ менингеальных” симптомов (симптомов поражения твердой мозговой оболочки):
- ригидность затылочных мышц (затылочные мышцы напряжены, “ сведены” — больной не может прижать подбородок к груди, а в тяжелых случаях вообще наклонить голову вперед (оторвать от подушки));
- симптом Кернига, симптом Брудзинского – проявляются в затруднении разгибания ног;
- поза “ легавой собаки” – больной лежит с запрокинутой назад головой и подтянутыми к животу ногами.
- Лабораторное обследование.
- Клинический анализ крови: повышенное количество лейкоцитов (белые клетки крови, отвечающие за иммунитет) с преобладанием их незрелых форм (нейтрофилов, миелоцитов), снижение уровня лимфоцитов, повышения СОЭ (скорости оседания эритроцитов).
- Мазок толстой капли крови (в мазке обнаруживают менингококков).
- Спинномозговая пункция (забор спинно-мозговой жидкости (ликвора)) специальной иглой посредством прокола (пункции) спинномозгового канала (прокол производится между позвонками в поясничной области) для исследования.
- Анализ спинно-мозговой жидкости (ликвора): отмечаются признаки гнойного воспаления (увеличение количества белка, нейтрофилов, обнаружение менингококков).
- Посев крови для выявления возбудителя и определение его чувствительности к антибиотикам (какие антибиотики действуют на данного возбудителя в конкретном случае).
- Исследование мазка из носа для обнаружения менингококка (особенно значимо при бессимптомном носительстве и назофарингите).
- ПЦР (полимеразная цепная реакция) ликвора и крови — для обнаружения ДНК (генетическая информация) возбудителя.
- Возможна также консультация инфекциониста, невролога.
- Необходима консультация акушера-гинеколога.
Лечение менингококковой инфекции у беременной
Перед назначением лечения необходима консультация акушера-гинеколога.
При развитии менингита состояние жизнеугрожающее, поэтому диагностика и лечение проводится по жизненным показаниям беременной женщины.
- Антибиотикотерапия назначается с учетом ранее выявленной чувствительности возбудителя — при всех формах менингококковой инфекции, включая носительство менингококка и менингококковый назофарингит.
- При назофарингите также назначают: промывание носа антисептическими растворами (это лекарственные препараты, которые при нанесении уничтожают болезнетворные бактерии), витаминотерапию.
- При менингите (воспалении твердой мозговой оболочки), менингококцемии необходима экстренная госпитализация в стационар.
- Терапия:
- жаропонижающие (внутримышечно);
- гормональная терапия;
- антибиотикотерапия (действует на возбудителя болезни);
- витаминотерапия;
- внутривенное введение растворов (глюкоза с витаминами, солевые растворы);
- при менингите дополнительно назначают мочегонные средства (для уменьшения отека головного мозга);
- при менингококцемии (циркуляция и размножение менингококков в крови с поражением всех органов) дополнительно назначают обильное питье, антигистаминные (противоаллергические) препараты.
Осложнения и последствия менингококковой инфекции у беременной
- Менингококковая инфекция может осложнять течение беременности, приводя к преждевременному прерыванию беременности (выкидышу), преждевременным родам, преждевременной отслойке плаценты и т.д.
- Поскольку менингококк способен проникать через трансплацентарный барьер от матери к плоду, возможно развитие внутриутробной менингококковой инфекции у плода, что значительно повышает риск гибели плода, внутриутробной задержки развития плода, аномалий развития центральной нервной системы (гидроцефалия, энцефалопатия и пр.).
- Менингококковый менингит (воспаление твердой мозговой оболочки) и менингококцемия (циркуляция и размножение менингококков в крови с поражением всех органов) могут осложниться тяжелым состоянием — инфекционно-токсическим шоком (резкое падение артериального (кровяного) давления, учащение сердцебиения, нарушение функций всех органов). Его причиной является выделение бактериями огромного количества токсинов (отравляющих веществ), оказывающих губительное воздействие на организм человека. Данное состояние при отсутствии своевременной реанимационной помощи приводит к смерти.
- При своевременном и грамотном лечении прогноз благоприятный: заболевание проходит без последствий.
Возможные последствия:
- астенический синдром (общая слабость, периодически возникающие головные боли, вялость);
- гипертензионный синдром (повышение внутричерепного давления);
- гемипарез (снижение мышечной силы в половине туловища);
- снижение остроты слуха;
- развитие эпилепсии (заболевание, причиной которого является формирование в коре головного мозга очага патологического возбуждения, проявляющееся эпилептическими приступами, в большинстве случаев судорогами).
Профилактика менингококковой инфекции у беременной
- Применение противоменингококковой вакцины (прививка от менингококковой инфекции). При высоком риске заражения прививают даже беременных.
- Больные менингококковой инфекцией подлежат обязательной изоляции от окружающих и лечению в стационаре.
- При контакте с больным менингококковой инфекцией проводится профилактика антибиотиками и противоменингококковыми иммуноглобулинами (готовые антитела (специальные защитные белки) к менингококку).
- Отказ от посещения мест скопления людей (театры, магазины и т.п.) в период эпидемии инфекции.
- Закаливание организма в период полного здоровья
- В осенне-зимний период — прием поливитаминных препаратов или витамина С.
- Исключение переохлаждений.
- Регулярное посещение акушера-гинеколога (1 раз в месяц в 1-м триместре, 1 раз в 2-3 недели во 2-м триместре и 1 раз в 7-10 дней в 3-м триместре).
- Своевременная постановка на учет беременной в женской консультации (до 12 недели беременности).
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
- Выбрать подходящего врача терапевт
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Читайте также:


