Мертворождение из за инфекции

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
К мертворожденным относят детей, родившихся мертвыми на сроке после 24 нед беременности. Внутриутробная смерть плода может произойти на любом сроке беременности или в родах. Роды мертвым плодом вызывают сильное эмоциональное напряжение как у роженицы, так и у акушерского персонала, поэтому боли и процесс родоразрешения в этих обстоятельствах могут казаться бесполезными и тщетными, а сами матери могут чувствовать себя виноватыми и считать, что происшедшее в некоей мере является наказанием для них.
Через несколько часов после внутриутробной смерти плода его кожа начинает шелушиться. У таких плодов кожа имеет характерный мацерированный вид (так называемый мацерированный мертворожденный), чего не наблюдается при рождении только что умершего в утробе плода (так называемый свежий мертворожденный). В случае внутриутробной смерти плода происходят его самопроизвольные роды (в 80 % случаев это наблюдается в течение ближайших 2 нед, в 90 % - в течение 3 нед), однако, как правило, роды индуцируют сразу после того, как диагностируется смерть плода, чтобы предотвратить продолжительное ожидание матерью самопроизвольных родов, а также минимизировать риск коагулопатни. Развитие ДВС-синдрома наблюдается достаточно редко, за исключением случаев, когда сроки беременности превышают 20 нед, а его посмертное пребывание плода в утробе продолжается более 4 нед; впрочем, для начала родоразрешения наличие коагулопатии очень нежелательно.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Код по МКБ-10
Причины мертворождени
Токсемия, хроническая артериальная гипертензия, хронические болезни почек, сахарный диабет, инфекция, лихорадочные состояния (с температурой тела свыше 39,4 °С), пороки развития плода (11 % мацерированных мертворождений и 4 % свежих мертворождений обусловлены хромосомными аномалиями), желтуха, перенашивание. Отслойка нормально расположенной плаценты и перекрут пуповины могут быть причинами смерти плода в ходе родов. В 20 % случаев не обнаруживается никаких видимых причин для мертворождения.

[13], [14], [15], [16], [17]
Распознавание
Матери обычно сообщают врачу о прекращении движений плода. Сердцебиение плода не выслушивается (при помощи стетоскопа Pinard или кардиотокографии). Также не удается выявить сердечные сокращения плода при ультразвуковом исследовании.
К кому обратиться?
Тактика ведения
Обеспечивают адекватную аналгезию в родах (при проведении эпидуральной анестезии проводят тесты, контролирующие состояние системы гемостаза). Желательно, чтобы при родах присутствовал близкий человек - для моральной поддержки. После рождения мертвого ребенка его следует запеленать, как и любого другого новорожденного, и дать матери посмотреть на него и подержать на руках (если она того пожелаег). Может быть сделана фотография ребенка и отдана матери домой. Если мертворожденному ребенку дается имя и проводится полноценный похоронный обряд при помощи служб ритуальных услуг, то это также может способствовать смягчению горечи понесенной утраты.
Процедура контроля родов мертвым плодом (с целью установления возможной причины мертворождения). Досконально анализируют случай родов мертвым плодом, изучают клинические фотографии. Обеспечивают проведение аутопсии и гистологического исследования плаценты. Осуществляют забор мазков из верхних отделов влагалища для бактериологического исследования. Кровь матери и плода подвергают исследованию на инфекции, объединяемые в англоязычной медицинской терминологии под аббревиатурой TORCH-инфекции: Т - токсоплазмоз, О - прочие (например, СПИД, сифилис), R - краснуха, С - цитомегалия, герпес (и гепатит). Кровь матери подвергают исследованию на кислотный тест Kleihauher-Betke (выявляют взаимообмен крови матери и плода как возможной причины необъяснимого мертворождения), а также на выявление волчаночного антикоагулянта. Проводят хромосомный анализ крови и кожи плода.
Родильнице предлагают подавление лактации (бромокриптин по 2,5 мг внутрь в 1-й день, затем по 2,5 мг каждые 12 ч внутрь в течение 14 дней). После получения результатов исследования назначают родителям встречу для обсуждения причин мертворождения. При необходимости родителей направляют на генетическую консультацию.
Мероприятия в помощь родителям при мертворождений (в Великобритании)

[18], [19], [20], [21], [22]
Мертворожденным называется ребенок, который родился мертвым или погиб во время родов на 24 неделе беременности или позже. До этого срока преждевременные роды считаются выкидышем, плод – замершим, и мертвый плод утилизируется как биологический отход. Чем больше срок беременности, тем сложнее женщине принять смерть ребенка. Особенности протекания беременности, виды родоразрешения и последствия рождения мертвого ребенка рассмотрим далее.
Как распознать смерть плода во время беременности?
Помимо регулярных визитов к гинекологу, беременная женщина способна самостоятельно оценивать жизнеспособность своего ребенка путем постоянных наблюдений за его шевелениями. В первую беременность женщина начинает чувствовать движения плода после двадцати недель, в последующие – после шестнадцати. С этого момента нужно всегда фиксировать, как часто и интенсивно шевелится малыш. Если есть какие-то отклонения от обычного режима – это повод срочно обратиться к врачу. Тем более, когда прекращение или уменьшение шевелений сопровождается кровотечением.
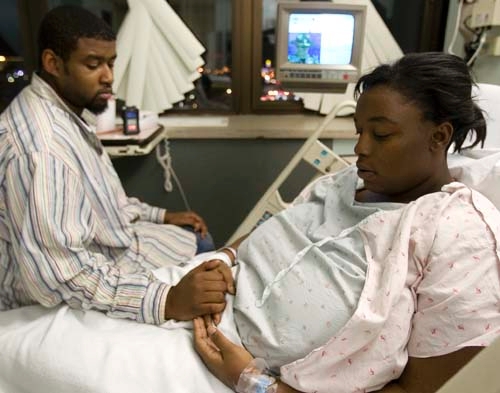
Врач, в первую очередь, прослушает сердцебиение плода. Если его не слышно, женщину направят на ультразвуковое исследование, где УЗИ-специалист точно определит, жив ли ребенок. Возможно, даже удастся узнать причину смерти ребенка, определив патологии, не совместимые с жизнью.
Родоразрешение
После того как установлена и достоверно подтверждена внутриутробная смерть ребенка, женщине выдают направление на необходимые анализы и готовят к родоразрешению.
Если речь идет о маленьком сроке, то это будет аборт, который сравнительно легко и безболезненно переносят большинство женщин, так как процедура проходит под наркозом, и просыпается женщина уже без плода.
Если же срок беременности перешагнул порог двадцати четырех недель, то беременной предстоит пройти серьезное испытание, физическое и психологическое. После подготовки женщине введут гормон окситоцин, который спровоцирует сокращения матки и начало естественных родов. Пройдя схватки и потуги, так же как в случае с обычными родами, женщина разрешится от мертворожденного ребенка.
Смерть во время родов
Еще один вариант – смерть ребенка во время родов. Такие случаи тщательно расследуются, так как возможно множество причин смерти ребенка в родах. От естественных, физиологических, например, рождение недоношенного нежизнеспособного плода или имеющего множественные патологии. До халатности персонала роддома, который своими неквалифицированными действиями, или бездействием, спровоцировал смерть младенца. В этом случае виновные понесут заслуженное наказание.
После таких трагических событий некоторые родители желают увидеть своего ребенка и попрощаться с ним. Не стоит спешить с таким решением, ребенок, родившийся значительно раньше срока, или имеющий множественные пороки развития, может нанести психике огромный вред и страх перед будущими беременностями. Возможно, стоит поговорить об этом с психологом. Если родители уверены в своем выборе, персонал больницы не должен препятствовать им в прощании с мертворожденным ребенком.
Он родился мертвым: почему?
В семье родился мертворожденный ребенок, что делать? Для начала выяснить, почему. Ребенок может родиться мертвым по множеству причин. Их необходимо выяснить. Для этого назначают проведение судебно-медицинской экспертизы. В ходе экспертизы исследуют пробы плаценты и пуповины, проводят генетические анализы и вскрытие младенца. Для родителей это будет сложно, но нужно понимать, что выяснить, почему ребенок родился мертвым, можно только так. Кроме того, исследования могут быть полезны для будущего семьи. Если ребенок был нежизнеспособным вследствие генетических аномалий, то перед планированием следующей беременности обязательно нужно проконсультироваться с генетиком, возможно, в генах одного из родителей кроется дефект, который не позволит им стать биологическими родителями, и будет лучше рассмотреть альтернативы.

Если же мертворожденный ребенок родился по причине случайной мутации или инфекции, то после соответствующего лечения можно продолжить попытки родить здорового малыша.
Вскрытие тела
Обязательным пунктом исследования причин смерти ребенка является вскрытие. Родители имеют право отказаться от него по личным, религиозным или любым другим убеждениям. Персонал роддома обязан предоставить им полную информацию о процедуре, ее целях и результатах, которые она может дать. Слишком долго думать не следует, ведь чем раньше будет произведено вскрытие, тем более всестороннюю информацию можно из него почерпнуть.
Причины
У появления мертворожденного ребенка причин может быть несколько:
- Отставание в развитии плода. Это может быть обусловлено несостоятельностью плаценты или отклонениями в формировании самого плода.
- Отслоение плаценты. В случае этой патологии питательные вещества перестают поступать от матери к плоду, и он погибает.
- Врожденные аномалии плода. Они обусловлены генетическими отклонениями и хромосомными дефектами, обычно они бывают множественными и не позволяют ребенку остаться в живых.
- Инфекции и вирусы. Особую опасность несут заболевания, передающиеся половым путем, поэтому очень важно при подготовке к беременности или на первых ее этапах пройти все обследования и, при необходимости, лечение. Это защитит будущего ребенка от нарушений развития.
- Неполноценность пуповины. Через пуповину плод получает кислород и питательные вещества, если она несостоятельна, то возможным осложнением может быть гипоксия и гибель плода.
- Глубокая недоношенность. В настоящее время на законодательном уровне закреплена обязанность врачей, выхаживать детей весом от 500 г, но по причине их незрелости это не всегда возможно.
- Преэклампсия.
- Резус-конфликт матери и ребенка, когда у мамы отрицательный резус-фактор, а у папы и ребенка положительный. Механизм развития этой патологии полностью не изучен. Почему-то у каких-то женщин он развивается, а у других нет. В любом случае, сейчас разработаны вакцины, которые необходимо вводить на определенных сроках беременности и после родов, также нужно регулярно сдавать кровь на антитела.
- Иные причины, такие как гипоксия во время родов, обвитие пуповины, родовая травма.
Группа риска
Никто не застрахован от гибели плода, но существуют факторы риска, которые необходимо учитывать:
- Если у женщины уже случались неудачные беременности и первый ребенок мертворожденный.
- Женщина страдает гипертонией и преэклампсией.
- У женщины в анамнезе хронические заболевания: диабет, пиелонефрит, тромбофилия, эндокринные нарушения.
- Серьезные осложнения беременности.
- Вредные привычки: курение, алкоголизм, наркомания.
- Беременность многоплодная. Чем больше количество детей, тем больше риск рождения мертворожденных детей. Почему роддом так щепетильно относится к многоплодным беременностям? Именно потому, что различные риски возрастают.
- У беременной ожирение.
- Беременность наступила в результате ЭКО.
- Слишком молодой, или пожилой, возраст.

Как предупредить?
При планировании беременности обоим будущим родителям нужно пройти обследование и, при необходимости, лечение.
При наличии хронических заболеваний нужно как можно раньше предупредить об этом гинеколога, чтобы он знал, на какие нюансы обращать внимание. Если беременная принимает лекарственные препараты, необходимо согласовать это с врачом и, возможно, заменить на более безопасные для плода.
Обязательно нужно принимать фолиевую кислоту с первых дней беременности и поливитамины по назначению врача.
В случае проблем с ожирением лучшей подготовкой к беременности станет уменьшение веса.
Вредные привычки также стоит оставить на более поздний период.
К кровотечениям нужно относиться очень серьезно и не ждать, что пройдет все само. Сразу следует обратиться к врачу, возможно, это отслойка плаценты.
Хорошо, если беременная имеет привычку ежедневно считать шевеления плода. Это позволит заметить малейшие отклонения от обычной активности плода.
Что делать дальше?
Родители должны получить документы на мертворожденного ребенка. Никакие пособия в этом случае не положены, кроме оплаты больничного по беременности и родам, но подтвердить факт его рождения необходимо.
Куда девают мертворожденных детей? Родители сами решают, похоронить или кремировать своего ребенка и занимаются организацией ритуала.

Если семья малоимущая, можно обратиться в органы соцзащиты за материальной помощью на погребение.
Как справиться с болью?
Безусловно, матери безумно тяжело пережить такое событие в жизни. В семье произошло рождение мертворожденного ребенка, как жить дальше? Вернуться к обычному образу жизни не просто, особенно если для ребенка было все подготовлено: куплена коляска, собрана кроватка, постираны и поглажены вещи для выписки из роддома. Папа ребенка и другие родственники должен максимально поддержать женщину, и сделать выписку из роддома как можно менее травмирующей. Возможно, лучше убрать из дома все напоминания о ребенке, но стоит мягко обсудить эти вопросы с женщиной и спросить ее мнение, потому что она может воспринять это как предательство.
Мужчине нужно проявить терпение и заботу, так как его жена первое время будет пребывать в глубочайшем стрессе. Возможно, семье следует обратиться к психологу. Специалист поможет принять и пережить потерю, настроиться на будущее. Главное – не отдаляться друг от друга и поддерживать в такой сложной ситуации.
Что происходит с организмом?
Реабилитация женщины после рождения мертвого ребенка аналогична последствиям обычных родов. В первые несколько суток из влагалища будут обильно выходить так называемые лохии – кровянистые выделения. Боли, похожие на менструальные, внизу живота свидетельствуют о сокращении матки.
Самым неприятным будет прибытие молока. Организм готов к выкармливанию ребенка. Можно просто переждать и потерпеть, пока оно перегорит само, или воспользоваться медикаментозными препаратами для прекращения лактации.
Психологически будет легче лежать отдельно от родивших мам, которые будут кормить, и умиляться своим детям. Выписаться из роддома лучше как можно быстрее, если нет проблем со здоровьем.
Через 6-8 недель после выписки нужно явиться на плановый осмотр гинеколога. Он оценит, как сократилась матка, какие на тот момент будут выделения, нет ли воспалительных процессов. При необходимости будет назначено ультразвуковое исследование.
Тело полностью восстановится в течение года после родов при условии правильного питания и занятий спортом. Справиться с психологическими проблемами бывает гораздо сложнее.
Если случилось такое неприятное событие, как рождение мертворожденного ребенка, когда можно беременеть, отзывы очень разнообразны. Необходимо проконсультироваться с генетиком и другими специалистами узкой квалификации. Но, как показывает практика, не раньше чем через год.
Потеря ребенка между 20 - й неделе беременности и родов называется мертворождения. До 20 - й недели, это обычно называется выкидыш .
Мертворождение также классифицируются в зависимости от срока беременности:
- 20 до 27 недель: рано мертворождения
- 28 до 36 недель: в конце мертворождения
- после 37 недель: срок мертворождения
Есть около мертворождений в год в Соединенных Штатах, по оценкам Центров по контролю и профилактике заболеваний.
Продолжайте читать, чтобы узнать больше о причинах, факторах риска, и справиться с горем.
Определенные обстоятельства могут сделать вещи более опасными для ребенка до рождения. Некоторые из них являются:
- преждевременных родов , вероятно , вызваны осложнениями в беременности
- беременность длится более 42 недель
- проведение кратные
- несчастный случай или травма во время беременности
Беременность и роды осложнения чаще всего причиной мертворождения , когда труд происходит до 24 - й недели.
Плацента обеспечивает ребенок с кислородом и необходимыми питательными веществами, поэтому все , что мешает ставит ребенок под угрозой. Плацента проблемы могут быть ответственны за почти четверть всех мертворождений.
Эти проблемы могут включать плохое кровоснабжение, воспаление и инфекцию. Другое условие, отслойка плаценты , когда плацента отделяется от стенки матки до рождения.
О 1 из каждых 10 мертворождений может быть связано с врожденными дефектами, по оценкам Национального института детского здоровья и развития человека. Они могут включать в себя:
- ограничение роста плода
- генетические условия
- резус-несовместимость
- структурные дефекты
Генетические дефекты присутствуют в концепции. Другие врожденные дефекты могут быть обусловлены экологическими факторами, но причина не всегда известно.
Серьезные врожденные дефекты или множественные врожденные дефекты могут сделать невозможным для ребенка, чтобы выжить.
Инфекции у матери, ребенка или плаценты может привести к мертворождения. Инфекция как причина мертворождения является более распространенной до 24 - й недели.
Инфекции, которые могут развиваться включают:
Если пуповина становится завязанной вверх или выжатой, ребенок не может получить достаточное количество кислорода. Пуповина проблема корд как причина мертворождения является более вероятно , произойдет в конце беременности.
Здоровья матери может способствовать мертворождения. Два состояния здоровья , которые чаще всего возникают в конце второго триместра и в начале третьего являются преэклампсии и хроническое высокое кровяное давление .
Необъяснимые мертворождения являются происходить в конце беременности. Это может быть очень трудно принять неизвестное, но это важно , чтобы вы не вините себя.
Мертворождение может случиться с каждым, но факторы риска могут включать в себя мать, которая:
- имеет состояние здоровья, такие как высокое кровяное давление или диабет
- ожирение
- это афро-американец
- в подростковом возрасте или старше 35
- был предыдущий мертворождения
- опытные травмы или высокое напряжение в год перед поставкой
- не имеет доступа к дородовой помощи
Используя табак, марихуана, отпускаемые по рецепту болеутоляющие или нелегальные наркотики во время беременности может удвоить или утроить риск мертворождения.
Вы не можете испытывать каких-либо признаков или симптомов вообще, особенно на ранних стадиях. Некоторые признаки и симптомы судороги, боль или кровотечение из влагалища. Еще одним признаком является то, что ваш ребенок перестает двигаться.
К тому времени, когда вы достигнете 26-го до 28-й недели, вы можете начать ежедневный подсчет кик. Все дети разные, так что вы хотите, чтобы почувствовать, как часто ваш ребенок двигается.
Лягте на левой стороне и считать удары, рулеты, и даже трепещет. Запишите количество минут, которое потребуется ребенку двигаться в 10 раз. Повторите это каждый день в то же время.
Если два часа проходит, и ваш ребенок не продвинулся в 10 раз, или если есть вдруг намного меньше движение, обратитесь к врачу.
Ваш врач может выполнить nonstress тест, чтобы проверить наличие сердцебиения плода. Ультразвуковое исследование может подтвердить, что сердце перестало биться, и ваш ребенок не двигается.
Если ваш врач определяет ваш ребенок умер, вам нужно обсудить ваши варианты. Если вы ничего не делаете, труд, скорее всего, начать самостоятельно в течение нескольких недель.
Другой вариант заключается в стимуляции родов. Индукция родов сразу же может быть рекомендовано , если у вас есть проблемы со здоровьем. Вы также можете обсудить кесарево сечение .
Подумайте о том, что вы хотите сделать после рождения ребенка. Вы можете провести время в покое и держать ребенка. Некоторые семьи хотят, чтобы искупаться и одеть ребенка, или сфотографировать.
Это очень личные решения, так считает, что правильно для вас и вашей семьи. Не стесняйтесь сообщить своему врачу и больничного персонала, что вы хотите сделать.
Вам не нужно спешить в принятии решений о том, хотите ли вы услугу для вашего ребенка. Но пусть это будет известно, вы рассматриваете эти вещи.
В то время как ваш ребенок все еще находится в чреве, ваш врач может выполнить амниоцентез , чтобы проверить наличие инфекции и генетических заболеваний. После родов, ваш врач будет выполнять физический осмотр вашего ребенка, пуповину и плаценту. Вскрытие также может быть необходимо.
Физическое время восстановления зависит от целого ряда факторов, но обычно занимает от шести до восьми недель. Там много вариаций в этом, так что постарайтесь не судить себя по опыту других.
Поставка плаценты активирует молоко-продуцирующие гормоны. Вы можете производить молоко в течение 7 до 10 дней , прежде чем остановится. Если это огорчает вас, поговорите со своим врачом о лекарствах , которые прекращают лактацию .
Вы испытали неожиданные, значительные потери, и вам нужно время, чтобы горевать. Это невозможно предсказать, как долго он будет принимать на работу через ваше горе.
Он также может помочь в журнал свои чувства. Если вы не в состоянии справиться, обратитесь к своему врачу, чтобы рекомендовать горе консультант.
Обратитесь к врачу для симптомов послеродовой депрессии , таких как:
- ежедневно депрессии
- потеря интереса к жизни
- отсутствие аппетита
- невозможность спать
- трудности взаимоотношений
Если вы открыты для него, поделиться своей историей и учиться у других людей , которые понимают , что вы проходите. Вы можете сделать это в таких форумах, как StillBirthStories.org и марте Dimes’ Поделитесь своей историей .
Присоединение к группе поддержки потери беременности также может помочь. Попросите вашего врача, если они могут рекомендовать в очных группу. Вы также можете быть в состоянии найти онлайну группу поддержки через Facebook или другие социальные сети или форумы.
Это жизненно важно, чтобы вы не свести к минимуму потери или кормите вину лица в любом случае. Они скорбят ребенок, которую они потеряли, так что не говорить о будущих беременностях, если они не приносят его первым.
То, что они сейчас нужны сострадание и поддержка. Предложение искренних соболезнований, как вы бы для тех, кто потерял близкий человек - потому что это то, что произошло. Не пытайтесь сменить тему. Пусть они выражают свои чувства, даже если вы чувствуете, что они повториться.
Поощряйте их хорошо питаться, много отдыхать, и держать их назначения врача. Предложение, чтобы помочь с домашними делами в течение первых нескольких недель. В принципе, просто быть там для них.
Да, вы можете иметь успешную беременность после мертворождения.
В то время как вы находитесь на более высокий риск развития осложнений , чем те, кто не имел мертворождения, шансы второго мертворождения лишь около 3 процентов , отмечает Cleveland Clinic.
Ваш врач скажет вам, когда вы физически готовы забеременеть снова, но только вы будете знать, когда вы эмоционально готовы.
Вы также можете решить, еще одна беременность не является правильным для вас, и что все в порядке, тоже. Вы можете решить, смотреть на усыновление, или вы можете выбрать, чтобы не расширить свою семью. Какое бы решение вы делаете, будет правильным решением для вас.
Многие причины и факторы риска находятся вне вашего контроля, поэтому мертворождения не может быть полностью предотвращена. Но есть некоторые вещи, которые вы можете сделать, чтобы снизить риск:
- Иметь обследование, прежде чем снова забеременеть. Если у вас есть какие-либо факторы риска, такие как диабет или высокое кровяное давление, работать с вашим врачом, чтобы управлять и контролировать их во время беременности.
- Если причина предыдущей мертворождении была генетической, встретиться с генетическим консультантом, прежде чем забеременеть снова.
- Не курить и не употреблять алкоголь, марихуану или другие наркотики во время беременности. Если у вас есть трудное время бросить курить, поговорите со своим врачом.
- Обратитесь за медицинской помощью сразу же, если вы испытываете кровотечение или другие признаки проблем во время беременности.
Одним из наиболее важных вещей, которые вы можете сделать, это получить хороший дородовой уход. Если вы беременность считается высоким риском, ваш врач будет следить за вами чаще. Если ваш ребенок проявляет признаки бедствия, чрезвычайные меры, такие как преждевременных родов, может быть в состоянии спасти жизнь вашего ребенка.
Физическое восстановление может занять несколько месяцев. Женщины, которые испытывают мертворождения могут пойти дальше иметь здоровых детей.
Будьте терпеливы с собой, как вы работаете через стадию горя.

Мертворождение представляет собой появление на свет мертвого ребенка в ходе родоразрешения как естественного, так и после операции кесарева сечения.
Причины мертворождения
Причин, которые вызывают мертворождение, на сегодняшний день может быть несколько.
- Плацентарная;
- Причины, связанные с матерью;
- Наследственные;
- Анатомические особенности плода.
- Тяжелая форма гестоза - эклампсия;
- Преэклампсия;
- Септические состояния;
- Сахарный диабет;
- Зависимость от токсических веществ;
- Артериальные и венозные тромбозы.
- Патологический процесс воспалительного генеза в плодных оболочках, который приводит к патологии плода и матки (хориоамнионит);
- Обкрадывание крови между близнецами;
- Нарушение структуры пупочного канала;
- Аномальное расположение сосудов;
- Недостаточность кровотока в артериях матки и плаценты.
- Нарушения моногенного типа;
- Хромосомные аномалии;
- Тяжелые пороки развития;
- Аномалия развития головного мозга, характеризующаяся накоплением в нем патологической жидкости;
- Инфекционные патологические процессы;
- Тромбоцитопеническая пурпура.
Очень часто не удается определить точную причину мертворождения. В случае определения у беременной женщины клинической симптоматики мертворождения плода гинекологи прибегают к искусственному родоразрешению. Часто врачи используют хирургическую санацию (кюретаж) полости матки, предназначенную для полноценного удаления остатков плацентарной ткани. Альтернативным вариантом является удаление плода путем экстракции или расширения шейки матки. Также активно применяются осмотические дилататоры, в состав которых входит мизопростол. Их применяют во всех случаях перед абортом.
Диагностические мероприятия для женщины после мертворождения
После рождения мертвого ребенка могут развиваться различные осложнения. Поэтому очень важно соблюдать все правила ведения пациенток после возникновения этого патологического состояния. Например, если смерть плода наблюдается на поздних сроках беременности или непосредственно перед сроком родов, то одним из наиболее опасных осложнений в данном случае может стать синдром диссеминированного внутрисосудистого свертывания. Это состояние развивается вследствие того, что мертвый плод длительное время находится в организме матери.
После того, как развилось мертворождение, причины его возникновения требуют обязательного уточнения. Рекомендуемый объем исследований для женщины, у которой родился мертвый ребенок:
- Кариотипирование плода;
- Аутопсия плода;
- Определение количества тромбоцитарных клеток в организме матери;
- Проба Клейхауэра-Бетке;
- Скрининг на наличие склонности к тромбообразованию;
- Анализ на TORCH-инфекции;
- Антикардиолипиновая проба.
Кроме этих исследований, нужно тщательно обследовать плаценту, чтобы определить наличие патологии данного органа. Однако даже после комплексного обследования в ряде случаев причина мертворождения остается неуточненной.
Особенности ведения беременных после мертворождения
Принципы ведения женщины после родоразрешения с рождением мертвого ребенка практически не отличаются от ведения послеродового периода при обычной беременности. В то же время, если при исследовании определяют наличие синдрома мертвого плода, то необходимо сразу же вызвать роды, чтобы извлечь его из организма. После удаления нежизнеспособных продуктов зачатия зачастую возникает необходимость выполнить кюретаж, что позволит удалить частицы плаценты.
В любом случае, мертворождение ребенка является стрессом для родителей. Это тяжелая эмоциональная травма, после которой обязательно необходима помощь квалифицированного психолога. Независимо от причины мертворождения детей, следует свести к минимуму все риски повторного развития этого состояния при следующей беременности. В частности, специалисты рекомендуют во время вынашивания плода избегать заражения многими инфекционными заболеваниями. Наиболее опасными из них являются сальмонеллез, листериоз или токсоплазмоз.
В реальной жизни перинатальные центры оказывают поддержку тем матерям, которые раньше потеряли ребенка до рождения. Все патологические состояния, которые могут привести к осложнениям родов, требуют ранней диагностики, что позволит вовремя их устранять. Основную роль играют такие процессы, как многоплодная беременность, ранний разрыв оболочек, перенашивание беременности, фетальные дистоции и так далее. Все эти патологические состояния отлично диагностируются. Кроме того, не стоит забывать о том, что роды являются непредсказуемым процессом. Поэтому целый ряд патологических ситуаций может быть обнаружен только в период родов. В этом случае может появиться необходимость провести хирургическое родовспоможение. Все это позволяет снизить риски для роженицы в плане мертворождения ребенка. Довольно часто осложнения могут развиваться непосредственно после родов, в послеродовом периоде.
Депрессия после мертворождения
После того, как у женщины родился мертвый плод, у нее может развиться депрессия. При этом депрессивное состояние может появляться как сразу после неудачно завершившейся беременности, так и через определенное время после нее. Поэтому мертворождение ребенка является поводом для того, чтобы отслеживать психическое состояние женщины в течение многих месяцев. Связь мертворождения и депрессии у женщин доказали и американские ученые. По их данным, психические расстройства могут развиваться и у тех пациенток, которые раньше не имели симптомов депрессии в анамнезе. В то же время, в развитых странах мертворождение является серьезной проблемой, которая способствует повышению риска развития депрессивных состояний. Например, только в США каждый год отмечается более 25 тысяч случаев мертворождения, причины которого могут быть совершенно различными.
Профилактика мертворождения
Мертворождение является серьезным травмирующим фактором для любой семьи. Поэтому необходимо своевременно устранять патологические процессы родов и родоразрешения. Кроме того, важно вовремя выявлять и лечить серьезные осложнения родоразрешения, которые могут привести к рождению мертвого ребенка. Однако некоторые патологические состояния могут выявляться только в период родов. Особенно важно обнаруживать их на ранних стадиях родоразрешения. В этой ситуации беременным необходимо проводить немедленное родовспоможение оперативным методом.
Новый анализ для определения риска мертворождения
В последнее время ученые активно ведут поиск информативных и точных маркеров, которые позволят уточнить риск развития мертворождения. С этой целью регулярно разрабатываются новые анализы и проводятся крупномасштабные исследования. Соответственно, при получении лабораторных данных о том, что у женщины повышен риск рождения мертвого ребенка, врач может искусственно стимулировать роды раньше, чем это необходимо. Так, врачи смогли бы в какой-то степени уменьшить частоту встречаемости мертворождения. Независимо от того, какие причины мертворождения детей играют наибольшую роль у конкретной женщины, новые анализы смогут более или менее точно информировать врача об угрозе этого патологического состояния.
Недавно американские ученые разработали новый метод, который заключается в определении в крови специфического белка, который будет свидетельствовать и сниженных функциональных возможностях плаценты. Напомним, что этот орган играет основную роль в обеспечении обмена между организмом матери и плода. В США ученые занимаются проблемой мертворождения не один год, поскольку данная проблема на американском континенте очень актуальна. Например, в США роды у каждой двухсотой женщины заканчиваются рождением мертвого ребенка. Как правило, это возникает в среднем на сроке 20-21 неделя. То есть это период глубокой недоношенности плода, когда он является абсолютно нежизнеспособным. До того, как была разработана данная методика, точных методов диагностики мертворождения не существовало. В то же время, раньше было отмечено, что в возникновении этого патологического состояния особую роль играют такие факторы, как повышение артериального давления, сахарный диабет и беременность у женщин старше 35 лет. Поэтому женщины, которые относятся к группе риска, требуют особо тщательного наблюдения, что в первую очередь касается поздних сроков. Для оценки факторов риска мертворождения проводится тщательная инструментальная диагностика, предусматривающая мониторинг сердцебиения плода. Кроме того, для полноценной диагностики этого патологического состояния осуществляется ультразвуковая визуализация плаценты и плода. Она дает возможность своевременно диагностировать проблемы, которые могут привести к рождению нежизнеспособного ребенка.
Новый метод анализа был разработан учеными из Кембриджского университета. Ими была создана методика, предусматривающая взятие обычного анализа крови для оценки риска мертворождения. Благодаря своей простоте этот анализ можно проводить довольно часто. Делать это можно в любом триместре беременности без вреда для организма женщины и ребенка. Данный способ дает возможность оценить структуру и функцию плаценты и плода.
Следующей перспективной методикой оценки риска мертворождения является способ, разработанный колледжем Альберта Эйнштейна в Нью-Йорке. Ученым удалось разработать метод, который позволяет четко выявить группу риска развития мертворождения. Суть методики заключается в оценке уровня белка, который носит название PAPP-A (протеин плазмы крови, который связан с течением беременности). В норме при беременности этот белок содержится в крови в высокой концентрации, что играет существенную роль для полноценного развития плода. Раньше пониженное содержание этого белка связывали с синдромом Дауна, при котором развивается серьезное умственное отставание в развитии. Однако сегодня учеными было доказано, что снижение концентрации белка PAPP-A ассоциируется с повышенным риском развития мертворождения. В исследовании, в котором участвовало более 8 тысяч женщин, проводился забор крови на содержание этого белка. Оказалось, что при снижении концентрации PAPP-A риск рождения мертвого ребенка увеличивается более чем в 40 раз. В этом исследовании, проведенном американскими врачами, смерть плода отмечалась в период с 6 по 9 месяцы беременности.
Однако, важно не только оценить степень риска, но и выработать стратегию ведению беременных с потенциальной возможностью мертворождения. Поэтому данный способ пока еще широко не используется в повседневной медицинской практике.
Читайте также:


