Чеботарева татьяна александровна инфекционный мононуклеоз

Доктор медицинских наук, профессор, Заслуженный врач РФ
Мазанкова Людмила Николаевна
Заведующий учебной частью
Доктор медицинских наук, профессор
Чеботарёва Татьяна Александровна
| ФИО | Ученая степень | Ученое звание | Должность |
| МАЗАНКОВА Людмила Николаевна | доктор медицинских наук | профессор | заведующий кафедрой |
| Преподаваемая дисциплина – инфекционные болезни. Наименование направления подготовки – микроэкология, вирусные диареи, антибиотико-ассоциированная диарея, нейроинфекции, инфекционно-токсический шок. Данные о повышении квалификации – 2012 г. Общий стаж работы – с 1975 г. Стаж работы по специальности – с 1975 г. Заслуженный врач РФ. | |||
| ПОПОВА Ольга Петровна | доктор медицинских наук | профессор | |
| НЕСТЕРИНА Лидия Федоровна | кандидат медицинских наук | доцент | доцент |
| Преподаваемая дисциплина – инфекционные болезни. Наименование направления подготовки – ОРВИ, экзантемные инфекции, цитомегаловирусная инфекция. Данные о повышении квалификации – 2012 г. Общий стаж работы – с 1965 г. Стаж работы по специальности – с 1965 г. | |||
| ПАВЛОВА Людмила Алексеевна | кандидат медицинских наук | доцент | доцент |
| Преподаваемая дисциплина – инфекционные болезни. Наименование направления подготовки – пневмонии, инфекции группы герпеса, лимфаденопатии. Данные о повышении квалификации – 2012 г. Общий стаж работы – с 1975 г. Стаж работы по специальности – с 1975 г. | |||
| ЧЕБУРКИН Андрей Андреевич | доктор медицинских наук | профессор | профессор |
| Преподаваемая дисциплина – инфекционные болезни. Наименование направления подготовки – бронхообструктивный синдром, дифференциальная диагностика инфекционных и неинфекционных экзантем. Данные о повышении квалификации – 2012 г. Общий стаж работы – с 1985 г. Стаж работы по специальности – с 1985 г. | |||
| ЧЕБОТАРЁВА Татьяна Александровна | доктор медицинских наук | доцент | профессор |
| Преподаваемая дисциплина – инфекционные болезни. Наименование направления подготовки – иммунотерапия, вирусные гепатиты, ВИЧ-инфекция. Данные о повышении квалификации – 2012 г. Общий стаж работы – с 1992 г. Стаж работы по специальности – с 1992 г. | |||
| ГОРБУНОВ Сергей Георгиевич | доктор медицинских наук | доцент | профессор |
| Преподаваемая дисциплина – инфекционные болезни. Наименование направления подготовки – клиническая антимикробная химиотерапия, бактериальные кишечные инфекции, неотложные состояния при инфекционных болезнях. Данные о повышении квалификации – 2013 г. Общий стаж работы – с 1995 г. Стаж работы по специальности – с 1995 г. | |||
| ЧЕРНИКОВА Евгения Анатольевна | доктор биологических наук | профессор | профессор |
| САМИТОВА Эльмира Растямовна | кандидат медицинских наук | ассистент | |
 |
Инфекционный мононуклеоз — вирусное, широко распространенное заболевание, для которого характерна системность поражения с вовлечением в патологический процесс лимфоидных органов и тканей, сердечно-сосудистой, иммунной, систем, костного мозга, печени, селе Infectious mononucleosis is a viral, widely-spread disease characterized by systemacy of the lesion, with involvement of lymphoid organs and tissues, cardiovascular and immune systems, marrow, liver, spleen and other organs in the pathological process. Comparative study of clinical and laboratory indices in the acute period of infectious mononucleosis was conducted, including treatment with human recombinant interferon alpha-2b, along with highly active antioxidants — C and E vitamins. Герпесвирусные инфекции широко распространены среди детей и взрослых. По данным Всемирной организации здравоохранения (ВОЗ) до 90% взрослого и детского населения планеты инфицировано герпесвирусами, причем у 50% из них отмечают манифестное, рецидивирующее течение вызываемых ими заболеваний. Инфекционный мононуклеоз является наиболее характерным типичным клиническим проявлением герпесвирусных инфекций [1]. Инфекционный мононуклеоз (ИМ) — вирусное, широко распространенное заболевание, для которого характерна системность поражения с вовлечением в патологический процесс лимфоидных органов и тканей, сердечно-сосудистой, иммунной систем, костного мозга, печени, селезенки и других органов [2, 3]. В мире инфекционным мононуклеозом ежегодно заболевают от 16 до 800 лиц на 100 тыс. населения. В России ежегодно регистрируют 40–80 случаев ИМ на 100 тыс. населения [1, 2, 4]. Установлена роль вируса Эпштейна–Барр в развитии злокачественных новообразований, аутоиммунных, неврологических заболеваний и синдрома хронической усталости. Показано, что после перенесенной инфекции новое поколение В-клеток содержит несколько генокопий вируса Эпштейна–Барр в латентной форме, в результате чего вирус может длительно персистировать в организме, вызывая иммунодефицитное состояние и повышая риск развития онкогематологических заболеваний [5–7]. В последние годы доказана гепатотропность герпетических вирусов, которые могут вызывать различные поражения печени — от бессимптомного гепатита до гепатоцеллюлярной карциномы [2]. В связи с этим назначение интерферона α-2b человеческого рекомбинантного в комплексе с высокоактивными антиоксидантами витаминами Е и С (препарата Виферон®), обладающего иммуномодулирующими, противовирусными, антипролиферативными свойствами, подавляющего репликацию РНК- и ДНК-содержащих вирусов, могло бы способствовать более быстрому клиническому выздоровлению, оказать положительное влияние на лабораторные показатели и тем самым предотвратить хроническое течение. Целью данного исследования явилось сравнительное изучение клинико-лабораторных показателей в острый период ИМ при лечении препаратом Виферон®. В задачи иследования входило: 1) оценить эффективность использования симптоматической и патогенетической терапии у пациентов с ИМ; Проведено открытое проспективное рандомизированное контролируемое исследование в группах больных с острым ИМ. В исследование были включены 40 пациентов, больных острым ИМ средней степени тяжести, проходивших стационарное лечение в Воронежской областной клинической инфекционной больнице. Основная группа (1-я группа) — 20 пациентов, наряду с базисной терапией получала препарат рекомбинантного интерферона α-2b в комплексе с высокоактивными антиоксидантами витаминами Е и С Виферон®, и группа сравнения (2-я группа) — 20 пациентов, которым проводили только базисную стандартную терапию. Критерии включения пациентов были: лечение в стационаре, верифицированный диагноз ИМ, возраст старше 18 лет, поступавших в клинику на 1–5 день от начала заболевания и не получавших в домашних условиях препаратов интерферона и иммуномодуляторов, наличие информированного согласия на участие в исследовании. Лечение пациентов в группах на всех этапах исследования осуществляли согласно стандартным режимам лечения (на основании основных положений Федеральных клинических рекомендаций по диагностике и лечению инфекционного мононуклеоза, 2013), включающего базисную стандартную терапию (дезинтоксикационная, десенсибилизирующая и антибактериальная терапия).
Набор больных в группы осуществляли методом пар, рандомизация проводилась с помощью генератора случайных чисел, больные в группах были сопоставимы по полу и возрасту. Для обработки полученных данных использовали пакеты программ Microsoft Excel 2007 и Statistica 6.0. Проверку статистических гипотез проводили при критическом уровне значимости р = 0,05, т. е. различие считали статистически значимым при p Нормализация некоторых лабораторных показателей, больных острым инфекционным мононуклеозом, принимавших в комплексной терапии Виферон®, по сравнению с больными, получавшими только стандартную терапию. Литература Ю. Г. Притулина* , 1 , доктор медицинских наук, профессор * ФГБОУ ВО ВГМУ им. Н. Н. Бурденко Минздрава России, Воронеж Новые подходы к терапии инфекционного мононуклеоза/ Ю. Г. Притулина, В. В. Кунина, А. А. Монастырский, Т. Н. Малюткина, В. В. Малиновская, А. Н. Шувалов Как только не называют это заболевание - "поцелуйная болезнь", "болезнь из бутылки", "железистая лихорадка", моноцитарная ангина, болезнь Филатова. Инфекционный мононуклеоз также считают "болезнью молодых" - он ищет своих жертв среди людей до 35 лет. Известно также, что самые высокие показатели заболеваемости инфекционным мононуклеозом приходятся на осенние месяцы, хотя заражаются им в основном летом. Об этом недуге рассказывает доктор медицинских наук, доцент Российского государственного медицинского университета Александр Александрович КАРАБИНЕНКО. Соблюдай дистанцию! ИНФЕКЦИОННЫЙ мононуклеоз - вирусное заболевание. Его вызывает вирус Эпштейна - Барр, относящийся к группе вирусов герпеса. Он передаётся традиционными для большинства вирусов путями - воздушно-капельным, контактным, а также при переливании донорской крови. Но чаще всего инфекционный мононуклеоз попадает в организм пострадавшего со слюной. Поэтому, поцеловавшись с инфицированным мононуклеозом товарищем, отпив пива из его бутылки или докурив его сигарету, вы с большой степенью вероятности пополните ряды заболевших. Неудивительно, что в так называемых организованных коллективах - общежитиях, интернатах, лагерях и детских садах - вирус попадает на благодатную почву и собирает щедрый "урожай". Этому способствует и то, что у инфекционного мононуклеоза длительный инкубационный период. Первые признаки заболевания - повышение температуры, сильная боль в горле, упадок сил и увеличение шейных лимфоузлов на 2-3 см - могут появиться у "потерпевшего" не раньше чем через два месяца после того, как вирус попадёт в организм. А до этого времени болезнь никак не проявляет себя и вирусоноситель ведёт активный образ жизни, делясь вирусом с друзьями и близкими. Впрочем, длительность инкубационного периода зависит ещё и от состояния иммунитета - у ослабленных граждан первые признаки болезни могут появиться уже через два дня после контакта с заражённым. Первые "звоночки" болезни сам пострадавший чаще всего оценивает как ангину. Особенность вируса Эпштейна - Барр в том, что он поражает лимфоидную ткань. Первый удар принимают на себя лимфоузлы и миндалины - из-за отёка лимфоидной ткани больных донимает заложенность носа, гнусавый голос, сильная боль в горле, похожая на ангину, и ночной храп. При инфекционном мононуклеозе всегда в той или иной мере страдают печень и селезёнка - они увеличиваются в размерах и становятся болезненны при пальпации (нажатии). У некоторых больных появляется чувство тяжести в области правого подреберья и потемнение мочи. Нередко болезнь протекает с желтухой. Лихорадка при инфекционном мононуклеозе может протекать волнообразно - с перепадами температуры в течение суток на 1-2 градуса. Заболевание легко и незаметно протекает у маленьких детей, тяжелее всего болеют подростки и молодые люди до 30 лет, старшее поколение, как правило, уже инфицировано вирусом - инфекционный мононуклеоз относится к заболеваниям, которые оставляют по выздоровлении стойкий иммунитет. Бегом к врачу! НЕСМОТРЯ на то что признаки инфекционного мононуклеоза достаточно характерны, точно поставить диагноз может только врач на основании лабораторного исследования. При мононуклеозе в крови увеличивается количество лимфоцитов и появляются атипичные клетки - атипичные мононуклеары, которые в крови присутствовать не должны. Консультация врача нужна и для того, чтобы исключить более грозные заболевания - дифтерию и заболевания лимфатической системы. Специфического лечения от мононуклеоза не существует. Болезнь лечат, как и все вирусные заболевания: больным рекомендуются обильное питьё, витаминизированное питание, постельный режим, антисептики для горла, сосудосуживающие капли для носа и жаропонижающие средства на случай высокой температуры. В тяжёлых случаях могут понадобиться гормональные противовоспалительные препараты, но такое, к счастью, происходит нечасто. Медленно, но верно. ОСТРАЯ стадия мононуклеоза продолжается около двух недель, после чего начинается медленное выздоровление. Но отголоски болезни могут беспокоить ещё очень долгое время. Увеличение лимфоузлов и слабость сохраняются в течение месяца, а формула крови восстанавливается ещё медленнее - атипичные мононуклеары могут "проскальзывать" в анализах в течение года. Вирус инфекционного мононуклеоза обладает онкогенной активностью, поэтому после выздоровления больным рекомендуют ещё в течение полугода наблюдаться у инфекциониста. Наиболее частые осложнения после инфекционного мононуклеоза - разрыв селезёнки, поражение сердца и лёгких. В течение двух месяцев после перенесённого заболевания врачи рекомендуют своим пациентам не заниматься спортом и тяжёлой физической работой. Его не спутаешь ни с чем
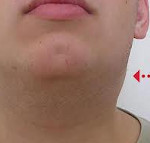
затруднённое дыхание днём и храп по ночам;
Инфекционный мононуклеоз (иначе называемый доброкачественным лимфобластозом, болезнью Филатова) представляет собой острую вирусную инфекцию, характеризующуюся преимущественным поражением ротоглотки и лимфоузлов, селезенки и печени. Специфическим признаком заболевания является появление в крови характерных клеток – атипичных мононуклеаров. Возбудителем инфекционного мононуклеоза является вирус Эпштейна-Барр, относящийся к семейству герпесвирусов. Его передача от больного осуществляется аэрозольным путем. Типичными симптомами инфекционного мононуклеоза выступают общеинфекционные явления, ангина, полиаденопатия, гепатоспленомегалия; возможны пятнисто-папулезные высыпания на различных участках кожи. МКБ-10Общие сведенияИнфекционный мононуклеоз (иначе называемый доброкачественным лимфобластозом, болезнью Филатова) представляет собой острую вирусную инфекцию, характеризующуюся преимущественным поражением ротоглотки и лимфоузлов, селезенки и печени. Специфическим признаком заболевания является появление в крови характерных клеток – атипичных мононуклеаров. Распространение инфекции – повсеместное, сезонность не выявлена, отмечается повышенная заболеваемость в пубертатный период (девушки 14-16 лет и юноши 16-18 лет). Заболеваемость после 40 лет крайне редка, исключение составляют ВИЧ-инфицированные лица, у которых может развиться манифестация латентно существующей инфекции в любом возрасте. В случае заражения вирусом в раннем детском возрасте заболевание протекает по типу острой респираторной инфекции, в более старшем возрасте – без выраженной симптоматики. У взрослых клиническое течение заболевания практически не отмечается, поскольку у большинства к 30-35 годам сформирован специфический иммунитет. ПричиныИнфекционный мононуклеоз вызывается вирусом Эпштейна-Барр (ДНК-содержащий вирус рода Lymphocryptovirus). Вирус относится к семейству герпесвирусов, но в отличие от них не вызывает гибели клетки-хозяина (вирус преимущественно размножается в В-лимфоцитах), а стимулирует ее рост. Помимо инфекционного мононуклеоза вирус Эпштейна-Барр вызывает лимфому Беркитта и карциному носоглотки. Резервуаром и источником инфекции является больной человек или носитель инфекции. Выделение вируса больными людьми происходит, начиная с последних дней инкубационного периода, и продолжается 6-18 месяцев. Вирус выделяется со слюной. У 15-25 % здоровых людей с положительным тестом на специфические антитела возбудитель обнаруживается в смывах из ротоглотки. Механизм передачи вируса Эпштейна-Барр – аэрозольный, преимущественный путь передачи – воздушно-капельный, возможна реализация контактным путем (поцелуи, половые контакты, грязные руки, посуда, предметы быта). Кроме того, вирус может быть передан при переливании крови и интранатально от матери к ребенку. Люди обладают высокой естественной восприимчивостью к инфекции, но при заражении преимущественно развиваются легкие и стертые клинические формы. Незначительная заболеваемость среди детей до года говорит об имеющем место врожденном пассивном иммунитете. Тяжелому течению и генерализации инфекции способствует иммунодефицит. ПатогенезВирус Эпштейна-Барр вдыхается человеком и поражает клетки эпителия верхних дыхательных путей, ротоглотки (способствуя развитию умеренного воспаления в слизистой оболочке), оттуда возбудитель с током лимфы попадает в регионарные лимфоузлы, вызывая лимфаденит. При попадании в кровь вирус внедряется в В-лимфоциты, где начинает активную репликацию. Поражение В-лимфоцитов приводит к формированию специфических иммунных реакций, патологической деформации клеток. С током крови возбудитель распространяется по организму. В связи с тем, что внедрение вируса происходит в иммунные клетки и значимую роль в патогенезе играют иммунные процессы, заболевание относят в СПИД-ассоциированным. Вирус Эпштейна-Барр сохраняется в организме человека на всю жизнь, периодически активируясь на фоне общего снижения иммунитета. Симптомы инфекционного мононуклеозаИнкубационный период колеблется в широких пределах: от 5 дней до полутора месяцев. Иногда могут отмечаться неспецифические продромальные явления (слабость, недомогание, катаральные симптомы). В таких случаях идет постепенное нарастание симптоматики, недомогание усиливается, температура поднимается до субфебрильных значений, отмечается заложенность носа, першение в горле. При осмотре выявляется гиперемия слизистой ротоглотки, миндалины могут быть увеличены. В случае острого начала заболевания развивается лихорадка, озноб, повышение потоотделения, отмечается симптоматика интоксикации (ломота в мышцах, головная боль), больные жалуются на боль в горле при глотании. Лихорадка может сохраняться от нескольких дней до месяца, течение (тип лихорадки) может приобретать различное. Спустя неделю заболевание обычно переходит в фазу разгара: проявляется вся основная клиническая симптоматика (общая интоксикация, ангина, лимфоаденопатия, гепатоспленомегалия). Состояние больного обычно ухудшается (усугубляются симптомы общей интоксикации), в горле характерная картина катаральной, язвенно-некротической, пленчатой или фолликулярной ангины: интенсивная гиперемия слизистой оболочки миндалин, желтоватые, рыхлые налеты (иногда по типу дифтерийных). Гиперемия и зернистость задней стенки глотки, фолликулярная гиперплазия, возможны кровоизлияния слизистой. В первые же дни заболевания возникает полиаденопатия. Увеличение лимфоузлов возможно обнаружить практически в любой доступной для пальпаторного исследования группе, чаще всего поражаются затылочные, заднешейные и подчелюстные узлы. На ощупь лимфоузлы плотные, подвижные, безболезненные (либо болезненность выражена слабо). Иногда может отмечаться умеренный отек окружающей клетчатки. В разгар заболевания у большинства больных развивается гепатолиенальный синдром – печень и селезенка увеличены, может проявляться желтушность склер, кожных покровов, диспепсия, потемнение мочи. В некоторых случаях отмечаются пятнисто-папулезные высыпания разнообразной локализации. Сыпь кратковременная, не сопровождается субъективными ощущениями (зуд, жжение) и не оставляет после себя каких-либо остаточных явлений. Разгар заболевания занимает обычно около 2-3 недель, после чего происходит постепенное стихание клинической симптоматики и наступает период реконвалесценции. Температура тела нормализуется, признаки ангины исчезают, печень и селезенка возвращаются к своему нормальному размеру. В некоторых случаях в течение нескольких недель могут сохраняться признаки аденопатии и субфебрилитет. Инфекционный мононуклеоз может приобретать хроническое рецидивирующее течение, в результате чего продолжительность заболевания увеличивается до полутора и более лет. Течение мононуклеоза у взрослых обычно постепенное, с продромальным периодом и меньшей выраженностью клинической симптоматики. Лихорадка редко продолжается более 2 недель, лимфоаденопатия и гиперплазия миндалин выражена слабо, однако чаще отмечаются симптомы, связанные с функциональным расстройством работы печени (желтуха, диспепсия). ОсложненияОсложнения инфекционного мононуклеоза преимущественно связаны с развитием присоединившейся вторичной инфекции (стафилококковые и стрептококковые поражения). Может возникнуть менингоэнцефалит, обструкция верхних дыхательных путей гипертрофированными миндалинами. У детей может отмечаться тяжелый гепатит, иногда (редко) формируется интерстициальная двусторонняя инфильтрация легких. Также к редким осложнениям относят тромбоцитопению, перерастяжка лиенальной капсулы может спровоцировать разрыв селезенки. ДиагностикаНеспецифическая лабораторная диагностика включает тщательное исследование клеточного состава крови. Общий анализ крови показывает умеренный лейкоцитоз с преобладанием лимфоцитов и моноцитов и относительной нейтропенией, сдвиг лейкоцитарной формулы влево. В крови появляются крупные клетки разнообразной формы с широкой базофильной цитоплазмой – атипичные мононуклеары. Для диагностики мононуклеоза значимо увеличение содержания этих клеток в крови до 10-12%, нередко их количество превышает 80% всех элементов белой крови. При исследовании крови в первые дни мононуклеары могут отсутствовать, что, однако, не исключает диагноз. Иногда формирование этих клеток может занимать 2-3 недели. Картина крови обычно постепенно приходит в норму в периоде реконвалесценции, при этом атипичные мононуклеары нередко сохраняются. Специфическая вирусологическая диагностика не применяется в силу трудоемкости и нерациональности, хотя возможно выделить вирус в смыве из ротоглотки и идентифицировать его ДНК с помощью ПЦР. Существуют серологические методы диагностики: выявляются антитела к VCA- антигенам вируса Эпштейна-Барр. Сывороточные иммуноглобулины типа М нередко определяются еще в период инкубации, а в разгар заболевания отмечаются у всех больных и исчезают не ранее 2-3 дней после выздоровления. Выявление этих антител служит достаточным диагностическим критерием инфекционного мононуклеоза. После перенесения инфекции в крови присутствуют специфические иммуноглобулины G, сохраняющиеся пожизненно. Больные инфекционным мононуклеозом (или лица с подозрением на эту инфекцию) подвергаются трехкратному (в первый раз - в период острой инфекции, и с интервалом в три месяца – еще дважды) серологическому исследованию на предмет выявления ВИЧ-инфекции, поскольку при ней также может отмечаться наличие мононуклеаров в крови. Для дифференциальной диагностики ангины при инфекционном мононуклеозе от ангин другой этиологии необходима консультация отоларинголога и проведение фарингоскопии. Лечение инфекционного мононуклеозаИнфекционный мононуклеоз легкого и среднетяжелого течения лечится амбулаторно, постельный режим рекомендован в случае выраженной интоксикации, тяжелой лихорадки. При имеющих место признаках нарушения функции печени, назначается диета №5 по Певзнеру. Этиотропное лечение в настоящее время отсутствует, комплекс показанных мероприятий включает дезинтоксикационную, десенсибилизационную, общеукрепляющую терапию и симптоматические средства в зависимости от имеющейся клиники. Тяжелое гипертоксическое течение, угроза асфиксии при пережатии гортани гиперплазированными миндалинами являются показанием к кратковременному назначению преднизолона. Антибиотикотерапия назначается при некротизирующих процессах в зеве с целью подавления местной бактериальной флоры и профилактики вторичных бактериальных инфекций, а также в случае имеющихся осложнений (вторичные пневмонии и др.). В качестве препаратов выбора назначают пенициллины, ампициллин и оксациллин, антибиотики тетрациклинового ряда. Сульфаниламидные препараты и хлорамфеникол противопоказаны ввиду побочного угнетающего действия на кроветворную систему. Разрыв селезенки является показанием к экстренной спленэктомии. Прогноз и профилактикаНеосложненный инфекционный мононуклеоз имеет благоприятный прогноз, опасные осложнения, способные его значительно усугубить, при этом заболевании возникают достаточно редко. Имеющие место остаточные явления в крови являются поводом к диспансерному наблюдению в течение 6-12 месяцев. Профилактические мероприятия, направленные на снижение заболеваемости инфекционным мононуклеозом, сходны с таковыми при острых респираторных инфекционных заболеваниях, индивидуальные меры неспецифической профилактики заключаются в повышении иммунитета, как с помощью общих оздоровительных мероприятий, так и с применением мягких иммунорегуляторов и адаптогенов при отсутствии противопоказаний. Специфическая профилактика (вакцинация) для мононуклеоза не разработана. Меры экстренной профилактики применяются по отношению к детям, общавшимся с больным, заключаются в назначении специфического иммуноглобулина. В очаге заболевания производится тщательная влажная уборка, личные вещи подвергаются дезинфекции. [youtube.player]Читайте также:
| ||