Микоплазменная инфекция у детей презентация
Докладчик – М.Д. Ларионова ББ1201-М

микоплазм
• являются самыми мелкими прокариотами (размеры 150- 250 нм)
• не имеют клеточных стенок (клетки осмотически чрезвычайно лабильны)
• у большинства микоплазм геном в четыре раза меньше, чем у E. coli (всего лишь 0,5-109 Да). Известен геном 14 видов микоплазм.
• Известно свыше 40 видов микоплазм, выделенных из различных источников (от коз, овец, крупного рогатого скота, свиней, грызунов, птиц, а также от здоровых и больных людей).

В патологии:
• Ureaplasma urealyticum (T-Mycoplasma)
• способность размножаться на бесклеточной среде (в отличие от вирусов и хламидий);
• выраженный полиморфизм (отсутствие клеточной стенки);
• потребность в стеролах (холестерине и др.);
• гибель под действием дистиллированной воды;
• устойчивость к действию многих антибиотиков.

Описаны разные способы размножения:
фрагментация, бинарное деление, почкование.
•При росте на специальных питательных средах микоплазмы образуют небольшие колонии с темным центром и более светлой периферией (форма, напоминающая яичницу-глазунью) диаметром до 1-1,5 мм.
•Т-микоплазмы – (от англ. tiny - очень маленький, крошечный) очень мелкие колонии (всего 15-20 мкм в диаметре)

Обитание микоплазм по современным данным:
в почве, каменном угле и горячих источниках, (сапротрофы,
Строгие аэробы, облигатные анаэробы.
• Микоплазмы – мембранные паразиты. Прикрепляются к эпителиальным клеткам слизистых. Они не выделяют токсинов, но благодаря их тесному контакту даже такие слаботоксичные продукты обмена, как ионы аммония и перекись водорода, оказывают неблагоприятное действие на мембрану пораженных клеток.

Роды микоплазм, паразитирующие на животных
Специфичность в отношении хозяина отражена в видовых названиях, таких как Mycoplasma canis (у собак и кошек),
M.gallisepticum (у птиц),
M.hominis (у обезьян) и др.
Поражение синусов у индейки из-за микоплазмоза
На печени индеек кремовый Фибрин – характерное поражение при микоплазмозе, вызванном

Микоплазмы – паразиты растений
Спироплазма — возбудитель карликовости кукурузы
У растений микоплазмы являются возбудителями болезней этиолирования. Они локализуются во флоэме и в связи с их внешним сходством со спириллами объединены в род Spiroplasma.
Spiroplasma citri – возбудитель болезни этиолирования цитрусовых. Сходные формы были найдены у других растений (кукурузы, опунции, бермудской травы, риса).

Биохимические особенности
• Микоплазмы растут только в изотонических или гипертонических средах (с добавлением сорбитола или сахарозы) и нуждаются в пуринах, пиримидинах и липидах, в том числе стероидах.
• Отсутствие у микоплазм хинонов и цитохромов дает основание заключить, что у них весьма ограниченная цепь дыхания.
• Их клетки отграничены только цитоплазматической мембраной и не способны к синтезу пептидогликана. Поэтому данные микроорганизмы устойчивы к пенициллину и другим антибиотикам, блокирующим синтез клеточной стенки.
• Особенностью Т-микоплазм (Уреоплазм) является их абсолютная потребность в мочевине. Из всех представителей микоплазм только они имеют ферменты для расщепления мочевины.

Определение микоплазм в лаборатории
основаны на культивировании образцов биологического материала, в котором проверяется наличие микоплазм, в селективных жидких и с добавлением агара питательных средах в аэробных и анаэробных условиях.
Альтернативные методы основаны на ПЦР, гибридизации рРНК микоплазм с флуоресцентно-меченными зондами и определении активности ферментов метаболизма микоплазм.

Микоплазмозы у человека
• Микоплазмозы - инфекционные заболевания человека, которые вызывают различные виды микоплазм, представители родов Mycoplasma и Ureaplasma.
(пневмония, фарингит, трахеобронхит, бронхит),
(уретрит, цистит, простатит, пиелонефрит, у женщин - вагинит, кольпит, цервицит, эндометрит)
Бактерии, относящиеся к классу Mycoplasma, являются внутриклеточными паразитами. Микоплазма у детей проявляется как инфекционное заболевание верхних дыхательных путей, урогенитального тракта, является возбудителем атипичной пневмонии. Микробы, прочно обосновавшись внутри клеток эпителия органов, остаются недоступными элементам иммунной защиты организма. В сложных случаях необходимо длительная антибиотикотерапия.

Микоплазма — микробная инфекция
Исследователи предполагают, что три вида мельчайших бактерий ответственны за ряд патологий органов дыхания, урогенитального тракта, пищеварительной системы. Это одноклеточные микроорганизмы Mycoplasma pneumoniae, M. genitalium, M. hominis, не имеющие прочной клеточной оболочки. Микоплазмы чаще поражают клетки эпителия верхних дыхательных путей. На втором месте находятся инфекционные заболевания мочеполовой системы. Активное размножение бактерий нарушает функции многих органов.
Mycoplasma pneumoniae вызывает тонзиллофарингит, синусит, трахеобронхит, легкую атипичную пневмонию. Ребенок ощущает першение в горле, у него возникают навязчивый кашель, субфебрильная температура. Симптомы и лечение микоплазмы у детей сходно с ОРВИ; известны случаи появления смешанных инфекций. Дальнейшее размножение возбудителей в дыхательных путях часто приводит к развитию пневмонии.
Вспышки острых респираторных заболеваний у детей с 5 до 15 лет регистрируются весь холодный период года. В структуре ОРЗ на долю микоплазмоза приходится лишь около 5%, но этот показатель увеличивается примерно в 10 раз каждые 2–4 года во время эпидемий. Микоплазма вызывает до 20% острых пневмоний.
Симптомы и диагностика микоплазмоза верхних дыхательных путей
Период инкубации возбудителя составляет от 3–10 дней до 4 недель. Сложность распознавания респираторной формы микоплазмы заключается в том, что клиническая картина обычно напоминает ОРВИ. Дети, в отличие от взрослых, острее реагируют на активность возбудителя заболевания. Возникают проявления интоксикации, насморк, приступообразный кашель, который может заканчиваться рвотой.
Первоначальные симптомы микоплазмы у ребенка:
- Повышенная температура сохраняется в течение 5–10 дней до 37,5°С;
- першение, зуд и боль в горле;
- насморк, заложенный нос;
- конъюнктивит;
- головная боль;
- сухой кашель;
- слабость.

При осмотре горла можно заметить покраснение слизистой ротоглотки. Именно схожесть течения респираторного микоплазмоза у детей с ОРВИ затрудняет диагностику заболевания. Родители дают ребенку противокашлевые средства, сиропы для улучшения отхаркивания. Однако такое лечение чаще всего не приносит результата, а кашель продолжается в течение нескольких месяцев. На фоне активности микоплазмы в верхних дыхательных путях у новорожденных, недоношенных младенцев и детей до 8 лет развиваются синуситы, бронхиты, пневмонии.
Микоплазмоз легких
Клинические проявления микоплазменной пневмонии напоминают хламидиоз легких. Терапия заболеваний также имеет много общих черт. Схожесть двух различных микробных инфекций вызвана маленькими размерами, по сравнению с другими бактериями, отсутствием твердой клеточной стенки. Микоплазмы невозможно разглядеть под обычным световым микроскопом.
Признаки легочной формы микоплазмоза у детей:
- заболевание начинается внезапно или как продолжение ОРВИ;
- озноб, повышение температуры до 39°С;
- сухой кашель сменяется влажным;
- мокрота скудная, гнойная;
- головные и мышечные боли.

Педиатр, выслушивая легкие ребенка, отмечает жесткое дыхание и сухие хрипы. Рентген показывает, что в тканях легких имеются рассеянные очаги воспаления. Врач предлагает сдать анализ на микоплазму у детей — исследование крови из вены, которое подтвердит или опровергнет первоначальный диагноз. Для распознавания микоплазменной инфекции применяются методы иммуноферментного анализа и полимеразной цепной реакции (соответственно ИФА и ПЦР). Накопление антител, относящихся к типам IgG и IgM, происходит при иммунном ответе организма на активность микоплазмы.
Микоплазмоз почек и других органов
Дети могут заразиться от взрослых при непосредственных контактах — это сон в общей постели, использование одного сиденья унитаза, полотенца. Случается, что источником микоплазмы становится персонал детского сада. При респираторной и урогенитальной форме микоплазмоза в основном поражаются клетки эпителия. Начинаются дистрофические изменения ткани, ее некроз.
Инфицирование органов мочеполовой системы у подростков приводит к циститам, пиелонефритам, вагинитам. Микоплазмы инициируют патологические процессы в печени, в тонкой кишке, в различных отделах головного и спинного мозга. Микоплазмоз у девочек подросткового возраста проявляется в форме вульвовагинитов и легких поражений урогенитального тракта. Течение заболеваний чаще всего бессимптомное, в случае тяжелых форм возникают боли внизу живота, появляются слизистые выделения.
Микоплазма в крови у ребенка может вызвать развитие генерализованной формы, для которой характерно поражение дыхательной системы и ряда внутренних органов. Увеличивается в размерах печень, начинается желтуха. Возможно развитие менингита, абсцесса головного мозга, менингоэнцефалита. Появляется розовая сыпь на теле, слезятся и краснеют глаза (конъюнктивит).
Лечение бактериальной инфекции
Если беспокоит только насморк, температура субфебрильная, то антибактериальные препараты не потребуются. Лечение антибиотиками — специфическая терапия микоплазмоза. Препаратами выбора считаются макролиды, фторхинолоны, тетрациклины. Другие медикаменты дают в зависимости от симптоматики.

- Эритромицин — по 20–50 мг на 1 кг веса тела в сутки на протяжении 5–7 дней. Суточную дозу делят на три приема.
- Кларитромици н — по 15 мг на 1 кг массы тела. Дают утром и вечером, с промежутком между приемами 12 ч.
- Азитромицин — по 10 мг на 1 кг веса тела в первый день. В следующие 3–4 дня — по 5–10 мг на кг массы тела в сутки.
- Клиндамицин — 20 мг на 1 кг веса в сутки 2 раза в день.
Клиндамицин относится к антибиотикам линкозамидам. Кларитромицин, эритромицин и азитромицин принадлежат к группе макролидов. Тетрациклиновые антибиотики используются все реже по причине распространения устойчивых к ним штаммов бактерий. Существует практика сочетания антимикробных препаратов, отличающихся по механизму воздействия. Например, врачи могут назначить комбинацию эритромицина с тетрациклином. Другой вариант — смена антибиотика при длительном курсе лечения. На выбор средства влияет аллергия у ребенка на вещества, относящиеся к определенным группам антибактериальных препаратов.
Таблетированные формы антибиотиков сложнее давать малышам, особенно при необходимости рассчитать дозу и поделить одну капсулу на несколько приемов. Врачи рекомендуют лечить ребят, не достигших 8–12 лет суспензиями, которые готовят из антибактериального вещества в форме порошка и воды. Выпускают такие средства в стеклянных флаконах, снабжают дозировочной пипеткой, удобным мерным стаканчиком или ложечкой. Препарат в детской дозировке обычно сладкий на вкус.
Сопутствующее лечение (по симптомам)
Микоплазмы у детей после острого периода заболевания остаются в организме, хотя и в незначительном количестве. Полное выздоровление не наступает, иммунитет к возбудителю не вырабатывается. На этом фоне периодически возникают ларингит, фарингит, бронхит. Часто респираторный и урогенитальный микоплазмоз приобретают хронический характер.
Профилактика микоплазмы
Ребенка, заболевшего микоплазмозом, рекомендуется изолировать от других детей на 5–7 суток при респираторной форме бактериальной инфекции, на 14–21 день — при легочной разновидности. Проводятся такие же профилактические мероприятия, как при других острых заболеваниях верхних дыхательных путей — ОРВИ, гриппе, ангине. Препаратов, которые ребенок или взрослый мог бы принимать для предупреждения заражения микоплазмой, не существует.
Ряд микоплазменных инфекций принадлежит к инфекционным болезням, весьма распространенных. Возбудитель — Mycoplasma, среднее между бактерией и вирусом. Поражают микоплазмы мочеполовую и дыхательную системы. Разрушаются при нагревании выше сорока градусов.
Болезни дыхательных путей и атипичных пневмоний возбуждает подвид — Mycoplasma pneurnoniae, передающийся через воздушный путь.
Подвид микоплазм, провоцирующий заболевания мочеполовой системы, а вместе с тем органы дыхания и глаза — M. Hominis. Т-микоплазмы провоцируют бесплодие, уретрит, распространяются половым путем. Подвержены этой микоплазме люди от года до тридцати лет.
Иммунитет после болезни остается на десять лет.
Влияние на организм микоплазмоза
Внедрение вирусов микоплазм в среды организма не всегда вызывает сразу развитие болезни. Проникая через органы дыхания в организм, вирусы поражают:
Попадая в человеческий организм половым путем провоцируют:
Генерализация болезнетворного процесса действия микоплазмов иногда приводит к
Симптомы микоплазмоза
Одна-две недели — инкубационный период. В редких случаях до 25 дней.
Клиническая форма заболевания выражается по-разному:
◍ Острые респираторные заболевания
◍ Менингит
◍ Менингоэнцефалит
◍ Миелит
◍ Уретрит
◍ Эритема
Микоплазменная инфекция, которая в основном поражает органы дыхания, самый частый вариант болезни. Симптоматика аналогична обычным простудным заболеваниям. Протекает в легкой форме с нормальной либо субфебрильной температурой. Кашель, заложенность носа. По задней стенке в горле краснота, сухие хрипы, дыхание жесткое. В крови лимфоциты повышены. У детей форма болезни более тяжелая с интоксикацией.
Пневмония микоплазменная отличается от бактериальной более плавным развитием, начинающаяся как ОРВИ. Изменений в лёгких нет, изнуряющий кашель сухой, мало мокроты. Анализ крови выглядит иначе, чем при бактериальной пневмонии. СОЭ слегка увеличена, нейтрофилы, лейкоциты чуть больше нормальных значений.

Воспалительный процесс в легких выражен по типу очаговой, сегментарной пневмонии. Инфильтраты имеют место от месяца до трёх.
Лечение с первых симптомов позволяет сократить период болезни. При несвоевременной терапии возможны бронхиты, пневмосклерозы.
Микоплазменная пневмония у детей часто ведет к двустороннему поражению легких.
При микоплазмозе поражаются крупные суставы (полиартрит и моноартрит), возможна анемия, энцефалит, мирингит (поражение барабанной перепонки с образованными множественными пузырьками).
Осложнением микоплазмоза является у детей отит .
Лечение микоплазменной инфекции
Диагноз определяется по лабораторным анализам, клинической картине. В смывах с носоглотки обнаруживаются антигены микоплазмы, повторяют диагностику через четырнадцать дней.
Респираторное заболевание, спровоцированное микоплазмами, не отличается особыми симптомами. Острое развитие болезни сходно с гриппом, постепенное затрагивающее дыхательные пути — с ОРВИ.
Отличительной особенностью пневмонии микоплазменной является наличие изнуряющего кашля. Пенициллинотерапия не дает положительного эффекта, проявления в легких незначительны.
Часты вспышки пневмонии, вызванной микоплазмами при образования нового молодого коллектива.
Госпитализация больных проводится по клиническим показаниям. Терапия препаратами тетрациклинов, эритромицина, канамицина, полусинтечискими пенициллинами проводится от шести до восьми дней.
При миелите, энцефалите, эритеменазначают кортикостероиды.
Прогноз микоплазменных заболеваний благоприятный. При затяжном течении болезни возможны осложнения.
Профилактика микоплазмоза
Прежде других мер, следует исключить контакты с людьми, если у них подозрение на микоплазму.
Изоляция заболевших при респираторной острой форме проводят дома, сроком на неделю. Пневмония требует лечения и ограничения контактов не менее трех недель.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.

Читайте в новом номере
Этиологическим фактором ОРЗ у детей нередко является Mycoplasma pneumoniae. Особенности данного возбудителя определяют возможность длительной персистенции микроорганизма и ускользание его из-под контроля иммунной системы хозяина. Несмотря на то, что эффективность лечения ОРЗ, особенно микоплазменной инфекции, тесно связана с точностью этиологической диагностики, в практическом здравоохранении это представляется практически невыполнимой задачей. Отсутствуют специфические клинические и рентгенологические признаки заболевания, которые позволили бы практическому врачу провести дифференциальную диагностику ОРЗ. Вместе с этим лабораторная диагностика в амбулаторных условиях в России часто недоступна и осложнена возможностью получения ложноположительных и ложноотрицательных результатов. Результатами этого нередко становятся рецидивирование респираторных симптомов верхних и нижних дыхательных путей, в частности длительный кашель у детей, и отсутствие рационального лечения. В то время как внебольничные инфекции у детей после 5 лет до 40% случаев могут быть этиологически обусловлены M. pneumoniae, терапия их начинается не с группы макролидов, а, в соответствии с клиническими рекомендациями, с бета-лактамных антибиотиков. Пациенты нередко получают несколько неэффективных курсов антибиотиков, что способствует формированию устойчивости бактерий к антибактериальным препаратам. Соответственно, необходимо расширение диагностической базы для своевременной диагностики инфекции, связанной с M. pneumoniae. С другой стороны, требуется продолжение исследований по созданию препаратов для специфической профилактики такой непростой инфекции, как респираторный микоплазмоз.
Ключевые слова: дети, респираторные инфекции, Mycoplasma pneumoniae, антибиотики, макролиды, азитромицин.
Для цитирования: Зайцева С.В., Застрожина А.К., Муртазаева О.А. Микоплазменная инфекция у детей (обзор литературы). РМЖ. 2017;5:327-334.
Mycoplasma infection in children (literature review)
Zaitseva S.V., Zastrozhina A.K., Murtazaeva O.A.
Moscow State Medical Stomatological University named after A.I. Evdokimov
Mycoplasma pneumoniae is often the main etiological factor of acute respiratory infections (ARI) in children. The features of this causative agent determine its long-term persistence and its ability to escape the control of the host’s immune system. Despite the fact that the effectiveness of the treatment of ARI, and especially mikoplasma infection, is closely related to the accuracy of etiological diagnosis, it seems almost an impossible in the practical health care. There are no specific clinical and radiological signs of the disease, which would allow a practical doctor to make a differential diagnosis of ARI. In addition to this, the outpatient laboratory diagnostics in Russia is often unavailable and complicated by the possibility of false positive and false negative results. It often results in a recurrence of respiratory symptoms of the upper and lower respiratory tract, in particular in a prolonged cough in children, and the lack of rational treatment. Despite the fact that up to 40% of the out-of-hospital infections in children aged 5 years and more are etiologically caused by Mycoplasma pneumoniae, in accordance with clinical recommendations the therapy of these infections begins with beta-lactam antibiotics, and not with a group of macrolides. Patients often receive several ineffective courses of antibiotics, thus contributing to the formation of resistance of bacteria to antibacterial drugs. That’s why it is necessary to expand the diagnostic base for the timely diagnosis of infection associated with Mycoplasma pneumoniae. On the other hand, further researches are needed to develop drugs for specific prevention of such a complex infection as respiratory mycoplasmosis.
Key words: children, Mycoplasma pneumoniae respiratory infections, antibiotics, macrolides, azithromycin.
For citation: Zaitseva S.V., Zastrozhina A.K., Murtazaeva O.A. Mycoplasma infection in children (literature review) // RMJ. 2017. № 5. P. 327–334.
Обзор посвящен микоплазменной инфекции у детей
Только для зарегистрированных пользователей
Что такое Респираторная микоплазменная инфекция у детей -
Микоплазмепная инфекция у детей — острое инфекционное заболевание, которому подвержены человек и животные и которое вызывается микоплазмами (грамотрицательные бактерии). Это микроорганизмы, которые находятся между вирусами и бактериями в классификации по культуральным свойствам.
Больной человек или здоровый носитель микоплазм распространяют инфекцию воздушно-капельным путем. Микоплазмы нестойки, потому путь передачи инфекции через вещи и игрушки практически исключен.
С октября по февраль регистрируется самое большое количество заболеваний микоплазменной инфекцией. Распространению вирусов способствует погода, преобладающая в холодное время года.
Летом также возможны эпидемические вспышки в детсадах, школах или детских лагерях. Инфекция М. pneumonia особенно активна в новых коллективах, потому за первые 3-4 месяца инфекцией заражается примерно половина детей. Особенно инфекции подвержены дети после 10 лет.
Что провоцирует / Причины Респираторной микоплазменной инфекции у детей:
Исторические сведения. М. pneumonia, возбудитель респираторной микоплазменной инфекции, был открыт в 1944 году ученым М. D. Eaton и его командой. Для выделения М. pneumonia использовали мокроту заболевших атипичной пневмонией. Сначала выдвигались предположения, что агент относится к вирусам, потому что была отмечена его способность к росту на культуре тканей и куриных эмбрионах. Но через 22 года была доказана способность М. pneumonia жить и размножаться на искусственных средах – благодаря исследователям во главе с R. Chanock. Потому М. pneumonia был отнесен к таким прокариотным одноклеточным как микоплазмы.
Mycoplasma pneumoniae приводят к поражениям бронхолегочной (дыхательной) системы. Существует около 40 видов микоплазм, которые приводят к заболеваниям глаз, мочеполовойсистемы, сустатов и т. д. Например, это М. hominis, Т-микоплазмы и пр. Инфекционисты часто сталкиваются с микоплазменной инфекцией, которая поражает дыхательную систему человека. Такая инфекция называется микоплазменной.
М. pneumoniae может расти на культурах клеток человека и животных. Очень мелкие колонии от 0,5 до 1 мм образует М. pneumoniae на поверхности плотных питательных сред. Диаметр клеток М. pneumonia составляет 100-600 нм, они имеют изменчиво круглую форму. Они чувствительны к ультрафиолетовому излучению, а также к температуре. Разрушаются под воздействием дезинфицирующих средств, которые обычно применяются для нейтрализации вирусов, поражающих респираторные органы.
Патогенез (что происходит?) во время Респираторной микоплазменной инфекции у детей:
Агент М. pneumonia попадает в организм через слизистую трахеи и бронхов. Микоплазмы крепятся к эпителиальному слою, которым покрыты дыхательные пути ребенка. Под их воздействием разрушаются перемычки между клетками эпителия и рушится структура ткани. Инфекция распространяется по бронхам и в итоге затрагивает альвеолы. В цитоплазме альвеол появляются микроколонии агента М. pneumoniae.
Развивается интерстициальная пневмония с утолщением межальвеолярных перегородок, может развиваться бронхопневмония. В тяжелых случаях болезни микоплазма заносится в печень, центральную нервную систему, а также в почки и другие органы. Начинает развиваться гепатит, менингит или нефрит. Бронхолегочные поражения возникают при присоединении бактериальной флоры.
Перенесенная инфекция способствует формированию иммунитета. Его длительность зависит от того, насколько тяжелое и продолжительное заболевание было перенесено. Если человек перенес пневмонию, у него вырабатывается защитный иммунитет на срок от 5 до 10 лет. Больные, перенесшие катар верхних дыхательных путей, имеют иммунитет на протяжении от 1 до 2 лет.
Сосуды слизистой оболочки трахеи переполнены кровью, могут кровоточить, также могут проявляться очаги изъязвления. Врачи отмечают спадение долей легких и расширение воздушных пространств дистальных бронхиол. Микроскопическое исследование показывает, что клетки эпителия бронхов и трахеи увеличены, как и клетки альвеолярного эпителия. В цитоплазме обнаруживается скопление микоплазм. Отмечается инфильтрация стенок бронхов и бронхиол лимфоцитами, гистиоцитами, плазматическими клетками и единичными лейкоцитами.
Явление некроза выражены только в тяжелых случаях, как и десквамации эпителиального слоя альвеол.
Симптомы Респираторной микоплазменной инфекции у детей:
От 1 до 3 недель может длиться инкубационный период. Скрытый период болезни может протекать даже 4 или 5 недель, но не более. Клинические формы могут быть различны. Самая легкая – стертый катар верхних дыхательных путей, самая тяжелая – сливная пневмония.
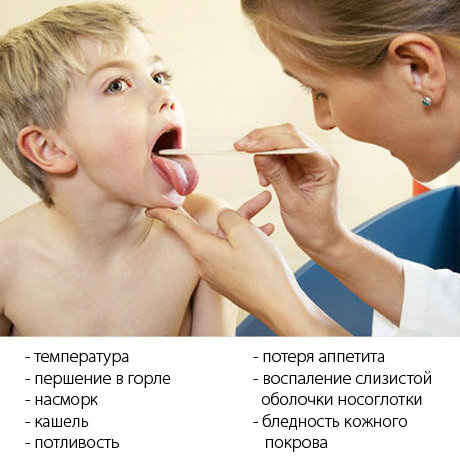
Болезнь проявляется постепенно, температура тела немного повышается. Начинается насморк, аппетит пропадает частично или полностью, возникает сухой кашель. Дети школьного возраста могут жаловаться на недомогание, ощущение общей слабости, озноб. В теле появляется ломота, болит голова, ощущается першение и сухость в горле.
После нескольких дней болезни температура тела поднимается еще больше и достигает отметки 38—39° С – это может произойти как на третий, так и на шестой день после начала заболевания. В разгар болезни лицо становится более бледным, иногда воспаляется конъюнктива, сосуды склер перенасыщены кровью. Могут возникать головокружения, потливость, боли в животе. Выделяют такие симптомы как боли в глазных яблоках, тошнота и рвота, печень увеличена. В большинстве случаев симптомы интоксикации организма выражены слабо, даже в разгар болезни.
Слизистая оболочка зева может быть слегка налита кровью, врачи отмечают явления фарингита с усилением сосудистого рисунка и увеличением фолликулов. Фарингит характеризуется воспалением слизистой оболочки и лимфоидной ткани глотки, проявляется как кашель, покраснение горла, утруднение дыхания и т. д. При глотании могут возникать неприятные ощущения. Ребенку тяжело дышать носом. Можно заметить, что он приоткрывает рот, чтобы облегчить себе дыхание. Когда болезнь начинается, кашель имеет сухой характер, но после 4 или 5 дня появляется небольшая мокрота. В некоторых случаях можно заметить также симптомы крупа. Врачи при прослушивании легких и бронхов слышат, что дыхание жесткое, присутствуют непостоянные рассеянные сухие хрипы. Рентгенограмма может выявить усиление бронхососудистого рисунка и расширение корней, явления умеренной эмфиземы.
При анализе крови выявляется небольшой лейкоцитоз (количество лейкоцитов в крови больного ребенка превышает норму), нейтрофилез (высокое содержание нейтрофильных гранулоцитов в крови, характерно для острых инфекционных заболеваний). Соэ повышается до 20-30 мм/ч.
Микоплазменная пневмония классифицируется как очаговая или долевая. Она может начинаться вместе с развитием других симптомов болезни, с первого дня. Но в большинстве случаев развитие пневмонии наблюдают с третьего, четвертого или пятого дня. Когда начинается пневмония, температура тела ребенка достигает отметки 39—40° С. То, насколько выражена лихорадка, не отражает того, насколько тяжелая форма пневмонии у больного. Микоплазменная пневмония в редких случаях может проходить с нормальной или слегка повышенной температурой тела.
Отследить микоплазменную пневмонию можно по прогрессирующим изменениям в легких, при которых симптомы интоксикации организма относительно слабо выражены. С развитием пневмонии признаки поражения носоглотки могут исчезнуть или ослабеть. Некоторые больные переносят ринит, гиперемию слизистой оболочки зева, фарингит. В некоторых случаях пневмония сопровождается поражением плевры. Диагностировать это можно по болям в области груди, которые становятся сильнее при вдохе и выдохе, врачи порой прослушивают шум трения плевры, что также указывает на ее поражение.
Когда болезнь достигает пика, общее состояние ребенка зачастую нарушается умеренно. Интоксикация проявляется у маленьких детей как общая вялость, отсутствие аппетита (или слабый аппетит); масса тела не прибавляется.
При исследовании периферической крови фиксируют тенденцию к умеренному лейкоцитозу, сдвиг лейкоцитарной формулы влево, лимфопению, моноцитопению, СОЭ в пределах 30-40 мм/ч.
ОРЗ микоплазменной этиологии протекает в большинстве случаев легко. Температура тела повышена от 2 до 3 дней, но в редких случаях она может держаться неделю, в очень редких случаях – две или три недели. Также 1-2 недели наблюдаются катаральные явления (першение в горле, насморк, кашель и пр.). Микоплазменная пневмония протекает дольше. В большинстве случаев через 2-3 недели исчезают изменения в легких. Но в некоторых случаях они могут ликвидироваться и через месяц или два.
Как и при многих вирусных заболеваниях, осложнения при респираторной микоплазменной инфекции у детей связаны с присоединением бактериальной флоры. Иногда у больных возникает менингоэнцефалит, полирадикулоневриты, поражаются сосуды глаз. Наукой еще не установлена природа таких осложнений.
Проходя через родовые пути, ребенок может заразиться микоплазменной инфекцией. Новорожденные переносят болезнь особенно тяжело, схоже с двухсторонней пневмонией. Также болезнь у них может протекать в генерализованной форме, при которой поражается паренхиматозных органов, почек и ЦНС. Такие случаи обычно тяжелые, но температура малышей не повышается до высоких отметок. Довольно часто печень и селезенка новорожденного увеличиваются. Бывают случаи кишечных расстройств, появление судорожного синдрома у зараженных детей. Болезнь протекает долго, имеет циклы спада и нарастания. Позитивный момент в том, что летальные исходы встречаются редко, только если к болезни присоединилась бактериальная инфекция или ОРВИ.
Малыш может заразиться респираторной микоплазменной инфекцией, находясь у матери в утробе. Это приводит к выкидышам, или же ребенок умирает сразу после родов. Такие случаи характерны тем, что микоплазмы множатся практически во всех органах ребенка. В легких возникают изменения, в других органах также.
Диагностика Респираторной микоплазменной инфекции у детей:
Микоплазменную инфекцию у детей можно диагностировать по тому, что заболевание начинается постепенно, лихорадка длится долго, интоксикация почти не проявляется, катаральные явления выражены слабо. Признаки поражения бронхолегочной системы вплоть до появления малосимптомных (атипичных) пневмоний возникают последовательно.
В частых случаях требуется лаборатоное подтверждение болезни. Микоплазмв выделяют из фарингеальной слизи, гноя, мокроты. Для обнаружения колоний микоплазм применяют обычную фазовоконтрастную, световую, микроскопию или иммунофлюоресценцию.
Переносчиками микоплазм могут быть вполне здоровые люди, поэтому рекомендовано серологическое подтверждение диагноза (изучение антигенов/антител в биологическом материале больных).
Необходимо отличить микоплазменную инфекцию от ОРВИ, в особенности от тех, что имеют аденовирусную этиологию. Также микоплазменную инфекцию отличают от РС-инфекции, орнитоза, КУ-лихорадки и крупозной пневмонии. Пневмония при крупе отличается от пневмонии при микоплазме тем, что при крупозной возникает токсикоз, происходят клинические и рентгенологические изменения в легких больного. Особенно характерны нейтрофильный лейкоцитоз и высокая СОЭ. Быстрое клиническое улучшение наступает благодаря антибиотикам, что не наблюдается при микоплазменной пневмонии.
Орнитозной инфекцией можно заразиться от голубей или домашних птиц. Она характеризуется острым началом болезни, температура тела высокая, токсикоз выражен с первого дня болезни, катаральные явления не наблюдаются. На 4-6 день заболевания отмечают поражение легких. Печень и селезенка увеличиваются. СОЭ значительно повышено. Наблюдается лейкопения или нормоцитоз. Практически невозможно клинически дифференцировать ОРЗ микоплазменной этиологии с ОРВИ без лабораторных исследований.
Лечение Респираторной микоплазменной инфекции у детей:
Лечение микоплазменной инфекции у детей рекомендуют проводить либо в домашних условиях, либо в стационаре. При легких формах лечить можно только симптомы заболевания. Антибиотики назначаются лечащим врачом, если формы болезни среднетяжелые/тяжелые. Принимают, например, азитромицин в дозе, адекватной возрасту больного. Если случай заболевания особенно тяжелый и есть интоксикация, назначают — внутривенные вливания детоксицирующих растворов, мочегонные.
Прогноз благоприятный, если течение болезни проходит без осложнений.
Профилактика Респираторной микоплазменной инфекции у детей:
Необходимо изолировать больного на ранних сроках развития болезни. Проводятся общепрофилактические мероприятия в очаге инфекции. Специфическая профилактика не разработана.
К каким докторам следует обращаться если у Вас Респираторная микоплазменная инфекция у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Респираторной микоплазменной инфекции у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Читайте также:


