Микробиологический контроль за внутрибольничными инфекциями
Инфекционный контроль.
Сложность борьбы с госпитальной инфекцией определяется тем, что ее уровень, структуры и динамика обусловлены действием и взаимодействием многих факторов.
Важное значение имеет, осуществление эпидемиологического надзора как для объективной оценки эпидемиологической обстановки в стационаре, так и для прогнозирования и научного обоснования мер борьбы и профилактики, передачи информации и ее анализа с целью принятия управленческих решений.
Эпидемиологический надзор включает учет, регистрацию заболеваний, расшифровку этиологической структуры, изучения циркуляции патогенных и условно-патогенных микроорганизмов.
В эту работу входит контроль за здоровьем мед персонала ( заболеваемостью и носительством).
Цели эпидемиологического надзора:
· дать объективное заключение об эпидемиологической ситуации по ВБИ в лечебно-профилактическом учреждении и его подразделениях и на этой основе разработать научно обоснованные рекомендации по контролю ВБИ
· Своевременно установить тенденции эпидемиологического процесса, изменение этиологии ВБИ, подключение факторов риска для оперативного внесения корректив и сложившуюся систему мер борьбы и профилактики
Способствовать оптимизации профилактических и противоэпидемических мероприятий
Существуют пассивные и активныеметоды выявления ВБИ.
Пассивный метод базируется на добровольном информировании врачами и мед. сестрами больничных эпидемиологов и специалистов ЦГСЭН о случаях ВБИ. Полученные данные обычно не позволяют составить представления об истинном распространении ВБИ.
Активный метод несравненно более эффективен. Он предполагает регулярный контакт с врачами, палатными и процедурными сестрами, коллегиальные отношения с мед.работниками больницы, сотрудниками всех отделений, с главной м/с, с администрацией больницы.
Выявлению больных ВБИ способствует следующие методические приемы:
· Участие в обходах врача- клинициста
· Интервью с врачами и м\с
· Ознакомление с данными а применении антибиотиков для выявления пациентов, получающих курс антибиотикотерапии
Следует особо подчеркнуть значение микробиологического мониторинга за широтой и биологическими свойствами циркулирующих возбудителей, поскольку одной из причин роста заболеваемости ВБИ является формирование госпитальных штаммов. Своевременное выявление факта появления циркуляции госпитальных штаммов в стационаре указывает на надвигающееся ухудшение эпидемиологической ситуации и побуждает к проведению соответствующих мероприятий.
Среди мероприятий, направленных на источник инфекции,можно выделить: своевременное выявление и изоляцию больных при поступлении в стационар и во время нахождения в нем в специальные палаты с учетом этиологического фактора и эпидемиологическое расследование каждого дальнейшего распространения инфекции, рассеивания ее, занос в другие ЛПУ.
В лечебных отделениях стационаров кровать, тумбочку и подставку для подкладного судна протирает дезинфицирующими растворами. Постельные принадлежности после выписки каждого больного должны обрабатываться в дезинфекционной камере.
Гигиеническую ванну больные получают 1раз в 7-10 дней со сменной белья. После смены белья пол и предметы протирают дезинфицирующими растворами. Большое количество при переносе ифекции от одного пациента к другому играютруки персонала.По имеющимся данным в 40% случаев развития инфекций, вызванных условно- патогенной микрофлорой, связано с наличием этих микроорганизмов на руках персонала, причем чаще энтеробактерий. В связи с этим в любом случае мед.персонала должен мыть руки до и после выполнения всех манипуляций пациентам, выделенным в группу высокого риска развития ВБИ. Мытье рук и использование перчаток также необходимо, т.к они могут быть незаметно порваны или содержать невидимые трещины или повреждения. Для профилактики ВБИ необходимо соблюдать и другие снитарно-гигиенические требования:
· Не трясти и не бросать на пол постельное белье пациентов
· Правильное удалять твердые и жидкие отходы из лечебного отделения
· Неукоснительно соблюдать требования, предъявляемые к дезинфекции предметов ухода и изделий медицинского назначения, предстерилизационной очистке и стерилизации.
· Соблюдать режим прветривания помещении
· Осуществлять мытье полов и влажную уборку поверхностей в соответствии с требованиями, используя дезинфицирующие средства.
Профилактике артифициального механизма передачи инфекций способствует сокращение инвазивной активности, широкое использование неинвазивных методов забора материала для исследования, создание централизованных стерилизационных отделений. Инвазивные вмешательства должны проводиться только тогда, когда это абсолютно необходимо. При этом должны соблюдаться условия, гарантирующие безопасность.
За рубежом к катетеризации сосудов относятся как к весьма серьезной операции, проводя ее в маске, перчатках, стерильных халатах.Особо следует выделить роль стерилизационных мероприятий, нарушение которых может приводить к возникновению не только гнойно-воспалительных заболеваний, но и вирусных гепатитов В и С, ВИЧ-инфекций и др.
Следует стремиться к использованию инструментария разового применения. Эффективно применение одноразового белья.
Не оправданы ни эпидемиологически, ни экономически плановые исследования объектов окружающей среды. Они дороги и мало эффективны. рациональны эпизодические целенаправленные исследования для контроля санитарно- гигиенического состояния конкретного объекта и при вспышках ВБИ. Это не исключает необходимости бактериологического контроля за стерильностью инструментов, перевязочных средств, растворов, молочных смесей и др.Общие подходы профилактики ВБИ до мер профилактики, усиление защитных сил организма хозяина, для чего проводятся следующие меры:
· вакцинная пациентов с соблюдением соответствующих схем прививок и показаний: вакцины против показаны ожоговым больным, вакцинация против гепатита В-больным, находящимся на лечении в отделении гемодиализа
· пассивная иммунизация с использованием иммуноглобулина при контакте с больным гепатитом А или корью
· назначение соответствующей диеты
· использование эубиотиков, бактериофагов
Другим важным направлением профилактики ВБИ является определение стратеги и тактики использования антибиотиков и химиопрепаратов.
В современных условиях проблема лекарственной устойчивости микроорганизмов приобрела глобальный характер.
Широкое распространение возбудителей инфекционных заболеваний, устойчивых к действию различных препаратов вследствие неупорядоченного использования антимикробных средств приводит к неэффективной химиотерапии больных ВБИ,
Полирезистентные м/о могут явиться причиной возникновения тяжелых форм ВБИ. Нерациональная антибиотикотерапия увеличивает сроки пребывания больных в стационарах, приводит к серьезным осложнениям и летальным исходам. Это диктует настоятельную необходимость разработки политики применения химиопрепаратов и снижению возможности формирования лекарственной устойчивости бактерий.
Основы профилактики ВБИ- комплекс дезинфекционно- стерилизационных мероприятий, направленных на уничтожение всех вегетативных и споровых форм м/о в воздухе функциональных помещений и палатных секций, на объектах в окружении больного, изделиях медицинского назначения.
В настоящее время за рубежом и в нашей стране используются новые дезинфицирующие средства, совершенствуются методы дезинфекции и стерилизации. Прогресс и профилактике ВБИ во многом зависит от организационной работы. Предупреждению ВБИ способствуют такие организационной работы. Предупреждению ВБИ способствует такие организационные формы деятельностиЛПУ, как:
· организация работы родильных домов по принципу мать-дитя, в родильных домах, работающих по этому принципу, колонизация организма новорожденного осуществляется преимущественно материнскими, а не госпитальными штаммами, уменьшается интенсивность циркуляции внутригоспитальных штаммов среди персонала и на объектах внешней среды.
· Создание в акушерских стационарах отделений дневного пребывания беременных женщин из групп высокого риска с дородовой патологией
· изменение соотношения добольничной и больничной помощи в сторону добольничной помощи
· проведение диагностических исследований в специализированных центрах
· сокращение масштабов госпитализации больных
максимальное сокращение времени пребывание в стационаре за счет наиболее полного обследования в поликлинических условиях без дублирования анализов в стационаре.
В родильных домах рекомендуется ранее прикладывание новорожденного к груди для формирования нормального биоценоза и иммунной системы, ранняя выписка – на 2-4-й день, прекращение лечения инфекционных больных, своевременный перевод их в больницы, разрешение родственникам присутствовать до, во время и после родов. Применение комбинированной антибактериальной профилактики в пред-, -интра- и послеоперационной периодах позволяет снизить количество осложнений в среднем на 30%. Однако проведение химио- и антибиотикопрофилактики должно быть осмысленным и осуществляться строго по показаниям.
Особенно важна профилактика ВБИ у мед. персонала,в частности при риске заражения через кровь. Во всем мире вирусные гепатиты В, С и Д рассматривают как профессиональные заболевания мед. работников, контактирующих с кровью больных. Другая острая проблема ВБИ у мед.персонала – ВИЧ- инфекция; в отделениях гнойной хирургии, ожоговых отделениях- повышенная заболеваемость гнойно-воспалительными заболеваниями. Для предупреждения заражения мед. персонала используют: при одних инфекциях- вакцинацию, при других- повышение неспецифической резистентности макроорганизма, при целом ряде инфекций- соблюдение элементарных гигиенических правил, а при контакте с кровью и другими биологическими секретами- средства индивидуальной зашиты. Важно также весьма осторожно обращаться с использованными острыми мед. инструментами. Необходимо помнить такое элементарное правило: и при микротравмах кожи следует закрывать входные ворота инфекции лейкопластырем или лифозулем, которые должны быть в аптечке для медицинского персонала в каждом ЛПУ. Регулярная диспансеризация мед. работников также способствует выявлению среди них больных и носителей инфекции.
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]План занятия
1. Познакомить с приказами, регламентирующими вопросы санитарного противоэпидемического режима в ЛПО (номера приказов и их требования).
2. Изучить методы лабораторной диагностики ВБИ.
3. Изучить правила забора, хранения, транспортировки исследуемого материала при ВБИ, технику безопасности при работе с патологическим материалом, содержанием направлений на исследование.
4. Освоить методику определения чувствительности микроорганизмов к антибиотикам.
Самостоятельная работа
Задание 1
Изучите:
1) определение ВБИ.ВБИ (или нозокоминальные инфекции, или ятрогенные инфекции) – это любое клинически распознаваемое инфекционное заболевание, которое поражает пациента в результате его поступления в больницу или обращения за лечебной помощью, или инфекционное заболевание сотрудника вследствие его работы в данном учреждении (ВОЗ, 1979 г).
- возбудители ВБИ, в зависимости от степени патогенности для человека и условий возникновения, делятся на облигатно – патогенные и условно – патогенные.
Облигатно – патогенныемикроорганизмы: вирусы гепатитов В, С, Д, ВИЧ, гриппа и других острых респираторных и острых кишечных вирусных инфекций, герпеса, цитомегаловирусной инфекции, анаэробные клостридии, хламидии.
Условно – патогенныемикроорганизмы: стафилококк, стрептококк, энтерококки, эшерихии, клебсиелла, энтеробактер, серрациа, псевдомонады (синегнойная палочка), акинетобактерии, бактероиды, грибы: кандида, пневмоцисты, аспергиллы, легионеллы, нокардии.
· экзогенный (попадание инфекции в организм из внешней среды);
· и эндогенный (распространение инфекции внутри организма);
· воздушно-капельный (попадание инфекции в организм посредством зараженного воздуха);
· контактно-бытовой (предметы ухода, белье, мед.инструментарий, личные вещи больного);
· парантеральный (введение инфицированных лекарственных препаратов, несоблюдение санитарно-эпидемических норм при выполнении внутривенных манипуляций);
· алиментарный (заражение путём употребления недоброкачественной пищи).
Перечень форм ВБИ, подлежащих учету во всех ЛПО.
Регистрация ВБИ проводится в день постановки диагноза ВБИ в журнале учета инфекционных заболеваний (форма №60./У);
Руководитель ЛПО организуется и обеспечивается проведением микробиологического мониторинга видового состава госпитальных штаммов, их биологических свойств, спектра устойчиво, к антибиотикам, антисептикам и дезинфектантам, а также другие эпидемиологически значимые признаки.
Главный врач ЛПО несет ответственность за полноту, достоверность и своевременность учета случаев ВБИ, а также оперативное сообщение в территориальный ЦГЭ. В первые сутки с момента получения экстренного извещения должно быть начато эпидемиологические расследование каждого случая ВБИ с целью сбора информации для постановки эпидемиологического диагноза.
Главный врач или другое уполномоченное лицо ЛПО организует эпидемиологическое расследование каждого случая ВБИ с последующим рассмотрением его результатов на территориальной комиссии по профилактике ВБИ.
При выявлении у пациента ВБИ больной переводится в соответствующее специализированное отделение при палату в день установления диагноза, в ЛПО проводится бактериологическое обследование объектов внешней среды, медицинского персонала, пациентов. Организуется и проводится другие противоэпидемические мероприятия, назначаемые по результатам эпидемиологического расследования.
Контактные с больным ВБИ по палате, остаются в той же палате вплоть до выписки. Госпитализация в карантинную палату вновь поступающих больных запрещается. После выписки всех контактных в палате проводится заключительная дезинфекция.
На выписавшихся контактных с больным ВБИ стационар передает информацию в территориальную поликлинику (амбулаторию, ФАП и др.) которая устанавливает медицинское наблюдение за контактными на период инкубационного периода.
Закрытие отделения стационара или кабинета на внеплановую заключительную дезинфекцию проводится по результатам эпидемиологического расследования.
Задание 2
Изучите правила по забору, хранению и доставке патологического материала на бактериологические исследования (см. Рекомендации по забору материала на исследование).
Задание 3
1. Изучите основные методы лабораторной диагностики ВБИ (см. Приложение 1).
2. Ознакомьтесь со схемами бактериологического исследования материала при выделении аэроба и анаэробов (см. Приложение 2).
Задание 4
1. Изучите тесты контроля паровых и воздушных стерилизаторов (см. Приложение 3).
2. Изучите методы контроля за работой дезинфекционных камер, за стерилизацией медицинских изделий и соблюдением асептических условий в целях профилактики внутрибольничных инфекций (см. приложение 4).
Задание 5
Изучите методику определения чувствительности микроорганизмов к антибиотикам методом диффузии в агар с применением бумажных дисков и при помощи автоматизированной системы BD Phoenix TM (см. Приложение 5).
Задание № 6
Проведите профилактическую дезинфекцию рук согласно европейскому стандарту обработки рук EN-1500.
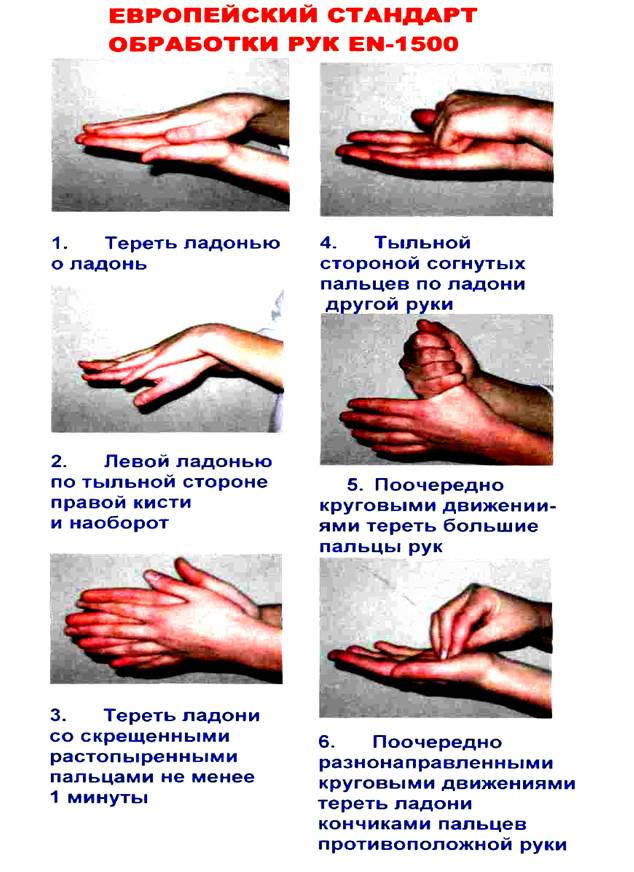
Примечание:Каждую манипуляцию проводят не менее 10 раз.
Задание №7
Проведите профилактическую дезинфекцию рабочего места.
Алгоритм проведения дезинфекии при применении дезинфицирующего средства:
1. Вначале наносится моющее средство.
2. Смывается проточной водой.
3. Затем наносится раствор дезинфектанта на время экспозиции.
4. После этого смывается проточной водой.
Алгоритм проведения дезинфекии при применении моюще-дезинфицирующего средства:
1. При дезинфекции незагрязненной поверхности нанести средство на время экспозиции и смыть водой.
2. При видимом загрязнении – двукратное нанесение средства и смывание водой.
Задание №8
Отработайте технику экстренной дезинфекции рук.
Алгоритм проведения экстренной дезинфекции рук:
1. При загрязнении рук патологическим материалом (микробной культурой), в первую очередь дезинфицируют загрязненный участок кожи. С этой целью его обрабатывают ватным тампоном, смоченным дезинфицирующи средством, ватный тампон помещают в емкость с дез.раствором.
2. Затем проводят профилактическую дезинфекцию рук согласно европейскому стандарту обработки рук EN-1500.
ПРИЛОЖЕНИЕ № 1
1. Дезинфекция – это совокупность способов полного, частичного или селективного уничтожения потенциально патогенных микроорганизмов.
Дезинфекцию изделий осуществляет физическими (кипячение, водяной насыщенный пар под избыточным давлением, сухой горячий воздух) и химическими (использование растворов химических средств) методами. Выбор метода дезинфекции зависит от особенности изделия и его назначения.
§ Физический метод дезинфекции наиболее надежный, экологически безопасен для персонала. В тех случаях, когда позволяют условия (оборудование, номенклатура изделий и т.д.), при проведении дезинфекции изделий следует отдавать предпочтение этому методу.
§ Химический метод дезинфекции является более распространенным и общепринятым методом обеззараживания изделий медицинского и бактериологического назначения.
Дезинфекцию с использованием химических средств проводят способом погружения изделий в раствор сразу после применения, не допуская их подсушивания.
2. Стерилизация – это умерщвление на изделиях медицинского назначения всех патогенных, условно-патогенных и непатогенных микроорганизмов, в том числе их споровых форм.
Стерилизацию осуществляет физическим, химическим, газовым методами. Кроме этих методов в микробиологических лабораториях используется механическая и биологическая стерилизация.
ПРИЛОЖЕНИЕ № 2


ПРИЛОЖЕНИЕ № 3
ТЕСТЫ
Физический метод контроля
Предназначен для оперативного контроля параметров режимов работы паровых и воздушных стерилизаторов (t° стерилизации, давление, время стерилизационной выдержки). Это позволяет оперативно выявить неисправность аппарата и контрольно-измерительных приборов. Его осуществляют с помощью средств измерения температуры (термометр, термометр максимальный), давления (маковакууметр) и времени (секундомер, часы).
Параметры режима работы стерилизатора следует проверять в течение цикла стерилизации, проводимого в соответствии с паспортом на аппарате.
Контроль температурного параметра режимов работы паровых стерилизаторов осуществляют с использованием термометра ртутного стеклянного максимального с диапазоном измерения от 0 до 150°С (ТП-7). Погрешность измерения не должна превышать 1°С.
Упакованные термометры нумеруют и размещают в контрольные точки 1 и 2 камеры стерилизаторов паровых в соответствии с приказом №165 от 25.11.2002 (табл. №10). Отклонения в показаниях максимальных термометров допускается в пределах, регламентированных ОСТ 42-21-2-85. Контроль длится 30 минут.
Давление измеряют при помощи мановакуумметра, класс точности не ниже 2,5, предел измерения от 0,1 до 0,5 МПа (от I. до 5 кгс/см). Установку давления на манометре парового стерилизатора, соответствующего заданной t° стерилизации, проводят согласно приказа № 165 от 25.11.2002 (табл. №4). Хронометраж цикла стерилизации проводят с помощью механического секундомера по ГОСТ 5072-79 класс точности 2,0 или часов наручных механических с погрешностью суточного хода +1 минута.
Стерилизатор разрешают использовать после устранения причин неудовлетворительной работы результатов контроля.
Химический метод контроля
Предназначен для оперативного контроля одного или в совокупности нескольких параметров режимов работы паровых и воздушных стерилизаторов.
Его осуществляют с помощью химических тестов и термохимических индикаторов. Химический тест представляет запаянную с обоих концов стеклянную трубку, заполненную смесью химического соединения с органическим красителем или только химическим соединением (веществом), изменяющим свое агрегатное состояние и цвет при достижении определенной для него температуры плавления. Рецептуры химических тестов для контроля температурных режимов работы паровых стерилизаторов:
антипирин – 110 0 +2°С
резорцин - 110° +2°
сера элементарная - 120° +2°С
кислота бензойная - 120° +2°С
краситель Д(+) Манноза - 120° +2°С
краситель, никотинамид - 132° +2°С
краситель, мочевина - 132° +2°С
воздушных стерилизаторов:
левомицетин - I60 0 +2
кислота винная – I80 0 +2
Упакованные химические тесты нумеруют и размещают в контрольные точки паровых и воздушных стерилизаторов, согласно приказа №165 от 25.11.2002 (табл. №10, 11).
По окончании стерилизации химические тесты вынимают из стерилизатора и визуально определяют изменение их агрегатного состояния и цвета.
При удовлетворительном результате контроля химические тесты должны равномерно расплавиться и изменить цвет, что свидетельствует о достижении заданной температуры стерилизации. Время контроля - 7 минут стерилизационной выдержки.
ТИК-б - светло-зеленый - на коричневый.
ТИК тщательно размешивают, кистью тонком слоем наносят на листы белой писчей бумаги, высушивают при комнатной t° в течение 10-15 мин. и нарезают полоски размером 1x2 - 1x3 см.
Их можно хранить до 1 года при комнатной t° в местах, защищенных от света. Их размещают в соответствии с приказом №165 от 25.11.2002 (табл. № 10, 11).
По окончании стерилизации их вынимают из стерилизатора и визуально определяют изменение цвета, что свидетельствует о соблюдении параметров режима стерилизации.
План занятия
1. Познакомить с приказами, регламентирующими вопросы санитарного противоэпидемического режима в ЛПО (номера приказов и их требования).
2. Изучить методы лабораторной диагностики ВБИ.
3. Изучить правила забора, хранения, транспортировки исследуемого материала при ВБИ, технику безопасности при работе с патологическим материалом, содержанием направлений на исследование.
4. Освоить методику определения чувствительности микроорганизмов к антибиотикам.
Самостоятельная работа
Задание 1
Изучите:
1) определение ВБИ.ВБИ (или нозокоминальные инфекции, или ятрогенные инфекции) – это любое клинически распознаваемое инфекционное заболевание, которое поражает пациента в результате его поступления в больницу или обращения за лечебной помощью, или инфекционное заболевание сотрудника вследствие его работы в данном учреждении (ВОЗ, 1979 г).
- возбудители ВБИ, в зависимости от степени патогенности для человека и условий возникновения, делятся на облигатно – патогенные и условно – патогенные.
Облигатно – патогенныемикроорганизмы: вирусы гепатитов В, С, Д, ВИЧ, гриппа и других острых респираторных и острых кишечных вирусных инфекций, герпеса, цитомегаловирусной инфекции, анаэробные клостридии, хламидии.
Условно – патогенныемикроорганизмы: стафилококк, стрептококк, энтерококки, эшерихии, клебсиелла, энтеробактер, серрациа, псевдомонады (синегнойная палочка), акинетобактерии, бактероиды, грибы: кандида, пневмоцисты, аспергиллы, легионеллы, нокардии.
· экзогенный (попадание инфекции в организм из внешней среды);
· и эндогенный (распространение инфекции внутри организма);
· воздушно-капельный (попадание инфекции в организм посредством зараженного воздуха);
· контактно-бытовой (предметы ухода, белье, мед.инструментарий, личные вещи больного);
· парантеральный (введение инфицированных лекарственных препаратов, несоблюдение санитарно-эпидемических норм при выполнении внутривенных манипуляций);
· алиментарный (заражение путём употребления недоброкачественной пищи).
Последнее изменение этой страницы: 2016-08-16; Нарушение авторского права страницы
[youtube.player]Этиология ВБИ
ВБИ вызываются УПМ. УПМ — это большая и разнородная в систематическом отношении группа микробов, которые вызывают у человека болезни при определенных условиях. Их представители встречаются среди бактерий, грибов, простейших. По многим признакам близки к УПМ некоторые виды вирусов (а&-герпесвирусы 1 и 2, 3&-герпе-свирус, паповавирусы, отдельные варианты аденовирусов, вирусов Коксаки и ECHO).
ВБИ могут вызываться более чем сотней видов УПМ. Чаше всего в их этиологии играют роль представители следующих родов: Staphylococcus, Streptococcus, Peptostreptococcus, Escherichia, Enterobacter, Klebsiella, Citrobacter, Serratia, Proteus, Hafnia, Providencia, Pseudomonas, Haemophilus, Branhamella, Acinetobacter, Moraxella, Alcaligenes, Flavobacterium, Vibrio, Propionibacterium. Bacteroides, Fusobacterium, Bacillus, Mycobacterium, Eikenella, Mycoplasma, Actinomyces, Candida, Cryptococcus, Pneumocysta.
В экологическом отношении УПМ неоднородны. Среди них имеется группа свободноживуших видов, главной средой обитания которых являются различные биоорганические субстраты (пищевые продукты, вода, почва, органические отходы деятельности человека, растворы и аэрозоли лекарственных препаратов). Большинство этих видов способны обитать также в организме человека и при определенных условиях вызывать у него болезни (сапронозы). но для сохранения и продолжения вида живая среда им необязательна. В больничных стационарах из этой группы микробов обитают ацинетобактерии, псевдомонады, серрации. протеи, клебсиеллы. Некоторые виды паразитов животных, например сальмонеллы, также должны быть отнесены к УПМ.
Повреждение клеток и тканей организма хозяина УПМ вызывают с помощью эндотоксина и ферментов агрессии. Эндотоксин грамотрицательных бактерий является универсальным фактором патогенности УПМ. Мишенью для него являются поверхности клеток почти всех органов человека, что определяет многогранность и идентичность или близость вызванных ими поражений. Поскольку активность эндотоксина относительно невелика, то только высокие концентрации его могут вызвать клинически выявляемые поражения, которые образуются при одновременной гибели и лизисе больших количеств бактерий. Ряд УПМ, помимо эндотоксина, содержит и выделяет во внешнюю среду пока плохо идентифицированные вещества, оказывающие цитотоксическое и цитолитическое действие.
УПМ выделяют большое количество ферментов агрессии (гиалуронидаза, эластаза, коагулаза, фибринолизин, нейраминидаза, леци-тиназа, нуклеазы, дезаминазы, декарбоксилазы и др.), оказывающие деполимеризующее или конформационное действие на свободные или входящие в состав клеток и волокон молекулы. Повреждающее действие ферментов агрессии обусловлено не только разрушением структур клеток, тканей и органов, но и токсическим действием продуктов ферментативного распада (мочевина, сероводород, амины и др.).
УПМ обладают почти тем же набором факторов патогенности, что и большинство патогенных микробов. Однако в отличие от патогенных микробов, у которых набор факторов патогенности специфичен и универсален для вида, у УПМ он в значительной степени вариабелен и малоспецифичен.
Популяции.У УПМ гетерогенность популяций выражена в большей степени, чем у патогенных микробов. Гетерогенность популяций УПМ проявляется почти по всем признакам, особенно она выражена в устойчивости к антибиотикам, антисептикам, дезинфектантам, физическим факторам, бактериофагам и бактериоцинам. Хорошо известна высокая гетерогенность антигенной структуры большинства УПМ, которая создает большие сложности в идентификации выделенных культур.
Микробиоценозы УПМ.Микробиоценозы здоровых (нормальных) биотопов людей, находящихся в больничных стационарах, отличаются от таковых людей вне стационара колонизацией госпитальными эковарами УПМ. Частота колонизации выше у категории иммунодефицитных лиц, в ряде отделений и специальностей она высока у медицинских работников. Микробиоценозы патологически измененных биотопов стационарных больных отличаются сниженной способностью к аутостабилизации, усилением конкурентных взаимоотношений между членами микробиоценоза и отдельными его представителями с организмом хозяина и к увеличенной частоте внутри- и межпопуляционного генетического обмена, которые ведут к появлению в биотопе нетипичных для него видов, особенно их госпитальных эковаров, исчезновению или резкому снижению численности аутохтонных видов.
Эпидемиология ВБИ
Эпидемиология ВБИ сложна и недостаточно изучена.
Поскольку у УПМ отсутствует органный тропизм и они способны поражать любые органы и ткани организма человека, то они могут передаваться различными механизмами и путями.
В связи с очень низкой патогенностью и вирулентностью УПМ, восприимчивость к ним крайне низка у лиц с нормальным иммунным статусом и повышена у иммунокомпромиссных хозяев.
Патогенез ВБИ
На развитие и течение ВБИ влияет несколько факторов, зависящих от свойств микроба, состояния организма и условий их взаимодействия (величина инфицирующей дозы, наличие у микроба определенного набора факторов патогенности, гетерогенность и изменчивость популяций и микробиоценозов), способа проникновения микроба во внутреннюю среду организма, нарушения целостности покровов, снижения резистентности организма, недостаточная способность к развитию приобретенного противоин-фекционного иммунитета; наличия факторов эффективной передачи возбудителя от инфицированного человека неинфицированному и т. д.
Все оппортунистические инфекции развиваются на фоне снижения показателей иммунного статуса организма, что наблюдается у онкологических больных, больных хроническими инфекционными заболеваниями, у лиц, перенесших обширные оперативные вмешательства, у лиц преклонного возраста, недоношенных младенцев, больных сердечно-сосудистыми заболеваниями с регионарными нарушениями кровообращения (ишемия и некрозы тканей), при ожирении и сахарном диабете, у больных, получающих иммунодепрессивную лекарственную терапию (кортикостероидные гормоны, цитостатики, ряд антибиотиков и многие другие препараты) и т. п.
Так как УПМ являются преобладающими представителями нормальной микрофлоры организма человека, то подавляющее большинство оппортунистических инфекций носит эндогенный характер. При целом ряде патологических состояний, ведущих к снижению иммунореактивности организма, УПМ нормофлоры приобретают способность преодолевать тканевые барьеры, в норме для них непреодолимые, и транслоцироваться во внутреннюю стерильную среду организма. Попадание условно-патогенных микробов во внутреннюю среду организма влечет за собой колонизацию ими различных органов и систем организма, что клинически проявляется в виде гнойно-септического процесса различной локализации и степени тяжести.
Клиника ВБИ
Для оппортунистических инфекций характерны следующие особенности:
1.Возбудители не имеют строго выраженного органного тропизма: один и тот же вид может быть причиной развития различных нозологических форм (бронхитов, пневмоний, эмпием, синуситов, отитов, менингитов, остеомиелитов, холециститов, пиелонефритов, конъюнктивитов, инфекции травматических, послеоперационных и ожоговых ран и др.).
2.Полиэтиологичность нозологических форм, т. е. одна и та же нозологическая форма может быть обусловлена любым УПМ.
3.Клиническая картина в большей мере зависит от пораженного органа, чем от возбудителя заболевания. Например, пиелонефриты, вызванные псевдомонадами, кишечной палочкой, энтеробактером, энтерококком, клеб-
сиеллами, стафилококками, неразличим по клинической картине, хотя антибактериальная терапия этих форм должна иметь особенности, в зависимости от свойств возбудителя.
4.Часто протекают как смешанные микст-инфекции, т. е. вызываются несколькими видами УПМ.
6.Выраженная тенденция к генерализации, к осложнению септикопиемией.
7.С трудом поддаются терапевтическим мероприятиям, что обусловлено широким распространением множественно-устойчивых к антимикробным химиотерапевтическим препаратам штаммов, гетерогенностью и изменчивостью популяций и биоценозов возбудителей, недостаточной активностью факторов естественной резистентности и сниженной
способностью к развитию эффективного иммунного ответа на антигены возбудителей.
8.Отличаются от инфекций, вызванных патогенными микробами, широким распространением в больничных стационарах, частой связью с оказанием медицинской помощи, частыми случаями эндогенной инфекции, множественностью источников инфекции, частой массивной контаминацией объектов внешней среды возбудителями, способностью ряда возбудителей размножаться в объектах внешней, в том числе больничной, среды, избирательностью поражения населения (группы риска — иммунокомпромиссные хозяева), низкой контагиозностью больных и носителей, низкой восприимчивостью здоровых людей.
9.Множественность механизмов, путей и факторов передачи, так как УПМ не имеют органного тропизма и способны поражать любые органы и ткани организма человека.
Таким образом, оппортунистические инфекции могут вызываться практически всеми УПМ и клинически протекают в форме гнойно-воспалительных процессов различной локализации и степени тяжести. Поскольку установить клинически этиологический диагноз заболевания не представляется возможным, то основное значение в постановке такого диагноза приобретают методы лабораторной микробиологической диагностики.
Микробиологическая диагностика ВБИ
Микробиологические методы имеют решающее значение в постановке этиологического диагноза оппортунистических инфекций, в выработке рациональной схемы терапии и в предупреждении развития вторичных случаев заболевания.
Микробиологические исследования при заболеваниях, вызванных УПМ, направлены на выделение не одного, а нескольких основных микробов, находящихся в исследуемом материале, а не на индикацию одного специфического патогена, как это принято при заболеваниях, вызванных патогенными микробами.
Основным методом микробиологической диагностики оппортунистических инфекций является культуральный метод, заключающийся в посеве на искусственные питательные среды материала от больного для выделения и идентификации чистых культур возбудителей.
При использовании этого метода следует учитывать:
• в материале от больного, как правило, присутствует ассоциация микробов, в которую входят как возбудители заболевания, так и заносные из других органов
и внешней среды виды, а также микробы, которые могут попасть в материал при его заборе и доставке;
• количественный и видовой состав микрофлоры варьирует у разных больных и меняется в процессе болезни, особенно при использовании антибактериальных препаратов.
Достоверность бактериологического исследования зависит от: правильного забора материала от больного; применения эффективного набора дифференциально-диагностических и селективных питательных сред; использования количественного посева материала; этапности идентификации выделенных чистых культур (семейство, род, вид и, в необходимых случаях, вариант); определения свойств, указывающих на патогенность культур и их принадлежность к госпитальным штаммам.
С целью определения смены возбудителей и изменения их свойств исследования материала следует проводить через каждые 5—7 дней.
Микроскопический метод позволяет выявлять в мазках патологического материала бактерии только в случае их массивного содержания (10 5 и более КОЕ/мл) и из-за близости морфологии бактерий дает возможность только ориентировочно судить о возбудителе, относя его к крупным таксонам (палочки, кокки, спирохеты, грамположительные или грамотрицательные и т. п.). Результаты микроскопии могут быть использованы при выборе питательных сред для дальнейшего выделения возбудителя. В редких случаях микроскопически удается определить род или даже вид возбудителя, если он имеет характерную морфологию (клостридии, фузобактерии). В идентификации грибов и простейших возможности микроскопического метода несколько шире. Введение в практику иммунофлюоресцентного метода расширяет возможности микроскопического метода, но и в этом случае он не может заменить бактериологический метод, поскольку не позволяет определить чувствительность возбудителя к химиотерапевтическим препаратам и ряд других, необходимых для практики свойств.
Серологический метод имеет вспомогательное значение. С помощью его не удается установить спектр и уровень активности антимикробных препаратов по отношению к возбудителю болезни и провести внутривидовое типирование. Возможности серологического метода ограничивает выраженная мозаичность антигенной структуры многих УПМ, наличие к ним антител у здоровых людей и слабая выраженность иммунного ответа на антигены УПМ. Тем не менее при затяжных и хронических формах болезни серологический метод иногда позволяет установить этиологию болезни. Серологические реакции ставятся с парными сыворотками крови больного и аутокультурой; результат оценивается по сероконверсии в 4 раза и более. Перспективны серологические методы количественного выявления видовых и типовых антигенов возбудителя в очаге поражения, а также в биологических жидкостях — крови, слюне, моче. Однако техника постановки таких реакций и критерии этиологического диагноза пока не отработаны. На сегодняшний день слабо разработаны диагностические препараты, основанные на иммунных реакциях (иммуноферментный анализ, иммунофлюоресцентные диагностикумы, моноклональные антитела) к микробам-оппортунистам.
Биологический метод обычно не используется из-за неспецифичности клинической картины, вызываемой УПМ у лабораторных животных, и содержания в патологическом материале микробных ассоциаций, которые при заражении животных претерпевают изменения.
Аллергологический метод, в связи с отсутствием сенсибилизации или ее малой специфичностью, не используется.
[youtube.player]Читайте также:


