Микроскопический метод диагностики инфекционных заболеваний микробиология
Микроскопический. С помощью микроскопии нативного патологического материала определяют вид возбудителя заболевания по форме, взаиморасположению и способности окрашиваться определенными красителями.
Бактериологический. Этот метод основан на выделении чистой культуры возбудителя заболевания и его идентификации (определение вида микроба).
Серологический. Метод основан на определении специфических антител в крови больных или переболевших инфекционными заболеваниями к соответствующим возбудителям с помощью различных реакций (агглютинации, пассивной гемагглютинации, связывания комплемента, преципитации и других).
Биологический. В основе этого метода лежит заражение лабораторных животных исследуемым материалом от больного с целью воспроизведения у них инфекционного заболевания или последующего выделения возбудителя.
Аллергический. С помощью этого метода обнаруживают повышенную чувствительность макроорганизма к определенным возбудителям инфекционных заболеваний или продуктам их жизнедеятельности. Для аллергических проб используют препараты, которые называются аллергенами.
Молекулярно-генетический. С помощью полимеразной цепной реакции (ПЦР) определяют в исследуемом материале наличие возбудителя инфекционного заболевания по специфичным для него последовательностям нуклеотидов.
ПРИЗНАКИ, ПРИМЕНЯЕМЫЕ ДЛЯ ИДЕНТИФИКАЦИИ МИКРООРГАНИЗМОВ (для определения вида микроба)
Морфологические - форма, величина и характер расположения микробов друг к другу.
Тинкториалные - способность микробов окрашиваться различными красителями.
Культуральные - особенности роста микробов на жидких и плотных питательных средах.
Биохимические - способность микроорганизмов потреблять различные вещества (углеводы, белки и другие) с образованием характерных конечных продуктов, или наличие у микроорганизмов различных ферментов (уреаза, цистиназа и другие).
Антигенные - особенности химического состава микробных клеток (антигенной структуры), выявляемые с помощью специфических диагностических иммунных сывороток,
Чувствительность к специфическим фагам - способность бактерий лизироваться эталонными специфическими фагами.
Биологические свойства. Токсигенность - способность продуцировать экзотоксин. Чувствительность к определенным колицинам или тип синтезируемых колицинов.
Определение понятий "микроорганизмы" и "вид"
Микроорганизмы - это невидимые простым глазом живые существа, включающие в себя представителей всех царств жизни - плазмиды, вирусы, прокариоты (эубактерии и архебактерии) и эукариоты. Они стоят на низших ступенях эволюции и играют важную роль как в общей экономике природы, так и в патологии человека, животных и растений.
Вид - совокупность микроорганизмов, имевших общий корень происхождения, сходный генотип (более 80% гомологии ДНК) и максимально близкие фенотипические признаки и свойства.
Метод люминесцентной микроскопии.
Люминесцентная микроскопия основана на способности некоторых веществ светиться под действием коротковолновых лучей света. При этом длина волны излучаемого при люминесценции света всегда будет больше, чем длина волны света, возбуждающего люминесценцию. Так, если освещать объект синим светом, то он будет испускать лучи красного, оранжевого, желтого или зеленого цветов.
Препараты для люминесцентной микроскопии окрашивают специальными (светящимися) люминесцентными красителями - флуорохромами (например, раствор акридинового оранжевого 1:5000 - 1:10000). Лучи света от сильного источника (обычно ртутной лампы сверхвысокого давления) пропускаются через сине-фиолетовый фильтр. Под действием этого коротковолнового излучения окрашенные акридиновым оранжевым бактерии начинают светиться красным или зеленым светом. Для того, чтобы синий свет, вызывающий люминесценцию, не мешал наблюдению, над окуляром микроскопа ставят "запирающий" желтый светофильтр, задерживающий синие, но пропускающие желтые, зеленые и красные лучи.
В результате при наблюдении в микроскопе на темном фоне будут видны микробные клетки, светящиеся желтым, зеленым или красным цветом. При окраске акридиновым оранжевым дезоксирибонуклеиновая кислота (ядерное вещество) будет светиться ярко-зеленым цветом, а находящаяся в цитоплазме рибонуклеиновая кислота - красным цветом.
Метод люминесцентной микроскопии позволяет изучать живые нефиксированные бактерии, окрашенные сильно разведенными растворами красителей, не причиняющих вреда микробным клеткам. По характеру свечения могут быть дифференцированы отдельные химические вещества, входящие в состав микробной клетки. Метод с большим эффектом может -быть использован для ускорения диагностики ряда заболеваний.
Флуоресцирующими красителями можно обрабатывать диагностические сыворотки, содержащие антитела к определенным бактериям. Краситель, например, изотиоцианат флуоресцеина, химически соединяется с глобулинами иммунной сыворотки и таким образом как бы избирательно метит антитела.
Люминесцирующие сыворотки могут быть использованы для идентификации выделенных культур бактерии и для ускоренной индикации патогенных микробов во внешней среде и в выделениях больных.
Сущность иммунофлуоресцентного метода исследования заключается в том, что из исследуемого материала готовят мазок и после высушивания и фиксации обрабатывают его люминесцирующей сывороткой. При наличии в исследуемом мазке гомологичных бактерий, вследствие адсорбции на них меченных флуоресцирующим красителем антител, в люминесцентном микроскопе на темном фоне препарата обнаруживается специфическое яркое желто-зеленое свечение по периферии бактериальных клеток. Центральная часть клеток не светится. Присутствующие в препарате посторонние микробные клетки не светятся.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
[youtube.player]Микроскопический метод диагностикиинфекционных заболеваний включает приготовление мазка, его окраску с использованием простых и сложных методов окраски, проведение иммерсионной микроскопии для изучения морфологических (формы и расположения) и тинкториальных свойств (отношение к красителю) с целью идентификации до рода (Staphylococcus, Streptococcus) или семейства (Епterobactericeae).
Первым этапом микроскопического метода является приготовление мазка (рис. 6). Мазок выполняют на чистом, обезжиренном предметном стекле, по поверхности которого капля воды должна растекаться равномерно. Для очистки стекла необходимо натереть его кусочком мыла и удалить мыло с помощью марлевой салфетки или протереть спиртом. Для приготовления мазка на обратной стороне предметного стекла маркируют зону и наносят небольшую каплю воды или изотонического раствора хлорида натрия в которой распределяют исследуемый материал. Если мазок готовят из жидкого исследуемого материала или микроорганизмов, культивированных в жидкой питательной среде, берут каплю жидкости петлей и равномерно распределяют в обозначенной зоне. Препарат высушивают при комнатной температуре на воздухе. Хорошо приготовленный тонкий мазок высыхает равномерно и быстро. Если же высушивание препарата замедлено, то препарат подогревают, держа стекло мазком вверх, в потоке теплого воздуха высоко над пламенем горелки. Это нужно производить крайне осторожно, не допуская перегревания мазка, так как при этом может произойти слишком быстрое и грубое свертывание белков в протоплазме микробов, что нарушит их структуру. Если препарат высушен не полностью, то при фиксации он окажется также испорченным. Фиксация препарата проводится с целью: 1) убить микробов и сделать безопасным дальнейшее обращение с ними; 2) прикрепить (фиксировать) мазок к стеклу, чтобы он не смывался при дальнейших манипуляциях; 3) сделать микробов более восприимчивыми к окраске, там как убитые микробные клетки окрашиваются лучше, чем живые.
Способы фиксации.Существует два основных способа фиксации: физическая (термическая) и химическая (использование фиксаторов). В практической бактериологии обычно применяют фиксацию в пламени горелки (фиксация жаром) — метод грубый, но сохраняющий морфологию и отношение к красителям у бактерий. Для этого предметное стекло в положении мазком вверх 3 раза (в течение 3-5 сек) проводят через наиболее горячую часть пламени горелки. В ряде случаев используют жидкие фиксирующие растворы (этиловый и метиловый спирт, ацетон, формалин и др.), которые предотвращают ферментативный аутолиз бактерий и стабилизируют макромолекулы путем их химического сшивания, оказывая более щадящее действие. Для проведения химической фиксации препараты погружают в раствор фиксирующей жидкости на 5-20 минут. Выбор способа фиксации зависит от окрашиваемого препарата (жидкие фиксаторы используются для мазков крови, гноя и др.) и метода окраски.
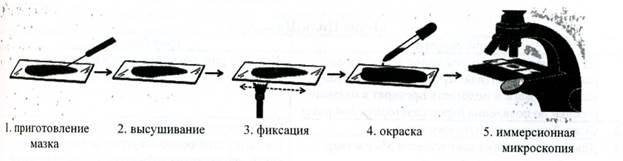
Рис. 6. Схема проведения микроскопического метода
7. Простые и сложные методы окраски
Простой метод окраски. Является одноэтапным и заключается в окраске микропрепарата одним красителем. Используют основные анилиновые красители, такие как, фуксин, генцианвиолет, метиленовый синий в виде водных растворов или пропитанных красителем фильтровальных бумажек, которые помещают на мазок и смачивают водой. Продолжительность окраски составляет 1-5 минут, после чего микропрепарат промывают водой, высушивают и микроскопируют. В препаратах, окрашенных простым методом, можно получить представление о форме, расположении и размерах микробных клеток.
Сложные методы окраски. Сложные (дифференцирующие) методы окраски (по Граму, Цилю-Нильсену и др.) включают последовательное использование нескольких красителей и дополнительных способов обработки препаратов. Эти методы позволяют дифференцировать бактерии в зависимости от строения их структур, чаще всего поверхностных. Например, метод окраски по Граму позволяет дифференцировать бактерии по строению их клеточной стенки: грамположительные (фиолетовые) с толстой и грамотрицательные (красные) бактерии с тонкой клеточной стенкой.
Существуют специальные сложные методы окраски, которые используют для выявления структурных компонентов бактериальной клетки: капсул, цитоплазматических включений, спор, жгутиков.
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]Бактериоскопический (микроскопический) метод- совокупность способов обнаружения и изучения морфологических и тинкториальных свойств бактерий (микробов) в лабораторной культуре, патологическом материале или пробах из внешней среды с помощью микроскопии. Применяют для установления диагноза инфекционного заболевания или иного вызванного микробами процесса, а также при идентификации выделенной чистой культуры.
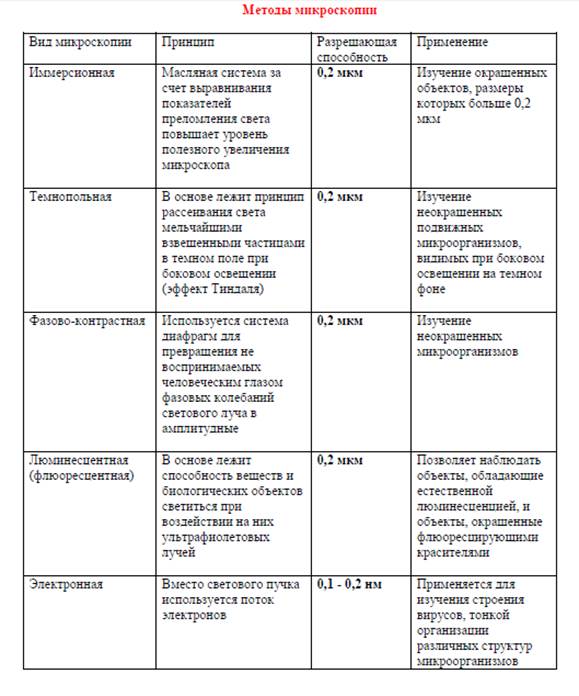

Бактериологические методы
Классическое бактериологическое (вирусологическое, микологическое) исследование. Его целью является выделение и идентификация возбудителя.
Алгоритм бактериологического (вирусологического, микологического) исследования складывается из следующих основных этапов:
1) первичная микроскопия (необязательный);
2) первичный посев для выделения чистой культуры;
3) накопление чистой культуры;
4) изучение комплекса биологических свойств выделенной культуры и ее идентификация. Идентификацию чистых культур (до вида микроорганизма) проводят с учётом морфологических, тинкториальных, культуральных, биохимических, токсигенных и антигенных свойств микроорганизма. Большинство исследований включает определение чувствительности к антимикробным препаратам у выделенного возбудителя. Для эпидемиологической оценки роли микроорганизма проводят внутривидовую идентификацию определением фаговаров, биоваров, резистентваров и т.д.

Биологические методы
Биологические методы направлены на определение наличия токсинов возбудителя в исследуемом материале и на обнаружение возбудителя (особенно при незначительном исходном содержании в исследуемом образце или когда возбудитель не может быть обнаружен методом посева, - например, при вирусных и риккетсиозных заболеваниях).
Животных заражают для выделения чистой культуры возбудителя в тех случаях, когда нельзя получить ее другими способами (например, при загрязнении исследуемых объектов посторонней микрофлорой, подавляющей рост возбудителя; при незначительном содержании микроорганизмов или переходе их в фильтрующиеся формы).
Серологический методзаключается в определении титра специфических антител в сыворотке больного. Для его реализации используют различные реакции иммунитета, как простые (агглютинация и ее разновидности), так и сложные (РСК, ИФА и др.).
Аллергический метод диагностики.
Для выявления инфекционной аллергии применяют аллергические диагностические пробы, для чего строго внутрикожно вводят соответствующий аллерген.
Генетические методы диагностики инфекционных заболеваний (ДНК-зондирование, ПЦР).
Стафилококки. Таксономия. Свойства. Характеристика токсинов, ферментов и факторов персистенции. Вызываемые заболевания, источники инфекции, пути передачи, патогенез, особенности иммунитета. Принципы и методы лабораторной диагностики. Препараты специфического лечения и профилактики.
Представители семейства Micrococcaceae.
В состав рода входит более 20 видов, из которых наибольшее значение имеют S.aureus (золотистый стафилококк), S.epidermidis, S.saprophyticus.
Морфология. Грамположительные кокки, для которых характерно взаиморасположение скоплениями в виде гроздей винограда. Имеют микрокапсулу.
Культуральные свойства. Факультативные анаэробы. Хорошо растут на простых питательных средах, в том числе на средах с 5- 10% NaCl. На плотных средах образуют непрозрачные круглые (2-4 мм в диаметре) ровные колонии, окрашенные в цвет липохромного пигмента (кремовый, желтый, оранжевый). Кроме S- форм колоний могут образовывать R- формы. На жидких средах дают равномерное помутнение, затем выпадает рыхлый осадок.
Биохимические свойства. Обладают высокой биохимической активностью, образуют различные ферменты, во многом определяющие патогенность. Каталаза- положительны, оксидаза- отрицательны. Углеводы ферментируют до кислоты без газа, разжижают желатин с образованием воронки, образуют сероводород. По наличию коагулазы их делят на две группы - коагулаза- положительные и коагулаза- отрицательные. Среди патогенных видов коагулаза - положителен лишь S.aureus, остальные - отрицательны.
Антигенная структура очень сложная (более 50 типов антигенов). По специфичности антигены подразделяют на родовые (общие для стафилококков), перекрестнореагирующие (с изоантигенами эритроцитов, кожи и почки человека), видо- и типоспецифические.
Факторы патогенности. К ним относят микрокапсулу, компоненты клеточной стенки (тейхоевые кислоты, белок А), ферменты и токсины.
Мембраноповреждающие токсины могут повреждать эритроциты (гемолизины), лейкоциты, макрофаги, тромбоциты и др.
Эксфолиативные токсины оказывают дерматонекротическое действие (пузырчатка новорожденных).
Экзотоксин, вызывающий синдром токсического шока. Высокосорбционные тампоны вызывали тяжелый эндотоксический шок у женщин.
Энтеротоксины, с которыми связаны пищевые интоксикации.
Особые свойства возбудителя.
1. Способность поражать практически любую ткань и орган.
2. Очень высокая устойчивость среди неспорообразующих бактерий к факторам внешней среды.
3. Постоянное пребывание на кожных покровах и сообщающихся с внешней средой слизистых оболочках.
4. Суперантигенные свойства.
5. Высокая изменчивость и антибиотикорезистентность, что имеет важное значение для эпидемического процесса.
Эпидемиологические особенности. Стафилококковые инфекции могут носить характер эндогенной инфекции (повреждение органов и тканей с проникновением возбудителя) или экзогенный характер, обусловленный различными путями заражения - алиментарным (при стафилококковых отравлениях), контактно - бытовым, воздушно - капельным и воздушно - пылевым.
Особенности клиники и патогенеза. Стафилококковые инфекции можно разделить на локальные и системные (генерализованные). Среди первых - фурункулы, панариции, мастит, гнойные осложнения раневых поверхностей. Среди вторых - сепсис, стафилококковые пневмонии, осложнения после родов и операций, приводящих к синдрому токсического шока, остеомиелиты и др.
Постинфекционный иммунитет при стафилококковых инфекциях можно разделить на клеточный и гуморальный, антибактериальный и антитоксический. Лабораторная диагностика. Применяют бактериологические, микроскопические и серологические методы. Основным является бактериологический метод.
Проводят бактериоскопию, выявляя грамположительные кокки в виде гроздей винограда (стафилококки). Высевают материал на простые питательные среды. Подозрительные колонии отбирают и пересевают для изучения на дифференциальные среды - на кровяной агар (гемолиз), молочно - солевой и молочно - желточно - солевой агары (за счет NaCl угнетается рост посторонней микрофлоры, использование сред позволяет лучше выявить пигмент и лецитиназу). Выделенную культуру идентифицируют по видовым признакам, определяют наличие золотистого пигмента, плазмокоагулазную активность, сбраживание маннита, гемолиз, чувствительность к антибиотикам, проводят фаготипирование.
Профилактика и лечение. Для проведения адекватной антимикробной терапии необходимо определение чувствительности культур к антибиотикам (прежде всего - к бета- лактамовым), в тяжелых и затяжных случаях применяют донорский антистафилококковый иммуноглобулин. Для создания иммунитета применяют стафилококковый анатоксин.
Стрептококки. Таксономия. Свойства и классификация по антигенной структуре. Характеристика токсинов и ферментов. Отличия пневмококков от других стрептококков. Вызываемые заболевания, иммунитет, принципы и методы лабораторной диагностики.
В семейство Streptococcaceae входит семь родов, из которых для человека наибольшее значение имеют стрептококки (род Streptococcus) и энтерококки (род Enterococcus). Наиболее значимые виды - S.pyogenes (стрептококки группы А), S.agalactiae (стрептококки группы В), S.pneumoniae (пневмококк), S.viridans (зеленящие стрептококки, биогруппа mutans), Enterococcus faecalis.
Морфология. Стрептококки (от греч. streptos - цепочка и coccus - зерно) - грамположительные бактерии шаровидной или овоидной формы, растущие чаще в виде цепочек, преимущественно неподвижные, не имеют спор. Патогенные виды образуют капсулу (у пневмококка имеет диагностическое значение). Факультативные (большинство) или строгие анаэробы.
Культуральные свойства. Стрептококки плохо растут на простых питательных средах. Обычно используют среды с кровью или сывороткой крови. Чаще применяют сахарный бульон и кровяной агар, содержащий 5% дефибринированной крови. На бульоне рост придонно - пристеночный в виде крошковатого осадка, бульон чаще прозрачен. На плотных средах чаще образуют очень мелкие колонии. На плотных средах стрептококки группы А образуют колонии трех типов:
- мукоидные (напоминают капельку воды) - характерны для вирулентных штаммов, имеющих капсулу;
- шероховатые - плоские, с неровной поверхностью и фестончатыми краями - характерны для вирулентных штаммов, имеющих М- антигены;
- гладкие - характерны для маловирулентных штаммов.
Предпочитают газовую смесь с 5% СО2. Способны образовывать L- формы.
Существует ряд классификаций стрептококков. Наиболее проста классификация, основанная на особенностях роста этих микроорганизмов на агаре с кровью барана (по отношению к эритроцитам).
Бета - гемолитические стрептококки при росте на кровяном агаре образуют вокруг колонии четкую зону гемолиза, альфа - гемолитические - частичный гемолиз и позеленение среды (превращение окси- в метгемоглобин), гамма- гемолитические - на кровяном агаре гемолиза незаметно. Альфа - гемолитические стрептококки за зеленый цвет среды называют S.viridans (зеленящими).
Антигенная структура. Серологическая классификация имеет практическое значение для дифференциации имеющих сложное антигенное строение стрептококков. В основе классификации - группоспецифические полисахаридные антигены клеточной стенки. Выделяют 20 серогрупп, обозначенных заглавными латинскими буквами. Наибольшее значение имеют стрептококки серогрупп А,В и D.
У стрептококков серогруппы А имеются типоспецифические антигены - белки М, Т и R. По М- антигену гемолитические стрептококки серогруппы А подразделены на серовары (около 100).
Стрептококки имеют перекрестно - реагирующие антигены с антигенами клеток базального слоя эпителия кожи, эпителиальных клеток корковой и медуллярной зон тимуса. В клеточной стенке стрептококков обнаружен также антиген (рецептор II), способный взаимодействовать с Fс- фрагментом IgG.
Факторы патогенности стрептококков.
1. Белок М- главный фактор. Определяет адгезивные свойства, угнетает фагоцитоз, определяет типоспецифичность, обладает свойствами суперантигена. Антитела к М- белку обладают протективными свойствами.
2. Капсула - маскирует стрептококки за счет гиалуроновой кислоты, аналогичной гиалуроновой кислоте в тканях хозяина.
3. С5а - пептидаза - расщепляет С5а - компонент комплемента, чем снижает хемоатрактивную активность фагоцитов.
4. Стрептококки вызывают выраженную воспалительную реакцию, в значительной степени обусловленную секрецией более 20 растворимых факторов - ферментов (стрептолизины S и О, гиалуронидаза, ДНК- азы, стрептокиназа, протеазы) и эритрогенных токсинов.
Эритрогенин - скарлатинозный токсин, обусловливающий за счет иммунных механизмов образование ярко красной скарлатинозной сыпи. Выделяют три серологических типа этого токсина (А,В и С). Токсин обладает пирогенным, аллергенным, иммуносупрессивным и митогенным действием.
Эпидемиологические особенности. Основными источниками являются больные острыми стрептококковыми инфекциями (ангина, пневмония, скарлатина), а также реконвалесценты. Механизм заражения - воздушно - капельный, реже - контактный, очень редко - алиментарный.
Клинико - патогенетические особенности. Выделяют локальные (тонзиллит, кариес, ангины, отиты и др.) и генерализованные инфекции (ревматизм, рожистое воспаление, скарлатина, сепсис, пневмония, стрептодермии и др.).
Лабораторная диагностика. Основной метод диагностики - бактериологический. Материал для исследования - кровь, гной, слизь из зева, налет с миндалин, отделяемое ран. Решающим при исследовании выделенных культур является определение серогруппы (вида). Группоспецифические антигены определяют в реакции преципитации, латекс - агглютинации, коагглютинации, ИФА и в МФА с моноклональными антителами (МКА). Серологические методы чаще используют для диагностики ревматизма и гломерулонефрита стрептококковой этиологии - определяют антитела к стрептолизину О и стрептодорназе.
Последнее изменение этой страницы: 2017-02-05; Нарушение авторского права страницы
[youtube.player]Суть бактериоскопического метода: обнаружение микробов в исследуемом материале; изучение их морфологических и тинкториальных свойств, характер расположения в бактериологическом мазке в поле зрения.
Техника выполнения. Материал от больного визуально изучается, выбирается порция, в которой с наибольшей долей вероятности может быть обнаружен возбудитель заболевания (комочки слизи, гнойные пробки). Он наносится на предметное стекло (иногда материал предварительно эмульгируется в физиологическом растворе, реже подвергается центрифугированию). Капля распределяется по стеклу, высушивается и фиксируется. После этого мазок окрашивается, и препарат просматривается под микроскопом. Обычно мазок окрашивается по Граму. Иногда, как наиболее щадящий, применяется один из простых методов окраски, тогда препарат красится одним красителем (например, при диагностике менингококковой инфекции, холеры).
Достоинства бактериоскопического метода: простота исполнения, возможность быстрого получения результатов, техническая и экономическая доступность.
Недостатки метода:для определения вида микроорганизмов зачастую бывает недостаточным определение его морфологических свойств, так как они идентичны у представителей родственных видов. Кроме того, бактерии с характерной морфологией нередко подвергаются изменениям, особенно под действием антибиотиков, и становятся неузнаваемыми; наконец, концентрация возбудителей в исследуемом материале может быть чрезвычайно низкой, и тогда их трудно обнаружить.
С учетом вышеуказанного, бактериоскопический метод редко используется как единственный и окончательный способ установления этиологии заболевания. Чаще он применяется как ориентировочный, предварительный, а при диагностике некоторых инфекционных заболеваний он вообще не предусматривается.
Как понимать ориентировочность и предварительность? Это касается врача-клинициста и врача-бактериолога. Клиницист, получая предварительный ответ (положительный или отрицательный), в большей или меньшей степени использует полученную информацию в своих дальнейших исследованиях до получения окончательного результата бактериологического метода диагностики. Бактериолог, получив ориентировочные сведения о подозреваемом возбудителе, о его концентрации в используемом материале, о наличии сопутствующей микрофлоры, определяет способы обработки материала и выделения чистой культуры возбудителя, выбирает питательные среды для последующего культивирования.
Бактериологический метод
Суть метода - выделение чистой культуры микроба - возбудителя из патологического материала, подробное изучение его морфологических, тинкториальных, культуральных, биохимических, серологических свойств с целью последующей идентификации возбудителя. При осуществлении бактериологического метода исследования выделяют 4 этапа.
А. Учитывая данные, полученные при бактериоскопическом исследовании, осуществляется выбор максимально эффективных питательных сред, на которых с наибольшей долей вероятности удастся получить рост культуры предполагаемых микробов - возбудителей.
Б. Производится посев исследуемого материала на ряд питательных сред: жидких и плотных, универсальных, элективно-селективных, дифференциально-диагностических. При этом посев на чашки Петри с плотными питательными средами производится бактериологической петлей штрихом с целью обеспечить возможность получения роста изолированных друг от друга колоний микробов (можно пользоваться также способом Дригальского или другим методом разобщения культур микроорганизмов).
А. Изучаются культуральные свойства выросших на питательных средах микроорганизмов; производится отбор подозрительных колоний. Следует подчеркнуть, что отбор подозрительных колоний - самый ответственный и трудный этап работы. Он основан, прежде всего, на определении характерных особенностей колоний микробов, но зачастую это не позволяет дифференцировать колонии микробов отдельных видов и приходится дополнительно изучать морфологию микробов в мазках из подозрительных колоний, особенности роста микроорганизмов на дифференциально-диагностических средах и т.д. Выделение чистых культур бактерий и их изучение можно осуществлять, проводя предварительный посев на жидкие среды накопления, но при этом затрачивается дополнительное время исследования.
Б. Из подозрительных колоний готовится бактериологический мазок, окрашивается по Граму и микроскопируется (устанавливается идентичность микроорганизмов с изученными при микроскопическом исследовании на 1-ом этапе). В. Из оставшейся части подозрительной колонии производится пересев культуры на скошенный мясопептонный агар (можно использовать и другие питательные среды, на которых предполагается хороший рост выделенных микроорганизмов). Цель - накопление чистой культуры микроба - предполагаемого возбудителя заболевания, т.к. на следующем этапе исследования потребуется много микробной массы.
У предполагаемого возбудителя изучаются сахаролитические свойства (производится посев на среды пестрого ряда, среды Олькеницкого, Ресселя и др.), протеолитическая активность (посев на желатин, молоко по Тукаеву, определение образования индола и сероводорода при росте на мясопептонном бульоне). Исследуется чувствительность выделенных культур к антибиотикам (чаще методом стандартных бумажных дисков, реже - методом серийных разведений). Производится серотипирование в реакции агглютинации на стекле с групповыми и типовыми диагностическими сыворотками; фаготипирование со стандартными диагностическими бактериофагами. Для идентификации в некоторых случаях изучаются факторы патогенности у бактерий.
Производится учет результатов проведенных исследований. На основании сопоставления выявленных у микроорганизмов свойств (морфологических, тинкториальных, культуральных, биохимических, серологических и т.д.) осуществляется идентификация микробов. Выдается окончательный ответ с результатами бактериологического исследования, где указывается вид возбудителя (иногда - его серотип, биовар, фаготип) и его чувствительность к антибиотикам.
Довольно часто для получения достоверных результатов выдаче ответа предшествуют биологический, аллергологический или другие методы исследования.
Достоинства бактериологического метода диагностики:высокая достоверность результатов исследования; возможность получения дополнительных данных о чувствительности выделенных возбудителей к антибиотикам; возможность проведения эпидемиологических исследований.
К недостаткам метода можно отнести длительность исследования (не менее 4-5 дней), а также невозможность его использования в тех случаях, когда возбудители (например, риккетсии, хламидии) инфекции не растут на искусственных питательных средах.
Биологический метод
В некоторых случаях для оптимизации диагностики инфекционных заболеваний применяется биологический метод (биопроба), предусматривающий заражение лабораторных животных. При этом перед исследователем могут стоять различные цели:
- воспроизведение клинической и патологоанатомической картины заболевания (например, при диагностике столбняка, лептоспироза);
- выделение в короткие сроки чистой культуры возбудителя (при диагностике пневмококковой инфекции);
- определение вирулентности и патогенности возбудителя (при диагностике туберкулеза);
- определение вида и типа токсинов (при диагностике ботулизма)
Для диагностики инфекционных заболеваний используют различных животных. Выбор их определяется видовой восприимчивостью к различным этиологическим агентам. Например, мыши чувствительны к пневмококковой инфекции, сибиреязвенной, столбнячной; морские свинки - к возбудителям туберкулеза, бруцеллеза, туляремии; кролики - к стафилококкам, стрептококкам, ботулизму. Для исследования отбираются только здоровые животные определенного возраста и массы тела.
Перед введением материала животных фиксируют. Мелких животных держит экспериментатор, для крупных используют специальные приспособления. Место введения инфецированного материала обрабатывают спиртом или йодом. Инфицированный материал вводят в зависимости от особенностей патогенеза изучаемого заболевания подкожно, накожно, внутривенно, внутрибрюшинно, интрацеребрально и т.д.
При накожном методе заражения предварительно выстригают шерсть, скарифицируют кожу, после чего втирают в неё материал.
Подкожный метод: кожу животных захватывают в складку, лучше пинцетом, вводят иглу до половины, после инъекции накладывают ватку со спиртом и извлекают иглу.
Внутримышечный метод: материал вводят в мышечную ткань верхней части задней конечности.
Внутрибрюшинный метод: животное держат вниз головой, чтобы не поранить кишечник. Инъекцию делают в нижней части живота, сбоку от средней линии. Брюшную стенку прокалывают толчкообразным движением, шприц под прямым углом.
Подготовка инструментов и материалов: шприцы, скальпели, иглы стерилизуются кипячением. В шприц набирают материал (немного больше, чем необходимо ввести), поворачивают вертикально вверх, покрывают иглу стерильной ваткой и выталкивают поршнем из шприца пузырьки воздуха. Эту манипуляцию проводят над дезраствором.
При диагностике инфекций, обусловленных действием токсина (ботулинического, сибиреязвенного) материал, предположительно содержащий возбудителя и токсины, помещают в физиологический раствор, затем фильтруют через бумажный фильтр, натертый тальком (он хорошо адсорбирует токсин). Чувствительных животных заражают смывами с фильтров. В некоторых случаях, когда патогенез заболевания обусловлен патогенными свойствами самого возбудителя, животных заражают микробной взвесью.
Зараженных белых мышей маркируют и помещают в специальные стеклянные банки; на них наклеивается бирка с указанием даты заражения и вида микроорганизма, с которым проводилась работа. Точно так же подписывают клетки с зараженными кроликами или морскими свинками. За животными наблюдают. В случае гибели их сразу же вскрывают.
Перед вскрытием белых мышей животных предварительно умерщвляют парами эфира. Мышей ненадолго погружают в дезраствор и затем фиксируют в кювете брюшком вверх за лапы. Отмечают наличие или отсутствие внешних патологических изменений. Разрез кожи делается продольно от лобка до нижней челюсти и поперечно - по направлению к конечностям. Отмечают изменения в кожной клетчатке и состояние лимфоузлов. Из последних делают мазки-отпечатки. Для осмотра грудной полости удаляют грудину, надрезав ножницами ребра с обеих сторон. После внешнего осмотра отрезают кусочки сердца и помещают в МПБ. Делают посев непосредственно на МПА мазки-отпечатки из сердца, легких.
Вскрывают брюшную полость, при внешнем осмотре отмечают состояние внутренних органов (величину, цвет, консистенцию, наличие гнойных очагов). Делают посевы печени, селезенки и мазки отпечатки.
Работа проводится стерильными инструментами, после каждого взятия органа пинцет и ножницы опускаются в стакан со спиртом и обжигают.
После вскрытия труп и кювету, где производилось вскрытие, заливают дезраствором на сутки.
Посевы инкубируют в течение 24 часов (при необходимости и более) при
t 37 о С. Затем их просматривают, выделяют чистую культуру возбудителя и осуществляют его идентификацию при помощи бактериологического метода.
Достоинства метода: достоверность полученных результатов, отсутствие необходимости в сложной аппаратуре.
Недостатки: дороговизна, ограниченность применения, опасность инфицирования.
[youtube.player]Читайте также:


