Миозит большая медицинская энциклопедия
I
Миозит (myositis; греч. mys, myos мышца + -itis)
воспаление мышцы различной этиологии, основными проявлениями которого являются боли в ней (миалгия) и мышечная слабость.
Острый гнойный М. возникает чаще как осложнение гнойных процессов (например, остеомиелита) или септикопиемии. Вызывается стафилококком, стрептококком, пневмококком, анаэробными микроорганизмами. В мышцах возникают ограниченные или распространенные некрозы, абсцессы, флегмоны. Клиническая картина характеризуется сильными локальными болями, усиливающимися при движениях или пальпации мышц. Пораженные мышцы отечны, сила их уменьшена. Нередко наблюдаются ознобы, повышение температуры тела, изменения в крови, характерные для воспалительных процессов.
Инфекционные негнойные М. развиваются при острых и хронических инфекционных заболеваниях (тифах, бруцеллезе, сифилисе), а также при вирусных инфекциях — гриппе, энтеровирусных заболеваниях. Основные проявления (боли, слабость мышц) выражены значительно меньше, чем при остром гнойном миозите. В некоторых случаях единственным проявлением болезни служат миалгии.
Миозит при аутоиммунных заболеваниях — почти обязательный компонент клинической картины, а при некоторых из них он в форме полимиозита или дерматомиозита превалирует в клинической картине. Полимиозит характеризуется умеренным болевым синдромом и прогрессирующей слабостью мышц. Атрофия мышц и выпадение сухожильных рефлексов наблюдаются только при крайне тяжелых формах болезни. У детей поражение мышц нередко сопровождается гиперемией, отечностью кожи. Полимиозиты часто сочетаются с поражением легких, развитием миокардитов, васкулитов. У мужчин старше 40 лет примерно в 50% наблюдений полимиозит сопутствует злокачественным опухолям. Типичны выраженные, характерные для воспалительных процессов изменения крови. Увеличивается содержание креатинфосфокиназы и миоглобина в сыворотке. При склеродермии, красной волчанке, ревматизме М. протекают менее тяжело. Однако в ряде случаев поражение мышц бывает весьма интенсивным.
При паразитарных инфекциях (трихинеллезе (Трихинеллёз), Цистицеркозе, Эхинококкозе, Токсоплазмозе) М. обусловлены развитием реактивных токсико-аллергических изменений в мышцах в ответ на внедрение различных паразитов. В клинической картине доминируют болевой синдром, отечность и напряжение мышц. Нередко наблюдаются недомогание, ознобы, субфебрильная температура тела, в крови — эозинофильный лейкоцитоз. Заболевание может протекать волнообразно, что связано с цикличностью жизнедеятельности паразитов.
Особой формой является оссифицирующий М., при котором мышечная слабость и прогрессирующая атрофия мышц сочетаются с отложением в соединительной ткани соединений кальция. Болевой синдром выражен слабо. Мышцы очень плотны, при их пальпации выявляются более плотные участки — кальцинаты (см. Кальциноз).
Диагноз устанавливают на основании типичной клинической картины, в которой во всех случаях значительное место занимают поражение мышечной ткани, характерные изменения в крови. Электромиография выявляет признаки разрушения мышечных волокон (потенциалы фибрилляций, положительные острые волны, полифазию и уменьшение длительности двигательных единиц). При необходимости диагноз уточняют с помощью морфологического исследования участков мышц, полученных при биопсии.
Оссифицирующий М. имеет характерную рентгенологическую картину: в области пораженных мышц на снимках определяются тени неправильной коралловидной или удлиненной формы по ходу мышечных волокон (рис.). Эти тени обычно располагаются изолированно от тени костей скелета, но могут и сливаться с ней. В начале болезни тени обызвествлений в мышцах малоинтенсивны, но со временем уплотняются и могут приобретать структуру костной ткани. Кости, как правило, не изменяются.
Рентгенологическую картину оссифицирующего М. нужно дифференцировать с рентгенологической картиной остеогенной саркомы. Для оссифицирующего М. характерны наличие не связанных с костью обызвествлений в области массивов мышц, отсутствие периостальной реакции.
Лечение включает воздействие на основной процесс (назначение антибиотиков при гнойных заболеваниях и туберкулезе, противоглистных препаратов, специфических сывороток), противовоспалительную терапию. При аутоиммунных заболеваниях проводят терапию кортикостероидными препаратами в больших дозах. Длительность лечения зависит от течения М., прием препаратов может быть прекращен только при наступлении ремиссии, подтверждаемой клиническим, серологическим и электромиографическим исследованием. Нередко наряду с кортикостероидными препаратами необходимо назначение иммуносупрессоров. В тяжелых случаях используют Плазмаферез, Цитаферез. Обязательна симптоматическая терапия — вазоактивные препараты и обезболивающие средства. Важны уход, лечебная гимнастика, рациональная диета, содержащая достаточное количество легкоусвояемых белков.
Библиогр.: Бадалян Л.О. и Скворцов И.А. Клиническая электромиография, М., 1986; Гаусманова-Петрусевич И. Мышечные заболевания, пер. с польск., Варшава, 1971; Гехт Б.М. и Ильина Н.А. Нервно-мышечные болезни, М., 1982.
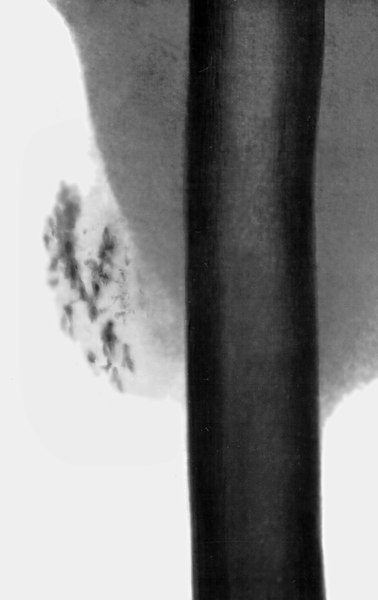
Рентгенограмма бедра при оссифицирующем миозите: в области четырехглавой мышцы бедра видны множественные тени неправильной формы.
II
Миозит (myositis, греч. mys, myos мышца + -ит)
воспаление мышц, проявляющееся болевым синдромом, развитием мышечной слабости,. иногда атрофией пораженных мышечных групп.
Миозит брюшнотифозный (m. abdominotyphosa) — острый М., возникающий как осложнение брюшного тифа, поражающий мышцы живота, большие и малые грудные, приводящие мышцы бедер и сопровождающийся их атрофией.
Миозит гнойный (m. purulenta) — М., вызванный гноеродными бактериями и характеризующийся образованием в толще мышц, а также в околомышечной соединительной ткани абсцессов и флегмон.
Миозит инфекционный (m. infectiosa) — общее название М., возникающих как осложнение инфекционных болезней.
Миозит оссифицирующий (m. ossificans; син. остеома мышечная) — дистрофия мышечной ткани, сопровождающаяся образованием участков костной ткани в толще мышц, а также в околомышечной соединительной ткани, сухожилиях и апоневрозах.
Миозит оссифицирующий прогрессирующий (m. ossificans progressiva) — см. Миозит оссифицирующий трофоневротический.
Миозит оссифицирующий травматический (m. ossificans traumatica) — М. о., обусловленный многократной травмой (чаще вывихом) или микротравматизацией мышц.
Миозит оссифицирующий трофоневротический (m. ossificans trophoneurotica: син. М. оссифицирующий прогрессирующий) — М. о., обусловленный трофическими изменениями мышечной ткани при патологических процессах в центральной и (или) периферической нервной системе, например при сирингомиелии, травмах спинного мозга, полиневритах.
Миозит паразитарный (m. parasitica) — М., обусловленный внедрением в мышцы каких-либо гельминтов, например трихинелл.
Миозит профессиональный (m. professionalis) — М., обусловленный воздействием на работающего профессиональных вредностей, чаще хронического переутомления и (или) микротравматизации мышц.
Миозит сифилитический (m. syphilitica) — М. при сифилисе, сопровождающийся диффузным склерозом мышечной ткани или образованием гумм.
Миозит токсический (m. toxica) — М., наблюдающийся при некоторых интоксикациях, например как симптом хронического алкоголизма.
Миозит туберкулёзный (m. tuberculosa) — М. при туберкулезе, характеризующийся образованием в мышцах специфических бугорков, сопровождающихся инфильтрацией соединительной ткани, склерозом сосудов и (или) возникновением очагов некроза.
Миозит фиброзный (m. fibrosa) — М., сопровождающийся развитием в толще мышц фиброзной ткани.
Миозиты — это заболевания различного происхождения, которые характеризуются воспалительным процессом в мышцах и сопровождаются болевым синдромом, мышечной слабостью и возможной атрофией пораженных мышечных групп.
По фактору возникновения выделяют миозиты гнойные, инфекционные негнойные, инфекционно-аллергические (полимиозит) и неинфекционные (нейромиозит, полифибромиозит, оссифицирующий миозит). По характеру течения различают острые, подострые и хронические миозиты, каждый из которых может быть локализованным или распространенным.
Возбудителями гнойных миозитов чаще всего являются представители кокковой флоры и анаэробной инфекции. Источником инфекции при гнойных миозитах могут быть воспалительные очаги в коже, женских половых органах, придаточных пазухах носа, среднем ухе. Данная форма миозита нередко развивается при септикопиемии. Негнойные инфекционные миозиты развиваются на фоне острых или хронических заболеваний (острые респираторно-вирусные инфекции, туберкулез, ревматизм, бруцеллез, сифилис), а вирус из группы Коксаки вызывает особую форму негнойного инфекционного миозита — борнхольмовскую болезнь. Причиной развития оссифицирующего миозита являются травмы и микротравмы или дерматомиозит с доброкачественным течением. Причинными факторами могут быть различные инфекции (часто ангина), травмы, массивная инсоляция, злоупотребление некоторыми медикаментами (например, сульфаниламидами и антибиотиками). Факторами, способствующими развитию миозита, служат эндокринные сдвиги во время беременности, в родах, климактерическом периоде.
Для миозита характерна выраженная реакция соединительной ткани с развитием фиброза в воспаленной мышце. При оссифицирующем миозите механизмом развития является прогрессирующий склероз межмышечной соединительной ткани и появление в ней костных элементов, когда поражаются не только мышцы, но и оболочки, сухожилия и апоневрозы. В основе механизма развития лежат аллергические реакции с образованием антител к мышечной ткани.
Заболевание начинается остро, с повышения температуры тела до высоких цифр, появляются симптомы интоксикации. Больной предъявляет жалобы на локальные мышечные боли, интенсивность которых быстро нарастает. При движении и при прощупывании боли значительно усиливаются, что вызывает сокращение пораженных мышц. В области воспалительного процесса отмечается отек мягких тканей и покраснение кожи, прощупывается уплотнение. Через несколько дней от начала болезни появляется флюктуация, а при пункции получают гной.
Инфекционные негнойные миозиты
При нейромиозите в связи с поражением не только мышц, но и внутримышечных нервных волокон, а в некоторых случаях — концевых отделов нервов, болевой синдром выражен значительно. При осмотре отмечаются симптомы натяжения. На электромиограмме выявляются признаки денервации.
Регистрируются спонтанные боли и болезненность в местах прикрепления мышц. Сухожилия мышц утолщены, в них развиваются сокращения, а в дальнейшем формируются контрактуры. Тяжелое течение характеризуется прогрессирующим замещением соединительной тканью мышц шеи, спины и плечевого пояса, что приводит к резкому ограничению двигательной активности и формированию патологических поз. В данном случае мышцы не расслабляются во время сна и даже под общей анестезией.
Оссифицирующий миозит (болезнь Мюнхмейера)
Данная форма миозита чаще всего развивается в детском и юношеском возрасте у мальчиков. Поражаются мышцы, оболочки, сухожилия, апоневрозы. Прогрессирует ограничение двигательной активности вследствие скованности мышц лица, жевательной мускулатуры, шеи, спины, верхних отделов конечностей. В мышцах при прощупывании обнаруживаются плотные образования в виде пластинок.
Полимиозит встречается в основном у девочек в возрасте от 5 до 15 лет или у женщин 50-60 лет. При тяжелом течении болезнь начинается остро с повышения температуры тела. Появляются локальные или распространенные мышечные боли, быстро нарастает мышечная слабость вплоть до тетраплегии. Данная симптоматика может сопровождаться поражением внутренних органов (легких, сердца, почек). Часто исход летальный.
Более легкое течение болезни сопровождается умеренным болевым синдромом. Мышечная слабость выражена незначительно в верхних отделах конечностей, мышцах плечевого и тазового пояса. У некоторых больных могут быть затруднения при глотании и пониженный тонус мышц пищевода. Постепенно в мышцах появляются уплотнения, определяется напряжение.
ДИАГНОСТИКА И ДИФДИАГНОСТИКА
Диагноз ставят на основании характерной клинической симптоматики и подтверждают дополнительными методами исследования. При гнойном миозите в общем анализе крови отмечаются увеличение количества лейкоцитов и повышение СОЭ. Посев гноя позволяет выделить возбудителя данной формы миозита. Проведение электромиографии при нейромиозите подтверждает элементы денервации. С целью выявления участков окостенения при оссифицирующем миозите проводят рентгенологическое исследование. На электромиограмме при полимиозите отмечаются специфические изменения. При тяжелом течении полимиозита в крови выявляют появление уровня лейкоцитов, нейтрофилов, увеличение СОЭ. В образце мышечной ткани определяются некроз, фагоцитоз, атрофия и дегенерация мышечных волокон в сочетании с четкими воспалительными образованиями и васкулитами.
Дифференциальный диагноз проводят между различными формами миозита, а также со спорадическими формами прогрессирующей мышечной дистрофии, спинальной амиотрофии, мышечной формой саркоидоза, гликогенозом V типа, эндокринными миопатиями (при гиперпаратиреозе, тиреотоксикозе, климактерической миопатии).
Лечение гнойных миозитов в обязательном порядке включает применение антибиотиков в максимальных терапевтических дозах, анальгетиков, хирургического вмешательства и физиотерапии.
При инфекционных негнойных миозитах лечение направлено на уменьшение болевого синдрома (анальгетики) и проводится на фоне обязательного специфического лечения основного заболевания.
В лечении нейромиозитов используют анальгетики, нестероидные противовоспалительные средства, тепловые процедуры, диадинамические токи, проводят новокаиновые блокады.
В острой стадии полифибромиозита применяют анальгетики, противовоспалительные препараты, инъекции лидазы, в тяжелых случаях — стероидные препараты. В период стихания клинической симптоматики показаны ЛФК, массаж, физиотерапевтические процедуры, бальнеолечение.
Лечение оссифицирующего миозита малоэффективно. Состояние некоторых больных улучшается при проведении повторных курсов внутривенных введений ЭДТУ (кальций-динатриевая соль этилендиаминтетрауксусной кислоты). При легких формах полимиозита применяют десенсибилизирующие средства, противовоспалительные препараты, аскорбиновую кислоту и витамины группы В. Тяжелое течение требует подключения интенсивной терапии стероидными гормонами. В данном случае предпочтение отдают преднизолону, так как другие препараты этой группы могут привести к развитию стероидной миопатии.
Миозит – общее название заболеваний, при которых происходит воспаление скелетной мускулатуры. Патологии этого типа возникают под влиянием различных факторов, от которых зависят особенности симптоматики и протекания каждой из болезней.
Причины возникновения и симптомы миозита
Заболеванию предшествует постоянное или эпизодическое перенапряжение поперечнополосатой (скелетной) мускулатуры, отвечающей за дыхание, функционирование опорно-двигательного аппарата и сокращение голосовых связок.
В большинстве случаев предпосылками становятся:
- профессиональная деятельность, связанная с нагрузкой на одни и те же группы мышц (вождение машины, работа за компьютером, игра на музыкальных инструментах, интенсивные занятия некоторыми видами спорта);
- интоксикации, вызванные алкоголем, наркотическими веществами, укусами насекомых или медикаментами (кортикостероиды, антималярийные препараты);
- многократное нарушение целостности мышечных волокон с последующим появлением отёка;
- аутоиммунные болезни (системная красная волчанка, склеродермия, ревматоидный артрит);
- сбои обменных процессов (сахарный диабет, подагра, амилоидоз, тиреотоксикоз);
- инфекционные патологии (ангина, грипп, тонзиллит, туберкулёз, сифилис);
- паразитарные инфекции (цистицеркоз, эхинококкоз, трихинеллез);
- систематическое переохлаждение мышц.
У заболевших наблюдаются следующие признаки миозита:
- изменения кожных покровов (покраснение, отечность), гипертермия и боли, усиливающиеся при надавливании;
- снижение подвижности затронутых болезнью частей тела, иногда в сочетании с атипичным положением конечностей;
- изменение структуры и порога чувствительности поражённых мышц;
- общее недомогание, слабость, быстрая утомляемость;
- повышенная потливость.
Чаще всего болезнь локализуется в районе шеи, плечевого пояса, рук, ног, грудной клетки, поясницы и челюстно-лицевого отдела головы. При нарастании боли запускается защитный механизм: мускулатура напрягается, даже когда больной пребывает в состоянии покоя.
Двигательная способность мышцы постепенно уменьшается, а её волокна истончаются и атрофируются. Детали клинической картины зависят от разновидности патологии:
- локальный миозит ограничивается одной мышечной группой, ему сопутствуют лихорадка, ощутимые ноющие или тупые боли;
- нейромиозит сопровождается поражением прилежащих нервных окончаний, выраженным болевым синдромом, понижением (парестезия) или повышением (гиперестезия) чувствительности;
- полимиозит охватывает несколько мышц по всему телу, встречается у детей от до 15 лет и взрослых от 30 до 60 лет; характерные черты – объёмные высыпания пурпурного цвета, затруднение речи, глотания и дыхания;
- дерматомиозит (болезнь Вагнера-Унферрихта-Хеппа) отличается от описанного выше подвида наличием дерматита (воспаления кожи) и резкой потерей веса;
- полифибромиозит протекает с замещением активной мускулатуры соединительной тканью, образованием рубцов, узелковых уплотнений и спаек, замедлением и уменьшением амплитуды движений;
- оссифицирующий (травматический) миозит развивается вследствие всевозможных травм – ушибов, растяжений, переломов и разрывов. В мышечных тканях активно откладываются соли кальция, калия и фосфорной кислоты, в результате мускулы костенеют и срастаются с ближайшими костями.
По характеру течения принято выделять 3 формы заболевания:
- острая наступает внезапно, под действием обострившихся инфекций, непривычного мышечного напряжения или механического повреждения мускулатуры;
- хроническая даёт о себе знать на финальной стадии инфекционных патологий или появляется в качестве их осложнения при отсутствии адекватного лечения;
- гнойная проявляется на фоне внутримышечных гнойно-некротических воспалений (остеомиелит).
Диагностика миозита
Для постановки диагноза необходимо посетить ревматолога и невропатолога. Также может потребоваться консультация терапевта/ педиатра, травматолога, инфекциониста, эндокринолога, паразитолога, венеролога и хирурга.
После сбора анамнеза нужно пройти комплексное обследование:
- ревмопробы;
- электромиография скелетных мышц;
- общеклинические анализы крови и мочи;
- биопсия мышечных волокон из болезненной зоны;
- реакция Вассермана (исследование крови на сифилис);
- при деформации и полной неподвижности охваченных болезнью конечностей или отдельных участков туловища – рентгенография.
Требуется дифференциация патологии с гликогенезом, эндокринными миопатиями, саркоидозом, спинальной амиотрофией и прогрессирующей мышечной дистрофией спорадического типа.
Возможные осложнения миозита
Длительное игнорирование заболевания приводит к развитию серьёзных расстройств, существенно снижающих двигательную активность и работоспособность больного:
- отклонения со стороны пищеварительной и дыхательной систем, обусловленные распространением болезни на мускулатуру гортани, глотки и пищевода;
- рабдомиолиз (некроз мышечных тканей, почечная недостаточность);
- искривление шеи (тортиколлис) и позвоночника (сколиоз);
- необратимая атрофия воспалённых мышц и суставов;
- поясничный или крестцовый остеохондроз;
- межпозвоночная грыжа;
- приступы удушья.
Как лечить миозит
Терапия начинается с устранения основного заболевания или коррекции режима труда и отдыха пациента. Для обезболивания применяются анальгетики, нестероидные противовоспалительные средства и согревающие мази.
В зависимости от симптоматики назначаются антибиотики, антигельминтные или антибактериальные препараты. Нейтрализовать аутоиммунные расстройства помогают глюкокортикоиды и иммуносупрессоры. Подкожные гнойники вскрывают хирургическим путём, очищают и дренируют.
Если гнойных очагов не обнаружено, дополнительно проводятся занятия лечебной физкультурой, сеансы массажа и физиотерапевтические процедуры: фонофорез, электрофорез, УВЧ, амплипульс и иглоукалывание.
Больным рекомендуется пребывание в лежачем положении и употребление пищи, способствующей восстановлению мышечного тонуса: злаковых, морской рыбы, курицы, нежирных сортов красного мяса, листовых овощей, зелени, ягод, сухофруктов, зелёного чая и отвара шиповника.
До выздоровления желательно отказаться от спиртного, сигарет, острых и чрезмерно солёных блюд, шоколада, кондитерских изделий, копчёностей и маринадов.
Из народных рецептов широко используются:
- ароматерапия с применением ромашкового, кедрового, лавандового, лимонного и коричного эфирных масел;
- компрессы из соли, смешанной со свиным, нутриевым или барсучьим жиром;
- растирание яблочным уксусом или смесью бодяги и сливочного масла;
- прикладывание к поражённой области листа лопуха или капусты;
- настойки ромашки и зверобоя;
- нанесение йодовой сеточки;
- уксусно-медовый напиток;
- отвар ивовой коры;
- настой хвоща.
Миозитом называют воспаление мышц. Это состояние может быть вызвано разными причинами: инфекционным процессом, травмами, аутоиммунными процессами, побочными эффектами лекарств. Наиболее распространенные проявления заболевания – боли, припухлость и ослабление пораженных мышц. Лечение зависит от причины.
Отдельные разновидности миозитов
Существуют две специфические разновидности миозита, которые вызываются особыми причинами – дерматомиозит и полимиозит.
Дерматомиозит – идиопатическое (чаще всего возникает самопроизвольно, причина не известна) воспалительное заболевание, которое характеризуется поражением кожи и мышц. Также в более редких случаях патологический процесс может поражать суставы, легкие, пищевод. Болеют дети и взрослые.
Полимиозит – довольно редкое воспалительное заболевание, при котором страдают мышцы пояса верхних и нижних конечностей, шеи. Симптомы нарастают постепенно, больному становится сложно подниматься по лестнице, вставать из положения сидя, поднимать руками предметы, особенно выше головы. Чаще всего болеют люди в возрасте 30-50 лет.
Каждый пациент требует индивидуального подхода. Для того чтобы получить наиболее эффективное лечение, необходимо обратиться к врачу-неврологу.
Лечение миозита мышц
Лечение заболевания зависит от его причин.
Для борьбы с воспалительным процессом в мышцах применяют нестероидные противовоспалительные средства (НПВС), обычно в виде мазей. Чаще всего используют препараты диклофенак и кетопрофен. При необходимости врач назначает более мощные препараты, подавляющие иммунную систему: глюкокортикостероиды (препараты гормонов коры надпочечников), метотрексат.
Для борьбы с мышечными болями используют обезболивающие препараты.
Инфекционные миозиты чаще всего бывают вызваны вирусами. В этом случае специального лечения, как правило, не требуется. Значительно реже встречаются бактериальные инфекции, в этом случае врач назначает антибактериальные препараты.
Помимо лекарственных препаратов, невролог может назначить вам физиотерапию, специальные физические упражнения, тепловые процедуры.
Если воспаление в мышцах возникло в качестве побочного эффекта при приеме некоторых лекарственных препаратов, их отменяют. Обычно спустя некоторое время симптомы заболевания стихают.
Можно ли вылечить миозит?
Это зависит от причины заболевания. В большинстве случаев прогноз благоприятный. Для отдельных форм заболевания, таких как полимиозит, не существует эффективного лечения. Однако, правильно назначенная медикаментозная терапия и физиотерапия могут улучшить работу мышц.
В редких случаях миозит приводит к рабдомиолизу – разрушению мышечной ткани. Продукты распада поступают в кровь, в результате возникает острая почечная недостаточность. В этом случае необходима госпитализация в стационар и инфузионная терапия.
Врачи клиники неврологии нашего медицинского центра имеют богатый опыт лечения миозитов разного происхождения. Вы можете записаться на консультацию к специалисту по телефону +7 (495) 230-00-01.
Основной признак миозита – мышечная слабость. Она бывает выражена в разной степени, иногда сильно заметна и мешает выполнять повседневные дела, а иногда её можно обнаружить только при помощи специальных тестов. Также пациента могут беспокоить боли в мышцах, но они возникают не всегда.
Симптомы миозита при разных формах заболевания
При дерматомиозите, полимиозите и других системных воспалительных заболеваниях симптомы нарастают, как правило, в течение длительного времени, нескольких недель или месяцев. Поражение охватывает большие группы мышц, например, плечевого, тазового пояса, шеи, спины, бедер. Обычно поражаются мышцы с обеих сторон тела.
- Мышечная слабость. Из-за нее нарушается походка. Человек часто падает, испытывает сложности, когда нужно встать из положения сидя.
- Повышенная утомляемость, чувство усталости.
- Высыпания на коже.
- Утолщение, огрубение кожи на руках.
- Затрудненное дыхание.
- Затрудненное глотание.
При вирусных миозитах симптомы, сопутствующие слабости и болям в мышцах, отличаются. Повышается температура тела, возникает общее недомогание, кашель, насморк, либо рвота, диарея. Признаки воспаления в мышцах могут возникнуть спустя несколько дней или даже недель после того, как пройдет вирусная инфекция.
Некоторых, но далеко не всех, людей, страдающих миозитом, беспокоят болевые ощущения. Зачастую мышечные боли бывают вызваны острой травмой или являются одним из симптомов вирусных заболеваний. В этом случае их называют миалгиями, к истинному миозиту они не имеют отношения.
Если вас стала беспокоить слабость, боль в мышцах, и они долго не проходят, обратитесь к врачу. Наши высококвалифицированные неврологи готовы вас проконсультировать.
Как лечение миозита зависит от симптомов болезни?
Тактика лечения во многом определяется симптоматикой и причинами заболевания. При системных воспалительных заболеваниях симптомы миозита зачастую постоянно прогрессируют, иногда купируются с большим трудом. Поэтому лечение миозита длительное. Применяют сильные препараты, подавляющие активность иммунной системы. Для улучшения функций пораженных мышц врач назначает физиотерапию.
При вирусных инфекциях специального лечения не требуется, меры направлены на борьбу с проявлениями заболевания. Но если выясняется, что воспаление вызвано бактериями (что бывает редко), врач назначает антибиотики.
Если воспалительный процесс возникает в результате рабдомиолиза (распада мышц), к симптомам миозита могут присоединиться признаки острой почечной недостаточности. Это опасное состояние, которое требует госпитализации в стационар.
В одних случаях воспалительный процесс в мышцах носит временный характер и быстро проходит, а в других заболевание протекает в хронической форме, симптомы прогрессируют со временем, состояние больного ухудшается. Для того чтобы не допустить тяжелых осложнений, лучше вовремя обратиться к врачу. Чтобы записаться к врачу в нашей неврологической клинике в удобное для вас время, свяжитесь с нами по телефону: +7 (495) 230-00-01.
Оставьте свой номер телефона
Заболевание миозит может быть вызвано любыми причинами, которые приводят к воспалительному процессу в мышцах. Их условно делят на следующие группы: системные воспалительные процессы в организме (нередко они носят аутоиммунный характер), инфекции, травмы, побочные эффекты лекарств, рабдомиолиз (разрушение мышечной ткани).
Основные группы причин миозита
Системные воспалительные процессы в организме.
В основе многих этих болезней лежит аутоиммунный процесс. Иммунитет начинает атаковать ткани собственного тела, как будто они являются чужеродными. Развивается воспаление.
Заболевания, которые способны приводить к развитию миозита:
- Дерматомиозит. Тяжелая прогрессирующая патология, которая, как правило, возникает сама по себе, её причины обнаружить не удается. Могут поражаться разные органы, чаще всего – кожа и мышцы.
- Полимиозит – системное заболевание, при котором, как правило, симптомы усиливаются постепенно, страдают преимущественно мышцы плечевого и тазового пояса, шеи. Эффективного лечения не существует.
- Миозит с включениями – заболевание, которое относится к группе воспалительных миопатий. Характеризуется мышечной слабостью. Эффективного лечения не существует, препараты, подавляющие иммунитет, не приводят к улучшению состояния.
- Системная красная волчанка – аутоиммунное поражение соединительной ткани. Может сопровождаться воспалением в мышечной ткани.
- Склеродермия – аутоиммунная патология, при которой происходит повреждение соединительной ткани. При этом поражается кожа, опорно-двигательный аппарат, сосуды, сердце, почки, органы пищеварения, легкие.
- Ревматоидный артрит – системное заболевание соединительной ткани, при котором главным образом страдают мелкие суставы, но может развиваться и воспаление в мышцах.
Перечисленные причины являются наиболее серьезными. Они требуют длительного лечения.
Чаще всего миозит вызывают вирусные инфекции (например, грипп, ОРЗ, ВИЧ). Болезнетворные бактерии и грибки являются причиной значительно реже. Возбудитель может непосредственно проникать в мышцы или выделять токсины, которые приводят к развитию воспалительного процесса.
После интенсивных физических упражнений могут беспокоить мышечные боли, отечность, слабость. Эти симптомы связаны с развитием воспаления в результате травмы от чрезмерных нагрузок и обычно проходят самостоятельно в течение нескольких часов или дней. Специального лечения не требуется, достаточно отдыха.
Прием многих лекарственных препаратов может приводить к временному повреждению мышц. Симптомы могут возникать сразу после приема препарата или после того, как человек принимает его в течение достаточно длительного времени. Иногда к патологии приводит взаимодействие между разными лекарствами. Препараты, способные вызывать миозит:
- колхицин;
- статины;
- альфа-интерферон;
- гидроксихлорохин;
- алкоголь;
- кокаин.
Как правило, симптомы носят временный характер и проходят после того, как прекращен прием вызвавшего их препарата.
Состояние, которое характеризуется разрушением мышечной ткани, может быть вызвано разными причинами. Оно представляет опасность, так как продукты распада мышц поступают в кровоток и могут вызывать острую почечную недостаточность.
Острый и хронический миозит
Интенсивность воспаления в мышцах и симптомы могут нарастать с разной скоростью, в зависимости от этого выделяют две формы заболевания:
- Острый миозит. Проявления нарастают в течение короткого времени. Такая картина наиболее характерна для травм, острых инфекционных заболеваний.
- Хронический миозит. Проявления нарастают медленно, в течение недель, месяцев. Так часто происходит, если патологические изменения в мышцах связаны с системными воспалительными заболеваниями.
Только четкое понимание причины миозита позволяет назначить наиболее эффективное лечение. Посетите врача и пройдите обследование. Записаться на прием к доктору в нашем центре неврологии "Медицина 24/7" можно по телефону: +7 (495) 230-00-01
Некоторые разновидности миозита довольно быстро проходят самостоятельно и даже не требуют специального лечения. Другие бывают вызваны серьезными причинами, прогрессируют со временем, с их симптомами не всегда удается справиться, даже применяя сильные медикаментозные препараты.
Кроме того, под клиникой миозита могут скрываться другие заболевания, иногда более серьезные. Поэтому для врача важно разобраться, чем обусловлены жалобы пациента, который пришел к нему на прием. Это помогает назначить наиболее эффективное лечение миозита.
Беседа и осмотр в кабинете врача
Во время беседы врач может задать вам следующие вопросы:
- Что вас беспокоит? Есть ли у вас другие жалобы, помимо болей в мышцах и нарушения движений?
- Когда появились первые симптомы?
- Была ли незадолго до этого у вас травма? Инфекционное заболевание?
- Чем вы болели в течение жизни? Есть ли у вас хронические заболевания?
Это поможет доктору получить необходимую информацию. Постарайтесь отвечать максимально подробно.
Затем врач проводит осмотр. Он осматривает область мышц, в которых пациента беспокоят боли, ощупывает их, определяет болезненность. Также может быть проведен неврологический осмотр, во время которого проверяют тонус и движения мышц, чувствительность кожи, рефлексы, чувство равновесия, координацию движений.
Диагностика миозита на основе инструментальных исследований и лабораторных анализов
Врач может установить правильный диагноз на основе осмотра и оценки клиники миозита. Но для того чтобы лучше разобраться в его причинах и оценить степень поражения мышц, зачастую необходимо дополнительное обследование, которое может включать следующие методы:
- Анализы крови. О наличии воспаления в мышечной ткани будет свидетельствовать повышение уровня некоторых ферментов, таких как креатинкиназа. Другие анализы помогают обнаружить аномальные антитела, что свидетельствует об аутоиммунном состоянии.
- Магнитно-резонансная томография. При помощи МРТ можно создать трехмерное изображение или послойные срезы мышц. Это помогает оценить патологические изменения, вызванные воспалительным процессом.
- Электромиография. В мышцы погружают специальные игольчатые электроды и проверяют, как они реагируют на электрические импульсы, которые поступают от нервов.
- Биопсия мышцы. Это наиболее точный метод диагностики, который бывает необходим в некоторых случаях. Врач делает надрез, получает небольшой фрагмент мышечной ткани и отправляет на анализ в лабораторию. Обычно это помогает установить окончательный диагноз.
Иногда правильный диагноз удается установить сразу, а в других случаях процесс диагностики миозита долгий и сложный.
Читайте также:






