Может быть кашель при инфекционном мононуклеозе
[Последствия мононуклеоза] и осложнения после него встречаются редко. Однако они все же существуют и являются далеко небезобидными.
Инфекционный мононуклеоз представляет собой острое вирусное респираторное заболевание, которое провоцируется вирусом Эпштейна-Барр (ВЭБ).

Данный вирус, попадая через зев в организм человека, поражает эпителии слизистой ротовой полости, затем с кровотоком разносится по всему организму, оседая и размножаясь во всех органах, состоящих из лимфоидной (иммунной ткани): в небных и носоглоточных миндалинах, в лимфоузлах, в селезенке и печени.
В итоге, все названные органы начинают воспаляться и увеличиваться. Следствием этого в разгар инфекционного мононуклеоза развивается ангина, появляются аденоиды, поднимается температура, проявляется сыпь на теле.
Увеличенные лимфоузлы, помимо болезненности и дискомфорта, могут вызвать и другие проявления, например, кашель.
Внутригрудные лимфоузлы начинают сдавливать главный бронх, от чего раздражаются чувствительные зоны, и появляется сухой кашель.
В ночное время при лежащем положении человека кашель намного усиливается, поскольку давление лимфоузлов возрастает. При инфекционном мононуклеозе кашель лечится противокашлевыми и отхаркивающими препаратами.
При назначении правильного лечения и выполнении абсолютно всех рекомендаций квалифицированного врача инфекционный мононуклеоз излечивается, не оставляя после себя никаких последствий и осложнений.
Но поскольку они все-таки случаются, следует знать , что может произойти. Ниже приведены некоторые из последствий.
Ранние последствия недуга
При инфекционном мононуклеозе сильно подавляется иммунитет, т. к. от [вируса Эпштейна-Барр] наиболее страдает лимфоидная ткань, отвечающая за иммунную систему организма.
Поэтому практически все последствия и осложнения появляются благодаря ослабленному иммунитету человека.
По срокам появления последствий инфекционного мононуклеоза их можно разделить на ранние и более поздние.
Ранние осложнения появляются либо в период самого заболевания, либо практически сразу после него. Поздние, соответственно, возникают несколько позже. Осложнения раннего характера включают в себя следующее.
Редкое, но крайне опасное последствие инфекционного мононуклеоза, которое может привести к летальному исходу пациента.
При сильном увеличении носоглоточных миндалин дыхание через нос становится затрудненным или вообще невозможным.
Если же и небные миндалины вырастут таким образом, что закроется глоточный просвет, то наступит элементарное удушье.
Он также случается нечасто (1 случай из 1000).
Иногда размеры селезенки вырастают до таких объемов, что ее наружные ткани не выдерживают и дают разрыв при малейшем давлении на орган (например, при пальпации).
В данной ситуации также требуется срочная помощь хирурга. Для предупреждения подобного осложнения больного инфекционным мононуклеозом следует оградить от всяческих физических нагрузок, и пациенту рекомендуется носить защитный плотный пояс.
По статистике, каждый десятый пациент, перенесший инфекционный мононуклеоз, подвержен появлению бактериальной ангины.

Как известно, лечение этого недуга связано с обязательным приемом антибиотиков. Антибиотики, в свою очередь, еще больше снижают иммунитет человека. Такая цепочка событий приводит к другим осложнениям.
Итогом этого может стать развитие паратонзиллярного абсцесса и лимфаденита (уже не как признака инфекционного мононуклеоза, а как самостоятельного заболевания, требующего своего лечения).
[Паратонзиллярный абсцесс] чаще всего требует хирургического вмешательства для вскрытия и промывания гнойного очага или удаления небных миндалин.
На фоне ослабленного иммунитета могут развиться также такие осложнения, как отит, бактериальная пневмония и т. д.
Поздние проблемы заболевания
Поздние осложнения и последствия проявляются не сразу после заболевания, и сроки их возникновения четко не обозначены.
Через 2 недели после инфекционного мононуклеоза возможно появление такого осложнения, как миокардит – воспаление сердечной мышцы.

Заболевание возникает чаще всего из-за иммунных нарушений, которые приводят к поражению миокарда. Еще одно последствие инфекционного мононуклеоза – это возникновение перикардита – воспаление сердечной сумки.
Вирус Эпштейна-Барр попадает на серозную оболочку и вызывает воспаление. Обычно вирус здесь не размножается, но оставляет токсины, что влечет за собой воспалительные процессы.
После инфекционного мононуклеоза могут возникнуть серьезные осложнения в виде острого интерстициального нефрита, гломерулонефрита, которые порой приводят пациента к инвалидности.
Интерстициальный нефрит – это воспаление промежуточной ткани почек с последующим распространением данного воспаления на все структуры почечной ткани.
Гломерулонефрит – иммуновоспалительное заболевание с поражением почечных клубочков.
Инфекционный мононуклеоз может повлечь за собой [аутоиммунную гемолитическую анемию], когда происходит повышенное разрушение красных кровяных телец.
Последствием может стать тромбоцитопения – [уменьшение тромбоцитов] (клеток крови, которые обеспечивают ее свертываемость) в периферической крови, а также гранулоцитопения – снижение количества гранулоцитов (зернистых лейкоцитов).

Одним из осложнений инфекционного мононуклеоза может стать [гепатит – воспаление тканей печени]. Гепатит сопровождается пожелтением кожных покровов и белков глаз.
Также для него характерны тянущие боли в правом боку в зоне печени. В качестве осложнения может выступать и печеночная недостаточность – состояние печени, когда нарушена ее одна или несколько функций, что может привести к расстройствам обмена веществ и интоксикации организма.
Здесь могут наблюдаться элементарные головные боли. Возможно развитие мозжечковой атоксии, когда нарушается координация движения и моторики.
Бывает развитие менингита, при котором происходит воспаление спинного мозга и оболочек головного мозга. Есть случаи проявления энцефалита – воспаление головного мозга.
Поражение лицевого нерва и, как следствие, паралич мимической мускулатуры. Синдром Гийена-Барре, когда иммунная система человека меняет полярность и разрушает собственные клетки, что приводит к параличу.
Изучив далеко не весь представленный перечень последствий и осложнений, становится понятно, чем опасен мононуклеоз.
Хотя и не часто, но он таит в себе угрозу возникновения сложных заболеваний в разных органах человека.
Желаем вам, чтобы ваши знания об инфекционном мононуклеозе и его последствиях оставались в рамках теории.
При инфекционном заболевании необходимо установить возбудителя. В статье пойдет речь о мононуклеозе, развитие которого происходит из-за опасного вируса Эпштейна-Барр (4 тип герпеса). Он распространяется через ротоглотку на печень, селезенку, лимфатические узлы и нарушает их работу.
Инфекционный мононуклеоз
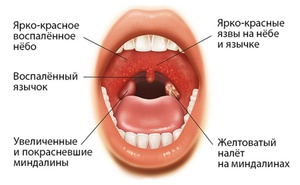
Или болезнь Филатова считается неизлечимой. Вирус проникает в системный кровоток и навсегда остается паразитом. Заболевание в стадии ремиссии не мешает жизни, но любое ослабление иммунитета вызывает обострение мононуклеоза. Очаги патологии расположены в гортани, верхних дыхательных путях, близлежащих лимфоузлах. Пациент может испытывать осложнения болезни - лимфаденит. Мононуклеоз вирусного типа идентичен действию СПИДа, так как возбудитель действует на лимфоциты, заставляя их деформироваться.
Хронический мононуклеоз
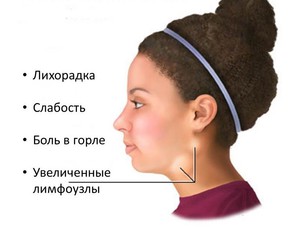
В инкубационный период вирус себя никак не проявляет, не доставляет дискомфорта, не ухудшает общего состояния. И если при остром течении болезни у пациента возникает такие симптомы, как повышение температуры тела, боль в горле и плохое общее самочувствие, то при хронической форме признаки заболевания отсутствуют. Хронический мононуклеоз часто возникает при ослабленном иммунитете, когда проводилось некачественное лечение или длительное течение острой его формы. Пациенту становится лучше в осенний и летний период, но во время авитаминозов появляется риск повторных приступов.
Мононуклеоз у взрослых
Значительно реже от мононуклеоза страдают взрослые, чаще этот диагноз ставится детям. Если же у взрослых он прогрессирует, то это рецидив хронической болезни, заражение которой было в детстве. У взрослых после 35 лет крайне редко возникает ангина, при этом симптомы идентичны признакам мононуклеоза у детей.

Симптомы заболевания могут стать очевидными наряду с беременностью, ослабляющей иммунитет. Это состояние весьма опасно, поскольку при заражении плода возможен выкидыш, мутации на внутриутробном уровне.
Если врач подтвердил диагноз, то наверняка предложит женщине механический аборт. В случае, когда недуг протекает в легкой форме, проводится интенсивная терапия с назначением антигистаминов, антисептиков местного действия. Чтобы предотвратить повторный рецидив при беременности, пациенткам необходимо очень внимательно отнестись к планированию беременности. Следует пройти полный перечень медицинских анализов и обследований. О зачатии не следует думать, пока не пройдет половина года после болезни. Иначе придется ждать фатальных для плода последствий. Скрытая угроза для женщин, ожидающих ребенка, заключается в возникновении следующих патологий:
Лимфаденопатии.- Гипотрофии плода.
- Рецидивирующего хрониосепсиса.
- Гепатопатии.
- Субфебрилитета.
- Поражения нервной системы и органов зрения.
- Гепатоспленомегалии.
Мононуклеоз у ребенка
- При кашле или чихании.
- Через слюну при поцелуе.
- При переливании зараженной крови.
- От перенесшей болезнь беременной женщины к плоду.

Так как современная медицина еще не разработала профилактические меры, ребенку следует внушить, что общаться с детьми, имеющими симптомы какого-либо заболевания, не стоит. Мононуклеоз сопровождается интоксикацией организма, прогрессирует быстро, поэтому ребенка часто приходится госпитализировать в срочном порядке.
Мононуклеоз - симптомы
Проявления болезни зависят от формы заболевания.
Острое течение вирусной инфекции характеризуется яркими симптомами интоксикации организма. После присоединяются признаки присутствия недуга со стороны горла, печени, селезенки.
- Сначала появляется лихорадка. Она заявляет о себе с первых дней инфицирования. Температура тела поднимается до 38-40 градусов и может не опускаться вплоть до 2 недель.
Симптомами интоксикации являются слабость, быстрая утомляемость, потеря аппетита, озноб, головокружение и головная боль.- В горле наблюдаются различные изменения. Может возникнуть фарингит, когда воспаляется глотка, а также другие заболевания вплоть до ангины. Эти симптомы наряду с лихорадкой могут возникнуть вначале инфицирования. Проявления фарингита и ангины - болевые ощущения при глотании, покраснение слизистой небных дужек, миндалин, задней стенки глотки.
- Лимфаденопатия проявляется увеличением лимфоузлов. Обычно становятся видны заднешейные лимфатические узлы, которые становятся величиной с горошину, грецкий орех, даже куриное яйцо. Как правило, они не сливаются с окружающими тканями и не вызывают болезненность.
- Печень и селезенка увеличиваются в размерах. Увеличение селезенки выражено сильнее, чем печени, проявляется тошнотой и болевыми ощущениями в боку.
При инфекционном мононуклеозе появляется сыпь:
- На 3-5 день после заражения возникают неспецифические симптомы заболевания. Появляются пятна и папулы.
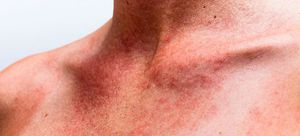
Сыпь не локализуется в определенном месте, а появляется сразу на всем туловище. Скопления ее видны на лице, иногда распространяются на тело и конечности. В единичных случаях сыпь поражает мягкое небо.- Эти симптомы заболевания не сопровождаются зудом и проходят без лечения самостоятельно, не оставляя после себя рубцов и шрамов.
- Элементы исчезают постепенно, обычно на это нужно несколько дней.
Следует знать, что существует отдельный вид высыпания. Такой является ампициллиновая сыпь, которая возникает у ребенка на коже, когда его лечат амоксициллином или ампициллином. Эти антибиотики применяют при ангинах, которые могут спровоцировать появления инфекционного мононуклеоза.
Важно! Механизм образования сыпи на антибиотик пенициллинового ряда до сих пор не изучен. Врачи заметили, что таковая появляется только в сочетании инфекционного мононуклеоза с приемом антибиотика. Такой вид сыпи сопровождается зудом и при расчесывании оставляет рубцы. Высыпания исчезают сразу после отмены провоцирующих их препаратов.
Заболевание в хроническом течении характеризуется следующими симптомами:

Длительное сохранение температуры до 38 градусов- Быстрая утомляемость, слабость, вялость, головная боль.
- Небольшое увеличение лимфатических узлов различных групп.
- На слизистых оболочках видны герпетические высыпания.
Заболевание у маленького ребенка может протекать без симптомов. Мононуклеоз у ребенка до года может иметь следующие признаки:
- Насморк, чихание, кашель, слезотечение.
- Небольшое увеличение внутренних органов: печени, селезенки.
- Воспалительный процесс распространяется на заднешейные лимфатические узлы, лимфоидную ткань. Воспаление последней больше видно на носоглоточной миндалине.
- На теле, но чаще на лице и грудной клетке группируются неспецифические высыпания.
После перенесенной болезни ребенок выделяет в окружающее пространство вирус еще 18 месяцев. Поэтому он может заразить окружающих людей. Обычно это случается в детских садах и других детских коллективах с теми детьми, кто еще не получил вирус.
Диагностика
Методы, применяемые для установки диагноза инфекционный мононуклеоз:

Исследование крови клиническое. Мононуклеоз характеризуется увеличением количества лимфоцитов, повышенныи содержанием лейкоцитов, появлением атипичных мононуклеаров более 10%. Когда ребенок переболел, у него в крови могут обнаружиться единичные мононуклеары (количество менее 10%). Если этот показатель больше 10%, то можно засвидетельствовать рецидив инфекции или переход ее в хроническое течение.- Исследование крови биохимическое. При поражении печени и начавшем развитие гепатите в крови обнаружится повышенное количество печеночных фракций и билирубина.
Анализ крови серологический. В крови ребенка определяются антитела к вирусу. В начале и на пике болезни обнаружатся антитела класса IgM, спустя 2 недели - IgG. Эти классы свидетельствуют о фазе заболевания. Если симптомы болезни у ребенка говорят о ее разгаре, а в крови обнаружились антитела класса IgG, то необходимо проводить более глубокую диагностику. Поскольку это может исключить инфекционный мононуклеоз.- Метод ПЦР. Для исследования понадобится материал зараженного ребенка. Подойдет слюна, кровь, секрет из носа или глотки.
- УЗИ органов. Исследуются на степень увеличения печень, селезенка, лимфоузлы.
Лечение мононуклеоза

Когда у пациента при пальпации обнаруживаются воспаленные лимфоузлы и видно разрастание железистой ткани в зоне шеи, то это является свидетельством того, что он заболел. Такая клиническая картина требует комплексного подхода, который заключается в назначении антибиотиков для борьбы с инфекцией и общеукрепляющих препаратов. Последние нужны для повышения защитных свойств организма.
В детском возрасте инфекция протекает бурно и является очень заразной, поэтому требует строгого карантина. Ребенку необходимо обеспечить постельный режим, правильное питание и питье, прием медикаментов. Лечение должно проводиться педиатром, следует исключить самолечение. Врач будет стремиться, в первую очередь, к избавлению миндалин от гноя, в этом помогут антибиотики. С помощью местных антисептиков доктор парализует патогенную флору, укрепит иммунитет ребенка витаминными комплексами.
Уход за ребенком должен осуществляться таким образом:
- Ребенок нуждается в помещении, которое хорошо проветривается.
- Влажная уборка должна проводиться ежедневно.
- Ребенку нужно выделить отдельное полотенце и посуду.
- Ребенку необходимо соблюдать строгий постельный режим первые 7 дней.
- Важно устроить дробное питье каждые полчаса. Полезное действие окажут овощные, фруктовые соки, морсы, компоты, вода с лимоном.
Прогулку на свежем воздухе следует предпринять после стихания симптомов. Ребенка следует ограждать от солнца.
Диета при инфекции

Больной мононуклеозом должен стремиться разгрузить увеличенную печень и селезенку. Поэтому питание исключает употребление соленых, острых, жирных, жареных копченых блюд. Витамины следует употреблять только в натуральном виде, для этого необходимо включить в рацион сырые овощи и фрукты. Питьевой режим должен состоять из большого количества жидкости, преимущество нужно отдавать лечебным настоям и отварам с мочегонным действием.
Инфекционным мононуклеозом болеют редко. Но когда он возникает у ребенка, то протекает в тяжелой форме и может обернуться осложнениями и последствиями. Заражение предотвратить невозможно, но можно снизить риск развития инфекции. Для этого следует укреплять иммунитет ребенка, чтобы столкновение с вирусом произошло в более мягкой форме.
Ответы на вопросы про инфекционный мононуклеоз

1. Все дети болеют мононуклеозом?
Не все.
Болезнь после заражения может протекать вовсе бессимптомно или только с одним симптомом из триады.
Отчего это зависит наука не объясняет, равно как не существует никаких мер профилактики.
2. Как можно НЕ заразиться?
Никак!
Если в близком окружении ребёнка есть носитель ВЭБ, то заразит обязательно.
Вирус передаётся со слюной через посуду, соски и прочие общие предметы.
3. Какие основные проявления?
1. воспаление горла
-фарингит или фаринготонзиллит
-часто с налетами на миндалинах, что путает с ангиной и подвергается лечению антибиотиком
2. увеличение миндалин и лимфоузлов
-характерным является острое увеличение аденоидов, что приводит к заложенности носа без соплей, гнусавости и храпу
-шейные лимфоузлы становятся видимыми
-миндалины в горле могут распухать так, что соприкасаются друг с другом
3. лихорадка
--характерных особенностей нет
--не нарушает поведение и самочувствие в нормальных условиях
--сильно мешает, если жарко, душно и мало питья
--может быть дольше обычных трех суток (до семи дней)
Возможные признаки
-увеличение печени
-увеличение селезенки
-сыпь на коже
--5-10% случаев и 80-90% при лечении антибиотиком
-слабость
-утомлямость
-усталость (может длиться до 6 месяцев)
4. Чем помочь при повышенной температуре?
Да всем тем же:
-питье каждый час
-кондиционер
-прохладный воздух
-обтирания мокрым
-"Нурофен для детей" в дозе на вес ребенка не чаще 1 раза в 8 часов
-препарат парацетамола на вес ребенка не чаще 1 раза в 6 часов
5. Чем помочь при боли в горле?
-холодная еда
-холодные напитки
-мороженое
-холодный арбуз (оно же и питье)
-"Нурофен для детей" в озвученном выше режиме
-спреи, таблетки и пастилки по назначению врача
6. Нужны ли анализы?
В случае типичной картины нет.
При сомнении в тонзиллите - мазок на стрептококк.
При сомнении в диагнозе - мазок на ВЭБ с миндалин горла и кровь на ВЭБ в первые дни болезни, но это не исключает носительство.
На второй неделе болезни показателен общий анализ крови - появляются атипичные мононуклеары более 10%
Так же на второй неделе появляются антитела класса М (Ig M) к капсидному антигену ВЭБ
7. Нужны ли противовирусные?
Нет.
И нет.
Тоже нет.
И вот эти тоже не нужны.
Фуфлофероны и фуфлозины не влияют ни на течение болезни, ни на прогноз.
8. Сколько придется болеть?
Не менее 7-10 дней.
Увеличение селезенки может сохраняться до 3 недель.
Заложенность носа и увеличенные лимфоузлы могут сохраняться более длительно.
9. Чем грозит болезнь?
Если появились симптомы, кроме перечисленных трех ведущих-обращение к врачу в течение 12 часов должно быть.
Если три ведущих симптома сохраняются без улучшения на 4 день болезни-к врачу в течение 24 часов.
Утомлямость и слабость могут сохраняться до 6 месяцев.
Столько сохраняется подверженность более частым ОРЗ, чем до болезни.
10. Можно ли вести обычный образ жизни?
Да, после улучшения состояния и если самочувствие и поведение ребенка не нарушается.
И гулять.
И купаться.
И загорать. Да-да, можно)
И общаться со всеми, кому не страшно (нужно учитывать риск заражения других детей), ибо ребёнок заразен не менее недели от первых симптомов.
И это тоже можно)
При значительном увеличении селезенки рекомендуют исключить спорт (не физкультуру) на три недели.


ВНИМАНИЕ!
ВАЖНАЯ ИНФОРМАЦИЯ О ПРАВИЛАХ ОКАЗАНИЯ УСЛУГ ДЕТЯМ



Наш адрес: 194044, г. Санкт-Петербург, Б. Сампсониевский пр., д. 45.
Телефоны: +7 (812) 380-02-38
Единый телефон колл-центра: +7 (812) 380-02-38
Будьте в курсе самых актуальных новостей, наших новых услуг и акций.
Встреча с возбудителем
Конец июля. Всей семьёй мы были на даче. По соседству отдыхали мама с дочкой 4-х лет. После общения с девочкой, у которой на тот момент наблюдался сухой кашель, на следующий день заболел наш ребёнок. Утром температура больше 38 о С, раздирающий горло кашель и сильная заложенность носа. Без промедления мы вернулись в город. Обратившись в поликлинику, получили стандартное назначение.
Главное лекарство из того, что нам назначил врач — свечи виферон в малой дозировке. В основном, конечно, были прописаны симптоматические средства (лазолван сироп от кашля, тантум верде спрей в горло, називин капли в нос, ромашка внутрь в виде настоя).
Мы продолжали делать всё так, как говорили врачи. Единственное, что мы добавили, это противоаллергические капли Зодак для внутреннего применения (кстати, впоследствии оказалось, что многим детям они не помогают, и нам в том числе).
Анализы
Время шло
Но буквально через день после похода в поликлинику у ребёнка с утра снова температура 38,9 о С. Мы вызвали скорую помощь. Нам предложили ехать в инфекционную клиническую больницу, предупреждая нас при этом, что в этой больнице с высокой вероятностью возможно наложение одной инфекции на другую.
Муж был за госпитализацию, я против. Дальше мы действовали по моей схеме: сбиваем температуру, едем в поликлинику, показываем горло педиатру и ЛОРу, советуемся с ними по поводу стационарного лечения. Что мы и сделали. ЛОР ничего у нас не нашла, кроме красного горла, а педиатр направила в больницу, ехать в которую мы были готовы сразу после поликлиники.
Мы думали, что теряем дочь
В общем, на своём автомобиле мы так и не доехали до больницы из-за невероятной паники, которая охватила нас уже при подъезде к ней. Местность нам незнакомая, а то, что при температуре 39,3 о С это состояние для ребёнка вполне естественно, мы не подумали, да и, честно говоря, думать тогда было в принципе сложно.
Нашёлся молодой мужчина (дай Бог ему здоровья), который довёз нас до больницы на своей машине. Так, после двух недель бессмысленного лечения, мы оказались в стационаре.
Если бы всё было иначе…
Очень жаль, что врачи, которые приходили на дом постоянно менялись и, зачастую это были исключительно молодые специалисты. Не удивительно, что конкретного диагноза так и не было поставлено.
Очень много времени из-за этого было упущено, и здоровье ребёнка потеряно. Помимо этого, не были назначены более глубокие анализы. С их помощью можно было бы точно определить: вирусная это инфекция или бактериальная. Тогда, возможно, не пришлось бы давать дочери антибиотики, которые в той или иной степени подрывают иммунитет. Хотя, вполне вероятно, что на даче у нашего ребёнка дала о себе знать именно бактериальная инфекция.
А вот вирус мог проникнуть в организм уже позже (например, в поликлинике) и на фоне ослабленного иммунитета вызвать развитие мононуклеоза. Но это лишь один из множества возможных вариантов развития событий.
Выяснить наверняка, откуда взялся вирус не представляется возможными и сейчас. Рассуждать на эту тему можно много, но, к сожалению, практически бессмысленно.
Могу добавить только, что после переписки с мамой той больной девочки, с которой мы контактировали на даче, стало понятно, что болела она довольно долго, температура отсутствовала, но при этом был насморк, кашель, а также конъюнктивит. ОРЗ это было или ОРВИ или что-то ещё – непонятно. Кровь они сдавали по моей просьбе уже тогда, когда мы с дочкой лежали в больнице. Результат ничего сомнительного не показал, т.е. девочка абсолютно здорова. Более глубоких анализов сделано не было. Вполне возможно, что девочка переболела тем же мононуклеозом, только в стёртой форме. Но, как я уже сказала, гадать бесполезно, можно только предполагать.
Стационар
В конце концов, мы с дочкой всё же оказались в инфекционной больнице. При поступлении в стационар, ребёнку, первым делом, ввели литическую смесь (анальгин, папаверин и димедрол) внутримышечно. Применяется она для быстрого снижения высокой температуры.
Точный диагноз был установлен не сразу, а спустя неделю после госпитализации. Пока мы сдали все анализы, пока стали известны их результаты и т.п. При поступлении по итогам первого анализа крови было обнаружено атипичных мононуклеаров – 3% (это норма), моноцитов – 9% и СОЭ – 50мм/ч. По итогам второго анализа (спустя 3 дня) мононуклеаров – уже 8%, моноцитов – 13%, СОЭ – 30мм/ч. Остальные показатели, в том числе лейкоциты, по результатам обоих исследований оставались в норме.
Так как с самого начала, мы находились на поддерживающем лечении (анаферон, антигриппин, но-шпа совместно с супрастином в инъекциях), состояние, конечно, улучшилось. Температура сначала держалась на уровне не выше 38 о С, затем и вовсе нормализовалась.
Чуть позже снова возник конъюнктивит, который длился около 10 дней (вылечить его нам удалось только с помощью глазных капель офтальмоферон). Были увеличены подчелюстные и шейные лимфоузлы. Также было сделано УЗИ брюшной полости, по результатам которого выяснилось, что у ребёнка увеличена печень, наблюдаются диффузные изменения паренхимы печени (изменена вся её ткань), увеличены лимфоузлы в воротах печени.
Остался только вирус герпеса (ВГ) VI типа, ДНК которого была обнаружена с помощью иммуноферментного анализа (ИФА). ВГ VI типа мог спровоцировать розеолу или лихорадку без сыпи. Слава Богу, этого не произошло.
Таким образом, ВГ IV типа был причиной мононуклеоза, но на тот момент времени в крови его обнаружено не было. Нередко в анализах устанавливается также наличие цитомегаловирусной инфекции (ЦМВ, ВГ V типа), которая протекает идентично инфекционному мононуклеозу. Иного лекарства назначено не было, т.е. ВГ VI типа должен был быть подавлен изопринозином. Необходимо было завершить первый курс и через 10 дней, уже после выписки, начать второй 10-дневный курс в такой же дозировке. Но на этом наше пребывание в больнице не закончилось.
Но затем начался конъюнктивит. Протекал точно так же, как у дочки. Довольно быстро убрали проблему при помощи того же альбуцида. Но, позднее, находясь с ребёнком в больнице, снова и снова давало о себе знать именно горло, болело по 3-4 дня стабильно (волнообразно, я бы сказала). Что только я не использовала, чтобы погасить эту боль: тантум, мирамистин, биопарокс, граммидин нео. Дошло даже до свечей виферона во взрослой дозировке.
Действительно, после такого комплексного лечения боль исчезала, но проблема в том, что, как я уже упоминала, она появлялась вновь. Лечащий врач наблюдала и за моим состоянием, регулярно осматривала горло, но так как не было больше никаких признаков, характерных для мононуклеоза, делать все необходимые анализы посчитала нецелесообразным.
Также врач добавила, что у взрослых клинические проявления болезни намного ярче (например, обязательно должна быть лихорадка и т.д.). Кстати, конъюнктивит в больнице у меня ещё раз повторился. Видимо, вирус путешествовал, переходя с одной слизистой на другую. Врач затем сказала мне, что именно по этой причине можно даже не обнаружить вирус в крови при сдаче анализов на определённом этапе лечения.
Подходило время выписывать дочь, но симптомы интоксикации начались и у меня. Три дня держалась температура под 39 о С, сильно болело горло, воспалились глаза. Доктор назначила мне уколы цефтриаксона (антибиотик, т.к. по видимому была смешанная инфекция) и тот же изопринозин.
Возбудителей мононуклеоза в моём случае не было обнаружено, но все признаки указывали, что это именно он. Началось лечение такое же длительное и объёмное по количеству препаратов лечение, как у дочери…
Папу мононуклеоз не обошёл стороной
После 3-х недель изнурительного пребывания в больничных стенах, мы с дочкой наконец-то оказались дома. Но муж на тот момент находился на лечении в инфекционной клинической больнице.
Почти за неделю до того, как выписали нас, мужа пришлось госпитализировать в инфекционную больницу на скорой помощи в связи с лихорадкой. Недомогание, слабость, головную боль, заложенность носа и боль в горле муж почувствовал немного ранее и перенёс это состояние, посещая работу.
Папу выписали, а мы снова отправились в больницу
На следующий день после его выписки мы с ребёнком снова попали в больницу. Это спустя 2 недели после нашего возвращения в родные стены. Произошло это либо вследствие общего пребывания с другими детьми на детской площадке, либо из-за возможного переохлаждения ребёнка. Получается, что я снова как бы не уследила за дочерью.
Анализ крови показал полное отсутствие атипичных мононуклеаров, моноцитов – 9%, а также нормальные значения всех показателей, кроме СОЭ – 36мм/ч. На этот раз обошлось без антибиотиков. Основное лечение – противовирусное и иммуностимулирующее. Выписали нас спустя 6 дней после поступления.
Наконец-то все были дома
Как только вся семья оказалась в сборе и окончательно пришла в себя, каждый из нас встал на учёт к инфекционисту. Разумеется, ребёнок наблюдается в детской поликлинике, а мы с мужем у одного и того же врача во взрослой. В настоящее время все мы находимся на поддерживающем лечении, так как иммунитет ослаблен и нуждается в определённой стимуляции.
За это время возникали попытки вирусов (а в наших организмах их, как выяснилось, целый комплекс) напоминать о себе симптомами ОРЗ при малейших переохлаждениях. Всем нам были назначены длительные курсы иммуностимуляторов и противовирусных средств. Впереди долгий путь работы над иммунитетом всех членов нашей семьи….
Последствия мононуклеоза
На данный момент нас с мужем также очень беспокоит дыхание ребёнка, проблемы с которым начались ещё на начальной стадии болезни. Так как дочка очень сильно храпит во время сна, мы решили показать её по договорённости ЛОР-врачу. Основной диагноз по результатам осмотра: аденоидит II степени на фоне перенесённого инфекционного мононуклеоза, сопутствующий: аллергический ринит.
Полученные рекомендации: домашний режим, супрастин внутрь в течение 10 дней, аминокапроновая кислота в нос капельно на протяжении 5 – 7 дней, ингаляции с физиологическим раствором, УФО-тубус носа и зева №5, гипоаллергенная диета.
Надо сказать, что на второй день лечения супрастином и аминокапроновой кислотой ребёнок дышит намного легче и практически перестал храпеть во время сна. С каждым днём состояние всё лучше и лучше. Одновременно с этими лекарствами мы начали давать изопринозин. Инфекционист сказала нам, что на фоне приёма противовирусного аденоиды, так же как миндалины и лимфоузлы должны со временем уменьшиться в размерах. Это логично. Только вот происходит это всё очень медленно, постепенно.
Что касается, общения с другими детьми, пока оно у ребёнка отсутствует. Гостей в доме не бывает. Сами мы можем выбраться только к бабушке, иногда даже оставить дочь у неё на пару дней. Конечно, внешне жизнь наша почти ничем не отличается от той, которая была до болезни, разве что теперь больше времени уделяется теплу в доме, одежде ребёнка и, конечно, питанию. Пища должна быть низкоаллергенной и щадящей для печени.
Не навреди!
В заключение хотелось бы сказать вот о чём: не секрет, что в стране огромная нехватка кадров в сфере здравоохранения. Об этом действительно сейчас очень много разговоров. Опытные врачи уходят, на их место приходят новые специалисты, которым также нужно нарабатывать опыт. Это естественно.
Молодым специалистам, наверное, следует постоянно развиваться, опираться на знания и опыт своих старших коллег. Ещё очень важно, чтобы врачи не менялись так часто, как происходило у нас, так как желательно всё-таки придерживаться какого-то одного подхода к лечению. Из-за неверно поставленных диагнозов страдают взрослые и дети.
В нашем случае довольно серьёзно пострадал именно ребёнок. Из-за поведения некоторых медицинских работников, которые внесли определённый вклад в лечение нашей дочери, у нас с мужем остался неприятный отпечаток на сердце.
Родители особенно зависимы от мнения врачей, работающих в педиатрии, так как дело касается их детей. Они доверяют врачам и боятся отходить от любых назначений. Пациентов всегда много, но история болезни каждого заслуживает определённого внимания и индивидуального подхода, особенно, если эти пациенты – дети.
Читайте также:


