Может ли быть летальный исход от кишечной инфекции
Елена Шведкина о фармконсультировании посетителей с симптомами кишечных инфекций, сопровождающихся диареей и тошнотой
Острые кишечные инфекции (ОКИ) — это большая группа инфекционных заболеваний, вызываемых патогенными и условно-патогенными бактериями, вирусами и простейшими. Все ОКИ имеют сходные клинические общие и желудочно-кишечные проявления: диарея, тошнота, рвота и лихорадка, интоксикация, обезвоживание. Инфекции передаются человеком и/или животными. Механизм заражения — алиментарный (то есть через рот). Пути инфицирования — фекально-оральный (пищевой или водный), бытовой, а при некоторых вирусных инфекциях — воздушно-капельный. Большинство возбудителей острой кишечной инфекции высокоустойчивы во внешней среде.
По данным ВОЗ (апрель 2017), ОКИ занимают ведущее место в инфекционной патологии детского возраста, уступая только гриппу и острым респираторным инфекциям. Самые распространенные кишечные инфекции: дизентерия, сальмонеллез, пищевые токсикоинфекции, ротавирусные и энтеровирусные инфекции. Больше подвержены острым кишечным инфекциям дети от одного года до семи лет, однако взрослые тоже болеют достаточно часто.
Клинические проявления кишечной инфекции:
- Интоксикационный синдром — слабость, головная боль, ломота в теле, головокружение, тошнота
- Лихорадка — повышение температуры тела (от 37 до 38 градусов и выше), в некоторых случаях температуры может не быть
- Гастритический синдром — боль в желудке, тошнота, рвота
- Энтеритный синдром — частый жидкий стул
- Колитический синдром — боли внизу живота, болезненные позывы на дефекацию
Эти симптомы встречаются в разных сочетаниях и имеют различную степень выраженности.
Лечение острой кишечной инфекции:
1) Щадящая диета. Из рациона исключают молочные продукты, сырые овощи, ягоды, фрукты, жареное, жирное, соленое, острое, копченое.
2) Прием сорбентов. Они уменьшают длительность интоксикации благодаря способности фиксировать на своей поверхности не только токсические продукты, но и возбудителей инфекционной диареи (вирусы, бактерии).
3) Регидратация — восполнение потери жидкости и электролитов (перорально или парентерально).
4) Купирование рвоты при необходимости быстро прекратить потерю жидкости.
5) Антибактериальная терапия — назначается врачом-инфекционистом при подозрении на бактериальную инфекцию.
6) Препараты бифидо- и лактобактерий — в целях восстановления и профилактики нарушений микроэкологии кишечника.
Несмотря на то что чаще всего ОКИ протекают в легкой форме, при неадекватном лечении или позднем обращении к врачу они могут приводить к печальным последствиям.
Осложнения острых кишечных инфекций:
1) Дегидратация (обезвоживание) — патологическая потеря воды и солей неестественным путем (рвота, жидкий стул). Помимо снижения веса больного беспокоят сухость кожи и слизистых, жажда, снижение эластичности кожи, учащение пульса, снижение артериального давления.
2) Инфекционно-токсический шок — обусловлен высокой концентрацией токсинов бактерий в крови, возникает на фоне высокой температуры, чаще в начале болезни, и сопровождается серьезными нарушениями гемодинамики.
3) Пневмония. При повторяющейся рвоте высок риск заброса содержимого желудка в дыхательные пути.
4) Острая почечная недостаточность. Развивается на фоне выраженной интоксикации и дегидратации.
Функция фармацевта
При первых признаках ОКИ заболевший или его родственник спешит не к врачу, а направляется в аптеку за средствами, которые помогут быстро купировать симптомы. Что может посоветовать первостольник и когда лучше настоять на обращении к врачу? Начнем с того, какую именно информацию нужно уточнить у покупателя, чтобы не пропустить опасные состояния, угрожающие жизни.
Возраст
- Если признаки ОКИ появились у ребенка (особенно дети в возрасте до трех лет), пожилого человека (старше 65 лет) или человека, страдающего тяжелой сопутствующей патологией, стоит настоять на обращении к врачу в срочном порядке! Именно у этих групп пациентов любая ОКИ может привести к тяжелым осложнениям и летальному исходу.
Частота стула, наличие или отсутствие рвоты
- Если у взрослого наблюдается частый обильный жидкий стул (более 5 раз за день) и/или многократная рвота, то это грозит быстрой потерей жидкости и электролитов, восполнить которую перорально затруднительно. Необходимо обращение к врачу!
Наличие симптомов выраженной дегидратации
- Прогрессирующая слабость, головокружение, постоянная жажда, низкое артериальное давление — повод настоять на вызове скорой помощи!
Любые подозрения на хирургическую патологию
- Боль в животе любой локализации, высокая лихорадка, примеси крови в стуле — все эти симптомы могут скрывать за собой острые хирургические заболевания, такие как холецистит, аппендицит, кишечная непроходимость и другие.
Если никаких тревожных симптомов покупатель не назвал, то что можно рекомендовать из препаратов ОТС?
Готовые солевые препараты для регидратации
Оральные регидратационные соли (ОРС) или пероральные регидратационные соли (ПРС) помогают восстановить водный и кислотно-щелочной баланс в организме. ОРС представлены в аптеках в виде готовых растворов для питья или в виде порошков, предназначенных для приготовления растворов. Растворы ОРС могут всасываться в тонкой кишке даже при сильной диарее, восполняя таким образом запасы воды и электролитов.
В России зарегистрированы оральные регидратационные соли с действующими веществами:
- декстроза + калия хлорид + натрия хлорид + натрия цитрат;
- декстроза + калия хлорид + натрия хлорид + натрия бикарбонат.
Какой регидратант предложить покупателю?
Уточните, кто нуждается в отпаивании. Если это ребенок, то предпочтение стоит отдать формам ОРС с приятным фруктовым вкусом (таких вариантов достаточно) — так ребенку будет проще выпить нужный объем жидкости. Если это взрослый, то можно подобрать препарат в зависимости от ценовых предпочтений покупателя — разброс цен колеблется примерно от 40 до 400 рублей за упаковку.
Также важно сориентировать покупателя в необходимом количестве препарата. На начальных этапах лечения взрослым рекомендован прием до 750 мл ОРС в час, а детям — до 20 мл ОРС на кг веса тела в час. Принимать растворы стоит дробно, малыми порциями, каждые 5–15 минут, чтобы не спровоцировать рвоту. Если жажда сохраняется и хочется выпить большее количество раствора, то стоит выпить столько ОРС, сколько хочется.
Энтеросорбенты
Адсорбционные свойства энтеросорбентов обусловлены пористой структурой с активной поверхностью, которая способна удерживать газы, пары, жидкости или вещества, находящиеся в растворе.
Основной показатель эффективности сорбентов — сорбционная емкость, чем она больше, тем эффективнее считается сорбент. В зависимости от показателей сорбционной емкости определяется кратность приема и дозы сорбента.
Наиболее популярные сорбционные препараты в России:
Активное вещество получают из древесины и каменного угля. Обладает достаточно низкой сорбционной емкостью (5 мг/г).
2) Энтеросорбенты на основе лигнина.
Эти сорбенты производятся из химически обработанной древесины, часто в состав добавляют пребиотик лактулозу. Обладают низкой сорбционной емкостью (порядка 18 мг/г).
Активное вещество — алюмосиликат природного происхождения (лечебные породы глины) в порошке. Обладает средней сорбционной емкостью (100 мг/г).
4) Кремнийсодержащие сорбенты.
Препараты этой группы обладают высокой сорбционной активностью (более 150 мг/г).
Очевидно, что для получения быстрого терапевтического эффекта в первую очередь стоит предложить покупателю современные сорбенты с максимально высокой сорбционной активностью. Для детей лучше рекомендовать препараты с нейтральным вкусом или формы сорбента с приятным фруктовым ароматом.
Пробиотики
Пробиотики (эубиотики) — непатогенные для человека бактерии или другие микроорганизмы, обладающие подавляющей активностью в отношении патогенных и условно-патогенных микроорганизмов, обеспечивают восстановление нормальной микрофлоры кишечника. Пробиотики — это живые микроорганизмы, которые могут быть включены в состав различных пищевых продуктов, лекарственных препаратов и пищевых добавок. Чаще всего в качестве пробиотиков используются определенные штаммы лактобактерий и бифидобактерий, некоторые штаммы кишечной палочки, энтерококков, бацилл, пропионибактерий, дрожжевых грибков из рода сахаромицетов. Пробиотики оказывают воздействие на желудочно-кишечную экосистему, стимулируют иммунные механизмы слизистой оболочки, что уменьшает частоту и тяжесть диареи. Эффективность пробиотиков при лечении ОКИ подтверждена многочисленными исследованиями. Пробиотики достоверно уменьшают длительность ОКИ и снижают риск сохранения диареи более 4 дней.
Современные пробиотические препараты могут быть монокомпонентными или содержать несколько культур микроорганизмов.
После купирования острых симптомов, для быстрого восстановления микрофлоры кишечника, можно начинать прием пробиотиков. Выбор препарата зависит от степени тяжести ОКИ. При выраженной диарее следует выбирать поликомпонентные препараты, содержащие бифидобактерии в высоких концентрациях, они быстро останавливают диарею, интоксикацию и способствуют регенерации слизистых. При легких проявлениях ОКИ можно остановить выбор на монокомпонентном препарате. Лечение пробиотиками может длиться от 5 до 14 дней.
Типичные ошибки фармацевта
Кроме того что первостольник обязан грамотно подобрать средства из трех вышеописанных групп препаратов, он не должен совершить распространенных ошибок. А именно:
- Советовать кишечные антисептики и антибиотики. Чаще всего ОКИ вызываются вирусами, и антибактериальные средства окажутся в лучшем случае бесполезными, в худшем — спровоцируют развитие дисбактериоза в последующем. Кишечные антисептики и антибактериальные средства могут быть назначены только врачом!
- Рекомендовать противодиарейные и противорвотные. Противорвотные и противодиарейные средства центрального действия существенно ослабляют перистальтическую активность кишечника, что препятствует эвакуации содержимого и тем самым способствует усилению интоксикации. В исследованиях было показано, что противодиарейные средства не предотвращают обезвоживания, но могут увеличить длительность выделения микроба-возбудителя и привести к токсинемии. ВОЗ и ЮНИСЕФ занимают жесткую позицию в отношении препаратов, тормозящих перистальтику кишечника: их нельзя назначать детям с диареей!
- Рекомендовать оральные регидратационные соли в последнюю очередь. Эти препараты должны быть первыми в чеке, именно с них начинается любое лечение ОКИ. Этот момент часто упускается, но на самом деле прием ОРС является принципиально важным даже в случае небольшой потери жидкости.
- Рекомендовать только ОРС, только сорбент или только пробиотик. Важно начать лечение комплексно, чтобы быстрее справиться с симптомами болезни. Обращайте на комплексность терапии внимание покупателей, это может реально облегчить им жизнь.
- Недооценивать тяжесть состояния. Достаточно сложно бывает за несколько минут в аптеке полностью оценить проблему покупателя и сделать выводы о состоянии больного. Но! Обязательно задайте пару уточняющих вопросов: кто заболел и насколько выражены симптомы. Если это пожилые люди, дети, особенно в возрасте до 3 лет, люди с тяжелыми сопутствующими хроническими заболеваниями — настаивайте на вызове бригады скорой помощи и обращении к врачу. Иногда эти простые вопросы могут спасти чью‑то жизнь!
Помните, что в большинстве случаев ОКИ не требует лечения в стационаре и приема антибиотиков, для быстрого купирования симптомов болезни достаточно вовремя начать регидратационную терапию солевыми растворами, прием сорбентов и пробиотиков.
Кишечные инфекции – это острые состояния, которые возникают вследствие инвазии патогенных микроорганизмов в кишечник человека. Поражение пищеварительной системы может быть вызвано множеством возбудителей. Объединяет данные состояния общность клинической картины – выраженный диарейный синдром и интоксикация пациента.
Возбудители кишечных инфекций
В зависимости от происхождения все кишечные инфекции можно разделить на:
Значительно реже заболевание ассоциировано с патогенными грибками.
| Бактериальные инфекции | Вирусные инфекции | Протозойные инфекции |
|
|
|
Симптомы
- Болевой синдром. В зависимости от уровня поражения кишечника боли могут локализоваться в области верхних или нижних отделов живота.
- Диарейный синдром. Для большинства кишечных инфекций характерно учащение дефекации, которое часто сопровождается появлением ложных позывов – тенезмов.
- Запоры. В тяжелых случаях заболевания возможно развитие пареза кишечника, который внешне характеризуется стойким запором, сохраняющимся на протяжении нескольких суток.
- Изменение характера стула. В большинстве случаев стул становится жидким, водянистым, меняется его цвет. В составе кала могут обнаруживаться остатки непереваренной пищи, слизь или кровь.
- Общая интоксикация организма. Кишечная инфекция обязательно сопровождается ухудшением общего состояния пациента, которое проявляется возникновением лихорадки, общей слабости, головных болей, снижения массы тела, отсутствием аппетита.
- Тошнота и рвота. В зависимости от тяжести течения заболевания рвота может быть однократной или многократной, приносить пациенту облегчение или, наоборот, ухудшать его состояние.

Пути передачи кишечных инфекций

Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций.- Водный путь. Попадание микроорганизмов в тело человека осуществляется при употреблении воды из непроверенных источников.
- Контактно-бытовой путь. Распространение бактерий происходит через предметы обихода.
- Воздушно-капельный путь. Наиболее редко микроорганизмы проникают в тело человека после вдыхания воздуха, в который попали частички мокроты инфицированного пациента. Для кишечных инфекций практически не характерен аэрозольный путь передачи, однако в исключительных случаев возможно и такое заражение.
Диагностика
При подозрении на кишечную инфекцию пациент должен обратиться к своему терапевту. После обследования врач сможет предположить конкретный диагноз и назначит лечение. При тяжелом течении заболевания или при подозрении на специфическую инфекцию (например, дизентерию) больной направляется в специализированный инфекционный стационар для проведения профильной терапии и обеспечения необходимой изоляции.
Для подтверждения диагноза кишечной инфекции используются следующие методики диагностики:

Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев.- Бактериологическое исследование кала. Посев полученного от пациента биоматериала – основной способ определения возбудителя заболевания. Бактерии культивируются на специальных питательных средах и тщательно исследуются, что позволяет установить вид патогенной бактерии. Кроме того, после определения возбудителя проводится его тестирование на чувствительность к антибиотикам, что позволяет точно подобрать эффективную терапию для пациента.
- Серологические исследования. Дополнительным способом диагностики являются исследование на антитела в крови пациента. Они выделяются в ответ на воздействие бактерий через 4-5 дней. Антитела имеют высокую специфичность по отношению к определенной бактерии, благодаря чему можно установить разновидность микроорганизма.
Лечение
Лечение кишечной инфекции зависит от того, каким возбудителем она вызвана, однако можно выделить ряд общих правил, которые относятся ко всем поражениям пищеварительной системы.

При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Для лечения тяжелых бактериальных инфекций применяются антибиотики. Средства подбираются в зависимости от возбудителя.
Определение схемы терапии и дозировки лекарства проводится только лечащим врачом пациента.
При более легких формах заболевания антибактериальные препараты обычно не назначаются, проводится симптоматическая терапия. В нее входят:
Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально.- Жаропонижающие средства. Для снижения температуры и интоксикации назначаются нестероидные противовоспалительные средства (Ибупрофен, Нимесулид), а также Парацетамол.
- Сорбенты (Энтеросгель, Полисорб, Смекта). Препараты из данной группы обезвреживают токсические вещества, которые содержатся в пораженном кишечнике, и выводят их из организма. Благодаря этому снижается выраженности интоксикации организма.
- Пробиотики и пребиотики. Кишечные инфекции обычно сопровождаются симптомами дисбактериоза, поэтому пациентам назначаются средства для восстановления нормальной микрофлоры пищеварительной системы. Лекарства применяются исключительно в реабилитационном периоде, когда исчезает диарейный синдром, так как до этого их использование практически неэффективно.
При подозрении на кишечную инфекцию пациент должен оценить свое состояние и принять решение о тактике лечения. Если это легкое пищевое отравление, которое не сопровождается выраженным подъемом температуры и внекишечными симптомами, то заболевание можно лечить дома. Для этого рекомендуется голод и покой, обильное питье, использование сорбентов. При тяжелом состоянии больного, выраженной лихорадке, присоединении внекишечных проявлений обязательно нужно обратиться к врачу. Возможно, пациенту потребуется госпитализация в гастроэнтерологическое отделение или инфекционную больницу.
Прогноз для пациента будет зависеть от возбудителя кишечной инфекции. В большинстве случаев болезнь легко устраняется, однако при некоторых специфических заболеваниях болезнь сопровождается осложнениями и может даже привести к летальному исходу. Залогом благоприятного разрешения заболевания является раннее обращение к врачу и соблюдение его инструкций.
Возможные осложнения
- инфекционно-токсический шок;
- вторичное распространение очагов инфекции, поражение других органов;
- острая почечная недостаточность;
- дисбактериоз.
Профилактика
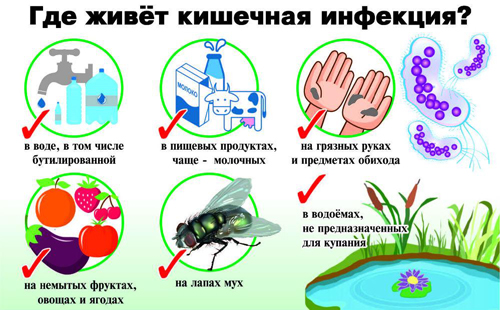
- регулярно мыть руки перед приемом пищи;
- употреблять мясные и молочные продукты из проверенных источников;
- не пить воду из природных водоемов, не купаться на неофициальных пляжах;
- тщательно мыть фрукты и овощи, даже перед термической обработкой;
- соблюдать правила личной гигиены, не пользоваться чужими личными вещами (например, полотенцами);
- по возможности ограничить контакты с людьми, имеющими признаки кишечных инфекций.
Кишечная инфекция, или отравление – часто встречающееся заболевание, которое по распространенности занимает второе место в мире после простуд и ОРВИ. Пик заболеваемости приходится на теплое время года, а в странах с жарким климатом подобные патологии наблюдаются круглый год, а иногда приобретают эпидемический характер. В большинстве случаев кишечные инфекции не несут серьезной опасности для здоровья, так как организм самостоятельно справляется с их причинами, но в некоторых случаях они могут вызвать серьезные последствия и даже летальный исход. Чем лечить кишечную инфекцию, читайте далее.
Кишечную инфекцию чем лечить
Причины и пути заражения
Кишечными инфекциями называют целый ряд заболеваний, вызванных деятельностью патогенных микроорганизмов – вирусов, бактерий, грибков или простейших. Чаще всего они попадают в организм через грязные руки, немытые овощи и фрукты, животные продукты – мясо, рыба, яйца, молоко. Возбудители кишечных инфекций могут оказаться на различных продуктах питания в случаях, когда их долго хранили в ненадлежащих условиях или неправильно обработали термически, вследствие чего заражение может происходить при употреблении практически любых продуктов, в том числе термически обработанных. Возбудители кишечных инфекций устойчивы к холоду, поэтому сохраняют свои патогенные свойства, даже если зараженные продукты хранились в холодильнике.
Патогенные микроорганизмы (вирусы, бактерии и т.д.) являются причиной кишечной инфекции
Кроме того, причиной заражения может стать употребление некипяченой воды или случайное заглатывание ее во время купания в водоемах, а также близкий контакт с зараженным человеком – поцелуи, рукопожатия, использование одних и тех же бытовых предметов. Некоторые простейшие, проживающие в тропических странах, способны проникать в организм человека через кожу и слизистые оболочки. Микроорганизмы, которые называются условно-патогенными, в небольшом количестве присутствуют в организме любого человека, а при благоприятных условиях начинают активно размножаться, вызывая проявления кишечных инфекций.
Причиной заражения может быть некипяченая вода
В процессе жизнедеятельности бактерии, вирусы и другие чужеродные агенты выделяют токсины, которые вызывают интоксикацию организма, воспалительные процессы и разрушение клеток слизистой оболочки ЖКТ.
Для справки: восприимчивость к кишечным инфекциям одинакова для всех людей вне зависимости от возраста и пола, поэтому заразиться может каждый. Проще всего инфицируются дети первого года жизни, пожилые люди (старше 65 лет), те, кто страдает хроническими заболеваниями желудка и кишечника или имеет слабый иммунитет.
Противовирусные препараты
- Циклоферон
Противовирусный препарат с действующим веществом меглюмина акридонацетат. Оказывает иммуномодулирующее, противовоспалительное, противоопухолевое действие. Таблетки можно пить по 1-2 штуки раз в день. Противопоказания – беременность, аллергия, лактация.
Противовирусное средство в виде капсул. Лекарство снимает воспаление и борется с вирусами. Принимать лекарство надо по 90 мг раз в день. Нельзя пить при беременности и аллергии.
Асновное вещество — умифеновир. Помогает при острых кишечных инфекциях у детей и взрослых, вызванных ротавирусом. Принимать лекарство следует по 1-2 капсулы, но все зависит от назначения специалиста и состояния больного. Противопоказания – повышенная чувствительность и возраст до трех лет. Малышам от рождения и до 3 лет препарат выбора из интерферонов – свечи Виферон дозировки 150 000 МЕ.
Назначаются для связывания токсинов в кишечнике. Среди наиболее эффективных препаратов:
- Смекта;
- Полифепан;
- Энтеросгель;
- Активированный уголь;
- Карболонг.
Подходят эти лекарства и для взрослых, и для детей. Они безвредны. Эти препараты адсорбируют яды и токсины, вирусы и бактерии, увеличивают количество слизи и улучшают ее гастропротекторные свойства.
Типы и разновидности кишечных инфекций
Существует несколько десятков микроорганизмов, которые могут спровоцировать патологические процессы в кишечнике – в зависимости от классификации, выделяют несколько форм кишечных инфекций: бактериальная, вирусная и протозойная.
Таблица 1. Формы кишечных инфекций
| Форма кишечной инфекции | Возможные возбудители | Особенности |
| Бактериальная |
| Бактериальные кишечные инфекции передаются оральным и бытовым путем, то есть при несоблюдении правил гигиены или при употреблении некачественных продуктов, зараженных микробами. Бактерии проникают в слизистую оболочку тонкой и толстой кишки, после чего начинают выделять токсические вещества. Токсины повреждают стенку кишки, вызывают изъявления, кровотечение, секрецию (выделение) белка, воды и электролитов в просвет кишки. Протекают, как правило, в острой тяжелой форме. |
| Вирусная |
| Форма заболевания, которая обусловлена попаданием в ЖКТ человека вирусов, способных вызывать острое воспаление слизистой оболочки кишечника. Наиболее часто у людей различного возраста встречаются энтеровирусная и ротавирусная кишечные инфекции. Заболевания вирусной этиологии могут передаваться не только через рот или близкий контакт с больным, но и воздушно-капельным путем. Данные инфекции начинаются остро, но, как правило, имеют благоприятный прогноз. |
| Протозойная |
| Протозойная разновидность встречается реже бактериальных и вирусных, заражение, как правило, происходит при попадании в желудок некипяченой воды. Такие кишечные инфекции могут протекать длительно, и требовать лечения специальными препаратами. |
В отдельную группу выделяют кишечные инфекции небактериальной этиологии, который связаны с попаданием в организм токсинов, содержащихся в некоторых продуктах питания (грибы, моллюски, рыба, растения). Кроме того, существует форма заболевания с невыясненным возбудителем, которую часто называют отравлением туристов – она наблюдается в тех случаях, когда возможных вариантов заражения слишком много, и выделить один из них не представляется возможным.
Важно: наиболее тяжелыми и опасными считаются кишечные инфекции, вызванные холерным вибрионом, возбудителями брюшного тифа и дизентерии – при отсутствии лечения они достаточно быстро могут привести к летальному исходу. К счастью, сегодня данные заболевания встречаются редко, преимущественно в районах с крайне низким уровнем жизни.
Антибактериальные препараты
Что касается антибиотиков, назначают их только после утихания рвоты, если она есть. Кроме того, взрослым назначают эти препараты только в тяжелых случаях, а детям чаще, но не всегда.
Взрослым разовая доза 250-500 мг за полчаса до еды.
Детям в возрасте от 3 до 8 лет обычно назначают по 125мг препарата 3-4 раза в день. Детям и подросткам в возрасте от 8 до 16 лет обычно назначают по 250мг Левомицетина 3-4 раза в день. Курс лечения обычно 1-1,5 недели. Принимать можно 3 раза в день. Нельзя применять препарат при гриппе, беременности, псориазе, почечной недостаточности.
Антибиотик, активный в отношении грамположительных бактерий. в 1-й день лечения доза 200 мг препарата. В последующие дни — по 100-200 мг в день в зависимости от тяжести течения заболевания. Можно рассчитывать дозу и по весу: для детей старше 9 лет и массой тела более 50 кг суточная доза препарата составляет в 1-й день лечения 4 мг/кг, в последующие дни — 2-4 мг на кг веса в сутки в зависимости от тяжести болезни. Противопоказания – возраст до 9 лет (или до возраста, когда сформированы коренные зубы), беременность и кормление грудью, нарушения работы почек и печени, лейкопения, порфирия.
Симптомы кишечной инфекции
Кишечные инфекции, как правило, начинаются остро и внезапно, но иногда встречается вялое течение заболевания. Попадая в организм человека, патогенные микроорганизмы быстро проникают в слизистые оболочки и кровь, и в начале заболевания человек ощущает слабость, легкую тошноту или чувство переедания, повышение температуры. Вскоре развиваются характерные для кишечных инфекций симптомы, которые включают:
- боли в животе – обычно они носят спастический характер, но могут быть колющими, режущими, тянущими и т.д.;
- частый жидкий стул, чаще всего желтоватого или зеленого оттенка, возможны примеси крови и слизи;
- сильная тошнота или рвота, обычно многократная;
- вздутие живота, отрыжка, метеоризм;
- сильная жажда;
- в тяжелых случаях – обезвоживание, поражения нервной системы, обмороки, кома.
Диарея — характерный симптом кишечной инфекции
Выраженность симптомов зависит от возраста и общего состояния организма больного, а также от формы заболевания – легкая, средняя или тяжелая.
- При легкой стадии частота дефекации не превышает 5 раз в сутки, температура остается в норме или незначительно повышается, заболевание самостоятельно проходит через несколько дней.
- Инфекция средней тяжести характеризуется достаточно высокой температурой, многократной рвотой, вздутием живота, частота стула может достигать 15 раз в сутки. В кале могут наблюдаться примеси крови и слизи.
- При тяжелой форме частота дефекации составляет 50 и более раз в сутки, развиваются симптомы обезвоживания (отсутствие мочи и слюны, побледнение кожных покровов), нитевидный пульс, снижение артериального давления.
Как проводится диагностика?
- анализ желудочного сока;
- исследование крови и урины на количественный состав ферментов;
- ультразвуковая диагностика органов брюшной полости;
- КТ, позволяющая определить онкологию в желудке;
- рентгеновские снимки, исследуемые форму внутреннего органа, его локализацию и состояние слизистой;
- гастроскопическое обследование, выполняемое посредством эндоскопа.
Когда возможно лечение в домашних условиях?
Больных с признаками кишечных инфекций направляют в инфекционные отделения медицинских учреждений, но иногда терапию можно проводить в домашних условиях. Обойтись без госпитализации можно при легких формах заболевания у взрослых людей – об этом свидетельствует отсутствие высокой температуры, примесей крови в кале и рвотных массах, острой (так называемой кинжальной) боли в животе.
При обнаружении симптомов кишечной инфекции у ребенка сразу обратитесь за помощью к специалисту
Внимание: кишечные инфекции имеют симптомы, схожие с признаками некоторых острых заболеваний ЖКТ (аппендицит, панкреатит и т.д.), поэтому больного в любом случае рекомендуется показать врачу. О первых симптомах аппендицита читайте в специальной статье.
Симптоматика у взрослых?
Первые симптомы инфекции могут быть малозаметны.
Желудочная инфекция, симптомы которой распознает каждый врач, может маскироваться под другие заболевания. Очень часто развитие болезни происходит без симптомов, что не позволяет ее выявить сразу же. Наиболее известными симптомами развития кишечных болезней, выступают:
- Постоянная ноющая боль в районе живота. Она появляется из-за наличия бактерий. Обычно боль не длительная, а приходит спазмами, которые не продолжительны (3–4 минуты).
- Понос, так как в организме присутствуют патогенные микроорганизмы. В такой ситуации стоит обратить внимание на то, что может произойти обезвоживание организма (это усугубит ситуацию).
- Нежелание принимать пищу.
- Трудности при дефекации.
- Синдром раздраженного кишечника.
- Бессонница. Может возникнуть вопрос — как это связано с болезнями ЖКТ? В такой ситуации инфекции вызывает у человека раздражение, что ухудшает качество сна. Организм во время сна задействует печень, чтобы вывести ядовитые вещества, но не всегда это возможно.
- Слабый иммунитет. Бактерии начинают впитывать в себя питательные вещества, ослабляя организм. Это может привести к развитию анемии.
- Скрежет зубами во время сна.
- Подавленное состояние, головные боли – это говорит о том, что в организме присутствует дрожжевая инфекция. При головных болях необходимо сразу отправиться в больницу.
- Сыпь, зуд, а также жжение.
- Тошнит, появляется рвота. Тошнит с разной силой.
Диета и восстановление организма
Немаловажную роль в лечении кишечных инфекций играет диета. В первые 12-24 часа лучше полностью отказаться от любой пищи и пить только воду. Когда пройдет тошнота, понос и другие проявления заболевания, можно съесть немного рисового отвара, овсяной каши без масла, сахара и молока, черничного киселя, нежирного куриного бульона с белыми сухариками. После улучшения состояния разрешено употребление следующих блюд:
- полужидкие каши, сваренные на молоке;
- паровые котлеты и тефтели;
- отварные и паровые овощи;
- запеченные фрукты;
- компоты;
- несвежий хлеб;
- кисломолочные продукты.
Блюдо из вареных овощей
В число запрещенных продуктов при кишечной инфекции входят:
- жирные, копченые, острые и соленые блюда;
- сдобная выпечка, сладости;
- полуфабрикаты, консервы, фаст-фуд;
- капуста, свекла, бобовые культуры;
- кислые овощи и фрукты;
- груши и виноград;
- арбузы, дыни;
- сухофрукты, орехи;
- газированные напитки, особенно сладкие;
- алкоголь, кофеин.
После тяжелых кишечных инфекций восстановление организма может продолжаться на протяжении 1-2-х месяцев, поэтому на протяжении данного периода рекомендуется соблюдать диету, избегая вредных продуктов. Для восстановления нормальной микрофлоры кишечника рекомендуется прием пробиотиков и пребиотиков – Линекс, Хилак Форте, Йогурт, Йогулакс, Бифидумбактерин и т.д. Если у человека наблюдаются нарушения пищеварения, можно принимать препараты с содержанием ферментов (Панкреатин, Фестал, Креон), которые улучшают процессы пищеварения и благотворно влияют на работу ЖКТ.
Внимание: иногда кишечные инфекции вызывают гастриты, язвы и другие заболевания ЖКТ, поэтому в течение нескольких месяцев после выздоровления следует внимательно наблюдать за состоянием организма, а при возникновении характерных симптомов обратиться к врачу.
Рацион
Питание ребенка должно быть полезным.
Когда болезнь проходит в несложной форме, то чтобы излечиться, необходимо принимать меньшее количество пищи, то есть соблюдать диету.
Когда болезнь находится на более серьезных стадиях развития, то необходимо принимать еду на 30–50% меньше, чем обычно, но при этом кушать необходимо чаще – до 8 раз на день.
Если ребенку не исполнилось еще 4 месяцев, то в таком случае необходимо исключить молочные смеси. В такой ситуации маленькому ребенку необходимо давать смеси, что содержат в своем составе: бифидобактерии, лактобактерии, биологически активные добавки. Если говорить о взрослых, то при нарушениях работы кишечника нельзя принимать в пищу:
- свежее молоко;
- черный хлеб;
- различные йогурты;
- ряженку;
- сливки;
- вареную свеклу;
- бобовые;
- цитрусовые фрукты;
- мясные, а также рыбные бульоны.
Когда у маленького ребенка во время протекания данного заболевания наблюдается нехватка белка, то в рацион необходимо добавить смеси с ним, начиная с 3-го дня заболевания. Если неправильно работает поджелудочная железа, а также развит синдром мальабсорбции, необходимо принимать в пищу различные лечебные смеси.
Профилактика кишечных инфекций
Основная мера профилактики кишечных инфекций – строгое соблюдение личной гигиены. Руки следует мыть как можно чаще, в обязательном порядке после прихода с улицы, посещения туалета и перед едой. Фрукты и овощи следует тщательно мыть теплой водой и ошпаривать кипятком, а продукты животного происхождения хранить и обрабатывать соответствующим образом. Куриные яйца также следует мыть в воде с содой, так как на их скорлупе может находиться опасная бактерия сальмонелла. При малейших признаках того, что пища испорчена (неприятный запах, изменение цвета и т.д.) от ее употребления лучше отказаться.
Овощи и фрукты нужно тщательно мыть
Во время путешествий и туристических поездок следует пить только бутилированную воду, избегать купания в незнакомых водоемах (особенно если речь идет об африканских странах) и не увлекаться экзотическими блюдами, особенно теми, которые приготовлены из необработанных продуктов.
Медикаментозная терапия
Рассмотрим подробнее наиболее эффективные способы и методы лечения заболеваний желудочно-кишечного тракта. Для начала поговорим о традиционной терапии. Как уже было отмечено, если болезнь протекает остро, то следует сразу госпитализировать пациента. Там уже дальше специалист проведёт диагностику и назначит лечение.
Чтобы человек больше не страдал от таких недугов, обязательно в процессе прохождения терапии нужно уничтожить вредоносные микробы, вывести токсины и восстановить водный баланс. Лечим кишечно-вирусную инфекцию, в первую очередь, при помощи промывания желудка. При этом провоцируем пациента на рвоту, чтобы вывести все нежелательные вещества из организма.
Читайте также:


