Может ли инфекция проникнуть через плаценту
Не все инфекции способны преодолеть плацентарный барьер. Тем не менее, возбудители некоторых заболеваний, проникая через плаценту к плоду, могут поразить его. Это приводит к тяжелым порокам развития, внутриутробному инфицированию. После первичного заражения плода через фетоплацентарный кровоток возбудители заболевания выделяются через его почки и мочевыводящие пути в околоплодные воды. С 5-го месяца внутриутробной жизни, когда плод начинает заглатывать амниотическую жидкость, вследствие контакта инфицированных вод с его слизистыми оболочками возможно вторичное заражение и развитие у него новых инфекционных заболеваний, таких как конъюнктивит, отит (воспаление среднего уха), бронхопневмония, поражения кишечника. Приведем заболевания, возбудители которых опасны для плода.
Вирусные инфекции.Неблагоприятное влияние на плод оказывают вирусы полиомиелита, ветряной оспы, кори, вирусного гепатита. Опасны для будущего младенца вирусы простого герпеса и цитоме-галовирус, воздействие которого на плод может привести к трагическим последствиям не только во внутриутробном периоде, но и через 5 лет после рождения ребенка (кистоз головного мозга). Безобидный грипп, перенесенный до 12 недель беременности, приводит к поражениям плода в 20% случаев.
Особо опасна для беременных краснуха. Заболевание, перенесенное в первые 12 недель беременности, приводит к тяжелейшим последствиям в 70% случаев. Но если женщина однажды переболела краснухой, она может не опасаться — у нее выработался стойкий иммунитет и плод находится в безопасности. Интересно, что в Англии существовал следующий обычай. Если в округе появлялся больной краснухой, матери спешили привести к нему в дом своих дочерей, чтобы те переболели этим заболеванием и впоследствии могли рожать здоровых детей. Бактерии.Могут оказаться опасными для плода стрептококки, гонококки, палочки брюшного и возвратного тифа, столбняка, сифилиса. Возбудители сифилиса могут привести к развитию у плода серьезных пороков развития.
Гнойно-воспалительные инфекции.К внутриутробному инфицированию плода могут привести возникшие у матери поражения миндалин, мочеполовых путей, кариес.
Хламидиоз.Многие специалисты считают, что причиной инфицирования каждого второго новорожденного является хламидийная инфекция (одноклеточные паразиты). Существует три возбудителя: трахоматис, пситаци и хламидия пневмонии. Они живут и размножаются в клетках животных и человека, предпочитая эпителий конъюнктивы глаз, дыхательных путей, легких и мочеполовой системы. После внедрения в клетки эпителия 2 суток хламидии как бы набираются сил, затем вдет их активное размножение, завершающееся разрывом пораженной ткани. В результате хламидии попадают в кровь и с ее током в органы. Оседают они в тканях лимфатической системы, являясь источником периодически возникающих рецидивов, казалось бы, излеченного заболевания. Для плода и новорожденного инфицирование хламвдиями от зараженной матери возможно на следующих этапах:
- внутриутробный период, инфицирование происходит через фе-топлацентарный кровоток;
- роды, инфицирование происходит в результате прохождения через заселенные хламидиями родовые пути;
- после рождения, инфицирование происходит в результате непосредственного контакта с матерью.
Самым опасным источником заражения ребенка считается бессимптомная форма хламвдиоза взрослых, при которой они даже не подозревают, что больны.
Не каждый инфицированный ребенок заболевает тяжело, но и внешне здоровый нуждается в наблюдении врача. Коварство затаившихся в организме хламидии в том, что они могут внезапно нанести удар спустя месяцы и годы после заражения.
Инфицирование плода. Плод заражается токсоплазмозом от матери, если у нее заболевание прошло в острой форме и паразиты попали в ее кровоток. Если беременная переболела в скрытой или хронической форме, при которой возбудители не попадают в кровоток, значит малыш избежал инфицирования: иммунная система матери справилась с инфекцией, выработав антитела и передав их плоду, тем самым обезопасив его. Токсоплазмоз чрезвычайно опасен для плода. Результатом заражения в первые 12 недель беременности являются тяжелые пороки развития: отсутствие или маленькие размеры головного мозга, водянка (гидроцефалия), поражение конечностей, расщелина губы и верхнего неба, аномалии строения черепа и глаз.
Если заражение произошло после 12 недель беременности, дети рождаются больными хронической формой токсоплазмоза, что выявляют по характерному сочетанию трех признаков (триада Сейби-на) — гидроцефалии, воспаления сосудистой оболочки и сетчатки глаз (хориоретинита) и известковых очагов (кальцификатов), образующихся в головном мозге в местах гибели нервных клеток вокруг сосудов, где токсоплазмы вызвали воспаление. Такие очаги хорошо видны на рентгеновских снимках головного мозга. В этом случае у ребенка возможны судороги, параличи, задержка психомоторного развития, слепота и глухота.
Если же заражение произошло накануне родов, малыш появляется на свет больным токсоплазмозом в активной начальной стадии — с лихорадкой, сыпью, отеками, желтухой, увеличением печени и селезенки. Под угрозой находятся сердце, легкие, головной мозг и его оболочки. Возможно развитие миокардита, пневмонии, менингоэн-цефалита.
Следует знать, что одних клинических проявлений для диагностики токсоплазмоза у новорожденного недостаточно — необходимо лабораторное подтверждение. Чтобы распознать болезнь, нужно обследовать и мать и ребенка, так как у малыша низкая способность вырабатывать антитела и характерные диагностические тесты (серологические реакции с сывороткой крови больного и кожная аллергическая проба) не срабатывают.
Профилактика токсоплазмоза. Во избежание инфицирования токсоплазмозом не следует гладить кошек на улице, заводить во время беременности усатого питомца, обязательно мыть руки, войдя в дом с улицы. Если дома есть кошка, ее следует регулярно показывать ветеринару, не кормить сырым мясом и сырым молоком, держать кошачий туалет в чистоте и мыть руки после контактов с ней.
Резус-фактор крови
Критические периоды внутриутробной жизни плода
Критическими периодами внутриутробной жизни называют периоды наибольшей восприимчивости плода ко всякого рода отрицательным воздействиям. Вредные факторы, под влияние которых плод может попасть в течение беременности, поражают в первую очередь органы и системы органов, находящихся в стадии формирования, развития или функционального становления. Возвращаясь к помесячному внутриутробному развитию, нетрудно заметить, что каждый орган и система органов имеют строгие сроки и очередность своего формирования, развития и функционального становления. Органы развиваются не одновременно, но есть периоды, когда почти в одно и то же время формируются, развиваются или начинают функционировать несколько органов и систем. Именно эти периоды и являются критическими. Перечислим их в таблице
| Период | Стадия внутриутробного развития | Результат отрицательного воздействия на плод |
| 7—14 дней | Имплантация | Гибель зародыша |
| 3-12 недель | Закладка всех органов и тканей плода | Грубые пороки развития, в большинстве случаев несовместимые с жизнью |
| 7—8 недель | Формирование плаценты | Пороки развития плаценты, нарушения питания и кровообращения плода |
18—24 недели Формирование функций Расстройство функцио-
органов и систем органов нирования уже сформи
Внутриутробный младенец особенно чувствителен к воздействию неблагоприятных факторов в первые три месяца своей жизни. Именно в этот период возникают грубые пороки развития и уродства. После 12 недель, то есть после трех месяцев внутриутробной жизни, чувствительность плода к повреждающим факторам снижается, поскольку у него появляются и развиваются защитные механизмы. Как правило, тяжелые пороки развития после этого срока возникают довольно редко. Но все же плод не находится в полной безопасности в силу незрелости своих защитных механизмов, поэтому у него могут возникать различные заболевания, в общих чертах сходные с заболеваниями взрослого человека, а также расстройства функций уже заложенных органов.
Нужно всегда помнить о том, что не существует периодов, когда развивающийся внутриутробно плод был бы стоек ко всем повреждающим воздействиям.
Дата добавления: 2016-02-02 ; просмотров: 3212 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Плацентарный барьер эффективно защищает плод, но не дает полной гарантии предотвращения внутриутробного заражения. Трансплацентарные инфекции могут стать причиной врожденных аномалий у ребенка или способны спровоцировать гибель эмбриона. Оптимально выявить риск до зачатия, выполнив на этапе прегравидарной подготовки полноценное обследование на значимые микробы.
Маме надо позаботиться о малыше задолго до наступления беременности
Трансплацентарные инфекции
Большая часть микробов неспособна проникнуть через плаценту к плоду – природой создана хорошая защита, но часть микроорганизмов могут попасть к внутриутробно развивающемуся ребенку на любом сроке беременности. Трансплацентарные инфекции относятся к факторам, которые с высокой степенью вероятности нарушают благоприятное вынашивание плода. Наиболее опасной 10-ой являются:
- Листерии (100% риск внутриутробного поражения);
- Токсоплазма (риск возрастает от 15 до 65% по мере увеличения срока беременности);
- Трепонема (возбудитель сифилиса);
- Вирус краснухи (тяжелые поражения сердца, глаз, слуха и мозга);
- Парвовирус;
- Герпетические вирусы;
- Цитомегаловирус (до 50%);
- Вирус ветряной оспы;
- Хламидии (до 70%);
- ВИЧ.
Каждый из этих невидимых глазом созданий может убить эмбрион или стать причиной врожденных пороков у плода. Трансплацентарные инфекции – это значимый фактор для здоровья малыша: будущей маме надо позаботиться о ребенке задолго до зачатия.
Исходы для плода
Внутриутробное инфицирование редко проходит бесследно, не оказывая на ребенка негативного влияния. На исход вынашивания влияет срок беременности, когда происходит проникновение микробов к плоду. В 1 триместре трансплацентарные инфекции могут убить эмбрион, став причиной следующих состояний:
- замершая беременность;
- самопроизвольный аборт;
- поздний выкидыш;
- внутриутробная гибель.
Во 2 триместре высок риск формирования фетопатии (пороки развития внутренних органов) с поражением:
- мозговых структур;
- легочной ткани;
- сердечно-сосудистой системы;
- органов пищеварения;
- печени и почек.
Все может ограничиться снижением массы тела и отставанием в развитии, но наиболее высок риск врожденных аномалий у плода. В 3 триместре формируются локальные очаги воспаления в жизненно важных органах (менингит, миокардит, гепатит) или развивается распространенная воспалительная реакция (сепсис) с непредсказуемым исходом для жизни малыша.

Обследование на инфекции надо выполнить до зачатия и во время вынашивания плода
Методы выявления
Значимые трансплацентарные инфекции надо выявить до наступления желанной беременности (не надо наивно думать, что у меня точно микробов нет, и не может быть, риск однозначно отсутствует). Для проведения диагностики надо обратиться к врачу и сдать анализы. Можно начать с TORCH-комплекса, который включает обнаружение антител к следующим микроорганизмам:
- Токсоплазмам;
- Краснухе;
- Хламидиям;
- Герпесу;
- Цитомегаловирусу.
Обязательно надо оценить кровь на наличие сифилиса, вирусных гепатитов и вируса иммунодефицита. Некоторые трансплацентарные инфекции можно выявить только при проведении специального исследования – ПЦР (полимеразная цепная реакция).
Лечебно-профилактические мероприятия
Отсутствие защитных антител в крови – это повод для того, чтобы сделать прививку. Вакцинация необходима для предотвращения внутриутробного инфицирования следующими микробами:
- Вирусами краснухи;
- Герпетическими микробами ветряной оспы.
Женщине желательно переболеть некоторыми заболеваниями, чтобы иметь иммунную защиту на период беременности (токсоплазмоз, ЦМВИ). И важно избегать инфицирования остальными микробами (мыть руки, фрукты и овощи, не есть сырое мясо, защищаться от половых инфекций). Выявленные при беременности трансплацентарные инфекции надо лечить: врач назначит лекарственные препараты и проконтролирует эффективность терапии. Важно знать и понимать – лучше предупредить внутриутробное инфицирование, чем получить массу проблем у малыша во время беременности и после рождения.
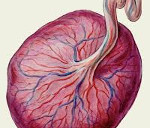
Плацентит – это воспаление плаценты, которое возникает под действием неинфекционных и инфекционных факторов. Патология плаценты может проявиться на любом сроке, симптомы зависят от выраженности воспаления. Плацентит приводит к дисфункции фето-плацентарного комплекса, его исходом становятся плацентарная недостаточность, задержка развития плода, внутриутробное инфицирование. Значительно возрастает риск преждевременных родов и гибели новорожденного. Для диагностики используется УЗИ, которое позволяет заметить нарушение структуры плаценты, плацентарного кровотока. Лечение плацентита проводится антибиотиками, а также препаратами, улучшающими функцию плаценты.
МКБ-10
Общие сведения
Плацентит – инфекционно-воспалительное заболевание, чаще всего является результатом восходящего распространения инфекции. У 98% женщин приводит к неблагоприятному течению беременности и развитию осложнений. Угроза прерывания, ассоциированная с плацентитом, отмечается у 76% беременных. В большинстве случаев плод страдает от внутриутробной гипоксии, 9% детей рождается с признаками гипотрофии. Инфекция вызывает несвоевременное излитие вод у 38% беременных, у трети женщин это приводит к аномалиям родовой деятельности. Риск внутриутробного инфицирования существует у 6% детей, которые развиваются в условиях плацентита.

Причины плацентита
У всех беременных наблюдается физиологическая иммуносупрессия, вызванная повышением выработки прогестерона. При наличии очагов хронической или острой инфекции она может распространиться на плаценту. Чаще всего инфицирование происходит восходящим путем из влагалища через шейку матки. К плацентиту приводят различные виды микроорганизмов и действие неинфекционных факторов:
- Бактерии. У женщин с плацентитом в мочеполовых путях обнаруживаются стрептококки группы В (Streptococcus agalactiae), другие гноеродные бактерии. Возбудителями плацентита могут быть листерии, спирохеты. Микобактерии туберкулеза проникают в плаценту гематогенным путем и вызывают специфическое воспаление.
- Вирусы. В 7-25% случаев вирусного плацентита причиной воспаления является вирус простого герпеса. Морфологические изменения по типу плацентита характерны для парвовирусной (B19V), респираторно-синтициальной инфекции, цитомегаловируса, ВИЧ-инфекции.
- Простейшие. Причиной плацентита может явиться токсоплазмоз. У беременных инфекция может протекать в острой или бессимптомной форме, приводить к тяжелым осложнениям. Редко регистрируется плацентит, вызванный малярийным плазмодием. Эта инфекция характерна для жарких стран, заражение беременной может произойти во время путешествия.
- Неинфекционные причины. Воспалительный ответ тканей плаценты возможен при изменении показателя рН амниотических вод, который в норме составляет 7,0-7,5. При острой или хронической гипоксии плода, преждевременном старении плаценты, переношенной беременности к плацентиту приводит появление мекония в околоплодных водах.
Патогенез
Воспаление может возникать в различных слоях плаценты. Воспалительная реакция сопровождается миграцией лейкоцитов и инфильтрацией тканей, нарушением кровообращения, которое вызвано микротромбозами межворсинчатого пространства, микроинфарктами, ишемией концевых ворсин. Также определяется полнокровие и отек стромы. В зависимости от вовлеченного слоя различают следующие формы плацентита:
- Базальный децидуит – воспаление в базальной пластинке плаценты. Для него характерны некротические изменения, дистрофия клеток, пролиферативные изменения стенок спиральных артерий и вен.
- Интевиллузит - плацентит межворсинчатого пространства, очаговое поражение части ворсин с миграцией воспалительных клеток.
- Виллузит - воспаление ворсин хориона, может быть терминальным или стволовым, в зависимости от типа поврежденных структур.
- Плацентарный хориоамнионит – это более тяжелая форма, которая сопровождается интервиллузитом и ангиитом сосудов пуповины.
Плацентит не всегда приводит к инфицированию плода, но может сказаться на состоянии эндометрия после родов и ухудшить прогнозы для следующих беременностей. Одновременно внутриутробная инфекция у ребенка может протекать без признаков плацентита. Такой вариант течения наблюдается при некоторых вирусных инфекциях. Для каждого типа возбудителя характерна своя гистологическая картина.
Симптомы плацентита
Патология может быть следствием острой либо хронической инфекции. У нее нет специфических проявлений, при латентном течении симптомы могут вовсе отсутствовать. Учитывая восходящий путь инфицирования, беременную могут беспокоить вагинальные выделения. Они могут быть белыми, с желтоватым или сероватым оттенком, с неприятным запахом или без него. При остром течении вагинита из-за близкого расположения мочеиспускательного канала появляются дизурические расстройства. Женщина жалуется на неприятные ощущения во время мочеиспускания, походы в туалет становятся чаще. Выделения сопровождаются зудом и жжением, покраснением половых губ.
Боль внизу живота является следствием воспаления. При плацентите и возникновении угрозы преждевременных родов боли появляются в нижней части матки. Они тянущие, ноющие, могут отдавать в промежность или поясницу. На появление угрозы прерывания беременности указывает тонус матки, схваткообразная боль. Плод реагирует на недостаток кислорода увеличением двигательной активности или снижением количества шевелений. Настороженность должны вызывать подтекание околоплодных вод или их дородовое излитие. Это повод срочно обратиться за медицинской помощью в гинекологическое отделение на сроке до 22 недель, а на более позднем сроке – в роддом.
Осложнения
Плацентит вызывает осложнения беременности, некоторых из них становятся показанием для досрочного родоразрешения. У каждой 5-ой беременной отмечается преждевременное излитие околоплодных вод. Для беременных с плацентитом характерна плацентарная недостаточность. При декомпенсации состояния у плода развивается острая гипоксия, которая может привести к антенатальной гибели или тяжелым повреждениям центральной нервной системы ребенка. Чем раньше возник плацентит, тем выше вероятность тяжелых осложнений. Течение беременности может осложниться гестозом, внутриутробной инфекцией ребенка, преждевременными родами.
Диагностика
При нарушении самочувствия, боли в животе, появлении выделений из половых путей беременной необходимо обратиться к врачу акушеру-гинекологу, у которого она состоит на учете. Объем диагностических процедур подбирается индивидуально, опираясь на клинические проявления, данные анамнеза и предыдущих исследований. Базовая диагностика плацентита проводится неинвазивными инструментальными методами:
- Гинекологический осмотр. Отмечаются патологические выделения из влагалища, признаки воспаления в виде отека и гиперемии слизистой. Но при вирусном плацентите в половых путях изменений может не быть. При угрозе прерывания беременности из шейки выделяется кровь. На подтекание вод указывает наличие прозрачной жидкости во влагалище. Если произошло дородовое излитие вод, предлежащая часть плода опускается в полость малого таза и хорошо пальпируется.
- Акушерский осмотр. Матка в повышенном тонусе, возбудима. При длительно существующем плацентите в тяжелых случаях может наблюдаться отставание размеров матки от срока беременности, что указывает на внутриутробную задержку развития. О гипоксии говорят приглушенные тоны сердца плода. Отсутствие сердцебиения и шевеления – признак антенатальной смерти.
- УЗИ плода. Определяется утолщение плаценты, кистозные полости, кальцификаты. На раннем сроке может наблюдаться расширение межворсинчатого пространства. Неблагоприятный признак – сегментарные сокращения матки, признаки старения плаценты. При развитии фето-плацентраной недостаточности плод отстает в размерах от срока гестации, его двигательная активность снижена.
- Допплерометрия сосудов плаценты. Регистрируются нарушения гемодинамики. При плацентите, который затрагивает плодовую или материнскую часть плаценты, отмечается ее гиповаскуляризация. При диффузном плацентите компенсаторная реакция приводит к гиперваскуляризации плаценты. О выраженности плацентита судят по индексу васкуляризации и кровотока.
- Лабораторная диагностика. В общем анализе крови признаки воспаления – ускорение СОЭ, повышенное количество лейкоцитов. Для вирусного плацентита характерно увеличение лимфоцитов. В лейкоцитарной формуле отмечается сдвиг влево из-за образования молодых форм лейкоцитов. Биохимический анализ крови показывает повышенный С-реактивный белок.
Подтверждается плацентит после родов. Плодное место с оболочками и пуповиной отправляется на гистологическое исследование. По его результатам можно предположить тип инфекции, если обследование не проводилось во время беременности. Для нормального восстановления в послеродовом периоде и профилактики эндометрита назначается лечение.
Лечение плацентита
Женщина с плацентитом госпитализируется для проведения качественного обследования, лечения и выбора акушерской тактики. Консервативная терапия оправдана при недоношенной беременности и признаках незрелого плода, но при сохранении его нормальной гемодинамики. При некупирующейся острой гипоксии плода и в других тяжелых случаях показано досрочное родоразрешение путем кесарева сечения. При плацентите проводится:
- Антибактериальная терапия. Применяются антибиотики широкого спектра действия из группы защищенных пенициллинов, цефалоспоринов, макролидов. В тяжелых состояниях их вводят инъекционно с последующим переходом на формы для приема внутрь. Курс составляет 7-14 суток. Антибиотики обязательно назначаются при безводном промежутке более 12 часов для профилактики хориоамнионита.
- Токолитики. Необходимы для снижения тонуса матки и пролонгирования беременности. Назначают магния сульфат капельно, в качестве экстренного средства допускается применение гексапреналина. Но по клиническим рекомендациям предпочтение отдается фенотеролу. Токолитики не используют после излития вод.
- Глюкокортикоиды. Назначаются в случаях, когда есть высокая вероятность досрочного родоразрешении или после отхождения вод на сроке меньше 36 недель. Необходимы для ускорения созревания легких плода и профилактики болезни гиалиновых мембран новорожденного. Схема и продолжительность терапии подбирается индивидуально.
- Антиагреганты и антикоагулянты. Необходимы для улучшения кровотока в плаценте, профилактики тромботических осложнений. Применяют курантил, пентоксифиллин в таблетках длительным курсом. По показаниям назначаются низкомолекулярные гепарины в виде инъекций. Использование прекращают за 2 недели до предполагаемых родов.
Прогноз и профилактика
При плацентите прогноз зависит от срока развития воспаления и способностей организма компенсировать сосудистые нарушения. Для плода плацентраная недостаточность увеличивает риск задержки развития, внутриутробного инфицирования и гипоксии, которая может завершиться внутриутробной гибелью. Профилактика плацентита заключается в прегравидарной подготовке, своевременном лечении хронических воспалительных процессов половых органов. Мазки на чистоту влагалища, которые берутся при постановке на учет, позволяют вовремя заметить воспалительные изменения, провести дополнительное обследование и лечение.
Инфекционные болезни при беременности нарушают ее нормальное течение, могут привести к преждевременным родам, аномалиям развития плода, его внутриутробном заболеваниям и гибели, могут неблагоприятно отразиться на здоровье самой женщины. К наиболее тяжелым последствиям для внутриутробного развития ребенка приводят вирусные заболевания матери.
К вирусам наиболее чувствительны эмбрионы. Для этих возбудителей характерно, что они предпочитают развиваться на эмбриональных, незрелых тканях. Недаром и в лабораториях вирусы культивируют на куриных эмбрионах. Поэтому вирусные инфекции опасны именно в первые 90 дней внутриутробного развития плода.
Как бактерии и вирусы могут проникнуть к плоду
В фетальном периоде, то есть после 3 месяцев беременности, к плоду могут проникать не только вирусы. Бактерии и простейшие также способны преодолевать плацентарный барьер, что бывает, правда, не столь уж часто. Такой путь проникновения возбудителя называют трансплацентарным. При этом плацента может быть поражена, что само по себе крайне неблагоприятно для плода: он перестает получать нужное количество кислорода и питательных веществ. Однако возбудители не всегда поражают плаценту.
Иногда они попадают к плоду из влагалища матери через околоплодный пузырь. В этом случае сначала инфицируется полость матки и амниотическая жидкость, которая является хорошей средой для размножения возбудителей. Поражаются также плацента, пуповина и плодные оболочки. В организм ребенка возбудитель проникает через кожу, пупочный канатик, дыхательные пути, глаза и уши.
Болезнетворные микроорганизмы могут попадать к плоду и из брюшной полости по маточным трубам. Не исключен и контактный путь заражения, если очаг инфекции локализован в стенке матки или плаценте.
Вирусные болезни
Иногда одного контакта матери с больным краснухой бывает достаточно, для того чтобы плод заболел. Болезнь, которая у детей протекает, как правило, легко, нередко даже без повышения температуры, производит катастрофические разрушения в организме ребенка, если он внутриутробно поражен вирусом краснухи в первом триместре беременности. Вирус попадает к эмбриону через кровь матери. В этом случае очень высока вероятность рождения мертвого ребенка или ребенка с пороками развития: поражениями мозга, сердца, слухового анализатора, кожи, костной системы, печени, селезенки, почек. Среди поздних осложнений можно назвать глухоту, глаукому, микроцефалию, гидроцефалию, энцефалопатию (последствие органического поражения головного мозга), сильное отставание в психомоторном развитии, позднее закрытие швов и родничков, сахарный диабет, болезни щитовидной железы.
Среди живых детей, которые рождаются у матерей, перенесших краснуху на 1—2-м месяце беременности, 50–80 % имеют пороки развития, а на 2—3-м месяце – 15–30 %. Поэтому, если женщина переболела краснухой в течение первых 90 дней беременности, это рассматривается как абсолютное показание к искусственному аборту. В Австралии, где впервые в 1944 году было установлено пагубное влияние краснухи на плод, применялся своеобразный способ иммунизации девочек. К заболевшему краснухой ребенку приглашали в гости девочек со всей округи… чтобы они заразились и переболели краснухой, которая дает пожизненный иммунитет. Позднее эта болезнь уже не могла нанести вред детям этих девочек.
Беременная женщина, не болевшая краснухой, должна помнить, что эта болезнь у взрослых протекает, как правило, в легкой форме, обычно с небольшим повышением температуры или без него, с высыпаниями на коже. Сыпь имеет вид мелких красных точек. Поскольку температура бывает невысокой и держится недолго, такую сыпь нередко принимают за аллергическую и не обращают на нее внимания. Однако любая сыпь у беременной женщины, особенно в первые 2–3 месяца, должна быть поводом для обращения к врачу за консультацией. Что отличает краснуху от аллергии? При аллергии, как правило, не бывает температуры. Кроме того, при краснухе увеличиваются затылочные лимфатические узлы, что всегда может определить врач.
У взрослых корь сейчас встречается довольно редко, поскольку практически все население иммунизируется. Но тем не менее следует знать, что иммунитет к кори, выработанный в процессе болезни, и иммунитет, полученный в результате прививки, различаются по продолжительности. Первый остается на всю жизнь, второй может ослабевать. Поэтому при контакте беременной с больным корью ей вводят антикоревой у-глобулин. Корь, перенесенная женщиной на ранних стадиях беременности, приводит к таким же тяжелым последствиям для плода, как и краснуха. Если женщина заболела корью в первом триместре беременности, это является абсолютным показанием для искусственного аборта.
Возбудитель относится к группе вирусов герпеса. Его называют также вирусом слюнных желез, так как он локализуется в их клетках. По статистическим данным, в России около 30 % населения являются носителями этого вируса. Другими словами, он присутствует в организме, но ничем себя не проявляет. Однако женщина, – носитель вируса цитомегалии может через свою кровь заразить эмбрион или плод, и тогда начинается патологический процесс, который часто приводит к тяжелым поражениям ребенка. Малыш появляется на свет до срока, желтушный, с пороками глаз, костной системы, слуха. В дальнейшем развиваются глухота, слепота, энцефалопатия, микроцефалия, пневмосклероз, цирроз печени, поражения кишечника, почек.
В настоящее время разработаны специальные диагностикумы, позволяющие по количеству антител, имеющихся в организме против вируса цитомегалии, установить, является человек носителем этого возбудителя или нет. Лучше такое обследование пройти заранее, чтобы в случае носительства и врач, и сама женщина были насторожены в отношении цитомегалии. Коварство цитомегалии заключается в том, что болезнь часто протекает бессимптомно или признаки ее напоминают обычную простуду.
Вызывает трудности и прогнозирование здорового потомства у больной женщины.
Как проявляет себя вирус герпеса, известно всем. Это высыпания на теле, а чаще на губах – так называемая простуда. Большинство людей являются носителями вируса герпеса. Он дает о себе знать в тот момент, когда иммунная защита организма по той или иной причине снижается. Но если герпес не причиняет большого вреда ребенку и взрослому, то у плода он вызывает очень серьезные повреждения. Особенно опасен в этом отношении вирус II типа, который локализуется на слизистых оболочках половых органов женщины. В этом случае заражение плода происходит через инфицирование амниотической жидкости. Но чаще всего вирус попадает к плоду через плаценту, а к эмбриону – через кровь матери. Поскольку вирус герпеса предпочитает развиваться в нервной ткани, ребенок рождается, как правило, с поражением центральной нервной системы.
Он может внутриутробно перенести менингоэнцефалит, последствием которого у новорожденного являются микроцефалия, водянка мозга, слепота, замедленное развитие. Нередко встречается укорочение конечностей.
В настоящее время разработан метод, позволяющий еще до беременности провести лечение, чтобы ослабить действие вируса на плод. Такое же лечение проводится и во время беременности, если у женщины появились герпетические высыпания на теле.
Может ли грипп, перенесенный женщиной во время беременности, повлиять на ребенка? Получить ответ на этот вполне закономерный вопрос оказалось не так просто. На первый взгляд пандемия гриппа 1953–1957 годов (возбудитель – вирус А-2, азиатский) не вызвала увеличения количества новорожденных с уродствами. Однако позже, когда были собраны и проанализированы статистические данные, выяснилось, что количество таких детей все-таки несколько увеличилось. Словом, если женщина заболела в первом триместре беременности, опасность поражения ребенка существует. Но если болезнь протекала сравнительно легко, то нарушений здоровья ребенка обычно не наблюдается. Только при очень тяжелом течении гриппа у матери ребенок может родиться с последствиями внутриутробно перенесенного инфекционного заболевания. Из поздних осложнений можно назвать энцефалопатию, из-за которой малыш будет отставать в психомоторном развитии.
Может ли рожать женщина, перенесшая эту болезнь? Может, но до наступления беременности она должна выяснить, в каком состоянии у нее печень и каким возбудителем был вызван гепатит. Если женщина перенесла гепатит типа А, то может не волноваться – к этому вирусу вырабатывается стойкий иммунитет, и вновь она уже не заболеет.
До недавнего времени считалось, что причиной тяжелого течения болезни является вирус типа В. Болезнь часто приобретает хронический характер и приводит к серьезному осложнению – циррозу печени. Кроме того, нередко встречается носительство вируса гепатита В.
Однако оказалось, что и вирус В в чистом виде не вызывает тяжелого гепатита. Был обнаружен третий тип вируса – дельта. В ассоциации с вирусом В он и обусловливает неблагоприятное течение болезни. Та же ассоциация вирусов при носительстве матери опасна и для плода. Если он заражен вирусами типа В и дельта, роды могут произойти раньше срока. Ребенок родится с гипотрофией и внутриутробным гепатитом. У новорожденного наблюдаются кровоточивость, увеличение печени, нарушение ее функции. 20 % таких детей погибают в первые месяцы после рождения, 40 % – доживают до 2 лет, 40 % малышей удается вылечить, и они растут здоровыми.
Передается ли вирус иммунодефицита человека (ВИЧ) от матери к плоду – проблема, нуждающаяся в дополнительном изучении. Однако имеющиеся сведения позволяют предполагать, что вероятность такой передачи ВИЧ достаточно высока и составляет от 30 до 50 %. Бывают случаи, когда женщина хочет иметь ребенка от мужчины, у которого обнаружены антитела к ВИЧ. И хотя проявления СПИДа у него отсутствуют, то есть мужчина пока не болен, а является носителем вируса, опасность заражения женщины очень велика.
В настоящее время все женщины обследуются в первые месяцы беременности на присутствие в крови антител к ВИЧ. В случае положительного ответа при тестировании женщине показан искусственный аборт из-за высокой вероятности заражения плода. Конечно, она сама решает, оставить ей беременность или нет.
Бактериальные болезни
Среди болезней, вызываемых бактериями, сейчас особое внимание привлекает туберкулез. Инфекция, с которой в свое время справилось отечественное здравоохранение, стала снова распространяться, в первую очередь поражая людей, живущих в местностях с неблагоприятными экологическими, социально-бытовыми и санитарно-эпидемиологическими условиями.
Если в окружении женщины есть больной туберкулезом, ей необходима консультация врача. Если же она сама больна, то сначала должна вылечиться, так как иначе ей, беременной, придется принимать антибиотики, влияние которых на плод неоднозначно.
Туберкулезный процесс может возникнуть или обостриться во время вынашивания ребенка. В нашей стране разработана и действует система лечения беременных женщин, больных туберкулезом. В Москве для них открыт специализированный родильный дом. При соответствующем наблюдении и лечении дети у таких женщин обычно рождаются здоровыми
Возбудитель этой болезни – бактерия. Заражение может произойти через плохо обработанное мясо и молоко, а также при контакте с больными животными. Об этом нужно помнить женщинам, которые по роду своей трудовой деятельности имеют дело с животными, – дояркам, ветеринарам, работницам звероферм.
К плоду листерии попадают через плаценту. Но при этом возможно и вторичное заражение плода: выделяя возбудителя с мочой, он инфицирует околоплодные воды, которые попадают в его дыхательные пути. Возникает тяжелая внутриутробная пневмония. Заражение околоплодных вод происходит и в том случае, если бактерии попадают в полость матки из влагалища матери.
У женщин, больных листериозом, дети часто рождаются с генерализованной формой инфекции – сепсисом. У них увеличены печень и селезенка, уже в первые сутки жизни развивается желтуха, на коже в 40 % случаев появляется сыпь. Заражение ребенка возможно и во время родов. В дальнейшем у него могут развиваться водянка мозга и энцефалопатия.
Плод может заразиться лишь от больной матери. Болезнь у женщин может протекать не только в острой, но и в скрытой форме. Бледная спирохета поражает плод чаще всего на 6—7-м месяце беременности. Плацента сначала не изменяется, признаки ее поражения появляются уже после заболевания плода. Следствием заражения может быть выкидыш или рождение мертвого ребенка. Если же он появился на свет живым, в случае раннего врожденного сифилиса признаки болезни могут быть обнаружены уже к концу 1-й недели или 2-го месяца жизни. Однако болезнь может заявить о себе в любом возрасте до 16–17 лет. При раннем врожденном сифилисе поражаются кожа (сифилитическая сыпь), слизистые оболочки, кости, поджелудочная железа, печень, головной мозг, а в дальнейшем развиваются водянка мозга, сифилитический насморк. При позднем врожденном сифилисе преимущественно поражается центральная нервная система.
При своевременном выявлении и лечении сифилиса женщина в дальнейшем может иметь здоровых детей
Если у беременной женщины имеются очаги хронической инфекции, например при тонзиллите, синуситах, воспалительных заболеваниях мочеполового тракта, они могут стать причиной тяжелого поражения плода. Возбудителями болезни являются мелкие бактерии шарообразной формы, которые обычно объединяются в цепочки. Они могут проникать к плоду через плаценту или заражая околоплодные воды. Ребенок рождается с симптомами внутричерепной травмы, у него нарушено дыхание, наблюдаются кровоточивость, вялость. Часто дети погибают сразу после рождения. У умерших детей обнаруживаются кровоизлияния в мозговые оболочки, вещество мозга, ткани легких. Если ребенок не погибает сразу, болезнь прогрессирует: поражаются легкие и центральная нервная система.
Микоплазмоз: опасная инфекция для беременных
Микоплазмоз нельзя отнести ни к вирусным, ни к бактериальным заболеваниям, а, тем не менее, эта болезнь очень опасна при беременности. Болезнь вызывается микоплазмой – микроорганизмами различной формы. Это мелкие шары, короткие нити, лишенные клеточных стенок. Они часто являются причиной заболеваний мочеполовой системы. К плоду возбудитель может попадать через плаценту и околоплодные воды. При внутриутробном инфицировании заболевание плода носит генерализованный характер. Дети в большинстве случаев рождаются недоношенными. У них наблюдаются желтуха, дыхательные расстройства и поражение мозга. Доношенные младенцы страдают врожденной пневмонией и кровоточивостью. Спустя некоторое время у них возникает менингоэнцефалит.
При поражении микоплазмой на ранних сроках беременности ребенок рождается с разнообразными пороками развития. В дальнейшем у него возможны гидроцефалия и энцефалопатия.
В связи с тяжелыми осложнениями для плода, которые формируются при инфицировании его стрептококками и микоплазмой, чрезвычайно важно, чтобы беременная женщина тщательно соблюдала правила личной гигиены. Не менее важно по направлению врача сделать анализы, чтобы вовремя обнаружить и прервать воспалительный процесс в мочеполовой системе.
Токсоплазмоз: болезнь от кошек
Возбудитель болезни – простейшее, токсоплазма. Источники инфекции – домашние и дикие животные, а также птицы. Особую опасность представляют кошки.
Человек человека может заразить только внутриутробно. Токсоплазма проникает к плоду через плаценту, если женщина заболела незадолго до беременности или во время нее. Возбудитель может поразить и эмбрион. Но это происходит крайне редко и только в том случае, если токсоплазма попала в стенку матки и в этом же месте в нее внедрился зародыш. Пораженный эмбрион погибает, так как токсоплазма – внутриклеточный паразит: размножившись, она покидает клетку, разрушая ее. А затем поражает другие клетки. Поэтому внутриутробный токсоплазмоз является типичной фетопатией. В зависимости от продолжительности внутриутробного патологического процесса ребенок поражается по-разному: чем раньше заразился плод, тем тяжелее нарушения.
Если инфекционный процесс начался на 4—5-м месяце беременности, ребенок родится с водянкой мозга или микроцефалией, так как возбудитель прежде всего поражает центральную нервную систему. При этом клетки мозга, в которые проникла токсоплазма, в течение времени, оставшегося до рождения, успевают пропитаться известью. И тогда на рентгеновских снимках черепа у таких детей видны кальцификаты, что характерно для токсоплазмоза. Не менее часто у больных детей бывают поражены глаза. Если плод был заражен на 6—7-м месяце беременности, то ребенок рождается с энцефалитом; если непосредственно перед родами – то с желтухой, увеличенными печенью и селезенкой. Позже нередко появляются симптомы менингоэнцефалита.
Если во время беременности женщине пришлось ухаживать за больным животным, у которого впоследствии был диагностирован токсоплазмоз, ей нужно немедленно обратиться к врачу и пройти обследование. В настоящее время беременных женщин, больных токсоплазмозом, лечат, так же как и младенцев, зараженных непосредственно перед родами. Такое лечение достаточно эффективно. Хуже дело обстоит с теми детьми, которые заболели на ранних стадиях фетального периода и родились с грубыми нарушениями здоровья.
Читайте также:


