Можно ли курить при остеомиелите
Остеомиелит – воспалительный процесс, который протекает в костном мозге и поражает все составляющие кости (компактное и губчатое вещество, надкостницу).
Существует 2 основных группы этого заболевания: остеомиелит специфического и не специфического типа.
Не специфический остеомиелит возникает из-за гноеродных бактерий (золотистого стафилококка, кишечной палочки, стрептококка), в редких случаях причиной возникновения являются грибки.
Специфический остеомиелит начинается из-за бруцеллеза, сифилиса, туберкулеза костей и суставов.
- гематогенный (эндогенный) остеомиелит – гнойная инфекция проникает в кость через кровь из инфицированной ссадины или раны, фурункула, абсцесса, панариция, флегмона, из зубов с кариесом, из-за синусита, тонзиллита;
- экзогенный остеомиелит – инфекция попадает во время проведения операции, из раны при ранении или пробирается из рядом расположенных мягких тканей и органов; остеомиелит этого вида бывает: посттравматическим (наступает при открытых переломах), послеоперационным (инфекция попадает при проведении операций на кости или после установления спиц), огнестрельным (инфекция попадает в кость после перелома от огнестрельного выстрела), контактным (воспалительный процесс переходит с окружающих тканей).
Болезнь может протекать в трех формах.
Первая форма – септико-пиемическая. При этой форме наблюдается резкое повышение температуры тела до 40° C. Больного сильно знобит, болит голова, мучает сильная повторяющаяся рвота, лицо становится бледным, кожа сухой, а слизистые оболочки и губы приобретают синюшный оттенок. Может быть помутнение сознания и его потеря, судороги и желтуха гемолитического типа. Наблюдается снижение давления, увеличение печени и селезенки в размерах. Пульс становится учащенным. На второй день заболевания, в месте поражения, мягкие ткани становятся отечными, кожа натянутая и красная, возникает сильная, рвущая боль при любых малейших движениях. Можно четко определить локализацию боли. По истечении одной-двух недель в очаге поражения появляется жидкость в мягких тканях (центр флюктуации). Со временем гнойные массы попадают в мышечную ткань и там идет образование межмышечного флегмона. Если ее не вскрыть, то она вскроется самостоятельно, при этом образуя свищ. Это приведет к возникновению параартикулярной флегмоны, сепсиса или вторичного гнойного артрита.
Второй формой является местная форма течения остеомиелита. В этом случае нет интоксикации организма, общее состояние больного в большинстве случаев остается удовлетворительным. Болезнь проявляется воспалением кости и близлежащих мягких тканей.
Токсическая (адинамическая) форма – третья разновидность течения остеомиелита. Эта форма встречается крайне редко. Наблюдается сильная интоксикация организма, потеря сознания, судороги, сердечно-сосудистая недостаточность. Что касается признаков воспаления в кости, то их практически нет. Это значительно затрудняет постановку диагноза.
Остеомиелит по своим начальным проявления отличается по видам. По истечению времени эти отличия сглаживаются и течение при всех формах более менее одинаковое. После выхода гноя, костная ткань постепенно восстанавливается, начинается период выздоровления. Если заживления не произошло болезнь перетекает в хроническую форму. Период замещения некроза на новую костную ткань зависит от возраста и уровня иммунитета больного. Чем моложе организм и выше иммунитет, тем быстрее начнется выздоровление.
Полезные продукты при остеомиелите
Для быстрого восстановления и затягивания повреждений после травмирования костями, для укрепления костей и роста здоровой костной ткани необходимо правильно питаться. Для получения такого эффекта организму требуется большое количество антиоксидантов, витаминов, минералов, аминокислот, протеинов, но очень маленькое количество насыщенных жиров. Итак, при остеомиелите важно поступление в организм:
- фолиевой кислоты (для ее восполнения нужно есть свеклу, бананы, чечевицу, капусту, бобы);
- витамина В (повысить его уровень помогут говядина и ее субпродукты, а также, скумбрия, сардина, селедка, куриные яйца и мясо курицы, креветки, устрицы, семечки, орехи, пивные дрожжи, цитрусовые, картофель (особенно печенный), горох и соя );
- цинка (нужно есть морепродукты, пастернак, сельдерей, тыква и ее семечки, бобовые культуры);
- магния (восполнить организм помогут кисло-молочные продукты, цельнозерновые изделия, листовые овощи и грецкие орехи);
- кальция (он содержится в кунжуте и кунжутном масле, миндале, кураге, репе, шпинате, твердом сыре и твороге).
- Чтобы избавиться от болезни, необходимо делать примочки из хозяйственного мыла и сока лука. Для приготовления лечебного средства потребуется кусок хозяйственного простого мыла (размером со спичечный коробок) и среднего размера луковица. Мыло нужно потереть на терке, а лук мелко нарезать. Перемешать. Положить эту смесь на простую (лучше льняную ткань), перемотать бинтом. Делать такие компрессы ежедневно на ночь до тех пор, пока не заживут раны.
- Хорошим средством от остеомиелита считаются почки или цветы фиолетовой сирени. Нужно насыпать в литровую банки цветы или почки (предварительно просушенные) и залить водкой. Оставить на 10 дней в темном месте. Процедить. Делать каждый день примочки и пить по 2 капли настойки внутрь.
- Мощным заживляющим и выгоняющим гной эффектом является мед и куриные яйца, ржаной мука, масло. Из этих компонентов необходимо приготовить тесто и на ночь из него требуется делать компрессы. Процедура приготовления теста: топится на водяной бане 1 килограмм меда (вода должна быть температурой около 40 градусов), добавляется 1 килограмм ржаной муки, 200 грамм сливочного масла (лучше домашнего приготовления) и десяток желтков домашних яиц (перед добавлением их необходимо немного взбить). Все тщательно перемешивается и замешивается в крутое тесто. На каждую процедуру нужен комок теста (все зависит от размеров поражения). Первым делом начнет интенсивно выходить гной, затем раны затянуться.
- Помимо аппликаций, для интенсивного лечения, нужно утром и на ночь пить по столовой ложке рыбьего жира и запивать сырым яйцом. Если нет сил выпить ложку с первого раза, можно начинать с 1/3 ложки. Главное постепенно довести потребление рыбьего жира до ложки. Еще полезен настой женьшеня. Его, также, нужно начинать принимать с нескольких капель.
- В летнее время нужно ежедневно по 15-20 минут принимать солнечные ванны. Полезно принимать ванны с морской солью, золой. Температура воды должна быть около 35-38 градусов. Принимать такие ванны нужно через день и длительность процедуры должна не превышать 15 минут. Рекомендуемое количество таких ванн — десять.
- В перерывах между всеми вышеописанными методами раны нужно мазать специальной мазью, приготовленной из 1-го куриного желтка, чайной ложки топленого сливочного масла и половины церковной маленькой свечки. Все тщательно перемешать и нанести на повреждения.
- Для восполнения кальция в организме нужно натощак выпивать скорлупу 1-го яйца. Ее нужно измельчить в порошок и запить водой. Для более сильного эффекта лучше запивать лимонным соком.
Если у Вас есть аллергия на тот или иной продукт, не стоит применять то средство, которое содержит аллерген.
С удалением зубов сталкиваются все люди, в том числе и курильщики. Можно ли курить после удаления зуба? – вопрос, которым задавался каждый любитель табачных изделий, находясь у дверей стоматологии.

- Почему нельзя курить после удаления зуба? ↓
- Когда можно курить после удаления? ↓
- Возможные осложнения ↓
- Альвеолярный остеит (сухая лунка) ↓
- Альвеолит ↓
- Остеомиелит ↓
- Рекомендации ↓
- Причины появления желтизны ↓
Почему нельзя курить после удаления зуба?

После удаления зуба, на его месте в полости рта остается отверстие, которое требует особого гигиенического ухода. Стоматолог дезинфицирует кровоточащую ранку тампоном, смоченным специальным раствором.
Эти действия заставляют сосуды в зубной лунке сокращаться, что способствует быстрой свертываемости крови и образованию кровяного тромба. Этот сгусток крайне важен для быстрого заживления, так как в итоге будет служить ранке защитным барьером от инфекций и прочего воздействия.
Чтобы способствовать процессу восстановления, врачи назначают воздержание от пищи и курения.
Причины, мотивирующие отказаться от курения после удаления зуба:
- Вакуум, который образовывается во рту при курении, может сместить трамбующий сгусток, что откроет рану для инфекций.
- Составляющие сигаретного дыма существенно замедляют заживление тканей.
- Курение негативно влияет на свертываемость крови, что может вновь вызнать кровотечение.
- В процессе курения шанс занести инфекцию в открытую рану многократно увеличивается.
- Табачный дым способствует развитию процессов воспаления.
- Курение может привести к осушению ранки, оставшейся на месте удаленного зуба, что чревато серьезными последствиями.
Когда можно курить после удаления?

Стоматологи не рекомендуют курить после удаления зуба 10 дней. За это время организм сможет полностью затянуть рану. Однако это в идеале. На практике же для многих курящих пациентов это неподъемный срок.
Для людей, обладающих сильной никотиновой зависимостью, временные рамки могут быть занижены.
Минимальные сроки во многом зависят от сложности стоматологического вмешательства:
- Для больного, которому была проведена сложная операция в полости рта, были наложены швы, не стоит браться за сигарету в течение двух дней.
- Для больного, у которого процесс удаления зуба не сопровождался осложнениями, минимальный временной порог составляет два часа.
Однако, стоит понимать, что вопрос о минимальном времени – это условное понятие. Ведь наперед врачу сложно предусмотреть индивидуальную реакцию организма на стоматологическое вмешательство.
Для одного человека воздержания от курения и в пять часов будет недостаточно, а другой пациент, в силу крепкого здоровья и хорошего самочувствия, не побоится потянуться за сигаретой, едва вскочивши со стоматологического кресла.
Возможные осложнения
В обычной практике последствия удаления зуба безболезненные и проходят спустя несколько дней. Однако, бывают случаи, когда беспечность и заблуждение пациента вновь приводят его в стоматологический кабинет, но уже с разного рода осложнениями.
Такими осложнениями являются:

Остеит – это вид осложнения, который возникает при полном (частичном) отсутствии или смещении кровяного сгустка, что подвергает травмированное место внешнему воздействию. Сопровождается болевыми ощущениями и приводит к воспалению. Обычно проявляется со 2 дня.
Симптомы:
- сильная боль;
- полное или частичное отсутствие кровяного тромба;
- неприятный запах;
- привкус во рту.
Такие симптомы – явное свидетельство того, что необходимо срочно обратиться к специалисту для назначения дополнительных процедур. В противном случае остеит может развиться в более серьезное осложнение.

Альвеолит – острое воспаление стенок альвеолы, возникающее после экстракции зуба и нарушения послеоперационного ухода. Сопровождается повышением температуры, отечностью. Проявляется на 3-5 день.
Симптомы:
- повышение температуры до 37-38°;
- увеличение лимфоузлов;
- сильная боль;
- отечность десны;
- гнойные выделения;
- недомогание;
- налет серого цвета;
- неприятный запах;
- привкус во рту.
Отсутствие лечения данного заболевания в очень краткие сроки способно вызвать у человека воспаление костной ткани, что ведет к тяжелой патологии.

Остеомиелит – воспалительный процесс костной ткани, который имеет сложный механизм развития болезни. Сопровождается разрушением костей, скоплением гноя. В очень запущенной форме может привести к инвалидности или даже к смертельному исходу.
Симптомы:
- повышение температуры до 39°;
- недомогание;
- ломота;
- потливость;
- головная боль;
- бледный вид кожи;
- выделение гноя;
- увеличение лимфоузлов;
- неприятный запах изо рта.
Ответственное отношение к своему здоровью и выполнение указаний стоматолога – это верный способ избежать осложнений.
Чем дольше человек ищет себе отговорки для своего бездействия и равнодушия, тем больше придется в итоге потратить времени и денег на решение запущенных проблем. Если в процессе лечения возникает дискомфорт, боли, ухудшение самочувствия – необходимо немедленно обращаться к врачу.
Рекомендации

Соблюдение всех рекомендаций обеспечит легкость восстановительного периода. Главное, что ничего страшного и невыполнимого в указаниях специалистов абсолютно нет.
К основным советам можно отнести следующие:
- Необходимо поставить в известность стоматолога о наличии никотиновой зависимости и выполнять его наставления на этот счет.
- В течение нескольких часов после удаления зуба нельзя принимать пищу и нужно постараться даже не пить жидкость.
- Дабы не нарушить процесс выздоровления травмированного места, не стоит полоскать ротовую полость. Чистка зубов также крайне не рекомендуется.
- Нежелательно в течение первых нескольких дней употреблять твердую, сильно горячую или холодную, а также острую пищу.
- В восстановительный период нужно обходиться без приема горячих ванн и посещений саун, которые способны повысить давление.
- Чтобы уберечь швы (если такие имеются), наложенные во время операции, не стоит широко открывать рот, зевать, смеяться.
- Необходимо отказаться от употребления алкогольных напитков.
В качестве обезболивающих препаратов нужно выбирать те, которые не способствуют разжижению крови. Это может возобновить кровотечение!
Важно обратить внимание также и на то, что значительная часть анестетиков затормаживает реакцию, вызывает сонливость. Поэтому автолюбителям в этот день рекомендуется не садиться за руль.
Причины появления желтизны

Согласно исследованиям, у заядлого курильщика к пенсионному возрасту (это в лучшем случае) останется только каждый второй зуб.
Пагубные свойства курения табака – общеизвестный факт. Это одна из немногих привычек, способных наиболее сильно и разнопланово вредить организму. Зубы также не являются исключением.
Многие курильщики страдают от того, что их улыбка со стажем курения меняет цвет не в лучшую сторону. При курении эмаль быстро приобретает неприятный желтый оттенок. Однако, самым пугающим является то, что избавиться от этого налета со временем практически невозможно.
Даже стоматологическое отбеливание, которое является не самым полезным методом, сможет помочь лишь на короткий промежуток времени.
Такой негативный результат достигается благодаря таким воздействиям:
- Никотин в совокупности с иными элементами, разрушает структуру эмали, делая ее восприимчивой для иных внешних воздействий.
- Неотъемлемой частью процесса курения является вдыхание дыма повышенной температуры, что заставляет эмаль зубов трескаться.
- Сигаретный дым, состоящий из смол и дегтя, оседает на эмали, меняя ее цвет.
Табакокурение – одна из привычек, которые вызывают очень сильную привычку на психологическом и физиологическом уровнях.
Противостоять ей, уже очутившись в этих сетях, довольно-таки не просто. Однако, следует учитывать риски, на которые можно нарваться, игнорируя советы специалистов.
Чтобы легче пережить воздержание от курения в послеоперационное время, рекомендуется больше спать. Этот метод – наилучшее лекарство в данной ситуации.
Что такое остеомиелит?
Остеомиелит представляет собой инфекцию кости, чаще всего вызываемую бактериями, реже другими типами патогенных микроорганизмов, часто достигающих кости через кровь. Остеомиелит может быть острым или хроническим и определяется как таковой в первую очередь на основании патологической картины ткани, а не продолжительности инфекции. Наиболее распространенной причиной остеомиелита, острого или хронического, является золотистый стафилококк как у детей, так и у взрослых.
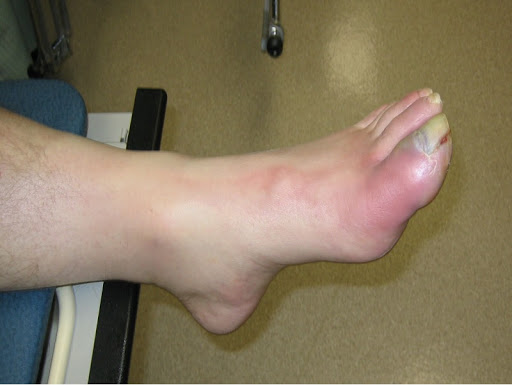
При инфицировании костной ткани часто развивается отек ее мягкой внутренней части (костного мозга). Отекшая внутренняя часть начинает давить на твердую внешнюю стенку кости, приводя к передавливанию кровеносных сосудов костного мозга, в результате чего приток крови к кости снижается или прекращается.
Без достаточного поступления крови возможно отмирание участков костной ткани. Инфекции таких отмерших участков костной ткани сложны в лечении, поскольку в эти участки не проникают естественные клетки организма, специализирующиеся на защите от инфекций, а также антибиотики.
Инфекция также может распространиться за пределы кости и привести к образованию гнойных скоплений (абсцессов) в близлежащих мягких тканях, например, мышечной ткани. Абсцессы иногда самостоятельно прорываются через кожу.
Классификация
Существует два типа остеомиелита, которые более дифференцированы по отношению к профилю, представленному костной тканью, чем по продолжительности самой инфекции:
- Острый остеомиелит, связанный с воспалительными изменениями костей, вызванными патогенными бактериями, симптомы которых обычно появляются через две недели после заражения.
- Хронический остеомиелит представляет собой некроз кости, то есть гибель части костной ткани.
Дальнейшие классификации остеомиелита основаны на предполагаемом механизме инфицирования: например, если он передается через кровь или в результате прямого проникновения бактерий в кость вследствие инфицирования прилегающих мягких тканей или открытой раны.
Причины остеомиелита
Остеомиелит вызывается различными инфекционными агентами. Когда костный мозг (мягкая ткань внутри кости) заражается, он набухает и оказывает давление на кровеносные сосуды в кости, вызывая их разрушение. Найденные микроорганизмы различаются в зависимости от возраста пациентов:
- Бактерии золотистого стафилококка (Staphylococcus aureus) являются наиболее частой причиной острого и хронического остеомиелита у взрослых и детей.
- Стрептококк группы А (пневмококк и К. kingae) являются другими двумя наиболее распространенными патогенными микроорганизмами у детей.
- Стрептококковые инфекции группы В встречаются в основном у новорожденных.
- У взрослых золотистый стафилококк является наиболее распространенным патогеном в кости, связанным с протезными инфекциями.
- Другие возможные микроорганизмы: Staphylococcus epidermidis, Pseudomonas aeroginosa, Serratia marcescens и Escherichia coli.
- Кроме того, грибковые и микобактериальные инфекции также были зарегистрированы у пациентов с остеомиелитом, но они остаются редкими и обычно встречаются у пациентов с нарушенной иммунной функцией (иммунодефицит).
- Есть редкие случаи паразитарной инфекции (эхинококкоз).
- В контексте травмы инфекция очень часто связана с несколькими микроорганизмами.
Механизм действия, который вызывает хронический остеомиелит, заключается в следующем: бактерии прилипают к кости и образуют биопленку, в которой они становятся менее чувствительными не только к иммунной системе пациента, но и к антибиотикам.
Золотистый стафилококк часто поражает госпитализированных людей, поэтому это называется внутрибольничной инфекций — микробом, который поражает больного в результате его госпитализации или посещения лечебного учреждения. Таким образом, инфекция золотистого стафилококка может заражать человека во время установки катетера, протеза или зонда.
Люди, наиболее подверженные риску острого остеомиелита, — это дети, которые чаще поражаются из-за роста областей длинных костей, которые сильно васкуляризируются и подвержены даже незначительным травмам. Более половины случаев острого гематогенного (переносимого с кровью) остеомиелита у детей приходится на пациентов в возрасте до пяти лет. Напротив, хронический остеомиелит у детей встречается очень редко.
Факторами риска, а именно предрасположенностью к остеомиелиту, являются в основном:
- диабет 2 типа;
- заболевание периферических сосудов.
По мере прогрессирования этих состояний заболеваемость хроническим остеомиелитом среди населения увеличивается.
Симптомы остеомиелита
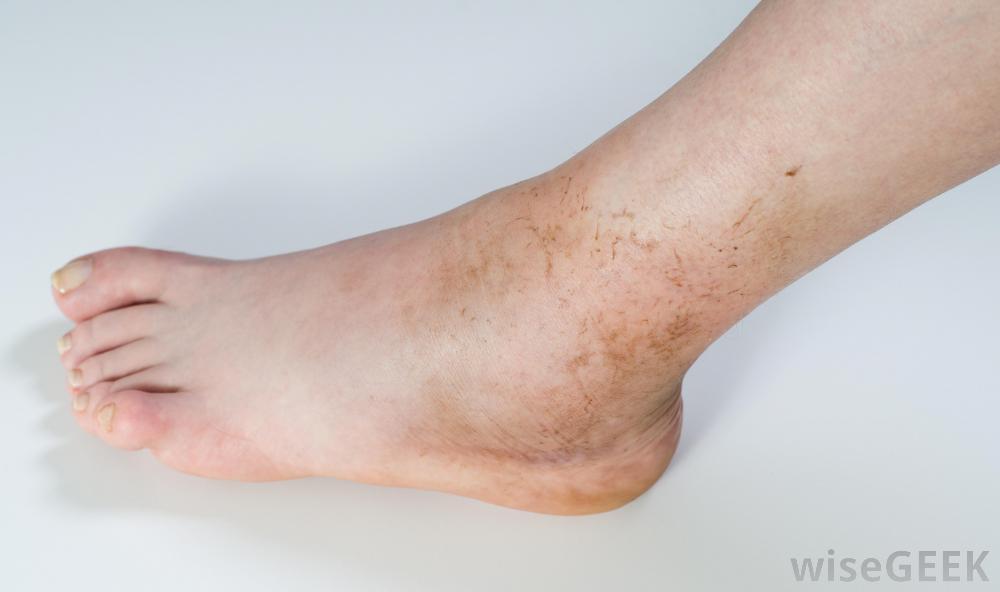
Симптомы острого остеомиелита:
- лихорадка (высокая температура);
- раздражительность;
- местная эритема (покраснение);
- отек;
- чувствительность зараженной кости.
Симптомы хронического остеомиелита:
- часто вторичный по отношению к открытым переломам;
- хроническая боль;
- плохое заживление ран;
- общее недомогание;
- иногда жар.
Симптомы остеомиелита могут быть неспецифичными, и их трудно распознать. Идентификация рассматриваемой бактериальной инфекции не всегда проста, поскольку посевы крови, позволяющие обнаружить их, оказываются положительными только в половине случаев.
Осложнения
Основные осложнения остеомиелита включают:
- Смерть кости (остеонекроз). Инфекция кости может препятствовать циркуляции крови внутри кости, что приводит к ее смерти. Для того чтобы антибиотики помогли, необходимо хирургически удалить отмершие части кости.
- Септический артрит. Иногда инфекция в костях может распространиться на близлежащие суставы.
- Плохой рост. Если остеомиелит возникает в мягких тканях, называемых ростовыми пластинами, на любом конце длинных костей рук или ног, это может повлиять на нормальный рост костей и суставов детей.
- Рак кожи. Если при остеомиелите образовалась открытая рана, которая выделяет гной, существует высокая вероятность того, что на окружающей коже появится плоскоклеточный рак.
Диагностика
Остеомиелит можно заподозрить на основании симптомов и по результатам медицинского осмотра. Например, врачи могут подозревать остеомиелит у больного со стойкой болью в определенном участке кости, сопровождающейся или не сопровождающейся лихорадкой, предъявляющего жалобы на практически постоянную усталость.
Если врачи подозревают остеомиелит, они проводят анализы крови для выявления воспаления, определяя один из следующих показателей:
- скорость оседания эритроцитов (СОЭ — анализ, который заключается в измерении скорости, с которой эритроциты оседают на дно пробирки с кровью);
- уровень С-реактивного белка (белок, циркулирующий в крови, резко повышается в случае воспаления).
Повышенные показатели СОЭ и уровня С-реактивного белка обычно указывают на наличие воспаления. Кроме того, в результатах анализа крови часто выявляют повышение количества лейкоцитов. Однако для диагностики остеомиелита результатов таких анализов крови недостаточно, хотя результаты в пределах нормы, говорящие о незначительном воспалении или полном его отсутствии, снижают вероятность остеомиелита.
Рентген позволяет обнаружить характерные признаки остеомиелита, но в ряде случаев это возможно только спустя 2–4 недели после появления первых симптомов.
В случае сомнительных результатов рентгенологического исследования или тяжелых симптомов проводится компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). С помощью КТ и МРТ можно определить инфицированные участки или суставы и обнаружить инфекцию соседних тканей, например, абсцессы.
Для диагностики инфекции кости и определения микроорганизмов-возбудителей врачи могут взять на анализ образцы крови, гноя, синовиальной жидкости или самой костной ткани. Как правило, при остеомиелите позвоночника образцы костной ткани извлекают с помощью иглы или в ходе хирургического вмешательства.
Лечение остеомиелита
Наиболее эффективным средством лечения детей и взрослых, у которых в недавнее время была инфекция кости, распространившаяся с кровотоком, являются антибиотики. Если определить бактерию-возбудителя инфекции не представляется возможным, применяют антибиотики, эффективные в отношении золотистого стафилококка и многих других типов бактерий (антибиотики широкого спектра действия).
В зависимости от тяжести течения инфекции, антибиотики могут вводить в вену (внутривенно) в течение 4–8 недель. Затем переходят на прием антибиотиков внутрь в течение более длительного периода времени в зависимости от реакции на них пациента. Лечение некоторых больных хроническим остеомиелитом может предусматривать прием антибиотиков в течение нескольких месяцев.
Если обнаружена или подозревается грибковая инфекция, необходимо лечение противогрибковыми препаратами в течение нескольких месяцев. Если инфекция обнаружена на ранних этапах, хирургическое вмешательство обычно не требуется.
У взрослых больных с бактериальным остеомиелитом позвонков антибиотикотерапия обычно длится от 4 до 8 недель. Иногда возникает необходимость в постельном режиме, и больному может потребоваться использовать корсет. Для дренирования абсцессов или укрепления пораженных позвонков (чтобы не допустить сминания позвонков и, как следствие, поражения близлежащих нервов, позвоночного столба или кровеносных сосудов) может потребоваться хирургическое вмешательство.
Если остеомиелит развивается вследствие инфекции близлежащих мягких тканей, сложность лечения возрастает. Обычно проводится хирургическая операция для удаления отмершей ткани и кости, образовавшиеся полости заполняются здоровой кожей или другой тканью. Затем проводится лечение инфекции с помощью антибиотиков. Антибиотики широкого спектра действия необходимо принимать более 3 недель после хирургического вмешательства.
При наличии абсцесса обычно требуется хирургическое вмешательство для его удаления. Также хирургическое вмешательство показано больным со стойкой температурой и снижением массы тела.
Прогноз
При лечении клинический исход острого остеомиелита в целом хороший.
Прогноз неутешителен для людей с длительным (хроническим) заболеванием. Симптомы могут появляться и исчезать годами, даже при хирургическом вмешательстве. Может потребоваться ампутация, особенно у людей с диабетом или плохим кровообращением.
Прогноз для людей с протезной инфекцией частично зависит от:
- здоровья человека;
- типа инфекции;
- того можно ли зараженный протез удалить без проблем.
Можно ли предотвратить остеомиелит?
Самый простой способ предотвратить остеомиелит — сохранять кожу чистой. Все порезы и раны, особенно глубокие, должны быть тщательно очищены. Моте раны водой с мылом, держите их под проточной водой не менее пяти минут подряд, чтобы тщательно их промыть и удалить любую грязь.
Чтобы сохранить чистоту раны после промывки, накройте ее стерильной марлей или чистой тканью. Вы можете нанести заживляющий безрецептурный антибактериальный крем на рану, но самое главное, чтобы он был хорошо очищен. Раны должны начать заживать в течение первых 24 часов и полностью зажить в течение недели.
Рана, для заживления которой требуется больше времени и/или которая вызывает сильную боль, должна быть осмотрена специалистом.
И, как и при многих инфекциях, родители и дети должны тщательно и часто мыть руки, чтобы предотвратить распространение микробов. Дети также должны своевременно проходить необходимые вакцинации.
Остеомиелит относится к одной из серьезнейших и часто встречаемых проблем гнойной хирургии. Данное заболевание сопровождается развитием инфекционно-воспалительных процессов, поражающих ткани костного мозга, костей и прилежащей клетчатки.
При отсутствии своевременного лечения, остеомиелит быстро прогрессирует и приводит к развитию отдаленных гнойных метастаз, сепсиса, инфекционно-токсического шока и т.д.
Код остеомиелита по МКБ10 — М86. При необходимости, указывается дополнительный код:
- 0 – для острых гематогенных остеомиелитов (М86.0);
- 1 –для других форм острых остеомиелитов;
- 2 – для подострых остеомиелитов;
- 3 – для хронических многоочаговых остеомиелитов;
- 4 – для хронических остеомиелитов с дренированными синусами;
- 5- для других хронических гематогенных остеомиелитов;
- 6 – для других хронических остеомиелитов;
- 8 — для абсцессов Броди, склерозирующего остеомиелита Гарре и т.д. (другие остеомиелиты);
- 9 – для неуточненных форм остеомиелита.
Остеомиелит челюсти классифицируется как К10.2. А остеомиелит позвоночника как М46.2.
Остеомиелит — что это за болезнь?
Остеомиелит — это гнойно-некротические поражения костей и костного мозга, вызванное патогенными бактериями. По мере прогрессирования воспаления, гнойно-некротический процесс распространяется на надкостницу (периостит) и мягкие ткани.
Основными причинами заболевания являются пиогенные (гноеродные) бактерии и микобактерии (туберкулезный остеомиелит).
По сути, симптомы остеомиелита являются проявлением местной воспалительной реакции в костной ткани, развившейся в ответ на внедрение и размножение в ней патогенных микроорганизмов.
Остеомиелит заразен или нет?
Заболевание не заразно. Больной остеомиелитом не представляет эпидемической опасности.
Причины остеомиелита разделяются на экзогенные и эндогенные. При эндогенных остеомиелитах происходит занос инфекции в костномозговой канал с током крови (гематогенный остеомиелит).
Причинами экзогенных воспалений является занос бактерий в костную ткань и костномозговой канал после травмы или перелома (посттравматические остеомиелиты).
Развивающийся локализированный воспалительный процесс является защитной реакцией организма на проникновение в костномозговой канал бактериальных агентов и способствует предотвращению развития сепсиса. При несостоятельности механизмов отграничения гнойно-некротических процессов (сниженный иммунитет, тяжелые сопутствующие патологии и т.д.) происходит быстрое развитие сепсиса.
Следует отметить, что без своевременного лечения, остеомиелит также заканчивается сепсисом, так как происходит истощение защитных сил организма, способствующих отграничению воспаления.
Заболевание может развиваться:
Факторами риска, способствующими развитию остеомиелита, являются:
- сахарный диабет;
- тяжелые нарушения микроциркуляции в конечностях;
- иммунодефициты;
- тяжелые сопутствующие соматические патологии;
- истощение, авитаминозы;
- алкоголизм.
На данный момент остеомиелит продолжает оставаться актуальной и часто встречаемой проблемой гнойной хирургии. Пациенты с острым остеомиелитом, составляют около 11% от всех хирургических пациентов, и этот показатель не имеет тенденции к снижению.
В хроническую форму (хронический остеомиелит) заболевание переходит приблизительно в двадцати процентах случаев.
По причинам развития воспаления, наиболее распространенной формой болезни является гематогенный остеомиелит.
По локализации, наиболее часто встречаемой формой заболевания, является остеомиелит нижних конечностей (около девяноста процентов всех случаев заболевания).
В структуре остеомиелита нижних конечностей, около пятидесяти процентов приходится на поражения большеберцовой кости и тридцать процентов на остеомиелит бедренной кости. Другие локализации остеомиелита встречаются реже.
Симптомы остеомиелита позвоночника встречаются реже всего (около одного процента от всех случаев остеомиелита).
У детей острый гематогенный остеомиелит встречается чаще, чем у взрослых (около семидесяти процентов всех случаев). Около тридцати процентов всех остеомиелитов регистрируются у малышей первого года жизни.
Основными возбудителями заболевания являются золотистые стафилококки, бета-гемолитический стрептококк группы А, синегнойная палочка, гемофильная палочка, эшерихия коли и микобактерии.
При развитии острого остеомиелита происходит формирование ограниченного воспалительного процесса в костномозговом канале. В дальнейшем, в гнойное воспаление вовлекаются гаверсовы каналы и надкостница.
Воспалительные процессы при острейших формах заболевания носят флегмонозный характер и сопровождаются некротическим расплавлением тканей (костный мозг, губчатая ткань и компактная пластина).
За счет нарушения внутрикостного и периостального кровоснабжения происходит формирование секвестров (фрагментов мертвых костных тканей, отделенных от живой кости). При этом, вокруг секвестров начинается активный процесс остеопороза (рассасывания костных тканей).
При несвоевременном или неправильном лечении секвестры способствуют переходу остеомиелита в хроническую форму.
За счет воздействия протеолитических ферментов, вырабатываемых лейкоцитарными и макрофагальными клетками, происходит медленное рассасывание омертвевшей кости и ее отграничение от здоровых тканей грануляционным валом (демаркационной линией).
Наличие мертвых костных тканей создает благоприятные условия для формирования свищевых ходов, через которые гной поступает в мягкие ткани.
При прорыве гноя через кожу на поверхность происходит формирование хронического открытого свища.
Дают ли инвалидность при остеомиелите ребенку?
Решение об оформлении инвалидности принимается на основании медико-социальной экспертизы и результатов оценки уровня ограничения трудовой и социальной активности пациента, а также его способности к самообслуживанию.
Показаниями к направлению пациента на МСЭ является наличие у него:
- хронического рецидивирующего остеомиелита, течение которого сопровождается рецидивами;
- тяжелых осложнений остеомиелита;
- открытых и малигнизированных свищевых ходов;
- последствий заболевания, препятствующих посещению учебных заведений, работы и т.д.;
- осложнений, сопровождающихся невозможностью выполнения трудовой деятельность, приводящей к неспособности полноценного самообслуживания и т.д.
Осложнения, последствия остеомиелита
Осложнения остеомиелита могут проявляться:
- абсцессами кости и прилежащих мягких тканей;
- флегмонами;
- сепсисом;
- инфекционно-токсическим шоком;
- гнойными артритами;
- анкилозами и контрактурами (нарушением подвижности или полной неподвижностью в суставе);
- самопроизвольными переломами;
- деформациями костей;
- укорочением кости;
- образованием свищей;
- малигнизацией стенки свищевого хода;
- плевритами;
- менингитами;
- амилоидозом почек;
- абсцессами внутренних органов и т.д.
Учитывая риск развития тяжелейших осложнений необходимо понимать, что народными средствами остеомиелит не лечится.
Антибиотики при остеомиелите являются обязательным компонентом лечения.
На вопрос, можно ли вылечить остеомиелит без операции, ответ также отрицательный.
При лечении острого остеомиелита вскрытие воспалительных очагов с их последующим дренированием является обязательным. Секвестрэктомия при остеомиелите проводится при наличии секвестров.
Необходимо понимать, что секвестр – это участок мертвой кости и самостоятельно он не исчезнет. Наличие мертвых тканей способствует появлению свищей, переходу заболевания в хроническую форму и провоцирует развитие тяжелых осложнений.
Также необходимо учитывать, что при отсутствии своевременного лечения, заболевание будет только прогрессировать и в дальнейшем может понадобиться уже не операция по удалению секвестров, а ампутация конечности.
Лечением остеомиелита занимается хирург.
При своевременном лечении, после стихания воспалительного процесса начинается процесс образования новой кости. Острый остеомиелит у детей (после удаления секвестров) может закончиться полным заполнением оставшихся полостей новой костной тканью.
При хроническом течении заболевания прогноз менее благоприятный и зависит от частоты рецидивов. По показаниям, пациент направляется на МСЭ для оформления инвалидности.
Классификация остеомиелита
По возбудителю, остеомиелиты разделяются на неспецифические, вызванные гноеродными бактериями, и специфические. К специфическим формам заболевания относят туберкулезные, бруцеллезные, сифилитические и т.д. остеомиелиты.
По причинам возникновения выделяют гематогенные, огнестрельные, посттравматические, послеоперационные и т.д. формы болезни.
В зависимости от локализации инфекционно-воспалительного процесса, выделяют:
- остеомиелиты бедренной кости;
- остеомиелиты голеностопных суставов;
- остеомиелиты пяточных костей;
- остеомиелиты коленных суставов;
- остеомиелиты копчика;
- остеомиелиты большеберцовых костей;
- эпифизарные остеомиелиты;
- остеомиелиты локтевых суставов;
- остеомиелиты челюсти;
- остеомиелиты позвоночника и т.д.
Согласно классификации Черни-Мадеру выделяют четыре типа остеомиелита (по структуре повреждения костных тканей);
- медуллярные остеомиелиты;
- поверхностные;
- очаговые;
- диффузные.
Остеомиелит — симптомы и лечение
Основными симптомами остеомиелита являются:
- лихорадочный синдром, озноб;
- увеличение регионарных лимфатических узлов;
- общеинтоксикационная симптоматика (слабость, вялость, тошнота и т.д.);
- распирающие боли в спине, суставах, челюсти (зависит от локализации воспаления);
- покраснение кожи над местом воспаления;
- отечность пораженной области;
- нарушение подвижности сустава.
Симптомы остеомиелита позвоночника могут проявляться постоянными тянущими и ноющими болями в спине.
Симптомы гематогенного остеомиелита у детей и взрослых могут протекать в септикотоксической, септицемической или легкой форме.
Легкая форма сопровождается появлением лихорадки и симптомов местного воспаления (отек, гиперемия, нарушение подвижности сустава).
У пациентов с септикотоксическими формами инфекции отмечается развитие озноба, лихорадки до сорока градусов, бреда, нарушения сознания, анемии, гепатоспленомегалии, олигоурии, анурии, высокого СОЭ, лейкоцитоза, появление рвоты и т.д.
Такие пациенты бледные, заторможенные. Возможны галлюцинации и появление судорог.
Также отмечаются боли в пораженной кости.
У пациентов с септицемическим (наиболее распространенная форма) остеомиелитом отмечается вялость, бледность, слабость, лихорадка, желтушность кожных покровов, мелкоточечные кровоизлияния на коже и слизистых, боли в пораженной кости, гиперемия и отек в месте воспаления, нарушение подвижности пораженного сустава и т.д.
Симптомами заболевания являются боли в зубах, расшатывание пораженного зуба и соседних зубов, отек десны, нарушение чувствительности губ и их отек, нарушение вкусового восприятия, бессонница, головные боли, ассиметрия лица, сильные боли при жевании и т.д.
Посттравматические остеомиелиты возникают после переломов, трав, неправильной иммобилизации травмированной конечности и т.д.
Диагностика остеомиелита
Рентген признаки остеомиелита при острой форме заболевания выявляются редко. Отслойка надкостницы, эрозии, секвестры и т.д. чаще выявляются после второй-третьей недели заболевания.
К ранним рентгенологическим признакам заболевания относятся появление участков уплотнения костной ткани и участков разряжения кости, возникновение смазанности рисунка, признаки периостита.
У детей первых месяцев жизни признаки остеомиелита на рентгене появляются к четвертому-пятому дню болезни.
Дополнительно проводится сцинтиграфия костей, МРТ, общий анализ крови, С-реактивный белок, сбор анамнеза, микробиологические исследования.
Диета и питание при остеомиелите
Питание должно быть сбалансированным, калорийным и легкоусвояемым. Рекомендовано увеличить потребление кальций содержащих продуктов, продуктов, стимулирующих синтез коллагена (холодец, желе и т.д.).
Дополнительно назначаются препараты витамина Д, кальция, магния, фосфора, коллагена, гиалуроновой кислоты, серы, витамина С.
Можно ли делать массаж ног при остеомиелите ног?
В острой фазе массаж категорически противопоказан.
При отсутствии воспалительных очагов (для подтверждения поводится исследование с мечеными лейкоцитами) в фазе стойкой ремиссии может проводиться массаж (по показаниям, строго по рекомендации лечащего врача, как правило, при лечении хронического остеомиелита).
Лечение остеомиелита должно быть комплексным и назначаться специалистом. Самолечение недопустимо.
Все лечение остеомиелита направленно на устранение воспаления, проведение секвестрнекрэтомии, устранение сформировавшихся дефектов, дренирование гнойных очагов, профилактику осложнений.
Антибиотики при остеомиелите назначаются с учетом предполагаемого возбудителя. Предпочтение отдается препаратам с широким спектром противомикробного воздействия.
Для купирования болевого синдрома и уменьшения выраженности воспалительного процесса назначают НПВС.
Хирургическое лечение остеомиелита заключается в хир.обработке гнойного очага (трепанация, секвестрэктомия, костно-пластические трепанации, резекции костей), проведении остеосинтезов, замещение образовавшихся полостей и дефектов, пластику дефектов или установку биоимплантов.
Для лечения остеомиелита могут использоваться такие антибиотики, как
Профилактика остеомиелита
Прививки от остеомиелита не существует.
Профилактика направлена на предупреждение травматизации, своевременную санацию гнойных очагов и лечение ран, укрепление иммунитета.
Читайте также:


