Можно ли потянуть мышцы сердца
Повышение нагрузки на организм практически всегда приводит к перенапряжению основного органа, отвечающего за систему кровоснабжения. При беременности, после посещения спортзала, тяжелого рабочего дня, сильном психологическом стрессе люди сталкиваются с тем, что сильно болит сердечная мышца. Боли могут быть резкими, ноющими, колющими, и всегда вызывают тревогу.
Причины
Боли в сердце нельзя оставлять без внимания. Проявившийся симптом, может говорить не только о физиологическом изменении работы органа, но и наступлении критической стадии в виде коронарного синдрома, приводящего к инфаркту миокарда. Причиной возникновения состояния служат два фактора:
![]()
Кардиалгия – состояние образуется в результате накопления атеросклеротических бляшек на стенках сосудов сердца. Это приводит к ревматическим заболеваниям, а также к заболеванию поверхностной оболочки сердца – перикарде. В зависимости от степени развития заболеваний, по центру груди или с левой стороны, наблюдаются ноющие, колющие ощущения. Они обостряются при глубоком дыхании, кашле.- Ангиноз – болевой синдром возникает при развитии ишемической болезни. Нестабильная стенокардия наблюдается в результате повышенной физической нагрузки или эмоционального всплеска. В основном проявляется в состоянии активности и исчезает в период покоя. Характер болей сжимающий, жгучий. Болевой синдром начинается за грудиной и отдает в левую сторону, охватывая лопатку и руку. Если не помогает нитроглицерин, то возникает подозрение развития предынфарктного состояния.
Тренировка или тяжелые физические нагрузки
Если болит сердечная мышца после тренировки или тяжелой физической нагрузки, может быть две причины: неврологическая или сердечно-сосудистая. Неврологическая форма отличается ноющим характером и может наблюдаться от нескольких часов до нескольких дней. Эти симптомы связаны с перегрузкой позвоночника. При ней возникает сдавливание корешков нервных волокон травмированными мышцами в результате скопления молочной кислоты. Характеристика неврологической боли:
![]()
усиление болевого синдрома при движении;- неизменное состояние в период покоя;
- длительный период проявления;
- отсутствие интенсивного нарастания в обычных условиях.
Если неприятные ощущения связаны с нарушением работы сердечно-сосудистой системы, боли возникают в виде приступов в течение нескольких минут во время нагрузки. При снижении нагрузки она проходит. Если наблюдается подобный характер ощущений, это говорит либо о перекрытии коронарной артерии, либо предынфарктном состоянии. Если боли возникают часто и сопровождаются страхом, холодным потом, одышкой, следует вызвать скорую помощь.
Стресс
Влияние стрессового состояния на организм может протекать по нарастающей динамике или возникнуть в результате непредвиденного фактора. Если болит сердечная мышца после стресса, это говорит о развитии стенокардии, связанной с психогенными факторами. Оставлять подобное состояние без внимания и лечить его только с помощью успокоительных лекарств, без подтверждения диагноза, нельзя. По своей природе психогенная стенокардия схожа с органической стенокардией, являющейся симптомом ишемии.
Причиной развития стенокардии в результате стресса является выброс в кровоток адреналина, который способствует сужению сосудов, повышению давления, и как результат – увеличению частоты сокращений сердечной мышцы. Подобные боли возникают постепенно, имеют волнообразную динамику и наблюдаются в течение нескольких часов или дней. При депрессивном состоянии не проходят несколько месяцев. Отличительная особенность состоит в том, что синдром не исчезает после отдыха, сна и не увеличивается во время физических нагрузок. При стенокардии возможны следующие симптомы:
![]()
снижение активности, усталость всех групп мышц;- нехватка кислорода;
- тревожность;
- тянущий и ноющий характер болевых ощущений.
Симптоматика проходит при изменении эмоционального состояния человека. При проверке с помощью ЭКГ отсутствуют патологические изменения в работе сердца. Улучшить ситуацию может физическая нагрузка, отвлекающая от пси – фактора, вызывающего стрессовое состояние.
Беременность
Когда болит сердечная мышца при беременности, причинами служат физиологические факторы естественных изменений в организме. Перестройка приводит к повышенной нагрузке на сердце, выражающейся тахикардией, сердечной аритмией. При периодическом возникновении и слабой интенсивности лечение заключается в регулировании режима дня и снижение нагрузки. К болям в области сердца приводит:
- Изменение веса (сильное увеличение веса тела способствует развитию ишемии).
- Формирование дополнительного кровообращения между плацентой и плодом.
- Передавливание органов выросшим плодом, растяжение диафрагмы.
Причинами могут также послужить: недостаток кислорода в помещении, быстрые движения, перенапряжение, высокие температуры, или длительное нахождение в неудобной позе. При изменениях в распределении нагрузки на опорно-двигательный аппарат наблюдаются: остеохондроз, межреберная невралгия. Подобные боли проходят, если использовать дополнительные средства снятия нагрузки с позвоночника, в частности, бандаж для беременных.
Если боли в сердце сопровождаются одышкой, сильной усталостью, сонливостью и симптомы усиливаются при нехватке кислорода, это говорит о развитии анемии. Врач назначает поддерживающий комплекс с высоким содержанием железа. Одновременно даются рекомендации рациона питания.
Беременность, сопровождающаяся периодическими: тянущими, колющими болями в области сердца является показателем для комплексного обследования кардиолога, невролога. Подобный тип обследования проводится в стационаре. Включает в себя УЗИ внутренних органов, ЭКГ, мониторинговое исследование (Холтер). По результатам обследования дается рекомендация к естественным родам или показанию кесарева сечения.
Сильные боли в области сердца являются основной причиной обращений людей. Независимо от источника возникновения, стоит пройти обследование, чтобы исключить развитие сердечных заболеваний и восстановить общее состояние.
Почему возникает ноющая боль
С ростом ритма повседневной жизни все больше людей жалуются на ноющие боли возле сердца. Как правило, пациенты сами придумывают себе патологии, но диагностика либо не показывает заболеваний, либо фиксирует незначительные изменения. Что же провоцирует ноющие боли?
- регулярное нервное напряжение;
- приступы депрессии;
- приступы необоснованной тревоги;
- соматизированная депрессия;
- хроническая усталость.
В группу риска попадают люди, предпочитающие копить, а не выплескивать эмоции. Со временем накопленный негатив плохое влияет на сердце и человек жалуется на:
- тяжесть в грудной клетке;
- замирание сердца при вдохе;
- длительный дискомфорт;
- панические атаки и приступы страха.
Последняя причина заставляет человека неоднократно проходить диагностику, тратить время и денежные средства на поиски врача, подтверждающего хоть какой-то диагноз. В таких случаях больному требуется только помощь психотерапевта и длительный отдых.
Возможные причины
Существует много причин, из-за которых развиваются боли в области сердца. Их можно условно разделить на две большие группы:1. Связанные непосредственно с поражением самого сердца:
- нарушение притока крови и кислорода к сердечной мышце;
- воспалительные изменения в тканях сердца;
- нарушения процесса обмена веществ в тканях сердца;
- слишком большая нагрузка на сердечную мышцу из-за повышенного артериального давления или порока сердца.
2. Заболевания других органов, при которых происходит отражение болей в область сердца:
- наиболее распространенная ситуация – такие заболевания желудка, как гастрит и язвенная болезнь;
- болевой синдром может быть вызван поражением грудного отдела позвоночного столба, ребер, межреберных нервов;
- заболевания легких и плевры;
- заболевания пищевода.
Боль в сердце симптомы может иметь разные. Что же мы конкретно чувствуем, когда болит сердце? Это могут быть покалывания, острые боли, нудные, тупые, чувство жжения, сдавливания и другое.
Боль может быть прямо возле сердца или на всей левой стороне, может отдавать в плечо, в лопатку, вниз, вверх. Боль может быть постоянной тянущей или в виде схваток, резкой; может меняться в зависимости от положения тела, при дыхании, при сильном пульсе.
Появляться она может внезапно, ни с того ни с сего, или из-за стрессов, физической нагрузки.
Симптомы в виде болезненных ощущений с левой стороны груди пациенты величают болью в сердце. Но может быть и так, что боль в области сердца не является его патологией. Есть и другие причины, вызывающие такие симптомы. Например:
- Заболевания органов пищеварения вполне могут вызвать неприятные ощущения в области груди, так как при увеличении какого-либо органа происходит давление на сердечную мышцу.
- Травмы грудной клетки, ребер также могут принести боль в груди, особенно при движении или дыхании.
- Воспаление легких, заболевания легочной плевры, а также обычные нервные расстройства, депрессии — все это оставляет на сердце свои следы в виде тянущей боли.
Боль в сердце — в любом случае очень серьезный симптом. Существуют 2 вида болей, когда причиной является именно болезнь сердца: это ангинозные и кардиалгические боли.
Этиология заболевания
Как и многие другие патологии такого характера, миокардит может развиться вследствие воздействия этих факторов:
- вирусы (грипп, аденовирусы, герпес, Коксаки, гепатит, корь);
- бактерии (стрептококки, стафилококки, дифтерийная палочка);
- грибки (кандиды, аспергиллы);
- простейшие (хламидии, риккетсии;
- паразиты (эхинококк, трихинелла);
- аллергены;
- токсины;
- аутоиммунные реакции.
В соответствии с этим миокардиты разделяют на инфекционные, инфекционно-токсические, аллергические, идиопатические, токсико-аллергические.
Наиболее часто поражение сердечной мышцы вызывают бактерии и вирусы, заболевание развивается как осложнение при ангине, пневмонии, скарлатине, дифтерии, гриппе. Краснуха, ветряная оспа и корь, у взрослых людей или непривитых детей тоже могут спровоцировать воспаление миокарда.
Более того, такое осложнение может вызвать две и более инфекции, например, вирус гриппа и присоединившаяся к нему бактерия (стрептококк, стафилококк).
Реже миокардиты вызываются простейшими и паразитами, грибками. Токсические и аллергические, аутоиммунные причины тоже встречаются нечасто.
Как отличить боль от несердечного происхождения
Любые покалывания, боли, сдавливания в левой части груди наталкивают на мысли о проблемах с сердцем. Так ли это? Следует отметить, что характер сердечной боли имеет отличия от некардиогенных проявлений.
- Боли не связанные с сердцем характеризуются:
- покалыванием;
- простреливанием;
- острой болью в груди, левой руке при кашле или резком движении;
- не исчезают после приема нитроглицерина;
- постоянным присутствием (не приступообразная).
- Что касается сердечных болей, то они отличаются:
- тяжестью;
- жжением;
- сжатием;
- спонтанным появлением, приходят приступами;
- исчезновением (затиханием) после приема нитроглицерина;
- иррадированием в левую часть туловища.
Особенности сердечных болей у мужчин
У обоих полов сердце болит схоже, а различия в этом симптоме диктуются не столько половым признаком, сколько индивидуальными особенностями. Однако порог болевой чувствительности у мужчин и у женщин разный. На болевой порог мужчин влияет степень активности антиноцицептивной системы.
Нейромедиаторы-эндорфины, которые относятся к группе эндогенных опиатов, заглушают болевые ощущения. Так как мужчины имеют определенные характерологические особенности и более склонны к систематичным физическим нагрузкам, эндорфины у них выделятся более регулярно и в большем количестве, чем у женщин.
На порог позитивно влияет и гормон тестостерон, который по определению в разы выше у мужчин. Такие половые особенности восприятия болевого сигнала приводят к позднему обращению к врачу, что отсрочивает момент начала адекватных терапевтических мероприятий. Разумеется, лечится не один симптом, а само заболевание в целом.
Чем раньше лечение начинается, тем более эффективным оно будет. Примечательно, что регулярный прием алкоголя также увеличивает болевой порог, что увеличивает риск коронарной смерти, ведь сердце начинает болеть слабо и часто после начала необратимых ишемических изменений.
Под типичной болезненностью за грудиной подразумевают клиническое проявление обычной стенокардии. Сердце болит за грудиной и иррадиирует в верхнюю конечность, ключицу, шею, нижнюю челюсть слева. Для определения болезненного участка пациенты указывают на серединно-левую область грудной клетки. Эти симптомы очень схожи с инфарктом миокарда.
Бывают ситуации, когда мужчина акцентирует внимание на участках иррадиации и описывает их в первую очередь, что уже расценивается как атипичная стенокардия. Иногда индивидуальные особенности иннервации внутренних органов обусловливают тот факт, что болит на уровне желудка, в подреберном участке. Характер этого симптома в таком случае более разлитой, распирающий, поддавливающий.
А иногда на первый план выступают вегетативные симптомы, когда сердце болит, но не настолько сильно. При декстракардии болит больше с правой стороны.
В большинстве случаев болевой синдром не имеет принципиальных отличий от мужчин, однако на боль в сердце женщины реагируют раньше и активнее, что связано с их физиологической высокой чувствительностью и, соответственно, более низким болевым порогом.
Женщины менее склонны употреблять вещества, повышающие болевой порог, реже занимаются деятельностью, требующей физической нагрузки, что определяет их более низкий уровень эндорфинов.
Тестостерон у них в разы ниже, чем у здоровых мужчин, что вносит свой вклад в формировании порога болевой чувствительности. Чаще всего женщины ощущают такие симптомы:
- обыкновенный кашель;
- общая слабость и бледность;
- повышенная температура;
- высокое или низкое артериальное давление;
- общая отечность;
- головокружение в местах массового скопления людей и укачивание в любом транспорте;
- частая одышка;
- периодическая рвота и тошнота;
- боли в шее или лопатках, напоминающие обыкновенный остеохондроз;
- болевые ощущения в области груди;
- сильные и частые сердцебиения.
Как правило, кашель является симптомом вирусных заболеваний, гриппа, простуды и бронхита. Тем не менее стоит придать особое внимание такому незначительному симптому, если отхаркивающие лекарства не помогают. Сухой кашель, внезапно появляющийся у пациентки в лежачем положении, является обоснованной причиной для тревоги.
Что касается общей слабости организма и бледности, то такие симптомы являются признаками расстройств и нарушений нервной системы. Такие симптомы характерны для неврозов сердечной мышцы, хотя их часто ассоциируют с другими заболеваниями.
Диагностика и лечение
Когда воспаляется миокард, нельзя обойтись без комплексного обследования. Опрос, сбор анамнеза и физикальное обследование дают общую картину, но для постановки точного диагноза необходимо провести следующие исследования.
Электрокардиография – довольно информационное исследование. На кардиограмме отмечается одно или несколько таких нарушений:
- удлинение электрической систолы желудочков;
- блокада ножек пучка Гиса;
- атриовентрикулярная блокада;
- нарушение внутрижелудочковой проводимости;
- экстрасистолия;
- мерцательная аритмия;
- синусовая тахикардия;
- эктопические ритмы.
Назначается в любом случае для выявления возбудителя заболевания. Если результаты исследования отрицательные, следует думать о других причинах воспаления (вирусы, паразиты, аллергены и так далее).
Позволяет определить выраженность воспалительного процесса, степень нарушения работы сердца.
Проводится для оценки состояния малого круга крови и выявления кардиомегалии (увеличение размеров поперечного размера сердечной тени) – это явные признаки миокардита.
То есть, УЗИ сердца. Информативное исследование, позволяющее точно оценить степень поражения сердечной мышцы, размеры очага воспаления, состояние клапанов, желудочков и так далее.
Назначается для выяснения причин гипертрофии сердца при любой кардиомиопатии. Вспомогательный метод, применимый в тяжелых случаях.
Проводится для выявления воспалительного инфильтрата в сердечной мышце. Тоже относится к вспомогательным методам.
В основном для диагностики миокардита используется ЭКГ, эхокардиография, бакпосев крови, развернутый анализ крови. Остальные виды исследований проводятся по необходимости.
Когда пациент обращается к врачу с жалобой на сердечную боль, следует внимательно изучить симптоматику и выполнить диагностические процедуры. Это поможет выявить причину отклонения и назначить наиболее правильное и эффективное лечение.
Больному необходимо четко соблюдать врачебные рекомендации и ни в коем случае не заниматься самолечением – это может быть опасно. Исследуя деятельность сердца, применяют следующие методы:
- ЭКГ.
- Стресс-ЭКГ (выполняется при физической нагрузке с использованием тренажеров).
- Холтеровский мониторинг (данные фиксируются в течение дня, при этом пациент выполняет обычные для него дела).
Выявить заболевания, связанные с деятельностью сердечных клапанов, помогает фонокардиография. Если существует необходимость в изучении состояния сердечных камер, используется УЗИ сердца. Работу сосудов исследуют при помощи коронарографии.
Если болит сердечная мышца, что делать?
Чтобы определить причины болей с левой стороны груди, нужно как можно раньше обратиться к специалисту и пройти обследование. Для начала, конечно, проводят кардиограмму. При любых болях назначают именно ее. Этот метод исследования позволяет на графике проследить работу сердца.
Разновидность кардиограммы — мониторинговая электрокардиограмма. В отличие от обычной она следит за работой сердца в течение суток. Нередко кардиолог рекомендует пройти исследование сердечных тонов и звуков, изучение работы мышц и клапанов. Обязательным является исследование скорости кровообращения при помощи УЗИ.
Диагностика и лечение
Так как миокардит – это такое заболевание, которое грозит серьезными осложнениями, его терапия должна быть комплексной. Многое зависит от ответственности самого пациента, так как прием лекарств – это далеко не все. Очень важно соблюдать постельный режим, исключить физические нагрузки, соблюдать правильное питание.
Диета при воспалении миокарда должна быть разнообразной, богатой белком, ненасыщенными жирными кислотами, витаминами и микроэлементами. Особенно важен калий и магний.
Если воспаление развилось на фоне хронического заболевания, как аллергическая или аутоиммунная реакция, обязательно проводится соответствующая терапия – пока не будет устранена причина миокардита, лечение не будет успешным.
Что касается специфических препаратов, то назначают следующие:
- антибиотики – если воспалительный процесс вызван бактериями;
- противогрибковые, антипаразитарные препараты – при выявлении соответствующего возбудителя;
- противовирусные лекарства – если миокардит вирусного происхождения;
- нестероидные противовоспалительные средства;
- салицилаты;
- кортикостероиды;
- иммуномодуляторы;
- антигистаминные препараты.
Эти группы лекарств позволяют снять воспаление и отек. Но для того чтобы сердце восстановило свою работу, этого недостаточно, поэтому в дополнение к противовоспалительному комплексу назначают средства, улучшающие деятельность сердца:
- сердечные гликозиды;
- коронаролитики (расширяют сердечные сосуды);
- противоаритмические лекарства;
- препараты, улучшающие метаболизм в клетках миокарда;
- витаминные комплексы.
Для ускорения процессов выздоровления показана и физиотерапия, в частности, кислородные коктейли или ингаляции.
После выздоровления обязательно провести санаторно-курортное лечение. Пациент находится под диспансерным наблюдением в течение года.
Большая часть препаратов продаются без рецептов и должны быть дома. Ознакомиться с видами лекарств можно в статье:
Обладает успокаивающим действием, полезен для устранения стресса. В борьбе со стенокардией препарат малоэффективен, для усиления действия, рекомендуется одновременное принятие нитроглицерина. Оба средства кладутся под язык и рассасываются.
Имеет сильное успокаивающее действие, помогает при межреберной невралгии. Выпускается в виде настойки и в таблетках.
Внимание! Доказано, корвалол негативно сказывается на жизнедеятельности печени. При применении нужна консультация врача.
Всем знакомый аспирин способен справиться с болями в сердце, достаточно одной таблетки. Препарат хорошо разжевать.
Имеет обезболивающее действие, кроме того, не причиняет вреда желудку. Разовый прием по одной таблетке. Эти средства помогут, когда болит сердце в домашних условиях.
Важно! Любой лекарственный препарат должен быть одобрен специалистом.
В давние времена, не было современных медицинских средств, люди успешно врачевали сердечные недуги дарами природы. Как помочь больному сердцу? Многие рецепты сохранились до наших дней и помогают, когда болит сердце и немеет рука.
Осложнения
Чтобы понять всю серьезность проблемы, стоит рассмотреть возможные патологии, которые развиваются на фоне миокардита.
Кардиосклероз – разрастание соединительной ткани в миокарде. Провоцирует деформацию и нарушение работы клапанов, значительно ухудшает сократительную способность сердца, его проводимость.
Хроническая сердечная недостаточность – сердечная мышца не может прокачивать кровь в должном объеме, в результате чего все без исключения органы и ткани испытывают кислородное голодание, нехватку питательных веществ. ХСН всегда приводит к инвалидности, в тяжелых случаях – к летальному исходу.
Профилактика
Профилактика болезней сердца — укрепление сердечной мышцы. Ее постоянная работа снабжает нас жизненной силой и обеспечивает деятельность всего организма.
Когда сердце четко и слаженно работает, человек не ощущает его. Если же сердечная мышца дает о себе знать, то стоит насторожиться.
Слабая сердечная мышца свидетельствует о гипертонии или гипотонии, артериальной болезни. Нужно знать, что большая часть болезней сердца протекает бессимптомно.
Для того чтобы укрепить сердечную мышцу, необходимо внедрять в свою жизнь умеренные занятия физической культурой. Это необязательно походы в спортзал или занятия бегом, хотя такие мероприятия положительно действуют на организм в целом.
Необходимы щадящие сердце нагрузки: это может быть ходьба, велосипед, посещение бассейна. Особенно хорошо укрепляет мышцы сердца именно плавание.
Чтобы укрепить мышцу, нужно больше ходить. Гулять необходимо каждый день. Пусть у вас это войдет в привычку. Наденьте удобную обувь, комфортную одежду и прогуляйтесь. Эта мелочь поможет значительно укрепить здоровье. Если вы молоды и живете на верхних этажах, откажитесь от лифта, поднимайтесь по лестнице.
Упражнения для сердца должны быть щадящими. Воздержитесь от прогулок или упражнений, если на улице жарко. Если есть возможность, лучше позанимайтесь дома, под кондиционером.
Прогноз
Особенность миокардита в том, что он имеет варианты – может протекать легко и даже скрыто, закончиться полным выздоровлением, и при этом больной может даже не знать о воспалении. Но при тех же условиях могут развиться серьезные осложнения:
- кардиосклероз;
- хроническая сердечная недостаточность;
- ИБС;
- инфаркт миокарда и так далее.
Поэтому крайне важно вовремя выявить заболевание и серьезно отнестись к его терапии, даже если симптомы не сильно беспокоят. В этом случае прогноз более чем благоприятный.
З аболевания сосудистого профиля встречаются часто, находятся на первом месте по числу летальных случаев, если рассматривать статистику по всему миру.
Причина столь широкого распространения заболеваний данного типа в неправильном образе жизни, бытовых условиях, месте постоянного пребывания и множестве прочих факторов.
Разобраться в перечне необходимо, чтобы разработать четкий план профилактики. Занимаются этим врачи, пациенту же нужно знать основные рекомендации по превенции патологических процессов.
Укрепить сердце можно несколькими методами: перемена образа жизни, отказ от вредных привычек, коррекция экологического фактора, применение медикаментов по необходимости.
Важно придерживаться ряда принципов:
- Комплексность. Невозможно ограничиваться только отказом от спиртного или изменением подхода к питанию. Это даст частичный эффект, если вообще закончится чем-то положительным. Скорее всего, результата не будет вовсе.
Требуется одновременное воздействие на группу необходимых факторов. Чтобы ничего не упустить, нужно следовать четкому плану.
- Присмотр врача. Своими силами вероятность правильно разработать курс восстановления или профилактики можно, но это трудно и скорее всего в процессе обнаружится несколько ошибок, которые сведут действенность к минимуму.
Потому настоятельно рекомендуется обращаться к врачу-кардиологу для совместного решения вопросы и разработки стратегии профилактики заболеваний сердечнососудистой системы или укрепления кардиальных структур, сосудов.
- Систематичность. Помимо комплексного подхода, необходимо придерживаться и принципа постоянства. Потому как смысла от того, чтобы кое-как и изредка изменять рацион, садиться на диету и тому подобное нет. Проблема в отсутствии эффекта.
- Органичность. Улучшить работу сердца можно и грубыми методами, но возникает вопрос, как долго человек сможет придерживаться неудобного для себя, дискомфортного образа жизни.
Все должно быть в меру. Речь идет не о каком-то временном явлении. В идеале, стратегия должна быть разработана таким образом, чтобы человек придерживался ее годами, с учетом незначительной коррекции в ту или иную сторону по потребностям.
Потому опять же рекомендуется помощь врача, скорее всего не одного, а целой группы. В том числе обязательно участие диетолога. Имеет смысл придерживаться всех принципов для достижения максимального результата.
Изменение образа жизни
В данном случае речь идет о бытовых условиях, которые нужно скорректировать. Также о ряде субъективных моментов. Что именно имеется в виду? Можно сказать о системе рекомендаций:
Помимо уже много раз названного никотина, в сигаретах присутствует кадмий, метан и прочие агенты. Последнее, о чем заботятся производители табачной продукции, это здоровье потребителя.
При систематическом использовании сигарет и прочих табачных изделий, возникает хронический тяжелый стеноз сосудов.
Артерии, капилляры сужаются, что приводит к недостаточному питанию тканей, в том числе и сердца, которое наравне с мозгом принимает на себя основной удар.
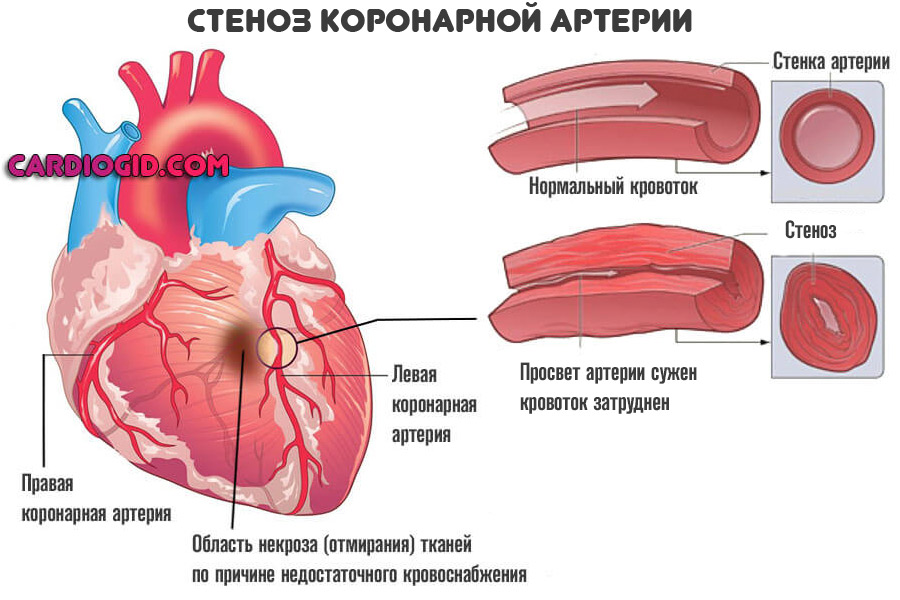
Если продолжать в таком духе, велики риски развития инфаркта, инсульта, неотложных состояний атеросклеротической группы. Отказ от курения способствует улучшению прогнозов в несколько раз.
Проблема в том, что самостоятельно исключить табак из жизни не так просто. В такой ситуации рекомендуется обращаться к наркологу или психотерапевту, на частный прием. Специалист поможет избавиться от пагубной привычки намного быстрее.
Спиртное действует идентичным негативным путем. Но, если сигареты убивают в течение многих лет, этанол и продукты на его основе способны поставить точку в существовании человека в первый же прием, зависит от особенностей тела.
По этой причине имеет смысл отказаться от алкоголя быстрее. Информация о положительном влиянии спиртного на сердечнососудистую систему — не более чем выдумка рекламщиков и производителей.
Развиваются деструктивные явления в миокарде и сосудах, которые не поддаются последующей коррекции.
В подобном случае вопрос также решается однозначно, не в пользу чая, прочих напитков, наркотиков.
Как те, так и другие крайне негативно влияют на состояние сердечнососудистой системы. Особенно у лиц, которые имеют в анамнезе нарушения со стороны прочих органов и систем. Все заболевания потенциально опасны.
Как ни странно, но эмоциональные и психические нагрузки имеют и вполне физическое изменение.
При перенапряжении наблюдается массивный выброс гормонов: катехоламинов, веществ коры надпочечников. Они мобилизуют организм, в данном случае реакция ложная.
Возникает резкое сужение (спазм) сосудов, в первую очередь питающих сердце и головной мозг. Растет артериальное давление, частота сокращений мышечного органа.
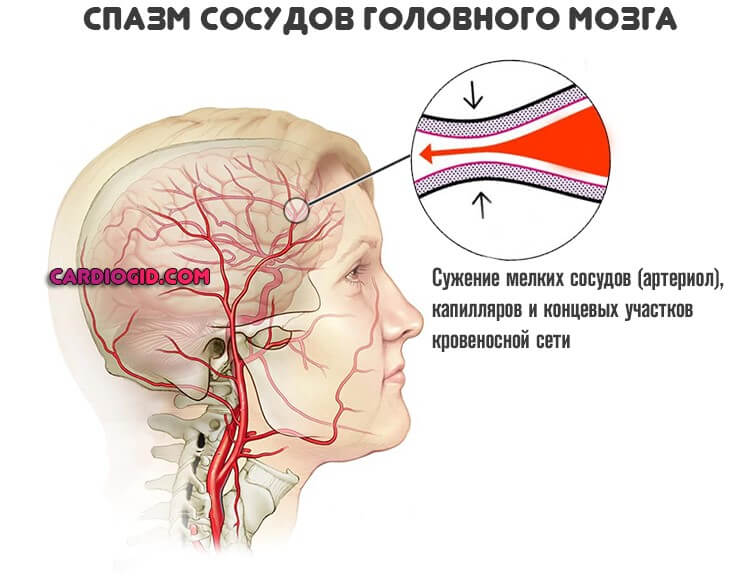
К существованию в таком режиме человеческое тело не приспособлено, потому на фоне хронического напряжения в разы растет риск инфаркта, инсульта или просто быстрого изнашивания кардиальных структур, развития заболевания профильного типа.
Не так легко избежать стресса. Единственное, что можно сделать — изменить характер профессиональной активности. При необходимости стоит обратиться к психотерапевту.
Вторым эффективным способом выступает освоение методик релаксации, расслабления. Они не помешают и вполне здоровому человеку, потому как все в той или иной мере подвержены стрессовым ситуациям.
В данном случае нужно найти золотую середину. Для сердца одинаково опасны как гиподинамия, отсутствие достаточных движений, так и чрезмерно интенсивная нагрузка.
- В первом случае начинаются застойные явления, которые провоцируют нарушения трофики (питания) тканей, отсутствует адекватная гемодинамика (кровоток). А значит и питание кардиальных структур существенно изменено.
- Что касается второй ситуации, здесь все так же, как при стрессе. Выбрасываются норадреналин, кортизол и прочие вещества, вызывающие стеноз сосудов, нарушение нормального питания тканей. Потому имеет смысл отказаться и от перегрузок.
Вопреки возможному мнению, изведение себя в тренажерных залах, фитнес-центрах никак не способствуют здоровью, скорее наоборот. Оптимальным будут велосипедные и пешие прогулки, плавание, легкая лечебная физкультура.
Интенсивность и продолжительность занятий решатся в индивидуальном порядке, зависит от общего состояния здоровья и возраста человека. Лучше обсудить этот вопрос со специалистом по ЛФК или кинезитерапии.
Самостоятельно можно сделать только одно: переехать в другой регион, страну. Огромным негативным потенциалом обладают радиационный фон, интенсивность магнитного излучения, качество питьевой воды, особенности температурного режима, влажности.
Пациентам с нарушениями работы сердечнососудистой системы или склонностью к таковой рекомендуется умеренный, прохладный климат.
Слишком высокие показатели градусника, как и наоборот, перегружают кардиальные структуры, провоцируют развитие заболеваний. Потому по возможности нужно искать регионы со спокойными климатическими условиями, без резких перепадов температуры, влажности, прочих факторов.
Что касается питьевой воды, проблему частично удается устранить, применяя фильтры или приобретая жидкость в бутылках, в последнем случае можно оценить минеральный состав раствора, что дает лучший эффект.
Огромный пласт рекомендаций, достойные не статьи, а десятки монографий. Если пройтись по вопросу кратко, можно дать несколько советов.
- Питаться стоит мелкими порциями, дробно, часто, чтобы не перегружать сердечнососудистую систему. Примерно 4-6 раз в сутки.
- Минимум животных жиров, больше продуктов растительного происхождения.
- Также соль до 4-6 граммов, полностью отказываться от нее нельзя, потому как натриевые соединения необходимы для нормальной активности организма.
В идеале нужно обратиться к диетологу для разработки персонального рациона, что станет наиболее разумным шагом на пути к изменению питания.
Помимо пищевого режима, рекомендуется употреблять достаточное количество чистой негазированной воды. Учитывается жидкость в обычном, естественном виде.
Напитки, также как и блюда не используются в оценке. Исходить стоит из особенностей организма.
В отсутствии заболеваний сердца и сосудов, рекомендуемое количество — около 1.8-2 литров, плюс-минус по потребностям. Это вопрос индивидуальный, зависит от особенностей тела конкретного пациента.
В рамках профилактики требуются большинству лиц, имеющих склонность к заболеваниям профильного типа. Остальным же настоятельно рекомендуется показываться терапевту, чтобы вовремя среагировать.
Первые симптомы заболеваний сердца включают в себя ускорение или замедление ритма и почти всегда нарушения уровня артериального давления. Как правило, в сторону увеличения на ранних стадиях, падения на выраженных.
Также по мере посещений пациенты проходят обследования посредством электро- и эхокардиографии, это основные рутинные способы выявления органических и функциональных нарушений.
Избыточный вес негативно сказывается на состоянии всех органов и систем. Однако не вполне понятно, где причина и следствие.
Обычно проблема не только и не столько в чрезмерном количестве жировой ткани. Она кроется в нарушенном липидном обмене, то есть метаболических процессах (связанных с обменом веществ).
В таком случае жир усиленно откладывается и на стенках сосудов в виде холестериновых бляшек, которые становятся механическим препятствием на пути кровотока.
Сердцу приходится работать активнее. В последствии это приводит к растяжению камер и ослаблению насосной функции.
Кровь, по суженным атеросклеротическими бляшками сосудам, перекачивается еще слабее, развивается ишемия (недостаточное питание) тканей, растет вероятность инфаркта и инсульта.
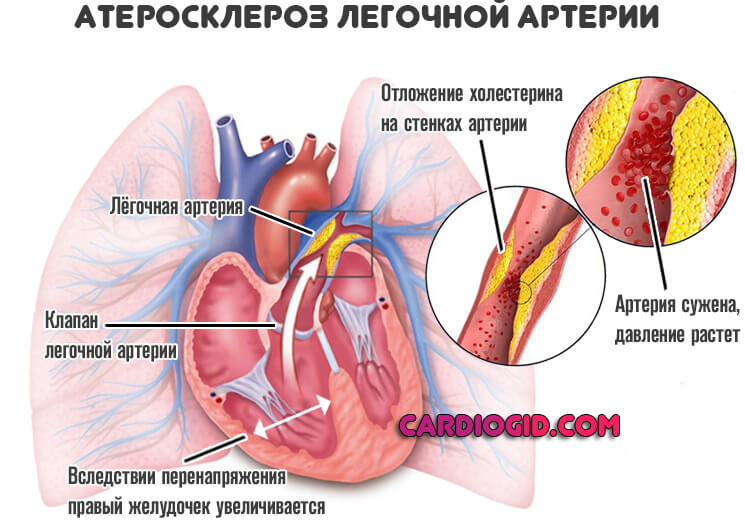
Если привести их в порядок, нормализуется масса тела и риски минимальны.
Вопрос не решается коррекцией рациона, обычно речь идет о системном подходе. В том числе лечении эндокринных заболеваний, расстройств прочего рода. Задача сложная, потребуется помощь группы докторов.
Негативным образом сказывается использование препаратов на основе глюкокртикоидов, оральных контрацептивов (противозачаточных таблеток), средств для терапии бронхиальной астмы и отклонений в работе дыхательной системы, в том числе дилататоров.
Имеет смысл применение любых медикаментов согласовывать с профильными специалистами. Потому как бесконтрольное использование приведет к проблемам со здоровьем.
Все патологические процессы, независимо от локализации, формы и типа негативно сказываются на состоянии сердечнососудистой системы. Потому при обнаружении хотя бы одного, необходимо обращаться к врачам для назначения грамотной терапии.
Таковы основные моменты, которые касаются методик, не требующих применения фармацевтических средств.
В большинстве случаев, особенно, если речь идет о молодых людях с нормальным состоянием здоровья, без тяжелых соматических расстройств, этого вполне достаточно.
Однако нельзя пренебрегать помощью докторов, в большинстве случаев консультация и ведение оказываются ключевыми факторами в деле профилактики или же превенции рецидивов, прогрессирования уже существующей проблемы.
Препараты для укрепления и поддержания сердечной мышцы
Укрепить сердечную мышцу можно и посредством фармацевтических средств. Это крайняя мера, но чаще всего без нее обойтись не удается.
Какие наименования и группы можно порекомендовать:
- Препараты для защиты тканей миокарда. Так называемые кардиопротекторы. Милдронат, Рибоксин и прочие из данной группы. Чтобы поддержать сердце пожилому и молодому человеку, имеет смысл принимать кардипротекторы длительное время, потому как напрямую влияют на обменные процессы в тканях миокарда, снижают потребность в кислороде, восстанавливают трофику (питание).
- Витаминно-минеральные комплексы c калием и магнием. Магне B6, Аспаркам или Панангин и многие другие как позволяют подпитать сердце и улучшить его работу. Самовольно пить не рекомендуется, потому как велика вероятность побочных эффектов. Лучшим решением станет консультация специалиста.
Прочие медикаменты используются только при диагностированных и подтвержденных заболеваниях , например хронической сердечной недостаточности . Потому их нет смысла назначать без показаний. Это может быть смертельно опасно.
О каких препаратах идет речь?
Препараты для укрепления сердечной мышцы это кардипротекторы вроде Милдроната или же медикаменты, в основе эффекта которых лежит нормализация ионного обмена: Аспаркам и иные.
Прочие не применяются без показаний, потому как это крайне опасно и может привести к непредсказуемым последствиям.
Прогноз
Зависит от общего состояния здоровья человека. В отсутствии выраженных соматических патологий, проблем с кардиальными структурами и прочих существенных нарушений, есть шансы качественно повлиять на ситуацию. Положительное действие наблюдается почти в 100% случаев.
Если имеют место минимально выраженные изменения и отклонения, вероятность резко падает и составляет порядка 70%. Редко больше. Однако число все еще значительное.
Когда же преобладают выраженные тяжелые патологии, шансы на коррекцию и восстановление нерадикальными методами и того ниже, около 50% и менее.
Корреляция не всегда справедлива, но чаще всего врачи в прогнозировании и оценке перспектив придерживаются именно таких выкладок.
Нужно иметь в виду, что названные мероприятия не обладают самостоятельностью, если уже протекает какое-либо заболевание. Это подспорье, оно поддерживает, но не лечит как таковое. Основу составляет использование медикаментов. Все прочее — на усмотрение докторов.
Целесообразность того или иного метода по укреплению сердца определяется лечащими специалистами. Не медикаментозные пути подходят только для относительно здоровых пациентов. В остальных ситуациях не обойтись без более решительных мер.
Читайте также:






