Можно ли заменить лучезапястный сустав
Ортез лучезапястного сустава — ортопедическое изделие, полностью или частично ограничивающее подвижность руки. У фиксаторов — различные степени жесткости, формы, размеры, показания для использования. Некоторые отрезы только мягко придерживают конечность, ношение других исключает любую двигательную активность. Для заживления тканей после травмирования или при лечении заболеваний лучезапястному суставу необходим полный покой.

Использование в терапии ортезов способствует ускорению регенерации суставных структур, помогает избавиться от болей, отеков, гематом. Внешние медицинские изделия применяются для профилактики растяжения связок кисти, людьми, постоянно испытывающими серьезные нагрузки на сочленение.
Разновидности ортопедических приспособлений
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
При выборе ортеза для пациента ревматолог или травматолог ориентируется на характер повреждения пальцев, кисти или запястья. Врач обязательно учитывает нужную степень фиксации, гибкость ортопедического приспособления, качество материала, использованного при его изготовлении. Значение имеет согревающее действие ортеза. Сохранение тепла в суставе способствует:
- улучшению кровообращения, микроциркуляции;
- быстрому устранению отеков, гематом, снижению выраженности болезненных ощущений.
Детские фиксаторы нередко имеют яркую окраску. Наличие на их поверхности рисунков облегчает привыкание ребенка к постоянному ношению приспособления, поднимает настроение малышу. В соответствии со стандартами ВОЗ все части устройства, соприкасающиеся с детской кожей, должны быть изготовлены только из гипоаллергенных тканей. Значение имеют материалы, применяемые при производстве устройств для кисти руки. Нередко это определяет лечебные свойства приспособлений. Чаще всего производители используют такие материалы:
- неопрен. Хорошо фиксирует сочленение, долго сохраняет тепло в очагах воспаления, но может стать причиной развития аллергической реакции;
- эластан. Обеспечивает высокий уровень фиксации, не оказывает согревающего воздействия;
- спандекс. Пропускает воздух, надежно обездвиживает запястье, удобен в эксплуатации.
Людям, склонным к развитию аллергических реакций, следует выбирать фиксаторы из натуральных материалов с небольшим содержанием искусственных волокон. В конструкции некоторых приспособлений предусмотрена съемная подкладка.
Бандажи для запястно-пястного сустава часто используются в профилактических целях. Необходимая компрессия обеспечивается за счет прочного эластичного материала. Он не сдавливает запястье, не полностью его иммобилизует, а только ограничивает движения, способные спровоцировать травмирование. Бандажи из эластичных материалов надевают во время тренировок или соревнований люди, занимающиеся активными видами спорта:
- теннисисты, волейболисты, баскетболисты, часто и монотонно повторяющие одни и те же движения в течение длительного времени;
- штангисты, чьи лучезапястные суставы подвергаются избыточным нагрузкам при подъеме тяжестей.
Эластичные бандажи согревают, мягко массируют сустав, оказывая положительное влияние на процессы заживления. Комплексное воздействие позволяет купировать воспалительный процесс за счет улучшения кровоснабжения тканей.
Ортопедические приспособления этого типа называют комбинированными. В их конструкции сочетаются эластичные бинты и жесткие вставки из полимерных материалов или металла. Надежную фиксацию обеспечивают различные системы креплений. Использование липучек, застежек, ремней позволяет придать лучезапястному суставу необходимую степень иммобилизации. По мере регенерации тканей компрессия снижается, восстанавливая объем движений. Некоторые производители выпускают полужесткие изделия, с помощью которых можно удерживать в одном положении:
- лучезапястный сустав;
- локтевое сочленение;
- предплечье.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
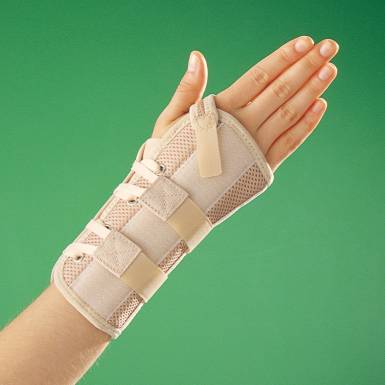
При выборе комбинированного фиксатора следует отдавать предпочтение тем, которые изготовлены из воздухопроницаемых материалов. При ношении полужестких бандажей можно применять мази, гели, кремы, не обладающие местнораздражающим действием. Такой вид ортопедических изделий рекомендуется врачами пациентам в реабилитационный период после хирургической операции. Их использование показано при диагностировании тяжелых деструктивно-дегенеративных изменений в тканях.
Сложная конструкция жестких лучезапястных ортезов обеспечивает надежную иммобилизацию суставов. Они прочно фиксируют сочленение, не позволяя структурным элементам сдвигаться, повреждая ткани. Ортопедические изделия выполнены из полимерных материалов, оснащены сложной конструкцией застежек, ремешков. Их применение показано пациентам в следующих случаях:
- для сращивания костей после переломов;
- для ускоренного восстановления связок, сухожилий после их разрывов или полного отрыва от костного основания;
- для сокращения длительности реабилитации после установки эндопротезов, исключения травмирования расположенных рядом тканей.
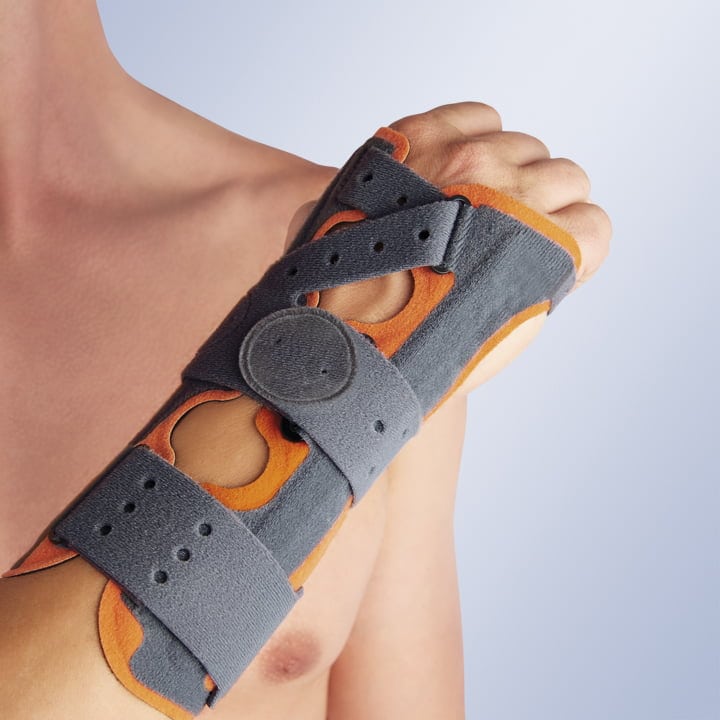
Для надежной фиксации в конструкции изделия предусмотрена возможность установки дополнительной шины. Это позволяет иммобилизовать всю конечность, включая локтевой сустав и предплечье. По мере выздоровления ремешки и другие крепления ослабляются, человек уже может выполнять упражнения, восстанавливающие функционирование лучезапястного сочленения.
Цена ортопедических приспособлений, удобных для ношения и надежно фиксирующих запястье, довольно высока. Но эти изделия послужат долго. Это особенно актуально при хронических, прогрессирующих суставных патологиях.
Выбор и ношение ортезов
Нельзя подбирать ортез для лучезапястного сустава самостоятельно. Это может стать причиной развития осложнений, снижения функциональной активности сочленения. Перед применением фиксирующего устройства невропатолог или ревматолог определяет режим его ношения. При незначительных травмах бандажи не используются: чем раньше начнется разработка сустава, тем быстрее наступит выздоровление. Нельзя надевать фиксирующие изделия при наличии таких заболеваний:
- кожно-инфекционные патологии;
- доброкачественные и злокачественные новообразования в области запястья;
- заболевания, протекающие на фоне нарушения кровообращения.
Лечащий врач решает, как долго носить ортопедическое устройство пациенту. Первая фиксация запястья жестким ортезом со сложной конструкцией проводится ревматологом, хирургом, травматологом. Врач задает необходимую степень иммобилизации с помощью системы креплений. После серьезного травмирования или хирургического вмешательства пациентам показано постоянное использование бандажей в течение 1-2 месяцев. Приспособление можно снимать, чтобы:
- провести гигиенические процедуры;
- обработать кожу антисептиками;
- нанести противовоспалительные мази;
- врач осмотрел запястье, оценил степень регенерации.
По мере заживления тканей врачи рекомендуют сокращать время ношения. Это необходимо для разработки сочленения, повышения его функциональной активности. Надевать эластичные бандажи с профилактической целью следует непосредственно перед предстоящими нагрузками на лучезапястный сустав. Постоянное ношение возможно только при диагностировании начальной стадии артроза или артрита кисти. Но на ночь приспособление необходимо снять для восстановления оптимального кровоснабжения тканей питательными и биоактивными веществами. Если фиксировать запястье в течение длительного времени, то ослабнут мышцы, связки, сухожилия.
Эластичные бандажи недолговечны, могут терять свои утягивающие свойства после частых стирок. Жесткие и полужесткие конструкции служат значительно дольше, но очищение их внутренней поверхности достаточно осложнено.
| Популярные модели | Стоимость в рублях |
| Ортез, захватывающий область предплечья, Fosta FS | 2650 |
| Лучезапястный ортез Ottobock Manu 3D Pollex | 4500 |
| Бандаж компрессионный Тривес Т-8391 | 1750 |
| Бандаж oppomedical corp/оппо медикал универсальный 2083 | 600 |
| Бандаж Тривес Т-8301 | 300 |
| Лучезапястный бандаж с анатомическими шинами Тривес Т-8309 | 1650 |
| Бандаж Тривес Т-8302 | 700 |
Нужно не только выбрать ортез на лучезапястный сустав правильно, но и носить его согласно врачебным рекомендациям. При нарушении советов костные, суставные и хрящевые ткани будут восстанавливаться очень медленно. А в некоторых случаях происходит смещение костных осколков и их неправильное сращивание. Чтобы устранить возникшее осложнение, проводится повторное хирургическое вмешательство.
Лучезапястный сустав по числу участвующих в нем костей является сложным, а по форме суставных поверхностей относится к эллипсовидным с двумя осями вращения (сагиттальной и фронтальной) 2. Даже незначительные изменения в этом суставе вызывают ограничения функции и ухудшение качества жизни. Для решения данного вопроса имеется определенный арсенал методов ортопедической хирургической помощи. Однако, к огромному сожалению, при невозможности сохранения сустава наиболее распространенным методом является артродез лучезапястного сустава. Артродез любого сустава является конечным пунктом хирургической помощи. Именно по этой причине врачи всего мира пытаются найти способ сохранить или увеличить амплитуду движения в суставе.
Кистевой сустав обладает специфической мобильностью и системой амортизации, осуществляемой межзапястными, запястно-пястными и лучезапястными связками 7. При возникновении нарушения функции срабатывает механизм, напоминающий эффект цепочки. Чем меньше звеньев, тем меньше амплитуда движений.
В доступной литературе имеется большое количество технологий, стремящихся к сохранению мобильности данной области. В арсенале врачей имеются межзапястные артродезы, позволяющие сохранить объем движений за счет особенностей кистевого сустава. Удаление проксимального ряда костей запястья также является способом сохранить функцию кистевого сустава. Ряд оперативных вмешательств, направленных на реконструкцию кистевого сустава, не завоевал массового распространения. Самой же большой проблемой в данной области является утрата суставной поверхности лучевой кости. Выполнение специфических хондропластик и изолированных лучезапястных артродезов не сохраняет движение и не избавляет от болевого синдрома. Понимая данную проблему, исследователи всего мира стали применять различные промежуточные материалы, препятствующие прямому воздействию друг с другом костей проксимального ряда запястья и лучевой кости. Сначала использовались биологические ткани, затем стали появляться синтетические материалы.
В 1890 году Mr. Themistocles Gluck впервые предложил использовать синтетический материал в качестве имплантата с целью увеличения межкостного пространства в области лучезапястного сустава [6]. Именно эта дата считается точкой отчета эндопротезирования лучезапястного сустава в качестве самостоятельного метода хирургической помощи. Эндопротезирование лучезапястного сустава с тех пор претерпело много вариантов и конструктивных предложений. Осталась неизменной цель: восстановить мобильность и устранить болевые ощущения в кистевом суставе. Необходимо отметить, что совершенных методов не существует, и процесс эволюции метода позволяет анализировать и создавать новые виды имплантатов [10].
В 1967 году Swanson предложил использовать силикон в качестве имплантата. Данный тип эндопротеза характеризовался хорошей эластичностью материала, что позволяло рассчитывать на достаточную амплитуду движений. В процессе использования силикона в качестве имплантата стали отмечаться негативные последствия. Такими последствиями были разрыв силикона в процессе эксплуатации и отсутствие костной интеграции вокруг ножек эндопротеза [5; 7; 11-13]. Данные негативные последствия привели к ограниченному использованию силиконовых имплантатов в качестве эндопротеза лучезапястного сустава.
В 1970 году Meuli & Volz предложили шаровое шарнирное соединение, обеспечивающее мультиаксиальное движение. Авторы представили свой имплантат в двух вариантах с одним и двумя длинными проксимальными металлическими стержнями, устанавливаемыми в лучевую кость. Дистальный компонент представлен двумя металлическими стержнями, фиксированными в пястные кости. Для дополнительной стабилизации компонентов в костномозговом канале в процессе имплантации использовался костный цемент. Негативными последствиями данного эндопротеза явились переломы преимущественно пястных костей вокруг металлических ножек, нарушая стабильность эндопротеза. Другой проблемой стало удаление цементной мантии из костномозгового канала при выполнении удаления эндопротеза [11].
Дальнейшей модернизацией эндопротеза лучезапястного сустава занялась компания Biomet, создав несвязанный бесцементный эндопротез лучезапястного сустава с эллипсообразной головкой и впадиной biaxial. При этом сохранился единый металлический стержень, устанавливаемый в пястную кость [6; 14-16].
Компания Small Bone Innovations, inc (SBI) выпустила современную конструкцию, повторяющую анатомию лучезапястного сустава. Конструкция дистального компонента представлена в виде металлической площадки, через которую проведены и жестко фиксированы три металлических стержня. Данные стержни погружены в пястные кости. На металлическую платформу устанавливается полиэтиленовая эллипсообразная головка, заполняющая все пространство проксимального ряда костей запястья. Дистальная часть представлена металлической конусообразной ножкой. Парой трения в данном эндопротезе выбран металл-полиэтилен [8; 12; 17; 18]. В процессе использования данной конструкции стало понятно, что длинные жесткие стержни не годятся для фиксации дистального компонента. Негативными последствиями данной конструкции явились переломы пястных костей, вокруг эндопротеза, нарушающих стабильность компонента [19].
Перечисленные пути развития и применения имплантатов лучезапястного сустава свидетельствуют о том, что метод далеко не идеален, что является почвой для поиска новых конструктивных решений.
Конфигурация дистального керамического компонента является круглой, в то время как проксимальный компонент является эллипсообразным. Подобная конструкционная особенность позволяет изначально исключить срезывающие силы при движениях в лучезапястном суставе. Установка дистального компонента в головчатую кость позволяет сохранить взаимодействие локомоторного аппарата дистального ряда костей запястья и запястно-пястные суставы, что осуществляет амортизирующую функцию всего кистевого сустава. На наш взгляд, подобное техническое решение является перспективным и позволит оценить результаты со временем.
Принимая во внимание, что в настоящее время эндопротезирование как метод хирургической ортопедической помощи все еще не является идеальным и требует индивидуального подхода в каждом клиническом случае, успех во многом зависит от взаимопонимания врача и пациента. Информированность пациента о предстоящем лечении, особенностях реабилитации и возможных последствиях позволяет достигать более успешного результата. Эндопротезирование сустава позволяет сохранить мобильность при отсутствии или снижении болевых ощущений. При неэффективности эндопротезирования всегда можно выполнить операцию в объеме артродеза кистевого сустава.
Материалы и методы
В травматолого-ортопедическом отделении № 3 Новосибирского НИИТО в период с 2008 года по июль 2016 года выполнено 45 тотальных эндопротезирований лучезапястного сустава с использованием керамического имплантата Moje MBW.
Пациенты, поступившие для хирургического лечения, были разделены на три группы наблюдения. К первой, наиболее многочисленной, были отнесены пациенты, перенесшие травматические повреждения кистевого сустава (n=33), ко второй группе – пациенты с остеохондропатией кистевого сустава (n=7) и к третьей группе – пациенты, страдающие ревматоидным артритом (n=5).
Последняя группа, на наш взгляд, является наиболее проблематичной ввиду выраженного остеопороза и системного поражения связочного аппарата. По этой причине пациентам последней группы было выполнено 5 операций при минимальных изменениях со стороны мягких тканей и сохранной костной ткани по данным денситометрии.
В предоперационном периоде пациентам выполнялось рентгенографическое исследование пораженной области в стандартных (прямой, боковой) проекциях. Пациентам с выраженной деформацией и остеолизом выполнялось МСКТ-исследование с целью определения степени поражения костной ткани. Пациентам с ревматоидным артритом, помимо клинического осмотра, выполнялась денситометрия с целью выявлений степени остеопении. При выявлении остеопороза оперативное вмешательство не проводилось. Оперативные вмешательства выполнялись согласно технологии, описанной производителем керамических имплантатов.
Результаты и обсуждение
При осмотре через год после оперативного вмешательства пациенты могут выполнять силовые нагрузки, основываясь на собственных ощущениях.
Из 45 случаев эндопротезирования лучезапястного сустава в одном случае по прошествии годового периода пациенткой отмечены сохранившиеся боли в суставе, усиливающиеся при движении. По данным рентгенографии, признаков нестабильности компонентов не было отмечено, однако пациентка настояла на дальнейшем оперативном лечении. Ей было предложено выполнить артродез лучезапястного сустава. Во время оперативного вмешательства: в полости сустава признаки импрегнации инородными тканями и некроз тканей отсутствовали; суставная жидкость имела прозрачный желтоватый цвет; компоненты эндопротеза были хорошо фиксированы, так что потребовалось выполнение послабляющей продольной остеотомии лучевой и головчатой костей для удаления компонентов эндопротеза. В процессе операции полость была заполнена аллокостью, а кистевой сустав – фиксирован накостной пластиной. Удаленные компоненты эндопротеза макроскопически не были подвержены ни окислению, ни разрушению.
В остальных случаях пациенты были довольны проведенным лечением. Они отмечали снижение болевого синдрома, сохранение или увеличение объема движений в лучезапястном суставе. Отдаленные результаты наблюдений свидетельствуют о хорошей интеграции компонентов эндопротеза и удовлетворительном объеме движений. У пациентов с ревматоидным артритом, как правило, сохраняется болевой синдром, носящий периодический характер, что связано с воспалительными проявлениями в смежных суставах.
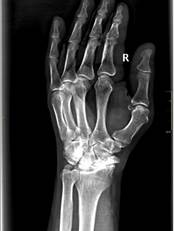
а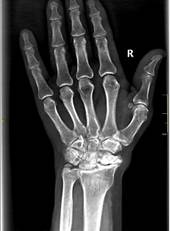
б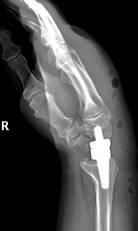
в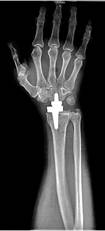
г
Рис. 1. Пациент С., рентгенограммы в двух проекциях: а, б – до операции;
в, г – после операции с использованием Moje MBW
Пациент М., диагноз: ревматоидный артрит правого лучезапястного сустава 3 степени. Комбинированная контрактура правого лучезапястного сустава (рис. 2).
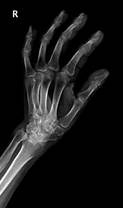
а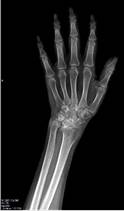
б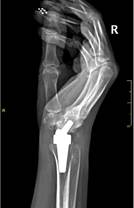
в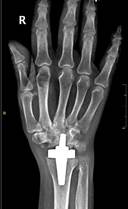
г
Рис. 2. Пациент М., рентгенограммы в двух проекциях: а, б – до операции; в, г – после операции с использованием Moje MBW
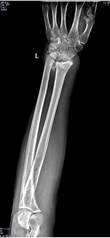
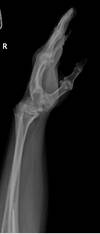
Пациент Р., диагноз: ложный сустав дистального метаэпифиза левой лучевой кости. Неоднократные попытки хирургической коррекции. Многоплоскостная деформация левой кисти. Комбинированная контрактура левого лучезапястного сустава, синдром карпального канала.
После операции на контрольном осмотре пациент Р. отметил восстановление чувствительности пальцев левой кисти и исчезновение боли в области лучезапястного сустава, объем движений составил 20-0-30. Пациент активно пользуется левой кистью в повседневной жизни (рис. 3).
а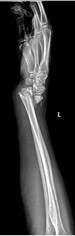
б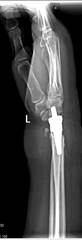
с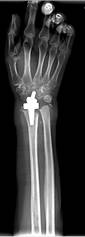
д
Рис. 3. Пациент Р., рентгенограммы в двух проекциях: а, б – до операции; в, г – после операции с использованием Moje MBW
Пациентка Д., диагноз: ревматоидный артрит. Вторичный остеоартроз лучезапястных суставов 3 степени. Комбинированная контрактура правого лучезапястного сустава. Тотальнозамещенный правый локтевой сустав.
По данным денситометрии, у пациентки Д. имелись признаки снижения костной плотности в пределах остеопении. Во время операции отмечалась плотная кость с хорошей посадкой компонентов эндопротеза (рис. 4).
а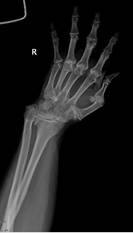
б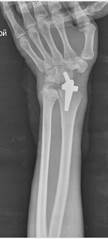
с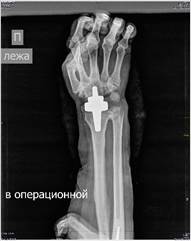
д
Рис. 4. Пациентка Д., рентгенограммы в двух проекциях: а, б – до операции; в, г – после операции с использованием Moje MBW
Пациентке выполнено тотальное эндопротезирование локтевого и лучезапястного сустава. При ревматоидном поражении данная конечность является основной рабочей единицей, благодаря которой пациентка социально адаптирована. Демонстрация полученных функциональных результатов (восстановление объема движений) представлена на рис. 5.

а

б

в
Рис. 5. Пациентка М. Функциональный результат: а – через 6 недель после операции;
б – через 6 месяцев после операции; в – через 2 года после операции.
Рентгенограммы представлены на рис. 2
При разрушении сустава – полном или частичном – человека мучают невыносимые боли. Орган теряет функциональные особенности, что может приводить к инвалидности. Какое-то время больной может использовать обезболивающие средства, физиотерапевтические процедуры, но изменить ситуацию кардинально может только протезирование.
Медицина старается восстановить функцию сустава консервативными методами, но серьезные изменения такому лечению не поддаются. Если имеет место повреждение костных тканей или полностью стертый хрящ, никакие лекарства не исправят ситуацию.
Эндопротезирование суставов рук наиболее часто востребовано среди немолодых людей. Оно дает возможность активно двигаться и чувствовать себя хорошо. Благодаря таким операциям пациент возвращается к привычной жизни без боли.
Протезирование, как и любая операция, имеет риски. Они определяются:
- состоянием здоровья;
- серьезностью возникшей проблемы;
- типом протезирования.
Перед операцией проводят тщательное обследование, чтобы выявить показания и противопоказания для этого действия.
Показания к протезированию
- деформация сустава после травмы;
- давний вывих;
- воспаление сустава хронического характера;
- боль, которую невозможно купировать.
Когда назначают операцию замены суставов рук?
Вопрос о необходимости проведения операции решает врач на основании данных диагностики. Это может быть артроскопия, рентген и лабораторное исследование. В зависимости от полученных результатов врач назначает:
- лечебную физкультуру;
- лекарства для уменьшения воспаления;
- витаминные добавки.
Если лекарства не помогают, пациенту может быть предложена остеотомия, когда хирург исправляет деформацию сустава. Эта методика более проста, чем операция замены, но восстановительный период гораздо длиннее, поэтому проводят ее нечасто.
Эндопротезирование назначают, когда:
- движение сустава ограничено;
- пациент испытывает незатихающую боль;
- возникают проблемы с жизненно важными функциями организма.
Эндопротезирование лучезапястного сустава назначают, когда использование других методов восстановления его функции были неудачными. Операцию проводят, если суставу нанесен непоправимый вред в результате травмы, инфекции или заболевания. Причиной такого назначения может стать артрит или артроз.
В этом случае изношенный сустав извлекается и заменяется искусственным. Применение методики восстанавливает подвижность запястья и возвращает руке обычную работоспособность.
Этапы проведения протезирования:
- тыльная сторона руки разрезается;
- сухожилия раздвигаются;
- удаляются поврежденные части кости;
- в костях выполняются отверстия для удерживания протеза;
- вставляется имплантат и фиксируется костным клеем;
- ткани ушиваются постепенно - один слой за другим.
Реабилитация, как правило, занимает около полугода. Швы снимают через две недели, а гипс через несколько недель. Назначают занятия с физиотерапевтом. Подвижность сустава возобновляется постепенно, с помощью физических упражнений.
Как проводят эндопротезирование сустава кисти?
1 этап. Устраняется вывих и восстанавливается длина пальца.
2 этап определяется тем, какой сустав пострадал. Производится его замена через волнообразный разрез тыльной боковой поверхности.
После протезирования накладывается гипс, затем врач назначает схему восстановления.
Противопоказания
- атрофия мышц;
- нарушение кровоснабжения;
- деструкция, невозможность удерживания эндопротеза;
- сопутствующие заболевания в стадии обострения;
- высокая физическая активность с невозможностью ограничения высокой нагрузки на сустав, требующий замены;
- Если больной отказывается следовать инструкции.
Эндопротезирование сустава пальцев для восстановления их подвижности используется при ревматоидном полиартрите. Как восстановление после травм применение методики ограничено, и даже наоборот – повреждение сухожилий и связок вследствие травм считается противопоказанием и протезированию.
Задача решается поэтапно:
- восстанавливают правильное анатомическое строение;
- подготавливают мягкий сустав;
- ставят протез.
Риск развития побочных эффектов повышается, если:
- человек активно занимается спортом;
- дает физические нагрузки на сустав;
- при склонности к падениям;
- при инфекционных и аллергических заболеваниях.
После проведения операции врачи наблюдают за процессом восстановления, чтобы удостовериться в благоприятном результате.
Где сделать?
В клинике ЦКБ РАН операции по протезированию кистевых суставов проводятся ежедневно: мы восстанавливаем штатную работу пальцев, запястий пациентам из Москвы и регионов. Узнать больше о стоимости процедуры и отзывах пациентов, которые доверили нам проведение операции, можно в соответствующем разделе сайта клиники.
Предлагаем материал на тему: "отзывы после замены лучезапястного сустава" с профессиональной оценкой. Мы постарались полностью раскрыть тему и сделать соответствующие выводы.

Эндопротезирование лучезапястного сустава в Москве
Эндопротезирование (замена) лучезапястного сустава — это операция по восстановлению функции сочленения, которая назначается врачами в Москве при выраженных суставных деформациях и вызванном ими хроническом болевом синдроме.
При разрушении элементов лучезапястного сустава наблюдается снижение амплитуды движений в запястье, вплоть до полного обездвиживания кисти. Чтобы исправить ситуацию, пациенту назначается курс консервативной терапии, однако восстановить подвижность руки в полном объеме можно только методом эндопротезирования. Замена лучезапястного сустава рекомендуется при:
- ревматоидном артрите;
- посттравматическом или неспецифическом артрозе;
- асептическом некрозе головки луча;
- костных или хрящевых опухолях;
- неправильном сращении костей после сложных внутрисуставных переломов;
- необратимых изменениях, развивающихся на фоне давних вывихов.
Протезирование не проводится, если:
- в области сустава запястья руки атрофированы мышцы или нарушено кровообращение;
- костные ткани имеют плотность, недостаточную для надежной фиксации импланта.
При наличии в анамнезе сахарного диабета, почечной или сердечной недостаточности вопрос об имплантации решается индивидуально, исходя из стадии заболевания и выраженности клинических признаков. Для подтверждения диагноза и определения оптимальной хирургической тактики хирургу понадобится рентгеновский снимок руки в двух или трех проекциях. При подозрении на вовлеченности в патологический процесс нервных окончаний или мягких тканей проводится компьютерная или магнитно-резонансная томография.

На установку эндопротеза в стандартных случаях требуется около часа, в сложных — не менее двух часов. Вмешательство выполняется с применением общей или местной анестезии. Установка современных эндопротезов, изготовленных из прочных металлических сплавов и полимеров, проводится с экономной резекцией хрящей и костных структур. Эндопротезирование проходит поэтапно:
- Для получения доступа к разрушенному суставу ортохирург послойно рассекает кожу и подкожную клетчатку на тыльной стороне руки.
- Мышцы, сухожилия, сосуды и нервные окончания отводятся и фиксируются за пределами зоны вмешательства.
- После вскрытия капсулы сустава разрушенные хрящи и кости дробятся и извлекаются.
- Перед установкой протеза под его ножку высверливается отверстие. Прежде чем закрепить крепежный штифт в кости цементным или бесцементным способом, хирург проверяет функциональность конструкции.
- На последнем этапе сдвинутые анатомические структуры приводятся в изначальное положение, после чего рана послойно ушивается и выполняется жесткая фиксация кисти.
Благодаря восстановленной в ходе эндопротезирования целостности лучезапястного сустава после замены отмечается снижение болей и расширение диапазона движений, устраняется косметический дефект кисти и деформация пальцев. К негативным последствиям, возможным после замены сустава на имплант, относятся:
- нестабильность, перелом, вывих компонентов вживленной конструкции;
- воспаление прилегающих к импланту внутренних тканей;
- аллергическая реакция на материал эндопротеза;
- инфицирование.
Цена операции по замене лучезапястного сустава в Москве зависит от объема подготовительных мероприятий, уровня технического оснащения медицинского учреждения и квалификации хирурга-ортопеда, выполняющего эндопротезирование. Узнать точную стоимость эндопротезирования лучезапястного сустава в Москве можно после рентгенологического исследования, на основании которого определяется наиболее подходящий для замены вид эндопротеза.
Замена лучезапястного сустава на имплант выполняется гораздо реже, чем эндопротезирование других сочленений, однако в лучших клиниках Москвы работают хирурги высшего уровня с квалификацией и опытом, позволяющим добиваться хороших отдаленных результатов после сложной операции.
По отзывам пациентов, реабилитационный период после эндопротезирования (замены) лучезапястного сустава длится от трех до шести месяцев. Восстановление проходит быстрее, если пациент регулярно выполняет разработанный реабилитологом комплекс упражнений.
Артроз лучезапястного сустава
Другой причиной поражения кистевого сустава является ревматоидный артрит. При агрессивном течении заболевания разрушение сустава может быть довольно быстрым. Благодаря усилиям врачей-ревматологов активное прогрессирование заболевания, как правило, удается замедлить, однако поврежденный сустав уже имеет необратимые изменения. Тогда на помощь приходит врач-ортопед, который может исправить пораженный сустав с помощью хирургии.

Вот так выглядит значимый артроз кистевого сустава. Явно видны изменения как на медиальной, так и на латеральной фасетках лучевой кости. Это значит, что безболезненная опора не возможна ни на ладьевидную, ни на полулунную кость. Поэтому как вариант решения этой проблемы — интерпозиционная артропластика, как менее инвазивная альтернатива тотальной замене сустава.

Ориентировочная стоимость хирургического лечения данной патологии 50000 — 120000 рублей в зависимость от объема вмешательств
Операция на кистях рук
РА с восьмидесятых
Будьте добрее, когда это возможно. А это возможно всегда/ Далай-Лама
Я сейчас расскажу вам про очередной эксперимент над собой, и, я уверена, мой рассказ вам должен понравится.
Устраивайтесь поудобнее и начнем!
Я 14 мая 2015 года сделала операцию по эндопротезированию 2-х межфаланговых суставов кисти — правая рука, указательный и средний пальцы, суставы, которые посерединке.
1. С чего все началось?
В районе середины марта по совершенно постороннему вопросу я пошла к своему хирургу на предмет того, чтобы он дал мне выписку о том, что он делал у меня с коленкой.
Он потыкал пальцем в колено, сделал выписку, а потом говорит: а ну дай я на руки твои гляну. А руки у меня очень кривые: запястья не гнутся оба, на пястно-фаланговых суставах больших и указательных пальцах с 2-х сторон подвывихи, а на правой руке ужасные деформации на межфаланговых суставах большого и указательного пальцев.
Указательный в межфаланговом не гнется вообще, а средний ушел в сторону безымянного на 30-40 градусов: т.е. до середины палец прямой, а дальше 2 дикие шишки и палец резко уходит в сторону — правда, гнется. И еще подвывих на пястно-фаланговом суставе мизинуы.
Руки очень стремные, что и говорить.

И вот он смотрит, тычет в них и говорит:
— А ведь это все можно исправить! Я вот сейчас дам тебе телефончик, ты позвонишь этому врачу и все он тебе сделает, вот увидишь!
Я просто впадаю в шок и не верю своим ушам — я же раньше спрашивала про это, говорили, что это малореально. В ИРе я была на приеме у зав.хирургией, спрашивала, и он сказал что мол нет, не надо ничего делать, велика ли беда кривые пальцы, если они не болят и машину ты водишь, и себя обслуживаешь.
В общем, надиктовал он мне этот телефончик, я пока ехала домой, просто вся извелась, думаю, ну вот как я буду звонить, это ж неудобно, стала искать этого врача в интернете, но в итоге сошлась сама с собой на том, что пошлю ему смс-ку.
И он отвечает мне через полчаса — мол, звоните, обсудим все.
Было все это в понедельник, а в пятницу я приехала к нему в отделение травмы кисти самой обычной московской ГКБ, посмотрел он на мои руки и говорит:
— Все сделаем, все исправим, но не одновременно. Начнем с вот этих стремных кривых пальцев. Суставы эти надо заменить, ниче с ними уже не сделаешь. Твоя задача купить эндопротезы (там-то и там-то), сдать анализы (где хочешь) и прийти ко мне.
Я сижу в полном ах. е и таращу глаза, мол, а сколько же это по деньгам — а нисколько, операция мол бесплатная, ты же москвичка, только направление возьми в районной поликлиннике у хирурга, да и всего делов. Суставы платные, да, а операция — нет, бесплатная!
2. Как все было.
В общем, 14 мая сделали мне эту операцию. Анестезия была проводниковая — укол в шею, руку не чувствуешь, реланиум по вене, и ты словно покурил хорошей травы, улыбка до ушей, голова приятно кружится, и ты сладко засыпаешь. Потом просыпаешься когда рука уже замотана, переползаешь на каталку, тебя привозят в палату (я потребовала еще сходить в туалет — и сама сходила!) и ты ложишься спать дальше.
Правда, я спать не стала, а тут же позвонила маме и Мусе, чтобы они успокоились, а то извелись оба, особенно мама.
А соседка у меня попалась курящая, а погода стояла отличная, и через час после операции я встала, спустилась с пятого этажа и пошла курить.
Рука от плеча не чувствовалась, я ее подвязала платком, чтобы она не болталась, да и всего делов.
В травме лежат в основном мужики, из 20 палат только 3 женские, поэтому весь вечер после операции мы с соседкой ржали и курили с мужиками на лавочке в больничном парке.
Всего послеоперационного лечения было 6 дней антибиотиков (супракс в таблетках, так как на инфузию у меня обнаружилась реакция, меня трясет мелкой трясучкой), и в первую ночь укололи кеторолак — просто так, потому что ниче у меня не болело. А, ну и вместо курения надо по часу через каждый час лежать со льдом )))
4. Было ли больно?
нет. вообще. вот аппарат Илизарова — вот это больно, а тут никаких мучений!
5. Как происходит восстановление?
Первые три дня рука находится в функциональном положении: чтобы представить его обхватите ладонью теннисный мячик (вместо мячи ком бинтов), а сверху гипсовая лангетка. Потом руку распрямляют, и лангетку (прямую) уже кладут вниз (на ладонь и предплечье).
Швы снимают на 13-14 день.
Разминать сильно мне ничего пока не надо — потому что связки новые должны прирасти как следует, и поэтому с лангеткой мне надо ходить до 8 июня )))
После снятия швов надо каждый день самому разматывать руку, мыть ее в теплой воде с мылом, разминать (очень аккуратно и в кулак не сжимать (новые связки беречь!)), и потом снова перематывать на лангетку.
Швы попервах были стремные, рука синяя, а сейчас уже такие аккуратненькие, красивые, и синяки желтенькие стали! Чувствительность вокруг швов немного снижена, но это хня, даже если и не восстановится — посрать уже.
Отек спадает на глазах, но сегодня немного натекло — но это дело не в операции, потому что и ноги у меня натекли тоже.
Погода во-первых тяжелая — жара сменилась сильнейшей грозой с градом
Во-вторых, категорически нельзя после операции эндопротезирования лекарства сгущающие кровь. Это я случайно прочитала в интернете. Они дают отек.
В целом организм работает как бешеный, страшно хочется жрать, особенно мяса, огромный кусок прямо перед глазами стоял — мне Муся сготовил кусок, мама привезла в больницу, я сожрала!
7. Итог
Пальцы стали ровными )))))))))
8. Что делать, чтобы сделать аналогичную операцию
а) пойти на консультацию к оперирующим на кистях хирургам в отделение травмы, которые такое делают (в Мск несколько ГКБ имеют отделения травмы кисти), договориться.
Главное, надо идти именно к кистевикам, общий хирург за такое не возьмется, а даже если возьмется, то не надо соглашаться — кисть это очень сложная и тоненькая конструкция, если нет именно кистевого опыта, то можно наперерезать нервов, там все тонюсенькое, работа ювелирная.
б) пойти в поликлиннику к хирургу и выпросить направление
в) сдать нужные анализы
г) купить эндопротезы (или выбить квоту на них)
вуаля!
Операции эти делаются с 1998 года, протезы мне поставили швейцарские (я говорю — давайте мне мол самые клевые, которые вам самому мол больше нравятся — он мне и сказал), подбирал он их по рентгену — мне рентген сделали в натуральную величину, а у него такая табличка на пленочке, он взял, приложил и выписал номера размеров на листочек, и всего делов!
В целом я выглядела идиоткой: ничего необычного в операциях такого плана нет, а я как из Мухосранска приехала, он недоумевал, отчего мне раньше ничего не сделали, и что я так охереваю от радости, что он согласился — обычное же дело.
9. Конкретные контакты, где все это счастье со мной случилось — пишите в личку!
Ортез на лучезапястный сустав Orlett DWR-202 — отзыв


Несколько лет назад я столкнулась с проблемой заболевания лучезапястных суставов.
Что способствовало появлению данного заболевания точно не скажу, но скорее всего это были какие то проблемы с суставами или сильные физические нагрузки на сустав.
Проявлялось данное заболевание в виде шишечки в области лучезапястного сустава округлой формы и ее болезненностью, особенно сильной при движении и нагрузке.
При надавливании на шишку боль усиливалась, доставляла дискомфорт и неудобство.
Так как болела правая рука мне стало не комфортно работать, хотелось держать ее в покое и не беспокоить.
Промучившись так какое то время и поняв, что улучшений нет, я обратилась в поликлинику к хирургу.
В ходе диагностики выяснилось, что данное заболевание является гигромой.
Гигрома лучезапястного сустава кисти
является уплотненным новообразованием мягко-эластичной структуры, расположенным с области сухожильного влагалища или суставной сумки на тыльной поверхности, которое уплотнено и наполнено серозной жидкостью, содержащей фибрин или слизь. Эта патология еще называется синовиальная киста. Чаще всего этот вид патологии развивается из-за постоянного механического воздействия или травмы сустава
Появление заболевания вызвано:
Частыми воспалительными процессами в лучезапястном суставе кисти;
Наличием у человека дегенеративно-дистрофических заболеваний суставов;
Чрезмерными физическими нагрузками на сустав;
Повторяющимся механическим давлением на сустав при выполнении процесса на производстве; Наличием в анамнезе бурсита или тендовагинита;
В основном развитие заболевания провоцируется
истончением капсулы лучезапястного сустава, что отмечается при дегенеративных изменениях в этой области.
Это создает благоприятные условия для формирования грыжевого выпячивания.
При этом травмированный или пораженный патологическим процессом внутренний слой суставной капсулы под действием давления вытесняется, кнаружи, раздвигая рядом расположенные ткани, и увеличивается в размерах
Врач диагностировал гигрому и сказал, что внутри нее находится жидкость, удалить которую можно хирургическим путем. Мне не хотелось прибегать к хирургическому вмешательству, поскольку врач предупредил, что даже после него (удаления гигромы через надрез) гигрома может снова появиться.
Учитывая, что хирургическое вмешательство это не единственный путь лечения заболевания, врачом было предложено консервативное лечение.
Этот вид лечения начинается с обеспечения полного покоя пораженному суставу. При своевременном обращении уменьшение нагрузки позволяет полностью устранить проявления заболевания
Врач порекомендовал обратиться в аптеку и приобрести ортез на лучезапястный сустав фирмы Orlett и ходить в нем, чтобы обеспечить покой и фиксацию больному суставу.
Мы обратились в аптеку, которая специализировалась на продаже медицинских ортопедических изделий для лечения и профилактики суставных заболеваний
В аптеке продавались различные изделия для позвоночника, суставов верхних и нижних конечностей, тазобедренных, коленных и голеностопных суставов.
Мы обратились к консультанту и уточнили есть у них в продаже ортезы на лучезапястный сустав.
Консультант сказала, что в продаже данные изделия есть, уточнила на какую руку нужен бандаж и какой размер необходим.
Так как я покупала данное изделие в первый раз и не знала свой размер, консультант замерила окружность запястья и предложила размер S на правую руку, соответствующий 14-16 см (можно сделать замеры запястья дома, заранее).
Также в продаже были размеры S, M, L, XL, соответствующие окружности лучезапястного сустава в сантиметрах.
Таблица подбора размера, см
Правила подбора
Сантиметровой лентой плотно, но не утягивая, измерить окружность лучезапястного сустава.
Согласно полученным результатам подобрать ортез Orlett по таблице подбора размеров.

Я примерила ортез на правую руку, размер S подошел хорошо, ортез сидел удобно.
Стоимость изделия составила около 1400 рублей (сейчас — почти в два раза дороже).

Продавался ортез в коробочке, где была инструкция и подробное описание ортопедического изделия.
Читайте также:


