Можно ли заниматься плаванием при эпикондилите
Велотренажер при артрозе коленного сустава.
Люди ведущие активный образ жизни зачастую отказываются от спорта из-за болей в коленях при артрозе. Конечно, бегать на скорость и поднимать предельный вес не стоит, но и полностью отказываться от спорта тоже не надо. Так же стоит воздержаться от спортивной деятельности во время острой стадии заболевания.
Из всех видов активности стоит выбирать ходьбу, лыжи, плаванье, стретчинг или йогу. Последняя помимо развития подвижности суставов, подарит вам еще и успокоение, снятие тревоги и разгрузку. Так же в качестве нагрузки можно выбрать велотренажер при артрозе коленного сустава. Стоит помнить, что нагрузки не должны быть предельными – ограничиться лучше средними и легкими. Адекватные нагрузки позволяют замедлить истончение хрящевой ткани.
А вот с бегом и силовыми тренировками нужно быть предельно аккуратными. Приседания и выпады, прыжки и подскоки могут вызвать еще большую деформацию сустава, особенно если выполнять их с большим весом. Многие врачи рекомендуют отказаться от подобных упражнений или максимально сократить их количество.
Многие врачи-ортопеды сходятся во мнении, что ходьба при артрозе коленей очень полезна и приносит хорошие результаты как при лечении, так и при профилактике заболеваний ног. Она усиливает обмен веществ, способствует повышению тонуса мышц ног, возвращает суставам гибкость и укрепляет связки.
Однако при 2 и 3 стадии артроза коленного сустава затруднительным может стать даже поход к врачу. В этом случае следует обезопасить свои суставы – использование специальных бандажей, разогревающих мазей, тростей станет просто необходимым. При таком артрозе коленного сустава лучше всего подойдет осторожная и неторопливая ходьба.
Бег при артрозе коленного сустава нежелателен. Даже при всех, казалось бы, плюсах данного вида спорта (повышение скорости обмена веществ, усиление циркуляции крови). Нагрузка на колени во время бега возрастает в 5-6 раз, что оказывает очень неблагоприятный эффект на колени (усиливает деградацию хрящевой ткани). И если при первой степени заболевания бегать строго не воспрещается (при использовании специального спортивного снаряжения), то вторая степень артроза коленного сустава уже может стать абсолютным противопоказанием бега.
Кроме бега, запрещаются и все требующие бега виды спорта:
- Футбол;
- Большой теннис;
- Баскетбол;
- Волейбол;
- Горные лыжи;
- Бадминтон;
- Хоккей.
Во время занятия данными видами спорта нагрузка на колени возрастает многократно, и это может привести к нежелательным последствиям и ухудшению состояния коленного сустава.
А вот плавание при артрозе коленного сустава (да и при заболеваниях любых суставов) является отличной альтернативой. Вода уменьшает нагрузку не только на ноги, но и на все суставы опорно-двигательного системы. Всю работу в воде выполняют мышцы. А крепкие мышцы, в свою очередь, лучше поддерживают сустав, амортизируют удары и снижают общую нагрузку на суставы.
Плавать можно не только в бассейне, но и в открытом водоеме. Особенно полезно плавать в морской воде. Из-за растворенных в ней солей плотность воды в море выше, чем в пресных водоемах, что еще больше снижает нагрузку на суставы – удерживаться на плаву становится гораздо легче.
Единственным минусом этого вида спорта является его не самая легкая доступность. Погодные условия не всегда позволяют плавать в открытых водоемах, а бассейны бывают далеко не во всех населенных пунктах.

Помимо уже приведенных выше занятий, очень полезным будет езда на велосипеде или тренировка на велотренажере. Оба этих, казалось бы, одинаковых занятия дают разную нагрузку на коленный сустав. Велосипед показан только при 1 и 2 стадии, и абсолютно противопоказан при 3 стадии артроза коленного сустава. Нагрузки на колени при катании на велосипеде неравномерны – по подъеме в гору нагрузка значительно возрастаем. К тому же, погодные условия не всегда позволяют совершить велопрогулку.
Другое дело – велотренажер. Занятия на нем не привязаны ни к погоде, ни к времени года – пациент может заниматься как у себя дома, так и в спортивном зале. Велотренажер при артрозе коленного сустава обеспечивает необходимую умеренную нагрузку на ноги, что позволяет поддерживать в тонусе мышцы, поддерживающие сустав. Основная же нагрузка с ног переносится на сидение, что позволяет проводить достаточно длительные тренировки.
При заболеваниях коленного сустава следуют осторожно подходить с любым занятиям спортом. Важно соблюдать основные правила и при занятиях на велотренажере:
- Заниматься нужно только с минимальной нагрузкой.
- Напряжение коленного сустава должно быть адекватным.
- Обязательна легкая разминка суставов перед занятиями.
- Желательно использование специальных бандажей для фиксации сустава.
Важно помнить – сустав нужно максимально обезопасить от травм!
- Исходное положение – лежа на спине.
- Согнутые в коленях ноги поднять над полом.
- Попеременно выпрямляйте и заново сгибайте ноги.
Это упражнение не только поможет поддержать мышцы ног в тонусе, но и укрепит мышцы спины и живота, что так же является его плюсом.
Скандинавская (северная, финская) ходьба является доступным каждому спортом при артрозе коленного сустава. Она не потребует больших вложений и дорогого снаряжения, не зависит от погодных условий – ей можно заниматься как летом, так и зимой. Все, что для этого требуется – пара лыжных палок, удобная одежда и желание.
К тому же, она имеет ряд преимуществ:
- Почти треть нагрузки переносится с ног на верхнюю часть туловища за счет использования палок.
- Утомление наступает гораздо дольше.
- Укрепляются не только мышцы ног, но и мышцы шеи, спины и живота.
- Опора на палки на 20-30% снижает удары, приходящиеся на колени и голеностоп.
- Усиливается циркуляция крови не только в области сустава, но и во всем организме, что способствует укреплению еще и сердечно-сосудистой системы.
Как и перед любой физической нагрузкой, необходимо сделать легкую разминку не только для ног, но и для всего тела. Техника же ходьбы не очень сложна и похожа на езду на лыжах:
- Вставать нужно сначала на пятку, а потом на носок.
- Первая рука немного согнута и вытянута вперед, палка должна быть под углом к земле.
- Вторая рука тянется назад и расположена на уровне таза.
- Вся ходьба состоит из попеременного повторения этих позиций.
- При ходьбе лучше слегка присогнуть колени – это снизит лишнюю нагрузку.
Во время ходьбы необходимо внимательно следить за своим дыханием: оно не должно сбиваться. Вдох и выдох должны быть глубокие – это обеспечит насыщение тканей кислородом и уменьшит вероятность боли в мышцах на следующий день.
Длительность прогулок должна быть не менее получаса. За это время вы можете пройти достаточное большое расстояние в спокойном, удобном для вас темпе. В неделю такие тренировки следует проводить 2-3 раза.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Каждый профессиональный спортсмен знаком с методом кинезиотеипирования при эпикондилите локтевого сустава. Речь идет о методе профилактики и лечения различных воспалительных заболеваний в области локтя.
Эпикондилитом называется болезнь, затрагивающая места соединения мышц с костью предплечья. Если воспаляются сухожилия, располагающиеся на внешней части локтя, значит развитию заболевания способствуют внешние факторы. Воспаление сухожилий, работающих на сгибание-разгибание кисти руки, говорит о внутренней форме эпикондилита, являющейся одной из самых распространенных проблем опорно-двигательного аппарата.

Профессиональным спортсменам довольно часто приходится сталкиваться с воспалением сухожилий.
Основная причина воспаления заключается в совершении человеком большого количества сгибаний и разгибаний локтевого сустава.
Из-за того что локоть теннисиста постоянно подвергается большой нагрузке, на нем образуются микротравмы, вследствие чего и начинается воспалительный процесс.
При латеральном эпикондилите происходит воспаление участка, соединяющего мышцы с надмыщелком плечевой кости. Как правило, заболеванию подвержены преимущественно люди в возрасте 30–50 лет.

Ввиду того что у этой болезни отсутствуют ярко выраженные симптомы, врачи не могут диагностировать ее сразу в момент появления. Все начинается со слабой боли, которая постепенно обретает более выраженную и острую форму. Когда больной делает обычные движения локтем, он не испытывает существенного дискомфорта, поэтому не задумывается о возможной проблеме с локтевым суставом. А вот при усиленных нагрузках на локтевой сустав возникают сильные болевые ощущения, которые могут длиться на протяжении долгих месяцев.

На сегодняшний день самым эффективным способом лечения теннисного локтя считается кинезиотейпирование — процедура, в процессе которой на локтевом суставе фиксируется эластичная липкая лента. С ней спокойно плавать в бассейне, принимать душ и заниматься спортом.
Подобный метод получил широкое распространение в медицинских центрах, где его активно применяют для лечения воспаленных суставов и мышц.
Благотворное воздействие кинезиологического тейпирования локтя теннисиста на поврежденные мышцы и сухожилия обусловлено:
- облегчением боли;
- снижением отечности и воспаления;
- сохранностью свободы движений;
- обеспечением круглосуточной поддержки для мышц и суставов.

В большинстве случаев применяются I, Y и X-тейпы. Тонизирующая лента наклеивается на локоть после подготовки поврежденного места. Делается это следующим образом:
- Рука должна находиться на уровне груди.
- Длинный тейп нужно приклеить на разгибающие мышцы предплечья — от запястья до эпицентра боли. Это позволит снизить мышечный тонус.
- Короткий тейп приклеивается на мышцу-супинатор. Начинайте от надмыщелка и постепенно двигайтесь в сторону радиальной основы предплечья.
- В процессе накладывания кинезиотейпов важно соблюдать их правильное натяжение.

Аналогичным образом проводится лечение медиального эпикондилита.
Если еще 2–3 года назад кинезиотейпинг применялся исключительно в сфере спортивной медицины, то сегодня данная методика широко используется и в реабилитации. Добиться такого успеха удалось благодаря ее простоте и эффективности.
Антон Игоревич Остапенко
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
- Программа реабилитации
- Когда делать операцию
- Профилактика
Основная причина этой патологии – травмы. Причём это должно быть довольно сильное травмирование локтя. Вторая причина – занятия спортом. При этом в сухожилиях появляются микротрещины, которые и становятся в итоге причиной развития воспалительного процесса.
Если заболевание остаётся без лечения длительное время, то воспалительный процесс постепенно охватывает соседние ткани. Самое частое осложнение – бурсит. При этом боль усиливается в несколько раз, а запущенные формы нередко требуют оперативного вмешательства.
В более редких случаях случается сдавливание лучевого нерва, что в итоге приводит к развитию пареза разгибателей и заканчивается их полным параличом.
Реабилитация проводится после лечения воспалительного процесса, а также после снятия обострения. Только после этого медиальный эпикондилит локтевого сустава можно лечить упражнениями. Во время самого заболевания делать это категорически запрещается, так как в основе терапии лежит полная иммобилизация сустава.
Существуют разные упражнения, которые помогают восстановить работу локтя. Но прежде, чем начинать заниматься, необходимо обязательно проконсультироваться с врачом.
Согнуть поражённую руку и ею делать движения, которыми нужно сгибать и разгибать кисть. Делать медленно, по 15 – 20 раз. Затем повторить для другой руки.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Совместить ладони обеих рук, после чего выполнять махи вниз и вверх руками. Выполнять это упражнение следует стоя. Всего сделать 10 раз.
Выполнять все движения надо по кругу, сначала внутрь, а потом и наружу. При этом следует сгибать и разгибать локти. А вот плечи должны быть неподвижными полностью.
Операция – это крайняя мера, которая проводится, если консервативная терапия не оказала нужного эффекта. Причём человек даже с больной рукой должен совершать работу, связанную с нагрузками на локоть.
Операция может быть разного типа и всё зависит от того, насколько сильно пострадало сухожилие. Это может быть, например, даже его полное удаление вместе с мышцей. Может быть проведено его удлинение.
Идеально, если такую операцию можно будет провести при помощи артроскопа, ведь тогда травмирование тканей будет минимальным, а период восстановления – коротким, и уже через 10 дней можно начинать выполнять упражнения, которые были описаны чуть выше.
После операции также обязательно требуется реабилитационный период, который может длиться до 6 месяцев. В это время следует разработать локоть, но заниматься профессиональным спортом строго противопоказано.
Для быстрого восстановления рекомендуется массаж, лёгкие лечебные упражнения, самомассаж, что помогает восстановить кровоток в локте, а значит, сделает восстановление быстрым.
В этот период запрещается поднимать тяжести или заниматься тяжёлым спортом, так как такие действия могут спровоцировать рецидив заболевания.

Медиальный эпикондилит локтевого сустава проще предотвратить, чем вылечить. Для этого во время занятий спортом нужно использовать защиту, в данном случае это будут налокотники и бандажи.
Нельзя поднимать и переносить слишком тяжёлые грузы в одиночку. Делать это желательно вдвоём или втроём, а грузы перевозить на тележке. При необходимости выполнять тяжёлый физический труд, его следует чередовать с длительными периодами отдыха.
И, конечно же, необходимо избегать травмирования локтя, что особенно важно для молодых людей, которые хотят свою жизнь посвятить спорту. В некоторых случаях даже минимальная травма этой области не позволит больше участвовать в соревнованиях и полноценно тренироваться.
Заболевание при правильном подходе можно полностью вылечить, но сделать это проще всего, когда пациент придёт к врачу при появлении уже первых симптомов.
- Шейные синдромы и их лечение
- Грыжа межпозвоночного диска и беременность
- Проявления и терапия ахиллобурсита
- Физические упражнения при остеохондрозе
- Ушиб ребер — какая мазь поможет?
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
23 мая 2019
- Боли в пояснице, таблетки не помогают — что можно сделать?
Не работают межреберные мышцы — сможет ли человек сам дышать?
Боль в локте, колене и пояснице — в чем причина?
Подскажите, насколько все плохо по заключению МРТ?
Можно ли заниматься единоборствами при гемангиоме в шейном позвонке?
Хочу поделиться своим опытом, как я усмиряла эпикондилит и научилась с ним жить, не испытывая постоянных болей. Как вступление скажу, что как и у любой проблемы со здоровьем (и не только) - у этой штуки тоже есть разные стадии. Поэтому плз, если вам помогают более простые решения - не нужно писать "зачем столько заморочек, почему нельзя просто. ". Есть вероятность, что нельзя просто - потому что "просто" не работает.
Разобраться, что у меня именно латеральный эпикондилит, врачам удалось не сразу. Точно поставить диагноз смог только третий хирург. Поэтому к тому времени, как я к нему пришла, боли в предплечье у меня были такие, что спать я могла только урывками, когда просто отрубало. Рука болела почти вся от локтя до запястья, сильнейше. Удержать ей я не могла даже пустую кружку.
Мне всандалили блокаду с дипроспаном - чтобы снять острое состояние, а также объяснили, что и как мне дальше делать. Мне повезло - попался мне очень адекватный доктор. Большинство колят блокаду и отправляют восвояси.
Очень часто эпикондилит - результат не одной разовой нагрузки, а мелких, но постоянных и очень часто повторяющихся. Т.е. результат, по факту, определённого образа жизни "жертвы". Соответственно - если не менять образ жизни - то больной будет постоянно снова и снова давать то же воздействие на связку, снова и снова вызывая её воспаление. Представьте себе какое-то место, которое воспаляется от постоянной нагрузки. Что произойдёт, если мы просто принудительно "выключим" только саму реакцию организма - воспаление (и соответственно вызванные им боли), но оставим ту же постоянную нагрузку? Логично, что проблема никуда не денется. Когда закончится эффект "выключателя воспаления" (блокады) - проблема "возродится ещё сильнее, чем прежде". Плюс сама блокада даёт дегенеративный эффект на ткани. Т.е. блокады будет хватать всё на меньше и на меньше, воспаление будет всё сильнее и сильнее (т.к. причина его не убирается), дегенеративный эффект от дипроспана будет всё сильнее и сильнее, и в определённый момент будет стоять выбор "не колоть и будет всё время больно" и "колоть и у тебя рука отсохнет нахрен" (утрирую).
И ладно ещё если эффекта от блокады хватает на год. А если как у меня - на две недели? Колоть дипроспан каждые 2 недели - это явно не выход. Выход - научиться контролировать то, что влияет на воспаление и менеджить моменты, когда это не помогло :)
Про контроль нагрузки:
Нужно минимизировать нагрузки на кисть и предплечье, которые вызывают боли. Т.к. основная нагрузка у меня - от работы (постоянно за клавиатурой), то мне приходится сильнейшим образом урезать все остальные нагрузки на левую - больную - руку (т.к. работу бросить я не могу, кушать чота надо). Т.к. само положение - когда предплечье на столе, а кисть - на клавиатуре - приводит к работе пальцами в положении с задранной кверху кистью, что достаточно напряжно. Поэтому для работы я подкладываю под левое предплечье поролон, чтобы кисть была на одном уровне с локтем. Мне так легче. Выглядит это примерно так:


"Под нож" пошли все элементы тренировок, которые задействуют хват или нагрузку на предплечье (к примеру - отжимания, любые упражнения с гантелями, с тяганием за рукоять, подтягивания и любые аналоги оных, и проч.). Контролирую ношение тяжестей (т.е. что бы ни приходилось носить - на левую руку - по-минимуму). Там, где нагрузки всё же не избежать - ношу повязку ("бандаж на локтевой сустав"):

Про моменты, когда контроля было недостаточно:
из всех вариантов терапии мне помогает ударно-волновая терапия. Электрофорез, лазеромагнит - что мёртвому припарки. Ударно-волновая - работает. Сейчас я раз в год делаю курс из 10 процедур. Минусы - стоит дорого, действует болезненно. Когда я её делала первый раз - то все 20 минут процедуры я сидела и у меня просто ручьём текли слёзы. Причём таким, прям потоком. Не сдержать было. Зато облегчение наступило после первой же процедуры - как когда вскрываешь нарыв - в процессе больно, и потом ещё хоть больно, но чувствуется, что это уже другая боль; чувствуется, как становится легче.
В совокупности этих двух направлений я уже третий год с эпикондилитом, и из них примерно года полтора у меня "стабильная ремиссия" - мне почти не бывает больно, иногда он даёт о себе знать несильным нытьём, которое означает, что менеджмент нагрузки где-то дал сбой и нужно подкорректировать.
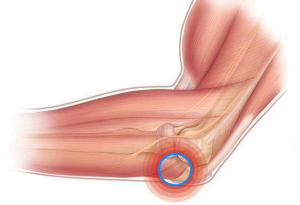
- 1. Симптомы эпикондилита
- 2. Диагностика эпикондилита
- 3. Варианты лечения эпикондилита локтевого сустава
- 4. Возможности остеопатии в лечении эпикондилита
Эпикондилит локтевого сустава – часто встречающееся заболевание, которое носит в основном профессиональный характер. В основе этой болезни лежит воспаление мягких тканей в области прикрепления мышц около локтевого сустава: либо с наружной (наружный эпикондилит, чаще), либо с внутренней стороны локтя.
Эпикондилит проявляется болью в области локтевого сустава, которая связана с постоянной повторяющейся нагрузкой на руку. Страдают люди таких профессий, как парикмахеры, косметологи, спортсмены, офисные работники и даже домохозяйки. Выраженость симптомов может варьировать от еле заметной боли до почти полной невозможности поднять руку.
Объединяет больных эпикондилитом одно: частые повторяющиеся движения с нарузкой на локтевой сустав. Сила нагрузки не обязательно должна быть большой, но всегда регулярной. Именно с регулярностью травмы и связаны все негативные последствия эпикондилита, его плохой отклик на лечение. Поэтому появившийся однажды эпикондилит может беспокоить пациента годами без значительного улучшения.
Симптомы эпикондилита
Проявления наружного и внутреннего эпикондилита несколько отличаются. В обоих случаях боль связана с нагрузкой. При наружном эпикондилите боль появляется при повороте руки ладонью кверху, разгибании пальцев. При этом величина нагрузки не играет большой роли – рука может заболеть даже при попытке поднять стакан с водой со стола.
При эпикондилите пациент обычно может указать точку, в которой появляется боль, то есть она имеет очень четкую локализацию. При дальнейшем развитии воспалительного процесса боль начианет отдавать по ходу руки в сторону ладони или по плечу вверх. Важный признак, по которому можно отличить эпикондилит от артрита локтевого сустава – отсутствие боли при пассивном сгибании-разгибании руки в локте.
Как правило, пациенты узнают о своем диагнозе на приеме хирурга или травматолога в поликлинке, куда они приходят, когда боль уже невозможно терпеть. И это зря, потому что уже при первых признаках эпикондилита его необходимо лечить консерванивными методами, чтобы предотвратить развитие болезни.
Диагностика эпикондилита
Диагностика эпикондилита локтевого сустава основана на клиническом осмотре врача. Дополнительные методы, такие как УЗИ, рентген и даже МРТ не дают никакой ценной информации, поскольку воспаленные ткани при эпикондилитах очень тонки и определить каких-либо изменений в них с помощью методов визуалиации не удается. Поэтому не стоит тратить деньги на дорогостоящее обследование, если хирург в поликлинике поставил вам диагноз эпикондилит.
Дополнительное подтверждение диагноза можно получить с помощью тестов сопротивления: боль появляется при сопротивлении разгибанию кисти (наружный эпикондилит) или сгибанию (внутренний эпикондилит). Хотя активное напряжение приходится на лучезапястный сустав, боль появляется в области локтя.
Эпикондилит необходимо отличать от артрита локтевого сустава, а также от поражения нервов – невритов и туннельных синдромов (синдром круглого пронатора, синдром кубитального канала). Для опытного врача дифференциация этих заболеваний не представляет труда: при артритах боль появляется при движениях в суставе, имеется деформация сустава, а при невритах всегда имеются признаки поражения периферических нервов в виде слабости, нарушений чувствительности в области иннервации этих нервов.
Если эпикондилит появился в молодом возрасте, необходимо исключить системную патологию соединительной ткани.
Варианты лечения эпикондилита локтевого сустава
Проблема лечения эпикондилитов заключается не в том, как снять воспаление – сделать это на современном уровне медицины довольно просто с помощью целого арсенала средств. Однако, к сожалению, подавляющее большинство эпикондилитов имеют профессиональный характер, то есть приводящие к болезни действия человек вынужден повторять изо дня в день. Отсюда и берется проблема лечения эпикондилитов.
Постоянная травматизация надмыщелка локтевой кости приводит к тому, что даже самое передовое лечение становится неэффективным, и боль появляется снова через несколько месяцев после успешного лечения. Методы борьбы с воспалением включают:
Покой, отдых от работы, снижение нагрузки, холод на область боли.
Применение ортезов – налокотник, мягкая подложка под локоть и т.п.
Нестероидные противовоспалительные средства в виде мазей, кремов или таблеток.
Физиотерапия, электрофорез, токи, рефлексотерапия.
Инъекции в область воспаления с обезболивающими и противовоспалительными препаратами.
Начинать лечение необходимо с физических методов, покоя, и только потом переходить к медикаментозным. Однако, все средства имеют временный эффект, если пациент по роду профессиональной деятельности вынужден вновь возвращаться к типовым нагрузкам на руку.
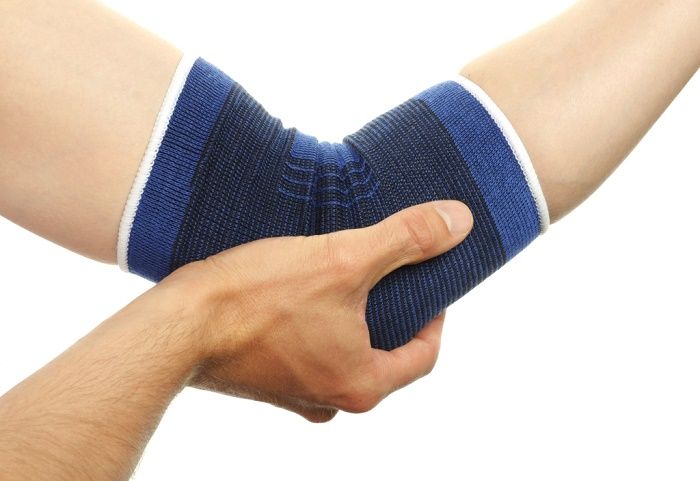
Возможности остеопатии в лечении эпикондилита
Остеопатия является вспомогательным методом лечения эпикондилита локтевого сустава, поскольку непосредственно на воспалительный процесс она не имеет действия. Но при хроническом воспалении, когда все остальные методы не возымели эффекта, а работу надо продолжать, остеопатическое лечение может значительно улучшить состояние пациента. За счет чего?
Почему из двух парикмахеров, работающих бок о бок в одной комнате, у одного возникает эпикондилит, а у другого нет? В этом и пытается разобраться остеопатия, включая исследование индивидуального паттерна движения, который приводит к появлению болезни. Врач остеопат пытается понять, какие мышцы и связки функционируют у человека не самым идеальным образом, отчего на них приходится повышенная нагрузка. Коррекция этих дисфункций специальными методами позволяет подключить к работе более сильные мышцы, мышцы других регионов тела, распределить нагрузку так, чтобы слабая мышца работала меньше, то есть изменить патологический паттерн на физиологический.
Естественно, что работа это не быстрая, эффект появляется не сразу. Поэтому остеопатию при эпикондилитах лучше применять совместно с обезболивающими средствами. Но длительный прогноз при остеопатическом лечении в целом лучше, поскольку человек избавляется не только от самого воспаления в локте, но и от причин, которые к нему приводят. Профилактические сеансы 2 – 3 раза в год позволяют поддерживать свой организм в рабочем состоянии, не меняя профессиональной деятельности.

- Особенности заболевания
- Как лечат эпикондилит?
- Роль тейпирования в лечении эпикондилита
- Принцип действия
- Подготовка
- Тейпирование
- Результаты
- Как и когда снимать?
Есть два вида эпикондилитов: медиальный (локоть гольфиста) и латеральный (локоть теннисиста). Эти патологии относятся к числу наиболее распространенных болезней верхней конечности. Воспаляются места прикрепления сухожилий мышц. Это соответственно медиальный или латеральный надмыщелки плечевой кости.
Особенности заболевания
Эпикондилит встречается у 2 % всех людей. Медиальный диагностируется чаще: до 5 % в популяции. Оба заболевания связаны с длительно повторяющимися стереотипными движениями руки. В основном это профессиональные болезни. В 5 % случаев они связаны со спортивными нагрузками.
Основным, а в основном и единственным симптомом болезни является боль в локте с внутренней или наружной стороны. Иногда присоединяется отек, шелушение и покраснение кожи. Пальпация болезненна.
Особенностью патологии является постепенно её развитие. Больной не может указать ни день, ни неделю, ни даже точный месяц, когда начала болеть рука.

Как лечат эпикондилит?
Для лечения могут применяться консервативные и хирургические методы. В подавляющем большинстве случаев в проведении операции нет необходимости.
Принципы лечения:
обезболивание при помощи препаратов;
обеспечение руке функционального покоя;
создание хороших условий для устранения воспаления и регенерации поврежденных сухожилий.
Болезнь склонна к самоизлечению. Поэтому физического покоя достаточно, чтобы избавиться от неё. Но проблема в том, что сроки выздоровления могут затянуться на 1-2 года. Всё это время человек будет страдать от боли. Естественно, он не сможет больше заниматься своей профессиональной деятельностью, которая привела его к этому состоянию.
Варианты лечения:
- уколы кортикостероидов — снимают боль и воспаление на несколько месяцев, но не влияют на сроки излечения эпикондилита, а по некоторым данным даже увеличивают его;
- физиотерапия;
- массаж;
- хондропротекторы;
- иглорефлексотерапия и т.д.
Большинство используемых методов являются симптоматическими. Среди методов, ускоряющих выздоровление, можно отметить клеточные технологии: введение богатой тромбоцитами плазмы в сустав, лечение стволовыми клетками из жировой ткани, периферической крови или костного мозга.

Роль тейпирования в лечении эпикондилита
Тейпирование локтевого сустава при эпикондилите обладает огромным количеством перед другими методами лечения. При этом она не уступает большинству из них в эффективности. Основные плюсы метода:
- низкая стоимость лечения, в отличие от физиотерапии, клеточных технологий;
- отсутствие неприятных ощущений;
- минимальные временные затраты (не нужно посещать кабинеты физиотерапии, сеансы массажа и т.д.);
- отсутствие побочных эффектов, как у некоторых препаратов;
- не замедляется, а ускоряется выздоровление пациента, в отличие от использования некоторых других способов симптоматического лечения (в первую очередь глюкокортикоидов).
Тейпирование медиального эпикондилита локтевого сустава не исключает возможности использования других медикаментозных или немедикаментозных мероприятий. Оно хорошо сочетается с лечебной физкультурой, препаратами, физиотерапевтическими методами.
Принцип действия
Тейпинг при эпикондилите работает за счет нескольких механизмов:
- Способствует обеспечению функционального покоя. Очевидно, что любые лечебные мероприятия окажутся безрезультатными, если продолжается воздействие причинного фактора болезни. Человек болеет эпикондилитом из-за того, что совершает рукой определенные многократно повторяющиеся движения. Если он будет осуществлять их дальше, это приведет к усугублению заболевания. Такие движения становятся всё более неприятными.
Человеку с эпикондилитом с высокой вероятностью придется сменить профессию или отказаться от занятий спортом, который провоцирует воспалительные процессы сухожилий. На этапе восстановления ему нужно щадить руку. При этом полная иммобилизация гипсовой повязкой не требуется. К тому же, процесс восстановления при эпикондилите довольно долгий. Очевидно, что пациент не может ходить в гипсе месяцами.
В той ситуации наиболее простым и действенным способом оградить руку от лишних нагрузок может оказаться тейпинг. Он не обездвиживает руку полностью, позволяя сохранить трудоспособность. Но при этом ограничивает амплитуду движений в суставе, делает невозможными патологические движения. Человек, работая больной рукой, ощущает меньше боли. - Уменьшает боль. Липкая лента приподнимает кожу над областью локтя. Она обеспечивает обезболивающий эффект за счет двух механизмов. Во-первых, тейп влияет на кровообращение и лимфоотток. Он снимает отечность тканей, ускоряет элиминацию медиаторов воспаления, улучшает микроциркуляцию. Во-вторых, меняется проприоцептивная чувствительность. Уменьшается давление на нервные окончания, поэтому болевой синдром ослабевает или уходит. В итоге тейп позволяет отказаться от обезболивающих лекарств, снизить кратность или дозы используемых препаратов.
- Нормализует регенераторные процессы. Наверняка вы обращали внимание, что рана намного быстрее заживает на лице, чем на ноге, даже если её калибр одинаковый. У диабетиков или больных варикозом повреждения на коже нижних конечностей могут не заживать месяцами и годами. Разница обусловлена исключительно интенсивностью кровообращения. Чем больше крови поступает в проблемный участок, тем быстрее он регенерирует. Тейп улучшает кровообращение, поэтому поврежденные сухожилия восстанавливаются быстрее.

Подготовка
Перед тем как выполнить тейпирование локтя при эпикондилите, нужно сделать следующее:
- отрезать от рулона полоски необходимой длины.
- закруглить их края ножницами. В противном случае они будут цепляться на одежду.
- удалить волосы с руки. Иначе при отделении пластыря от поверхности кожи человек будет испытывать болевые ощущения.
- обезжирить кожу. Для этого может быть использовано мыло или спиртовой раствор.
Тейпирование
Тейп крепится без натяжения. Впоследствии он натянется сам по себе, так как фиксация производится в положении руки, при котором она согнута в локтевом суставе под прямым углом. В дальнейшем человек разогнет эту руку, и в некоторых местах кожа возьмется складками. Так будет достигнут необходимый эффект декомпрессии, позволяющий улучшить кровообращение и снять отечность.
Лента клеится на предплечье. Не все понимают, где у него передняя поверхность, а где — задняя. Поэтому проясним этот вопрос, прежде чем перейти к инструкции по непосредственному тейпированию. Передняя поверхность — та, которая находится над открытой ладонью. Задняя поверхность располагается выше тыльной стороны кисти. Заканчивается предплечье на уровне локтевого сустава.
Когда выполняется тейпирование, пластырь обычной линейной формы приклеивают к задней поверхности предплечья, дистальнее локтя (ближе к кисти, чем к плечу). Изначально фиксируют центральную часть. Затем края ленты ведут по медиальной и латеральной поверхности руки.
Если она приклеивается неровно, неправильно, создаются складки и т.д., никакой проблемы в этом нет. Пока клей не активирован, пластырь легко можно отделить и приклеить заново. Активация происходит путем трения. Это нагревает клей, и он более плотно фиксируется в коже, надежно удерживая тейп в необходимом положении в течение нескольких дней.
Затем аналогичным образом прикрепляют вторую ленту. Её клеят точно так же, только на заднюю поверхность плеча. На всякий случай уточним, что плечо и плечевой сустав — разные понятия. Плечо — это часть руки, которая находится выше локтя. Тейп прикрепляют на дистальную часть плеча, непосредственно над локтевым суставом. Точно так же нужно приклеить центр, а затем — периферические части пластыря. При этом они будут перекрещиваться под прямым углом с первой лентой в двух местах. Потому что во время тейпирования человек удерживает руку согнутой в локте под прямым углом.

Результаты
После наложения повязки человек разгибает руку. Как только она выпрямляется, появляются складки. Пластырь оттягивает кожу. Это способствует уменьшению давления тканей. Облегчается отток крови от лимфатических сосудов, улучшается микроциркуляция. Поэтому уходит отек и улучшаются регенераторные процессы.
С другой стороны, кинезиотейп несколько ограничивает движения в локте. Чем меньше человек нагружает эту область, тем меньше выражена боль. Вылечить эпикондилит можно только на фоне функционального покоя области, которая длительное время подвергалась микротравматизации. В дальнейшем вид деятельности с высокой вероятностью придется сменить. Потому что работа приведет к созданию аналогичных условий и станет причиной рецидива заболевания.
Как и когда снимать?
Есть несколько ситуаций, когда тейп нужно снять:
- с момента его фиксации прошло больше 3–5 дней;
- лента начала отклеиваться (в таком случае её нужно заменить);
- ощущается зуд кожи или другие симптомы.
Снимают тейп в душе. Потому что там это сделать легче. Если снимете по-другому, ничего страшного в этом нет. Но отклеивать пластырь будет сложнее. Возможны неприятные ощущения.
Для облегчения процесса снятия важна не влажность, а температура. Поэтому душ должен быть горячим. Если вы не любите принимать горячий душ, можно использовать грелку, фен или любые другие способы нагревания тейпа.
Читайте также:







