Мрт при переломах костей черепа
Широкие возможности современных томографов позволяют врачам-диагностам четко дифференцировать патологии, выявляя даже незначительные отклонения от нормы.
Показания
Проведение МРТ костей черепа может быть назначено в следующих случаях:
- Перелом или подозрение на перелом челюстных или скуловых костей,
- Скрытые травмы костей черепа,
- Сложные травмы черепа с подозрением на наличие гематомы или повреждение головного мозга,
- Необходимость выявления инородного тела в области повреждения,
- Необходимость выявления опухолей и метастазов в костях черепа, дифференциация типа опухоли,
- Патологии челюстно-лицевого аппарата,
- Обследование черепа перед предстоящей операцией (протезирование зубов, установка имплантатов и т.д.).
В стоматологии МРТ черепа применяется для получения четкой картины зубного ряда и исследования костных тканей челюсти. МРТ позволяет визуализировать обследуемую область в трехмерном объеме, а также изучить ее с любой необходимой проекции.
Обследование лицевой части черепа широко применяется в пластической хирургии и отоларингологии.
Назначается МРТ лицевых костей и при деформации лицевого скелета, связанной с нарушениями функций костной системы, затрагивающими челюстной аппарат, верхние дыхательные пути, зрительную систему, лицевую мускулатуру и нервные окончания.
Грамотно проведенная МРТ костей черепа дает возможность выявить также наличие мелких отломков костей при переломах и точно определить характер смещения.
Противопоказания
Несмотря на очевидные плюсы метода, МРТ подходит не всем. Так, не назначается обследование при наличии в организме пациента неудаляемых металлических частиц, осколков и пуль, а также металлических имплантатов, включая зубные протезы. Не проводится МРТ лицам, у которых установлены инсулиновые помпы, кардиостимуляторы, водители ритма сердца, сосудистые клипы, стенты и хирургические скобы.
Обследование на высокопольном аппарате не проводится лицам, чей вес превышает 130 кг (это связано с техническими ограничениями томографа).
Не рекомендуется проходить МРТ беременным женщинам, а также лицам с тяжелыми патологиями почек и печени и подверженным аллергии.
Пациентам с клаустрофобией, сильным болевым синдромом и психическими расстройствами рекомендовано прохождение обследования с погружением в медикаментозный сон.
Подготовка
Специальной подготовки МРТ не требует. Пациенту нет необходимости соблюдать диету или отказываться от приема пищи вовсе. При МРТ с контрастированием, однако, врач может порекомендовать не принимать пищу за 3-4 часа до процедуры, чтобы избежать риска развития сильной тошноты и рвоты.
Непосредственно перед диагностикой пациенту следует переодеться в удобную свободную одежду и снять с себя все металлические украшения, часы, очки, слуховой аппарат и зубные протезы, убрать из волос шпильки и заколки из металла, а из карманов – все предметы, включая пластиковые карты.
Как делают?
Пациент укладывается на удобную кушетку, его голова фиксируется при помощи валиков, после чего кушетка задвигается в тоннель томографа. Вся процедура длится около получаса (при введении контраста – несколько дольше). Во время работы томограф издает шум, который может быть неприятен для пациента. Обо всех ощущениях (боль, страх и т.д.) пациент должен сразу же сообщать врачу, используя систему связи (врач находится во время процедуры в соседней комнате).
Получаемые в процессе диагностики сигналы проходят компьютерную обработку, что дает возможность получать высококачественные изображения, а также формировать трехмерную картину обследуемой области. После диагностики пациент получает снимки с подробной расшифровкой, где четко обозначаются все выявленные отклонения от нормы. Как правило, расшифровка выдается на следующий день после процедуры. При желании, пациент может заказать запись результатов на диск в цифровом формате.
Использование контраста
При необходимости более точной постановки диагноза может быть назначена МРТ с контрастированием. Широкое распространение этот метод получил в онкологии, поскольку дает возможность обнаруживать опухоли на ранних стадиях и четко очерчивать границы их распространения.
Контрастное вещество представляет собой препарат на основе гадолиния, который вводится внутривенно во время процедуры МРТ. После введения пациент может ощутить легкую тошноту или жжение, но это нормальная реакция.
Контраст обладает способностью накапливаться в пораженных тканях, благодаря чему достигается лучшая визуализация пораженных участков.
Преимущества метода
МРТ на сегодняшний день является одним из безусловных лидеров в области точной диагностики. Данный метод, в ходе которого выполняется ряд снимков (срезов), позволяет исследовать проблемную область со всех сторон и в нескольких проекциях. Метод подходит и для диагностики пациентов, находящихся в тяжелом состоянии.
Неинвазивность метода имеет огромное значение, поскольку любое травмирование костей черепа, даже выполненное в ходе диагностики, может негативно сказаться на состоянии черепной коробки и мышечно-нервного аппарата.
МРТ является абсолютно безопасным для пациента методом, который использует безвредное магнитное поле.
Возможные риски
Несмотря на очевидные плюсы, метод МРТ имеет и некоторые недостатки. Кроме того, не во всех случаях обследование безопасно для пациента. К таким случаям относятся:
- Наличие беременности – есть данные о негативном влиянии магнитного поля на формирующийся плод, вплоть до развития патологий плода,
- Наличие у пациента аллергии – при проведении МРТ с контрастированием может развиться неожиданная аллергическая реакция,
- Наличие у пациента тяжелой почечной недостаточности – при проведении обследования с контрастом затрудняется отток контрастного вещества из организма, что приводит к отравлению,
- Проведение МРТ с контрастированием кормящей матери – в этом случае контраст может попасть в грудное молоко, что может вызвать отравление у ребенка.
Однако стоит отметить, что при соблюдении требований безопасности всех этих рисков можно избежать.
Альтернативы
- Компьютерная томография (КТ) и мультиспиральная компьютерная томография (МСКТ). Эти методы имеют преимущество перед МРТ в плане визуализации костных структур. Поэтому КТ чаще назначают при переломах костей и патологиях челюстного аппарата, а МРТ – при выявлении опухолей и необходимости выявления причины поражения лицевых мышц.
- Рентген черепа – эта методика применяется только при черепно-мозговых травмах для выявления переломов.
- УЗИ – редко используемая методика, поскольку при диагностике в данном случае имеет малую информативность.
- ПЭТ-КТ – данный метод назначается при необходимости оценки функционального состояния структур черепа.
Стоимость
Цена МРТ костей черепа в Москве варьируется от 4 до 7 тысяч рублей. Эта цифра может быть выше, если назначена МРТ с контрастированием.
Для сравнения, рентген черепа обойдется в тысячу рублей, КТ в 3-4 тысячи, МСКТ – в 4-6 тысяч, а ПЭТ-КТ может стоить до 50 тысяч рублей.
а) Терминология:
1. Синонимы:
• Отек скальпа, отек мягких тканей, гематома скальпа
2. Определения:
• Травмы скальпа: рваные раны, гематомы:
о Рваная рана: фокальный разрыв скальпа:
- Различной протяженности и толщины
- Часто обнаруживаются инородные тела, подкожная эмфизема
о Гематома: кровоизлияние в или между слоями скальпа
• Травмы черепа: переломы
б) Визуализация:
2. Рентгенологические признаки при травме скальпа и черепа:
• Не играет роли в современной диагностике черепно-мозговой травмы
4. МРТ при травме скальпа и черепа:
• Используется для оценки осложнений, а не диагностики острых проявлений
5. Ангиография при травме скальпа и черепа:
• Рассмотреть применение КТ/МР-ангиографии, если:
о Линия перелома пересекает сонный канал или синус твердой мозговой оболочки
о Имеется перелом ската:
- Высокая вероятность сочетания с нейрососудистыми повреждениями
о Высокий риск травмы шейного отдела позвоночника:
- Перелом и/или вывих позвонков шейного отдела позвоночника
- Дистракционная травма
- Проникающее ранение шеи
6. Рекомендации по визуализации при травме скальпа и черепа:
• Лучший инструмент визуализации:
о Бесконтрастная КТ:
- С применением как мягкотканного, так и костного алгоритмов реконструкции
- Тонкосрезовые мультипланарные реформации при сочетанных переломах ОЧ
- КТ, режим 3D изображения оттененных поверхностей (SSD):
Особенно полезно для вдавленных, диастатических переломов
Полезно, если присутствуют сложные переломы лица
о КТ-ангиография (для травм с высоким риском повреждения сосудистых структур)
• Советы по протоколу исследования: О МРТ:
- Используйте Т2*(GRE / SWI) для диагностики кровотечения
- Используйте ДВИ для диагностики ишемических осложнений
в) Дифференциальная диагностика:
1. Нормальные структуры:
• Сосудистые борозды:
о Края с хорошо выраженным кортикальным слоем
о Не такие отчетливые и гиподенсные, как линейные переломы черепа
о Прилегающая гематома скальпа отсутствует
• Швы:
о В предсказуемых местах (венечный, сагиттальный, сосцевидные и т.д.)
о ≤ 2 мм, прилегающий линейный перелом черепа отсутствует
о Плотный кортикальный слой
о Менее отчетливы, чем переломы
• Венозные гемангиомы, арахноидальные грануляции:
о В предсказуемых местах:
- Парасагиттально
- Рядом с/в пределах синусов твердой мозговой оболочки
о Часто имеют связь с сосудистыми структурами
о Округлая/яйцевидная форма
о Ровные, кортикальный слой хорошо выражен
2. Нормальные варианты строения:
• Вормиевы кости:
о Встречаются часто (> 1 у 50% детей)
о Редко: несовершенный остеогенез
о Типичная локализация (например, ламбдовидный шов)
о Травмы прилежащих мягких тканей отсутствуют
г) Клиническая картина:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Отек тканей скальпа
о Дети с черепно-мозговой травмой, имеющие повреждения внутричерепных структур в сочетании с мягкой при пальпации гематомой скальпа
• Другие признаки/симптомы:
о Зависят от типа и степени повреждения головного мозга
2. Этиология и эпидемиология:
• Кефалогематома:
о Встречается у 1 % новорожденных
о Как правило, связана с родовой травмой:
- Инструментальные роды
- Иногда при вакуум-экстракции
• Подапоневротическая гематома:
о Часто встречается при черепно-мозговых травмах
о Характерна для всех возрастов
• Переломы:
о Линейный:
- Низкая интенсивность травмирующего воздействия
- Воздействие травмирующей силы на большой площади
о Вдавленный:
- Высокая интенсивность травмирующего воздействия:
Часто тупым предметом
- Центробежное распространение травмирующей силы
- Воздействие травмирующей силы на ограниченной площади
3. Течение и прогноз:
• Кефалогематома:
о Диагностируется клинически; нередко применяется диагностическая визуализация
о Обычно разрешается самостоятельно без лечения
о Иногда кальцифицируется, образуя твердую пальпируемую структуру
о Осложнения встречаются редко
• Подапоневротическая гематома:
о Крупная распространяющаяся гематома у грудных детей может являться жизнеугрожающим состоянием
• Переломы:
о Обычно консолидируются самостоятельно
о Осложнения:
- Повреждение сосудистых структур
- Разрыв твердой/паутинной мозговой оболочки ± ликворея
- Повреждение черепных нервов
- Лептоменингиальная киста (редко)
д) Диагностическая памятка:
1. Обратите внимание:
• КТ/МР-ангиография показана при высоком риске повреждения сосудистых структур:
о Пересечение линией перелома сосудистого канала, синуса твердой мозговой оболочки
2. Советы по интерпретации изображений:
• Линейный перелом черепа по сравнению с нормальной его структурой (например, шов или сосудистая борозда): перелом черепа если и возникает без отека прилежащих мягких тканей, то редко
е) Список литературы:
- Dayan PS et al: Risk of traumatic brain injuries in children younger than 24 months with isolated scalp hematomas. Ann Emerg Med. 64(2): 1 53-62, 2014
- Towards evidence-based emergency medicine: Best BETs from the Manchester Royal Infirmary. BET 1: What is the significance of a 'boggy' (soft) scalp haematoma in head-injured children? Emerg Med J. 31(1);78-9, 2014
- Kichari JR et al: Massive traumatic subgaleal haematoma. Emerg Med J. 30(4):344, 2013
- Marti В et al: Wormian bones in a general paediatric population. Diagn Interv Imaging. Epub ahead of print, 2013
- Kim Yl et al: Clinical comparison of the predictive value of the simple skull x-ray and 3 dimensional computed tomography for skull fractures of children. J Korean Neurosurg Soc. 52(6):528-33, 2012
- Ciurea AV et al: Traumatic brain injury in infants and toddlers, 0-3 years old, J Med Life. 4(3):234-43, 2011
- Werner EF et al: Mode of delivery in nulliparous women and neonatal intracranial injury. Obstet Gynecol. 118(6)4 239-46, 2011
- Sillero Rde O: Massive subgaleal hematoma. J Trauma. 65(4):963, 2008
Редактор: Искандер Милевски. Дата публикации: 6.3.2019
Магнитно-резонансная томография позволяет получить послойные снимки основания черепа в нескольких проекциях. Трехмерная картина получается при взаимодействии магнитного поля томографа с ионами водорода, находящимися в тканях человеческого тела.
Содержание
- МРТ основания черепа
- Прицельные МРТ исследования в области основания черепа
- Основные патологии, которые может выявить МРТ
- Опухоли основания черепа
- Менингиома
- Невринома (шваннома)
- Опухоли задней черепной ямки
- Другие заболевания
- Сосудистые кисты
- Лобный гиперостоз
- Фиброзная остеодисплазия
- Хордома ската черепа
- Энцефалоцеле (грыжа мозга)
- МРТ краниовестебрального перехода
- Клинический случай
- Комментарии.
1. МРТ основания черепа

Мозговой отдел представлен двумя неравными частями – сводом и основанием черепа. Граница между этими зонами совпадает с клиновидно-скуловым швов. Сверху линия проходит от наружного слухового отверстия к затылочному выступу. Все, что находится ниже этой линии, называют основанием черепа.
Через основание проходят жизненно важные структуры, ответственные за слуховые, зрительные и обонятельные функции. Оно включает в себя не только костные структуры, но и множество выходов для нервных волокон и сосудов.
2. Прицельные МРТ исследования в области основания черепа
МРТ основания черепа назначается для диагностики переломов и других заболеваний костных структур и мягких тканей. Принцип работы аппарата основан на безвредном воздействии на организм человека, поэтому МРТ - более востребованная методика, чем альтернативные методы исследования. Снимки в нескольких проекциях позволяют врачам составить объемную модель и выявить по ней даже незначительные отклонения в состоянии здоровья пациента.
Исследование основания черепа назначается:
- при подозрении на перелом костных структур в этой области;
- при сложных черепно-мозговых травмах;
- при необходимости выявления чужеродного тела в головном мозге;
- для выявления опухолей мягких тканей черепа и их дифференциации;
- для обследования черепа перед оперативным вмешательством
3. Основные патологии, которые может выявить МРТ
МРТ чаще проводится при подозрении на повреждение костей основания черепа и онкологический процесс. Точный диагноз позволяет специалистам назначить грамотное лечение, замедлив развитие патологии. На ранних стадиях заболевания возможно излечить полностью.
Среди основных патологий, выявляемых с помощью сканирования, следует отметить:
- Гипертензию, характеризующуюся повышенным внутричерепным давлением. Состояние распространяется на все участки головного мозга. Проблема проявляется в результате опухолей, травм и тяжелых инфекционных заболеваний. При гипертензии МРТ визуализирует разреженные края желудочков мозга и расширенные жидкостные полости.
- Раковые и доброкачественные образования. Опухоли определяются томографом за счет повышенных сигналов, поступающих от аномальных образований. При своевременной диагностике опухоли выживаемость пациента увеличивается в разы.
- Линейные переломы и трещины в костных структурах.
- Внутричерепные повреждения клеток головного мозга.
- Кистозные образования в субарахноидальном пространстве.
- Гидроцефальный синдром.
4. Опухоли основания черепа
Опухоль основания черепа – достаточно редкая патология, трудно поддающаяся терапии. Онкология развивается в результате метастазирования раковых клеток при онкологии груди, легких и щитовидной железы. Поспособствовать развитию патологии могут онкологические образования в носовых пазухах.
К показаниям для проведения МРТ относят:
- постоянные головные боли, сопровождающиеся потерей сознания;
- эпилептические приступы и другие неврологические нарушения;
- проблемы со зрением.
Сканирование основания черепа позволяет выявить несколько разновидностей опухолей.
В подавляющем числе случаев доброкачественное образование, локализующееся в основании черепа и способное перерождаться в онкологическую опухоль. Образуется из арахноидального эндотелия — ткани-оболочки, которая окружает мозг.
Характерные признаки: нарушение зрения, раздвоение изображений, ухудшение памяти, слабость в мышцах.
О наличии менингиомы свидетельствуют следующие МРТ-признаки:
- полоса ликвора между мозговыми оболочками и аномальным образованием;
- смещение сосудов относительно первоначального положения.
При введении контрастного вещества в вену пациента наблюдается усиление сигнала от тканей, расположенных над опухолью. Этот признак может свидетельствовать о лептоменингиальных метастазах.
Сканирование позволяет отличить данный вид опухоли от невриномы мостомозжечкового угла. Крупные менингиомы по МРТ визуализируются как полукруглое образование, прорастающее в среднюю черепную ямку. Интенсивность сигнала от менингиомы обычно ниже, чем от невриномы.
Доброкачественная опухоль поражает спинномозговые нервные окончания и периферические отделы мозга.
Основная причина проблемы – разрастание миелиновой оболочки в область основания черепа. Невринома разрастается медленно – до 2 мм в год.
Признаки, при которых требуется МРТ исследование: звон в ушах, нарушение координации, сильные головокружения.
При помощи сканирования специалистам удается выявить даже мелкие образования. Из-за того, что невринома имеет округлые формы, при сканировании четко заметны ее границы. Иногда шваннома визуализируется в виде свисающей капли.
При введении контрастного вещества образование активно накапливает препарат, что проявляется усилением сигнала. На снимке с контрастированием шваннома визуализируется в виде большого светлого пятна.

Образования чаще диагностируются в детском возрасте и перерастают в раковые клетки. Опухоли ЗЧЯ в пожилом возрасте – результат метастазирования.
Заподозрить наличие опухоли можно по ряду признаков: постоянной тошноте, не связанной с отравлением; головным болям, интенсивность которых не снижется после приема медикаментов; онемению части лица и шеи; неврологическим расстройствам; возникновению несвойственных тиков.
Имеется несколько разновидностей опухолей ЗЧЯ, каждая из которых имеет свои МРТ признаки:
- Медуллобластома – образование с высокой степенью злокачественности. Чаще диагностируется у пациентов детского возраста. По МРТ такие опухоли гипоинтенсивны в режиме изображения Т1 и разнообразны на изображениях в режиме Т2. Опухоль активно накапливает контрастное вещество и в 5% случаев дает метастазы в позвоночный канал.
- Пилоцитарная астроцитома – киста, чаще формирующаяся в больших полушариях головного мозга (60%). В 40% случаев образование поражает зрительные нервы и гипоталамус. При МРТ от аномальных участков поступает изогипотенсивный сигнал при коротком TR. Отек окружающих мягких тканей встречается редко.
- Эпендимома – диагностируется у детей и пациентов в возрасте 30-40 лет. Опухоли возникают из выстилки центральных каналов спинного мозга. Имеют тенденцию смещаться без инфильтрирования окружающей паренхимы головного мозга. При МРТ визуализируются четкие границы образования, которое по сравнению с серым веществом имеет гипоинтенсивный сигнал при коротком ТR и гиперинтенсивный при длинном ТR.
- Глиома. В большинстве случаев (60%) глиомы имеют низкую степень злокачественности. МРТ с длинным ТR позволяет лучше рассмотреть границы и степень распространенности патологического процесса. 1/3 изображений имеет более четкие границы при введении контрастного вещества. Степень накопления препарата при глиоме не рассматривают в качестве прогностического признака.
- Гемангиобластома – доброкачественная опухоль, возникающая в единичном количестве. Патологическое образование поражает клетки спинного мозга, мозжечок, реже большие полушария. Гемангиобластома имеет несколько форм: узловую, кистозную и смешанную. При выполнении МРТ визуализируется четко ограниченное образование, которое активно накапливает контраст. Окружающий отек мягких тканей может присутствовать или отсутствовать. Иногда диагностируется спонтанное кровоизлияние.
5. Другие заболевания
С помощью МРТ основания черепа можно выявить ряд других патологий:
- кисту паутинной оболочки;
- лобный гиперостоз;
- фиброзную остеодисплазию;
- хордому ската черепа;
- энцефалоцеле;
Патология встречается у 75% пациентов детского возраста. Образование обычно располагается в мозжечковом отделе, в средней или заднечерепной ямке
Киста путинной оболочки представляет собой уплотнение с четкими границами, которое расположено ближе к внутреннему слуховому проходу.
Образование имеет низкую интенсивность сигнала при Т1 изображении и высокую – при Т2 изображении. Усиления изображения не происходит после использования контрастных веществ.
Патология представляет собой утолщение пластинки черепа и характеризуется доброкачественным течением.
Причины заболевания неизвестны. К предрасполагающим факторам заболевания относят эндокринные нарушения (сахарный диабет, синдром Морганьи).
По МРТ визуализируется усиленный сигнал от свода черепа из-за отложения в этой области жировой ткани.
Патология связана с нарушением остеосинтеза и заменой костного мозга соединительными тканями. При сканировании основания черепа выявляется низкая интенсивность сигналов на Т1 и Т2 изображении. В некоторых случаях выявляется неоднородная интенсивность сигнала после введения контрастных веществ и наблюдаться повышенная интенсивность сигнала на Т2 изображении.
Заболевание диагностируется у пациентов пожилого возраста (50-70 лет). Возникает в 3-4% от общих случаев опухолей костных тканей. По МРТ визуализируется сниженный сигнал на Т1 изображении и повышенный на Т2. Усиление изображения происходит после введения контрастного вещества.
Отмечается у 3 из 10000 новорожденных детей. В 80% случаев грыжа располагается в затылочной зоне. Основные причины патологии – незакрытие нервной трубки.
6. МРТ краниовертебрального перехода
Краниовестебральный переход – граница между верхними шейными позвонками и основанием черепа. МРТ позволяет оценить костные и мягкие структуры этой области, выявить приобретенные и врожденные нарушения пространства, приводящие к постоянному или периодическому защемлению мозговых структур.
Одна из патологий краниовестебрального перехода, выявляемая при помощи исследования – платибазия.
Проблема проявляется уплощением основания черепа. Появляется при врожденных заболеваниях (синдром Дауна) и при приобретенных патологиях (внутричерепная гипертензия, фиброзная дисплазия). Платибазия не имеет характерной симптоматики.
Платиблазия чаще сочетается с базилярной импрессией, проявляющейся головными болями, патологическими рефлексами, пирамидными расстройствами.
Еще одна патология, диагностируемая при МРТ краниовестебрального перехода – это его сращение с затылочной костью. Состояние становится причиной скованности движений в шейном отделе. Также возможна компрессия мозга данной области.
7. Клинический случай
Пациентка обратилась в отделение нейрохирургии с жалобами на онемение левой ноги, ухудшение памяти и головокружение. Патологические симптомы у больной проявлялись в течение 3 месяцев. Лечение проблемы проводилось амбулаторно.
МРТ основания головного мозга выявило уплотнение с 48х60х45 мм без смещения срединных структур. Селлярная область мозга без изменений. В структуре образования были выявлены крупные кальцинаты. Образование активно накапливало контрастное вещество.

Через месяц после проведенного исследования была проведена операция через микродоступ к опухоли. Под навигационным контролем была определена зона с минимальной травматичностью. Разрез кожи проводился над надбровной дугой, после чего из фрезерного отверстия специалист выпилил костный лоскут. На начальных этапах операции проводилась блокировка кровоснабжения опухоли. После этого образование было удалено при помощи кускования. После тотального удаления образования был проведен гемостаз и ушивание раны в соответствии с общими правилами.
Проведенная через 1 день компьютерная томография не выявила осложнений после вмешательства. Благодаря своевременной диагностике патологии опухоль была удалена с положительным клиническим результатом.
Какие бывают переломы черепа
- У 90% пациентов с переломом черепа имеется внутричерепное повреждение.
- Частота: Встречается примерно у 3% пострадавших с черепно-мозговой травмой
- Травматическое нарушение целости мозгового или лицевого черепа
- Нарушение целости внутренней и наружной пластинок.
Выделяют перелом костей основания и свода череп:
- Перелом основания в свою очередь подразделяется на линейный, оскольчатый и вдавленный перелом черепа .
- Переломы свода же делят на : перелом передней, средней, задней черепной ямки.
- Редко, но все же, встречаются комбинированные переломы свода и основания.
Клинические проявления
Переломы свода и основания черепа проявляются такими симптомами:
- Ретроградная амнезия
- Головная боль
- Рвота, тошнота
- Головокружение
- Абсолютным показанием для КТ головы является бессознательное состояние пострадавшего с множественными травмами и прием пациентом антикоагулянтов, даже если на первый взгляд признаки перелома черепа отсутствуют.
- В случае отсутствия клинической симптоматики у пациента методы визуализации не показаны (и особенно рентгенография черепа).
Какой метод диагностики вклинения мозга выбрать: МРТ, КТ, рентген
- МСКТ
- Должны быть представлены в костном алгоритме и документированы в костном окне, например, w 400 с 1500
- Нарушение целости свода черепа, прослеживаемое на нескольких срезах
- При переломах средней зоны лица необходимы мультипланарные реконструкции, например, во фронтальной плоскости при переломах дна глазницы и в сагиттальной плоскости при переломе височно-нижнечелюстного сустава
- Жидкость в пирамиде или в околоносовых пазухах является косвенным признаком перелома у пострадавших с черепно-мозговой травмой
- Интракраниальный воздух служит симптомом открытого перелома лобной или височной кости
- Истечение ЦСЖ диагностировать сложно; иногда это возможно только при интратекальном контрастировании (КТ в положении больного на животе).
- При повреждениях атлантоосевого сочленения
- На Т2-ВИ с насыщением сигнала жира визуализируется гиперинтенсивный отек костного мозга.
Что хотел бы знать лечащий врач
- Сопутствующие внутричерепные повреждения
- Смещение костных фрагментов.
Какие заболевания имеют симптомы, схожие с переломом костей черепа
- Закругленные края в отличие от свежего перелома
- Нет припухлости соответствующих мягких тканей
- Нелегко дифференцировать с переломом, особенно у детей
- Типичная локализация: ламбдовидный шов, височноскуловой шов, сагиттальный шов, венечный шов
- Асимметрично расширенный шов
- Обычно с сопутствующим внутричерепным повреждением
- Нет сопутствующих симптомов, гематомы, припухлости мягких тканей
- Нет клинических данных, указывающих на повреждение
Лечение
- Изолированные переломы черепа без смещения и без сопутствующего внутричерепного кровоизлияния не требуют лечения
- Переломы со смещением могут быть показанием к операции
Врачи каких специальностей диагностируют и лечат перелом черепа
- Травматолог (определение наличия перелома)
- Невропатолог (определение неврологического статуса)
- Нейрохирург (по показаниям – открытый, проникающий перелом костей черепа, наличие гематом на голове)
Прогноз
- Прогноз при переломах без смещения и без сопутствующего внутричерепного кровоизлияния благоприятный.
Возможные осложнения
Перелом основания и свода черепа влечет тяжелые последствия:
- Воспалительно-гнойные процессы (менингит, энцефалит)
- Бесконтрольное повышение артериального давления
- Метеонестабильность
- Головные боли
- Посттравматическая эпилепсия
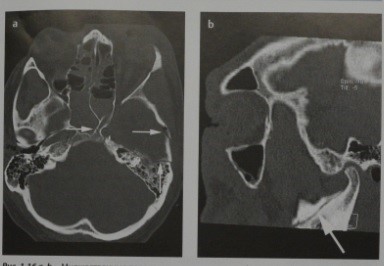
Множественные переломы основания черепа (стрелки; а): пирамиды и чешуи височной кости, стенки клиновидной пазухи и венечного отростка нижней челюсти (стрелка,; b). КТ с высоким разрешением, аксиальный срез (а) и косая сагиттальная реконструкция (b).
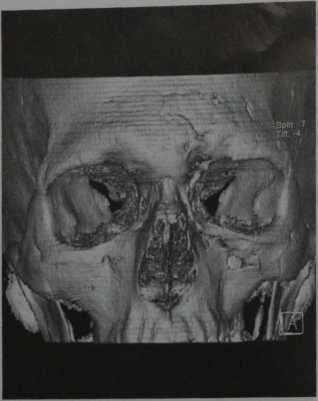
Перелом дна и крыши орбиты слева. КТ в аксиальной плоскости с высоким разрешением, трехмерная реконструкция. Степень смещения фрагментов визуализируется в трех измерениях, что облегчает предоперационное планирование
Читайте также:


