Мышцы лечение в россии
Нервно-мышечные заболевания – условно выделяемая группа заболеваний, которые характеризуются нарушением функции мышц, прежде всего их слабостью. Среди нервно-мышечных заболеваний выделяют болезни мышц, болезни периферических нервов, болезни нервно-мышечного соединения и болезни мотонейрона. Один и тот же симптом слабости мышц может быть проявлением очень отличающихся по механизму заболеваний. Это определяет совершенно разный прогноз и способы лечения.
Болезни мышц
воспалительные миопатии: (полимиозит, дерматомиозит, миозит с включениями, саркоидная миопатия;
инфекционные миопатии (миопатии при ВИЧ, вирусные миозиты, бактериальные миозиты, паразитарные миозиты);
лекарственные и токсические миопатии (кортикостероидная миопатия, миопатия при использовании лекарств для снижения холестерина, алкогольная миопатия, миопатия при критических состояниях).
миопатия при хронической почечной недостаточности;
миопатия при диабете;
миопатия при гипотиреозе;
миопатия при гипертиреозе;
миопатия при гиперпаратиреозе;
Болезни периферических нервов
Болезни нервно-мышечного синапса
Боковой амиотрофический склероз
Болезни нижнего мотонейрона
спинальная мышечная атрофия
мономелический амиотрофический боковой склероз
Болезни верхнего мотонейрона
наследственный спастический парапарез
первичный боковой склероз
Болезни нервно-мышечного соединения
Нервно-мышечное соединение или нервно-мышечный синапс – это соединение нервного окончания и мышечного волокна с образованием так называемой синаптической щели, в которой происходит передача импульса с нерва на мышечную мембрану. Импульс передается при помощи нейромедиатора ацетилхолина, выделяемого окончанием нерва и прикрепляющегося затем к мышечной мембране. При некоторых болезнях происходит нарушение нервно-мышечной передачи из-за недостаточного выделения ацетилхолина из нервного окончания или из-за нарушения прикрепления его к мембране мышечного волокна.
Миастения Гравис
Мышечная слабость изменяется в течение дня, обычно менее выражена утром и нарастает во второй половине дня и к вечеру. Ранние признаки заболевания – это опущение века(птоз), двоение в глазах, слабость лицевой мускулатуры, нарушение глотания, жевания, снижение силы в руках и ногах. Заболеванию подвержены мужчины и женщины, причем у женщин диагноз чаще ставится в возрасте до 40 лет, а у мужчин после 60 лет.
Диагноз миастении ставится врачом на основе анализа крови и электронейромиографии. При необходимости назначается компьютерная томография грудной клетки для оценки размеров и состоянии вилочковой железы в качестве поиска возможной причины заболевания (выработка аутоантител).
В лечении миастении Гравис используют антихолинэстеразные препараты (Пиридостигмин или Калимин) и препараты, подавляющие иммунную систему (преднизолон и другие). Удаление вилочковой железы (тимэктомия) выполняется, когда медикаментозная терапия малоэффективна. Также в лечении могут использоваться плазмаферез и иммуноглобулины.
Синдром Ламберта-Итона
Синдром Ламберта-Итона – это синдром мышечной слабости и утомляемости, развивающийся из-за аутоиммнунного процесса. Обычно причиной синдрома является злокачественный онкологический процесс, чаще всего, рак легких. Поэтому при постановке диагноза синдрома Ламберта-Итона пациенту всегда показано дообследование с целью онкопоиска.
Симптомы болезни чаще всего связаны со слабостью мышц плеч, бедер, шеи, глотательной, дыхательной мускулатуры, а также мышц гортани и мышц, связанных с речевой артикуляцией. Ранние признаки синдрома Ламберта-Итона – это, как правило, сложности с ходьбой по лестницам вверх, вставание из положения сидя, поднятие рук выше головы. Иногда нарушаются вегетативные функции, проявляющиеся сухостью во рту, импотенцией.
Причиной являются антитела, вырабатываемые самим организмом(похожий аутоиммунный конфликт наблюдается и при миастении Гравис). В частности, антитела разрушают нервные окончания, нарушая тем самым регуляцию количества высвобождаемого нейромедиатора. Когда количество нейромедиатора недостаточно, мышцы не могут сокращаться. Болезнь не является наследственной, страдают преимущественно молодые люди до 40 лет. Распространенность заболевания 1 на 1000000 человек. У 40% больных синдромом Ламберта-Итона обнаруживают рак.
Диагностика включает в себя анализ крови на антитела, тестовое введение антихолинэстеразного препарата, электронейромиографию.
Наиболее эффективной мерой является удаление злокачественной опухоли, найденной в организме. Симптоматическая терапия включает препараты, увеличивающие высвобождение или количество нейромедиатора ацетилхолина, действующего в синаптической щели (калимин, 3,4-диаминопиридин). Также используются препараты, подавляющие иммунную систему (преднизолон и др.), плазмаферез и иммуноглобулины.
Боль – признак многих неврологических и нейрохирургических заболеваний: патологии сосудов, воспалительного процесса, новообразований, травматических повреждений головного мозга, полинейропатии. Она значительно ухудшает качество жизни пациента. Миофасциальный болевой синдром является проявлением первичной дисфункции миофасциальных тканей.
Врачи Юсуповской больницы выявляют причину боли при помощи современных методов исследования. Для обследования пациентов используют современные аппараты европейских, американских и японских фирм.
Неврологи применяют индивидуальные схемы терапии болевого синдрома, применяя лекарственные препараты и немедикаментозные методы лечения. Наиболее сложные случаи заболевания обсуждаются на заседании экспертного Совета. Кандидаты и доктора медицинских наук, врачи высшей категории, являющиеся ведущими специалистами в области неврологии, принимают коллегиальное решение. Наиболее сложное лечение можно пройти в клиниках-партнёрах.
Миофасциальный болевой синдром развивается на фоне рефлекторных мышечно-тонических синдромов и осложняет их течение. Компрессионная радикулопатия, рефлекторный болевой синдром могут иметь острое, подострое, хроническое и рецидивирующее течение. У 85% пациентов с миофасциальным болевым синдромом неврологи определяют признаки дисфункции стволовых структур. Боль вызывают вертебральные и экстравертебральные заболевания.
Вертебральный синдром включает следующие симптомокомплексы:
- болевой (боль и болезненность);
- фиксационный (снижение объёма движений, деформации, мышечно-тонический дисбаланс);
- морфологический (обусловливает возникновение вертебрального синдрома).
Среди мышечно-тонических реакций, которые обусловлены остеохондрозом позвоночника, выделяют региональные вертебральные синдромы (боль в шее, грудной клетке, пояснице) и экстравертебральные проявления (боль в верхних конечностях, ягодицах, передней области грудной клетки, миофасциальный синдром тазового дна). Вследствие спазма сегментарных мышц происходит иммобилизация поражённого сегмента, что со временем поддерживает боль. Излюбленными местами локализации мышечно-тонических синдромов являются трапециевидные, ромбовидные, лестничные, грушевидные, паравертебральные и средняя ягодичная мышца.
Причины миофасциального болевого синдрома
Выраженный миофасциальный болевой синдром возникает под воздействием различных факторов:
- стрессы вызывают развитие напряжения и спазма скелетных мышц, которые сохраняются после прекращения воздействия на организм стрессовых факторов;
- функциональная перегрузка отдельных мышечных групп при разной длине ног, нарушениях осанки;
- перегрузка отдельных мышечных групп при длительном нахождении в вынужденной позе или постоянных стереотипных движениях;
- спортивная травма, прямое повреждение мышц в результате дорожно-транспортного происшествия;
- длительная иммобилизация при вывихах и переломах конечностей;
- прямая травма мышц в результате ДТП, спортивные травмы;
- заболевания внутренних органов, при которых болевые импульсы из поражённого патологическим процессом внутреннего органа приводят к защитному мышечному спазму.
Врачи Юсуповской больницы индивидуально подходят к лечению каждого пациента. Неврологи определяют причину болевого синдрома, назначают лечение, направленное на устранение причины боли.
Проявления миофасциального болевого синдрома
Пациенты на приёме у невролога предъявляют жалобы на боль в шее, пояснице и в других скелетных мышцах. Интенсивность боли уменьшается после отдыха, при растяжении и разминании болезненной мышцы. В пораженных мышцах врач или пациент может прощупать мышечный тяж. В нём определяются уплотнённые болезненные участки – триггерные точки. Давление на них вызывает как местную, так и отражённую боль.
Диагностика миофасциального болевого синдрома не вызывает трудностей. Невролог устанавливает диагноз на основании жалоб пациента на наличие хронических асимметричных мышечных болей. При осмотре врач прощупывает болезненные мышцы, выявит триггерные точки в них и выясняет причину возникновения у мышечно-фасциального болевого синдрома.
Выделяют 3 стадии течения заболевания:
- первая, острая стадия характеризуется постоянными, интенсивными болями, причиняющими пациенту страдания, причину которых пациент объяснить не может;
- на второй стадии болезненные ощущения возникают лишь при движениях и физических нагрузках, во время покоя боль отсутствует;
- на третьей стадии у пациентов сохраняются неприятные ощущения и некоторое нарушение функции поражённых мышц.
У больных с мышечно-фасциальным болевым синдромом всегда присутствуют нарушения подвижности поражённых мышц. При хроническом течении заболевания состояние пациента страдает не от самой боли, а от сопутствующего снижения физической активности, депрессии, нарушения сна, социальной дезадаптации. Для того чтобы выяснить причину боли, врачи Юсуповской больницы применяют следующие методы исследования:
- рентгенографию позвоночника;
- спондилографию;
- магнитно-резонансную томографию;
- компьютерную томографию.
Лечение и профилактика миофасциального болевого синдрома
При наличии острого болевого синдрома лечение заключается в применении ненаркотических анальгетиков и нестероидных противовоспалительных препаратов. Вначале их вводят внутримышечно, а затем принимают в виде таблеток. Для профилактики осложнений со стороны желудочно-кишечного тракта применяют ингибиторы протонной помпы. При выраженном болевом синдроме применяют мелоксикам-ратиофарм. Местно используют лидокаиновые пластыри.
На втором этапе лечения острого или выраженного болевого синдрома пациентам назначают трамадол. При присоединении нейропатической боли применяют антиконвульсанты второго поколения: габапентин и прегабалин. Карбамазепин относится к противосудорожным лекарственным средствам. Он обладает умеренным антидепрессивным эффектом, оказывает анальгезирующее действие. Финлепсин и Финлепсин 200/400 ретард принимают перорально.
Снижение мышечного тонуса вызывает баклофен – миорелаксант с центральным механизмом действия. Препарат обладает одновременно обезболивающим, подавляющим и миорелаксирующим эффектом. Применение миорелаксантов позволяет избавить мышцу не только от активных, но и от латентных триггерных точек. Одним из наиболее популярных миорелаксантов центрального действия является тизанидин. Толперизон влияет на все звенья болевого синдрома: вегетативную нервную систему, мышечный спазм. Его назначают совместно с нестероидными противовоспалительными препаратами. Толперизон применяют при проведении нейромышечных лидокаиновых блокад. Депрессивное состояние у пациентов с хроническим миофасциальным болевым синдромом является показанием к назначению трициклических антидепрессантов.
В Юсуповской больнице для лечения миофасциального болевого синдрома применяют рефлекторные методы лечения. Рефлексотерапия вызывает общую релаксацию, устраняет болезненные мышечные спазмы, нормализует психоэмоциональный фон пациентов. Наиболее часто для лечения мышечно-фасциального болевого синдрома применяют иглорефлексотерапию, магнитотерапию. С целью инактивации триггерных точек применяют лазерное излучение. Для уменьшения боли проводят мануальную терапию, отпускают физиотерапевтические процедуры.
Профилактика миофасциального болевого синдрома складывается из мероприятий, направленных на лечение основных заболеваний, вызывающих боль. При остеохондрозе позвоночника пациентам рекомендуют соблюдать правильную позу туловища, уменьшить статическую и динамическую нагрузку на позвоночный столб. При сколиозах позвоночника проводят ортопедическое лечение с целью коррекции искривления позвоночника.
При синдроме короткой ноги пациенты проходят лечение у ортопеда. Применяются специальные ортопедические стельки для обуви, которые помещают под пятку укороченной ноги. Пациентам с синдромом укорочения половины таза рекомендуют подкладывать под область ягодиц при сидении специальную подушку или валик.
При наличии миофасциального болевого синдрома позвоните по телефону. Вас запишут на приём к врачу Юсуповской больницы. После обследования вам составят индивидуальную схему терапии. В лечении пациентов, страдающих миофасциальным болевым синдромом, принимают участие врачи разной специализации: неврологи, травматологи, ортопеды, мануальные терапевты, реабилитологи и психологи. После лечения пациенты получают рекомендации по профилактике заболевания.
Если вы страдаете от боли в мышцах, знайте,…
ПОКАЗАНИЯ К ЛЕЧЕНИЮ:
- боль в мышцах: возникает при прощупывании, движении, потом – в покое;
- снижение силы мышц;
- онемение мышцы;
- невозможность полностью выполнить движение (согнуть или разогнуть сустав, открыть глаза, глубоко вдохнуть, поднять голову и плечи в лежачем положении);
- затвердения над мышцами.
Лечение заболеваний мышц
Терапией мышечных заболеваний в наших клиниках занимаются высококвалифицированные специалисты – доктора и кандидаты медицинских наук, президенты остеопатических и неврологических ассоциаций. Тактика лечения разрабатывается совместно различными врачами: ортопедами, рефлексотерапевтами, физиотерапевтами, остеопатами, мануальными терапевтами. Подключаются также озонотерапевт, гирудотерапевт, массажист. В результате формируется комплексное лечение, которое учитывает причину заболевания и механизм его развития.
Для лечения мышечных синдромов применяются различные современные методики:
- Мануальная терапия
Задача этого эффективного метода лечения – улучшить питание пораженных мышц, уменьшить в них боль, устранить нарушение тонуса мышц. Как только патологический тонус устраняется, перестают передавливаться сосудисто-нервные структуры, взаимодействующие с мышцами, и последние восстанавливаются.
- Массаж
Для лечения используются различные типы массажа: лечебный, точечный, сегментарный. Это не только улучшает кровообращение в пораженных мышцах, но и благотворно влияет на нервную систему, улучшает циркуляцию крови и лимфы в задействованной области. Массаж устраняет патологические импульсы, которые идут от воспаленной мышцы к центральной нервной системе, и это нормализует основные нервные процессы.Физиотерапия
Она также необходима в комплексном лечении болезней мышц. Врачами наших клиник применяются методы, которые улучшают кровоснабжение мышечных тканей, нормализуют взаимодействие нерва и пораженной мышцы, уменьшают в ней боль и воспаление. - Медикаментозное лечение
На начальном этапе лечения оно необходимо, чтобы остановить воспалительный процесс. Для этого применяются противовоспалительные препараты – стероидные и нестероидные.
Далее назначаются медикаментозные средства, которые выводят из воспаленной мышцы лишнюю жидкость и те, которые улучшают ее кровоснабжение. Если мышца уменьшилась в объеме, применяются препараты, восполняющие ее энергию и расслабляющие ее. Этот этап медикаментозного лечения дополняется другими методиками, о которых мы рассказали выше.
Для оценки состояния пораженных мышц и причины этих нарушений наши доктора применяют такие методы:
- анализы крови: выявляют степень воспаления, его происхождение (например, ревматическое оно или нет), состояние ферментов в мышечной ткани, поражение внутренних органов;
- кинестезическое исследование: оно позволяет оценить работу больных мышц, их конфигурацию, тонус, степень атрофии или гипертрофии;
- компьютерно-оптическая топография DIERS – безопасный и безболезненный метод исследования движения суставов и позвоночника. Безвреден для детей, беременных и кормящих женщин, так как не предполагает вредного облучения;
- локальная электромиография – позволяет определить функцию и структуру пораженных и соседствующих с ними мышц. Метод также безопасен для детей и беременных;
- УЗИ органов живота, почек, ЭКГ – для определения функции внутренних органов, которая часто страдает при патологиях мышц.
Когда болят все мышцы тела
Одно из заболеваний, которое вызывает подобный симптом – полимиозит. Он возникает в ответ на переохлаждение, перегревание, травму. Часто сопровождает хронические инфекции и лекарственные аллергии.
Второе заболевание, сопровождающееся таким симптомом – ревматическая полимиалгия. Она чаще встречается у пожилых людей, характеризуется болями и скованностью мышц больше в плечах и/или в тазовом поясе. Кроме того, люди ощущают слабость, у них снижается вес, аппетит и настроение. Наблюдается постоянно повышенная до небольших цифр (до 37,5°C) температура.
Также боли во всех мышцах могут вызываться:
- фибромиалгией;
- дерматомиозитом;
- системной красной волчанкой;
- интоксикацией при онкологических заболеваниях;
- полиневропатиями;
- приемом мочегонных, стероидных препаратов, средств на основе лития, циметидином.
Следовательно, важно не заниматься самолечением, а обращаться к специалистам, которые поставят правильный диагноз.
У нас вы получите помощь при таких заболеваниях и состояниях:
- миозите – воспалении отдельной скелетной мышцы;
- полимиозите – аутоиммунном поражении нескольких мышц;
- дерматомиозите – аутоиммунном воспалении мышц и кожи;
- миопатии – невоспалительных патологиях мышц;
- нейромиофиброзах – поражении мышц, связанных с заболеваниями позвоночника, которые нарушают работу нервной системы;
- ревматической полимиалгии – воспалении мышц, вызванном антителами к стрептококку;
- мышечных синдромах в области головы, шеи, плечевого пояса, руки, грудной клетки, тазового пояса и живота, ноги.
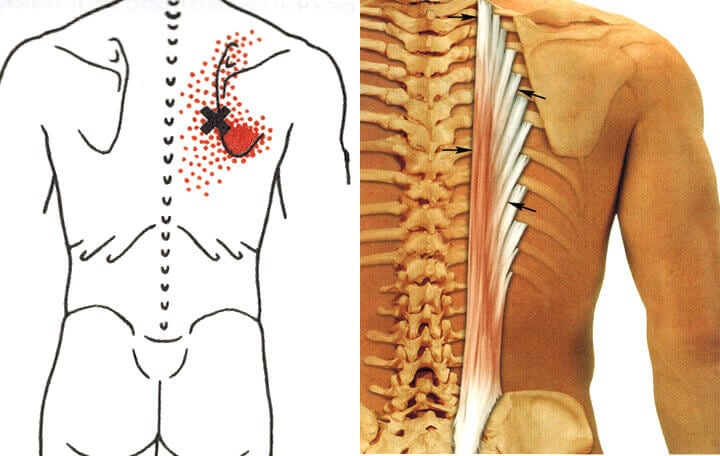
Миофасциальным синдромом называют неврологическое заболевание, при котором наблюдается непроизвольное сокращение мышц, что сопровождается сильной болью. Это, безусловно, отрицательно сказывается на качестве жизни пациента.
В мышцах формируются локальные уплотнения, называемые триггерными точками. Эти участки сильно напряжены, а поскольку через них проходят двигательные нервы, вызывающие сокращение мышцы, любое надавливание на них или движение может вызывать приступ мощной боли.

Таким образом, миофасциальный синдром представляет собой неопасное, но чрезвычайно неприятное состояние, сильно ухудшающее самочувствие и физическую активность больного. Поэтому с ним можно и нужно бороться.
Особенности
Миофасциальный синдром может поражать самые разные группы мышц, расположенные по всему телу. Изначально развивающиеся в ответ на действие раздражающих триггерные точки факторов возникают хотя и внезапные, но умеренной выраженности боли.
Многие не придают им значения, хотя испытывают довольно мучительный дискомфорт, и не обращаются за медицинской помощью, считая подобное нормальным явлением. Но со временем интенсивность и частота возникновения болей нарастает, что уже заставляет больного серьезно задуматься о причинах их появления. Уменьшение боли наблюдается при занятии вынужденного положения тела. Больные боятся совершить лишнее движение и самопроизвольно ограничивают собственную двигательную активность.

При миофасциальном синдроме выделяют 9 основных пар триггерных точек, расположенных симметрично по обеим сторонам тела:
- затылочные – расположены в месте прикрепления затылочной мышцы в области перехода задней части шеи в голову;
- нижнешейные – находятся на передней части шеи на уровне 5–7 шейных позвонков над ключицами;
- трапециевидные – локализуются между плечами и шеей в средней трети трапециевидной мышцы (проходит по спине);
- надостные – расположены над верхней границей лопаток, несколько ниже трапециевидных точек и больше смещены в сторону позвоночника;
- второго ребра – находятся в месте второго реберно-хрящевого соединения примерно на 10 см ниже нижнешейных;
- латеральные надмыщелковые – расположены немного ниже локтевых сгибов;
- ягодичные – локализованы посередине верхней части ягодиц;
- большого вертела – находятся по заднебоковой поверхности бедер немного ниже нижнего края ягодиц;
- коленные – расположены на внутренней боковой поверхности колен.
Изначально у человека может присутствовать реакция только на воздействие на одну или две группы триггерных точек, но со временем все новые группы мышц вовлекаются в патологический процесс, что существенно усугубляет состояние больного и отрицательно сказывается на прогнозах.

Но исключительно возникновением болей не ограничиваются проявления миофасциального синдрома. Для него типично появление на фоне гипертонуса определенных групп мышц соответствующих изменений в суставах и внутренних органах невоспалительного характера.
Миофасциальный синдром официально признан заболеванием, при котором поражаются окружающие суставы мягкие ткани. Он может протекать в 3-х формах:
- острой – боль выраженная, локальная или отдающая в близлежащие области;
- подострой – боли появляются только при движении;
- хронической – постоянно присутствует дискомфорт в триггерных точках, а приступы острой боли развиваются в ответ на действие раздражителей.
Избавиться от заболевания можно консервативным путем. Легче всего это сделать, если обратиться к врачу на самых ранних этапах его развития. Болевой синдром не способен пройти самостоятельно! Если же проблему игнорировать, то ситуация будет усугубляться, разовьются осложнения и потребуется помощь хирурга.
Причины развития
Патология может становиться следствием врожденных или приобретенных нарушений. Чаще всего она возникает в результате длительного статического напряжения мышц, неравнозначного распределения нагрузки на мышцы, их нахождения в нефизиологическом положении или ущемления нервов окружающими структурами.

Подобное наблюдается при:
- наличии весомой разницы в длине ног;
- деформациях позвоночника (сколиоз, кифоз, лордоз);
- тяжелых и длительных воспалительных процессах во внутренних органах и суставах, провоцирующих рефлекторное напряжение мышц, например, при артритах и артрозах;
- остеохондрозе разных отделов позвоночника;
- растяжениях мышц, ушибах, неправильном лечении переломов;
- общем или местном переохлаждении;
- дефиците витаминов групп В;
- передозировке антагонистов кальция, β-адреноблокаторов, сердечных гликозидов и ряда других препаратов;
- ряде заболеваний, включая ИБС, амилоидоз, нейромышечные патологии, аутоиммунные нарушения, гемохроматоз, ожирение.
В качестве предпосылок для развития миофасциального синдрома могут выступать:
- частые стрессы, вызывающие мышечное напряжение;
- сидячий образ жизни;
- длительное выполнение однообразной работы;
- ношение слишком тесной одежды;
- естественные процессы старения организма.
Механизм развития миофасциального синдрома и триггерных точек
Весь процесс формирования триггерных точек можно описать следующим образом:
- нарушение работы центральной и периферической нервной системы;
- поступление аномальных импульсов к мышцам;
- хаотичные ответы, посылаемые мышцами к мозгу;
- самопроизвольное сокращение мышц;
- рефлекторные мышечные спазмы;
- возникновение миофасциальной боли.
Таким образом, процесс возникновения триггерных точек сопровождается повышенным тонусом мышц, снижением их сократительной способности, болевым синдромом, возникновением вегетативных расстройств.

Клиническая картина, сопровождающая миофасциальный синдром, достаточно разнообразна. Прежде всего, она зависит от расположения триггерной точки. Но главным признаком возникновения заболевания являются боли, выраженность которых может варьироваться в довольно широких пределах: от легкого дискомфорта до мучительной, жгучей боли.
Изначально она сосредоточена непосредственно в триггерной точке, т. е. месте уплотнения мышечных волокон. Впоследствии она распространяется по мышечному волокну, захватывает соседнюю мышцу, а в определенных случаях и кость. С течением временем количество уплотнений в мышцах увеличивается, а возникающие только при физических нагрузках боли начинают появляться и в состоянии абсолютного покоя.
Триггерные точки располагаются симметрично на противоположных частях тела.

При отсутствии своевременной терапии продолжительный спазм мышц может приводить к кислородному голоданию тканей и потере сократительной способности. Это становится причиной возникновения необратимых ишемических процессов, что заканчивается утратой работоспособности.
- повышенная потливость;
- бледность кожи;
- повышение густоты волосяного покрова.

Формы миофасциального синдрома
При миофасциальном синдроме боли могут присутствовать практически в любом участке тела. Поскольку в патологический процесс вовлекаются нервы, боли носят не только локальный характер, но и могут отдавать в другие участки тела, а также могут наблюдаться нарушения в работе соответствующих пораженному нерву органах. В зависимости от расположения области поражения выделяют разные формы заболевания:
- поясничный миофасциальный синдром – проявляется возникновением болей в нижней части спины, отдающей в пах и промежность;
- шейный миофасциальный синдром – из-за спазмирования затылочной мышцы наблюдается сдавление крупных кровеносных сосудов, питающих мозг, что сопровождается головокружениями, предобморочными состояниями, а также нарушениями зрения, шумом в ушах, заложенностью носа, повышением объема секретируемой слюны;
- грудной миофасциальный синдром – проявляется болями, по характеру очень схожими с характерными для инфаркта миокарда;
- тазовый миофасциальный синдром – сопровождается неприятными ощущениями в области нижней части живота и промежности, в особенности при половых контактах, также наблюдается затруднение дефекации и увеличение количества отводимой мочи;
- лицевой миофасциальный синдром – проявляется болями в мышцах лица, возникающих во время приема пищи или разговоре, что сопровождается характерными щелчками; они могут иррадиировать в уши, горло или зубы, при этом больной не способен широко открыть рот или выдвинуть вперед нижнюю челюсть. Также могут наблюдаться нервные тики.
Диагностика
Для определения причин возникновения подобных нарушений следует обращаться к неврологу. Врач может точно определить наличие миофасциального синдрома только на основании имеющейся клинической картины и результатов осмотра.
Для окончательного подтверждения диагноза пациентам могут назначаться:
- рентген;
- МРТ;
- электронейромиография;
- УЗИ.

Для определения причин, послуживших толчком для развития миофасциального синдрома, больным рекомендуется пройти комплексное обследование с оценкой состояния внутренних органов, а также получить консультации узких специалистов.
Лечение миофасциального синдрома
Лечение заболевания требует комплексного подхода. Для каждого пациента комплекс необходимых мер определяется индивидуально с учетом характера имеющихся изменений в организме, приведших к развитию патологии. Они направлены на устранение болевых ощущений, мышечных спазмов и причин возникновения заболевания.
Пациенты должны понимать, что лечение миофасциального синдрома – длительный и порой сложный процесс.
Лечение заболевание подразумевает комплекс мер, в том числе:
- медикаментозную терапию;
- физиотерапию;
- мануальную терапию.
Но для устранения причин его развития требуется отдельное лечение. Иногда для этого требуется хирургическое вмешательство.
При миофасциальном синдроме назначается комплекс различных лекарственных средств, которые вместе позволяют купировать болевой синдром. Только анальгетиками боли при миофасциальном синдроме не поддаются устранению.
Пациентам назначаются препараты следующих групп:
- НПВС;
- миорелаксанты;
- седативные средства;
- транквилизаторы;
- антидепрессанты;
- витамины группы В.
Для устранения сильных, продолжительных приступов боли могут использоваться новокаиновые блокады. Процедура заключается во введении непосредственно в триггерную точку раствора анестетика. Также могут посредством блокад вводиться растворы кортикостероидов, обладающих выраженными противовоспалительными свойствами. Это приводит к быстрому улучшению состояния.

Физиотерапевтические процедуры ускоряют течение обменных процессов, способствуют скорейшему устранению воспаления и уменьшают выраженность болей. Поэтому пациентам назначаются курсы:
- магнитотерапии;
- ультразвуковой терапии;
- УВЧ;
- электромиостимуляции.
Грамотное воздействие на мышцы, суставы и позвоночник позволяет активизировать кровообращение, повысить качество обменных процессов, снять мышечные спазмы и уменьшить боли. Но именно воздействию на причины развития миофасциального синдрома отводится особая роль в мануальной терапии, поскольку без их устранения любые усилия будут безрезультатными или приведут только к временному улучшению состояния.
Так, пациентам с деформациями позвоночника и остеохондрозом очень помогают сеансы мануальной терапии, на которых благодаря применению ряда приемов удается освободить защемленный нерв. Особенно хорошо проявил себя в этом вопросе метод Гриценко.

Эта же методика позволяет устранить хронические воспалительные процессы в организме за счет нормализации положения тел позвонков, устранения компрессии спинного мозга и нервных корешков. Это обусловлено тем, что все органы и системы так или иначе связаны с позвоночником, поэтому устранение нарушений в нем приводит к восстановлению их нормальной функциональности.
Таким образом, миофасциальный синдром хорошо поддается лечению, особенно если не игнорировать проблему в самом начале ее появления. В большинстве случаев пациенты полностью выздоравливают, избавляются от болей, депрессии и возвращаются к привычной жизни.
Читайте также:


