На сколько накладывают гипс при трещине кости
Трещина в кости не несет угрозу жизни и здоровью человека, но ее нельзя оставлять без внимания. Это частичное нарушение целостности тканей, которое происходит в плоских костях и указывает на линейные переломы. О том, как понять, что в кости есть трещина, о методах лечения и профилактики повреждений узнаете из нашей статьи.
Основные причины появления трещин в костях
Получают трещину в различных ситуациях – в ДТП, при травмах бытового или производственного характера, в драке, при падении.
К факторам риска относятся:
- интенсивные тренировки с поднятием тяжестей,
- травмы на занятиях в спортзале,
- неудобная обувь,
- некачественный спортивный инвентарь,
- снижение плотности костной ткани,
- ожирение или анорексия,
- дефицит минералов, в том числе кальция,
- заболевания щитовидной железы,
- продолжительное лечение гормональными препаратами, прием анаболических стероидов,
- нерегулярный цикл у женщин, менопауза.
Трещины в костях образуются в результате прямого воздействия – удара, неудачного падения. Тканям не хватает прочности, чтобы выдержать силу, но опорная функция кости сохраняется. При переломах, наоборот, происходит смещение обломков. На одном элементе скелета может возникнуть одна или несколько трещин, которые формируют косые, прямые или спиралевидные линии.
Повреждение костей у детей
У маленьких детей до года часто диагностируют переломы линейного типа или трещины свода черепа, а именно: теменной, лобной, височной и затылочной кости. Зачастую они проходят через несколько участков одновременно. На фоне этого возникают повреждения сосудов, формируются гематомы.
Благодаря эластичности костей у детей, особенно у младенцев, нередко образуются вдавленные переломы, которые достигают основания черепной коробки. Такие травмы требуют немедленной госпитализации. В противном случае последствия будут плачевными – обломки костей цепляют кору головного мозга или кровеносные сосуды.
Трещины в других частях скелета детей напоминают надлом зеленой веточки дерева, при этом надкостница остается невредимой. В таких случаях процесс срастания тканей происходит быстро. Дети до трех лет должны быть под постоянным контролем родителей. Именно в этом возрасте маленькие непоседы получают наибольшее количество травм, связанных с костной тканью.
Симптомы трещины и отличия от перелома кости
Как определить трещину в кости? Пациенты жалуются на боль, усиливающуюся при передвижении или касании в области ушиба. В спокойном состоянии болезненность притупляется, ощущаются лишь пульсация и покалывание. К примеру, при повреждениях ребер вдох вызывает сильную боль.
Такие ощущения объясняются тем, что при травме нарушается целостность надкостницы, в которой находятся рецепторы, передающие сигнал в мозговой центр о повреждении.
В месте травмы стремительно увеличивается отечность, которая исчезает спустя 24 часа. Гематомы также указывают на трещину кости. Дискомфорт вынуждает человека принять единственно комфортное положение.
Чтобы отличить перелом от трещины, необходимо четко различать симптоматику, которая часто вводит в заблуждение.
К явным признакам перелома относятся:
Основной признак перелома – смещение костной ткани, деформация либо укорочение конечности, чего не бывает при трещинах. Болевые ощущения настолько сильны, что человек не может совершать даже малейшие движения.
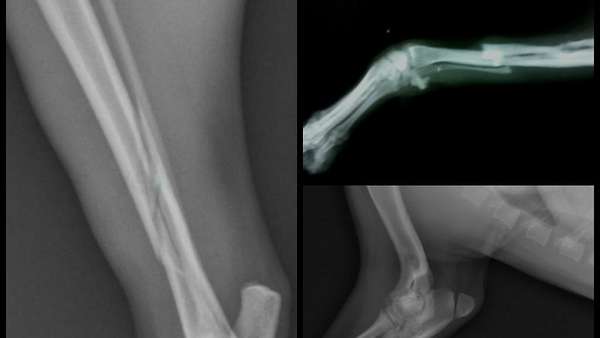
Методы диагностики: как отличить трещину от перелома
На приеме хирург или травматолог проводит первичный осмотр, записывает жалобы, узнает о том, как пациент получил травму, и дает направление на рентген. Это стандартный метод диагностики трещин и переломов, который позволяет получить данные о виде повреждения, увидеть, как выглядит трещина в кости на снимке, ее размер и состояние тканей.
Тактика лечения зависит от точности постановки диагноза. В тяжелых и сложных случаях для определения характера повреждений используют магнитно-резонансную томографию, позволяющую создавать 3D-изображения с определением глубины надкола кости.
Первая помощь при трещинах кости
Первая помощь при подозрении на трещину включает такие этапы:
- наложение холодного компресса либо льда с целью облегчения состояния пострадавшего до приезда бригады медиков,
- обеспечение полного покоя, исключение физических нагрузок,
- фиксация поврежденной конечности в медицинском учреждении (лонгетой из гипса при трещине берцовой или лучевой кости, эластичным бинтом при повреждении ребер),
- прием пероральных анальгетиков нестероидной противовоспалительной группы.
При подозрении на трещину нельзя:
- применять наружные средства для растирания,
- двигаться, кашлять, заваливаться на бок при повреждении ребер.
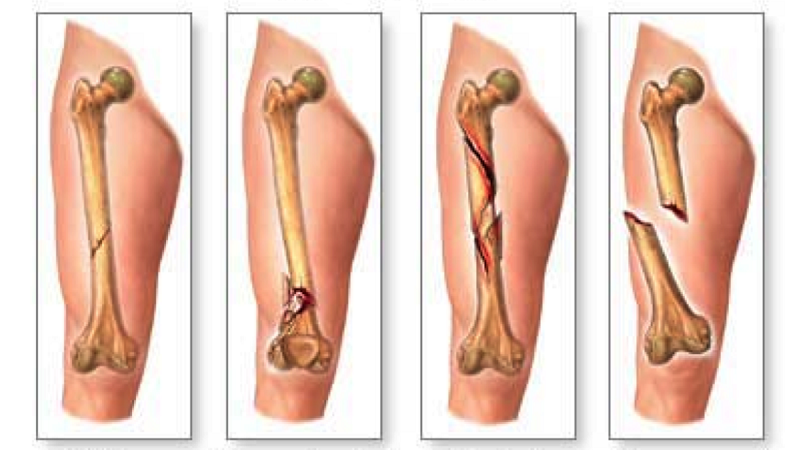
Методы лечения
После обнаружения трещины в бедренной кости специалисты рекомендуют начинать лечение незамедлительно, чтобы ткани срастались в правильном положении. Пострадавшего доставляют в больницу, чтобы не допустить развития осложнений.
Важно вовремя отреагировать на симптомы и начать профессиональное лечение трещины в кости руки. В больнице травматолог накладывает гипсовую лонгету, которая зафиксирует конечность на весь период восстановления.
Методы лечения повреждений костной ткани основаны на консервативной терапии с использованием НПВС и других лекарственных средств с противовоспалительным действием. Кроме того, на практике часто применяют эластичное бинтование либо обездвиживание конечностей.
Если трещину лучевой кости или любого другого участка скелета оставить без лечения, ситуация усугубится вплоть до полного перелома со смещением осколков, что грозит потерей трудоспособности на долгое время. Гематомы в месте травмы загноятся, а это прямой путь к гангрене и потере конечности. Любая травма, даже кажущаяся несерьезной, требует внимания специалиста.
Совет. Специалисты рекомендуют на протяжении двух недель после получения травмы употреблять продукты, содержащие кальций и природный коллаген.
Сколько заживает трещина в кости? Сроки зависят от характера повреждения, возраста пациента и в среднем составляют 4-6 недель. Для полного восстановления понадобится от 4 до 6 месяцев.
При первых признаках трещины в кости ноги, руки и других участков опорно-двигательного аппарата с последующим определением характера повреждения назначают такие группы лекарственных средств:
Справка. Согревающие средства способствуют увеличению притока крови к месту поражения, устраняя воспаление тканей. Их используют в первые 24 часа после травмы. Охлаждающие гели снимают болевые ощущения. Их применяют при необходимости на протяжении всего периода терапии. Допускается использование вне зависимости от срока перелома.
Незначительные травмы, например, трещина в пальце, не требуют наложения гипса, поскольку процесс заживления происходит намного быстрее, нежели перелома. При трещине в ступне или руке в зависимости от тяжести повреждения врачи настаивают на обездвиживании. Повреждения берцовых костей без своевременной иммобилизации часто перерастают в переломы.
При гипсовании поврежденную конечность фиксируют таким образом, чтобы не создавать нагрузок на кость. Особых назначений от травматолога пациент не получает. При этом важно соблюдать режим покоя, не опираться на ногу раньше положенного срока.
Чтобы процесс восстановления протекал быстрее, специалисты рекомендуют добавить в рацион продукты, содержащие кальций, жирные кислоты, коллаген, магний. Это чрезвычайно важно для детей, женщин в период менопаузы, беременности и грудного вскармливания, людей преклонного возраста.
Врачи настаивают на необходимости поддержания организма в здоровом состоянии. Укрепление мышечного корсета при помощи щадящих занятий в спортзале, йога, плавание, бег улучшают физическую форму и снижают вероятность повторного травмирования.
Люди с ожирением и сахарным диабетом наиболее подвержены образованию трещин. Поэтому соблюдение основ рационального и диетического питания – залог прочности костно-мышечной системы.
Прежде всего необходима пища, богатая кальцием:
- молочные и кисломолочные продукты,
- орехи, фасоль, зеленый горох, чечевица, кунжут, мак,
- фрукты, овощи, зелень (спаржа, морковь, сельдерей, брокколи, редис, земляника, крыжовник, виноград, смородина, абрикосы),
- морская капуста и рыба (сардина, лосось).

Также важны продукты с витамином D:
- рыбий жир – источник омега-3,
- белая рыба (палтус, треска),
- яичный желток в сыром виде, нерафинированное растительное масло, печень,
- овес, крапива, одуванчик, петрушка.
Витамин C в рационе выступает в роли соединительного звена при трещинах. Этот компонент работает как цемент в процессе возведения дома. К сожалению, продукты питания не всегда могут восполнить дефицит минералов и витаминов. В таких случаях на помощь приходят мультивитаминные препараты.
Заключение
Трещины в костях – вид травм, при которых редко возникают осложнения. Своевременное обращение за медицинской помощью, точность постановки диагноза, правильный курс лечения гарантируют быстрое восстановление.
Обогащение рациона продуктами, содержащими кальций, полезные минералы и жиры, предотвращает появление трещин в костной ткани даже при тяжелых физических нагрузках.
При трещине берцовой кости для правильного и быстрого сращения ткани накладывается гипс. Эта мера позволяет избежать осложнений – последующего смещения костей, образования ложного сустава, невозможности восстановления анатомической целостности конечности, развития частых болей при движении.
При переломе большой или малой берцовых костей гипс носят около 4-6 недель. Решение о снятии повязки принимает лечащий врач. Реабилитационный период занимает 2-3 месяца. Он сопровождается витаминотерапией, массажем, приемом укрепляющих средств народной или традиционной медицины, гимнастикой и лечебным питанием.
Сколько ходить в гипсе
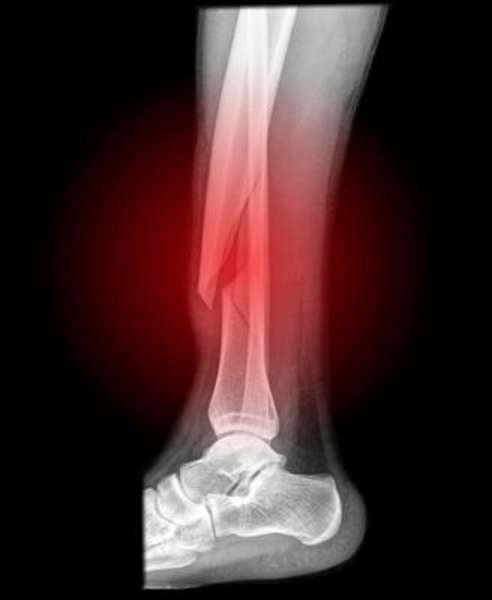
Срок нахождения в гипсе зависит от степени тяжести травмы, от наличия заболеваний, препятствующих быстрому срастанию костей, а также от возраста пострадавшего. Качество оказания первой медицинской помощи также играет немаловажную роль в измерении времени восстановления. Как только была получена травма, конечность необходимо обездвижить наложением шины. Для этого подойдут обычные две доски (одна накладывается с внешней стороны, вторая с внутренней стороны ноги), закрепленные бинтом. Если перелом открытый, то рану необходимо продезинфицировать и закрыть стерильной повязкой.
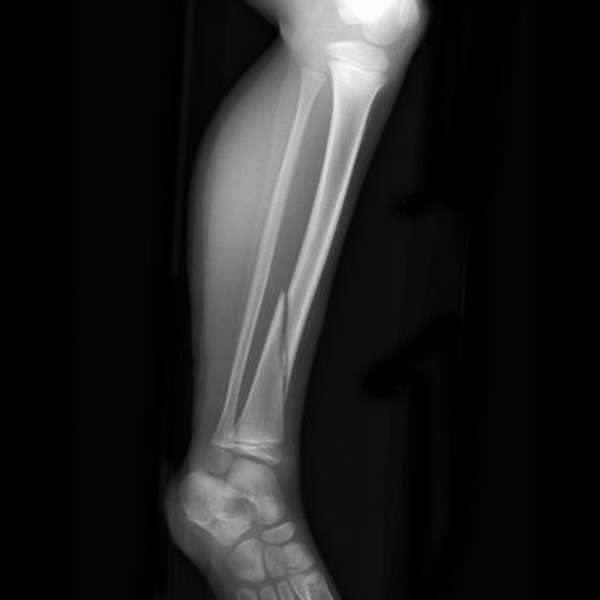
От том, что произошел перелом большой берцовой кости говорит деформация ноги, либо ее неестественная подвижность в области перелома. При переломе большой берцовой кости без смещения врач накладывает гипсовую повязку. Срок ее ношения определяется индивидуально, но обычно кости срастаются за 4-6 недель. Когда снимать гипс, скажет только специалист после контрольного снимка рентгена.
При открытом переломе, либо при образовании осколков показано хирургическое лечение. Сейчас современной медицине доступны методы лечения, когда внутрь костномозгового канала вводят штифт, который фиксирует кость и отломки. Если этот метод недоступен или невозможен, отломки костей фиксируют с помощью пластин и винтов.
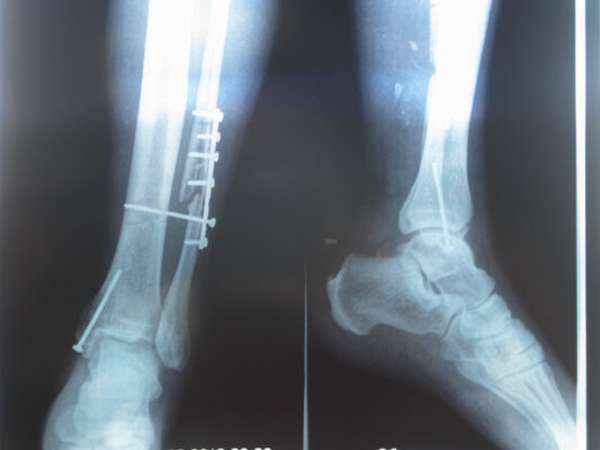
Диагностика перелома малой берцовой кости затруднена в силу ее тонкой костной структуры и окружающих мышц. В любом случае возникают сильные болевые симптомы, которые отдают в колено или голеностопный сустав. Появляется отек и подкожное кровоизлияние.
Перелом малой берцовой кости без смещения заживает быстрее. Здесь потребуется только аккуратно носить гипс и соблюдать все рекомендации врача. Гипсовая повязка накладывается на срок от 4 до 6 недель. Повреждение малоберцовой кости со смещением потребует фиксацию, а затем вытяжение. Для этого кость просверливают, в отверстие вставляется спица, к которой подвешивают груз. Такая процедура позволяет методом вытяжки поставить кость на место, по длительности она достигает нескольких недель.
Реабилитационный период

Реабилитационный период длится от 2 до 3 месяцев. Если был перелом со смещением или оскольчатый, то восстановление может растянуться до 6 месяцев. Покой и отсутствие нагрузок для поврежденной ноги главное условие для скорейшего выздоровления.
Для нормальной работы нижней конечности и выработки правильной походки больной должен пройти курс реабилитации, состоящий из физиопроцедур, массажа и ЛФК. К физиопроцедурам относятся: озокерит, УФ-излучение, прием минеральных ванн. Они благотворно влияют на костную ткань.
При выполнении лечебной гимнастики необходимо придерживаться рекомендаций специалистов, ведь не каждое упражнение может подойти больному. Начинать следует с простых вращательных и сгибательных упражнений, постепенно переходя к сложным упражнениям в положении стоя.
Массаж считается основополагающей функцией для восстановления мышц и связок, находящихся вокруг поврежденной кости. Он улучшает кровообращение, обмен веществ в самой ткани берцовой кости. Его проводят с помощью разогревающих мазей. Массаж следует поручить выполнять специалисту.
Не стоит забывать о народных средствах. Очень популярны компрессы из настоек полыни, арники, цветков календулы, ромашки. Эти травы обладают противовоспалительными свойствами. Теплый компресс накладывают на поврежденную голень на 30 минут, затем укутывают теплой тканью. Пихтовое и кедровое масла обладают регенерирующими свойствами, благодаря им восстанавливается липидный слой кожи, и улучшается обмен веществ в тканях.
В этот период стоит особо уделить внимание своему питанию. От потребления чая и кофе лучше воздержаться, потому что они выводят кальций из организма. Теперь рацион должен состоять из молочных продуктов, рыбы, бобовых, брокколи. Дополнительно рекомендуется ввести в питание прием витаминов и минералов. Соблюдая все рекомендации, можно ускорить процесс заживления травмы. А пренебрежение к собственному организму чревато воспалением поврежденного участка голени и дальнейшей ампутацией.
Перелом лучевой кости со смещением или без него составляет 20% от всех переломов костной системы человека. Он различается по месту локализации, направлению смещения отломков, осложнениям. Из статьи вы узнаете особенности переломов со смещением и без смещения, сколько придется ходить с гипсом, сроки срастания кости и инструкции по восстановлению и реабилитации.
- Виды переломов лучевой кости и их признаки
- Перелом без смещения костных отломков
- Перелом со смещением отломков
- Типичная травма лучевой кости
- Наложение гипса при переломе лучевой кости
- Современные технологии − пластиковый гипс
- Сколько носят гипсовую повязку
- Значение бандажа при переломе луча
- Принципы реабилитации при переломе лучевой кости
- ЛФК ─ главный метод восстановления трудоспособности руки
- Упражнения для руки в период ношения гипса
- Восстановление предплечья после снятия гипса
- Гимнастика в теплой воде
- Физиотерапевтические мероприятия после перелома луча
- Массаж
- Терапия с применением парафина
- Электрическая стимуляция костной и мышечной ткани
- Ударно-волновая терапия
Виды переломов лучевой кости и их признаки

Повреждение лучевой кости предплечья бывает внутрисуставным, нарушающим целостность и функциональность лучезапястного сустава, и внесуставным, когда линия перелома не распространяется на суставную поверхность.
При закрытой травме видимых повреждений кожи нет, при открытом переломе нарушается целостность кожных покровов, что часто сопровождается такими осложнениями, как разрыв кровеносных магистралей и нервных стволов.
Каждый второй случай перелома лучевой кости происходит без смещения . Это обусловлено тем, что группы мышц на предплечье слабо развиты, и не оказывают механического воздействия на кость в момент ее повреждения. На рентгене обнаруживается трещина. Неполный перелом может локализоваться как в области головки, так и тела.
Травма без смещения в большинстве случаев диагностируется у детей и подростков вследствие активных игр или занятий спортом. Симптоматическая картина смазана. Нет видимой деформации конечности, отек невыраженный, болевые ощущения напоминают ушиб.
Смещение костных отломков происходит под действием внешней силы или внутренней ─ давление скелетных мышц на луч. Характерный признак ─ четко определяется деформация верхней конечности.
Линия разлома чаще поперечная или косая. Смещение происходит в продольной или поперечной плоскости, в 50% случаев кость одновременно смещается по горизонтали и вертикали.
При автомобильных или профессиональных травмах чаще фиксируются вколоченные (компрессионные) переломы. Они сопровождаются массивным повреждением мышечной ткани, глубоких слоев кожи. На рентгене видны мелкие отломки (фрагменты кости).
Переломы лучевой кости в типичном месте ─ это самая распространенная травма предплечья. При падении на руку под действием силы тяжести тела лучевая кость не выдерживает и ломается в области нижней трети, на 3-5 см выше лучезапястного сустава. В зависимости от расположения ладони во время падения (выворотность наружу или вовнутрь), различают два типа травмы.

Перелом Колеса или сгибательный ─ происходит при прямом падении на раскрытую ладонь, при этом костный отломок сдвигается к тыльной стороне предплечья. По статистике 2/3 подобных травм в типичном месте относятся к такому виду.
Перелом Смита или разгибательный ─ падение происходит на завернутую внутрь ладонь, отломки смещаются к внутренней стороне запястья.
Важно! Параллельно повреждаются расположенные рядом анатомические образования, нарушается целостность лучелоктевых и лучезапястных связок, происходит вывих или перелом полулунной, ладьевидной костей, шиловидного отростка.
Отличительные признаки перелома луча в типичном месте:
штыкообразная деформация нижней части руки;
резкая и выраженная боль;
быстро сформированный отек и припухлость;
расширенный лучезапястный сустав;
любые резкие ограничения движений предплечья и кисти.
Для травмы характерна сезонность. Перелом в типичном месте чаще диагностируется у женщин после 45 лет в зимнее время (в период гололеда). Прочность костной ткани снижается после менопаузы, она становится рыхлой, уязвимой, чувствительной к механическому воздействию.
Наложение гипса при переломе лучевой кости
Перед тем, как наложить гипс, назначают рентген конечности в двух проекциях, что позволяет качественно оценить степень травмы. По показаниям проводят закрытую репозицию костных отломков, затем фиксируют бинтами, делают контрольный снимок.

Цели гипсования:
обездвиживание руки для правильного сращения костных отломков;
облегчение общего состояния пациента.
Стандартная повязка накладывается от локтевого сгиба до кончиков пальцев, при условии отсутствия осложнений.
Открытые переломы с несколькими отломками или дроблением сопровождаются повреждением мягких тканей, кровеносных сосудов. В этом случае показано хирургическое лечение ─ открытая репозиция. Хирург- травматолог проводит первичную обработку раны (иссекает скальпелем мягкие ткани, превращая рваную рану в резаную, для быстрого заживления). Сшивает сосуды и нервы. Рана заживает в течение нескольких дней. Только после этого накладывают гипс.
Важно! Негативные ощущения под гипсовой повязкой, при появлении которых следует безотлагательно обратиться к травматологу:
онемение руки, пальцев;
ощущение распирания под гипсом;
Это признаки смещения костей, внутреннего кровотечения, острой инфекции.
Если был компрессионный перелом или кость существенно раздроблена, воссоединенные отломки трудно удержать в иммобилизационной повязке, проводят фиксацию через кожу двумя спицами (захватывают лучевую кость, головку и шейку локтевой кости). Затем накладывают гипс, разрезанный от запястья до середины плеча.

Пластиковый гипс решает такие проблемы, как тяжесть, резкое ограничение движений, постоянное чувство зуда кожи.
Полимерная иммобилизационная повязка легче традиционного гипса в 4-5 раз. Она не пропускает влагу, с ней можно принимать душ или ванную. Гипоаллергенный материал обеспечивает физиологический воздухообмен, кожа под повязкой дышит. Пластик деформируется и утрачивает свои качества только под действием прямых солнечных лучей.
Искусственный гипс повторяет индивидуальные анатомические формы руки, его можно моделировать под каждый отдельный случай, пациент при ношении не испытывает дискомфорта. Фиксатор не нарушает физиологическое кровообращение и лимфоотток, поэтому рука не отекает. Создает благоприятные условия для восстановления срединного нерва.
Срок ношения иммобилизационной гипсовой повязки зависит от таких факторов:
степень тяжести перелома;
скорость обменных процессов в организме.
Костная мозоль формируется не менее 21 дня. В этот период рука должна быть надежно зафиксирована.
При переломе без смещения или трещине срок срастания кости не более 3 недель. Сколько носить гипс, определяется в индивидуальном порядке, в среднем от 2 до 4 недель.
При трещинах шейки и головки кости лонгету носят 14-21 день. Повреждение тела кости в зависимости от количества отломков при вовлечении лучезапястного сустава требует иммобилизации в течение 1,5-2,5 месяцев.
Если производилась репозиция 2 целых отломков, без дробления костей, с нарушением суставных поверхностей, гипс накладывают сроком на 4-5 недель. Если закрытая ручная репозиция была сложной, то иммобилизация может продлиться до 2 месяцев.
При использовании спиц гипс не снимают в течение 2-2,5 месяцев. Если сопоставление кости проводилось открытым методом или после повторной репозиции повязку носят 6-8 недель.
Значение бандажа при переломе луча
Главное назначение бандажа ─ это профилактика повторного смещения костных отломков. Приспособление также снимает напряжение скелетных мышц, расслабляет руку, уменьшает нагрузку на суставы. За счет обездвиживания конечности снижаются болевые ощущения.

Современные бандажи производятся из экологически чистых, натуральных материалов. Во время ношения они не вызывают раздражения, аллергии, зуда, подходят для всех типов кожи.
Важно! Неправильно подобранный фиксатор наносит вред и усугубляет процесс выздоровления. Повязка может сдавливать сустав, кровеносные сосуды, нарушая кровообращение, приводить к осложнениям ─ деформации кости при сращении, нарушении иннервации конечности.
Выбирают приспособление строго по рекомендации травматолога. Врач проинструктирует, как правильно им пользоваться.
Бандаж носят на протяжении всего лечения (гипсовой иммобилизации), а также в период реабилитации, до полного восстановления трудоспособности конечности.
Критерии безошибочного применения фиксатора:
рука и суставы полностью расслаблены;
отсутствуют болезненные ощущения;
конечность не отекает, пальцы не синеют или немеют;
сохраняется частичная подвижность фаланг;
человеку комфортно в сидячем положении, стоя, во время ходьбы.
Принципы реабилитации при переломе лучевой кости
После того, как кость анатомически восстановится, необходимо возобновить функциональность всей конечности. За время пребывания в покое мышцы и суставы утрачивают подвижность. Чтобы добиться прежней физической формы, требуется длительность, усердие, терпение и постоянная физиотерапевтическая работа.
Важно! В большинстве случаев реабилитация после перелома занимает столько же времени, сколько человек носил гипс. Исключением являются сложные травмы с разрывами сухожилий, повреждениями суставов, множественными дроблениями костной ткани.
Комплексное восстановление включает такие мероприятия:
лечебная физкультура, использование специальных тренажеров (механотерапия);
водные процедуры ─ теплые солевые ванны, гимнастика в воде (гидрокинезотерапия);
физиотерапия ─ УВЧ, магнит, электрофорез, лазер;
диета, богатая кальциев, прием витаминов для регенерации и укрепления костной ткани.
ЛФК ─ главный метод восстановления трудоспособности руки
Разрабатывать руку необходимо еще тогда, когда она находится в гипсе. Все движения пальцами делают с осторожностью. При проявлении дискомфорта или болей немедленно прекращают гимнастику.
Первые упражнения делают уже в конце первой недели после наложения иммобилизационной повязки. Гимнастику начинают с плечевого пояса и постепенно спускаются вниз к запястью. Особенно тщательно следует разрабатывать пальцы.
После того, как снимут гипс, пациент испытывает скованность движений, легкую болезненность, чувство страха снова повредить кость. Ограниченная подвижность связана с тем, что связки временно утратили свою эластичность. Несмотря на это движения делают более активно, вовлекая все группы мышц руки, в том числе и глубокие.
Перед тем, как разрабатывать руку первую неделю после травмы, нужно оценить самочувствие человека. Должна отсутствовать резкая болезненность, высокая температура тела. Все упражнения направлены на то, чтобы пациент мог элементарно обслуживать себя самостоятельно ─ держать чашку, ложку, зубную щетку, переодеваться, резать ножом. Во время разминания руки противопоказаны резкие, круговые, силовые нагрузки во избежание повторного смещения костных отломков.
Первый комплекс упражнений для руки в гипсе выполняются в положении сидя. Важно разрабатывать каждую фалангу пальцев во избежание формирования контрактур (ограничение пассивных движений). Сначала можно помогать здоровой рукой. 
Эффективны такие виды двигательной активности:
положить предплечье на стол ладонью вверх, с осторожностью сжимать и разжимать пальцы (6-10 раз), повторить то же упражнение ладонью вниз;
если перелом без осложнений и локоть свободен от гипса, делают сгибательные движения в суставе ─ рука лежит на твердой поверхности и медленно поднимается к лицу тыльной и внутренней стороной ладони поочередно (5-7 раз);
Гимнастику продолжительностью 5 мин проводят 2-3 раза в день. По мере улучшения это время увеличивают до 15 мин. Критерии успешной реабилитации на 3 неделе ─ умение самостоятельно одеваться при наличии гипса на конечности, резать мягкие продукты ножом, держать наполненную чашку.
Перед тем, как приступить к основным упражнениям, проводят легкую разминку. Разрабатывают лучезапястный сустав круговыми движениями, сжимают пальцы в кулак, легко массируют кисть.
Базовая лфк после перелома включает такие группы упражнений:
разведение и сведение пальцев;
надавливание концевыми фалангами на твердую поверхность;
поочередное поднятие пальцев от стола с максимальной амплитудой;
вращательные движения кистью.
Эффективно использование подручных средств. Полезно поднимать и удерживать стакан с водой, переминать пальцами пластилин, подбрасывать и ловить теннисный мячик. Для растягивания сухожилий и связок запястья осторожно опираются о стол ладонями, внутренней и внешней стороной кисти.
В обязательном порядке в гимнастический комплекс включают движения, которые задействуют все суставы и части руки. Одновременно поднимают и пускают плечи, руки с последующим разведением в стороны. Вращают предплечьем в локтевом суставе по часовой стрелке и против нее.
Чтобы восстановилась первичная функциональность конечности, нужно чаще использовать ее в быту ─ расчесываться, одеваться, готовить пищу.
Безопасно разработать руку помогают специальные тренажеры супинации/пронации предплечья. Во время восстановительных занятий все движения осуществляются анатомически и физиологически правильно (амплитуда регулируется до 90°C). Быстрые клинические результаты обеспечиваются за счет оптимизации нагрузки в каждом индивидуальном случае.
Что противопоказано делать в период реабилитации до полного восстановления трудоспособности:
носить сумку или пакет весом более 0,5 кг;
заниматься с тяжелыми набивными мячами (волейбольными, баскетбольными);
переносить центр тяжести тела на руки (опираться);
проворачивать ключ, открывать тугие дверные замки.
При регулярном выполнении всего комплекса упражнений функциональность конечности восстанавливается через 1,5-3 месяца.
Теплые солевые ванны снижают тонус мышц, расслабляют нервную систему, купируют болевой симптом, расширяют кровеносные сосуды, обеспечивая приток крови. Для упражнений нужна емкость, в которую без ограничений поместиться предплечье (широкий таз, детская ванночка). Оптимальная температура воды 36-37°C.
инфицирование мягких тканей в месте перелома;
кожные высыпания, язвочки;
повышенная температура тела;
гипертоническая болезнь в период обострения.
Разработку руки в теплой воде лучше проводит вечером, за 2 часа до сна. Растворить 100 г морской соли и погрузить предплечье, лучезапястный, локтевой сустав, до половины плеча.
В воде делают сгибательные движения пальцами, ладонью, вращают кистью в разные стороны. Поднимают и опускают сомкнутые пальцы, переворачивают ладонь вверх-вниз. Каждый вид упражнений делают 6-8 раз.
Лечебные тренировки в воде в обязательном порядке проводят первые 2 недели после снятия гипса, далее процедура носит рекомендательный характер.
Физиотерапевтические мероприятия после перелома луча
Цели физиотерапии ─ реабилитация опорно-связочного аппарата, ликвидация негативных последствий окружающих мягких тканей.
Легкие массажные движения допускаются во время ношения гипса. Прямое воздействие на мышцы производят на открытых участках с двух сторон от повязки ─ поглаживания, растирания, слабоинтенсивные надавливания. Допускается поколачивание по гипсу. С помощью аппарата магнитного иглоукалывания проводят точечный массаж.
Такая процедура усиливает приток крови, доступ кислорода в ткани, способствует быстрой регенерации, улучшает метаболические процессы. Так активизируется отток лимфы, быстро устраняется отечность, сокращаются сроки ношения иммобилизационной повязки.
После удаления гипса руку массажируют активнее. Классические движения:
поперечные и продольные поглаживания по всей поверхности предплечья;
круговые вращательные движения с проработкой глубоких мышц.
Дополнительно применяют специальные ручные тренажеры, валики, катки, игольчатые аппликаторы. Полноценные массажи показаны не ранее чем через месяц после снятия гипса, когда восстановится мышечная масса.
Парафинолечение ─ тепловое воздействие на поврежденные ткани. Парафин ─ это натуральное вещество с высокой теплоемкостью. Метод показан для реабилитации после сложных множественных переломов лучевой кости.
Глубокое прогревание снимает спазмы мышц, улучшает микроциркуляцию и лимфоотток. Препятствует формированию контрактур и анкилоза (неподвижность сустава). Терапевтический курс составляет 15 процедур (через день).

Электростимуляция базируется на применении импульсных токов для восстановления разных видов тканей организма.
Процедура ускоряет формирование костной мозоли, усиливает кальцификацию кости и процесс образования хряща. Электрическое поле действует на клеточном уровне, способствует синтезу хондроцитов, остеобластов, лимфоцитов. Согласно статистическим данным ВОЗ, методика на 30% сокращает реабилитационный период.
УВТ ─ это методика восстановления опорно-двигательной функции руки с помощью акустических волн. Лечение показано при плохо срастающихся переломах, осложнениях вследствие неправильной репозиции или иммобилизации, псевдоартрозе (образование ложного сустава в несвойственном месте).
Ударно-волновая терапия стимулирует формирование новой кровеносной сетки и костной ткани. Уже после 3 процедур на рентгене можно наблюдать образование мозоли. Наличие металлических штифтов или пластин не является противопоказанием.
Читайте также:


