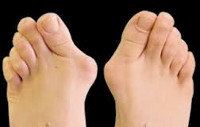
Наружное искривление i пальца hallus valgus
Статистика предоставляет информацию о распространенности болезни с широкими колебаниями (7–71%). Ортопеды объясняют это разными методами обследования пациентов. Общее мнение: чаще наблюдается двухсторонняя деформация (на правой и левой ноге) у женщин после 35 лет, среди городского населения.
Что такое Hallux valgus?
Медицинский термин указывает на отклонение первого пальца к наружной стороне стопы. Но распространение деформации касается всего переднего отдела, мышц, связок, плюсневых костей.

Среди основных причин:
- лишний вес;
- ношение обуви на высоком каблуке;
- перенесенные травмы;
- длительная ходьба или стоячее положение, физическая нагрузка;
- наследственная предрасположенность.
Обычно сочетаются несколько причин.
Механизм поражения заключается в начальном уплощении продольного и поперечного свода стопы (продольно-поперечном плоскостопии). Нарушения отражаются на мелких суставах. Сначала процесс рассматривается как компенсаторный, затем происходят анатомические изменения.
Кнаружи поворачивается I плюсневая кость. Мышца, удерживающая большой палец в правильном положении, ослабевает и дает преимущество противоположному действию отводящей мышечной группы. При этом основание пальца не направляется за плюсневой костью.
Вторая фаза вызывает смещение к наружней стороне от своей продольной оси. Этому способствует каждый перекат стопы при ходьбе, узкий носок обуви. Мышцы-разгибатели и сгибатели укорачиваются. Возможен вывих (подвывих) пальца.
Изменения отражаются на других составляющих костного соединения:
- сумка первого плюснефалангового сустава тянется с внутренней стороны, сморщивается снаружи;
- апоневроз передней части подошвы растягивается до дряблого состояния;
- сухожилия мышц вместе с пальцем и суставной сумкой, апоневрозом, сесамовидными косточками смещаются в боковую сторону, частично к подошве;
- костная ткань и хрящ головки плюсневой кости подвергаются дистрофическим изменениям с развитием деформирующего остеоартроза.
Клиническая картина заболевания
Особенности болезни наиболее ярко выражены у женщин. Халюс вальгус поражает их в 10 раз чаще. Встречается у 3% девушек, а среди пожилых женщин — в 20% случаев. Причина не только в ношении обуви на высоком каблуке, но и в менее выносливом связочном аппарате нижних конечностей.
Заболевание развивается постепенно. Ранние признаки в виде небольшой шишки на большом пальце и усталости в ногах воспринимаются как нежелательный косметический дефект. Вскоре появляются проблемы с выбором обуви.

Если пациентка не отказывается от каблука, то нарастающая деформация вызывает:
- боли при ходьбе;
- отек ступни;
- судороги в икроножных мышцах по ночам;
- кожа стопы принимает синюшный оттенок.
Внешние симптомы плосковальгусной стопы:
- конечная фаланга большого пальца отклоняется в сторону мизинца, в запущенной стадии наслаивается на второй и третий пальцы;
- у основания определяется костное уплотнение в форме шишечки области первого пальца стопы;
- покраснение и опухоль тканей в зоне искривления;
- мозоли в наиболее трущихся местах;
- натоптыши на подошве, пятке, внутренней поверхности первого пальца.
Сформированная плоская стопа с вальгусным отклонением большого пальца теряет функцию амортизатора нагрузки при ходьбе. Процесс деформации ускорен у пациентов с излишней массой тела, лиц, занимающихся спортом. Патологическая деформация принимает стойкий характер.
Угол бокового отклонения приблизительно определяет ортопед после обведения контуров стопы на листе бумаги. Проводятся две касательные линии: вдоль внутреннего контура стопы и большого пальца.
Получить полную характеристику процесса вальгусной деформации большого пальца стопы по степени искривления помогает рентгеновское обследование пациента.

Прямая и подошвенная проекции повторяются в положении больного лежа и вертикальном. Рассматривается разница степени отклонения костей без нагрузки и с ней. Признак выявляет функциональную недостаточность на ранней стадии Hallux valgus (при 1 степени).
Нормальным (физиологическим) вальгусом считается угол, равный не более 5°. Отклонения свыше показателя считаются патологическими. Плосковальгусная деформация стоп 1, 2 и 3 степени отличается величиной искривления.
При I степени имеются умеренные признаки поперечного плоскостопия.
В III — большой палец лежит над вторым пальцем или под ним, вывернут вовнутрь, плоскостопие выражено резко, пальцы имеют молоткообразную форму.
Во II–III стадии на снимках выявляются признаки артроза:
- сужение суставной щели;
- разрастания (остеосклероз) по краям в подхрящевой зоне;
- на суставных поверхностях костей появляются очаги кистозной перестройки, локальные участки остеопороза.
Возможен подвывих большого пальца.
Типы деформации
Здоровая стопа человека выполняет амортизирующую функцию с помощью двух сводов:
- поперечного — располагается у основания пальцев;
- продольного — по внутреннему краю.
Они состоят из костей и мышечно-связочного аппарата. Поражение вызывает деформацию стопы. Ортопеды рассматривают патологию как устойчивое искривление нормальной формы, длины костей, укорочение, растяжение или сокращение связок.

Классификация выделяет следующие основные разновидности стопы:
На практике врачи наблюдают смешанные формы, сочетающие разные деформации стопы. На вид и степень патологии влияют изменения вышележащих частей ноги, в особенности — голеностопного и коленного суставов.
Симптомы искривления следует отличать от серьезного дегенеративно-дистрофического поражения коленных суставов (гонартроза). Патология бывает правосторонней, левосторонней или поражает оба сустава. Причины: травмы, метаболические нарушения, возрастные дистрофические процессы в костной и хрящевой ткани.
Боли в коленях сильнее по утрам (стартовые). Скопление шлаковых веществ от распадающейся хрящевой ткани вызывает выраженное воспаление в синовиальной сумке. На поверхности костей появляются наросты (шипы). Они еще более травмируют суставную оболочку и поддерживают воспаление.
Кроме деформации, в ортопедии различают 2 вида искривлений (вальгусное и варусное). Они отличаются по форме, вызываются разными причинами. В тяжелых случаях при отсутствии лечебных мер становятся разновидностями деформации стопы.

Варусная деформация формируется при повороте стопы вовнутрь. Искривление касается свода и оси стопы. Колени не соединяются, между голеней образуется круг. Это дало название типу искривления. Нарушаются функции передней части ступни. Опорой служит наружная часть стопы. Передние отделы сближаются, а пятки расходятся.
Стадии развития патологии
Деформация стопы при отсутствии лечения постепенно прогрессирует. Патологический процесс распространяется с большого пальца на костно-мышечный аппарат свода стопы. В связи с потерей компенсаторных свойств, развивается дистрофия хрящевой ткани, разрушение трущихся костных поверхностей.
В таблице показано соотношение рентгенографических и клинических признаков деформации.
Стадии патологии выражаются рентгенологическими и клиническими изменениями.
Начальная стадия практически не чувствуется пациентом. Появление небольшой шишки у основания I пальца считается косметическим дефектом. Усталость в ногах объясняют варикозным расширением вен.
Беспокоят боли в передней части стопы при ходьбе. Тяжело переносится обувь на каблуке с зауженными носами. На первом пальце, подошве, пятке постоянные болезненные натоптыши. Плюснефаланговый сустав увеличен, воспален, горячий на ощупь, кожа красная.

На стопе и пальцах болезненные мозоли. Возможно нагноение или вытекание крови. Ночью пациенты просыпаются от судорог в мышцах голени.
Деформация стопы выражена. Невозможно подобрать обувь. Походка замедленна из-за болей и приспособления. Тяжело стоять вертикально. Сустав I пальца значительно увеличен, болит за счет хронического бурсита. На пальцах и подошве не проходят мозоли и натоптыши. Стопа отечна, синюшна. Судороги повторяются в дневное время, очень болезненны.
Некоторые авторы выделяют четвертую крайне тяжелую стадию, при которой деформированная стопа не дает возможности передвигаться без костылей. Изменяются другие плюснефаланговые сочленения. В них появляются подвывихи и вывихи пальцевых фаланг. Лечение возможно только хирургическое. Человек становится инвалидом.
Эффективность лечения на разных стадиях
Самый успешный результат достигают, если начинать лечить пациента на первой стадии болезни. Обязательные условия терапии:
- отказ от тесной узкой обуви на высоком каблуке;
- освобождение от лишнего веса;
- нормализация физической нагрузки.
На этом этапе эффективны:
- массаж;
- ЛФК;
- ежедневные ножные ванночки с морской солью или отваром трав;
- ношение специальных межпальцевых прокладок для поддержки правильного положения большого пальца, ортопедических стелек с целью коррекции свода стопы.

Из народных рекомендаций подойдут средства, применяемые для терапии воспаления суставов и обезболивания:
- компрессы на ночь со скипидаром на листе лопуха, из шерстяной намыленной ткани, тертого сырого картофеля;
- прикладывание к шишке прополиса;
- смазывание йодом;
- ванночки с отваром шалфея, ромашки.
Во второй стадии врач порекомендует носить ортопедическую обувь, пальцевые корректоры. В качестве обезболивающего и противовоспалительного лечения назначаются:
- препараты Кеналог, Дипроспан, Гидрокортизон;
- при нагноительных процессах — антибактериальные средства;
- физиотерапевтические методы — озокеритовые и парафиновые аппликации, грязелечение, магнитотерапию, фонофорез.
Имеется категория пациентов, которые надеются, что с помощью процедур они избавятся от растущих косточек. Это ошибочное мнение. Все перечисленные методы не помогут избавиться от косточки.
При отсутствии эффекта от консервативного лечения пациентам во второй и третьей стадии болезни предлагается операция. Изменение деформации хирургическим путем — единственный результативный способ.
От операции требуется исправить положение большого пальца, вернуть на место I плюсневую кость. При этом не повредить головку плюсневой кости (основную точку опоры), не укоротить ее и снять чрезмерное натяжение отводящих мышц.
К классическим реконструктивным вмешательствам относятся операции по:
- резецированию (удалению) разросшегося основания большого пальца;
- иссечению костно-хрящевых наростов на внутреннем крае головки I плюсневой кости, из капсулы сустава создают лоскут для прикрытия головки;
- поперечному рассечению основания I плюсневой кости с внедрением клина из удаленной части фаланги.
При выраженной деформации используют остеосинтез металлическим гвоздем для фиксации костей.

В послеоперационном периоде ногу фиксируют гипсовым сапожком на 2 недели. С пятого дня необходимо начинать тренировку сустава. Для этого вырезают окно в гипсе.
С пятнадцатого дня сапожок укорачивают и создают съемный башмак, который пациент носит еще 2 недели. Затем переходят на тугое бинтование переднего отдела стопы, ортопедические ботинки. Их следует носить в течение года. Потом после осмотра врача можно перейти на стельки в обычной обуви без каблуков.
Утяжеление степени нарушений при Hallux valgus требует значительных усилий и сочетания хирургических и консервативных подходов в лечении. От пациента ожидается терпение и упорное выполнение рекомендаций врача.
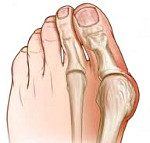
Hallux valgus – это заболевание, при котором первый палец стопы деформируется на уровне плюснефалангового сустава и отклоняется кнаружи. Патология сопровождается прогрессирующим артрозоартритом первого плюснефалангового сустава. Болезнь развивается постепенно и обычно усугубляется с возрастом. Проявляется болями при ходьбе, возможны ночные боли. При выраженной деформации возникает ограничение движений в I плюснефаланговом суставе. Диагноз выставляется на основании клинических признаков и данных рентгенографии. Лечение на ранних стадиях консервативное, симптоматическое. При значительной деформации выполняется хирургическая коррекция.
МКБ-10

- Причины
- Патогенез
- Классификация
- Симптомы Hallux valgus
- Диагностика
- Лечение Hallux valgus
- Консервативная терапия
- Хирургическое лечение Hallux valgus
- Реабилитация
- Прогноз
- Профилактика
- Цены на лечение
Общие сведения
Hallux valgus – вальгусная деформация первого пальца стопы в плюснефаланговом суставе. Вследствие деформации палец отклоняется кнаружи под углом к остальным. Заболевание широко распространено в травматологии и ортопедии, выявляется у женщин в 10 раз чаще, чем у мужчин. Предполагается, что причиной такой разницы является слабость связочного аппарата у представительниц слабого пола, а также ношение неудобной узкой обуви на высоких каблуках. Патология широко распространена, диагностируется у лиц всех возрастов.

Причины
Основной причиной развития Hallux valgus обычно является недостаточность соединительной ткани, которая может проявляться поперечным плоскостопием, чрезмерной подвижностью суставов, варикозной болезнью, повышенной растяжимостью связок, фасций и кожи. Выявляется наследственная предрасположенность – как правило, у ближайших родственников больных (мам или бабушек) также есть данная деформация.
Остальные факторы: высокие каблуки, хождение в неудобной узкой, тесной или короткой обуви – вторичны и лишь способствуют формированию Hallux valgus. Вторая группа причин развития патологии – врожденные деформации стоп, травмы и некоторые другие патологии. В частности, в эту группу входит ряд заболеваний, при которых наблюдается нарушение нервной регуляции мышц голени и стопы (например, полиомиелит).
Патогенез
Наряду со слабостью связок определенную роль в развитии Hallux valgus играет неравномерное натяжение мышц, приводящих и отводящих I палец, а также генетическая склонность к образованию экзостоза по внутренней поверхности головки I плюсневой кости. При формировании деформации неравновесие в натяжении мышц еще больше усугубляется, плюснефаланговый сустав становится нестабильным.
Внутренняя поверхность сустава постоянно раздражается при контакте с обувью, в результате чего смещение головки I плюсневой кости дополняется образованием костного нароста, что еще больше усугубляет деформацию. Из-за изменения формы стопы происходит перераспределение нагрузки – область головок III и II плюсневых костей постоянно перенагружается во время ходьбы. Это приводит к возникновению болей и формированию артроза не только в области I, но и в области II и III плюснефаланговых суставов.
Классификация
Степень выраженности патологии определяют с учетом двух величин: угла между II и I плюсневыми костями (Intermetatarsal angle) и угла, под которым I палец отклонен по отношению к I плюсневой кости (Hallux valgus angle). Степени Hallux valgus:
- 1 степень – угол между плюсневыми костями менее 12 градусов, угол отклонения I пальца менее 25 градусов.
- 2 степень – величина угла колеблется от 12 до 18 градусов, I палец отклоняется более чем на 25 градусов.
- 3 степень – угол между костями плюсны составляет более 18 градусов, угол отклонения первого пальца достигает более 35 градусов.
Симптомы Hallux valgus
Пациенты жалуются на боль в области I плюснефалангового сустава. Боль усиливается после продолжительной ходьбы или длительного пребывания на ногах и уменьшается в покое. Возможны ночные боли, особенно после значительной нагрузки на стопу. Болевой синдром может значительно различаться как по характеру, так и по силе – от ощущения дискомфорта (обычно на ранних стадиях) до резкой жгучей или постоянной ноющей боли.
Диагностика
Диагноз Hallux valgus выставляется травматологом-ортопедом. При установлении диагноза и определении степени выраженности патологии специалист ориентируется на данные внешнего осмотра и результаты визуализационных методик. Применяются следующие методы исследования:
- Внешний осмотр. Стопа распластана. Выявляется видимая деформация и незначительная или умеренная гиперемия в проекции I плюснефалангового сустава. Первый палец отклонен кнаружи под углом к остальным. Пальпация безболезненна или нерезко болезненна, по внутренней поверхности I плюснефалангового сустава определяется костный экзостоз и уплотнение кожи. Движения обычно ограничены, при максимальном разгибании I пальца может возникать боль.
- Рентгенография стопы. Является основным диагностическим методом при Hallux valgus. Рентгенолог производит специальные измерения, на основании которых определяет степень патологии. Наряду со степенью деформации при изучении рентгеновских снимков оценивают выраженность артрозных изменений. О наличии артроза свидетельствует сужение суставной щели, деформация суставной площадки, краевые разрастания и остеосклероз субхондральной зоны.
- Томография. Применяется в отдельных случаях. При необходимости детализировать перечисленные изменения пациента направляют на КТ стопы. По показаниям назначают МРТ стопы для исследования мягких тканей.

Лечение Hallux valgus
Заболевание невозможно устранить без операции. Тем не менее, на ранних стадиях болезни у молодых пациентов, а также при любых степенях деформации в старческом или пожилом возрасте рекомендуется консервативное лечение. Основными целями являются устранение болевого синдрома и предотвращение прогрессирования болезни. Лечение осуществляется в условиях амбулаторного приема. При болях используют противоспалительные и согревающие мази. В период ремиссии применяют:
- индуктотермию;
- озокерит;
- фонофорез с гидрокортизоном;
- электрофорез с новокаином или тримекаином.
При наличии признаков воспаления больного направляют на УВЧ или магнитотерапию. Пациентам советуют снизить вес (при излишней массе тела). Следует оптимизировать нагрузку: выполнять комплекс упражнений для укрепления связок и мышц стопы, по возможности исключить длительное стояние и ходьбу. Необходимо использовать специальную ортопедическую обувь применять вкладыши, чтобы устранить чрезмерное давление на область I плюснефалангового сустава и предотвратить дальнейшее вальгусное отклонение I пальца.
При неэффективности консервативной терапии показано оперативное лечение, проводимое в условиях стационара. Существует около 300 вариантов операций при Hallux valgus. Все методики можно разделить на 3 группы:
В послеоперационном периоде больному сразу разрешают дозированно нагружать ногу в специальном ортезе, который обязателен для ношения в течение 6 недель. В этот период рекомендуют чаще держать ногу в возвышенном положении и избегать перегрузок. В последующем следует носить широкую обувь, выполнять специальный комплекс ЛФК и проводить самомассаж свода стопы с использованием теннисного мяча.
Прогноз
Прогноз определяется стадией заболевания. При незначительной деформации и отсутствии выраженных артрозных изменений консервативная терапия и соблюдение врачебных рекомендаций позволяют устранить болевой синдром, существенно замедлить развитие болезни. На поздних стадиях перечисленные меры неэффективны, однако операция обеспечивает хороший функциональный и косметический результат. При несоблюдении рекомендаций врача в отдаленном периоде после вмешательства возможны рецидивы.
Профилактика
Профилактические меры включают подбор удобной обуви, сокращение периодов стояния и длительной ходьбы. Людям, имеющим предрасположенность к данному заболеванию (выявленное поперечное плоскостопие, наличие Hallux valgus у ближайших родствеников) следует использовать ортопедические стельки, отказаться от обуви на высоком каблуке, выполнять специальные комплексы упражнений.

Hallux valgus — это прогрессирующая деформация стопы, при которой страдает первый плюсне-фаланговый сустав, что сопровождается значимым нарушением его функции и болью в стопе. Сустав постепенно изменяется (так называемая медиальная девиация первого плюсне-фалангового сустава), что является результатом отведения первой плюсневой кости, в то время когда фаланги находятся в состоянии приведения. Это приводит к разрастанию тканей по внутренней поверхности сустава. На последней стадии это приводят к боли и нарушению функции: изменение ходьбы, смещение центра тяжести латерально и назад, поздний подъем пятки, ухудшение баланса при стоянии на одной ноге, пронационная деформация. Встречается как у мужчин, так и у женщин (23% у людей в возрасте 18-65 лет и 35.7% у людей старше 65 лет). Чаще встречается у женщин (30% у женщин, 13% у мужчин) и пожилых людей (35.7%).
Клиническая анатомия
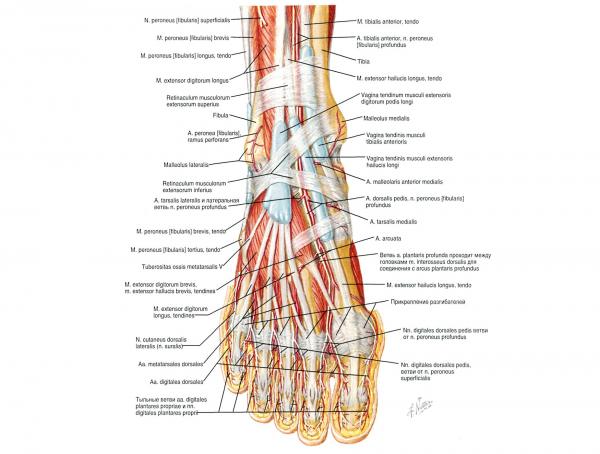
Hallux — это большой палец стопы. Он образован первой плюсневой костью, первой проксимальный фалангой и первой дистальной фалангой. Таким образом первый палец стопы образован тремя костями, вместо четырёх, как другие пальцы, которые имеют дополнительную кость — среднюю фалангу.
Первый палец имеет три синовиальных сустава. Первый сустав — это предплюсне-плюсневый сустав, располагающийся между медиальной клиновидной и первой плюсневой костями. Это малоподвижный сустав. Второй сустав — это плюсне-фаланговый сустав, который соединяет первую плюсневую кость и первую фалангу. Сустав осуществляет флексию и экстензию большого пальца и немножко отведение и приведение. Он укреплён связками (коллатеральная плюсне-фаланговая связка и плантарная плюсне-фаланговая связка). Межфаланговый сустав соединяет две фаланги большого пальца. Сустав способен выполнять флексию и экстензию, и также усилен связками (коллатеральная межфаланговая связка и плантарная межфаланговая связка).
Кроме того, существуют две сесамовидные кости, которые взаимодействуют с первой плюсневой костью. Эти сесамовидные кости защищают сухожилия, которые к ним прикрепляются, но главной их функцией является является усиление мышц, посредством создания рычага.
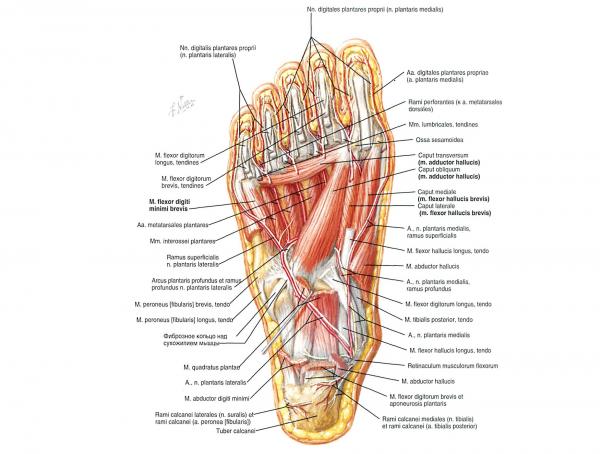
Другие структуры: передняя большеберцовый мышца, длинный разгибатель большого пальца, длинная малоберцовая мышца, длинный сгибатель большого пальца стопы, короткий разгибатель большого пальца, мышца отводящая большой палец, короткий сгибатель большого пальца, мышца отводящая большой палец, тыльные межкостные мышцы стопы, подошвенный апоневроз.
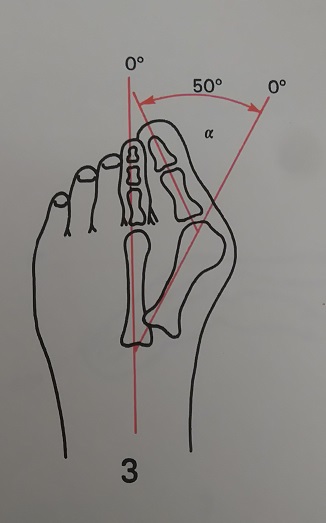
Угол, образованный линиями, одна из которых проходит вдоль проксимальной фаланги, а другая вдоль плюсневой кости, известен как угол отклонения большого пальца. Значение меньше 15° градусов считается нормальным. Угол более 20° и более указывает на патологию. Тяжелый случай — это когда угол составляет 45-50°
Эпидемиология
Точная причина не установлена. Однако определённые факторы могут играть важную роль в развитии данного состояния:
— пол (женщины страдают чаще мужчин);
— обувь (например, обувь на высоком каблуке);
— врожденная деформация или предрасположенность;
— ограничение мобильности голеностопного сустава;
— плоскостопие высокой степени;
— гипермобильность первого предплюсне-плюсневого сустава;
— системные заболевания.
Ношение тесной обуви или обуви на высоком каблуке в возрасте 20-39 лет может быть ключевым фактором развития hallux valgus в более старшем возрасте. Известно, что аномальное присоединение мышц также приводит к развитию данного состояния. Hallux valgus напрямую связан с остеоартритом коленного и тазобедренного суставов, и обратно пропорционально связан с высоким индексом массы тела.
Клиническая картина
При этой деформации медиальная поверхность начинает выступать, поскольку дистальный конец плюсневой кости смещается медиально, а проксимальная фаланга отклоняется латерально. Первый плюсне-фаланговый сустав вывихивается, что приводит к латеральному отклонению большого пальца, медиальному смещению и костному разрастанию дистального конца первой плюсневой кости.
Механизм формирования вальгусной деформации большого пальца стопы начинается с растяжения мышцы отводящей большой палец (например, в результате ношения тесной обуви). Это основная причина почему проксимальная фаланга начинает смещаться латерально. Во время ходьбы передний отдел стопы подвергается избыточной пронации, что приводит к избыточной нагрузке на медиальную коллатеральную связку и капсулу первого плюсне-фалангового сустава. Поскольку первый плюсне-фаланговый сустав состоит из нескольких костей, связок, сесамовидных костей и близлежащих мышц, одни структуры могут влиять на другие структуры по мере их перемещения или растяжения. Вот почему, когда смещение проксимальной фаланги становится критичным, первая плюсневая кость уходит в варусную позицию. Таким образом большой палец занимает вальгусную позицию. Капсула становится слабой, а мышца отводящая большой палец начинает функционировать как сгибатель большого пальца. Со временем ситуация ухудшается, поскольку вектор воздействия других мышц также меняется.
Ношение обуви при деформации большого пальца стопы сопровождается повышенным трением. Со временем возникает повреждение медиальной коллатеральной связки первого плюсне-фалангового сустава, что может привести к воспалению и последующей кальцификации сустава, что только усилит боль. На начальной стадии это сопровождается болезненностью во время ношения обуви. Кожа вокруг сустава становится твёрдой, горячей и красной. В последующем, у пациента могут появиться другие признаки остеоартрита. Постепенно процесс распространяется латерально, и боль становится интенсивнее.
Наиболее распространённой проблемой у людей, имеющих hallux valgus (до операции), является одно или несколько нарушений паттерна ходьбы. Так происходит из-за деформации первого плюсне-фалангового сустава. Дисфункции могут быть следующими:
— Нарушение фазы середины опоры и отрыва носка. Поскольку вес тела смещается на переднюю часть стопы, стоящей на земле, пациент будет стараться сместить центр тяжести на латеральный край стопы. Это будет приводить к латеральному и заднему смещению веса тела.
— Пациенты также имеют пронационную деформацию.
— Пациент не в состоянии супинирвать свою стопу, что будет приводить к смещению центра тяжести на латеральный край стопы и позднему подьему пятки в цикле ходьбы.
— Время опоры снизится.
Во время тестирования вы сможете найти следующее:
— медиальное отклонение плюсне-фаланоговго сустава;
— припухлость первого плюсне-фалангового сустава;
— укорочение, короткой мышцы сгибающей большой палец;
— болезненность при движении и пальпации 1-го плюсне-фалангового сустава;
— слабость мышцы отводящей большой палец;
— боль (основной симптом).
Диагностика
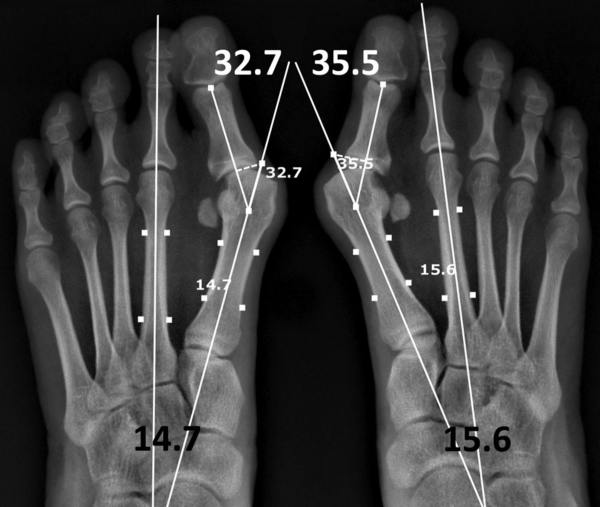
Рентгенография используется для определения угла между линиями, проведёнными между первой плюсневой костью и проксимальной фалангой первого пальца. Если угол больше 15°, подтверждает диагноз hallux valgus. Если угол составляет 45-50° — консервативное лечение не показано. Также должны быть определены степень смещения сесамовидных костей и уровень остеоартрита первого плюсне-фалангового сустава.
Не всегда возможно или необходимо выполнять рентгенографию для того чтобы определить степень тяжести данного состояния. Поэтому была разработана Манчестерская шкала, которая включает стандартизированные фотографии четырёх степеней hallux valgus: нулевой, начальной, средней и тяжелой. Исследование продемонстрировало, что эта шкала является надежной (значение каппа от 0.77 и до 0.86).
Исследование, проведённое Roddy (2007), позволило разработать инструмент, который состоит из пяти фотографий вместо четырёх. Каждая последующая фотография имеет угол отклонения большого пальца на 15° больше. Этот инструмент имеет хорошую надежность при повторном тестированиями (каппа = 0.82), и также является хорошим способом определить степень тяжести hallux valgus. Обе шкалы могут быть использованы для определения степени тяжести этого состояния.
Тестирование пациента должно осуществляться два раза: в положении сидя и стоя. В положении стоя деформация стопы наиболее выражена. Во время исследования также необходимо обратить внимание на плоскостопие и степень натяжения ахиллова сухожилия, высоту продольного свода и положение большого пальца по отношению к остальным.
Дифференциальная диагностика
Лечение
Наследственную предрасположенность (например, общую слабость связочного аппарата) нельзя модифицировать, но можно скорректировать другие факторы. Например, ношение удобной обуви (она не должна быть тесной или иметь высокий каблук) способно предотвратить возникновение hallux valgus (уровень доказательности: 2В).
При плоскостопии необходимо сделать индивидуальные стельки. Тяжёлая степень плоскостопия может приводить повторному формированию hallux valgus после проведённой операции. Контрактура ахиллова сухожилия требует растяжения и даже удлинения (уровень доказательности: 4)
Эти мероприятия должны осуществляться на ранней стадии, пока такие вещи как контрактура мягких тканей и повреждение поверхностей сустава не стали необратимыми (уровень доказательности: 5).
Если неоперативное лечение не помогло, необходимо рассмотреть вопрос о хирургическом лечении (уровень доказательности: 4). Перед выполнением операции необходимо определить степень тяжести hallux valgus. Для этого следует выполнить рентгенографию стоп в положении стоя.
Существует несколько оперативных подходов, которые могут применяться в зависимости от степени тяжести заболевания:
— операция по Остину/Шеврону.
— операция по Ревердену.
— SCARF остеотомия.
— закрытая клиновидная остеотомия.
— лапидус артродез.
— AKIN остеотомия.
— артродез первого плюсне-фалангового сустава.
Сразу после операции (вне зависимости от типа операции) пациент должен в течение двух месяцев носить специальную обувь и использовать компрессионные изделия. Длительное наблюдение за пациентами, которым была осуществлена остеотомия по Шеврону, позволяет сделать вывод о благоприятном исходе заболевания как у лиц молодого возраста, так и у людей старше 50 лет, после проведения такого вмешательства.
Физическая терапия
В результате нарушения паттерна ходьбы целями физиотерапии могут быть:
— подбор обуви с широким и глубоким носком.
— увеличение экстензии плюсне-фалангового сустава.
— уменьшение избыточной весовой нагрузки (ортезирование).
— мобилизация сесамовидных костей.
— растяжка длинной малоберцовый мышцы.
— коррекция паттерна ходьбы:
а) Фаза опоры: можно тренировать посредством коррекции удара пятки — начальный контакт должен осуществляться в большей степени латеральным краем пятки.
в) Фаза опоры: тренировка перехода из середины опоры в пре-перенос, акцент делаем на тыльном сгибании большого пальца стопы.
Это общие рекомендации по восстановлению функции. Помимо них можно добавить дополнительную терапию (крио, электро). Безусловно терапия должна быть индивидуализирована в зависимости от клинической картины, знаков и симптомов пациента.
Условно этапы реабилитации можно разбить на следующие периоды:
Боль — это основная причина почему пациенты обращаются за медицинской помощью. При воспалении лучше использовать лёд, мануальные техники и упражнения, которые будут разгружать раздражённые ткани. Показаны НПВС. Можно использовать ортезы.
Как только воспаление стихнет, фокус лечения должен быть направлен на восстановление нормальной амплитуды движений суставов пальцев и стопы.
Лечение может включать:
— мобилизацию суставов (отведение и флексия) и коррекционные техники (между первой и второй плесневыми костями);
— растяжки мышц и суставов;
— тейпирование;
— ортезирование;
— релиз мягких тканей.
Программа коррекции стопы поможет восстановить нормальную форму стопы.
1. Тыльное сгибание
Можно выполнять с резиновой лентой, которая фиксирует таранную кость.
Пациент сидит и выполняет упражнение короткая стопа.
Задачей данного этапа реабилитации является восстановление желаемого уровня активности. У каждого свои потребности, это и будет определять цели физической терапии.
Если не обращать внимания, первый плюсне-фаланговый сустав в последующем будет деформироваться, и боль может вернуться.
Помимо осуществления физической терапии, физиотерапевт должен оценить биомеханику стопы и, в случае необходимости, порекомендовать либо стандартный ортез, либо ортез, выполненный по индивидуальному заказу. Необходимо избегать ношения обуви на высоком каблуке, а также тесных туфель (с острым носком).
Коллеги, чтобы не пропустить ничего интересного, подписывайтесь на наш Телеграм-канал
Читайте также:


