Недифференцированная плеоморфная саркома мягких тканей лечение
Лечение сарком мягких тканей и остеосарком в EMC проводится междисциплинарной командой специалистов, включающей в себя медицинских онкологов, радиологов, хирургов-ортопедов со специализацией в онкологии, патоморфологов и реабилитологов. План лечения пациента с диагнозом саркома разрабатывается на онкологическом консилиуме. Врачи Института онкологии EMC специализируются на лечении редких видов онкологических заболеваний с использованием современных методов хирургического лечения, лучевой и химиотерапии.
Саркомы представляют собой редкую и разнородную группу злокачественных опухолей: менее 1% всех злокачественных новообразований у взрослых и около 12% случаев рака у детей. Приблизительно 80% сарком образуются из мягких тканей, остальные – из костной ткани.
Наиболее распространенные подтипы сарком мягких тканей у взрослых:
гастроинтестинальные стромальные опухоли (ГИСО, ГИСТ).
недифференцированная плеоморфная саркома
Важно различать виды сарком, как с точки зрения прогноза, так и с точки зрения различий в лечении. Это особенно важно для педиатрических опухолей, которые развиваются у взрослых, таких как рабдомиосаркома (РМС). Как эмбриональные, так и альвеолярные РМС более восприимчивы к химиотерапии и имеют лучший прогноз, чем многие типы сарком мягких тканей у взрослых. Тем не менее, плеоморфные РМС имеют относительно неблагоприятный прогноз, по сравнению с другими подтипами РМС. Такие опухоли преобладают у взрослых, и исходы при данном виде саркомы хуже, чем у детей.
Этиология и патогенез
Почти во всех случаях саркомы возникают первично, а не развиваются из доброкачественных поражений. В большинстве случаев точная этиология неясна, но определено есть несколько сопутствующих или предрасполагающих факторов.
К ним относятся:
генетическая предрасположенность (например, синдром Ли Фраумени, нейрофиброматоз I типа, ретинобластома)
воздействие лучевой терапии или химиотерапии
лимфедема (отек мягких тканей пораженной области)
вирус иммунодефицита человека (ВИЧ) и вирус герпеса 8 типа (при саркоме Капоши)
Симптомы сарком мягких тканей
Наиболее частой жалобой при саркомах мягких тканей является постепенно увеличивающееся в размерах безболезненное объемное образование. Опухоли могут достигать достаточно больших размеров, особенно в области бедра и забрюшинном пространстве. Некоторые пациенты жалуются на боль или симптомы, связанные со сдавлением объемным образованием, включая парестезии или отек конечности. В редких случаях у пациентов наблюдаются общие симптомы: лихорадка или снижение массы тела.
Саркомы мягких тканей могут развиваться в любой части тела, но чаще всего на конечностях.
По данным Американской коллегии хирургов локализация сарком мягких тканей распределяется следующим образом:
Бедро, ягодицы и паховая область – 46%
Верхние конечности – 13%
Забрюшинное пространство – 13%
Голова и шея – 9%
Наличие отдаленных метастазов на момент первичного установления диагноза наблюдается нечасто, но более вероятно при крупных, глубоких саркомах высокой степени злокачественности.
Распространение в регионарные лимфоузлы при саркомах мягких тканей встречается редко.
Наиболее высокий риск метастазирования в лимфоузлы характерен для рабдомиосаркомы, синовиальной саркомы, эпителиоидной саркомы, светлоклеточной саркомы и сосудистых сарком (включая ангиосаркомы).
Рецидив после лечения саркомы мягких тканей может быть как локальным, так и в виде метастазирования. В 70-80 % метастазирование происходит в легкие.
Факторы прогноза при саркоме мягких тканей
Наиболее важными прогностическими факторами являются гистологическая оценка, размер опухоли и стадия на момент постановки диагноза.
В исследовании, проведенном Memorial Sloan Kettering Cancer Center (MSKCC) с использованием классификации злокачественных новообразований TNM, 5-летние показатели безрецидивной выживаемости для I, II и III стадии заболеваний составили 86, 72 и 52% соответственно.
Диагностика сарком мягких тканей
Первоначальная оценка пациента с подозрением на саркому мягких тканей начинается со сбора анамнеза. Устанавливается скорость роста опухоли и наличие симптомов, позволяющих предположить нейроваскулярное нарушение. При физическом обследовании уделяется особое внимание размеру и глубине расположения опухоли, ее связи с окружающими структурами, наличию сопутствующего отека или признаков вовлечения нервов.
Нередко диагноз саркомы мягких тканей устанавливают поздно. Пациенты часто откладывают обращение за медицинской помощью, поскольку опухоль безболезненна.
Частичное иссечение опухоли до направления к специалисту может привести к появлению отдаленных метастазов и необходимости расширенной повторной резекции. Диагностическая биопсия, проведенная несоответствующим образом, может помешать последующему проведению хирургической резекции, косметическому восстановлению, или привести к необходимости более масштабного хирургического вмешательства. Поэтому рекомендовано как можно раньше обратиться в специализированное медицинское учреждение.
Диагностическое обследование опухолей мягких тканей включает в себя:
Магнитно-резонансную топографию (МРТ) при опухолях конечностей, туловища, области головы и шеи или компьютерную топографию (КТ) при опухолях брюшной полости и забрюшинного пространства
Толстоигольную биопсию с последующим морфологическим исследованием, если это технически выполнимо. Если требуется открытая (инцизионная) биопсия, она должна быть тщательно спланирована и выполнена хирургом, который будет проводить тотальную резекцию.
Морфологическое исследование образцов, подозрительных на саркомы мягких тканей, проводится в собственной гистологической лаборатории EMC. При необходимости материалы биопсии могут быть пересмотрены в лабораториях клиник-партнеров EMC в Израиле, Германии или США.
Как только диагноз саркомы мягких тканей подтвержден, проводится исследование органов грудной клетки всем пациентам, чтобы проверить наличие метастазов в легких. У пациентов с высоким риском метастазирования в легкие (опухоли >5 см, глубоко расположенные или имеющие среднюю или высокую степень злокачественности) используется КТ. При круглоклеточных/миксоидных липомах рекомендуется также КТ брюшной полости и таза, поскольку часто встречаются внелегочные метастазы в брюшной полости и забрюшинном пространстве.
Исследование с визуализацией головного мозга предлагается пациентам с ангиосаркомой и альвеолярной саркомой мягких тканей, поскольку эти опухоли характеризуются высокой склонностью к метастазированию в центральную нервную систему.
В повседневной практике позитронно-эмиссионная топография (ПЭТ) или ПЭТ/КТ для первичной оценки стадии при впервые установленном диагнозе саркомы мягких тканей не проводится. ПЭТ или сканирование с галлием может быть значимым у пациентов с нейрофиброматозом в качестве вспомогательного метода дифференциальной диагностики.
Лечение сарком мягких тканей
В большинстве случаев лечение сарком комбинированное. На выбор метода лечения влияет размер и расположение опухоли, степень злокачественности, а также распространенность процесса.
Хирургия как единственный метод лечения может применяться только в том случае, если опухоль высокодифференцированная и возможно ее радикальное удаление.
Хирургическое лечение сарком мягких тканей
Хирургическая резекция первичной опухоли является основным компонентом лечения практически всех пациентов с саркомами мягких тканей конечностей. У большинства пациентов возможна резекция опухоли с адекватными границами резекции, и этот метод позволяет сохранить функцию конечности; небольшой подгруппе пациентов может потребоваться первичная ампутация.
Резекция должна проводиться с захватом тканей, выходящих за пределы псевдокапсулы опухоли, если таковая есть, до достижения визуально здоровой, не вовлеченной в процесс ткани. Повреждение опухоли (т.е. рассечение опухоли или резекция, после которой остается макроскопический или микроскопический остаточный фрагмент опухоли) связано с более высокой частотой местного рецидива, даже если проводится лучевая терапия (ЛТ). Границы резекции служат наиболее важным показателем, который влияет на местный контроль опухоли.
Лучевая терапия сарком мягких тканей
Применение лучевой терапии в сочетании с резекцией снижает необходимость в ампутации и увеличивает вероятность удаления саркомы при сохранении функции конечности. В большинстве случаев сочетание операции с сохранением конечности и лучевой терапии обеспечивает лучший местный контроль.
Послеоперационная лучевая терапия значительно повлияла на частоту сохранения конечностей при саркомах мягких тканей конечностей. В 1970-е годы примерно половине пациентов с СМТ конечностей проводилась ампутация. С развитием лучевой терапии частота ампутаций сократилась почти до 1% без ощутимого снижения общей выживаемости.
Метастазы саркомы. Химиотерапия.
Хирургическая резекция при метастатическом процессе обеспечивает долгосрочную безрецидивную выживаемость и, возможно, излечение у отдельных пациентов, у большинства из которых имеются изолированные метастазы в легких. Однако большинству пациентов с метастатическими саркомами мягких тканей химиотерапия назначается в качестве паллиативного лечения с целью уменьшения общего объема опухоли, уменьшения симптомов, улучшения качества жизни и увеличения выживаемости.
Естественное течение заболевания у пациентов с нерезектабельным метастатическим заболеванием может быть различным и в большей степени зависит от биологических особенностей опухоли, а не от лечения. У некоторых пациентов с бессимптомным нерезектабельным заболеванием низкой степени злокачественности может быть рациональным наблюдение за пациентом без активной химиотерапии. И, наоборот, у пациентов с опухолью высокой степени злокачественности, чувствительной к химиотерапии, такой как синовиальная саркома или липосаркома, может быть предпочтительным раннее начало комбинированной химиотерапии.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Саркомы – это группа различных по клиническим и морфологическим признакам злокачественных новообразований, которые происходят из любых неэпителиальных тканей. В этом заключено основное отличие саркомы от рака, ростком которого являются эпителиальные клетки.
Риск возникновения данного заболевания повышается при некоторых генетических патологиях:
- синдром базальноклеточных невусов;
- синдром Вернера;
- синдром Гарднера;
- туберозный склероз;
- кишечный полипоз т.д.
А болезнь Реклингхаузена, или нейрофиброматоз 1 типа, является наиболее распространенным наследственным заболеванием, которое осложняется опухолевыми процессами. При этой патологии нейрофибросаркомы возникают примерно в 15% случаев. Описаны также случаи возникновения саркомы в зоне воздействия ионизированного излучения, как патологического, так и с лечебными целями.
Гистоморфологическая классификация сарком
Зачастую точно определить, из какой именно ткани возникла конкретная опухоль, довольно сложно. Кроме того, выделяется большая группа опухолей, которые имеют неясный гистогенез.
Наиболее часто диагностируются фибросаркомы, липосаркомы и рабдомиосаркомы. Вторыми по частоте встречаемости следует злокачественная гистиоцитарная саркома мягких тканей и саркомы неясного генеза. Ангиосаркомы, синовиальные саркомы, злокачественные шванномы, лейомиосаркомы и прочие типы наблюдаются редко.
Опухоли жировых тканей
Промежуточные (местно-агрессивные) формы:
- атипичный липоматоз;
- высокодифференцированные липосаркомы.
Злокачественные формы:
- недифференцированные липосаркомы;
- миксоидные липосаркомы;
- круглоклеточные липосаркомы;
- полиморфная липосаркома;
- липосаркомы смешанного типа;
- липосаркомы без признаков дифференцировки.
Миофибропластические и фибробластические опухоли
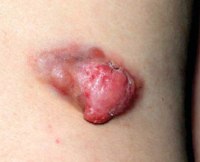
Промежуточные, или местно-агрессивные, формы:
- поверхностные подошвенные или ладонные фиброматозы;
- фиброматозы десмоидного типа;
- липофиброматозы.
Редко метастазирующие формы:
- солитарные фиброзные опухоли;
- гемангиоперицитомы, включая липоматозные гемангиоперицитомы;
- воспалительные миофибропластические опухоли;
- миофибропластические саркомы низкой степени дифференцировки;
- миксоидные фибропластические саркомы;
- инфантильные фибросаркомы.
Злокачественные формы:
- зрелые фибросаркомы;
- миксофибросаркомы;
- медленнорастущие фибромиксоидные саркомы;
- гиалинизирующие веретеноклеточные саркомы;
- склерозирующие эпителиоидные фибросаркомы.
Фиброгистиоцитарные опухоли
Промежуточные, или местно-агрессивные формы:
- плеоморфные фиброгистиоцитарные опухоли;
- гигантоклеточные саркомы мягких тканей.
Злокачественные формы:
- недифференцированные плеоморфные саркомы;
- недифференцированные плеоморфные саркомы с гигантскими клетками;
- недифференцированные плеоморфные саркомы с преобладанием воспаления.
Саркома мышечной ткани
Опухоли скелетных мышц:
- эмбриональные веретеноклеточные и анапластические рабдомиосаркомы;
- альвеолярные солидные и анапластические рабдомиосаркомы;
- плеоморфные рабдомиосаркомы.
Саркома гладких мышц: лейомиосаркома, включая и кожные формы.
Периваскулярные опухоли
- Злокачественные гломусные опухоли;
- миоперицитомы.
Сосудистые опухоли
Промежуточные, или местно-агрессивные формы: гемангиоэндотелиомы типа Капоши.
Редко метастазирующие формы:
- ретиформные гемангиоэндотелиомы;
- папиллярные внутрилимфатические ангиоэндотелиомы;
- смешанные гемангиоэндотелиомы;
- саркомы Капоши.
Злокачественные формы:
- эпителиоидные гемангиоэндотелиомы;
- гемангиосаркома мягких тканей.
Костно-хрящевые опухоли
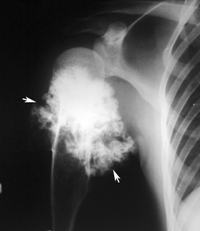
Опухоль костной ткани, или остеогенная саркома:
- обыкновенные: хондробластические, фибробластические, остеобластические;
- телеангиоэктатические;
- мелкоклеточные;
- центральные, имеющие низкую злокачественность;
- вторичные;
- параоссальные;
- периоссальные;
- поверхностные, имеющие высокую злокачественность.
Опухоли хрящевой ткани (хондросаркомы):
- центральные, первичные и вторичные;
- периферические;
- дедифференцированные;
- мезенхимальные;
- светлоклеточные.
Опухоли неясного происхождения
Редко метастазирующие формы:
- ангиоматоидные фиброзные гистиоцитомы;
- оссифицирующие фибромиксоидные опухоли;
- миоэпителиомы;
- парахондромы.
Злокачественные формы:
- синовиальная саркома;
- эпителиоидные саркомы;
- альвеолярная мягкотканная саркома;
- светлоклеточная саркома мягких тканей;
- внескелетные миксоидные хондросаркомы хордоидного типа;
- примитивные нейроэктодермальные опухоли (PNET);
- внескелетные саркомы Юинга;
- десмопластические мелко- и круглоклеточные опухоли;
- внепочечные рабдоидные опухоли;
- злокачественные мезенхимомы;
- миелоидная саркома;
- новообразования, имеющие периваскулярную эпителиоидно-клеточную дифференцировку (PEComa);
- светлоклеточные миомеланоцитарные опухоли;
- интимальные саркомы.
Каждый из названных гистологических типов отличается не только своими морфологическими признаками и гистогенезом, но также имеет определенное клиническое течение. Конечно, подобное многообразие морфологических форм сарком вызывает значительную трудность в их диагностике.
Еще больше гистологическое типирование сарком осложняется в детском возрасте. Обусловлено это тем, что у детей большая часть опухолей происходит из примитивных эмбриональных клеток (эмбриональная саркома) или клеток, которые еще не завершили свое гистогенетическое становление. Такие опухоли, имея большое разнообразие морфологических форм, зачастую не имеют четких признаков гистотиповой дифференцировки, характеризуются резкой анаплазией и вариабельностью клеточного состава. Вместе с тем часто наблюдается и обратная картина: новообразования различного происхождения часто имеют сходные признаки строения. Все это делает типирование опухолей значимой проблемой.
Распределение основных типов сарком по преобладанию в их составе
клеток определенной формы
Рутинная оценка сарком начинается с оценки общего строения опухоли, которая базируется, прежде всего, на ее "узнаваемости" при микроскопии. Описывается общая картина преобладания клеток определенной формы.
Опухоли, состоящие из округлых клеток:
- нейробластома;
- саркома Юинга/PNET;
- мезенхимальная хондросаркома;
- эмбриональная и альвеолярная рабдомиосаркома;
- десмопластичная круглоклеточная саркома;
- круглоклеточная липосаркома;
- малигнизированная рабдоидная опухоль.
Опухоли, состоящие из веретенообразных клеток:
- фибросаркома;
- веретеноклеточная рабдомиосаркома;
- лейомиосаркома;
- злокачественные опухоли периферических нервных стволов;
- веретеноклеточная ангиосаркома;
- монофазная веретеноклеточная синовиальная саркома.
Опухоли, состоящие из эпителиоидных клеток:
- эпителиоидноклеточная синовиальная саркома;
- эпителиоидноклеточная ангиосаркома;
- эпителиоидноклеточные злокачественные опухоли нервного ствола;
- склерозирующая эпителиоидноклеточная фибросаркома;
- злокачественная фиброзная гистиоцитома;
- эпителиоидноклеточная лейомиосаркома.
Остальные гистоморфологические типы сарком, входящие в классификацию, имеют преимущественно смешанную форму клеток. Кроме того, иногда форма злокачественно перерожденных клеток не поддается описанию и определению. В таких случаях опухоль классифицируется как плеоморфная саркома.
Типирование сарком по степени дифференцировки клеток
После определения гистологического типа саркомы оценивается степень ее дифференцировки (G). При этом учитываются такие критерии, как клеточный полиморфизм, митотическая активность и др.
Степени дифференцировки сарком:
- GX – степень дифференцировки клеток определить невозможно;
- G1 – саркома высокодифференцирована;
- G2 – саркома дифференцирована умеренно;
- G3 – саркома низкодифференцирована;
- G4 – недифференцированая саркома.
Дифференциация клеток определяется возможностью установить, к какому именно виду ткани относится конкретная клетка. Чем ниже степень дифференциации клеток, составляющих опухоль, тем более выраженную злокачественность имеет данная саркома. Это напрямую связано с шансами раннего метастазирования в другие органы и ткани. Кроме этого, чем выше злокачественность саркомы, тем быстрее она увеличивается в размерах, тем большую инфильтративность имеет ее рост и тем стремительнее прогрессирует заболевание.
Иммуногистохимическое (ИГХ) типирование сарком
Иммуногистохимическое исследование позволяет:
- провести гистогенетическое типирование опухоли и определить нозологический вариант новообразования;
- определить органопринадлежность первичной опухоли при метастазах неизвестного происхождения;
- определить степень злокачественной трансформации клеток опухоли;
- прогнозировать течение опухолевого заболевания;
- прогнозировать чувствительность и резистентность опухолевых клеток к химиотерапевтическим препаратам и лучевой терапии;
- определить возможность проведения узконаправленной терапии.
Сегодня при верификации сарком используется несколько десятков основных ИГХ-маркеров. Поскольку практически нет ИГХ-маркеров, которые были бы специфичными только для какого-то конкретного типа опухоли, для типирования новообразования должен использоваться набор из нескольких антител.
1. В группу опухолей, состоящих из мелких округлых клеток, относятся новообразования, наиболее часто встречающихся в детском возрасте. Они обычно имеют низкую дифференцировку и высокую степень злокачественности.
- Бластная нейрогенная саркома. Все ее разновидности экспрессируют нейрональные маркеры, такие как нейронспецифическая энолаза (NSE), синаптофизин, хромогранины (CgA), СD56, СD57.
- Рабдомиосаркома. Все ее виды экспрессируют виментин, десмин и мышечный специфический актин (MA), а также СD99. Основными же ее специфическими маркерами является миогенные ядерные регуляторные протеины – миогенин и МуоD1.
- Основными диагностическими маркерами для саркомы Юинга и примитивной нейроэктодермальной опухоли являются СD99 (продукт гена MIC2) и Fli-1. Также клетки этих опухолей экспрессируют виментин, сравнительно часто - синаптофизин, в редких случаях - цитокератины (CK), CD57.
- Клетки мезенхимальной хондросаркомы экспрессируют виментин, S-100 протеин и, реже, СD57.
- Мелкоклеточная остеосаркома характеризуется экспрессией виментина, остеокальцина, может наблюдаться экспрессия СD57 и СD99.
- Мелкоклеточная низкодиференцированная синовиальная саркома мягких тканей, как и другие типы синовиальных сарком (монофазная веретеноклеточная синовиальная саркома, эпителиоидная синовиальная саркома, дедиференцированная полиморфноклеточная саркома), экспрессируют CK, эпителиальный мембранный антиген (EMA), виментин, коллаген IV типа.
- Десмопластическая мелкокруглоклеточная опухоль - очень редкий вид чрезвычайно агрессивного новообразования. Обычно клетки этой опухоли экспрессируют эпителиальные (СК и ЕМА), мезенхимальные (виментин), миогенные (десмин) и нейральные (СD56, NSE) маркеры.
2. К опухолям, состоящим из веретенообразных клеток, прежде всего относятся новообразования, развивающиеся из производных мезенхимы.
- Фибросаркома и инфантильная фибросаркома не имеют специфического иммунопрофиля, но всегда положительны к виментину, а иногда – и к SMA.
- Клетки лейомиосаркомы, как правило, экспрессируют виментин, десмин, МА, SMA, кальдесмон.
- Злокачественная опухоль оболочки периферического нервного ствола экспрессирует виментин, коллаген IV типа и СD57.
- Сосудистая эпителиоидно- и веретеноклеточная саркома, а также саркома Капоши экспрессируют Fli-1, CD31, CD34 и фактор фон Виллебранта (фактор VIII связывающий протеин).
- Гемангиоперицитома и солитарная фиброзная мягкотканая саркома относятся к новообразованиям, пограничным по своему потенциалу злокачественности. Их клетки обычно экспрессируют CD34, CD99, а также bcl-2.
3. Опухоли, состоящие из эпителиоидных клеток, характеризуются признаками, присущими специализированным клеточным элементам соединительной ткани (миофибробластам, эпителиоидным клеткам сосудов, миоэпителиальным клеткам).
- Злокачественная воспалительная миофибробластическая опухоль (воспалительная фибросаркома) демонстрирует иммунореактивность с кальпонином, SMA и десмином.
- Злокачественная фиброзная гистиоцитарная саркома характеризуется коэкспрессией виментина, EMA и CD68, в некоторых случаях наблюдается экспрессия MA, однако не экспрессируются миогенин и МиоD1.
- Периваскулярные эпителиоидноклеточные опухоли (PEC-омы) – это группа опухолей, к которым относятся: ангиомиолипома почек (и других локализаций), светлоклеточная саркома легких ("сахарная" опухоль), лимфангиолейомиоматоз и др. Клетки этих опухолей демонстрируют меланоцитарный иммунофенотип (положительны к: Мелан-А, НМВ45, тирозиназе) с коэкспрессией SMA.
- Эпителиоидная саркома коэкспрессирует виментин и СК.
Помимо гистогенетического типирования опухолей, принципиально важной задачей ИГХ является определение степени злокачественности опухоли и выявление прогностических маркеров. Это позволяет намного более обоснованно и достоверно прогнозировать течение болезни, а также чувствительность опухоли к лечебным средствам.
Саркомами называют опухоли, которые развиваются из клеток предшественниц соединительной ткани — мезодермы. Как и рак, они представляют собой злокачественные новообразования, но с той разницей, что источником раковой опухоли является эпителий, выстилающий внутренние органы и тело человека. Поэтому эти опухоли имеют привязку к конкретному органу, например, рак предстательной железы, рак молочной железы и др. Саркомы же развиваются из соединительной ткани и могут возникнуть в любом органе, где есть такие клетки, то есть фактически везде.
- Виды сарком мягких тканей
- Стадии развития
- Факторы риска
- Симптомы саркомы мягких тканей
- Диагностика саркомы мягких тканей
- Лечение саркомы мягких тканей
- Прогноз выживаемости при саркоме мягких тканей
Виды сарком мягких тканей
Саркома мягких тканей — это собирательный термин, который объединяет большое количество злокачественных опухолей, среди которых наиболее часто встречаются следующие:
- Лейомиосаркома — опухоль из гладкомышечных клеток.
- Рабдомиосаркома — опухоль из поперечно-полосатой мускулатуры.
- Липосаркома — злокачественная опухоль из жировой ткани.
- Ангиосаркома — злокачественное новообразование, произрастающее из ткани кровеносных сосудов.
- Фибросаркома — опухоль из фиброзной ткани.
Также саркомы мягких тканей принято разделять по степени злокачественности. Низкозлокачественные новообразования редко метастазируют, но склонны к упорному рецидивированию. Высокозлокачественные опухоли склонны давать метастазы гематогенным путем (с током крови), лимфатические узлы поражаются реже.
Стадии развития
Стадия саркомы мягких тканей определяется степенью злокачественности опухоли, ее размером и наличием метастазов.
- К 1 А стадии относят новообразования низкой степени злокачественности, размером менее 5 см, без метастазов в регионарных лимфатических узлы и отдаленных органах.
- 1 В стадия — опухоли низкой степени злокачественности, более 5 см без метастазов.
- 2А стадия — новообразования средней степени злокачественности, менее 5 см без метастазов.
- 2В стадия — новообразования средней степени злокачественности, более 5 см в наибольшем измерении, без метастазов.
- 3А стадия — саркомы высокой степени злокачественности, менее 5 см без поражения лимфатических узлов и внутренних органов.
- 3В стадия — саркомы высокой степени злокачественности, более 5 см без метастазов.
- 4 стадия — саркома любой степени злокачественности, любого размера при наличии поражения лимфатических узлов или метастазов во внутренних органах.

Факторы риска
В большинстве случаев, саркомы мягких тканей развиваются спонтанно, т. е. без видимых причин. Однако есть определенные обстоятельства, которые увеличивают вероятность развития данного заболевания:
- Воздействие химических канцерогенов, в частности гербицидов, хрорфенолов.
- Генетическая предрасположенность — нейрофиброматоз, синдром Ли-Фраумени, синдром Гарднера.
- Воздействие ионизирующего излучения, например, прохождение лучевой терапии.
- Иммунодефицитные состояния — иммуносупрессия после трансплантации органов, прохождение химиотерапии, СПИД.
- Некоторые виды сарком мягких тканей могут развиваться на фоне лимфостаза конечности.
Симптомы саркомы мягких тканей
На начальных этапах, саркома мягких тканей проявляется как безболезненная опухоль, которая медленно увеличивается в размерах. Может иметь капсулу, которая, впрочем, не мешает метастазированию. Также опухоль может иметь инфильтративный рост, в этом случае определить ее края проблематично.
При дальнейшем росте, симптоматика будет зависеть от локализации опухоли. Например, при саркомах матки будут кровотечения, при поверхностной локализации опухоль вызывает отечность и боли, при этом нарушается функция пораженного органа, например, руки или ноги.
Диагностика саркомы мягких тканей
В рамках диагностики саркомы мягких тканей проводится физикальное обследование, используются методы медицинской визуализации с последующим проведением биопсии и морфологического исследования полученного материала.
Обязательно проводится КТ или МРТ пораженной области. Во-первых, исследование помогает обнаружить опухоль, а во-вторых проконтролировать радикальность излечения.
Для постановки диагноза обязательно проводится морфологическое исследование фрагмента опухоли. Чтобы его получить, выполняют трепанбиопсию с помощью специальной толстой иглы под контролем УЗИ, или инцизионную биопсию, которая подразумевает хирургическое иссечение фрагмента новообразования. В ряде случаев, для уточнения типа саркомы необходимо более детальное исследование, тогда проводят иммуногистохимические и молекулярно-генетические анализы.
Для того чтобы установить степень распространения опухоли, проводят КТ грудной клетки, брюшной полости, а также ультразвуковое исследование лимфатических узлов.
Лечение саркомы мягких тканей
Выбор метода лечения саркомы определяется степенью ее злокачественности, местом расположения и наличием метастазов. Для лечения низкозлокачественных опухолей, лечение преимущественно хирургическое, в остальных случаях используются комбинированные методы, включающие облучение и химиотерапию.
При хирургическом лечении сарком используются следующие виды операций:
- Широкая местная резекция. Таким способом удаляются низкозлокачественные небольшие новообразования, располагающиеся в коже и подкожной клетчатке.
- Широкое иссечение. При таком вмешательстве саркома удаляется в пределах анатомической зоны, отступая от края новообразования не менее чем на 4-6 см.
- Радикальная органосохраняющая операция. При таком объеме вмешательства удаляется опухоль совместно с мышечными фасциями и неизмененными мышцами, которые отсекаются в месте их прикрепления. При вовлечении в процесс кровеносных сосудов, нервных стволов и костей, производят их резекцию с одномоментной пластикой кожным или кожно-мышечным лоскутом.
- Ампутации или экзартикуляции — удаление конечности или ее вычленение по линии суставной щели. Такие вмешательства проводятся при обширных местно-распространенных высокозлокачественных процессах с вовлечением магистральных кровеносных и нервных стволов на большом протяжении, а также костных структур и мышц.
Во время операции обязательно проводится интраоперационное срочное гистологическое исследование. При наличии злокачественных клеток в краях отсечения и при потенциальной возможности радикального удаления опухоли, выполняют реоперацию.
Лучевая терапия применяется в рамках комбинированного лечения в предоперационном и/или послеоперационном этапе. В первом случае преследуется цель — уменьшение размера саркомы и создание условий для проведения радикального вмешательства. Во втором — уничтожение оставшихся злокачественных клеток. Чтобы воздействие на опухоль было равномерным, используются многопольные методики облучения.
Предоперационная лучевая терапия
При предоперационной ЛТ, границы полей облучения (ПО) должны выходить за размеры ткани опухоли минимум на 3-4 см. Если опухоль имеет большие размеры, производят облучение в пределах 10 см от ее края до достижения суммарной очаговой дозы 45-50Гр. Затем ПО сокращают до размеров новообразования.
Если опухоль располагается на конечности, есть вероятность развития остеолучевого некроза, мышечных контрактур и отеков. Чтобы этого избежать, рекомендуется облучать не более 2/3 окружности конечности, если это возможно. Минимальная толщина необлучаемых тканей в зоне предплечья составляет 2 см, на бедре 4 см, и на голени — 3 см.
Послеоперационная лучевая терапия
Послеоперационная лучевая терапия показана в следующих случаях:
- Высокая степень злокачественности саркомы по данным гистологического исследования.
- Нерадикально проведенная операция — наличие злокачественных клеток в краях отсечения при невозможности проведения реоперации.
- Вскрытие капсулы саркомы во время хирургического вмешательства.
Послеоперационную ЛТ начинают выполнять не позднее, чем через 4 недели после окончания хирургического лечения.
Если предоперацинная ЛТ не выполнялась, поля облучения включают в себя следующие области:
- Ложе опухоли.
- Ткани, которые располагаются на расстоянии 2 см от удаленной опухоли.
- Послеоперационный рубец.
Облучение проводят в суммарной очаговой дозе 60 Гр. Если была проведена нерадикальная операция, дозу увеличивают до 70 Гр. В аналогичном режиме проводят лучевую терапию при невозможности оперативного лечения.
Химиотерапия широко используется для лечения высокозлокачественных сарком мягких тканей. Как и при лучевой терапии, ее могут назначать на дооперационном и/или послеоперационном этапе. Неоадъювантная (предоперационная) ХТ призвана воздействовать на очаг опухоли, уничтожать микрометастазы и создать условия для органосохраняющего хирургического лечения. С этой целью проводят 2-3 курса химиотерапии с перерывом в 3-4 недели.
Послеоперационная ХТ может проводиться для уничтожения микрометастазов или уже визуализируемых метастазов. С этой целью выполняют 3-4 курса лечения. При химиотерапевтическом лечении сарком применяют различные комбинации следующих препаратов:
- Доксорубицин.
- Этопозид.
- Винкристин.
- Ифосфамид.
- Дакарбазин.
- Цисплатин и др.
Схема химиотерапии будет определяться морфологическим вариантом опухоли и ее чувствительностью к ранее проводимому лечению.
Прогноз выживаемости при саркоме мягких тканей
Прогноз выживаемости зависит от многих факторов:
- Степень злокачественности саркомы. Наиболее благоприятное течение у низкозлокачественных сарком без метастазов во внутренних органах и лимфоузлах.
- Размеры опухоли.
- Возможность проведения радикального лечения.
- Возраст больного. Наиболее благоприятные прогнозы у детей. У них полного выздоровления удается достичь в 60% случаев. Наименее благоприятные прогнозы у людей старше 60 лет.
При своевременном лечении начальных стадий низкозлокачественных сарком мягких тканей, удается достичь 5-летней выживаемости у половины больных. При 4 стадии процесса, этот показатель не превышает 10%.
Эффективных методов профилактики саркомы мягких тканей нет. Общие рекомендации являются стандартными — отказ от вредных привычек, ведение здорового образа жизни.
Читайте также:


