Нервные заболевания паралич мышц

Неврология – наука о нервной системе человека в норме и патологии. Она включает в себя группу дисциплин, которые изучают строение, функции нервной системы (нейроанатомия, нейрогистология, нейрофизиология и т.д.) и болезни нервной системы
Неврология делится на общую или топическую, в которой рассматриваются закономерности строения и функции нервной системы, основы синдромологии и топической диагностики и частную, где изучаются отдельные форма заболеваниий нервной системы. Таким же образом построены и практические занятия.
Поскольку кафедра называется кафедрой нервных болезней и медицинской генетики с курсом нейрохирургии, то на 5 курсе вы будете ознакомлены с основными группами наследственных заболеваний нервной системы и некоторыми вопросами нейрохирургии, в которой рассматриваются вопросы оперативного лечения болезней нервной системы.
Начнем с топической диагностики, в частности с движения.
В осуществлении движения принимает участие три неврологические системы: пирамидная, экстрапирамидная и мозжечок.
Все движения человека могут быть подразделены на
произвольные активные, совершаемые по собственному желанию;
на пассивные совершаемые под влиянием факторов внешней среды;
рефлекторные совершаемые на уровне сегментарного аппарата и на ряд
непроизвольных или насильственных движений, возникающих при определенных патологических состояниях в различных отделах нервной системы.
Остановимся на целенаправленных произвольных движениях. Они не даны от рождения в законченном виде, а человек обучается им постепенно с раннего детства, закрепляя их через огромное количество повторений. Пример: пользоваться ложкой, писать.
Для осуществления произвольного движения необходимо, чтобы импульсы, возникающие в коре головного мозга, были проведены к мышце. Проведение этого импульса происходит по цепи, состоящей из двух нейронов, т.е. движение возможно осуществить по средствам двух нейронов: 1- центральный двигательный нейрон;
2 – периферический двигательный нейрон;
Весь путь называется кортико-мускулярным.
Центральный двигательный нейрон начинается в области коры в прецентральной извилине, в задних отделах верхней и средней лобных извилин. Иннервация движения представлена в виде перевернутого человека (расшифровка).
- центрального двигательного нейрона. От больших пирамидных клеток Беца, расположенных в пятом слое коры проходят через внутреннюю капсулу, которая делится на преднее бедро, заднее бедро и колено. Волокна идущие через колено называются кортико-нуклеарными или кортико-ядерными, поскольку заканчиваюся у двигательных ядер черепных нервов и осуществляют движения мускулатуры лица, языка, гортани и глотки.
Кортикоспинальные или пирамидные волокна проходят через заднее бедро внутренней капсулы. Оба названных проводника попадают в ножки мозга, затем мост и продолговатый мозг. На границе продолговатого и спинного мозга пирамидные пучки подвергаются неполному перекресту. Большая перекрещенная часть переходит в боковой столб и называется основным или латеральным пирамидным пучком. Меньшая, неперекрещенная часть проходит в передний столб спинного мозга и носит название прямого неперекрещенного пучка и заканчиваются в передних рогах спинного мозга.
Неперекрещивающиеся волокна служат в основном для передачси импульсов к мускулатуре, расширяющей грудную клетку при акте дыхания, мышцам верхней части лица, мягкого неба, жевательных, голосовых связок и промежности.
Мышцы нижней половины лица, мышцы языка, руки, ноги и туловища получают импульсы только от одного противоположного полушария головного мозга.
Периферический двигательный нейрон связан с мышцами соименной стороны. Начинается в передних рогах спинного мозга, затем передний корешок и оканчивается непосредственно в мышце.
Для осуществления движения необходимо, чтобы импульс беспрепятственно был проведен из коры головного мозга к мышце. При перерыве кортико-мускулярного пути проведение импульса невозможно и соответственно мускулатура оказывается в состоянии паралича или пареза.
Паралич (плегия) – это полная утрата произвольных движений, обусловленная поражением кортико-мускулярного пути.
Парез – частичная утрата произвольных движений, обусловленная поражением кортико-мускулярного пути .
По своей распространенности параличи делятся на:
моноплегии- парализована одна конечность,
гемиплегии- паралич одной половины тела,
параплегии – поражение двух симметричных конечностей (верхних или нижних),
тетраплегии поражены все четыре конечности.
Параличи или парезы отдельных нервных стволов обозначаются как паралич соответствующего нерва, например локтевого, лучевого и т.д. Аналогично этому различают параличи сплетений (плечевого, поясничного).
При поражении центрального двигательного нейрона возникает центральный или спастический парез или паралич, а при поражении периферического нейрона - соответственно периферический или вялый парез или паралич.
Общее для любого вида пареза или паралича - снижение мышечной силы.
Периферический паралич.
Этот тип паралича характеризуется следующими симптомами:
- утратой рефлексов ( или их ослаблением при неполном поражении).
- атонией или гипотонией мышц. Атонические мышцы на ощупь дряблы, вялы, пассивные движения избыточны. Такое состояние мускулатуры дает основание называть периферический паралич вялым.
- Атрофией мышц
При периферических параличах в атрофических мышцах могут наблюдаться фибриллярные подергивания – быстрые сокращения отдельных мышечных волокон или их пучков (фасцикулярные подергивания). Эти симптомы сопровождают обычно те периферические парезы, которые являются результатом хронического прогрессирующего процесса в клетках периферических двигательных невронов (в передних рогах спинного мозга или двигательных ядрах черепных нервов).
Его симптоматика отличается от симптоматики периферического паралича. Основными чертами центрального паралича являются:
Методика исследования движений.
Уже один наружный осмотр больного может дать определенную информацию и выявить тот или иной дефект в состоянии мускулатуры и двигательной функции. Могут быть установлены атрофии мышц, контрактуры конечностей, определенная поза больного. При разговоре выявлен парез мимической мускулатуры, нарушение речи, фонации.
Затем исследуются рефлексы, которых в норме у человека существует громадное количество. Рефлексы разделяются на безусловные т.е. врожденные реакции организма на определенные раздражения и условные т.е. те рефлексы, которые вырабатываются у человека в ходе его индивидуального жизненного опыта. В зависимости от места вызывания рефлекса все безусловные рефлексы можно разделить на:
-поверхностные (кожные рефлексы и рефлексы со слизистых),
-глубокие (сухожильные, периостатальные, суставные),
-дистантные (световые, слуховые, обонятельные),
-и с внутренних органов.
Наибольшее внимание заслуживают те из них, которые отличаются значительным постоянством. Поэтому ограничимся рассмотрением тех рефлексов, которые исследуются в неврологической практике обязательно к ним относятся поверхностные и глубокие безусловные рефлексы.
Поверхностные рефлексы вызываются нанесением на кожу и слизистые штрихового раздражения.
Рефлексы со слизистых:
Глоточный и небный (шпателем к задней стенке глотки и к небной занавеске соответственно; в ответ рвотный рефлекс при глоточном и поднятие небной занавески при небном).
Кожные рефлексы: брюшные верхний, средний и нижний.
Глубокие рефлексы: Сухожильные рефлексы исследуются путем нанесения ударов неврологическим молоточком по сухожилию мышц.
На руках это карпорадиальный рефлекс и рефлексы с двуглавой и трехглавой мышц,
на ногах – с сухожилия четырехглавой мышцы (коленный) и ахиллова сухожилия (ахиллов рефлекс). Необходим условием является произвольное расслабление мышц у исследуемого человека.
Рефлексы могут изменяться следующим образом:
-понижаться или утрачиваться;
Кроме того могут появляться патологические рефлексы, т.е. такие рефлексы, которые в норме не вызываются.
Симметричное понижение рефлексов, как и повышение еще не является признаком заболевания нервной системы. Брюшные рефлексы иногда не могут быть вызваны при дряблой брюшной стенке. Крайним проявлением повышения сухожильных рефлексов являются так называемые клонусы.
Клонус – это ритмическое сокращение какой –либо мышцы в результате растяжения ее сухожилия. Наиболее часто встречаются клонусы коленной чашечки и ахиллова сухожилия. Клонусы на руках встречаются редко, чаще других бывает клонус кисти. Если симметричное понижение или повышение сухожильных рефлексов не всегда является признаком органического заболеваний нервной системы, то неравномерность рефлексов (анизорефлексия) указывает на органическое заболевание.
Патологические рефлексы.
Патологические рефлексы ротовой мускулатуры:
Эти рефлексы редко наблюдаются у здоровых взрослых людей; в норме наблюдаются у новорожденных и детей младенческого возраста
Патологические рефлексы с верхних конечностей:
- рефлекс Россолимо удар по концам согнутых 2-4 пальцев кисти
- рефлекс Жуковского удар по середине ладони в ответ сгибание пальцев
- рефлекс Бехтерева удар по наружной стороне тыла кисти
- рефлекс ЯкобсонаЛяске –при исследовании карпорадиального рефлекса рефлекторно сгибается пальцы кисти рук
Патологические рефлексы с нижних конечностей:
- Рефлекс Бабинского
- Рефлекс Оппенгейма проводит рукой по передней поверхности голени
- Рефлекс Гордона – сжимание икроножной мышцы
- Рефлекс Шеффера – сжимание ахиллова сухожилия
- рефлекс Россолимо – удар по кончикам 25 пальцев стопы
- рефлекс Жуковского –удар по середине стопы
- рефлекс Бехтерева 1 – по наружной стороне стопы в области 45 пальцев
- Бехтерева 2 – удар по пятке
Для того чтобы правильно интерпретировать полученные данные необходимо знать какой рефлекс какому сегментарному уровню соответствует, так
- с двуглавой - С 5=6
- с трехглавой С 7=8
- верхний брюшной Д 78
- средний Д 910
- нижний брюшной Д 1112
- коленный Л 2=4
- ахиллов S 12
- подошвенный рефлекс Л5- S1
Для оценки функции движения у больного необходимо исследовать координацию. Нарушение координации или атаксия- одно из часто наблюдаемых расстройств моторики. Сила, тонус мышц конечностей может быть полностью сохранен, однако четкость и точность выполнения движений нарушается. Для исследований координации используют:
- позу Ромберга когда больной стоит со сдвинутыми ногами, вытянутыми вперед рукамии закрытыми глазами;
- усложненную позу Ромберга больному предлагают стоять выставив одну ногу перед другой или стоять на одной ноге;
- пальценосовую пробу;
- пяточноколенную пробу;
- походку – предлагая больному пройтись.
Для оценки степени пареза, т.е. степени сохранившейся мышечной силы используют пробу Барре (верхнюю и нижнюю) и пробу Будды.
Теперь рассмотрим симптомокомплексы расстройств при поражениях различных отделов двигательных путей.
- Поражение периферического нерва – вызывает только периферический паралич или парез в области мышц, иннервируемых данным нервом. Важно сказать о том, что большинство периферических нервов являются смешанными, и следовательно наблюдаются не только двигательные, но и чувствительные нарушения.
- Поражение нервных сплетений (шейного, плечевого, пояснично-крестцового) - вызывает только периферический паралич в сочетании с болевым синдромом и чувствительными нарушениями.
- Поражение передних рогов и корешков спинного мозга вызывает только периферический паралич или парез без болей и чувствительных нарушений.
- Поражение бокового столба – вызывает книзу от уровня поражения центральный паралич на стороне очага. Если процесс локализуется в грудном отделе, то наблюдается паралич ноги; выше шейного утолщения – паралич ноги и руки. Одновременно наблюдаются утрата болевой, температурной чувствительности на противоположной стороне.
- Поперечное поражение спинного мозга – центральная параплегия ног- при локализации в грудном отделе и тетраплегию при верхнешейной локализации.
- Поражение в мозговом стволе ( продолговатый мозг, варолиев мост, ножки мозга) – центральная гемиплегия на противоположной стороне и как правило вовлекаются ядра черепных нервов, что создает картины альтернирующего синдрома – на стороне очага поражение какой-либо пары черепных нервов, на противоположной стороне центральная гемиплегия.
- Поражение внутренней капсулы – вызывает три геми- гемиплегию на противоположной стороне, как конечностей, так и центрального пареза мышц языка и нижней лицевой мускулатуры; гемианестезию и гемианопсию. При очагах в этой области обычно наблюдается характерна поза Вернике-Мана.
- Поражение в области прецентральной извилине коры головного мозга, которая является проекционной двигательной зоной наблюдаются центральные параличи или парезы на противоположной очагу стороне. Чаще наблюдается не гемиплегический, а моноплегический тит, т.е. выпадает преимущественно функция руки или ноги.
При раздражении проекционной двигательной зоны наблюдаются эпилептические приступы, которые могут носить характер джексоновской эпилепсии.
Теперь коротко о клинической картине при поражении основных периферических нервов.
- невозможность разгибания кисти и пальцев;
- невозможность отведения большого пальца;
- при разведении сложенных вместе ладонями пальцы пораженной стороны не отводятся, а как-бы скользят по здоровой ладони;
- при сжатии в кулак 5-4 и отчасти 3 пальцы сгибаются недостаточно
- невозможно приведение пальцев, особенно 5 и 4
- проба большого пальца - больной растягивает полоску бумаги, захватив ее обеими руками между большим и указательным пальцами на пораженной руке удержать бумагу невозможно.
- при сжатии в кулак 1,2 и отчасти 3 пальцы не сгибаются
- сгибание концевых фаланг 1 2 пальцев невозможно
Ниже пупартовой связки – невозможно разгибание голени, атрофия мышцы квадриципитис фемори, утрачивается коленный рефлекс, нарушается чувствительность и обнаруживается симптом Вассермана: в положении больного лежа на животе при поднятии выпрямленной ноги возникает боль по передней поверхности бедра и симптом Мацкевича – боль по передней поверхности бедра при сгибании ноги в коленном суставе.
Седалищный нерв
при поражении его выше ягодичной складки дает выпадение функции большеберцового и малоберцового нервов, сопровождается жестокими болями, симптомом Ласега, параличем стопы и пальцев, утратой ахиллова рефлекса, анестезией почти всей голени стопы.
- невозможно разгибание и поворот стопы кнаружи, а также разгибание пальцев;
- невозможно становиться и ходить на пятках.
- невозможность сгибания стопы и пальцев, поворот стопы кнутри
- невозможность ходьбы на носках


Описание
Паралич – полная потеря мышцей или группой мышц мышечной силы.
Данное состояние не является самостоятельным заболеванием, а считается лишь следствием какого-либо заболевания, то есть его признаком. Встречается у лиц мужского и женского пола различного возраста.
Выделяют следующую классификацию паралича, основанную на распространенности процесса:
- моноплегия – происходит паралич одной конечности с одной стороны тела;
- параплегия – паралич двух конечностей одного типа, например, обеих рук;
- гемиплегия – паралич развивается в конечностях с одной стороны;
- тетраплегия – одновременно поражаются четыре конечности.
В зависимости от происхождения паралича выделяют следующие его формы:
- центральный (спастический) паралич – характеризуется повышенным тонусом в парализованных мышцах;
- периферический (вялый) – характеризуется снижением тонуса в пораженных мышцах, а также развитием их гипотрофий и атрофий.
Причины развития паралича разнообразны. К Вашему вниманию предлагаем следующие:
- ОНМК (острое нарушение мозгового кровообращения);
- опухоли головного и спинного мозга;
- травмы головного и спинного мозга;
- инфекционные заболевания нервной системы, например, клещевой энцефалит;
- демиелинизирующие заболевания – связаны с разрушением белка, обеспечивающего проведение нервного импульса по волокнам – миелина. К таким заболеваниям относятся: рассеянный склероз, рассеянный энцефаломиелит и другие;
- иммунновоспалительные заболевания, в частности синдром Гийена-Барре;
- миопатии – заболевания, основанные на врожденном или приобретенном нарушении обмена веществ в мышечной ткани;
- миастения – заболевание, характеризующееся патологической утомляемостью мышц;
- отравления, в частности алкоголем, промышленными ядами, солями тяжелых металлов, нервно-паралитическими ядами.
Прогноз во многом зависит от фактора, явившегося причиной развития паралича. В большинстве случаев удается добиться полное или частичное восстановление мышечной силы. Однако в некоторых случаях паралич мышц не поддается коррекции. Также важно помнить о возможных осложнениях, в частности образования контрактуры и анкилозов суставов. Именно поэтому следует тщательно соблюдать все рекомендации лечащего врача, так как успешный исход лечения паралича во многом зависит от самого пациента и его близких.
Симптомы
Основным проявлением паралича является полное отсутствие мышечной силы в какой-либо мышце или группе мышц. В связи с локализацией выделяют следующие проявления:
- полное отсутствие мышечной силы в мышцах верхних конечностей, в результате чего становится невозможным выполнить такие действия, как захват предмета, поднятие, сгибание и разгибание руки;
- полное отсутствие мышечной силы в мышцах нижних конечностей, что сопровождается отсутствием активных движений в пораженной конечности;
- свисание головы вперед, что наблюдается при параличе задних мышц шеи.
Важно отметить, что существуют принципиальные отличия между периферическими и центральными параличами. Признаки центрального паралича:
- отсутствие мышечной силы;
- снижение объема активных движений;
- снижение объема пассивных движений;
- увеличение мышечного тонуса (гипертонус);
- повышение глубоких рефлексов;
- снижение поверхностных рефлексов;
- наличие патологических рефлексов;
- отсутствие фасцикулярных и/или фибриллярных подергиваний.
Признаки периферического паралича:
- снижение мышечной силы в зоне иннервации соответствующего нейрона;
- снижение объема активных движений;
- увеличение объема пассивных движений;
- снижение мышечного тонуса (гипотония);
- сохранение поверхностных рефлексов;
- снижение глубоких рефлексов вплоть до арефлексии;
- развитие гипотрофий или атрофий мышц;
- наличие фибриллярных и/или фасцикулярных подергиваний.
Диагностика
Во время беседы с пациентом врач уточняет время возникновения отсутствия мышечной силы в какой-либо группе мышц, а также события, которые этому предшествовали. Как говорилось ранее, основным проявлением паралича является полное отсутствие мышечной силы, именно поэтому важно произвести ее оценку. Мышечная сила оценивается по 5-балльной шкале:
- 5 баллов – мышечная сила полностью сохранена;
- 4 балла – легкий парез;
- 3 балла – умеренный парез;
- 2 балла – выраженный парез;
- 1 балл – резко выраженный парез;
- 0 баллов – паралич.
В ходе неврологического осмотра производится дифференциальная диагностика между центральным и периферическим параличом. Для этого осуществляется проверка объема активных и пассивных движений, поверхностных и глубоких рефлексов, наличия патологических рефлексов, мышечного тонуса, выявление атрофий, гипотрофий, фасцикулярных и фибриллярных подергиваний. После общего осмотра назначаются лабораторные и инструментальные методы исследования. Для обнаружения признаков отравления назначается токсикологический анализ крови. Общий анализ крови позволяет выявить признаки воспаления, о чем свидетельствует увеличение лейкоцитов (со сдвигом лейкоцитарной формулы влево) и СОЭ.
Из инструментальных методов исследования используются следующие:
- ЭНМГ (электронейромиография). Данный метод исследования позволяет оценить электрическую активность мышц, скорость проведения нервного импульса по двигательным и чувствительным волокнам периферических нервов, число функционирующих двигательных единиц;
- ЭЭГ (электроэнцефалография), которая позволяет оценить электрическую активность разных участков головного мозга.
- МРА (магниторезонансная ангиография). Данный метод исследования церебральных сосудов является наиболее точным и безопасным, позволяет не только визуализировать кровеносные сосуды головного мозга, изучить их анатомические особенности, но также предоставляет возможность на ранней стадии выявить функциональные дефекты;
- КТ (компьютерная томография) головного и спинного мозга – диагностический метод, основанный на использовании рентгеновского излучения, который позволяет выявить инсульты, переломы основания черепа, опухоли, кисты, абсцессы, аневризмы, наличие инородных тел и аномалии развития;
- МРТ (магнитно-резонансная томография) головного и спинного мозга – один из наиболее информативных и безопасных методов исследования головного и спинного мозга, основанный на использовании ионизирующего излучения. Преимущество данного метода исследования заключается в получении качественных изображений мягких тканей без предварительного введения контрастного препарата.
Лечение
Лечение в первую очередь направлено на ликвидацию фактора, явившегося причиной развития паралича. Так, например, при наличии опухоли требуется хирургическое вмешательство, в ходе которого образование подвергается удалению. В случае инфекционного заболевания нервной системы бактериальной этиологии назначаются антибактериальные средства. Выбор конкретного антибиотика производится на основе полученных данных о чувствительности патогенных микроорганизмов.
Также используются препараты, улучшающие проведение импульса по нервным волокнам. Кроме того, назначаются так называемые нейротрофические препараты, действие которых направлено на восстановление нервной ткани. Для улучшения обменных процессов в головном и спинном мозге назначаются сосудистые препараты. Как известно, витамины группы В улучшают нервно-мышечную проводимость, именно поэтому рационально периодическое назначение данных препаратов.
При периферическом параличе могут назначаться физиотерапевтические процедуры. Они помогают улучшить кровообращение, стимулируют обменные процессы, способствуют восстановлению утраченной функции. В данном случае используются следующие методы физиотерапии:
- диадинамотерапия – физиотерапевтический метод лечения, основанный на воздействии электрическим током частотой 50 – 100 Гц;
- электрофорез – физиотерапевтическая процедура, которая заключается во введении в ткани тела какого-либо лекарственного средства через неповрежденную кожу, осуществляемое с помощью постоянного электрического (гальванического) тока;
- магнитотерапия – метод физиотерапевтического лечения, основанный на использовании статического магнитного поля.
Помимо этого, важно не забывать постоянно разрабатывать парализованные мышцы, поскольку длительное пребывание мышц без движений приводит к необратимой потере их функций.
Лекарства
В лечении паралича используются так называемые нейропротекторы. Данные лекарственные средства улучшают обмен веществ нервной ткани, замедляют процесс разрушения миелина, а также оказывают влияние на регенерацию оболочки нервного волокна. Как известно, витамины группы В также обладают перечисленными свойствами, именно поэтому можно встретить изолированное назначение какого-либо витамина (например, В1 (тиамин), В6 (пиридоксин) или В12 (цианокобаламин)) или их комбинацию. Примером такого комбинированного препарата является Мильгамма, которая в своем составе содержит пиридоксин, тиамин, цианокобаламин и лидокаин. Назначение препарата осуществляется в два этапа. На первом этапе используется инъекционная форма препарата, на втором этапе назначается поддерживающая доза препарата в таблетированной форме.
Также зачастую назначается Ипигрикс, который относится к группе антихолинэстеразных средств. Данный препарат стимулирует проведение импульсов в ЦНС и нервно-мышечных синапсах. При доклинических исследованиях было выяснено, что препарат не оказывает тератогенное, мутагенное, канцерогенное и эмбриотоксическое действие, однако применение средства у детей не имеет обоснованности, так как отсутствуют достаточные данные о безопасном влияние на детский организм.
Для улучшения мозгового кровообращения используются сосудистые препараты. Их действие заключается в расширении церебральных сосудов. Помимо этого, большинство представителей данной группы оказывают антиагрегантное и антигипоксическое действия.
При нейроинфекции бактериальной этиологии используются антибактериальные средства, выбор которых осуществляется на основании полученных данных о чувствительности микроорганизма, явившегося причиной развития инфекции. Зачастую лечение начинается до получения результатов анализа, при этом используются антибиотики широкого спектра действия, эффективность которых распространяется на грамположительную и грамотрицательную микрофлору. Кроме того, при борьбе с нейроинфекцией важно использовать антибактериальные средства, способные проникать через гематоэнцефалический барьер.
Народные средства
Лечением паралича должен заниматься квалифицированный врач, который не только установит вероятную причину развития данного состояния, но также назначит наиболее рациональные методы лечения. Ни в коем случае не следует заниматься самолечением, необходимо сразу же после развития снижения мышечной силы обратиться в медицинское учреждение.
В домашних условиях важно ежедневно заниматься лечебной физкультурой, которая предотвращает появление контрактур и деформаций, а также способствует восстановлению движений. В первую очередь следует укладывать пораженную конечность в правильном положении, то есть необходимо предотвратить чрезмерное сгибание, разгибание или приведение парализованной конечности. Лечебная гимнастика должна начинаться с выполнения пассивных движений в полном объеме. В зависимости от локализации паралича выполняют следующие пассивные движения:
- отведение плеча вперед, вверх и сторону;
- сгибание и разгибание руки в локтевом суставе;
- отведение выпрямленной руки в сторону;
- пронация и супинация предплечья;
- вращение бедра в тазобедренном суставе;
- отведение бедра в сторону с последующим приведением;
- сгибание и разгибание ноги в коленном суставе.
Изначально занятия занимают 2-3 минуты, затем постепенно продолжительность занятий увеличивается.
Помимо этого, не следует забывать о массаже, с помощью которого восстанавливается работоспособность мышечной ткани и улучшается кровообращение в пораженной области. Необходимо начинать с пятиминутных растираний пораженной области и с каждым днем добавлять по несколько минут. К 12 – 14 дню длительность массажа должна составлять 30 минут и более. Как правило, курс массажа составляет 30 ежедневных процедур, после чего делается перерыв на 1 месяц, затем курс возобновляется. Чтобы достичь правильную технику выполнения массажа людям, имеющих паралич, необходимо предварительно побеседовать с врачом, который тщательно разъяснит все нюансы проведения данного массажа.
Параличом называют полную утрату произвольных движений в различных частях тела. Этот симптом возникает при многих заболеваниях нервной системы.
Произвольными движениями скелетной мускулатуры человека управляет моторная область коры головного мозга. В ней находятся гигантские нервные клетки (их называют пирамидными нейронами), отростки которых спускаются в спинной мозг.
В спинном мозге отросток каждой пирамидной клетки передает нервный импульс следующему нейрону, который несет его к соответствующей мышце. Если эта цепочка прерывается в результате врожденного порока развития, травмы или заболевания, возникает паралич.

Причины и механизм развития
Паралич может являться следствием следующих патологических процессов:
- объёмных образований в головном или спинном мозге;
- острого нарушения мозгового или спинального кровообращения;
- абсцессов мозга;
- спинальных и черепно-мозговых травм;
- демиелинизирующих заболеваний (рассеянного энцефаломиелита, рассеянного склероза);
- воспаления спинного или головного мозга.
Произвольными движениями скелетных мышц управляет моторная зона коры головного мозга. В ней находятся пирамидные нейроны – гигантские нервные клетки, отростки которых спускаются в спинной мозг. Там отросток каждой пирамидной клетки передаёт нервный импульс следующему нейрону, который несёт его к соответствующей мышце. При прерывании цепочки в результате врождённой аномалии развития, патологического процесса или повреждения возникает паралич.
Двигательные нервные клетки, которые находятся в спинном мозге, не только принимают и передают нервные импульсы от головного мозга. Они сами осуществляют простые рефлексы, частично регулируют тонус мышц. Например, когда человек неосознанно отдёргивает руку от горячего предмета, его головной мозг почти не принимает в этом участия, поскольку нервная цепочка замыкается в спинном мозге.
Поэтому при повреждении коры головного мозга мышцы становятся вялыми лишь на некоторое время. Затем их тонус повышается, рефлексы усиливаются, но произвольные движения по-прежнему невозможны. Этот вид двигательного расстройства называют спастическим параличом.
Когда повреждаются двигательные нервные клетки спинного мозга или периферические нервы, к соответствующим мышцам вообще перестают поступать нервные импульсы. Они становятся вялыми, со временем уменьшаются в размерах. Развивается атрофия мышц. Такой паралич неврологи называют вялым.
В каких мышцах может развиваться паралич?
Параличи, в зависимости от повреждения того или иного отдела нервной системы, могут развиваться в разных частях тела. Параличи в разных группах мышц имеют следующие названия:
паралич одной верхней или нижней конечности – моноплегия;
паралич обеих ног или рук – параплегия, (возникает при повреждении спинного мозга);
паралич левой или правой половины тела – гемиплегия, (развивается у пациентов, страдающих инсультом);
тетраплегия – паралич всех четырёх конечностей,
Симптомы
Основной признак паралича – отсутствие мышечной силы в поражённой мышце или группе мышц. В зависимости от того, какая мышца поражена, у пациента может нарушаться походка, свисать голова, стопа, отсутствовать мышечная сила в конечностях. Параличи черепно-мозговых нервов проявляются следующими симптомами:
нарушением движения глазных яблок;
другими симптомами, которые связаны со слабостью или полным нарушением функции лицевых мышц.
Признаки центрального паралича прямо зависят от уровня поражения. Если патологический процесс развивается в центральной извилине коры головного мозга, функция верхней и нижней конечности выпадает с противоположной стороны патологического очага. При повреждении пирамидальных волокон ствола мозга головы возникает гемиплегия с противоположной стороны, сочетающаяся с центральным параличом мышц лица и половины языка. Двустороннее поражение центрального двигательного нейрона черепно-мозговых нервов проявляется псевдобульбарным параличом.
Центральный паралич проявляется следующими признаками:
повышением сухожильных рефлекторных восприятий, которое сопровождается расширением рефлексогенной зоны;
возникновением патологических рефлексов и синкинезий (непроизвольных движений конечностью или иными частями тела, которые сопутствуют другому пассивному или произвольному движению).
Повышение тонуса мышц происходит рефлекторно. При этом мускулатура находится в постоянном напряжении. Сопротивление осуществлению пассивных движений требует приложения значительных усилий.
Периферический паралич – результат поражения второго двигательного нейрона. Наблюдается послабление или полное отсутствие сухожильных рефлексов, снижение мышечного тонуса, атрофия мышц, дегенерация нервного волокна. Из-за гибели нервных волокон происходит разбалансировка мышцы. Клиническая картина периферического паралича зависит от уровня и степени поражения периферического нейрона. Если в патологический процесс вовлекаются передние рога и ядра черепных нервов, периферический паралич сочетается с мышечной атрофией и характерными фасцикулярными подёргиваниями.
Двигательные расстройства, обусловленные патологией ядер и ствола мозга, черепно-мозговых нервов, представляют собой бульбарный паралич. В случае деформации периферического нерва возникает паралич иннервируемой им мышцы. Из-за того, что периферические нервы содержат чувствительные волокна, у пациентов нарушается чувствительность. При поражении шейного, плечевого, поясничного и крестцового сплетений возникает периферический паралич мышц, которые иннервируются данным сплетением, и отсутствие чувствительности.
Обследование пациентов
Для того чтобы установить причину и вид паралича, неврологи Юсуповской больницы проводят комплексное обследование пациента. Во время опроса врач спрашивает у пациента, в каких мышцах отсутствует сила, когда он заметил расстройство двигательной функции и по какой причине оно возникло. Невролог уточняет, не было ли аналогичных заболеваний у родственников больного, не связывает ли он развитие патологического процесса с наличием вредных веществ (органических растворителей, солей тяжёлых металлов) в окружающей среде.
Затем врач проводит неврологический осмотр:
- оценку мышечной силы по пятибалльной шкале;
- поиск других симптомов неврологической патологии (асимметрии лица, отсутствия рефлексов, истончения мышц, косоглазия);
- определение чувствительности, высоты рефлексов.
Обследование пациентов в клинике неврологии Юсуповской больницы проводят с помощью инновационных методов исследования. Электронейромиографию выполняют ведущие специалисты в области физиологии нервной системы – нейрофизиологи. Они с помощью компьютерной программы проводят оценку скорости проведения нервного импульса по нервным волокнам, определяют блоки проведения.
Анализируя данные электроэнцефалографии, оценивают электрическую активность разных участков головного мозга. С помощью компьютерной и магнитно-резонансной томографии головного и спинного мозга послойно изучают строение этих анатомических структур, выявляют нарушение структуры их ткани, определяют наличие абсцессов (полостей, заполненных гноем), кровоизлияний, опухолей, очагов распада нервной ткани. Магнитно-резонансная ангиография позволяет оценить проходимость и целостность внутричерепных артерий, обнаружить объёмные процессы головного мозга. При наличии показаний пациенты имеют возможность получить консультацию нейрохирурга.
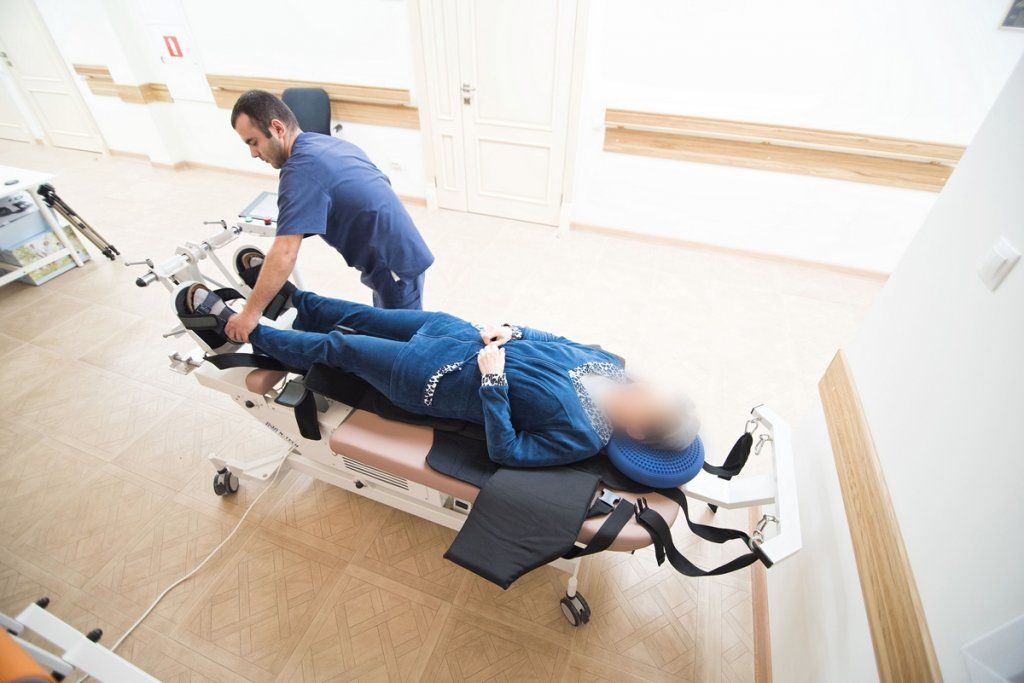
Комплексная терапия
Неврологи Юсуповской больницы индивидуально подходят к выбору метода лечения каждого пациента. Схему терапии составляют в зависимости от заболевания, вызвавшего паралич, степени и уровня поражения нервной системы. Лечение центрального паралича проводят одновременно с терапией основного заболевания. Лекарственная терапия параличей направлена на усиление обмена веществ в нервах, микроциркуляции крови, улучшение нервной и синаптической проводимости.
Специалисты клиники реабилитации широко применяют физиотерапевтическое лечение параличей, различные виды массажа, лечебную физкультуру, рефлексотерапию. С помощью электрофореза в организм вводят медикаменты, улучшающие кровоснабжение поражённого участка мозга. При воспалительных заболеваниях нервной системы используют УВЧ и СВЧ-терапию. Электростимуляция в районе обездвиженной конечности, выполненная по двигательным точкам мышц-антагонистов, снимает повышенный тонус и снижает ответную рефлекторную реакцию парализованных мышц.
Электростимуляцию совмещают с иглорефлексотерапией и приёмом мышечных релаксантов. Чтобы снизить риск возникновения контрактур, физиотерапевты выполняют тепловые процедуры – аппликации тёплого озокерита или парафина. Положительную динамику иногда наблюдают при использовании холода.
Медикаментозную терапию центрального паралича проводят бензодиазепинами, баклофеном, дантроленом, антихолинэстеразными средствами. Физическую реабилитацию начинают с массажа. Спустя одну или полторы недели начинают занятия лечебной физкультурой.
Прогноз восстановления нарушенной двигательной функции зависит от заболевания, которое стало причиной паралича, степени тяжести и объёма поражения нервной системы. Для ускорения выздоровления пациента в Юсуповской больнице используют эрготерапию, механотерапию с помощью новейшей аппаратуры ведущих мировых производителей, обеспечивают психологическую поддержку пациента.
Результат лечения пациента во многом зависит от того, своевременно ли начато восстановительное лечение и адекватна ли терапия. Поэтому при появлении первых признаков паралича звоните по телефону контакт-центра. Пациентов с остро развившимся параличом в клинику неврологии Юсуповской больницы госпитализируют ежедневно круглосуточно. Если нарушение двигательной функции развивается медленно, можно получить консультацию невролога в удобное время.
Читайте также:


