Нодулярный фасциит что это такое
К ним относятся узловатый фасциит со всеми его вариантами, оссифицирующнй и пролнферирующий миозит, келоид, гепертрофический рубец, идиопатический ретроперитонеальный и медиастинальный фиброз, лучевой фиброматоз.
Узловатый фасциит (подкожный псевдосаркоматозный фиброматоз или фасциит, псевдосаркоматозиый фиброматоз или фасциит, нодулярный фасцинт, инфильтрирующий или пролиферирующнй фасциит, узловатый фиброзит, фасцнит, псевдосаркоматозная дерматофнброма) впервые описан и выделен в самостоятельную разновидность В. Konwaler, L. Keasbey и L. Kaplan в 1955 г., в дальнейшем был изучен С С Аведнсовым и А. Ф. Ушкаловым (1967), А. М. Вихертом и соавт. (1972), В М Блиновым (1979), А. Р. Stout (I960, 1961), Е. Soule (1962), R. Tutter и соавт (1962), Р. W. Аllen (1972) и др.
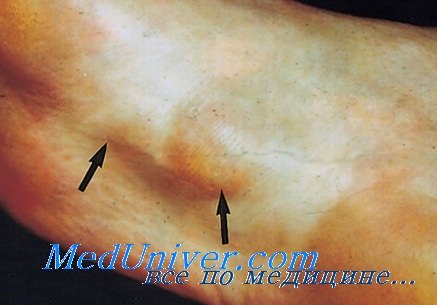
Узловатый фасциит встречается в любом возрасте, преимущественно между 20 и 40 годами, чаще — у мужчин. Локализуется преимущественно на верхней конечности, особенно на предплечье. Дистальные отделы конечностей поражаются исключительно редко. В преобладающем большинстве случаев поражение локализуется в подкожной клетчатке вблизи поверхностных фасций, значительно реже — в толще поперечнополосатой мускулатуры, совсем редко — параоссально. Описаны отдельные случаи поражения молочной железы, а также мест, где нет фасций,— вульвы, трахеи, слюнных желез, слизистых оболочек щеки, пищевода. Обычно возникает спонтанно, реже — после травмы (до 36% наблюдений), быстро растет, имеет вид плохо контурироваиного, часто болезненного узла, как правило, солитарного, но может быть и множественным. В работе W. Kowac и соавт (1970) приведены сведения о генерализованном поражении. Прогноз благоприятный. Число рецидивов после удаления не превышает 1%, может наблюдаться спонтанное обратное развитие даже после частичного иссечения. Узловатый фасциит на разрезе представляет обычно нечетко контурированный узел серовато-белого цвета, местами пестрого вида с фокусами ослизнения в центре. Размеры узла редко превышают 5 см.
Микроскопическая картина вариабельна и характеризуется разнообразным клеточным составом и структурными особенностями, придающими ему сходство со многими злокачественными опухолями. Наиболее характерными являются пролиферация фибробластических элементов и сосудов капиллярного типа, а также миксоматоз промежуточного вещества. Пролиферация фибробластов с вытянутыми и овальными гиперхромными ядрами, образующими беспорядочно переплетающиеся пучки, наиболее выражена в периферических отделах узла.
Узел богат сосудами капиллярного типа, часто имеющими вид капиллярных почек, характерных для грануляционной ткани. Часто удается наблюдать радиарную ориентацию сосудов по отношению к центру образования.
Выражен миксоматоз промежуточного вещества, особенно в центральных участках, которые бедны клетками, имеющими здесь обычно неправильную или звездчатую форму. В большинстве наблюдений отмечается зональное расположение описанных трех компонентов миксоматозных участков — в центре, богатых клетками — на периферии, а ангиоматозных — в средней части узла.
Характерным диагностическим признаком является лимфоидная инфильтрация узла диффузно-очагового типа и скопления гистиоцитов, которые встречаются группами в строме или в мелких полостях, лишенных выстилки. В некоторых случаях могут встречаться, гигантские многоядерные клетки типа остеокластов, очаги обызвествления, фокусы хрящевой и костной ткани, гиалиноз стромы, особенно в центральных отделах узла.
Узловатый фасциит необходимо дифференцировать от фибросаркомы, злокачественной и доброкачественной фиброзной гнстиоцитомы, злокачественной гемангиоэндотелиомы, миксоидной липосаркомы, лейомиосаркомы, шванномы, нейрофибромы, нодулярного теносиновита.
Важно отметить некоторые особенности так называемого пролиферирующего фасциита, описанного Е. В. Chung и F. M. Enzinger в 1975 г, по клиническим и макроскопическим признакам неотличимого от узловатого фасциита
Микроскопически ткань узлов пролиферирующего фасциита пестрого строения, представлена фибробластоподобными овальными и вытянутыми клетками, среди которых располагаются то группами, то в одиночку гигантские клетки округлой формы, весьма напоминающие ганглиозные нервные клетки или мнобласты. В их цитоплазме иногда можно обнаружить глыбки коллагена, обрывки эластических волоконец, зерна гемосидерина, капли липидов. Изредка в клетках бывает 2 ядра. Встречаются немногочисленные типичные митозы Клетки складываются в беспорядочно переплетающиеся пучки, заключенные в рыхлую строму нз коллагеновых волокон. Гигантские клетки располагаются большей частью в участках узла, находящихся в подкожной клетчатке, в его внутримышечных отделах они встречаются редко. Строма этого образования местами гиалинизирована, местами имеет миксоидный характер, воспалительные явления выражены незначительно В отличие от нодулярного фасциита в очаге не отмечается зональности строения.
Описанное строение близко к пролиферативному миозиту и отличается от него только расположением очага в подкожной жировой клетчатке. Этот процесс следует дифференцировать также от рабдомиосаркомы, липосаркомы, злокачественной фиброзной гистиоцитомы, ганглионейробластомы.
- Вернуться в оглавление раздела "гистология"
Существует огромное количество всевозможных доброкачественных опухолей, которые, в целом, безопасны, но при отсутствии внимания со стороны больного могут привести к плачевным последствиям. Узелковый фасциит относится к доброкачественным новообразованиям, и основной его особенностью является трудность диагностики.
Неправильно подобранное лечение способно привести к осложнениям, поэтому главная задача больного — обратиться к квалифицированному специалисту.
Мышцы и органы человека покрыты особой соединительной тканью, которая называется фасция (фасциальная ткань). Она крепко прилегает в мышцах, поэтому мышечные повреждения всегда сказываются на ее состоянии.
Узелковый (узловой) фасциит представляет собой заболевание, при котором в определенной части фасции скапливается большое количество клеток: кровяных, мышечных, лимфатических и других, которые образуют небольшой узелок с серозно-фиброзным содержимым.
СПРАВКА! Заболевание впервые было описано в 1955 году.
Узелки имеют небольшой размер (в 70% случаев — до 2 см), реже — 2-4 см. Очень редко встречаются узелки более 5 см и, как правило, на запущенных стадиях. Диагностируется патология преимущественно в возрасте 20-40 лет, но встречается и у детей.
Фасциит является воспалительным заболеванием. Образование узелка сопровождается болью и дискомфортом, усиливающимися при пальпации. Узелки чаще всего локализуются в мышечной ткани, гораздо реже — в эпидермисе или сосудах.
Фасциит узелкового типа делится на очаговый и диффузный. В первом случае образуется один узелок, во втором — несколько уплотнений, которые могут быть рассредоточены по всему телу.
ВАЖНО! По статистике, диагноз мужчинам ставится в 3 раза чаще, чем женщинам.
Заболевание требует немедленного врачебного вмешательства, потому как на поздних стадиях приводит к фиброзно-рубцовым изменениям или переходит от очагового поражения к множественному. Кроме того, локализация узелков обычно такова, что существенно снижает качество жизни и мешает выполнять даже обычные действия.
Механизм возникновения заболевания до сих пор до конца не изучен, но многие специалисты полагают, что основной причиной фасциита узелкового типа является травмирование мышц. У 36% больных с этим диагнозом обнаружено механическое повреждение мышечной ткани.
Еще одна причина узелкового фасциита — врожденные особенности мышц: их недоразвитость, хромосомные ошибки, пороки развития.
Третья причина фасциита — атрофия или гипертрофия мышц. В первом случае мышцы выключаются из работы по причине отсутствия физической активности. Проблемные миофасциальные участки не получают кислород и питательные вещества, а продукты распада не выводятся с кровотоком. Именно это приводит к появлению уплотнений.
СПРАВКА! Главным фактором риска узелкового фасциита являются чрезмерные физические нагрузки.
При гипертрофии мышцы, напротив, подвергаются чрезмерной нагрузки, из-за чего мышечные волокна не выдерживают и разрываются. Это считается травмой, которая очень часто провоцирует воспалительные заболевания.
К другим причинам заболевания относятся:
некоторые бактериальные инфекции (анкилозирующий спондилит, синдром Рейтера);
частые стрессы, нервозность;
Местами локализации узелков чаще всего (в 50% случаев) становятся верхние конечности — внутренняя сторона предплечья, у 20% больных очаг располагается на туловище, у остальных — на голове, шее или нижних конечностях.
Начало патологического процесса никак не проявляется. Затем образуется узелок размером от нескольких миллиметров до 5 см (реже — больше), который либо просматривается, либо прощупывается под кожей. Пальпация всегда сопровождается болевыми ощущениями.
По мере прогрессирования появляется отечность и покраснение тканей. На поздних стадиях происходит срастание фасции с мышцами и подкожной клетчаткой, развивается фиброз: кожа над опухолью приобретает структуру апельсиновой корки.
Внутримышечные узелки находятся очень глубоко, их практически невозможно почувствовать при прощупывании, поэтому часто пациенты приходят к врачу, когда опухоль достигает больших размеров.
Узелки всегда очень стремительно развиваются и увеличиваются в размерах.
боль в мышцах и суставах.
При узелковом фасциите огромное значение имеет дифференциальная диагностика, поскольку подкожный тип заболевания часто путают с саркомой, а внутримышечный — со злокачественными новообразованиями в мягких тканях.
Для постановки диагноза важны:
МРТ, которая позволяет обнаружить патологические изменения в мягких тканях, определить их локализацию и размер;
УЗИ пораженного участка.
По возможности проводят биопсию, чтобы выявить состав тканей узелка и их природу, но всю ту же информацию позволяет получить МРТ с контрастом. Если структура новообразования представлена в основном коллагеновыми волокнами, специалист МРТ-диагностики обнаружит темный участок. При введении контрастного вещества сигнал станет интенсивнее, т.е. участок станет ярким и приобретет диффузный характер.
Если же преобладает содержимое из разных клеток, окрашивание также приведет к осветлению участков, но по периферии. При этом внутри новообразования будут видны центральные участки, заполненные жидкостью.
Такой подход возможен только в том случае, если клиника оснащена первоклассным оборудованием, а специалист обладает достаточными знаниями в сфере МРТ-диагностики. Некачественно проведенная диагностика приведет к неправильному диагнозу и, как следствие, неправильному лечению.
При появлении уплотнения в какой-либо части тела следует обратиться к терапевту. Если узелок не прощупывается, но присутствует боль в месте поражения, природу которой невозможно определить самостоятельно, можно отправиться к неврологу.
Лечением проблемы после постановки диагноза будет заниматься невролог, мануальный терапевт, реже — хирург.
Тактика лечения определяется только после тщательной диагностики.
Поскольку узелковый фасциит очень часто самоизлечивается, имеет место консервативное лечение. Его назначают только после биопсии, чтобы выявить природу новообразования. Консервативный подход подразумевает регулярные приемы мануальной терапии, благодаря чему узелки рассасываются из-за усиления кровотока и лимфотока, точечный массаж, иглоукалывание, физиотерапия, а также прием кортикостероидов.
СПРАВКА! В этом случае лечение может длиться несколько недель.
Медикаменты при этом назначаются болеутоляющие и противовоспалительные нестероидные препараты. Если боль мешает человеку нормально спать, на ночь могут быть рекомендованы седативные средства.
При невозможности проведения консервативной терапии или отсутствии положительной динамики проводится краевое иссечение узлов, т.е. хирургическое удаление (полное или частичное). В этом случае риск повторного появления узелка составляет менее 1% и обычно связан и приемом гормональных препаратов.
В качестве вспомогательного метода используют ношение специальных бандажей и тейпирование — применение специального лечебного пластыря. В очень редких случаях показан прием противовоспалительных средств.
В результате лечения узелковое новообразование полностью исчезает, а так же исчезает болевой синдром. Как правило, рецидив заболевания случается крайне редко, но периодически следует показываться неврологу и делать МРТ, особенно если деятельность больного связана с повышенными нагрузками (грузчики, строители, профессиональные спортсмены).
Обращаться к мануальному терапевту для купирования болевого синдрома без визита к неврологу ни в коем случае нельзя. При подобном подходе будет усиливаться боль, опухоль будет расти, поэтому человек может только навредить себе.
Реабилитация после удаления узла или консервативной терапии заключается, главным образом, в исключении физических нагрузок. Необходимо восстановление мышечной ткани и фасции, которое может занимать срок от нескольких недель до нескольких месяцев.
В период реабилитации показаны курсы массажа, которые помогут расслабить мышцы и устранить мышечные спазмы, а также ведение здорового образа жизни.
Для возвращения к активному образу жизни следует начать с небольших тренировок и только после полного исчезновения признаков заболевания. Для этого нужно еще раз посетить врача и пройти диагностику: только тогда можно быть уверенным, что узелковый фасциит отступил.
Наилучшими видами спорта в реабилитационный период являются плавание, пешие прогулки и езда на велосипеде.
При узелковом фасциите и после выздоровления рекомендуется вести здоровый образ жизни. В первую очередь, нужно обеспечить должную двигательную активность: она не должна быть чрезмерной или недостаточной. Людям с сидячей работой следует заниматься спортом хотя бы 2-3 раза в неделю или ежедневно выполнять простую зарядку.
Тем, кто активно занимается спортом, не стоит себя перенапрягать и заниматься ежедневно, особенно с тяжелым весом. Оптимальная частота тренировок — 3-4 раза в неделю и желательно с тренером.
При возникновении дискомфорта и боли в мышцах можно прибегать к самомассажу по методу миофасциального релиза. Он осуществляется с помощью специального полужесткого валика с выпуклыми гранями, который оказывает интенсивное воздействие на ткани. Валик нужно перекатывать в течение 30 секунд по больному месту, останавливаясь в болевых точках.
ВАЖНО! Этот метод является экстренным, т.е. при появлении резкой боли в мышцах после тренировки. Если причина кроется в каких-либо заболеваниях, в том числе — узелковом фасциите, необходимо обратиться к врачу.
При мышечных воспалениях не рекомендуется употреблять жареную, жирную пищу, фастфуд, сладкие газировки, поскольку они способствуют набору лишнего веса и скоплению холестерина в крови. Нужно следить за рационом, а так же поддерживать основные показатели здоровья — артериальное давление, уровень сахара в крови — в норме.
Узелковый фасциит — одно из самых молодых и мало изученных заболеваний мышц, которое непросто дифференцировать от некоторых других опухолевых новообразований. Для постановки диагноза требуется современная аппаратура и высокая квалификация врача, которая поможет своевременно выявить недуг, предпринять меры по его устранению и не допустить хирургического вмешательства.
Узелковому фасцииту свойственен доброкачественный пролиферативный процесс мио- и фибробластов, в некоторых случаях ложно воспринимаемой за саркому из-за своего стремительного роста, наличия огромного числа веретенообразных клеток и высокой митотической способностью. По всей вероятности он относится к наиболее встречающимся доброкачественным опухолевым новообразованиям мезенхимального генеза, которые при цитологическом анализе путают с саркомой. По этой причине применяется неадекватная, нецелесообразная и агрессивная терапия (в том числе и хирургическое вмешательство).

Патогенетический механизм
Патогенетический механизм узловатого фасциита недостаточно выяснен. Некоторые авторы склонны утверждать, что он относится к реактивному образованию, возникающему после травматического повреждения. Другие авторы иллюстрируют хромосомные расстройства, которые подтверждают опухолевую природу патологического состояния.
Патпроцесс зачастую фиксируются у лиц 20-40 лет, но детский организм также может поражаться. Обычно динамика его сходна со стремительно растущей опухолью. В почти 50% случаев местом локализации являются верхние конечности (особенно ладонная поверхность предплечья). Иными местами расположения выступают туловище (пятая часть заболевших), голова и шея (17%), и нижние конечности (около 15%).
Симптомокомплекс
На момент первичного физикального обследования наблюдаются признаки болевое ощущение при пальпировании. Определяются редко образования маленького размера (менее 40 мм), большей части (около 70%) характерен максимальный диаметр меньше 20мм.
Учитывая место расположения узелков, классифицируют 3 вида узловатого фасциита:
- подкожный;
- внутримышечный;
- фасциальный.
Кожный и внутрисосудистый вид наблюдается крайне редко. Самый часто встречающийся тип подкожный, он имеет связь с фасцией и достаточно отграничивается. Эти узлы подергаются биопсии и удалению без необходимости применения специальных методов просматривания. Узелковые структуры внутримышечного вида по причине крупных габаритов, несколько глубокого размещения и нечетких контуров часто путают с злокачественными мягкоткаными опухолями и при клиническом оценивании, так и при применении специальных методов визуализации.
Узловатый фасциит классифицируется в зависимости от преобладания цитологических составляющих в узле на:
- миксоидный;
- клеточный;
- фиброзный.
Существуют теории о взаимосвязи между продолжительностью наличия образования и его цитологическим видом: на начальных этапах в них содержится большое количество клеточного и мукоидного составляющих, а для поздних этапов характерно преобладающее наличие фиброзного компонента. Но достоверных доказательств взаимосвязи продолжительности существования узла и патологического вида не выявлено.
Цитологическое разнообразие патологического состояния приводит к наличию различных описаний на МРТ снимках. Структурам с большой концентрацией коллагеновых волокон характерен гипоинтенсивный сигнал. Усиление сигнала при введении контрастного вещества проявляется в виде диффузного распространения, однако, в узлах с преобладанием внеклеточного миксоидного содержимого усиление осуществляется по периферическим отделам узла, и ему характерно наличие центральных полостей, которые заполнены жидким содержимым.
Диагноз, выставленный по результатам специального метода визуализации, должен иметь подтверждение эксцизионными биопсическими исследованиями.
Лечебный комплекс
Достаточно успешным способом и с малым процентом повторений (до 1%) является краевое иссечение узлов. Из-за существования самоизлечивающегося течения рекомендуется тактика выжидания на протяжении нескольких недель (по результатам чрезкожной тонкоигольной биопсии). В медицине имеют место варианты самопроизвольной регрессии узелков на введение в организм гормонсодержащих препаратов.
Аннотация научной статьи по клинической медицине, автор научной работы — Груша Ярослав Олегович, Исмаилова Д.С., Кочетков П.А., Федоров А.А., Дземешкевич В.В.
В статье представлен редкий случай нодулярного фасциита в орбите у молодой женщины. Интерес данного случая заключается не только в редкости диагноза, но и в локализации патологического процесса в орбите с разрушением на большом протяжении ее нижней стенки и распространении патологического процесса в верхнечелюстную пазуху. Показана эффективность хирургического лечения данной патологии, причем иссечение новообразования проводили в 2 этапа различные специалисты офтальмологи и ЛОР-хирурги. Для закрытия дефекта нижней стенки орбиты был установлен имплантат в область дефекта кости после удаления образования.
Похожие темы научных работ по клинической медицине , автор научной работы — Груша Ярослав Олегович, Исмаилова Д.С., Кочетков П.А., Федоров А.А., Дземешкевич В.В.
Rare case of orbital nodular fasciitis
A rare case of orbital nodular fasciitis in young female is presented. This case is of interest not only because of diagnosis but also due to localization of the mass with inferior orbital wall destruction and extension into maxillary sinus. The efficacy of surgical treatment is demonstrated. Excision of the mass was two-staged, the first performed by ophthalmologist and the second performed by ENT-specialist. Orbital implant was used to close bone defect after the mass was removed.
■ РЕКОНСТРУКТИВНАЯ И МИКРОСОСУДИСТАЯ ХИРУРГИЯ
нодулярный фасциит, новообразование орбиты, деструкция нижней стенки орбиты, удаление новообразования орбиты
РЕДКИЙ СЛУЧАЙ НОДУЛЯРНОГО ФАСЦИИТА ОРБИТЫ
Груша Я.О.1, 2, Исмаилова Д.С.1, Кочетков П.А.2, Федоров А.А.1, Дземешкевич В.В.2
nodular fasciitis, orbital mass, inferior orbital wall destruction, orbital mass removal
В статье представлен редкий случай нодулярного фасциита в орбите у молодой женщины. Интерес данного случая заключается не только в редкости диагноза, но и в локализации патологического процесса в орбите с разрушением на большом протяжении ее нижней стенки и распространении патологического процесса в верхнечелюстную пазуху. Показана эффективность хирургического лечения данной патологии, причем иссечение новообразования проводили в 2 этапа различные специалисты - офтальмологи и ЛОР-хирурги. Для закрытия дефекта нижней стенки орбиты был установлен имплантат в область дефекта кости после удаления образования.
Клин. и эксперимент. хир. Журн. им. акад. Б.В. Петровского. 2018. Т. 6, № 4. С. 24-28.
Статья поступила в редакцию: 02.07.2018. Принята в печать: 24.10.2018.
Rare case of orbital nodular fasciitis
Grusha Ya.O.1, 2, Ismailova D.S.1, Kochetkov P.A.2, Fedorov A.A.1, Dzemeshkevich V.V.2
1 Research Institute of Eye Diseases, Moscow
2 I.M. Sechenov First Moscow State Medical University
A rare case of orbital nodular fasciitis in young female is presented. This case is of interest not only because of diagnosis but also due to localization of the mass with inferior orbital wall destruction and extension into maxillary sinus. The efficacy of surgical treatment is demonstrated. Excision of the mass was two-staged, the first performed by ophthalmologist and the second performed by ENT-specialist. Orbital implant was used to close bone defect after the mass was removed.
Clin Experiment Surg. Petrovsky J. 2018; 6 (4): 24-8.
doi: 10.24411/2308-1198-2018-14003. Received: 02.07.2018. Accepted: 24.10.2018.
Нодулярный фасциит - это доброкачественная реактивная пролиферация фибробластов, как правило, возникающая в подкожных тканях или в поверхностных фасциях конечностей. Но-
дулярный фасциит в периорбитальной области встречается крайне редко; впервые он был описан на примере 10 случаев в 1966 г. [1]. Орбитальное вовлечение при нодулярном фасциите встреча-
Груша Я.О., Исмаилова Д.С., Кочетков П.А., Федоров А.А., Дземешкевич В.В. ■ РЕДКИЙ СЛУЧАЙ НОДУЛЯРНОГО ФАСЦИИТА ОРБИТЫ
ется исключительно редко ( Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
При компьютерной томографии в орбите выявлено мягкотканое образование с ровным четким контуром размером 22,7x19,4x18,1 мм в проекции канала подглазничного нерва, на 40% новообразование располагалось в орбите и на 60% - в полости верхнечелюстной пазухи. В нижней стенке орбиты определялся дефект кости 22,6x17 мм. Новообразование проходило через канал подглазничного нерва, отверстие которого было расширено до 5,9 мм, и оттесняло нижнюю прямую мышцу кверху без ее инфильтрации. При магнитно-резонанасной томографии (МРТ) выявлено накопление контрастного вещества всей массой образования (рис. 1).
При ультразвуковом исследовании структура образования была гипоэхогенной с гиперэхогенными мелкодисперсными включениями. При проведении цветового допплеровского картирования внутри и вокруг образования определялись множественные цветовые карты сосудистого потока.
Первым этапом была выполнена транскутанная биопсия новообразования. Его передняя поверхность была серовато-розового цвета, неровная, слабоваскуляризирована, без капсулы (рис. 2). Новообразование имело хрящевидную плотность. Радиохирургически были иссечены подкожная внеорбитальная часть новообразования и фрагмент орбитальной части новообразования.
При гистологическом исследовании орбитального фрагмента выявлены множественные параллельно расположенные пучки коллагеновых волокон различной длины, нередко имеющее своеобразную патогномоничную ритмичную муаровую структуру (рис. 3). Гиперхромные веретеновидные ядра фибробластов имели, как правило, промини-рующие ядрышки. Картины митоза редкие (рис. 4).
Пролиферирующие коллагеновые волокна нередко имели имеют С-образную форму и беспорядочную ориентацию В ряде случаев встречались формирующиеся многоядерные клетки из мало-дифференцированных фибробластов по типу остеокластов (см. рис. 4).
Строма опухоли слабо инфильтрирована моно-нуклеарными воспалительными клетками, умеренно васкуляризирована с единичными микрокровоизлияниями (рис. 5).
Рис. 1. Магнитно-резонансная томография орбит до операции: А. На уровне нижней стенки орбиты определяется новообразование, пролабирующее в орбиту на 8,1 мм и в верхнечелюстную пазуху на 7,8 мм. Образование оттесняет нижнюю прямую мышцу кверху, без ее инфильтрации; Б. При введении контрастного вещества новообразование накапливает его всей
Рис. 2. Интраоперационное фото. Транскутанный доступ к новообразованию. Над векоподъемником виден край нижней стенки орбиты и передняя поверхность новообразования
ЖУРНАЛ ИМЕНИ АКАДЕМИКА Б.В. ПЕТРОВСКОГО Том б ■ № 4 ■ 2018
Рис. 3. Параллельно расположенные пучки коллагеновых волокон с веретеновидными ядрами фибробластов. Парафиновый срез, окраска гематоксилином и эозином
Рис. 4. Пролиферирующие коллагеновые волокна в ряде случаев имели С-образную форму и беспорядочную ориентацию. Ядра фибробластов с проминирующими ядрышками. Отдельные фигуры митоза. Формирующиеся многоядерные клетки типа остеокластов (стрелка). Щелевидные просветы капилляров (желтая звездочка). Парафиновый срез, окраска гематоксилином и эозином
Рис. 5. В строме опухоли лимфоидная инфильтрирация нередко узелкового характера с ослизнением центральных отделов.
Малочисленные щелевидные сосуды по периметру, единичные микрокровоизлияния.
Парафиновый срез, окраска гематоксилином и эозином
5 см для фасциита нехарактерен), зональность строения, выраженность воспалительной реакции, плотность капиллярного русла, правильные митозы. Для нодулярного фасциита характерна пролиферация веретеновидных фибробластов, часто расположенных в виде параллельных пучков с различным содержанием коллагеновых волокон и миксоид-ного матрикса, с минимальным содержанием воспалительных клеток [2, 13]. При длительном существовании узла в его центре нередко развивается гиалиноз, появляются слизистые массы [14, 15]. Иммуногистохимическое исследование на экспрессию ряда мезенхимальных маркеров, а также кластера дифференцировки гистиоцитов обычно снимает вопросы о гистогенетическом происхождении данного образования [10]. В нашем случае выявлена характерная для нодулярного фасциита положительная окраска на виментин и гладко-мышечный актин, а также отсутствие окрашивания антителами к десмину и S-100 протеину.
Рис. 7. Отсутствие экспрессии кальдесмона указывает на отсутствие признаков мышечной дифференцировки
Рис. 8. Магнитно-резонансная томография орбит через 12 мес после удаления всего новообразования. Признаков рецидива новообразования нет. Визуализируется имплантат, установленный в области дефекта нижней стенки орбиты
в 2 этапа: первым этапом была удалена орбитальная часть образования, а вторым - часть, расположенная в верхнечелюстной пазухе. При удалении орбитальной части новообразования большие трудности были связаны со сложностью диссекции, особенно в области прямых и нижней косой мышц, а также по всему периметру дефекта нижней стенки орбиты. Костный дефект был закрыт имплантатом. В противном случае удаление новообразования могло привести к дислокации глаза и мягких тканей орбиты в верхнечелюстную пазуху и ущемлению нижней прямой и нижней косой мышц с очень неопределенными перспективами восстановления в последующем подвижности глаза и устранении двоения. Это первый случай этапного удаления нодулярного фасциита и одномоментной пластики нижней стенки орбиты, описанный в литературе. Тем не менее в течение 12 мес после операции рецидива образования (клинически и по данным КТ и МРТ) не отмечается.
Таким образом, представленный случай является исключительно редким наблюдением нодулярного фасциита в орбите, диагностика которого представляет известные сложности, а лечение может потребовать мультидисциплинарного подхода. Клиническая значимость представленного случая заключается не только в редкости диагноза, но и в локализации патологического процесса в орбите (нижние отделы) с разрушением на большом протяжении ее нижней стенки, что потребовало постановки имплантата в область дефекта кости после удаления образования.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
ЖУРНАЛ ИМЕНИ АКАДЕМИКА Б.В. ПЕТРОВСКОГО Том 6 ■ № 4 ■ 2018
1. Font R.L., Zimmerman L.E. Nodular fasciitis of the eye and adnexa. A report of ten cases // Arch. Ophthalmol. 1966. Vol. 75, N 4. P. 475-481.
2. Shields J.A., Shields C.L. Eyelid, Conjunctival, and Orbital Tumors. 2nd ed. Philadelphia : Lippincott Williams and Wilkins, 2008.
3. Meffert J.J., Kennard C.D., Davis T.L., Quinn B.D. Intradermal nodular fasciitis presenting as an eyelid mass // Int. J. Dermatol. 1996. Vol. 35, N 8. P. 548-552.
4. Riffle J.E., Prosser A.H., Lee J.R., Lynn J.J. Nodular fasciitis of the orbit: a case report and brief review of the literature // Case Rep. Ophthalmol. Med. 2011. Vol. 2011. Article ID 235956.
5. Tolls R.E., Mohr S., Spencer W.H. Benign nodular fasciitis originating in Tenon's capsule // Arch. Ophthalmol. 1966. Vol. 75, N 4. P. 482-483.
6. Ferry A.P., Sherman S.E. Nodular fasciitis of the conjunctiva apparently originating in the fascia bulbi (Tenon's capsule) // Am. J. Ophthalmol. 1974. Vol. 78, N 3. P. 514-517.
7. Holds J.B., Mamalis N., Anderson R.L. Nodular fasciitis presenting as a rapidly enlarging episcleral mass in a 3-year old // J. Pediatr. Ophthalmol. Strabismus. 1990. Vol. 27, N 3. P. 157160.
8. Stone D.U., Chodosh J. Epibulbar nodular fasciitis associated with floppy eyelids // Cornea. 2005. Vol. 24, N 3. P. 361-362.
9. DiNardo L.J., Wetmore R.F., Potsic W.P. Nodular fasciitis of the head and neck in children // Arch. Otolaryngol. Head Neck Surg. 1991. Vol. 117, N 9. P. 1001-1002.
10. Wagner L.M., Gelfand M.J., Laor T., Ryckman F.C. et al. A welcome surprise: nodular fasciitis presenting as soft tissue sarcoma // J. Pediatr. Hematol. Oncol. 2011. Vol. 33, N 4. P. 316-319.
11. Anzeljc A.J., Oliveira A.M., Grossniklaus H.E., Kim H.J. et al. Nodular fasciitis of the orbit: a case report confirmed by molecular cytogenetic analysis // Ophthalmic Plast. Reconstr. Surg. 2017. Vol. 33, N 3S. Suppl. 1. P. S152-S155.
12. Compton C.J., Clark J.D., Thompson M.P., Lee H.B. et al. Nodular fasciitis of the orbit // Ophthalmic Plast. Reconstr. Surg. 2016. Vol. 32, N 6. P. e154-e156.
13. Gupta D., Tailor T.D., Keene C.D., Rostomily R.C. et al. A case of nodular fasciitis causing compressive optic neuropathy // Ophthalmic Plast. Reconstr. Surg. 2014. Vol. 30, N 2. P. e47-e49. doi: 10.1097/IOP.0b013e31829bb265.
14. Garrity J.A., Henderson J.W. Henderson's Orbital Tumors. 4th ed. Philadelphia : Lippincott Williams and Wilkins, 2007.
15. Пальцев М.А., Аничков Н.М. Атлас патологии опухолей человека. М. : Медицина, 2005.
Читайте также:


