Чем отличается псориаз от красной волчанки
Будьте осторожны
Людьми страдающими псориазом очень часто допускается одна большая ошибка:
Пациент, пытается устранить внешние признаки заболевания, но устранение внешних проявлений псориаза, не решает проблему изнутри.
Грубо говоря, даже если получается снять признаки псориаза снаружи и привести кожу в порядок - внутри организма болезнь продолжает пожирать аутоиммунную систему, что провоцирует тяжелейшие заболевания, значительная часть которых смертельны. Особенно страшен тот факт, что псориаз способен провоцировать раковые опухоли.
Единственное средство, которое на текущий момент времени доступно для самостоятельного использования больными псориазом - это специальное средство "PsoriControl", которое выдается по льготной цене. Читайте подробности в официальном источнике.
Осложнения при псориазе
Как правило, осложнениями псориаза называют тяжелые формы течения этого заболевания. Сюда относят псориатическую эритродермию, генерализованный пустулезный псориаз и псориатический артрит. Все эти состояния либо потенциально опасны для жизни пациента либо могут приводить к инвалидности.
Псориатическая эритродермия – это такая форма проявления псориаза, когда в патологический процесс вовлекается практически весь кожный покров. Кожа становится ярко-красной, она отечна, имеется обильное шелушение. У больных поднимается температура, их мучает озноб, зуд и жжение. Характерно увеличение лимфатических узлов – полиаденит. Псориатическая эритродермия нередко является результатом обострения обычного псориаза и провоцируется неправильным лечением, например резкой отменой системной терапии, но актуальны и обычные провоцирующие факторы – прием алкоголя, стрессы, инфекционные заболевания и др. Эта форма может привести к летальному исходу, так как нарушается способность организма к поддержанию теплообмена, к тому же страдает барьерная функция кожи, что может привести к генерализованному гнойному поражению или даже к сепсису.
Генерализованный пустулезный псориаз – самая тяжелая форма заболевания. Пустулы (поверхностно-гнойничковые элементы) могут возникать как на фоне уже имеющихся псориатических бляшек, так и на коже без предшествующих высыпаний. У части больных пустулы стерильны, а у других из них высевается золотистый стафилококк или b-гемолитический стрептококк. Некоторые пустулы засыхают и на их месте образуются корочки, на месте других появляются новые гнойники.
Течение пустулезного псориаза волнообразное. Появление новых высыпаний сопровождается ухудшением общего состояния, интоксикацией и повышением температуры. В начале очаги находятся изолировано друг от друга, но они быстро увеличиваются в размерах и, сливаясь, захватывают большие участки кожи, так что отдельные бляшки перестают быть различимыми. Пустулы также склонны к слиянию, и когда это происходит, образуются очаги отслойки эпителия в виде гнойных озер. Несколько легче протекает ладонно-подошвенный пустулезный псориаз. Здесь главным образом поражается кожа ладоней (в области возвышения большого пальца) и стоп (поверхность свода стопы).
Псориатический артрит развивается приблизительно у каждого десятого больного. Поражаются суставы рук, ступней, запястий, голеностопные суставы, а также шейный и пояснично-крестцовый отделы позвоночника. Заболевание начинается с воспаления суставной сумки – синовита. Сам по себе воспалительный процесс выражен слабо, преобладают фиброзные изменения и воспаления сухожилий. Выделяют пять форм псориатического артрита:
- Асимметричный олигоартрит – поражается 2-3 сустава.
- Артрит с вовлечением в процесс концевых межфаланговых суставов.
- Симметричный ревматоидоподобный артрит.
- Мутилирующий (обезображивающий) артрит.
- Псориатический спондилоартрит – обычно локализуется в крестово-подвздошных сочленениях, протекает обычно малосимптомно и обнаруживается случайно при рентгенологических исследованиях.

Нередко, перед появлением артритов, больные жалуются на ухудшение общего состояния, боли в мышцах и суставах. Артрит может развиваться медленно или остро. Помимо боли в суставах характерна также утренняя скованность. Особенностью псориатического артрита является асимметричность поражения (в отличие от ревматоидного), поражение так называемых суставов исключения межфалангового сустава большого пальца и дальнего межфалангового сустава пятого пальца на руке, одиночное поражение межфаланговых суставов, которое может сочетаться с поражением ногтей. При этом область сустава опухает, кожа над ним приобретает бордовую окраску и сустав становится похож на редиску. Характерным также является поражение всех межфаланговых суставов на одном пальце, при этом еще воспаляются мягкие ткани, образуется отек и палец становится похож на сосиску – такое состояние носит название осевой артрит.
Псориаз, особенно его умеренная и тяжелая формы, часто сопровождается сопутствующими заболеваниями. Такое состояние называется коморбидной патологией. В частности, у людей, страдающих псориазом, отмечается повышенный относительный риск ишемической болезни сердца, инсульта, гипертонической болезни, дислипидемии, диабета и болезни Крона. Повышенный риск развития этих заболеваний доказали результаты большого исследования, когда сравнивали две группы больных: одна с псориазом, а вторая с другими кожными заболеваниями. Поэтому при подборе терапии конкретному пациенту, нужно учитывать степень выраженности каждого заболевания отдельно и его влияние на общее состояние больного.
Как и при других тяжелых хронических заболеваниях, больные псориазом подвержены депрессии. Ученые не исключают генетическую связь этих состояний, т.к. в обоих случаях иммунопатологические и эндокринные факторы. В зависимости от локализации поражений, люди испытывают физический и психический дискомфорт, возникают трудности в социальной адаптации. В некоторых случаях осложнения псориаза могут привести к инвалидности.

Виды грибка стопы. Как выглядит микоз, чем лечить
Грибок стопы (микоз, дерматомикоз) – это инфекционное заболевание, при котором происходит поражение кожи ноги, пальцев, межпальцевых участков. Часто патология сочетается с поражением ногтей – онихомикозом. Вызывают микоз микроскопические грибки дерматофиты, плесневые и дрожжевые штаммы.
При отсутствии лечения грибок распространяется со стопы на всю конечность. Это повышает риск развития рожистого воспаления, образования бородавок и учащения аллергических реакций со стороны кожных и слизистых покровов. Организм перестает воспринимать антибактериальные препараты, что затрудняет терапию других заболеваний.
Заразный грибок стопы обычно вызывают дерматофитные грибы-аскомицеты. Некоторые штаммы вызывают руброфитию и рубромикоз, занимая более 70% в диагнозах по микозу. Около 10% от всего населения планеты болеет эпидермофитией стоп, возбудителем которой является Трихофитон ментагрофитес.

Плесневые и дрожжеподобные грибки поражают конечности реже, на их долю приходится до 1.5% случаев.
По каким причинам происходит заражение стопы грибком:
- Соматические патологии.
- Эндокринные нарушения.
- Переохлаждение ног.
- Сахарный диабет с симптомом диабетической стопы.
- Дерматологические заболевания – псориаз, нейродермит, экзема.
- Вальгусная деформация и др. патологии стопы.
- Посещение общественных мест, где приходится ходить босиком (сауны, бассейны, фитнес-центры).
- Повышенная потливость кожи ног (гипергидроз врожденный либо обусловленный другими болезнями).
- Снижение иммунитета у детей и пожилых лиц. Во 2-й группе пациентов с грибком чаще сталкиваются мужчины, если ногти на их ногах уже поражены онихомикозом.
- Злоупотребление средствами антибактериальной терапии, глюкокортикоидами, цитостатиками, иммунодепрессантами. Фактор пагубно влияет на иммунитет и повышает заболеваемость микотической инфекцией.
- Профессиональный фактор в развитии микоза означает возможность инфицирования работников бань, бассейнов, металлургической и угледобывающей промышленности, спортсменов, военнослужащих.
- Травмирование кожи стоп, приведшее к появлению мозолей, трещин, натоптышей.
Излюбленными местами на стопе для грибка с последующим формированием бородавок становятся участки омозолелости и гиперкератоза. Локализация объясняется ухудшением местного иммунитета, утратившего контроль над развитием папилломавирусной инфекции.
Для избавления от псориаза наши читатели успешно используют PsoriControl. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Виды грибка стопы дерматологи выделяют следующие:
- Сквамозный, или чешуйчатый.
- Интертригиозный (наличие на коже очагов, подобных опрелостям).
- Дисгидротический (дисфункциональность потовых желез).
- Онихомикоз, протекающий по нормотрофическому, атрофическому или гипертрофическому типу.
Опишем, как выглядит грибок стопы в сквамозной форме. На начальном этапе наблюдается покраснение и шелушение кожи. Измененные участки имеют разные площади. Зуд возникает не у всех больных.

Большинство пациентов вообще не замечают никаких признаков микоза. В клинику они не обращаются, и это дает патологии возможность сменить чешуйчатую форму на дисгидротическую.
При дисгидротическом грибке стопы видимыми симптомами будут множественные пузырьки диаметром 2 – 8 мм. Они сливаются в крупные очаги, вскрываются и образуют эрозии.

Со свода стопы грибок распространяется на наружную и внутреннюю боковую части. Кроме обширной эрозии, на месте лопнувших волдырей образуется опрелость. Пациенты жалуются на болезненность и зуд и замечают шелушение.
При отсутствии лечения грибковая инфекция осложняется бактериальной. Признаками вторичного инфицирования являются помутнение содержимого пузырьков с превращением в гнойную массу, повышение температуры тела, отечность и значительное покраснение кожи.
Интертригиозный микоз стоп считается самым распространенным. Он развивается самостоятельно либо на фоне сквамозной формы. Затрагивает кожу между 4 и 5 пальцами ступни, реже развивается в межпальцевом пространстве 3 и 4 пальцев.

Основные симптомы интертригиозного грибка стопы:
- Зуд и жжение.
- Трещины на коже в белесоватом ободке (граница образуется из отслаивающегося эпидермиса).
- Мокнутие между пальцами пораженной конечности.
- Замена трещин эрозиями с сильной болезненностью участка.
- Разрыхление кожи с последующим снижением местного иммунитета. В рыхлую структуру проникают стрептококки и вызывают гнойничковое воспаление кожи. Ткани отекают, краснеют, усиливается болезненность. Общее состояние больного ухудшается.
Симптомами кандидозного поражения стоп являются межпальцевые эрозии, образовавшиеся из-за активности грибка рода Candida. Измененные очаги просматриваются между 3 и 4 либо 4 и 5 пальцами нижних конечностей.


При атрофическом онихомикозе разрушается ногтевая структура. Под измененной пластиной обнажается затвердевшая кожа. Если же онихомикоз развивается вследствие поражения стопы плесневыми грибками, ногтевая пластина приобретает коричневый, черный, зеленый или желтый окрас. Процессу сопутствует паронихия – гнойное воспаление ногтевого ложа.
Подборка фото (выше) с разными формами грибка стопы поможет определиться с диагнозом.
Чтобы лечение грибка стопы проходило максимально эффективно, врача необходимо посетить уже при наличии первых признаков заболевания. Поскольку проявления микоза неспецифичны и совпадают с клинической картиной других дерматологических заболеваний, специалист должен дифференцировать его от псориаза, дерматита, кератодермии, дисгидротической экземы и системной красной волчанки.
Для выявления возбудителя и определения его принадлежности к какому-либо классу грибков пациенту проводят:
- Соскоб ногтя.
- Микроскопию.
- Культуральное исследование.
- ДНК-диагностику материала.
Решая, чем лечить грибок стопы или ее межпальцевого пространства и ногтей, дерматолог рассматривает целесообразность проведения системной и комбинированной терапии.

Но в обязательном порядке больной получает назначения касательно наружного лечения. Основу антимикотической терапии составляет применение противогрибковых препаратов разнопланового воздействия и медикаментов для улучшения местного кровообращения и устранения сопутствующих патологий.
Для профилактики повторного заражения пациенту рекомендуется дезинфекция личных вещей и бытовых принадлежностей общего пользования.
Препараты системного действия в таблетках и ампулах при микозе показаны при умеренном и тяжелом течении процесса. Из-за множества побочных эффектов их приём осуществляется под строгим врачебным контролем.
Для выведения грибка со стопы назначают антимикотики двух групп:
- Азолы – Орунгал, Флуконазол, Итраконазол, Кетокорназол, Споранокс, Ирунин, Медофлюкон, Флукорал, Флюмикон, Дифлазол, Микосист.
- Аллиламинамины – Тербинафин, Ламизил, Тербинокс, Бинафин, Нафтифин.
Наиболее эффективными средствами от грибка стопы считаются Итраконазол и Тербинафин. Их действующие компоненты быстро проникают в пострадавшую кожу и длительно сохраняют свою активность.
Также в лечении микоза стопы находят применение противогрибковые средства с фунгицидным и фунгистатическим эффектом. Они работают на подавление роста и полное уничтожение паразитов.
- Залаин.
- Фетимин.
- Натамицин.
- Экзодерил.
- Сертаконазол.
- Гризеофульвин.
- Клотримазол.
Рассматривая способы лечения грибка стопы, стоит отдельно сказать об эффективности применения препаратов местного воздействия. Простоту обработки кожных покровов обеспечивает множество лекарственных форм антимикотиков. Это мази, лосьоны, спреи, кремы, капли и пудра против грибка на ногах.

При отечности и мокнутии кожи используют противогрибковые препараты с содержанием кортикостероидов:
- Тридерм.
- Лотридерм.
- Микозолон.
- Ламизил-спрей.
Фунгицидные наружные средства показаны при стихании острого воспаления, спровоцированного активностью грибковой флоры:
- Миконазол.
- Эконазол.
- Бифоназол.
- Изоконазол.
- Ламизил (крем и гель).
- Ламизил Уно (раствор).
При полном поражении ногтя назначают его удаление. Цель операции – вывести колонии грибков, испортивших пластину, и повысить эффективность применения противогрибковых мазей. Удаление проводят либо хирургическим путем в стерильных условиях, либо при помощи онихолитических пластырей и мазей, способных разрушать пострадавший ноготь.
По мнению дерматологов, народные средства от грибка стопы без аптечных медикаментов допустимо использовать на ранних стадиях микоза, когда еще нет ярко выраженной симптоматики. В других случаях народная медицина может только дополнять основные врачебные назначения. Комплексный подход гарантирует больному быстрое погашение очагов воспаления и поддержку местного иммунитета.
Рецепты домашнего лечения микоза стоп при помощи народных средств:
P.S. Для профилактики микоза стоп необходимо отказаться от ношения некачественной и тесной обуви, примерки чужих вещей. Используемая обувь должна ежемесячно обрабатываться антигрибковым спреем.
Дополнительно следует продезинфицировать полы комнат и ванной, душевую кабину и туалет. В будущем желательно избегать пребывания во влажных условиях мест общего пользования.
Аллергия и псориаз – два распространённых, но совершенно разных заболевания, которые могут сочетаться друг с другом. На развитие этих патологий оказывают влияние сторонние причины, поэтому искать тесную взаимосвязь между ними не нужно – её нет.
Как отличить аллергию от псориаза или волчанки?
Все три заболевания имеют кожные высыпания и непосредственную связь с иммунной системой, но причиной их развития отличаются друг от друга
Псориаз — это аутоиммунное заболевание, на фоне которого организм по ошибке начинает борьбу с собственными здоровыми клетками.
Аллергия — это иммунный ответ на внешний раздражитель. Например, организм может остро реагировать на шерсть домашних животных, различные таблетки или продукты питания.
Системная красная волчанка — одно из сложнейших аутоиммунных заболеваний, при котором в организме появляются антитела к собственной ДНК.
Обострения и аллергии и псориаза начинается с нервного расстройства, избыточного ультрафиолетового излучения и ухудшения состояния иммунной защиты организма в результате наличия в нём хронических патологий.
Некоторые пациенты ошибочно принимают появление псориаза за аллергическое заболевание. Человек, малознакомый с медициной, легко может перепутать симптомы этих патологий между собой, так как в обоих случаях появляется зуд и высыпания на кожных покровах.
Чаще всего человек воспринимает симптомы псориаза за аллергию, т.к. последний недуг более распространён.
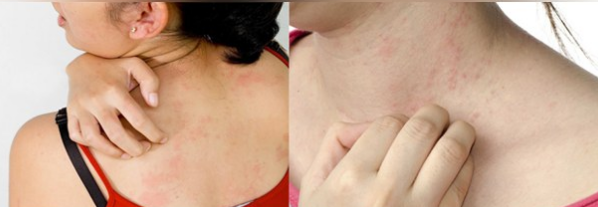
Прекрасно, если на этом этапе человек обратиться к специалисту для уточнения диагноза, ведь методы терапевтического воздействия например аллергии и псориаза, а тем более волчанки, совершенно разные.
Псориаз это аутоиммунное заболевание, которое развивается у людей, имеющих сбои в иммунной системе. Когда организм теряет защитные свойства, он перестает различать чужеродные и собственные клетки. В результате иммунитет начинает атаковать здоровые клетки в качестве чужеродных агентов и атакует их, провоцируя возникновение внешних проявлений на кожных покровах.
Несмотря на то, что плохая генетика является главной причиной возникновения псориаза (определяется у 70% больных), его развитие могут спровоцировать и другие внешние и внутренние факторы, список которых следует пополнить:
- продолжительным применением лекарственных препаратов, которые человек начал задействовать без врачебного назначения;
- чрезмерным употреблением алкоголесодержащих напитков;
- никотиновой зависимостью;
- побочным эффектом от некоторых медикаментов;
- любой стадией ожирения; резкой переменой климатических условий;
- систематическим травмированием эпидермиса;
- сбоями в эндокринной системе;
- снижением иммунитета;
- нарушениями в работе ЦНС;
- чрезмерным увлечением солнечными ваннами; перенесенными стрессами и т. д.
Степень развития и течение заболевания может быть как в относительно доброкачественной хронической, так и в тяжёлой острой формах. Наряду с кожей, различными органами и тканями в процесс могут вовлекаться слизистая оболочка полости рта и красная кайма губ. СКВ является довольно распространенным заболеванием. Начинается заболевание в возрасте 20-40 лет. Женщины болеют значительно чаще. Причины заболевания окончательно не выяснены и пока полностью не поддавались лечению. Возможно не все нестандартные подходы были испробованы.
И псориаз, и волчанка являются аутоиммунными заболеваниями, которые влияют на кожу человека. Хотя у этих недугов есть общие симптомы, оба они выделены в самостоятельные медицинские единицы. В этой публикации мы внимательно рассмотрим сходства и различия между псориазом и волчанкой, а также симптомы, причины и методы лечения.
Что такое псориаз?
Псориаз является хроническим аутоиммунным заболеванием, поражающим кожу человека. Этот недуг заставляет клетки кожи размножаться с аномально высокой скоростью, что приводит к накоплению наростов на некоторых частях тела. Внешне псориаз проявляется в виде чешуйчатых красных пятен, к наиболее часто поражаемым участкам относятся голова, колени и локти.
Лица, страдающие от псориаза, испытывают периодические обострения на протяжении всей своей жизни. Однако, как и при любом другом хроническом заболевании, на смену рецидивам приходит довольно длительная стадия ремиссии, для которой характерны вялотекущие симптомы.

Что такое волчанка?
Сходства и различия между псориазом и волчанкой
Волчанка и псориаз имеют некоторые сходства, так как затрагивают одни и те же участки тела. Несмотря на это, между ними есть несколько ключевых различий. Например, волчанка встречается в 5 раз реже, чем псориаз. Оба эти аутоиммунных заболевания становятся явью для миллионов людей по всему миру. Согласно статистическим данным, темнокожие женщины в три раза более склонны к развитию волчанки.
Аутоиммунные эффекты
Оба эти заболевания принадлежат к категории аутоиммунных, а это означает, что иммунная система ошибочно атакует здоровые клетки тела. Системная красная волчанка заставляет иммунитет атаковать множественные части тела, включая кожу, соединительные ткани и органы. Псориаз ограничивается нападением на кожу и ногти на руках и ногах. У людей с псориатическим артритом, кроме прочего, наблюдаются неприятные симптомы в суставах.

Причины
Врачи до сих пор не знают, что именно вызывает псориаз и волчанку и в какой момент происходит сбой в функциях иммунной системы. Исследователи, занимающиеся изучением данного вопроса, полагают, что существует определенный генетический компонент для развития обоих условий. Также выдвигаются предположения, что конкретный образ жизни или экологические триггеры могут отвечать за возникновение рецидивов. Ни волчанка, ни псориаз не считаются заразными. Невозможно подхватить эти заболевания, просто поздоровавшись с больным человеком за руку
Псориаз увеличивает риски возникновения рака
К счастью, ни одно из указанных условий не вызывает рак. Однако некоторые исследования показывают, что псориаз потенциально увеличивает риск развития клеточных мутаций. Иными словами, это заболевание может стать фактором риска для некоторых видов рака. Для облегчения симптомов псориаза и волчанки врачи используют различные виды терапии и лекарственные средства. Это помогает облегчить состояние в случае возникновения обострения. В отличие от псориаза, волчанка может быть потенциально опасной для жизни, так как поражает не только кожу, но и внутренние органы тела.
Симптомы псориаза
Симптомы псориаза и волчанки распространяются на все тело, но особенно уязвимыми могут быть кожа и суставы. Хотя псориаз и псориатический артрит причиняют много беспокойства пациентам, как правило, оба эти условия менее серьезны, чем системная красная волчанка. Степень тяжести симптомов варьируется от человека к человеку в зависимости от типа заболевания. К типичным проявлениям недуга относятся красные пятна на коже, шелушение, зуд.

Симптомы волчанки
Пациенты, имеющие диагноз "системная красная волчанка", испытывают вспышки рецидивов, сменяющихся периодами ремиссии. Симптомы также варьируются от человека к человеку, но могут значительно отличаться даже у одного и того же лица на разных стадиях течения заболевания. Волчанка приносит с собой повышение температуры, усталость, путаницу и проблемы с памятью, головную боль, боль в груди, одышку.
Вы никогда не спутаете ее с псориазом, если заметите на лице сыпь в форме бабочки. Кроме того, системная красная волчанка приносит с собой ломоту в суставах и многочисленные высыпания, особенно после пребывания на солнце. При длительном воздействии холода заболевание дает о себе знать посиневшими или побелевшими пальцами рук или ног.
Лечение псориаза
И псориаз, и волчанка нуждаются в медицинском наблюдении и лечении. Врачи рекомендуют индивидуальную терапию для каждого случая. При псориазе рекомендованы следующие методы: управление стрессом, прием кортикостероидных препаратов, обработка проблемных участков салициловой кислотой, прием витамина D или регулярные солнечные ванны. Кроме того, в зависимости от степени тяжести симптомов, врачи советуют пациентам прием ретиноидов и биопрепаратов и светотерапию.
Во всех случаях псориаза необходимы ежедневная забота о гигиене и увлажнение кожи, а также предотвращение порезов и ожогов. При псориатическим артрите, показаны противовоспалительные и противоревматические препараты, которые помогут справиться с болью и дискомфортом.

Лечение волчанки
При лечении волчанки рекомендованы следующие методы: противовоспалительные лекарственные средства от боли в суставах, кортикостероидные препараты для уменьшения воспалительных процессов, а также иммунодепрессанты и химиотерапия. Последние два способа помогут предотвратить и уменьшить повреждение внутренних органов. Для облегчения симптомов недуга хорошо подходят антиревматические препараты и специфические ингибиторы.
Кроме того, врач предлагает пациентам с волчанкой проявлять особую осторожность при выборе образа жизни. Людям необходимо избегать стрессов, получать адекватный отдых и следить за наличием здоровых продуктов в рационе. В отличие от псориаза, при лечении волчанки врачи рекомендуют избегать воздействия солнечных лучей.
Диагностика псориаза и волчанки
Если вы испытываете какие-либо симптомы псориаза или волчанки, вы должны записаться на прием к врачу, чтобы диагностировать любое из этих состояний. Специалист будет опрашивать вас о течении симптомов, о наличии вспышек рецидивов или о каких-либо известных триггерах.
Когда врачи подозревают системную красную волчанку, они советуют обратиться за консультацией к ревматологу. Этот специалист рекомендует комплексные меры лечения, которые могли бы справиться с симптомами заболевания.
В случаях подозрения на псориаз необходимо обратиться к врачу-терапевту или дерматологу. Жесткие или опухшие суставы, а также любые суставные изменения являются признаками псориатического артрита и должны привести вас прямиком в кабинет к ревматологу.

Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Диагностика красной волчанки
Диагноз системной красной волчанки выставляется на основании особых разработанных диагностических критериев, предложенных Американской ассоциацией ревматологов или отечественной ученой Насоновой. Далее, после выставления диагноза на основании диагностических критериев, производят дополнительные обследования – лабораторные и инструментальные, которые подтверждают правильность диагноза и позволяют оценить степень активности патологического процесса и выявить пораженные органы.
В настоящее время наиболее часто используют диагностические критерии Американской ассоциации ревматологов, а не Насоновой. Но мы приведем обе схемы диагностических критериев, поскольку в ряде случаев отечественные врачи для диагностики волчанки используют именно критерии Насоновой.

Диагностические критерии Американской ассоциации ревматологов следующие:
- Высыпания в области скул на лице (имеются плоские или слегка приподнимающиеся над поверхностью кожи красные элементы сыпи, распространяющиеся на носогубные складки);
- Дискоидные высыпания (приподнятые над поверхностью кожи бляшки с "черными точками" в порах, шелушением и атрофическими рубцами);
- Фотосенсибилизация (появление высыпаний на коже после пребывания на солнце);
- Язвы на слизистой оболочке ротовой полости (безболезненные язвенный дефекты, локализованные на слизистой рта или носоглотки);
- Артрит (поражение двух или более мелких суставов, характеризующееся болью, припухлостью и отеком);
- Полисерозит (плеврит, перикардит или неинфекционный перитонит в настоящем или прошлом);
- Поражение почек (постоянное присутствие в моче белка в количестве более 0,5 г в сутки, а также постоянное наличие в моче эритроцитов и цилиндров (эритроцитарных, гемоглобиновых, зернистых, смешанных));
- Неврологические расстройства: судороги или психоз (бред, галлюцинации), не обусловленные приемом лекарственных средств, уремией, кетоацидозом или дисбалансом электролитов;
- Гематологические нарушения (гемолитическая анемия, лейкопения с количеством лейкоцитов в крови менее 1*10 9 , лимфопения с количеством лимфоцитов в крови менее 1,5*10 9 , тромбоцитопения с количеством тромбоцитов менее 100*10 9 );
- Иммунологические нарушения (антитела к двуспиральной ДНК в повышенном титре, наличие антител к Sm-антигену, положительный LE-тест, ложноположительная реакция Вассермана на сифилис в течение полугода, наличие антиволчаночного коагулянта);
- Повышение титра АНА (антинуклеарных антител) в крови.
Критерии красной волчанки Насоновой включают в себя большие и малые диагностические критерии, которые приведены в таблице ниже:
| Большие диагностические критерии | Малые диагностические критерии |
| "Бабочка на лице" | Температура тела выше 37,5 o С, держащаяся дольше 7 дней |
| Артрит | Беспричинное похудение на 5 и более кг за короткий срок и нарушение питания тканей |
| Люпус-пневмонит | Капилляриты на пальцах |
| LE-клетки в крови (менее 5 на 1000 лейкоцитов – единичные, 5 – 10 на 1000 лейкоцитов – умеренное количество, и больше 10 на 1000 лейкоцитов – большое количество) | Высыпания на кожном покрове по типу крапивницы или сыпи |
| АНФ в высоких титрах | Полисерозиты (плеврит и кардит) |
| Синдром Верльгофа | Лимфаденопатия (увеличение лимфатических протоков и узлов) |
| Кумбс-положительная гемолитическая анемия | Гепатоспленомегалия (увеличение размеров печени и селезенки) |
| Люпус-нефрит | Миокардит |
| Гематоксилиновые тельца в кусочках тканей различных органов, взятых в ходе биопсии | Поражение ЦНС |
| Характерная патоморфологическая картина в удаленной селезенке ("луковичный склероз"), в образцах кожи (васкулит, иммунофлуоресцентное свечение иммуноглобулинов на базальной мембране) и почек (фибриноид капилляров клубочков, гиалиновые тромбы, "проволочные петли") | Полиневриты |
| Полимиозит и полимиалгии (воспаление и боли в мышцах) | |
| Полиартралгии (боли в суставах) | |
| Синдром Рейно | |
| Ускорение СОЭ более 200 мм/час | |
| Уменьшение количества лейкоцитов в крови менее 4*10 9 /л | |
| Анемия (уровень гемоглобина ниже 100 мг/мл) | |
| Уменьшение количества тромбоцитов ниже 100*10 9 /л | |
| Увеличение количества глобулиновых белков более 22% | |
| АНФ в низких титрах | |
| Свободные LE-тельца | |
| Положительная реакция Вассермана при подтвержденном отсутствии сифилиса |
Диагноз красной волчанки считается точным и подтвержденным при сочетании каких-либо трех больших диагностических критериев, причем один из них обязательно должен быть или "бабочка", или LE-клетки в большом количестве, а два других – любые из вышеуказанных. Если у человека имеются только малые диагностические признаки или они сочетаются с артритом, то диагноз красной волчанки считается только вероятным. В этом случае для его подтверждения необходимы данные лабораторных анализов и дополнительных инструментальных обследований.
Вышеприведенные критерии Насоновой и Американской ассоциации ревматологов являются основными в диагностике красной волчанки. Это означает, что диагноз красной волчанки выставляется только на их основании. А любые лабораторные анализы и инструментальные методы обследования являются только дополнительными, позволяющими оценить степень активности процесса, количество пораженных органов и общее состояние организма человека. На основании только лабораторных анализов и инструментальных методов обследования диагноз красной волчанки не выставляется.
В настоящее время в качестве инструментальных методов диагностики при красной волчанке могут использоваться ЭКГ, ЭхоКГ, МРТ, рентген органов грудной клетки, УЗИ и т.д. Все эти методы позволяют оценить степень и характер повреждений в различных органах.
Среди лабораторных анализов для оценки степени интенсивности процесса при красной волчанке используются следующие:
- Антинуклеарные факторы (АНФ) – при красной волчанке обнаруживаются в крови в высоких титрах не выше 1 : 1000;
- Антитела к двуспиральной ДНК (анти-dsДНК-АТ) – при красной волчанке обнаруживаются в крови у 90 – 98% больных, а в норме отсутствуют;
- Антитела к гистоновым белкам – при красной волчанке обнаруживаются в крови, в норме отсутствуют;
- Антитела к Sm-антигену – при красной волчанке обнаруживаются в крови, а в норме отсутствуют;
- Антитела к Ro/SS-A – при красной волчанке обнаруживаются в крови, если имеется лимфопения, тромбоцитопения, фоточувствительность, фиброзлегких или синдром Шегрена;
- Антитела к La/SS-B – при красной волчанке обнаруживаются в крови при тех же условиях, что и антитела к Ro/SS-A;
- Уровень комплемента – при красной волчанке уровень белков комплемента в крови снижен;
- Наличие LE-клеток – при красной волчанке обнаруживаются в крови у 80 – 90% больных, а в норме отсутствуют;
- Антитела к фосфолипидам (волчаночный антикоагулянт, антитела к кардиолипину, положительная реакция Вассермана при подтвержденном отсутствии сифилиса);
- Антитела к факторам свертывания VIII, IX и XII (в норме отсутствуют);
- Повышение СОЭ более 20 мм/час;
- Анемия;
- Лейкопения (снижение уровня лейкоцитов в крови менее 4*10 9 /л);
- Тромбоцитопения (снижение уровня тромбоцитов в крови менее 100*10 9 /л);
- Лимфопения (снижение уровня лимфоцитов в крови менее 1,5*10 9 /л);
- Повышенные концентрации в крови серомукоида, сиаловых кислот, фибрина, гаптоглобина, С-реактивного белка циркулирующих иммунных комплексов и иммуноглобулинов.
Диагностика красной волчанки, анализы. Как отличить красную волчанку от псориаза, экземы, склеродермии, лишая и крапивницы (рекомендации врача-дерматолога) – видео
Лечение системной красной волчанки
Основными препаратами в терапии красной волчанки являются глюкокортикостероидные гормоны (Преднизолон, Дексаметазон и др.), которые применяются постоянно, но в зависимости от активности патологического процесса и тяжести общего состояния человека изменяют их дозировку. Основным глюкокортикоидом в лечении волчанки является Преднизолон. Именно этот препарат является средством выбора, и именно для него рассчитаны точные дозировки для различных клинических вариантов и активности патологического процесса заболевания. Дозировки для всех остальных глюкокортикоидов вычисляются на основании дозировок Преднизолона. Ниже в списке приведены дозировки других глюкокортикоидов, эквивалентные 5 мг Преднизолона:
- Бетаметазон – 0,60 мг;
- Гидрокортизон – 20 мг;
- Дексаметазон – 0,75 мг;
- Дефлазакорт – 6 мг;
- Кортизон – 25 мг;
- Метилпреднизолон – 4 мг;
- Параметазон – 2 мг;
- Преднизон – 5 мг;
- Триамцинолон – 4 мг;
- Флурпреднизолон – 1,5 мг.
Так, при первой степени активности патологического процесса Преднизолон применяют в лечебных дозировках 0,3 – 0,5 мг на 1 кг массы тела в сутки, при второй степени активности – по 0,7 – 1,0 мг на 1 кг веса в сутки, а при третьей степени – по 1 – 1,5 мг на 1 кг массы тела в сутки. В указанных дозах Преднизолон применяют в течение 4 – 8 недель, а далее снижают дозировку препарата, но полностью его прием никогда не отменяют. Дозировку сначала снижают по 5 мг в неделю, затем по 2,5 мг в неделю, еще через некоторое время по 2,5 мг в 2 – 4 недели. В общей сложности дозировку снижают таким образом, чтобы через 6 – 9 месяцев после начала приема Преднизолона его доза стала поддерживающей, равной 12,5 – 15 мг в сутки.
При волчаночном кризе, захватывающем несколько органов, глюкокортикоиды вводят внутривенно в течение 3 – 5 дней, после чего переходят на прием препаратов в таблетках.
Поскольку глюкокортикоиды являются основными средствами терапии волчанки, то их назначают и применяют в обязательном порядке, а все остальные лекарственные препараты используют дополнительно, подбирая их в зависимости от выраженности клинической симптоматики и от пораженного органа.

Так, при высокой степени активности красной волчанки, при волчаночных кризах, при тяжелом люпус-нефрите, при выраженном поражении ЦНС, при частых рецидивах и нестойкости ремиссии, помимо глюкокортикоидов, применяют цитостатические иммунодепрессанты (Циклофосфамид, Азатиоприн, Циклоспорин, Метотрексат и др.).
При тяжелом и распространенном поражении кожного покрова применяют Азатиоприн в дозировке 2 мг на 1 кг массы тела в сутки в течение 2 месяцев, после чего дозу снижают до поддерживающей: 0,5 – 1 мг на 1 кг веса в сутки. Азатиоприн в поддерживающей дозировке принимают в течение нескольких лет.
При тяжелом люпус-нефрите и панцитопении (уменьшении общего количества тромбоцитов, эритроцитов и лейкоцитов в крови) применяют Циклоспорин в дозировке 3 – 5 мг на 1 кг массы тела.
При пролиферативном и мембранозном волчаночном нефрите, при тяжелом поражении ЦНС применяют Циклофосфамид, который вводят внутривенно в дозировке по 0,5 – 1 г на м 2 поверхности тела по одному разу в месяц в течение полугода. Затем в течение двух лет препарат продолжают вводить в той же дозировке, но по одному разу в три месяца. Циклофосфамид обеспечивает выживаемость больных, страдающих люпус-нефритом, и помогает контролировать клинические симптомы, на которые не действуют глюкокортикоиды (поражение ЦНС, легочные кровотечения, легочной фиброз, системный васкулит).
Если красная волчанка не поддается терапии глюкокортикоидами, то вместо них применяют Метотрексат, Азатиоприн или Циклоспорин.
При низкой активности патологического процесса с поражением кожи и суставов в терапии красной волчанки применяют аминохинолиновые препараты (Хлорохин, Гидроксихлорохин, Плаквенил, Делагил). В первые 3 – 4 месяца препараты применяют по 400 мг в сутки, а затем по 200 мг в сутки.

При волчаночном нефрите и наличии антифосфолипидных тел в крови (антитела к кардиолипину, волчаночный антикоагулянт) применяют препараты группы антикоагулянтов и антиагрегантов (Аспирин, Курантил и др.). В основном используют ацетилсалициловую кислоту в маленьких дозах – 75 мг в сутки в течение длительного времени.
Лекарства группы нестероидных противовоспалительных средств (НПВС), такие, как Ибупрофен, Нимесулид, Диклофенак и др., применяются в качестве препаратов для облегчения боли и купирования воспаления при артритах, бурситах, миалгиях, миозитах, умеренной выраженности серозита и лихорадке.
Помимо лекарственных препаратов, для лечения красной волчанки применяют методы плазмафереза, гемосорбции и криоплазмосорбции, которые позволяют удалить из крови антитела и продукты воспаления, что существенно улучшает состояние больных, снижает степень активности патологического процесса и уменьшает скорость прогрессии патологии. Однако данные методы являются только вспомогательными, и потому могут применяться исключительно в сочетании с приемом лекарственных средств, а не вместо них.
Для лечения кожных проявлений волчанки необходимо наружно использовать солнцезащитные крема с UVA и UVB-фильтрами и мази с топическими стероидами (Фторцинолон, Бетаметазон, Преднизолон, Мометазон, Клобетазол и др.).
В настоящее время, помимо указанных способов, в лечении волчанки применяют препараты группы блокаторов фактора некроза опухоли (Инфликсимаб, Адалимумаб, Этанерцепт). Однако данные препараты применяют исключительно в качестве пробного, экспериментального лечения, поскольку на сегодняшний день они не рекомендованы Минздравом. Но полученные результаты позволяют считать блокаторы фактора некроза опухоли перспективными препаратами, так как эффективность их применения выше, чем глюкокортикоидов и иммунодепрессантов.
Помимо описанных препаратов, применяемых непосредственно для лечения красной волчанки, при данном заболевании показан прием витаминов, соединений калия, мочегонных и гипотензивных препаратов, транквилизаторов, противоязвенных и других средств, уменьшающих выраженность клинической симптоматики со стороны различных органов, а также восстанавливающих нормальный обмен веществ. При красной волчанке можно и нужно применять дополнительно любые препараты, которые улучшают общее самочувствие человека.
При красной волчанке рекомендуется избегать курортного и физиотерапевтического лечения, поскольку они могут провоцировать обострение заболевания.
Лечение системной красной волчанки. Обострение и ремиссия болезни. Препараты при красной волчанке (рекомендации врача) – видео
Прогноз при системной красной волчанке
Прогноз при системной форме красной волчанке с подострым и хроническим течением – благоприятный. В течение 10 лет после постановки диагноза выживают 80% пациентов, а в течение 20 лет – 60%. Прогноз при системной форме волчанки с острым течением – неблагоприятный, поскольку выживаемость в течение 5 лет составляет 60%.
Прогноз при кожных формах волчанки – благоприятный, поскольку в течение 20 лет выживают примерно 80% пациентов.
Однако следует помнить, что смертность среди людей, страдающих красной волчанкой, в среднем в три раза выше, чем в популяции. Причем в первые годы после выявления заболевания смерть, как правило, наступает вследствие тяжелого поражения внутренних органов или инфекций, а при длительном течении – от атеросклероза и закупорки сосудов.
В целом при своевременном распознавании волчанки и адекватной терапии прогноз для жизни – благоприятный.
Красная волчанка – продолжительность жизни
В среднем люди живут после постановки диагноза "красная волчанка" по 10 – 15 лет, однако имеются случаи выживаемости и по 25 – 30 лет.
Красная волчанка: пути заражения, опасность болезни, прогноз, последствия, продолжительность жизни, профилактика (мнение врача) – видео
Читайте также:


