Один из предрасполагающих факторов при развитии ревматизма
Ревматический артрит является одним из проявлений ревматизма. Современное и более правильное название этого заболевания – ревматическая лихорадка.
Острая ревматическая лихорадка (ревматизм, болезнь Сокольского-Буйо) – это системное воспалительное заболевание с преимущественной локализацией поражения в сердечно-сосудистой системе (кардит, формирование клапанных пороков сердца), развитием суставного (артрит), кожного (ревматические узелки, кольцевидная эритема) и неврологического (хорея) синдромов, возникающее на фоне иммунного ответа организма на антигены β-гемолитического стрептококка группы А и перекрёстной реактивности со схожими тканями организма человека.
Ревматический артрит в настоящее время встречается значительно реже, 
чем раньше. Но учитывая то, что в 20-30 годах прошлого века смертность от ревматизма доходила до 40%, а пороки сердца формировались в 50-75% случаев, то врачи по-прежнему с настороженностью относятся к данной патологии.
Заболевание, как правило, развивается у лиц, имеющих предрасположенность к нему. Обычно возникает у детей и подростков в возрасте 7-15 лет, чаще у девочек.
Ни в коем случае не следует путать ревматический артрит с ревматоидным. Помимо схожих названий и ряда лабораторных показателей, у этих процессов нет ничего общего. Подробнее о ревматоидном артрите вы можете прочитать в соответствующем разделе сайта.
В настоящее время доказано, что ревматизм возникает после перенесенной организмом инфекции, вызванной β-гемолитическим стрептококком группы А. Этот микроорганизм может служить причиной целого ряда заболеваний: скарлатины (при первом контакте организма с возбудителем), ангины, обычной острой респираторной инфекции (тонзиллита, фарингита) и других.
К предрасполагающим факторам возникновения ревматизма относят молодой возраст, переохлаждение, отягощенную наследственность. Доказана роль определенных генов в возникновении этого заболевания (наследование определенных вариантов гаптоглобина, аллоантигена В-лимфоцитов, антигенов HLA А11, В35, DR5, DR7, HLA А3, B15 и ряда других).
Считается, что за развитие заболевания отвечают токсико-иммунологические реакции. Стрептококк вырабатывает токсины, которые вызывают воспаление в клетках соединительной ткани, в том числе, суставах и клетках оболочек сердца (токсический механизм – прямое повреждение факторами патогенности стрептококка). Помимо этого, антигены микроорганизма схожи с собственными антигенами организма человека.
В результате воспалительного процесса возникает дезорганизация соединительной ткани, которая включает следующие стадии:
- мукоидное набухание (обратимое разволокнение соединительной ткани),
- фибриноидный некроз (необратимый процесс, заканчивающийся распадом коллагеновых волокон),
- формирование специфических гранулем (гранулемы Ашоффа-Талалаева),
- склероз гранулем.

Начиная от мукоидного набухания до склероза гранулем проходит около 6 месяцев. Помимо описанного процесса, в тканях отмечается отек, пропитывание белками плазмы и фибрином, инфильтрация нейтрофилами, лимфоцитами и эозинофилами.
Морфологическим признаком активного ревматизма является обнаружение специфической гранулемы и неспецифического воспаления.
- наличие диффузных заболеваний соединительной ткани (ревматическая лихорадка, системная красная волчанка, склеродермия и другие) или дисплазии соединительной ткани (синдром Марфана, синдром Элерса-Данлоса, недифференцированные виды дисплазий) у ближайших родственников;
- наличие в ближайшем окружении (семье или коллективе) больного острым инфекционным заболеванием, вызванным β-гемолитическим стрептококком группы А (скарлатина, ангина и прочие), или носителя данного микроорганизма;
- возраст 7-15 лет;
- женский пол;
- недавно (обычно 1-3 недели назад) перенесенное острое инфекционное заболевание стрептококковой этиологии или обострение хронической патологии (например, тонзиллита);
- частые острые респираторные инфекционные заболевания (более 3-4 раз в год);
- носительство В-клеточного маркера D8/7 или наличие его у ближайших родственников, наличие определённых групп крови (А и В), фенотипы кислой эритроцитарной фосфатазы и локусами системы HLA (DR5–DR7, Cw2–Cw3);
- неблагоприятные социально-экономические условия (например, доказано, что частота встречаемости ревматической лихорадки выше в развивающихся странах, а в Российской Федерации подъем заболеваемости отмечался в начале 90-х гг.).
Классическими критериями для диагностики первичной ревматической атаки являются диагностические критерии ревматизма Киселя-Джонса-Нестерова. 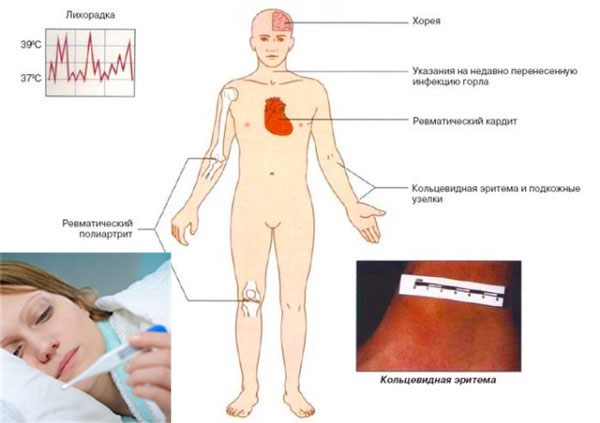
Несколько модифицированные, в соответствии с современными данными, они включают:
Помимо перечисленных признаков, необходимо установить наличие предшествующей стрептококковой инфекции группы А. Для этого делается мазок из зева и носа для выделения носительства стрептококка путем посева и определения антигена стрептококка, анализ крови на наличие противострептококковых антител. В ряде случаев подтверждение и не потребуется, например, после недавно перенесенной скарлатины.
Диагноз считается вероятным при наличии двух больших или одного большого и двух малых критериев с данными о предшествующей стрептококковой инфекции.
К дополнительным признакам, которые должны навести на мысль о наличии стрептококковой инфекции – улучшение на фоне противовревматической терапии в течение 3-5 дней. Также обращают внимание на общие симптомы: утомляемость, слабость, бледность кожи, потливость, носовые кровотечения, боли в животе.
Для диагностики повторных ревматических атак и определения активности ревматического процесса обычно ограничиваются лабораторными показателями и дополнительными исследованиями (например, эхокардиография для определения кардита).
Рентгенография пораженных суставов обычно не информативна, так как при ревматическом артрите она не выявляет изменений. Ее назначают лишь в спорных случаях (например, при стертом течении заболевания или изолированном суставном синдроме). Но обычно этого не требуется, и диагноз ставится на основании клинической картины и специфических изменений в лабораторных анализах. 
Для исключения ревмокардита проводятся:
- ЭКГ: нарушения ритма и проводимости, снижение амплитуды зубца Т и интервала S-T.
- Эхокардиография: утолщение и уменьшение экскурсии створок клапанов (при их воспалении), выявление приобретенного порока сердца.
- Рентгенография органов грудной клетки: при наличии кардита отмечается расширение границ сердца.
Для исключения нефрита: общий и биохимический анализ мочи (в пределах нормы или протеинурия, гематурия).
Симптомы острой ревматической лихорадки (ревматизма)
Клинико-диагностические критерии острой ревматической лихорадки Киселя-Джонса:

- Большие (ревматическая клиническая пентада):
- ревмокардит;
- полиартрит;
- малая хорея;
- ревматические узелки;
- анулярная (кольцевидная) эритема.
- Малые:
- клинические (лихорадка, артралгии);
- абдоминальный синдром;
- серозиты;
- лабораторно-инструментальные.
Первоначально возникает острое инфекционное заболевание стрептококковой этиологии или обострение хронического процесса. Спустя 2-3 недели после болезни или затянувшегося выздоровления возникают типичные проявления ревматической атаки, которая постепенно стихает. Затем может следовать латентный период продолжительностью 1-3 недели. В это время возможно полное отсутствие симптомов, легкое недомогание, артралгии, принимающиеся за обычную усталость, субфебрильная температура, изменение лабораторных показателей (повышение уровней СОЭ, АСЛ-О, антистрептокиназы, антистрептогиалуронидазы). Далее может идти период ревматической атаки, который проявляется полиартритом, кардитом, нейроревматизмом и другими симптомами, сдвигами в лабораторных анализах.
Для заболевания характерно чередование периодов обострений и ремиссий. Рецидивы возникают на фоне нового или обострения хронического инфекционного процесса стрептококковой этиологии.
- У детей заболевание часто начинается остро или подостро. Характерны полиартрит, кардит, хорея и кожные проявления (кольцевидная эритема и ревматические узелки).
- В подростковом возрасте болезнь чаще развивается постепенно. Ревмокардит обычно носит затяжной рецидивирующий характер с формированием пороков сердца. Хорея возникает реже.
- В молодом возрасте (18-21 год) характерно острое начало, классический полиартрит с высокой температурой (часто поражаются мелкие суставы стоп и кистей, грудинно-ключичные и крестцово-подвздошные суставы). Самочувствие значительно страдает.
Тем не менее, заболевание часто проходит без следа, пороки сердца формируются примерно в 20% случаев. - У взрослых болезнь проявляется в основном поражением сердца, примерно у половины из них формируется порок. При артрите часто поражаются крестцово-подвздошные суставы. Нередко и бессимптомное течение болезни.
- В пожилом возрасте болезнь практически не встречается, но возможны ее рецидивы.
За последние годы редко встречается тяжёлое течение ревмокардита, отмечается тенденция к моносиндромной форме заболевания, уменьшается частота и кратность повторных атак.
- острая ревматическая лихорадка (первая атака);
- повторная ревматическая лихорадка (рецидив).
- В зависимости от вовлеченности сердца:
- без поражения сердца;
- ревматическая болезнь сердца: без порока, с пороком, неактивная фаза).
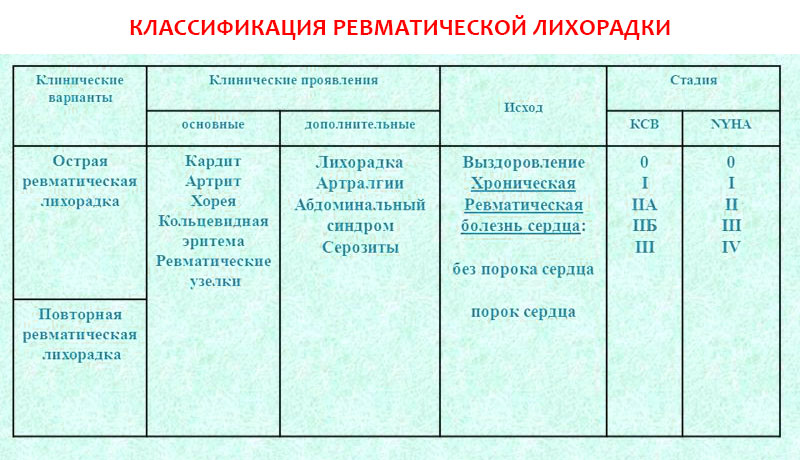
В зависимости от наличия сердечной недостаточности:
- без сердечной недостаточности, сердечная недостаточность I, II A, II Б или III ст.;
- функциональный класс I, II, III, IV.
В зависимости от степени выраженности проявлений заболевания (соответственно, и выраженности системного воспаления), выделяют следующие степени активности:
- максимальная: соответствует выраженному экссудативному воспалению и характеризуется яркими симптомами с лихорадкой, острым полиартритом, диффузным миокардитом или панкардитом, серозитом, пневмонитом и другими проявлениями;
- умеренная: без выраженного экссудативного воспаления с субфебрильной лихорадкой или без нее, полиартралгией, хореей и кардитом;
- минимальная: слабо выраженные симптомы, часто без экссудативного воспаления.
Лечение острой ревматической лихорадки (ревматизма)
Лечение острой ревматической лихорадки складывается из следующих этапов:
- I – стационарное лечение острого периода,
- II — долечивание и реабилитация в местном ревматологическом санатории;
- III — наблюдение в кардиоревматологическом диспансере.
- Строгий постельный режим на 15-20 дней при тяжелом течении болезни, при легком течении – полупостельный режим на 7-10 дней.
- Диетическое питание с ограничением поваренной соли.
- Медикаментозная терапия (гормоны, нестероидные противовоспалительные средства, психотропные препараты – при хорее, антибактериальные препараты пенициллинового ряда и другие, сердечные гликозиды и мочегонные – при сердечной недостаточности, витамины и ряд других средств). Выбор того или иного лекарственного препарата и его дозы зависит от степени активности ревматического процесса и сопутствующих проявлений.
- Физиотерапевтические процедуры – применяются редко, так как многие из них противопоказаны. При правильном лечении процесс и так проходит без остаточных изменений.
- Санаторно-курортное лечение – применяется при переходе заболевания в неактивную фазу или для продолжения начатой в стационаре противоревматической терапии (Кисловодск, санатории Южного берега Крыма). Противопоказано при активности ревматизма II и III степени, тяжелых комбинированных или сочетанных пороках сердца с недостаточностью кровообращения II или III степени.
Прогноз зависит от степени выраженности проявлений заболевания и от наличия ревмокардита.
Ревматический кардит, по различным данным, приводит к формированию пороков сердца в 25-75% случаев. Также на его фоне могут возникать жизнеугрожающие нарушения ритма и сердечная недостаточность.
Остальные проявления – артрит, нейроревматизм, кожные изменения, серозиты – обычно протекают благоприятно и не оставляют после себя изменений.
Меры профилактики ревматизма следующие:

- Первичные: санация очагов хронической инфекции и своевременное лечение острых инфекционных заболеваний, мазки из зева и носа при ангинах, при хроническом тонзиллите (особенно, при гипертрофии миндалин III-IV степени), при обнаружении носительства стрептококка, при повышенных цифрах АСЛ-О, АСК, АСГ или других показателей активности стрептококкового процесса решается вопрос о профилактике препаратами пенициллинового ряда. Также проводится неспецифическая профилактика, например, закаливание.
- Вторичная: после перенесенной острой ревматической лихорадки назначаются антибиотики пенициллинового ряда (бициллин, экстенциллин и др.) 1 раз в 3 недели курсом на 5 лет. При повторной ревматической атаке до подросткового возраста или в подростковом возрасте, но без порока сердца – профилактика продлевается до 18 лет, а при наличии порока сердца — до 25 лет.
- Текущая: при возникновении на фоне острой ревматической лихорадки каких-либо инфекционных заболеваний обязательно назначение антибактериальных препаратов (преимущественно пенициллинового ряда) и нестероидных противовоспалительных средств.



Люди много веков назад уловили связь между тяжелыми простудами, ангинами и последующим возникновением проблем с суставами и общим недомоганием. Однако научное изучение ревматизма началось только с конца XIX века. Сегодня уже ясно – это поражение всей соединительной ткани, которая имеется в организме, и воспаление связано с нашим собственным иммунитетом.
Считается, что острая ревматическая лихорадка наиболее часто бывает у детей школьного возраста, хотя возможен ревматизм у взрослых. Обычно это лица 18 - 25 лет. Воспалительный процесс возникает в соединительной ткани, составляющей каркас внутренних органов, покрывающей суставные поверхности костей и формирующей клапаны сердца. Причиной болезни считают изменения в иммунной системе, которые запускает особый микроб – бета-гемолитический стрептококк А-группы. Причем ревматизм развивается не у всех, кто переболел стрептококковыми ангинами, скарлатиной или фарингитом, а только у части людей, имеющих наследственную предрасположенность.
При ангине токсины бактерий, а затем и антитела, которые организм вырабатывает в ответ на инфекцию, поражают волокна соединительной ткани в сердце, провоцируя воспаление внутренней оболочки сердца – эндокардит, или сердечной мышцы – миокардит. Кроме того, поражаются сердечные клапаны.
Помимо сердца, антитела, которые производит иммунная система, атакуют хрящи и связки в суставах, волокна соединительной ткани в сосудах, почках. Кроме этого, антитела повреждают и нервную систему. Такой процесс развивается, если у иммунной системы изначально есть дефект, то есть человек генетически предрасположен к ревматизму.

Симптомы ревматизма у взрослых
Ожидать первые признаки болезни можно через 2 - 3 недели после острой ангины, скарлатины или фарингита, которые вызваны стрептококком. Важно подчеркнуть, что симптомы ревматизма у взрослых начинаются не с поражений суставов или сердца, а с приступа лихорадки. На фоне общего нарушения самочувствия, слабости и разбитости температура повышается от 37 до 38,5 - 39 °С, сопровождается сильным ознобом и обильным потом.
Температура может держаться до 5 суток, и на фоне нее воспаляются суставы – они отекают, кожа над ними краснеет, возникает боль, которая не утихает даже в покое. Чаще всего повреждаются симметрично оба колена, либо голеностопные, плечевые или локтевые суставы. Но воспаление быстро переходит с одних суставов на другие – пару дней болят колени, затем локти, затем голеностопы. Причем после приема противовоспалительных препаратов боль и воспалительный процесс быстро исчезают. По мере снижения температуры утихает и артрит.
Некоторые пациенты отмечают на коже сыпь в виде розовых колец (эритема), которая не зудит и быстро проходит. В редких случаях в области затылка или воспаленных суставов могут возникать узелки под кожей, похожие на зернышки риса или горошины.

Ключевое проявление ревматизма – это серьезные поражения сердца (кардиты). От того, насколько сильно поражены оболочки сердца, клапаны и крупные сосуды, во многом зависит дальнейший прогноз для больного. Возможен:
-
эндокардит – воспаление внутренней выстилки сердца и клапанов;
миокардит – это поражение самой сердечной мышцы;
панкардит – когда в той или иной степени страдают все оболочки сердца.
Основные проявления – сердцебиение (тахикардия) и боль в области сердца, имеющая ноющий, щемящий или колющий характер. На фоне боли возникает одышка при малейшей нагрузке, аритмии (нарушения ритма). Почти у 1/4 больных, особенно при несвоевременном лечении, формируется порок сердца, так как воспалительный процесс разрушает сердечные клапаны.
По словам врача-невролога высшей категории Урюпинской ЦРБ Евгения Мосина, ревматизм затрагивает и нервную систему, у неврологов есть даже отдельный термин для описания болезни – нейро-ревматизм. Повреждения нервной системы возможны как в период ревматической лихорадки (из-за острых нарушений мозгового кровообращения, психозов или ревматического невроза), так и спустя некоторое время, из-за воспалительного процесса соединительнотканных элементов в нервной системе (миелиты, энцефалиты или невриты).
Самое частое неврологическое проявление ревматизма – это хорея (поражение подкорковых центров мозга, отвечающих за движения). Для этой патологии характерны подергивания рук и ног, имеющие хаотичный характер. Из-за сокращения мышц на лице возникает ощущение, что человек гримасничает, хотя он не контролирует эти действия. Может нарушаться внятность речи, страдает почерк, сложно держать в руках столовые приборы. В среднем, симптомы, как отмечает Евгений Юрьевич, сохраняются до трех месяцев.

НА ПОМОЩЬ ПРИДЕТ
Спецмазь Пчелиная идеально подойдет при боли в позвоночнике, травмах и повреждениях кожи. В его составе только натуральные и экологически чистые экстракты и масла лекарственных растений. Они быстро успокаивают, мазь хорошо разогревает, тем самым снимая все отеки и воспаления. Бальзамом можно растирать тело в области позвоночника и суставов, он предохраняет кожу от сухости и потери эластичности.
При ссадинах, царапинах и трещинках мазь оказывает бактерицидное действие за счет эфирного масла сибирской пихты в составе препарата.
Длительность острой ревматической лихорадки длится до 6 - 12 недель. В этот период процесс воспаления проходит последовательные стадии развития, от обратимых начальных изменений до тяжелых, фатальных осложнений.
Самое неприятное при ревматизме то, что после затухания процесса, в первые 4 - 5 лет ремиссии, возможны новые вспышки воспаления. Они связаны с повторными эпизодами микробных ангин и фарингитов.
Очень важно своевременно начать лечение заболевания, поскольку более всего ему подвержены маленькие дети. Патология может привести к весьма серьезным осложнениям, избавиться от которых подчас бывает невозможно.
Причины
Причины ревматизма довольно разнообразны, но зачастую болезнь развивается на фоне инфекционных патологических процессов либо после заражения определенными видами болезнетворных микроорганизмов.
Так, если говорить об инфекционной природе заболевания, то воспаление может возникнуть после развития носоглоточной инфекции, вызванной стрептококками.
Когда эти бактерии попадают в организм, они становятся возбудителями:
- тонзиллита;
- фарингита;
- острой ангины и др.
Очень важную роль играет этиология ревматизма. Существует 2 основных пути, которые приводят к развитию ревматизма:
- Стрептококки способны выделять целый ряд токсических ферментов, которые оказывают неблагоприятное воздействие на сердечную мышцу и кровеносные сосуды. Такой патогенез ревматизма чаще всего наблюдается у людей, страдающих от хронических ЛОР-заболеваний, включая голосовые связки (ларингит), миндалины и заднюю стенку горла.
- Некоторые штаммы стрептококка обладают антигенными субстанциями, которые по своей структуре соответствуют субстанциям сердечной мышцы.
Точно определить патогенез ревматизма может исключительно врач после проведения всех диагностических мероприятий, необходимых для установления причин и назначения лечения пациенту.
Чтобы отследить патогенез заболевания, врач учитывает не только патологические причины развития ревматизма, но также берет во внимание наличие факторов, предрасполагающих к нему.
Одним из таковых является генетическая предрасположенность. Если в семье больного были люди, которые перенесли ревматическое заболевание, этому человеку необходимо быть крайне бдительным и тщательно следить за состоянием своего здоровья.
Еще один распространенный фактор – склонность к развитию аллергических реакций, во время которых иммунная система подвергается активной атаке внешних раздражителей – аллергенов. При этом аллергия может быть вызвана все той же стрептококковой инфекцией, однако роль других раздражителей тоже нельзя преуменьшать.
При проведении клинических исследований, как правило, следы стрептококка не выявляются. Однако аллергический или аутоиммунный процесс, влияющий на развитие ревматизма, еще не до конца изучен, поэтому данная теория не имеет под собой веских оснований.
Симптомы
Чтобы своевременно распознать болезнь, крайне важно понимать, как проявляется суставный ревматизм. Стоит учитывать, что он не является единичным заболеванием.
Как правило, ему сопутствуют и другие патологии, поскольку стрептококки выделяют в кровь довольно большое количество токсических веществ, что не может пройти бесследно.
Первые тревожные симптомы ревматизма суставов далеко не всегда говорят о том, что человек страдает именно от этого заболевания, ведь клиническая картина довольно размыта. Только когда симптоматика усилится либо после того, как пациент перенесет повторную инфекционную патологию, врач сможет определить наличие данного заболевания.
Признаки ревматизма, протекающего в острой форме, проявляются с помощью:
- значительного повышения температуры тела (иногда показатели термометра могут достигать отметки в 40 градусов);
- учащенного пульса;
- ощущения сильного озноба, вызванного лихорадкой;
- повышенного потоотделения;
- резкого упадка сил, усталости;
- опухания и болезненности пораженного сустава.
При несвоевременном обращении за медицинской помощью может произойти распространение воспалительного процесса на здоровые суставы. Однако он не вызывает особых изменений в их структуре.
В этом случае ревматизм может проявиться с помощью следующих признаков:
- аритмичности пульса;
- боли за грудиной;
- расширения сердечной мышцы, которое может быть замечено только при инструментальном исследовании грудной клетки;
- шума трения перикарда, свидетельствующего о поражении воспалительным процессом сердца.
Среди специфических способов проявления такой болезни, как ревматизм, следует отметить:
- частые носовые кровотечения;
- розовые эпидермические высыпания, не имеющие четких границ;
- образование ревматических подкожных узлов разных размеров, которые не причиняют дискомфорта или болевых ощущений.
Специфические симптомы, вызванные поражением суставов при ревматизме, появляются спустя несколько дней после развития воспалительного процесса.
Крайне редко у больного могут возникнуть другие недомогания – например, боль в правом подреберье (при поражении печени или желчного пузыря). Подобное отклонение требует особого внимания, поскольку это говорит о тяжелом течении ревматизма, которое представляет серьезную опасность для здоровья человека.
Классификация
Классификация ревматизма включает в себя 3 критерия, согласно которым болезнь разделяют:
- по форме;
- по локализации;
- по степеням тяжести.
Существует 2 формы ревматизма:
- острая;
- хроническая.
От острого ревматизма страдают в большинстве случаев молодые люди в возрасте до 25 лет. Зачастую причиной патологии становится стрептококковая инфекция.
Особенностью данной формы является то, что ее клиническая картина возникает внезапно, а сама болезнь продолжает стремительно прогрессировать.
Спустя некоторое время, у пациента возникают специфические симптомы в виде:
- ревмокардита;
- артрита или полиартрита;
- кожной сыпи;
- образования узелков на поверхности эпидермиса (крайне редкий симптом).
Самым опасным в данной ситуации является поражение сердечной мышцы – ревмокардит. У каждого четвертого пациента с ревматизмом такое патологическое состояние приводит к развитию приобретенного порока сердца.
При хроническом течении ревматизма происходят частые рецидивы патологии. От приступов болезни страдают не только суставы, но также сердечная мышца. Симптоматика данной формы ревматизма такие же, но они намного меньше выражены.
После первого острого приступа патологии наступает период ремиссии, после чего болезнь может развиться вновь. Вялое течение патологии способно длиться месяцами, а иногда даже и годами.
Ревматизм костей или суставов, согласно классификации по локализации очага воспаления, делится на:
- Сердечный (ревмокардит), при котором поражается сердечная мышца. Симптоматика такой патологии может проявляться, а может и не выдавать себя, но разрушительный процесс все равно будет протекать, пусть даже в латентной форме.
- Суставный (ревмополиартрит).Под воздействием стрептококковой инфекции происходит разрушение сумки сустава или же целого хряща.
- Ревматизм, сопровождающийся поражением нервной системы (неврологический тип патологии). Симптоматика патологии может продолжаться на протяжении 4 недель. В период обострения у пациента нервы крайне возбуждены, вследствие чего у него может возникать нервный тик, сопровождающийся подергиванием рук и ног, а также лица. Такие признаки сильно мешают человеку вести привычный образ жизни и заниматься своими делами.
- Легочная форма, для которой характерно развития бронхита, пневмонии, плеврита и других заболеваний бронхолегочной системы.
- Кожный ревматизм, характеризующийся образованием бляшек, узелков или патологических высыпаний на поверхности эпидермиса.
- Офтальмологический тип заболевания всегда комбинируется с классическими проявлениями ревматизма. При данной форме патологии поражается глазная сетчатка, а также другие структуры зрительного органа.
Офтальмологическая форма ревматизма может приводить к частичной потере зрения, поэтому на подобные отклонения необходимо реагировать сразу после проявления первых тревожных симптомов.

Классификация суставного ревматизма также подразумевает выделение определенных фаз патологического процесса. Они разделяются на активную и неактивную фазу.
Активная ревматоидная фаза тоже делится на несколько степеней тяжести:
- первый период – минимальная активность патологии;
- второй период – умеренная активность;
- третий период – высокая активность.
Активная фаза такой патологии, как ревматизм, всегда проявляется яркой симптоматикой. Если таковой не наблюдается, и даже лабораторные исследования не обнаружили патологию, речь идет о неактивной фазе данного заболевания.
Ревматизм в неактивной фазе не делится на стадии – это скрытое заболевание, которое, однако, нельзя считать безопасным.
Постепенно прогрессируя, оно причиняет вред здоровью человека как бы исподтишка, что намного хуже той ситуации, когда человека мучают тахикардия, боли в суставах или сердце и другие неприятные симптомы.
Какой врач лечит ревматизм?
Ревматизм – это заболевание, с которым можно обратиться не к одному конкретному врачу, а сразу к нескольким. Так, направить пациента на исследования может:
Главное – получить точный результат исследований, чтобы назначить препараты, которые вылечивали бы заболевание без последствий для здоровья пациента и возможных осложнений.
Диагностика
Помимо физикального осмотра, лечащий врач обязан назначить пациенту ревмопробы, которые определят степень риска развития патологии либо покажут ее наличие. Другими диагностическими процедурами, необходимыми при подозрении на ревматизм, являются:
- бактериальный посев из зева на выявление стрептококковой инфекции;
- рентгенография легких;
- ЭхоКГ;
- ЭКГ;
- биохимия крови;
- биопсия суставной жидкости (если врач посчитает нужным проведения такого диагностического мероприятия).
Только на основании полученных данных ставится окончательный диагноз и назначается терапия. Если пациент будет неотступно соблюдать все рекомендации лечащего врача, он сможет быть уверенным в эффективности назначенного лечения.
Лечение

Как лечить ревматизм суставов? Медикаментозное лечение требует применения противомикробных и противовоспалительных препаратов. Однако при большом разнообразии симптомов могут потребоваться и другие виды лекарств.
Нередко прибегают к применению гормонов:
- преднизолона;
- триамцинолона.
Среди НПВП особой популярностью пользуются:
- Диклофенак.
- Ибупрофен.
- Индометацин и др.
Чем лечить ревматизм, если в патологический процесс была вовлечена нервная система? При таких условиях целесообразным является применение иммунодепрессантов:
- Гидроксихлорохина.
- Азатиоприна.
- Хлорохина.
- Хлорбутина и др.
Если ревматизм стал следствием инфекционных ЛОР-заболеваний, то проводится антибиотикотерапия. Применяются препараты пенициллинового ряда (Бициллин, Ампициллин, Амоксициллин и др.).
Однако она носит вспомогательный характер, поэтому все рекомендации лечащего врача относительно использования других медикаментозных средств должны быть соблюдены.
Стоит учитывать, что лечение ревматизма суставов должно осуществляться исключительно в условиях стационара. Такой подход поможет лечащему врачу подкорректировать схему терапии, если возникнет такая необходимость.
Народные средства
Многие пациенты задаются вопросом, как вылечить ревматизм с помощью народных средств, и возможно ли это вообще? Однако применять рецепты из арсенала нетрадиционной медицины стоит только в качестве вспомогательного терапевтического подхода. Если лечить ими суставной или любой другой вид ревматизма, то эффекта придется ждать довольно долго.
Отличные результаты показывают травяные отвары:
- 4-5 г цветочных корзинок полыни цитварной засыпать в термос и залить 1,5 стакана кипятка. Настоять в течение 2,5 часов – и средство готово к применению. Использовать его нужно наружно, протирая больные места. Отвар предназначен для снятия болевого синдрома при ревматизме и невралгии.
- Стакан сушеных цветков клевера залить литром кипятка и настаивать в течение 2-3 часов. Готовое средство профильтровать и использовать для ванн. После принятия 12-14 ванн курс терапии можно прервать либо полностью прекратить.
- 12-15 г сухих листьев зверобоя продырявленного залить 800 мл кипятка, настоять 2-3 часа и процедить. Настой предназначен для перорального приема. Пить нужно по трети стакана трижды на дню до принятия пищи. Средство применяют при ревматизме и запущенной подагре.
Когда ревматизм переходит в фазу ремиссии, не стоит прерывать лечение народными средствами. Оно поможет поддерживать иммунную систему организма и предотвратить рецидив заболевания.
Профилактика

Чтобы не допустить развития ревматизма, необходимо:
- своевременно лечить ЛОР-заболевания;
- проводить сеансы закаливания;
- улучшить условия проживания и работы (или учебы – у детей).
Для предотвращения рецидивов следует проводить профилактический прием антибактериальных и противовоспалительных препаратов. Однако такие процедуры проводятся только под контролем лечащего врача.
Может ли ревматизм приводить к инвалидности?
Пациент может получить инвалидность после перенесенного или стремительно прогрессирующего хронического ревматизма, если у него развился порок сердца, миокардиосклероз с СН стадии 1Б и выше, или бронхиальная астма.
Осложнения и опасные последствия
Осложнения ревматизма могут быть непредсказуемыми и довольно серьезными. К ним относят:
- хронизацию патологического процесса;
- развитие пороков сердца;
- развитие хронической сердечной недостаточности;
- тромбоэмболические нарушения;
- ишемическую болезнь сердца;
- развитие воспалительных процессов в сердечной мышце.
Чтобы не спровоцировать возникновение подобных осложнений суставного ревматизма, соблюдайте правила профилактики.
Никогда не пренебрегайте возможностью пройти дополнительные медицинские обследования, ведь чем раньше будет обнаружена болезнь, тем более быстрым и эффективным будет ее лечение.
Читайте также:


