Онкомаркеры при ревматоидном артрите
Ревматоидный артрит носит инфекционный воспалительный характер. Это системное заболевание соединительных тканей организма. Протекает заболевание , п оражая мелкие периферические суставы. Для выявления заболевания проводится диагностика ревматоидного артрита . П ри этом необходима сдача всех соответствующих анализов. На основе результатов доктор назначает лечение.
Причины и симптомы ревматоидного артрита
Изменения в суставах при ревматоидном артрите происходят симметрично. Вначале они наблюдаются в стоп ах , пятнисто-фаланговых и межфаланговых сустав ах . Если вовремя не была проведена диагностика ревматоидного артрита и его лечение, то со временем поражаются все остальные суставы. Зачастую возникновению заболевания способствует генетическая предрасположенность или инфекционные заболевания. Другими причинами ревматоидного артрита могут быть:
- гормональные нарушения;
- переохлаждение суставов;
- инфекционные процессы;
- перенесенные т равмы ;
- стрессовые ситуации (частая причина заболевания у женщин).
Ревматоидный артрит (код по МКБ 10) разделяют на виды: серонегативный М06.0; серопозитивный М05.8 и юношеский М08. При данном заболевании пациенты чаще всего жалуются на боли в пораженных суставах, они носят волнообразный, ноющий характер. Острое воспаление может стать причиной болей в мышцах. Наличие лихорадки подтверждает факт присутствия воспалительного проц есса в организме.
Сразу после пробуждения больные часто чувствуют скованность в суставах, она проходит через полчаса после каких-либо движений. Осматривая пораженные участки, доктор обнаруживает заметные покраснения. В запущенных случаях происходит нарушение функций сустава. Параллельно диагностируется отек или атрофия мышц. Ревматоидный артрит имеет яркую симптоматику, поэтому заметить проявления недуга пациент может сразу самостоятельно. При обнаружении первых признаков необходимо срочно обращаться за помощью к медикам. Правильно проведенная диагностика позволит выставить диагноз и начать своевременное лечение.
Диагностика артрита ревматоидного

При ревматоидном артрите особое внимание уделяется лабораторным исследованиям. Нет такого теста, который одиночно мог бы подтвердить наличие заболевания. Для постановки диагноза " ревматоидный артрит", анализы для диагностики должны проводиться комплексно. При подозрении на данный недуг н еобходимо наличие следующих данных:
- общего анализа крови (обязательно СОЭ);
- о бщего анализа мочи;
- биохимии крови (АЛТ, АСТ, С-реактивный белок, креатинин);
- и сследование на антицитруллиновые антитела и ревматоидный фактор;
- маркеры гепатитов;
- анализа на антинуклеарные антитела.
То лько в сумме перечисленные показатели позволяют определиться точно с диагнозом. Окончательно оценку состояния дает доктор, опираясь помимо этого на результаты инструментального исследования.
Подготовка к анализам крови
Д иагностика артрита ревматоидного о бязательно включает в себя лабораторные исследования. Чтобы результаты были более достоверными, к сдаче анализов необходимо подготовиться заранее:
- За сутки запрещается употреблять алкогольные напитки.
- Т акже ограничить физические нагрузки за сутки до сдачи анализов.
- Исключить лекарственные препараты за две недели, если сделать это невозможно, предупредить медицинского работника, который будет расшифровывать показания.
- За час запрещено курить.
- Необходимо успокоиться, не нервничать, полчаса до процедуры посидеть в тихой обстановке.
- Н е употреблять крепкий чай и кофе.
- Если в один день назначены рентгенография , другие инструментальные исследования, физиотерапия, придется отказаться от сдачи крови.
- Анализ крови нужно сдавать натощак.
Из результатов будет видно, какое количество клеток содержится в единице объема, будут доступны сведения и о скорости оседания эритроцитов (СОЭ). Этот показатель в диагностике наиболее важен.
Правильная подготовка к процедуре и обеспечение стерильности при заборе крови позволят получить достоверную информацию.
Общие анализы
Из общего анализа мочи можно узнать о наличии бактериальных клеток, биохимических субстратах, об общих физико-химических свойствах. При установлении ревматоидного артрита доктора больше всего интересуют следующие показания:
- Н аличие в крови воспалительных бактериальных п ризнак ов - повышенные лейкоциты, изменения в лейкоцитарной формуле. Данные показатели повышаются при инфекциях, при аутоиммунных патологиях меняются редко.
- Присутствие вирусного воспаления - снижение лейкоцитов и повышение лимфоцитов. Такая картина наблюдается при реактивном воспалении суставов, вызывается которое вирусами гепатита.
- Повышенный белок в моче и присутствие лейкоцитов указывают на наличие воспалительного процесса . При ревматоидном артрите такая картина харак терна .
В целом, исследования только мочи и крови крайне неинформативны. Для правильной диагностики, особенно в случаях, когда устанавливается инвалидность при ревматоидном артрите , просто необходимо проходить комплексное обследование.
Общие анализы крови и мочи дают возможность исключить другие заболевания.
СОЭ (скорость оседания эритроцитов)
О собое внимание уделяется при анализе крови скорости оседания эритроцитов (СОЭ). Принцип этого исследования описан ниже.
Кровь довольно сложная по своему составу среда. Кроме воды и клеточных элементов она содержит различные биохимические субстраты, в том числе белок.
Если пробирку с кровью оставить недвижимой, в покое, то эритроциты начинают оседать из-за силы тяжести.
Скорость такого оседания во многом зависит от того, как отдельные эритроциты объединяются в агрегаты.
Последнее может происходить из-за высокого белка, который и вызывает воспалительные реакции.
Если СОЭ повышена, то можно утверждать, что присутствуют воспалительные процессы, которые происходят при ревматоидном артрите. Руки , ноги у пациентов начинают в таких случаях ныть, реагировать на погоду, появляются боли.
СОЭ дает возможность определить активность заболевания, показатели указывают на аутоиммунные активные процессы. При лечении задача доктора - снизить показатели СОЭ до нормального уровня, этот факт будет подтверждать правильность выбранной терапии.
Биохимический анализ крови при ревматоидном артрите
Для биохимического исследования крови забор производится из вены и отправляется в лабораторию для определения наличия тех или иных субстратов. Это могут быть ферменты, белки, кислоты. При ревматоидном артрите внимание уделяется:
- У ровню печеночных ферментов АСТ, АЛТ. Они не могут свидете льствовать о наличии воспаления, но перед тем как лечить ревматоидный артрит рук , ног , д октор должен оценить со стояние печени и подобрать оптимальную терапию.
- Креатинину. Выводится почками как конечный продукт метаболизма белков. При повышенных показателях можно судить о плохой работе почек. Токсичные лекар ст ва в таком случае будут недопустимы к применению.
- Фракции белка. Этот неспецифический показатель подтверждает наличие воспалительного процесса в организме.
Из перечисленного выше следует, ч то ставить диагноз только на основании анализов крови невозможно. Они дают возможность назначать правильное лечение. Отдельно стоит отметить такой биохимический по казатель к ак С-реактивный белок.
C-реактивный белок (СРБ)
Для определения в анализе СРБ доктор должен сделать на направлении особую отметку. Для чего определяют показатель ? При острой фазе воспаления С-реактивный белок является наиболее важным. Без данн ого метаболита наша иммунная система не могла бы отвечать на повреждающие факторы воспалительными процессами. Если показатель превышает норму, это свидетельствует о воспалительном процессе в организме, который носит неизвестную локализацию, характе р может быть вирусным, бактериальным, аутоиммунным. Повышенный СРБ указывает на системную патологию в организме.
Ревматоидный фактор
Ревматоидный фактор определяется при наличии аутоиммунных заболеваний . Что собой он представляет? Это совокупность веществ - выработанные на клетки антитела иммунной системы. Клетки эти входят в оболочку сочленения, т ам-то и образуется ревматоидный фактор. В кровь он поступает из суставной полости и определяется при помощи анализов. Данный показатель повышается при:
- серозном ревматоидном артрите (код по МКБ 10 - М 05.8 );
- СКВ;
- с клеродермии;
- д ерматомиозите;
- наличии о пухоли;
- п аразитарных и инфекционных заболеваниях;
- в аскулите.
Антицитруллиновые антитела
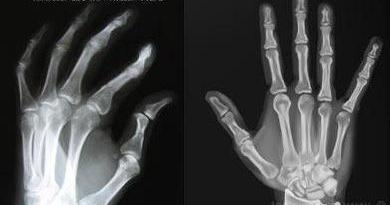
Диагностика ревматоидного артрита лабораторная дает возможность обнаружить в крови антицитруллиновые антитела (АЦЦП). Цитруллин - аминокислота, которая является частью белка. Последний входит в состав соединительной и эпителиальной ткани. Если происходит выработка антител к этой аминокислоте, можно судить о поражениях соединительных капсул в сочленениях. При повышении уровня АЦЦП более 95% можно с уверенностью утверждать о наличии ревматоидного артрита. Уже на ранних стадиях этот маркер присутствует в крови.
Но доверять только этому показателю не стоит, так как есть случаи повышения АЦЦП и при иных системных болезнях.
Антинуклеарные антитела
Если в организме происходят какие-то аутоиммунные процессы, начинается выработка определенного количества антител против белка в собственном организме. Называют эти антитела антинуклеарными. Рекомендуется определять этот показатель, если при анализе обнаружились воспаления неясной природы. К примеру, при повышенной СОЭ.
Однако антинуклеарные антитела не являются высокоспецифическим маркером при диагностике ревматоидного артрита. Показатель этот может также обнаружиться при:
- системных заболеваниях соединительных тканей;
- склеродермии;
- гепатите;
- реактивном артрите.
"Метотрексат"- отзывы при ревматоидном артрите
В базисной терапии при лечении ревматоидного артрита применяется "Метотрексат". Медикамент дает возможность подавлять выраженные симптомы , а также способен предупреждать разрушения костных тканей, обеспечивает стойкое противостояние деформации суставов. Лекарственное в ещество воздействует на клетки, способные к быстрому делению. Препарат оказывает противовоспалительный и противоопухолевый эффект благодаря тому, что происходит нарушение цикла метаболизма фолиевой кислоты.
Принимая "Метотрексат" при ревматоидном артрите, отзывы пациенты в большей степени оставляют положительные. Симптомы поражения суставов (скованность, отечность, боли ) становятся заметно менее выраженными. Прежде чем использовать препарат, необходимо ознакомится с противопоказаниями. Отрицательные отзывы обычно оставляют те, к то бездумно, без назначения доктора применяет лекарство.
"Метипред" при ревматоидном артрите также оказывает благотворное воздействие. Относится препарат к группе глюкокортикостероидов . Н а организм оказывает противовоспалительное, противоаллергическое и иммунодепрессивное действие. Активным веществом здесь является метилпреднизолон .

Инструментальные методы диагностики
Кроме лабораторных исследований при диагностике ревматоидного артрита необходимо использовать инструментальные методы , которые пом огут выявить заболевание и установить правильный диагноз.
Артроскопия. Малоинвазивный хирургический метод. Делается два небольших прокола в колене, вводится камера, благодаря которой предоставляется возможность диагностировать все внутренние изменения. Полученные сведения дают возможность спланировать правильное лечение.
Биопсия. Выполняется процедура под анестезией с помощью артроскопического доступа. Для исследования делается забор синовиальной ткани. Характер повреждений исследуют микроскопическим и гистологическим методом.
Сцинтиграфия сустава. Самый информативный метод. Используется лучевая диагностика. Уже на ранних стадиях выявляются проблемы. Исследование проводят на гамма-томографе.
МРТ. Метод очень чувствителен, дает возможность выявить отеки, эрозии костных тканей, синовит . Но для подтверждения диагноза потребуются дополнительные исследования, так как эти признаки не всегда могут принадлежать данному недугу.
УЗИ суставов. Нетравматичный , экономичный, доступный метод. Превосходит по точности рентгенологический. Есть возможность визуализировать состояние хрящей, сухожилий, связок.
Рентгенография . Для корректировки лечения данный метод используют, чтобы наблюдать за изменениями в развитии костной эрозии. На ранней стадии ревматоидного артрита рентген помогает обнаружить проблемы только на стопах и кистях рук. Обследование не дает возможности обнаружить симметрию развивающихся процессов при ревматоидном артрите.
Ревматоидный артрит – тяжелое, с трудом поддающееся лечению заболевание. Причины развития его установлены не полностью, тем не менее, при проведении правильно назначенного комплексного лечения качество жизни пациента может быть вполне удовлетворительным. Но это при условии неукоснительного выполнения больным всех рекомендаций лечащего врача.
Что такое ревматоидный артрит
Ревматоидный артрит (РА) – хроническое системное прогрессирующее заболевание, проявляющееся в виде воспаления в основном мелких суставов. Связано оно не с инфекцией, а с поломкой иммунной системы. Поражается соединительная ткань, поэтому данное заболевание называется системным. Патологический процесс часто распространяется и внутренние органы (сердце, сосуды, почки) – это внесуставные проявления болезни.
Всего в мире ревматоидным артритом болеет около 1% населения. Заболеть можно в любом возрасте, но чаще это случается в 35 – 55 лет у женщин и немного позже (в 40 – 60 лет) у мужчин. Ревматоидный артрит у женщины диагностируют в три раза чаще, чем мужчины.
Причины
Точные причины начала данного заболевания не установлены. Но известны основные причинные факторы:
- Наследственная предрасположенность – встречаются случаи семейных заболеваний.
- Влияние внутренних (эндогенных) факторов – у большинства больных женщин и мужчин отмечается низкий уровень мужских половых гормонов; научно подтверждено, что после использования оральных контрацептивов (ОК) риск развития болезни снижается.
- Влияние факторов внешней среды (экзогенных). Возбудители инфекции запускают аутоиммунную реакцию – аллергию на собственные ткани организма. Это связано с тем, что некоторые инфекционные возбудители имеют в составе своих клеток белки, схожие с белками тканей человека. При попадании этих возбудителей в организм иммунная система вырабатывает антитела (IgG), которые по неизвестной науке причине становятся антигенами (чужеродными для организма веществами). На них вырабатываются новые антитела IgM, IgA, IgG (ревматоидные факторы), уничтожающие их. Нарастание количества антител сопровождается усилением воспаления. Некоторые возбудители выделяют вещества, способствующие разрастанию суставной синовиальной оболочки и ферменты, повреждающие ткани.
В результате целого комплекса причин клетки синовиальной оболочки начинают выделять воспалительные цитокины – белковые молекулы, инициирующие и поддерживающие воспаление. Развивается длительно протекающий воспалительный процесс, происходит разрушение хрящевой и костной суставной ткани, деформация конечности. Хрящевая ткань заменяется соединительной, появляются костные разрастания, нарушается функция сустава. Очень часто причиной развивающегося аутоиммунного поражения суставов является герпетическая инфекция – вирусы простого герпеса 1, 2 типа, цитомегаловирус, вирус Эпштейна – Барр (вызывает мононуклеоз) и другие возбудители, например, микоплазмы.
Предрасполагающие (запускающие, триггерные) факторы:
- травмы, заболевания суставов;
- переохлаждения, постоянное пребывание в сыром помещении или в сыром климате;
- нервные перенапряжения, стрессы;
- имеет значение наличие хронических очагов инфекции – тонзиллиты, кариозные зубы, любые инфекционно-воспалительные процессы;
- прием некоторых лекарств с мутагенными свойствами.
Симптомы
Заболевание протекает волнообразно, в виде периодов обострений (рецидивов) и ремиссий.
Начало в большинстве случаев подострое и имеет связь с перенесенной инфекцией, переохлаждением, травмой или нервным перенапряжением, беременностью, родами.
Одновременно появляются незначительно выраженные боли в пораженных суставах, сначала преходящие, а затем постоянные. Еще один из первых симптомов, на который стоит обратить внимание, - легкая припухлость в суставной области. Она может проходить в течение дня, но затем становится постоянной.
В большинстве случаев при ревматоидном артрите поражается сначала небольшое количество суставов стоп и кистей. На ранней стадии могут также поражаться коленные суставы. Поражения симметричны. При подостром течении первые признаки нарушений появляются через несколько недель, при медленном, хроническом – через несколько месяцев.
Острое начало, высокая активность патологического процесса и системные проявления характерны для ювенильного ревматоидного артрита у детей и подростков. Он может начинаться с высокой температуры, изначального поражения сразу нескольких суставов и признаков поражения внутренних органов.
Ревматоидный артрит сопровождается признаками общей интоксикации. Это слабость, недомогание, небольшое повышение температуры тела, головные боли. Нарушается аппетит, больной теряет массу тела.
Суставной синдром. Поражаются сначала мелкие суставы кисти (число их увеличивается), а затем и крупные суставы (плечевые, коленные). Они опухают, становятся очень болезненными, постепенно теряют свою функцию, обездвиживаются. Длительное обездвиживание приводит к выраженной атрофии (уменьшению в объеме) мышц. Ревматоидный артрит характеризуется также тем, что поражения разных суставов могут быть неодинаковыми: в одних могут преобладать признаки воспаления (отек), в других – пролиферации (разрастания соединительной ткани с деформацией и нарушением функции).
Появляются подкожные ревматоидные узелки – небольшие, умеренно плотные, безболезненные образования, располагающиеся на поверхности тела, чаще всего на коже локтей.
Поражается периферическая нервная система. Из-за поражения нервов больные ощущают онемение, жжение, зябкость в конечностях.
При ревматоидном васкулите происходит поражение различных мелких и частично средних кровеносных сосудов. Часто это проявляется в виде точечных очагов некроза в области ногтей или безболезненных язв в области голени. Иногда васкулит может проявляться в виде микроинфарктов.
При частых обострениях и прогрессировании ревматоидного артрита происходит поражение внутренних органов - сердца (эндокардит), почек (нефрит), легких (узелковое поражение легочной ткани) и т.д.
К врачу следует обращаться при появлении следующих симптомов:
- Болей в суставах, легкой скованности движений по утрам, если:
- кто-то из близких родственников болеет ревматоидным артритом;
- вы недавно перенесли какое-то инфекционно-воспалительное заболевание (ОРВИ, ангину), затяжной стресс или просто переохладились;
- вы проживаете в холодной сырой местности.
- Небольшого повышения температуры, недомогания, снижения аппетита, потери массы тела, сопровождающихся легкой утренней скованностью движений.
Локализации процесса
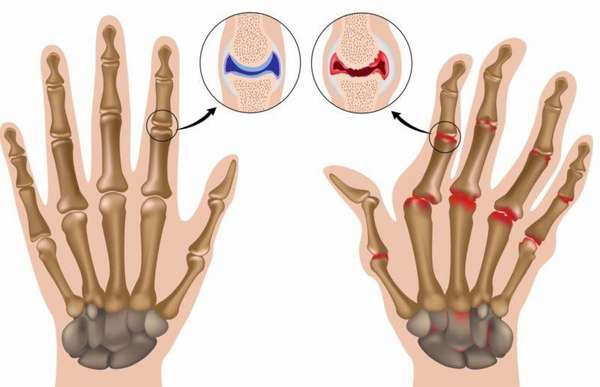
При ревматоидном артрите вначале обычно поражаются мелкие суставы кистей, пальцев рук и стоп. Внешний вид верхних х конечностей:
Хруст в суставах - когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Внешний вид нижних конечностей:
- пальцы стоп приобретают молоточковидную форму;
- подвывихи мелких суставов приводят к развитию плоскостопия;
- для ревматоидной стопы характерно также вальгусное (кнаружи) отклонение стопы, связанное с поражением голеностопа;
- при поражении коленных суставов появляется сгибательная контрактура (неподвижность).
Тазобедренные суставы поражаются редко.
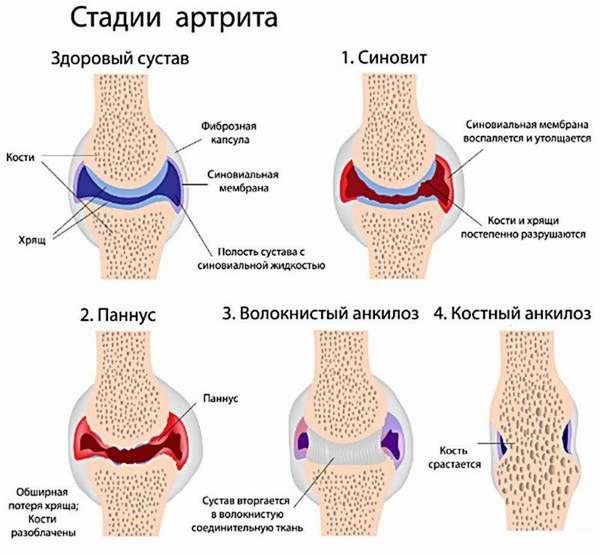
Стадии ревматоидного артрита
Ревматоидный артрит протекает в три стадии:
- Начальная, воспаления– поражение синовиальных сумок сопровождается болями, отеком околосуставных тканей.
- Прогрессирующая, пролиферации – быстрое деление клеток синовиальной оболочки, приводящее к ее уплотнению.
- Завершающая, деформации – при длительном течении воспаленные клетки начинают выделять фермент, разрушающий хрящевую и костную ткань, что приводит к изменению суставной формы и тяжелому нарушению их функции.
По длительности течения выделяют следующие стадии ревматоидного артрита:
- очень ранняя – до полугода;
- ранняя – от полугода до года;
- развернутая – до 2-х лет;
- поздняя – после 2-х лет.
- Околосуставной остеопороз – разрежение, истончение костной ткани;
- Сужение суставной щели и единичные эрозии на хрящевой суставной поверхности;
- Множественные глубокие эрозии суставных хрящей и костей;
- Присоединяется анкилоз - неподвижность сустава из-за сращения суставных поверхностей.
Стадии ревматоидного артрита
Существует несколько типов классификаций ревматоидного артрита по разным критериям.
По клинико-анатомическим признакам выделяют следующие формы ревматоидного артрита:
- суставная форма;
- суставно-висцеральная (системная) – поражаются не только суставы, но и внутренние органы;
- ювенильная форма – развивается у детей до 16 лет, характеризуется острым началом, лихорадкой и выраженными внесуставными проявлениями.
- медленнопрогрессирующий РА – самая частая форма, может продолжаться годами;
- быстропрогрессирующий РА – характеризуется злокачественным течением;
- без признаков прогрессирования – встречается редко.
По иммунологическим признакам:
- Наличие или отсутствие содержания в крови ревматоидного фактора (РФ) – антител к собственному иммуноглобулину G:
- серопозитивные – РФ обнаружен;
- серонегативные – РФ не обнаружен.
- Наличие или отсутствие в крови антител к циклическому цитрулинсодержащему пептиду – анти-ЦЦП или АЦЦП (цитрулин – продукт обмена, в норме полностью выводящийся из организма; при РА выделяются ферменты, встраивающие цитрулин в белки и превращающие его в чужеродный белок – антиген; на этот антиген иммунная система вырабатывает антитела):
- серопозитивные – АЦЦП обнаружен;
- серонегативные – АЦЦП не обнаружен.
Выделяют следующие критерии сохранности функций опорно-двигательного аппарата:
- Выполнение движений в полном объеме.
- Снижение двигательной активности. Появляются трудности, не позволяющие выполнять движения в полном объеме, особенно в профессиональной сфере.
- Нарушение подвижности, возможно только самообслуживание.
- Невозможны любые виды двигательной активности, в том числе самообслуживание.
Что будет, если не лечить
Если ревматоидный артрит не начать лечить своевременно, в дальнейшем он начнет быстро прогрессировать, что увеличивает риск развития возможных осложнений:
- деформации и утрата суставных функций, приводящие к инвалидности;
- изменению нервно-мышечной системы с нейропатиями и уменьшением объема мышц;
- поражению сердечно-сосудистой системы в виде васкулитов, эндокардитов, микроинфарктов;
- нарушениям со стороны почек с постепенным формированием хронической почечной недостаточности;
- поражениям органов зрения, в том числе язвенного характера;
- поражению плевры и легких - развитию плеврита и интерстициальной пневмонии;
- развитию анемии и системных тромбозов мелких кровеносных сосудов.
Диагностика
Диагноз ревматоидного артрита подтверждается данными дополнительного обследования. Диагностика ревматоидного артрита включает:
- Лабораторные исследования:
- общий анализ крови – выявляет воспалительный процесс (ускоряется СОЭ, изменяется число лейкоцитов);
- биохимия – позволяет уточнить причины воспаления и нарушения обменных процессов;
- иммунологические исследования – наличие или отсутствие специфических антител.
- Инструментальные исследования:
- рентгендиагностика – выявляет патологию суставов;
- компьютерная и магнитно-резонансная томография (КТ, МРТ) – позволяют провести оценку ранних суставных изменений;
- УЗИ – выявляет увеличение объема суставной жидкости и наличие участков некроза.
Как лечат ревматоидный артрит
Лечение ревматоидного артрита начинается с устранения воспаления и боли. Затем присоединяется комплексное лечение:
- диета;
- медикаментозная терапия (базисное лечение);
- средства народной медицины;
- физиотерапевтические процедуры;
- лечебная гимнастика и массаж;
- новые методики;
- хирургические методы лечения.
Питание при ревматоидном артрите должно быть регулярным и полноценным. В суточном рационе должны присутствовать продукты, богатые кальцием (творог, сыр, кефир), овощи, фрукты, овощные супы, нежирное мясо и рыба.
Из рациона должны быть исключены: концентрированные бульоны, овощи, богатые эфирными маслами (свежий лук, чеснок, редис), жирные, копченые, консервированные продукты, сладости, сдоба, сладкие газированные напитки. Должен быть полностью исключен прием алкоголя.
Это индивидуально подобранная терапия, включающая в себя применение нестероидных противовоспалительных препаратов (НПВП), глюкокортикоидных средств (ГКС), базисных препаратов и биологических агентов.
Чтобы облегчить состояние больного, лечение начинают с назначения НПВП. Современные лекарственные препараты этого ряда (нимесулид, целекоксиб, мелоксикам) снимают воспаление и боль в суставах, не вызывая выраженных побочных явлений, характерных для ранних НПВП (диклофенака и др.).
Если воспаление и боль носят выраженный характер и НПВП не помогают, назначают глюкокортикоидные гормоны (ГКС - преднизалон, дексаметазон, триамсинолон). Они быстро снимают отек, боль, устраняют повышенное содержание синовиальной жидкости, но имеют много побочных эффектов, поэтому их стараются назначать короткими курсами. Препараты этой группы назначают также для того, чтобы подавить разрастание синовиальной оболочки сустава. Иногда ГКС вводят в суставную полость. При сильных болях и воспалении ГКС назначают в виде пульс-терапии: внутривенно большими дозами на протяжении не более трех дней.
При тяжелом течении ревматоидного артрита назначают плазмаферез – очищение крови от антител. С этой же целью назначают сорбенты, например, Энтеросгель, очищающий организм от токсинов.
Препараты базисной терапии подавляют аутоиммунный воспалительный процесс и пролиферацию (размножение) клеток соединительной ткани, оказывающих разрушающее действие на суставы. Базисные средства действуют медленно, поэтому их назначают длительными курсами и подбирают индивидуально. Эффективные, проверенные временем базисные препараты метотрексат, сульфасалазин и лефлуномид (Арава). Последний препарат относится к новому поколению и имеет меньше побочных эффектов.
В последнее время для лечения ревматоидного артрита стали применять биологические агенты – антитела, цитокины и другие активные вещества, играющие значительную роль в иммунных реакциях. Одним из таких препаратов является ритуксимаб (Мабтера, Реддитукс). Активным действующим веществом препарата являются антитела мыши и человека, которые подавляют иммунные реакции. Назначение этого препарата позволяет реже назначать курсы комплексной медикаментозной терапии.
Народные средства при ревматоидном артрите применяют в основном наружно. Вот некоторые из них:
- кору вяза высушить, растереть в порошок, развести водой, разложить на салфетке над пораженной поверхностью в виде компресса на всю ночь; хорошо лечатся воспаление и боль;
- спиртовые растирания с экстрактами растений (корня лопуха, хмеля, цветков одуванчика, чабреца); в стеклянную банку помещают измельченные растения, заливают водкой, настаивают в темном месте 10 дней и используют как растирание.
Физиотерапевтические процедуры помогают быстрее избавить больного от воспаления и боли. С этой целью назначают:
- электрофорез с диклофенаком;
- фонофорез с дексаметазоном;
- аппликации с димексидом.
Хондропротекторы что это как выбрать, насколько они эффективны
Ревматоидный артрит (РА) сокращает жизнь человека на 10-15 лет. Уже в первые 5-7 лет болезни половина пациентов утрачивает трудоспособность, а через 20 лет с момента заболевания число инвалидов увеличивается до 60-90%. Раннее выявление РА играет важную роль в оценке активности, стадии заболевания и течения патологии, а также в составлении прогноза болезни и эффективности лечения.
В статье мы рассмотрим, какие показатели крови при артрите повышены, узнаем, как снизить СОЭ при ревматоидном артрите, выясним причины повышения С-реактивного белка и укажем основные принципы лечения заболевания.
Значимость лабораторных исследований
РА —, распространенное и тяжелое аутоиммунное заболевание. Для него характерны такие признаки, как опухание и покраснение кожных покровов над пораженным суставов, тугоподвижность и утренняя скованность в суставе, болезненность, особенно после физической активности, местное повышение температуры и другие проявления в зависимости от формы болезни.
Чтобы определить ревматоидный артрит, выделяют широкий спектр биомаркеров или показателей крови.
Наиболее значимы для артрита:
- аутоантитела,
- показатели острой фазы воспалительного процесса,
- цитокины,
- показатели активации эндотелия,
- показатели активации субпопуляции лимфоцитов,
- показатели метаболизма костной и хрящевой ткани,
- генетические маркеры.
Для анализов на артрит и артроз используют кровь, синовиальную жидкость и синовиальную ткань.
Основные анализы
Какие анализы необходимо сдавать при ревматоидном артрите и болях в суставах, решают специалисты: терапевт, ревматолог, иммунолог и другие.
В большинстве клинических случаев назначают исследования, которые мы подробно рассмотрим ниже.
Диагностика РА требует дифференциального подхода, поскольку патология имеет похожие клинические признаки с рядом других заболеваний. Первоначально врач назначает общий анализ крови и мочи.
Например, количество лейкоцитов при РА редко превышает норму и свидетельствует об аутоиммунном характере заболевания. Если патология вызвана вирусом, то содержание лейкоцитов будет пониженным, а лимфоцитов – повышенным. Такой процесс наблюдается при вирусном поражении суставов, например, при гепатите.
Показатель уровня гемоглобина при РА снижен до 110 г/л, при норме в 120-140 г/л. Это вызвано тем, что при РА жизненный период эритроцитов снижается или уменьшается их выработка в костном мозге, впоследствии это приводит к уменьшению гемоглобина в крови. По мере ухудшения состояния больного, уровень гемоглобина понижается.
Анализ мочи необходим для исключения схожих патологий. У больного РА выявляется повышенный уровень белка и наличие лейкоцитов в моче, но эти показатели —, не специфические для РА.
СОЭ определяет наличие воспалительного процесса и его интенсивность. Чем выше показатель отклонения от нормы, тем интенсивнее процесс воспаления суставов. СОЭ определяется при общем анализе крови.
Индикатор используют для диагностики острой и хронической инфекции, аутоиммунных заболеваний, инфарктов внутренних органов. Уровень СОЭ увеличивается при злокачественных опухолях, по время беременности, при приеме некоторых лекарственных препаратов (например, салицилатов).
Норма СОЭ у женщин 2-15 мм/час, у мужчин 1-10 мм/час. Повышение СОЭ до 20-30 мм/час происходит при анемиях, в период беременности или менструации. Значительное повышение более 60 мм/час говорит о наличии воспаления, аутоиммунного заболевания, злокачественной опухоли, которая сопровождается распадом тканей, или лейкозе.
Показатель СОЭ не специфичен и его можно использовать только в совокупности с другими индикаторами. Однако это самый распространенный способ определения наличия и интенсивности воспаления.
Биохимический анализ крови устанавливает наличие воспаления и его интенсивность.
- белок гаптоглобин свидетельствует о сильном воспалительном процессе при РА,
- фибриноген выше нормы 2-4 г/л говорит об интенсивном аутоиммунном процессе, его превышение указывает на опасность образования тромбов,
- сиаловые кислоты в норме составляют 2-2,33 ммоль/л, превышенные показателя свидетельствует о наличии воспаления в соединительной ткани сустава и разрушении коллагена,
- кроме того, проводят лабораторные анализы на белки сыворотки (серомукоиды), иммуноглобулины и пептиды.
В зависимости от превышения нормы по указанным маркерам определяется интенсивность воспалительного процесса.
C-реактивный белок используется наряду с показателем СОЭ для определения воспалительного процесса. Чем выше показатель С-реактивного белка, тем тяжелее и интенсивнее процесс воспаления.
В норме его значение не превышает 5 мг/л, при РА показания бывают на уровне от 400 мг/л и больше. У детей С-реактивный белок выступает маркером наличия бактерий в крови при заболеваниях костей и суставов.
Повышенный уровень С-реактивного белка отмечается при бактериальных и вирусных инфекциях в остром периоде, инфаркте миокарда, злокачественных опухолях и аутоиммунных заболеваниях.
Уровень роста С-реактивного белка прямо пропорционален СОЭ , т.е. чем выше СОЭ, тем выше С-реактивный белок.
Но есть исключения:
- показатель С-реактивного белка резко повышается даже при незначительном заражении тканей, СОЭ при этом остается в пределах нормы,
- уровень С-реактивного белка не увеличивается, а СОЭ растет при некоторых вирусных инфекциях, тяжелой интоксикации, некоторых формах хронического артрита.
Уровень С-реактивного белка изменятся в течение суток, поэтому следует измерять его в динамике.
Ревматоидный фактор (РФ) представляет собой антитела, которые синтезируются клетками синовиальной оболочки сустава. Отсюда они попадают в кровь, образуют иммунные комплексы и повреждают стенки сосудов и синовиальную оболочку.
РФ используют для диагностики ряда заболеваний (опухоли, гельминтоз, васкулит). Его присутствие в крови еще не говорит о наличии РА.
У здорового человека РФ в крови отсутствует. При РА выявление РФ 25-50 МЕ/мл считается умеренным повышением, 50-100 МЕ/мл – высоким, более 100 МЕ/мл – предельно высоким.
У детей РФ может появляться из-за частых ОРВИ, гриппе или стафилококко-стрептококковой инфекции. После лечения РФ пропадает, если этого не происходит, значит, в организме протекает аутоиммунная реакция. Также РФ может повышаться в период полового созревания, в 13-15 лет из-за скачков половых гормонов.
РА имеет две формы по ревматоидному фактору: серопозитивную и серонегативную. При серопозитивной форме анализ на РФ будет положительным. От этого зависит тактика лечения больного.
Пациенты с серопозитивной формой РА страдают от более тяжелого течения болезни: сильного воспаления, более трудного достижения ремиссии, выраженностью деструктивного процесса в суставах и внесуставных проявлений.
Что такое АЦЦП? Расшифровка АЦЦП: антитела к циклическому цитруллинированному пептиду. 
АЦЦП —, специфический маркер РА. При ревматоидном артрите в анализе крови характерно их высокое содержание (до 95%), которое показывает наличие повреждений тканей суставной капсулы.
Если ткани находятся в здоровом состоянии, норма показателя находится в пределах от нуля до трех единиц/мл. При развитии патологии норма при анализе на АЦЦП при ревматоидном артрите возрастает от 58 до 87 Ед./мл.
Высокие показатели свидетельствуют о значительных процессах разрушения хряща сустава.
АЦЦП обнаруживаются уже на начальной стадии заболевания, это особенно ценно для ранней диагностики РА (до 6 месяцев). Они вырабатываются за год до появления первых признаков патологии.
Анализ на АЦЦП при ревматоидном артрите необходим при отрицательном РФ (серонегативная форма болезни).
Его показатели не изменяются в течение болезни, поэтому анализ не информативен для отслеживания динамики развития патологии или ухудшения патологического процесса.
Антинуклеарные тела воспроизводятся иммунной системой. Они работают против ядерных белков клеток. Анализ на антинуклеарные тела делают в случае выявления воспаления, происхождение которого не ясно, и считается самым распространенным в диагностике аутоиммунных заболеваний.
Такие тела выявляются более чем у 90% пациентов с заболеваниями соединительной ткани суставов. Кроме этого, анализ используют для диагностики множества инфекционных, воспалительных и онкологических патологий.
Для ревматоидного артрита они не специфические, но присутствуют в организме при таких патологиях, как системная красная волчанка, коллагенозы, гепатит, склеродермия и другие.
Анализы на маркеры гепатита В и С обусловлены тем, что болезнь может проявлять себя как аутоиммунное заболевание. В таком случае воспаление пораженных суставов выступает единственным признаком болезни.
Маркеры вирусных гепатитов делят на специфические и неспецифические. Специфические позволяют определить вид вируса, а неспецифические —, определить заболевание в процессе его развития.
Своевременная диагностика гепатита В позволяет вылечить заболевание до начала его прогрессирования, можно определить вид вирусного возбудителя, время заражения, этап болезни и ее течение. На основе полученных результатов исследования составляют наиболее эффективную схему лечения.
При гепатите С выявление индикаторов на начальном этапе позволяет избежать обострения и развития цирроза. Иногда можно избежать развития хронического течения болезни и устранить вирус полностью.
Для проведения качественного анализа на маркеры при гепатите проводится распределение иммуноглобулинов (Ig) по классам М и G. В случае когда в крови обнаружен IgM, в организме диагностируют хронические процессы. При наличии IgG говорят, что болезнь уже была перенесена.
К признакам, указывающим на острую форму заболевания, специалисты относят:
- выявление поверхностного HbsAg антигена,
- наличие белка HBeAg,
- присутствие иммуноглобулина анти-HBc.
HbsAg антиген – это наиболее ранний маркер вирусного заболевания, проходящего в острой фазе. Он обнаруживается в анализах по прошествии 4 или 6 недель после инфицирования, когда процесс проходит острую либо преджелтушную стадию. Такие маркеры обнаруживаются даже в случае отсутствия признаков вирусного возбудителя.
HbeAg антиген формируется на раннем этапе патологии и в преджелтушный период. Маркер свидетельсвует об активном процессе распространения вируса в организме. Если он обнаруживается на протяжении 4 и более недель, то это значит, что болезнь находится в хронической форме.
Наличие анти-Hbs говорит о патологии, находящейся в конце острого этапа развития. Эти маркеры могут обнаруживаться в течение 10 и больше лет, их наличие указывает на формирование иммунитета.
Анти-Hbe указывает на динамику заражения. Соотношение показателей (anti-Hbe:HbeAg) помогает контролировать течение болезни и прогнозировать ее исход.
Антитела anti-Hbc IgM к маркеру HbcAg могут находиться в крови от 3 до 5 месяцев, их обнаружение указывает на наличие острой формы гепатита В.
Антитела анти-HbcIgG к маркеру HbcAg указывают на настоящее присутствие патологии либо на то, что болезнь была перенесена ранее.
Однако в анализах могут присутствовать не только маркеры вирусных гепатитов, рассмотренные выше. Если речь идет о группе С, к результатам присоединяется HCV-RNA – рибонуклеиновая кислота, она свидетельствует о патологии, обнаруживается в печеночных тканях либо в крови.
Рассмотрим антитела к гепатиту С.
Анти-HCV total присутствуют в случае острой либо хронической формы патологии, они выявляются спустя 6 недель после инфицирования. Даже в случае успешного самоизлечения организма, что встречается в 5% случаев, их обнаруживают в течение 5-8 лет. 
Анти-HCV core IgG обнаруживаются на 11 неделе после заражения. При хронической стадии эти антитела выявляются постоянно, их количество снижается после выздоровления и с трудом определяется лабораторными исследованиями.
Анти-NS3 присутствуют в крови на начальном этапе формирования болезни, их повышенное количество указывает на острую стадию гепатита С.
Маркеры вирусного гепатита С анти-NS4, анти-NS5 выявляются только на последних этапах развития патологии, когда имеет место поражение печени. Их уровень после выздоровления падает, а после применения Интерферона в качестве лечения они могут полностью исчезнуть.
Антитела к гепатиту А IgM выявляются сразу после появления желтухи, представляя собой диагностический маркер гепатита А-группы в остром периоде болезни. Эти антитела присутствуют в крови на протяжении от 8 до 12 недель, а у 4 % пациентов могут выявляться на протяжении 12 месяцев.
Достаточно скоро после формирования IgM в крови начинают формироваться антитела IgG – после появления они сохраняются в течение всей жизни и гарантируют наличие стойкого иммунитета.
Если в крови обнаружены анти-HAV–IgG и отсутствуют анти-HAV–IgM, можно говорить об имеющемся иммунитете к гепатиту А на фоне перенесенной ранее инфекции, либо это указывает на проведенную вакцинацию против вируса.
Анти-HAV–IgG формируется в сыворотке примерно через 14 суток после проведения вакцинации и после того, как было произведено введение иммуноглобулинов. При этом количество антител больше если, пациент перенес инфекции, нежели после того, как произошла пассивная передача.
Важно! Антитела этого типа передаются от матери к плоду трансплацентарным способом и часто обнаруживаются у малышей, возраст которых превышает 1 год. Количество суммарных антител по отношению к HAV определяется и используется только с эпидемиологической целью или же чтобы выявить предвакцинальный статус.
Антитела IgM преобладают в случае острой инфекции и проявляются, как правило, на ранней стадии процесса. Затем они обнаруживаются на протяжении всей жизни, причем у 45% взрослых пациентов выявляется наличие антител в сыворотке.
Генетические анализы при РА назначаются для выявления антигенов, определяющих предрасположенность к аутоиммунным заболеваниям. Такие индикаторы могут подтвердить или опровергнуть диагноз. Обнаружение антигена у здорового человека не всегда будет свидетельствовать о потенциальной угрозе развития заболевания.
Интерпретация результатов анализов
Для диагностики врач проводит качественный и количественный анализ результатов лабораторных исследований. Он тщательно сопоставляет данные как в начале обращения пациента при дифференциальной диагностике, так и в динамике для контроля результатов терапии. Дать заключение на основе анализов способен только специалист.
Заключение
Своевременный и качественный анализ крови при ревматоидном артрите позволяет выявить болезнь на ранней стадии, предотвратить развитие тяжелых форм заболевания, а также дифференцировать подозрения на другие схожие патологии.
Для диагностики РА может потребоваться множество исследований. Они необходимы как для установки точного диагноза, так и для контроля эффективности лечения. С их помощью корректируют и подбирают наиболее подходящую терапию в динамике.
Читайте также:


