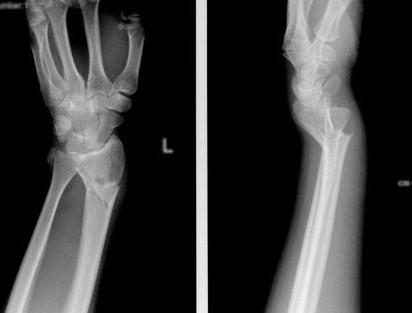
Операции на застарелые переломы костей
Переломы и вывихи таранной кости случаются нечасто. Они обычно происходят в результате мощного воздействия, например ДТП, падения с высоты или сильного удара в область голеностопного сустава.
Таранная кость — это мощная опорная структура, которая несет на себе колоссальную нагрузку веса всего организма. Давление на нее больше, чем на любую другую кость скелета.
В таранной кости различают тело и головку. Головка — самая передняя часть таранной кости — отделена от тела шейкой. Тело таранной кости практически полностью покрыто суставным гиалиновым хрящом.
Таранную кость снабжают кровью несколько сосудов, входящих в нее в области шейки. При переломах эти сосуды повреждаются. Без достаточного питания таранная кость начинает разрушаться. Разрушение кости вследствие нарушения кровообращения в ней называется асептическим некрозом. Асептический некроз и последующее нарушение функции голеностопного сустава — частый исход неправильного лечения травм таранной кости.
Наиболее распространены переломы шейки, головки, тела таранной кости, повреждения хряща суставной площадки. Переломы в основном оскольчатые и со смещением. Обычно переломы сочетаются с повреждениями связок вокруг голеностопного сустава и заднего отдела стопы. Переломы таранной кости часто вызывают разрыв кожи. Такие переломы считаются открытыми и требуют незамедлительного хирургического лечения.
Пациенты часто оказываются жертвами падения с высоты, авто- и мотоаварий. Также причиной переломов могут быть выворачивающее воздействие на таранную кость при падении со сноуборда или травмы во время занятий экстремальными видами спорта.
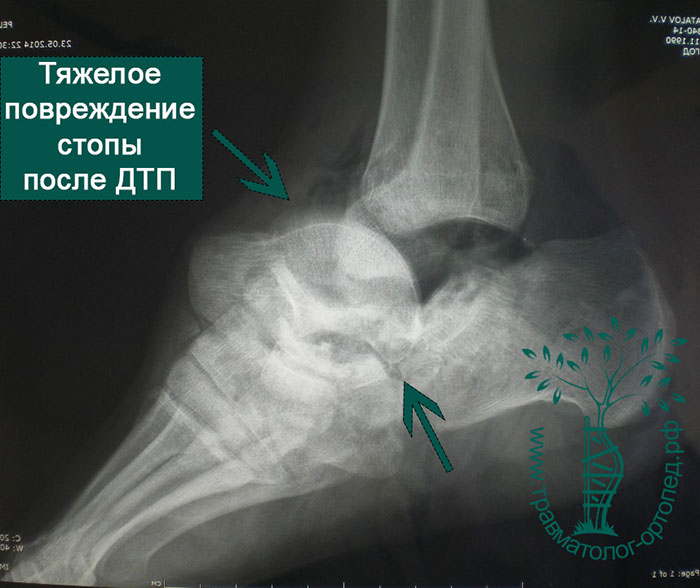
Голеностопный сустав и стопа болезненны и отечны. Если отломки таранной кости сместились, то можно заметить деформацию контуров стопы. При вывихах и подвывихах таранной кости кожа из-за деформации может натянуться, отслоиться от кости, инфицироваться и погибнуть. Чтобы избежать подобных осложнений, необходимо как можно быстрее диагностировать и устранить смещение таранной кости.
Переломы таранной кости, даже со смещением, достаточно сложны для диагностики и требуют значительного опыта у врача. Как правило, многие переломы таранной кости не всегда удается рассмотреть на первичных рентгенограммах. Компьютерная томография дает гораздо больше информации. КТ незаменима при планировании операции. По нашему мнению, КТ с 3D-моделированием должна выполняться всем пациентам без исключеня перед хирургическим вмешательством.
Также с помощью КТ и МРТ возможно выявить не видное на обычных рентгенограммах повреждение хряща таранной кости.
Тактика лечения таких переломов консервативная. Пациенту накладывается сапожок из обычного или пластикового гипса в особом положении стопы. Пластиковый гипс (полимерная повязка) в этом смысле более предпочтителен в гигиеническом плане (в нём можно мыться в ванне или принимать душ). Также полимерная повязка имеет значительно меньший вес, в отличие от классического гипса. По этой причине полимерная повязка позволяет облегчить процесс лечения у полных или ослабленных пациентов.
Нагрузка на ногу запрещается в течение 4–6 недель. Далее разрешается небольшая частичная небольшая нагрузка на стопу. Через 10–12 недель повязку снимают и доводят функцию нижней конечности до нормальных показателей.
Переломы таранной кости обычно со смещением или оскольчатые, с вовлечением голеностопного или подтаранного сустава. Иногда отломки смещены полностью.
Переломы со смещением с наличием подвывиха в смежных суставах должны быть оперированы. Во время операции производится открытая репозиция перелома и фиксация винтами.
При некоторых переломах операция на таранной кости может выполняться по малоинвазивной технологии. Для малоинвазивных операций не требуется широких разрезов кожи.
С помощью специальных инструментов и приспособлений производится закрытая репозиция перелома таранной кости. Затем производится рентгенологический контроль непосредственно в операционной и при удовлетворительном стоянии отломков выполняется фиксация спицами или стягивающими винтами через проколы кожи.
В послеоперационный период стопа переводится в возвышенное положение до спадения отека. Рекомендуется ношение ортезной повязки.
Для таранной кости характерны остеохондральные повреждения. Остеохондральными называются повреждения, при которых травмируются суставной хрящ и небольшой участок подлежащей кости. Обычно причиной остеохондральных повреждений является подвывих стопы, например при растяжении связок голеностопного сустава. Если фрагмент суставного хряща небольшой, его можно удалить артроскопическим путем. Во время артроскопического вмешательства травмированный участок таранной кости обрабатывается особым образом. Производятся перфорация кости, обработка плазмой (это требуется для стимуляции восстановления хрящевой ткани).
При переломах таранной кости нередко повреждаются мягкие ткани и кожа. Раны при открытых переломах порой бывают больших размеров. Существует риск инфицирования таких ран и кости.
Лечение такого повреждения должно быть начато незамедлительно, в экстренном порядке. Под наркозом производится хирургическая обработка раны с удалением всех нежизнеспособных тканей. В нашей клинике раны лечат новым инновационным методом отрицательного давления. После обработки к ране присоединяется специальный небольшой аппарат. С помощью данного аппарата и набора особых повязок в ране создается вакуум. Прибор постоянно эвакуирует из раны патологическое отделяемое, препятствуя ее инфицированию и нагноению. Само по себе отрицательное давление стимулирует и ускоряет заживление раны. После того как рана зажила, выполняется окончательная операция по фиксации перелома винтами.
При неправильно выполненной операции, если репозиция произведена неточно, перелом таранной кости может срастись со смещением. Неправильно сросшийся перелом таранной кости может привести к деформации суставной поверхности, ограничению движений и болевым ощущениям при опоре.
Кроме того, при нарушении техники хирургического вмешательства, а также повреждении сосудов, питающих таранную кость, может развиться асептический некроз таранной кости. Частота развития некроза зависит также от тяжести самой травмы и может варьироваться от 10 до 40%. При асептическом некрозе костная плотность тела таранной кости уменьшается. Форма таранной кости при остеонекрозе изменяется, что может повлиять на функцию всей стопы. Таранная кость уплощается (сплющивается). Иногда таранная кость при некрозе может распадаться на фрагменты.
Причиной боли и тугоподвижности после перелома таранной кости может стать и артроз подтаранного или голеностопного сустава. Он связан с повреждением суставов как непосредственно в момент травмы, так и в результате деформации при неправильном сращении таранной кости.
Обычно с болевым синдромом при артрозе можно справиться путем назначения обезболивающих препаратов. В некоторых случаях боль не позволяет вернуться к прежней нагрузке, поэтому показан артродез пораженного сустава. Артродез — это искусственное замыкание сустава, позволяющее уменьшить симптоматику при артрозе.
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально разработанной для данной области. После сопоставления отломков, пластина фиксируется винтами к поврежденной кости. После установки пластины, на кожу накладываются швы, также применяется гипсовая лонгета. После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для стимуляции сращения кости, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в спустя 2 недели, на контрольном приеме у травматолога, тогда же пациент отказывается и от гипсовой повязки. Рука находится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины, как правило, нет.
Аппарат внешней фиксации
В некоторых случаях – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи). В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой). Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы кожи, однако за аппаратом нужно следить весь срок его ношения – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в гипсовой лонгете, затем пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после проведения рентген-контроля, в условиях стационара. Перевязки необходимо проводить через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами или винтами
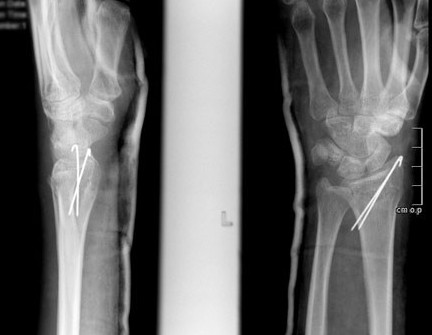
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. По стандартному протоколу, на 2 недели накладывается гипсовая лонгета, затем пациент начинает разрабатывать руку. Спустя 6 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантатов (винтов, спиц), удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах, пациентов могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, то он заполняется либо собственной костью человека: производится пересадка кости, которая берется, обычно, из гребня подвздошной (тазовой) кости, либо искусственной костью, которая примерно за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное лечение при застарелых и неправильно сросшихся переломах лучевой кости аналогичны описанным ранее. Однако,может потребоваться более длительная реабилитация.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия - раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые отвечают за чувствительность и движения верхней конечности, и рука полностью немеет. Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол перед операцией, и во время операции человек спит своим сном. Возможно применение общей анестезии. Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции при совместной беседе с пациентом.
Контакты: +7 (495) 155-19-61, e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
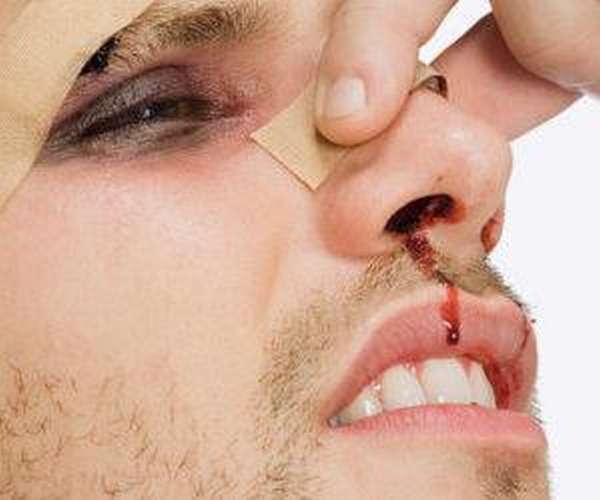
Репозиция костей носа – процедура, с помощью которой восстанавливают анатомическую форму поврежденного в результате травмирующего действия органа дыхания.
Оптимальным временем ее выполнения считают период от пяти часов до семи дней с момента получения травмы, хотя выполнить вправление костей можно в течение двух недель после травмы.
Общая характеристика

Репозиция костей носа после травмы – процедура, в ходе которой врач-травматолог осуществляет вправление костных отломков.
Такое вмешательство проводится при любого рода переломе, из-за которого происходит смещение костей.
Основные цели такой операции – восстановление проходимости дыхательных путей и исправление посттравматических деформаций, предотвращение некроза слизистой оболочки.
Лучше всего, если операция будет проведена в первые 2-3 часа после перелома. Именно в этот период отек слизистой оболочки является не слишком выраженным, поэтому выполнение процедуры не будет затруднено.
Застарелые переломы вправить гораздо сложнее, поэтому в таких случаях прибегают к рассечению тканей.
Для справки. Важность процедуры заключается в том, чтобы не допустить различных осложнений, одним из которых является искривление перегородки носа. В таком случае возможность осуществления носового дыхания существенно затрудняется. Кроме того, утрачивается чувство обоняния.
Показания
Репозиция костей носа требуется при переломах. Ее проведение целесообразно в следующих случаях:
- образование горбинки на носу из-за полученной травмы,
- западение спинки носа,
- смещение носа вбок,
- сильная вдавленность органа внутрь.
Репозиция перелома нужна во всех случаях, когда происходит смещение костных структур.
Противопоказания
Операцию по вправлению костей носа после перелома не проводят в том случае, если пациент находится в тяжелом состоянии, а также при черепно-мозговых травмах. Проведение вправления откладывают до тех пор, пока состояние не будет стабилизировано.
Важно! Еще одно противопоказание – застарелый перелом. Проводить репозицию костей неэффективно уже через 2 недели после получения травмы. Давние переломы можно скорректировать только с помощью пластической операции.
Ход операции
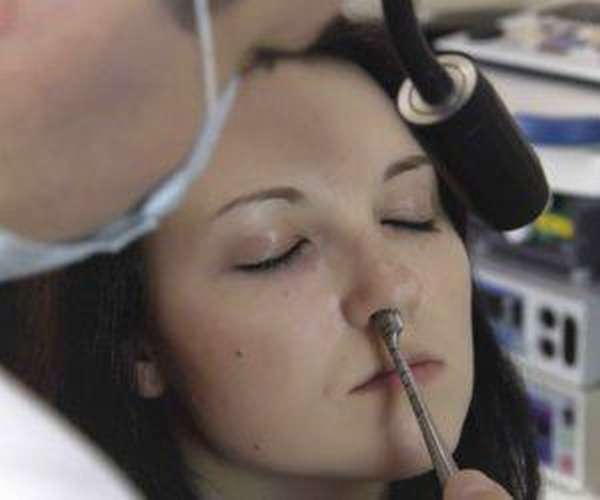
Репозиция костей носа назначается после того, как будет диагностирован перелом структур.
Если у пострадавшего наблюдается сильная отечность носа, то операцию проводят через несколько дней, когда мягкие ткани придут в нормальное состояние.
Перед началом выполнения манипуляции показаны подготовительные процедуры.
Вначале нужно остановить кровь методом введения ватных тампонов в носовые ходы, а также снять болевой шок. К месту повреждения может быть приложен холодный компресс.
Перед вправлением вводят анестетик общего или местного действия. Обычно выбирают второй вариант. Обезболивание осуществляют либо посредством смазывания поврежденного участка анестезирующим веществом, либо через введение инъекции.
При открытом переломе носа, если имеются нарушения целостности костей, раневая поверхность обрабатывается антисептическим препаратом (например, перекисью водорода). Отдельные фрагменты костей извлекают из раны. Если же у осколков остается даже незначительная связь с тканями, их оставляют на месте.
После восстановления костных отломков оценивают внешний вид кожных покровов. Если рана достаточно очищена и нет признаков воспаления, то ее зашивают. При сильных загрязнениях назначают проведение антибактериальной терапии, на кожные покровы накладывают повязки с заживляющими мазями, а также обрабатывают поврежденный участок антисептическими растворами.

Репозиция перелома закрытого типа проводится под местным обезболиванием.
Если перелом не слишком сложный, то кости вправляют пальцами, с помощью нескольких движений.
Если были смещены отломки, то применяют прибор – элеватор, с помощью которого элемент кости возвращают на прежнее место.
Когда проводится закрытая репозиция перелома и осуществляется постановка отломков на свои места, в носовые ходы устанавливают марлевые тампоны, смоченные в антибактериальных растворах. С помощью тугой тампонады кости удерживаются на своих местах.
Что такое ункоартроз, и как его лечат?
Как оказать первую помощь при различных видах переломов? Читайте по ссылке.
После операции тампоны должны оставаться в носовых ходах на протяжении 4 суток. На нос с наружной стороны накладывают тугую повязку, чтобы предотвратить повторное смещение костей. По истечении указанного периода тампоны вынимают, а повязку устраняют только через 1-2 недели с момента выполнения операции.
В целом, вправление может проводиться несколькими способами, что зависит от характера травмы:

при переломе носа со смещением в сторону, хирург надавливает на смещенную кость. При западении структур только с одной стороны, в полость носа вводится элеватор, который выталкивает наружу осколок кости,
Если проводится лечение застарелой травмы, то осуществляется пластическая операция – риносептопластика. В таком случае, если требуется устранение искривления перегородки носа, применяется общий наркоз. Нередко процедура требует вживления импланта для того, чтобы не допустить омертвления хрящевой пластинки.
Если после перелома остаются косметические дефекты, также показано проведение пластической операции.
Госпитализация пациента после выполнения операции требуется только в том случае, если у пациента обильные или повторяющиеся кровотечения из носовых ходов, выраженная деформация костей носа, осложненный перелом.
Как лечить фиброзную дисплазию?
Узнайте, как применять Комбилипен при остеохондрозе.
Период восстановления
После репозиции костей носа, в течение восстановительного периода, пациенту следует соблюдать определенные правила:
- применять сосудосуживающие капли в случае затрудненного дыхания, что вызвано отечностью,
- спать только на спине, чтобы не допустить повторного смещения костей,
- отказаться от посещения сауны или бани,
- не носить очки,
- отказаться от физических нагрузок,
- избегать травмирующих ситуаций (спортивных игр).
Важно! Период реабилитации после вправления костей носа продолжается около 2 месяцев.
Для полноценной реабилитации пациенту показаны физиотерапевтические процедуры. Полезны:
ультравысокочастотная терапия. С помощью такого метода воздействия снижается выраженность болевых ощущений, ускоряется процесс восстановления травмированных тканей,
Осложнения и последствия
При неправильном или несвоевременном выполнении процедуры вправления могут возникнуть такие осложнения, как:
- нарушение дыхания,
- потеря обоняния,
- неправильное срастание костей носа, что создает косметический эффект в виде кривого носа,
- обильные кровотечения и подкожные гематомы,
- инфицирование раны при открытом переломе,
- гематома перегородки носа.
Как принимать рыбий жир для суставов?
Заключение
При переломах носа пострадавшему необходимо своевременно оказать помощь и как можно быстрее доставить в медицинское учреждение. Оптимально, если процедура вправления костных отломков будет проведена в первые несколько часов после получения травмы.
Отказ от лечения может стать причиной серьезных нарушений – от видимых деформаций носа до нарушения носового дыхания и потери обоняния.
Старость не радость: эта пословица смиряет каждого из нас с мыслью, что преклонный возраст неизбежно сопровождается многочисленными проблемами. В первую очередь речь, разумеется, идет о различных заболеваниях, которые с годами прогрессируют. Однако старость не приговор, и ответственное отношение к собственному здоровью может значительно облегчить жизнь пожилого человека. Главное — знать, с чем придется иметь дело.
Так, одной из самых частых причин для обращения за неотложной медицинской помощью у людей старше 60 лет являются переломы. В чем же причина хрупкости костей человека в преклонном возрасте и каковы последствия подобных травм?
Почему риск переломов возрастает в пожилом возрасте
По мере старения обменные процессы в организме замедляются, равно как и способность к регенерации — естественному восстановлению повреждений. Вследствие этого у людей преклонного возраста развивается остеопороз — прогрессирующее снижение плотности костной ткани. Подобно тому, как бревна, из которых построен деревянный дом, со временем начинают усыхать и вся конструкция оседает под собственной тяжестью, у пенсионеров отмечаются уменьшение роста, сутулость, патологическое искривление позвоночника и так называемые гипотравматические переломы, возникающие даже при незначительных повреждениях или резких движениях.
Еще один фактор риска переломов у людей преклонного возраста — слабость и головокружение, которые могут быть следствием сопутствующих хронических заболеваний (например, болезней сердца и сосудов). Это ведет к тому, что пожилым людям легко потерять равновесие и упасть на скользкой дороге или даже при выполнении повседневных домашних дел, например во время уборки или гигиенических процедур.
Важно знать
Врачи отмечают, что риск развития остеопороза и получения переломов в пожилом возрасте наиболее высок у людей, родственники которых также страдали от этого заболевания (например, ломали шейку бедра). В группе риска пациенты с низкой массой тела, курильщики, те, кто злоупотребляет алкоголем, и больные, которым приходилось длительное время принимать кортикостероидные препараты (их часто назначают при артритах, бронхиальной астме и некоторых болезнях кожи).
Во-первых, кости в преклонном возрасте срастаются гораздо медленнее, чем в молодости. Это обусловлено ухудшением обмена веществ и кровоснабжения скелетной ткани.
Во-вторых, необходимость в иммобилизации (временном обездвиживании) поврежденной части тела часто означает обязательный постельный режим, как, например, при переломе шейки бедра или позвонков. Отсутствие движений ослабляет организм и отрицательно влияет на эмоциональное состояние пациента.
Еще одна опасность связана с тромбоэмболиями — снижение подвижности больного ведет к образованию кровяных сгустков в сосудах нижних конечностей, что впоследствии может привести к закупорке легочной артерии — смертельно опасному состоянию.
Чтобы сломанные кости у пожилого человека срослись, нередко приходится прибегать к хирургическому вмешательству. Речь идет об остеосинтезе, при котором обломки соединяются металлической пластиной, а в некоторых случаях — об эндопротезировании сустава, при котором костное сочленение целиком заменяется имплантатом. Проблема такого подхода в том, что не все люди в возрасте способны благополучно перенести операцию, поэтому вопрос о ее целесообразности решается в индивидуальном порядке.
Переломы лучевой кости в дистальном отделе
Это наиболее часто встречающийся вид переломов верхних конечностей, который обычно наблюдается при падении на вытянутую перед собой руку. В неосложненных случаях перелом лучевой кости лечится наложением гипсового лонгета (или полимерной повязки), но, если присутствует смещение костных отломков или если у врача есть подозрение, что процесс их сращения будет затруднен, больному накладывают спицы.
Лечение занимает приблизительно шесть недель, после чего больному требуются реабилитация и легкая физическая нагрузка — курс специальных упражнений, направленных на восстановление мышечной силы поврежденной руки.
Перелом хирургической шейки плечевой кости
Эта травма встречается у пожилых людей при падении с высоты собственного роста на локоть или при резком рывке, например при прогулке с собакой на поводке.
В легких случаях — при переломах без смещения — лечение заключается в фиксации руки специальной повязкой. Если обломки кости разошлись, проводится их совмещение под местной анестезией или процедура по скелетному вытяжению. В тяжелых случаях больному назначается операция с наложением пластин, однако ослабленным больным она может быть противопоказана.
Срок иммобилизации составляет в среднем шесть недель, в дальнейшем пациенту требуется реабилитация, направленная на восстановление функций поврежденной конечности.
Надмыщелковые переломы и переломы мыщелков плечевой кости
Эти переломы также диагностируются при травмах локтя, обычно при падениях на руку. Лечение заключается в наложении гипса и фиксирующей руку повязки, в сложных случаях больному может потребоваться скелетное вытяжение руки или операция.
Гипс необходимо носить около шести недель. Реабилитация — как и при других видах переломов руки.
Переломы шейки бедра
Шейка бедра — самое тонкое место кости — плохо снабжается кровью, поэтому переломы в этой области срастаются очень долго. Как правило, у пожилых людей они происходят при падениях с высоты собственного роста.
Такие переломы требуют хирургического лечения — остеосинтез при помощи штифта, спицы, пластины либо замены головки бедренной кости или всего сустава целиком.
Послеоперационная госпитализация занимает несколько дней, тогда как период реабилитации требует многих месяцев упорных занятий лечебной физкультурой, прохождения физиопроцедур и других мероприятий, направленных на восстановление подвижности больной конечности.
Важно
В 2010 году на территории России каждые пять минут имел место один перелом шейки бедра. Ожидается, что к 2035 году число таких переломов вырастет до одного перелома в три минуты. При этом до сих пор не во всех регионах России пожилым пациентам с переломом шейки бедра оказывается современная хирургическая помощь. Особенно это касается сельской местности и небольших городов [1] .
Вертельные переломы бедренной кости
Как и для предыдущего вида переломов, причиной вертельных переломов бедра у пожилых людей является остеопороз. Срастается бедренная кость крайне медленно, поэтому по возможности больным проводится операция, направленная на совмещение отломков или замену тазобедренного сустава.
Восстановление после перелома и операции занимает от полугода и более. Пациентам требуется помощь с выполнением повседневных действий — гигиенических процедур, приготовлением пищи и так далее. Часто необходимо особым образом адаптировать жилище больного с учетом его слабости и малоподвижности.
Переломы мыщелков большеберцовой кости
Перелом образуется при травмах колена, например при падениях на согнутые ноги. Такой перелом может сопровождаться кровоизлиянием в полость коленного сустава. В зависимости от тяжести повреждения кости пациенту накладываются гипс, спицы (аппарат Илизарова) или проводится операция с установкой шурупов или пластин.
Полное восстановление конечности после такого перелома занимает около полугода. В течение всего это времени больной должен проходить реабилитационные мероприятия — физиопроцедуры, массаж и так далее.
Переломы лодыжек
Заживление перелома в неосложненных случаях занимает около двух месяцев. Реабилитация направлена на восстановление здоровой походки и профилактику хромоты.
Задуматься о профилактике остеопороза и сопутствующих ему переломов стоит еще до наступления старости. Рекомендации врачей просты: необходимо вести подвижный образ жизни, заниматься физкультурой, полезны регулярные занятия йогой.
Еще один важный фактор профилактики и восстановления — правильное питание, включающее в себя рекомендуемую дозу витамина D (10 мкг в сутки), кальций (не менее 700 мг) и отказ от употребления алкоголя. Первый содержится в морской рыбе, особенно в ее печени, в кисломолочных продуктах, сливочном масле, овсянке и картофеле, кальцием богаты творог, сыр, йогурт, все виды капусты, шпинат, орехи, тофу. Не стоит пренебрегать и приемом специализированных витаминно-минеральных комплексов для укрепления костей и иммунитета.
Кроме того, людям в возрасте полезно ежедневно дышать свежим воздухом и больше гулять, повышая мышечный тонус. А интерес к жизни и внимание со стороны родственников помогут им уйти от депрессивных мыслей, связанных со старением, и избежать многих проблем со здоровьем.
По оценкам Всемирной организации здравоохранения треть людей старше 65 лет падает ежегодно, более половины из них — повторно. Примерно 10–15% падений приводят к серьезным повреждениям. Более того — последствия падений являются пятой по распространенности причиной смерти пожилых. Переломы костей требуют не только правильного и своевременного лечения, но и правильной реабилитации, которая особенно важна для пожилых людей. По окончании реабилитационных мероприятий потребуются постоянные меры профилактики повторных переломов.
«После того, как пожилого человека с переломом выписывают из стационара, ему требуется восстановительное лечение, проведение которого в большинстве случаев возлагается на членов семьи. Если родные в силу различных жизненных обстоятельств не могут уделять достаточно времени питанию, гигиеническому уходу, лечебной гимнастике пожилого человека, то имеет смысл сразу же обратиться в специализированный пансионат или реабилитационный центр.
С медицинской точки зрения для адаптации в новых условиях пожилым людям необходимо как минимум две недели — мы рекомендуем именно такой минимальный срок размещения. В нашей практике были случаи, когда пациенты уезжали домой, но потом возвращались, предпочитая квалифицированный уход. Хотя возможно размещение пожилых людей на любой срок от трех суток.
Мы работаем над внедрением индивидуальных программ реабилитации при инсультах, инфарктах и травмах после операционного вмешательства (эндопротезирования), включая переломы шейки бедра, большеберцовой кости, лодыжек. Также мы принимаем пациентов с деменцией, болезнями Альцгеймера, Паркинсона, сахарным диабетом и многими другими деликатными проблемами зрелого возраста.
Уход за пациентами осуществляется по нескольким направлениям.
Во-первых, конечно же, это контроль здоровья, наблюдение и медицинская помощь, выполняемая силами подготовленного персонала с соответствующим образованием и допуском (у всего персонала имеются медкнижки). Для удобства пациентов организована доступная среда — все пансионаты обеспечены специализированной мебелью, колясками, пандусами и поручнями, в общих зонах ведется видеонаблюдение.
Во-вторых, это организация разнообразного и насыщенного досуга, который позволяет нашим постояльцам получать удовольствие от жизни. Сюда входят регулярные прогулки по живописной территории, занятия с аниматорами, чтение и игры, общение с другими пациентами и с родными, приезжающими в гости.
В-третьих — правильное питание, направленное на поддержание организма в энергичном состоянии. Это касается всех аспектов диеты: пятиразовое питание организовано таким образом, чтобы блюда были и вкусными, и полезными. Меню составляется на основе медицинских рекомендаций и с учетом особенностей недугов пациентов. Например, рацион для пожилых людей с переломом шейки бедра насыщен кальцием, витамином D и коллагеном, что способствует скорейшему выздоровлению.
Обстановка в нашем пансионате дружелюбная, персонал вежливый: психологи, врачи, медсестры, сиделки относятся к пожилым людям с пониманием и заботой. Мы следим за эмоциональным фоном постояльцев: профессиональные психологи помогают установить душевное равновесие после операции, возвращая стремление к жизни. Важным моментом является общение между пожилыми людьми. При размещении мы подбираем соседей в соответствии с психическим и физическим состоянием пациентов, что позволяет постояльцам найти общие интересы и темы для разговоров.
Мы предоставляем светлые комфортные номера со всеми удобствами, рассчитанные на размещение от одного до пяти человек. Стоимость проживания формируется индивидуально для каждого подопечного в зависимости от его возраста, состояния здоровья, степени самостоятельности, длительности пребывания, количества человек в номере и выбранного пансионата. На февраль 2020 года цена варьируется в пределах 1250–3000 рублей в сутки.
Читайте также: