Операции при грыжах топографическая анатомия
Принципы операции при грыжах передней брюшной стенки состоят в устранении грыжевого выпячивания и пластическом укреплении слабого места брюшной стенки для предотвращения рецидива грыжи. Укрепление брюшной стенки производят с помощью апоневрозов (апоневротическая пластика), мышц и апоневрозов (мышечно-апоневротическая пластика), мышц и фасций (мышечно-фасциальная пластика).
Оперируют чаще под местным обезболиванием. При больших невправимых и ущемленных грыжах предпочтителен наркоз.
Операция включает в себя следующие этапы: 1) оперативный доступ к грыжевому мешку; 2) рассечение грыжевых ворот; 3) выделение грыжевого мешка; 4) вскрытие мешка и ревизия его содержимого; 5) перевязка и отсечение мешка у его шейки; 6) пластическое закрытие грыжевых ворот.
Грыжесечение при паховых грыжах
Паховые грыжи встречаются значительно чаще других: на их долю приходится 73,4% всех грыж.
Целью операции при паховых грыжах является ликвидация грыжевого мешка и закрытие грыжевых ворот.
Для закрытия грыжевых ворот предложено свыше 100 различных способов, из которых только немногие нашли применение в хирургической практике (способы Жирара, С.И. Спасокукоцкого, А.В. Мартынова, Бассини, М.А. Кимбаровского и др.).
Операции при косых паховых грыжах
Как правило, операции по поводу паховых грыж производят под местной анестезией. Общее обезболивание применяют только у детей и очень нервных больных.
Разрез кожи, подкожной клетчатки и поверхностной фасции длиной 8 – 12 см производят на 2 см выше паховой связки (рис. 19). Кровоточащие сосуды захватывают зажимами и перевязывают.
Апоневроз наружной косой мышцы живота тщательно отслаивают от подкожной жировой клетчатки и рассекают по желобоватому зонду. Образовавшиеся в результате этого лоскуты апоневроза захватывают зажимами, растягивают в стороны и тупфером отделяют от подлежащих тканей: внутренний лоскут – от m. obliquus internus abdominis, а наружный – от семенного канатика, выделяя при этом желоб паховой связки. Вдоль семенного канатика осторожно рассекают fascia cremasterica, m. cremaster, поперечную фасцию и обнажают грыжевой мешок, а также элементы семенного канатика. Грыжевой мешок тщательно отделяют от окружающих тканей пальцем, обвернутым марлевой салфеткой или тупфером, начиная от дна к шейке, до полного его освобождения. Следует помнить, что грубые манипуляции с семенным канатиком могут вызвать повреждение его элементов, что приводит к отеку яичка; в тканях, прилежащих к наружной поверхности грыжевого мешка, располагается подвздошно-паховый нерв, который во избежание повреждения необходимо сместить кнаружи. Выделенный грыжевой мешок у дна захватывают двумя пинцетами и осторожно, избегая повреждения содержимого, вскрывают.

Рис. 19. Оперативный доступ к грыжевому мешку при паховой грыже.
При наличии спаек между стенкой мешка, и грыжевым содержимым (сальник, кишка) их разъединяют, а содержимое осматривают и вправляют в брюшную полость. После этого стенку мешка рассекают по длине до шейки. Шейку грыжевого мешка как можно проксимальнее прошивают под контролем зрения, и концы нитей завязывают вначале на одной, а затем на другой стороне. Во время прошивания шейки и завязывания лигатур грыжевой мешок следует хорошо подтянуть, чтобы не захватить в шов стенку кишечной петли или сальник. Периферическую часть грыжевого мешка дистальнее наложенной лигатуры отсекают. Убедившись, что нет кровотечения из культи грыжевого мешка, срезают концы нитей, а на рассеченную fascia cremasterica накладывают несколько узловых кетгутовых швов. На этом заканчивается первый этап операции грыжесечения (рис.20).
Затем приступают к пластике пахового канала. При этом наиболее часто применяют способы Жирара, Спасокукоцкого, Мартынова, Кимбаровского, Боброва.
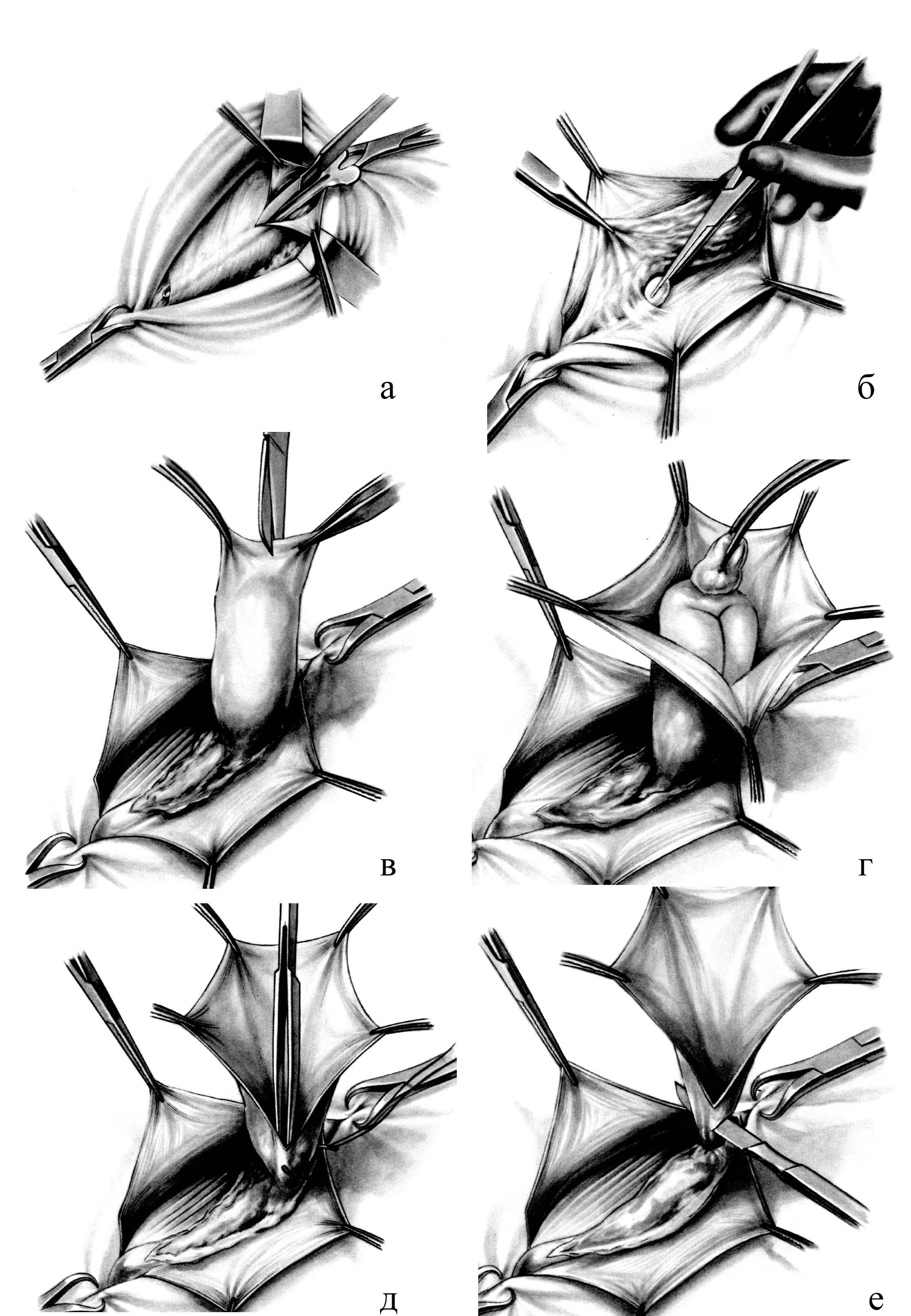
Рис. 20. Этапы грыжесечения при паховой грыже. а – рассечение грыжевых ворот; б – выделение грыжевого мешка; в – вскрытие грыжевого мешка; г – ревизия содержимого грыжевого мешка; д – погружение содержимого в брюшную полость с прошиванием шейки; е – отсечение грыжевого мешка.
Способ Жирара (Girard). Способ Жирара заключается в укреплении передней стенки пахового канала поверх семенного канатика.
После обработки и отсечения грыжевого мешка оттягивают в стороны лоскуты апоневроза наружной косой мышцы живота и подшивают узловыми швами край внутренней косой и поперечной мышц к паховой связке поверх семенного канатика. При этом необходимо избегать захватывания в лигатуру подвздошно-пахового нерва, так как ущемление его ведет к развитию тягостных и длительных болей, иррадиирующих в пах. Сначала шелковой нитью прошивают край внутренней косой и поперечной мышц живота, а затем паховую связку (рис. 21). Для предупреждения повреждения брюшины и органов брюшной полости в момент прошивания мышц под них подводят палец или шпатель. Во избежание повреждения бедренных сосудов паховую связку не следует прокалывать слишком глубоко, для этого лучше пользоваться иглами небольшого диаметра. Всего накладывают 5 - 7 швов, которые затем поочередно завязывают. После этого на всем протяжении разреза узловыми швами подшивают внутренний лоскут апоневроза к краю паховой связки. Первый шов накладывают в области лонного бугорка; завязывая его, следует убедиться, не ущемлен ли семенной канатик. Наружный лоскут апоневроза укладывают поверх внутреннего (как полы пальто) и подшивают рядом узловых швов к последнему. Вновь образованное наружное кольцо пахового канала должно пропускать конец указательного пальца.
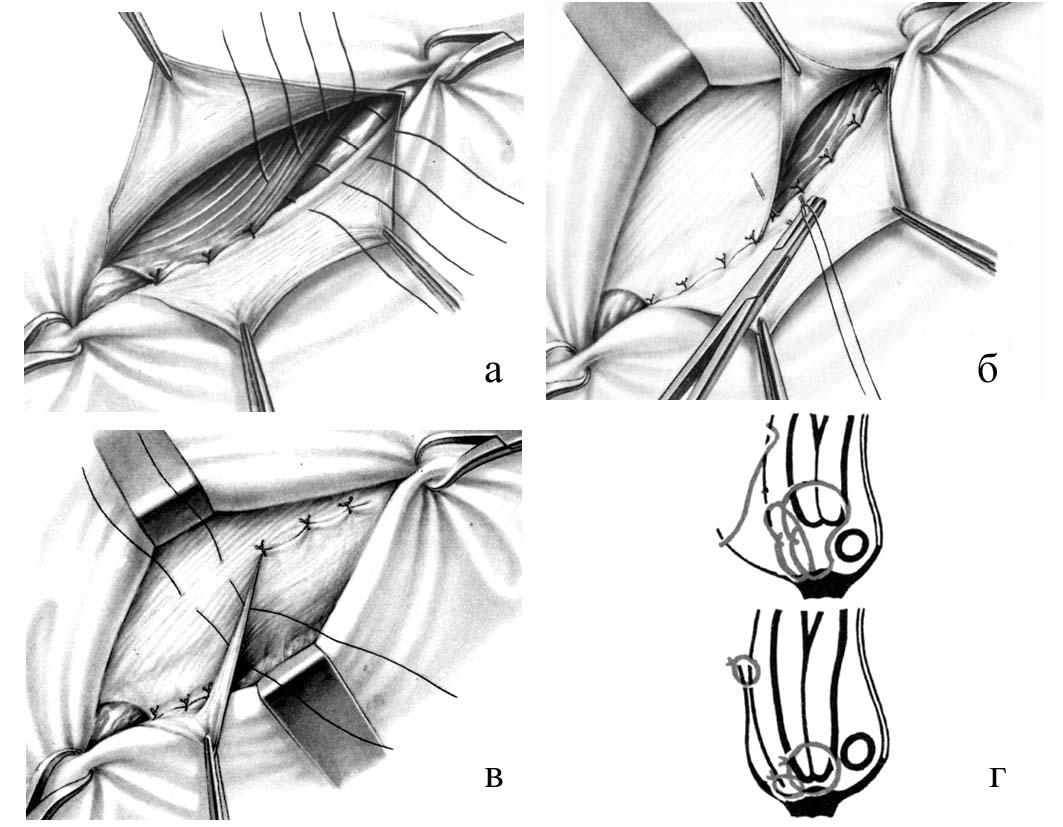
Рис. 21. Пластика передней стенки пахового канала по Жирару. а – подшивание краев внутренней косой и поперечной мышц живота к паховой связке; б - подшивание верхнего лоскута апоневроза наружной косой мышцы живота к паховой связке; в – создание дубликатуры апоневроза; г – схема.
В результате произведенной пластики пахового канала создается довольно прочный мышечно-апоневротический слой, состоящий из внутренней косой, поперечной мышц живота и дубликатуры апоневроза наружной косой мышцы, который препятствует выпячиванию внутренностей и повторному образованию грыжи.
После пластики пахового канала на подкожную клетчатку (если она хорошо развита) накладывают несколько кетгутовых швов. Кожу зашивают рядом узловых швов.
Недостаток метода – возможное разволокнение паховой связки и недостаточная прочность первого ряда швов, а также отсутствие прочного рубца вследствие сшивания разнородных тканей.
Способ С.И. Спасокукоцкого заключается в том, что внутренний лоскут апоневроза наружной косой мышцы живота вместе с краями внутренней косой и поперечной мышц живота подшивают к паховой связке одним рядом узловых швов. Затем наружный лоскут апоневроза подшивают поверх внутреннего (рис. 22).
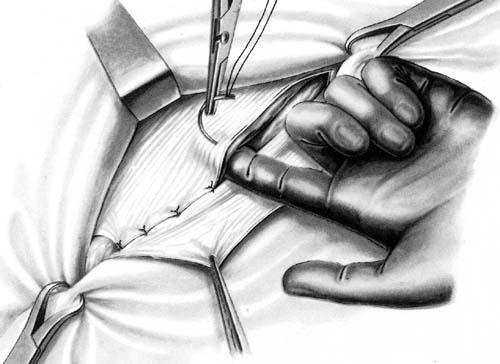
Рис. 22. Пластика передней стенки пахового канала по способу Спасокукоцкого.
Недостаток метода – возможность интерпозиции мышечной ткани и ущемления ее между апоневрозами и паховой связкой, что ухудшает процессы заживления.
Способ Кимбаровского. После обработки и отсечения грыжевого мешка внутренний лоскут рассеченного апоневроза и подлежащие мышцы прошивают снаружи внутрь, отступя на 1 см от края разреза. Иглу проводят вторично только через край внутреннего лоскута апоневроза, идя изнутри кнаружи, затем той же нитью прошивают край паховой связки. Наложив 4 – 5 таких швов, их поочередно завязывают; при этом край внутреннего лоскута апоневроза подворачивается под край мышц и приводится в плотное соприкосновение с паховой связкой. Поверх внутреннего лоскута подшивают наружный лоскут апоневроза (рис. 23).
Способ А.В. Мартынова. Исходя из того, что прочное сращение наступает между однородными тканями, А.В. Мартынов предложил использовать для укрепления передней стенки пахового канала только апоневроз наружной косой мышцы живота.
Способ его сводится к образованию дубликатуры из листков рассеченного апоневроза: подшивают внутренний лоскут апоневроза к паховой связке, затем наружный лоскут укладывают поверх внутреннего и подшивают к последнему.
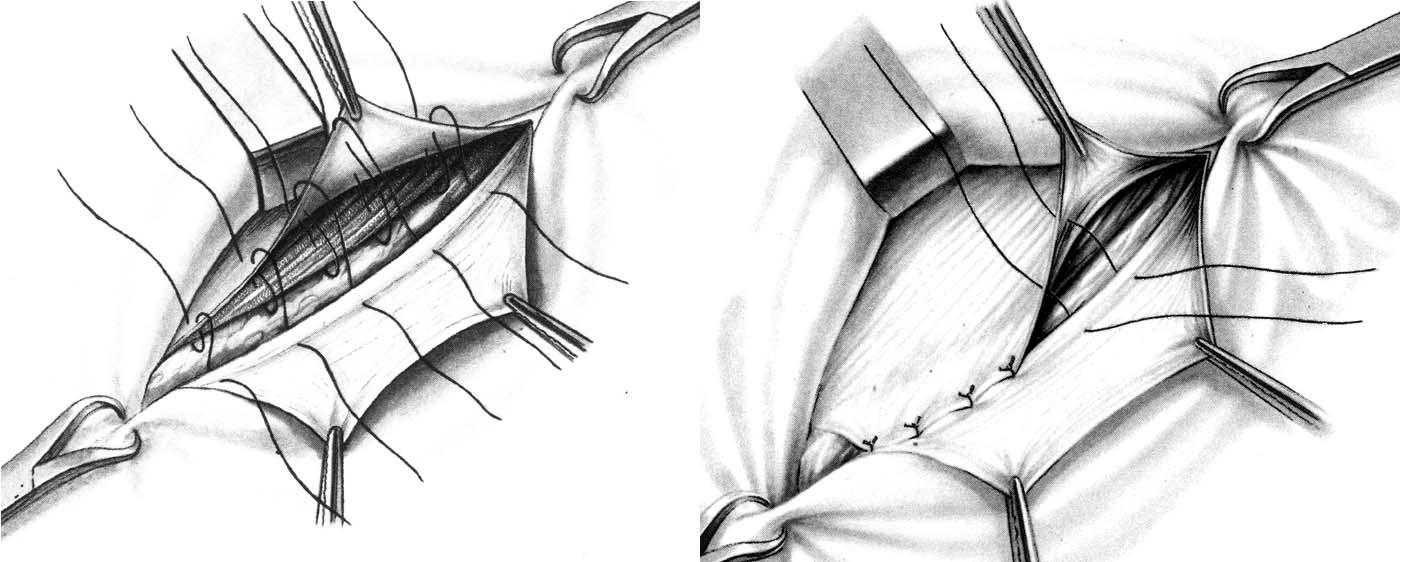
Рис. 23. Пластика передней стенки пахового канала. а – по Кимбаровскому; б – по Мартынову.
Различные виды бедренных грыж располагаются под паховой связкой в области скарпова треугольника. Верхняя часть скарпова треугольника сверху ограничена паховой связкой, медиально-длинной приводящей мышцей (m. adductor longus), латерально — портняжной мышцей (m. sartorius). Под паховой связкой имеется два пространства: сосудистая лакуна (lacuna vasorum) и мышечная лакуна (lacuna musculorum), разделенные подвздошно-гребешковой связкой (lig. ilio-pectineum-BNA), подвздошно-гребешковой дугой (arcus ilio-pectineus-PNA), которая отходит от паховой связки и прикрепляется к подвздошно-гребешковому возвышению (eminentia ilio-pectinea). Сосудистая лакуна расположена медиально, через нее проходят бедренная артерия и вена, располагающиеся непосредственно под паховой связкой.
Мышечная лакуна содержит подвздошно-поясничную мышцу (m. iliopsoas) и бедренный нерв (п. femoralis), располагается латерально от сосудистой лакуны, занимая около % промежутка между паховой связкой и верхней ветвью лонной кости (рис. 84). Знание этих анатомических областей имеет большое значение при дифференциальной диагностике и при операции различных видов бедренных грыж.
Под паховой связкой хорошо развита подкожножировая клетчатка. Поверхностные лимфатические узлы расположены под паховой связкой параллельно бедренной артерии и принимают большинство поверхностных лимфатических сосудов нижней конечности. Глубокие лимфатические узлы (подпаховые) сопровождают бедренную вену. Самый крупный из этих узлов носит название узла Пирогова (Розенмюллера) и располагается в пределах бедренного кольца. Эти узлы принимают лимфу из глубоких отделов нижней конечности.
1 — spina iliaca anterior superior; 2 — n. cutaneus femoris lateralis; 3 — lig. inguinale; 4 — arcus ilio-pectmeus (lig. iliopectineum); 5 — n. femoralis; 6 — ramus femoralis n. genitofemoralis (n. lumbo-inguinalis — BNA); 7 — a. femoralis; 8 — v. femoralis; 9 — клетчатка внутреннего бедренного кольца; 10 — nodus lymphaticus inguinalis profundus ( лимфатический узел Розенмюллера — Пирогова ); 11 — fascia pectinea; 12 — lig. lacunare; 13 — tuberculum pubicum; 14 — m. pectineus; 15 — vasaobturatoria и n.obturatorius; 16 — membranaobturatoria; 17 — m. iliopsoas.
Поверхностный листок широкой фасции бедра располагается над бедренными сосудами, образуя у медиального края вены серповидный отросток (processus falciformis), края которого выражены хорошо и оформлены в виде полулунных складок — верхний и нижний рожки (cornu superior, cornu inferior). Верхний рог проходит над бедренной веной и подворачивается под паховую связку, вплетаясь в лакунарную связку (lig. lacunare, lig. Gimbernati).
Нижний рог подходит под большой подкожной веной, направляясь дальше к гребешковой фасции (fascia pectinea). Пространство, ограниченное серповидным отростком, называется овальной ямкой (fossa ovalis — BNA, hiatus saphenus — PNA), оно выполнено жировой клетчаткой и покрыто разрыхленным участком поверхностного листка широкой фасции бедра (решетчатая фасция — fascia cribrosa). Через эту фасцию проходят кровеносные и лимфатические сосуды.
Большая подкожная вена впадает в бедренную вену над нижним рогом серповидного отростка на расстоянии 3 см от паховой связки. На глубокой пластинке широкой фасции бедра располагаются бедренная артерия и бедренная вена. Глубокая пластинка (листок) широкой фасции бедра покрывает подвздошнопоясничную мышцу (m. iliopsoas) и гребешковую мышцу (m. pectineus). Этот участок широкой фасции бедра носит название гребешковой фасции. С этой фасцией хирург встречается при операции бедренной грыжи и при достаточной плотности фасции использует ее для пластики. В области овальной ямки отходят ветви a. pudenda externa, a. epigastrica superficialis, a. circumflexa ilium superficialis, сопровождающиеся одноименными венами, впадающими в бедренную вену или большую подкожную вену. Эти сосуды располагаются в непосредственной близости к бедренному каналу — месту выхода бедренной грыжи. Поверхностные слои иннервируются ветвями п. lumboinguinalis и отчасти ветвями n. iliohypogastricus и n. ilioinguinalis. Бедренный нерв (n. femoralis) выходит на бедро через мышечную лакуну и в области скарпова треугольника располагается кнаружи от бедренной артерии, отделяясь от нее глубокой пластинкой широкой фасции бедра.
Бедренный канал. А. П. Прокунин (1900), проводивший исследования по анатомии бедренной грыжи, пришел к заключению, что бедренного канала без бедренной грыжи нет и образование его наблюдается только при развитии бедренной грыжи.
Бедренная грыжа проходит сквозь брюшную стенку, спускаясь в сосудистую лакуну через внутреннее бедренное кольцо, ограниченное спереди (и сверху) медиальной частью паховой связки, сзади (и снизу) — горизонтальной ветвью лонной кости, прикрытой здесь лакунарной связкой и отходящей от нее гребешковой фасцией, снаружи — бедренной веной (сосудистым влагалищем), а с медиальной стороны — вогнутым краем лакунарной связки. Лакунарная связка представляет собой небольшую, веерообразно расщепляющуюся сухожильную пластинку, отходящую от паховой связки к верхней ветви лонной кости непосредственно перед местом прикрепления паховой связки к лонному бугорку.
Лакунарная связка у мужчин имеет большую плотность, чем у женщин; в пожилом возрасте, особенно у женщин, эта связка опускается и сопротивляемость ее уменьшается.
Поперечные размеры внутреннего бедренного кольца у мужчин составляют 1,2 см, у женщин — 1,8 см. Большие размеры внутреннего бедренного кольца у женщин отражают анатомические особенности таза женщин, имеющего большие размеры в горизонтальной плоскости. В раннем детском возрасте внутреннее бедренное кольцо имеет вид узкой щели, чем, очевидно, объясняется большая редкость бедренных грыж у детей.
При осмотре передней стенки живота со стороны брюшной полости под паховой связкой видно небольшое углубление брюшины, расположенное соответственно внутреннему бедренному кольцу медиальнее бедренных сосудов; это углубление (fovea femoralis) отделяется от лежащей над ним fovea inguinalis medialis лишь паховой связкой, а от лежащей под ним fovea obturatoria верхней ветвью лонной кости. Таким образом, анатомические образования нижнего отдела передней брюшной стенки над и под паховой связкой определяют возможность развития четырех видов наружных брюшных грыж (паховая косая, паховая прямая, бедренная и запирательная).
Хирургическая анатомия бедренной грыжи ставит основной задачей хирургического лечения бедренных грыж ликвидацию брюшинной воронки и закрытие внутреннего бедренного кольца.
Статистические данные. По своей частоте бедренные грыжи стоят на втором месте после паховых, составляя от 16,9 (Г. В. Алипов, 1923) до 5,3 % (В. И. Добротворский, 1935) общего числа грыж брюшной стенки. Наибольшее количество бедренных грыж наблюдается у больных в возрасте 40—60 лет. Бедренные грыжи развиваются чаще у женщин, составляя от 80 (П. И. Тихов, 1914) до 74 % (Л. Н. Кенарская, 1941). У детей бедренные грыжи бывают крайне редко. Н. В. Шварц наблюдал бедренную грыжу только один раз у девочки 9 лет. На материале детских больниц Москвы за 1937 г. бедренные грыжи у детей до 11-летнего возраста не встречались (Л. Н. Кенарская).
По данным литературы, правосторонние бедренные грыжи наблюдаются в 63 %, левосторонние — в 30 %, двусторонние — в 7 %. Сочетание бедренных грыж с другими грыжами брюшной стенки отмечалось, по данным Л. Н. Кенарской, в 5,5 %. Двусторонние бедренные грыжи бывают чаще в пожилом возрасте.
Наиболее часто встречается так называемая типичная бедренная грыжа (hernia femoralis typica), выходящая под паховой связкой из бедренного канала, медиальнее бедренной вены. Типичные бедренные грыжи могут иметь отдельные выпячивания — дивертикулы, отходящие в сторону от основного мешка, образуя так называемую hernia femoralis interparietalis. Наблюдаются и многокамерные грыжевые мешки, выходящие в отдельные отверстия истонченной решетчатой пластинки. Отклонения от обычного вида грыжевого мешка определяются обычно на операции. В редких случаях к грыжевому мешку бедренной грыжи может прилегать смещенное яичко (А. П. Крымов). О бедренной эктопии, при которой яичко располагается в скарповом треугольнике, ближе к медиальной поверхности бедра, упоминает Е. С. Шахбазян (1957).
Содержимое грыжевых мешков бедренной грыжи. Грыжевые мешки бедренной грыжи чаще выполняются сальником и петлями тонкой кишки, реже встречается слепая кишка с червеобразным отростком, крайне редко — желудок, желчный пузырь.
Вместе с грыжевым мешком при бедренных грыжах могут спускаться мочевой пузырь и мочеточники. Развитие бедренных грыж в этих случаях происходит по типу скользящих грыж.
Мочевой пузырь может располагаться параперито-неально, экстраперитонеально и интраперигонеально, что соответствует такому же распределению и при паховых грыжах мочевого пузыря. Как исключение может наблюдаться соскальзывание мочеточника.
Передняя бр. стенка.
Особенности;
- Это место через которое проводятся оперативные доступы ко многим внутренним органам.
- Много слабых мест.
- Место пальпации внутренних органов.
Границы:
Верхняя — мечевидный отросток, реберная дуга;
Нижняя — паховая складка, гребень подвздошной кости;
Латеральная — линия Лесгафта (продолжение средней подмышечной линии).
Слои:
• подкожная жировая клетчатка (хорошо развита);
• поверхностная фасция (имеет два листка, между ними клетчатка и поверхностные сосуды, глубокий листок — Томпсонова пластинка переходит в паховую связку);
• собственная фасция (прикрепляется к паховой связке);
• мышцы (наружная и внутренняя косая, поперечная, прямая);
Кровоснабжение: две системы поверхностная и глубокая.
Иннервация: надчревье (8-9 межреберные нервы), мезогастрий (10-11 межреберные нервы), гипогастрий (12-й межреберный, ileohypogastricus, ileoinguinalis, pudentus).
Слабые места (ворота выхода грыж):
— белая линия живота;
— спигелева линия – переход сухожильной части поперечной мышцы живота в мышечную.
Область пупка: кожа, рубцовая ткань, пупочная фасция, брюшина. Пупочная фасция лучше выражена в нижней части, ее также укрепляют облитерированные пупочные артерии. Поэтому грыжи выходят т.о. через верхнюю полуокружность.
Белая линия живота – это переплетение апоневрозов наружной, внутренней косой и поперечной мышц.
38), Грыжа – выхождение внутренностей, покрытых брюшиной, через естественные или искусственно созданные слабые места. Эвентрация – если орган не покрыт брюшиной.
Строение грыжи:
- Грыжевые ворота.
- Грыжевой мешок.
- Грыжевое содержимое.
Механизмы формирования грыж; предрасполагающие факторы – анатомические особенности строения, производящие факторы – повышение внутрибрюшного давления.
Грыжесечение – операция по удалению, рассечению грыж.
Цель:
- Убрать грыжу.
- Создать препятствие повторному ее образованию (пластика).
Этапы;
1-обнажение грыжевого мешка;
2-выделение его из окружающих тканей;
3-рассечение грыжевого мешка;
5-прошивание шейки грыжевого мешка и ее отсечение;
• различие – пластика грыжевых ворот.
Паховые грыжи.
Бывают:
- Прямые (через,Fossa medialis укрепляют заднюю стенку пахового канала).
- Косые (черезFossa lateralis, укрепляют переднюю стенку).
- Врожденные.
- Скользящие.
Лучше укреплять заднюю стенку, но это более травматично. При запущенных косых укрепляют заднюю стенку.
Способы пластики:
• Способ Жирара. К паховой связке подшивают внутреннюю косую и поперечную мышцы, швы не сводятся. Второй ряд швов – к паховой связке подшивают верхний лоскут апоневроза наружной косой мышцы живота. Сверху подшивают нижний (наружный) лоскут апоневроза к верхнему с образованием дубликатуры.
Недостатки: На паховой связке 2 ряда швов разволокнение, рубец непрочный из-за сшивания разнородных тканей.
• По Жирару-Спасокукоцкому. Шов одновременно проводят через верхний (внутренний) лоскут апоневроза наружной косой мышцы живота, поперечную и внутреннюю косую мышцы, паховую связку над семенным канатиком. Нижний лоскут подшивают к верхнему вторым рядом швов в виде дубликатуры.
Недостаток: может быть интерпозиция мышечной ткани и ущемление ее между лоскутами апоневроза и паховой связкой, что ухудшает процесс заживления.
• Шов по Кимбаровскому. Обеспечивает сопоставление однородных тканей. Режущей иглой прокалывают верхний лоскут апоневроза, внутреннюю косую и поперечную мышцы. Выкол иглы производят, свободно огибая снизу эти мышцы у края того же верхнего лоскута апоневроза изнутри кнаружи. После, этой же лигатурой прошивают паховую связку.
• Укрепление задней стенки по Бассини. Семенной канатик на держалке отводится в сторону. Под ним к паховой связке подшиваются внутренняя косая и поперечная мышцы. Семенной канатик укладывают в это ложе. Апоневроз сшивают без образования дубликатуры.
Грыжи у детей.
• Врожденные. В процессе опускания яичек, они увлекают за собой брюшину, но не находятся в брюшной полости т.к. влагалищный отросток облитерируется. Если не облитерируется врожденная грыжа. Необходимо разобщить влагалищный отросток с брюшиной. Вскрывают грыжевой мешок, отделяют шейку грыжевого мешка от семенного канатика, изнутри накладывают кисетный шов на шейку грыжевого мешка либо перевязывают. Влагалищный отросток во избежание образования водянки яичка: иссекают вдоль семенного канатика оставляя вокруг яичка полоску брюшины 1,5-2 см либо выворачивают его и позади канатика яичка сшивают отдельными кетгутовыми швами (операция Винкельмана).
• Способ Мартынова. К паховой связке подшивают край верхнего лоскута апоневроза наружной косой мышцы, а край нижнего фиксируют к апоневрозу выше, образуя дубликатуру. Используется у детей, преимущество — малая травматичность, недостаток слабость передней стенки пахового канала.
• Способ Ру-Опеля-Краснобаева. Метод без вскрытия пахового канала. Используется на начальной стадии паховой грыжи, когда есть расширенное паховое кольцо. Суживают отверстие пахового канала. Гофрируют переднюю стенку, захватывают края внутренней косой и поперечной мышц и сшивают ножки апоневроза наружной косой мышцы живота. При этом отверстие поверхностного пахового кольца должно пропускать кончик пальца.
Скользящая грыжа – содержимое одновременно являемся и грыжевым мешком. При рассечении соблюдают осторожность. Если отсечь, например, слепую кишку, то образуется каловый свищ. Изнутри осматривают, место рассечения ушивают, а содержимое вправляют в брюшную полость и делают пластику.
Пупочные грыжи. Лечение консервативное и оперативное.
Оперативные методы;
• Пластика по Мейо. Пупочное кольцо рассекают в поперечном направлении. Рассекают апоневроз, нижний лоскут П-образными швами подшивают к верхнему снизу, а верхний узловым швом подшивают к нижнему сверху с образованием дубликатуры апоневроза.
• Пластика по Сапежко. Продольно рассекают пупочное кольцо. Левый край апоневроза оттягивают и прогибают, а правый подшивают к задней стенке влагалища левой прямой мышцы живота. Свободный левый край апоневроза подшивают к передней стенки влагалища правой прямой мышцы живота.
• Пластика по Лексеру. При небольших пупочных грыжах накладывают кисетный шов вокруг пупочного кольца и затягивают, поверх накладывают отдельные узловые швы.
Грыжи белой линии. Небольшие грыжи – края соединяют узловыми швами. Большие грыжи — пластика из передней стенки влагалища прямой мышцы.
Бедренные грыжи. Чаще у женщин. Образуются ниже паховой связки, бедренная ямка превращается в бедренный канал.
Пластика по способу доступа:
— бедренный (по Бассини),
— паховый (по Руджи-Парлавеччо).
• По Бассини. Разрез на внутренней поверхности бедра ниже паховой связки. Закрытие грыжевых ворот осуществляют путем подшивания паховой связки к лонной (lig. pectineale) 2–3 шва. Наружный серповидный край подшивают несколькими швами к фасции гребешковой мышцы.
• По Руджи. Вскрывают переднюю стенку пахового канала, семенной канатик отводят кверху. Продольно вскрывают заднюю стенку пахового канала – поперечную фасцию. Проникают в предбрюшинную клетчатку и отыскивают шейку грыжевого мешка, ее иссекают. 2-3-мя швами подшивают паховую связку к лонной.
Недостаток: паховая связка смещается книзу, увеличивается паховый промежуток (между паховой связкой и нижним свободным краем внутренней косой мышцы), что предрасполагает к паховым грыжам.
• По Парлавеччо. К лонной связке подшивают вместе с паховой нижние края внутренней косой и поперечной мышц живота, что одновременно с ликвидацией бедренного кольца устраняет и паховый промежуток.
Ущемленные грыжи – это экстренная операция, необходима ликвидация ущемления.
Особенности:
- Под местной анестезией, т.к. наркоз может расслабить кольцо и органы самопроизвольно вправятся,
- При рассечении кольца надо зафиксировать орган, иначе он может самопроизвольно вправиться.
• Ущемленная паховая грыжа. М.б. ущемление во внутреннем и наружном паховом кольце, при рассечении передней стенки надо фиксировать содержимое.
• Ущемленная бедренная грыжа. Чаще ущемляется глубокое кольцо. Рассекается медиально лакунарная связка. Спереди нельзя — паховая связка, сзади – кость, латерально – corona mortis (анастомоз подвздошной ветви и запирательной ветви нижней надчревной артерии). Накладывают 2 зажима и рассекают, артерии перевязывают. Если рассечь лакунарную связку без зажимов, то из-за эластичности грыжевое содержимое устремится вверх. Если орган погибает, то выполняется резекция и анастомоз. Если пограничное состояние, то кишка обкладывается теплой салфеткой с 0,9 % NaCl. Через 15 минут если имеется розовый цвет, перистальтика, пульсация сосудов брыжейки, то восстановилось кровоснабжение, если сине-багровый цвет, отсутствует пульсация, перистальтика, то выполняется резекция и анастомоз.
Ретроградное ущемление – в грыжевом мешке 2 и более петли. Связующее звено в брюшной полости страдает больше всего. Рихтеровское ущемление (пристеночное) — ущемляется часть стенки кишки.
Наружными грыжами живота страдают 5-6% взрослого населения ( Иоффе, 1968 год). Поэтому грыжесечение одна из самых распространённых операций. В структуре плановых операций она составляет до 25%. В экстренной хирургии операция по поводу ущемлённой грыжи стоит на третьем месте после аппендэктомии и холецистэктомии. В основном оперируются взрослые люди трудоспособного возраста, поэтому качество хирургической операции имеет большое социально-экономическое значение. Своевременно выполненная операция предупреждает возможные осложнения грыженосительства, например, ущемление, к-рое встречается у 20% больных ( Нестеренко, 1993 год), при этом летальность составляет 7-10%. Поэтому операцию при грыже лучше делать в плановом порядке, тогда она значительно уменьшает число послеоперационных осложнений и сокращает сроки нетрудоспособности. Актуальность темы объясняется также большой частотой рецидивов, т. е. повторного возникновения грыжи после операции, по разным авторам от 10% до 30%. Большинство авторов единодушны, что рецидивы грыжи объясняются слабым знанием топографической анатомии, т. к. часто операция грыжесечения поручается молодым хирургам, и как следствие – грубые технические ошибки. Для врачей нехирургического профиля тема интересная из-за того, что грыжи нередко приходится дифференцировать от других заболеваний.
Наружной грыжей живота называется выпячивание париетальной брюшины в подкожную клетчатку через естественные щели, врождённые или приобретённые дефекты брюшных стенок с выхождением внутренних органов в образующийся грыжевой мешок. Из определения следует, что
грыжа имеет три обязательных составных элемента:
--- грыжевой мешок (выпячивание париетальной брюшины);
--- грыжевые ворота (дефект брюшной стенки);
--- грыжевое содержимое ( орган брюшной полости).
Сразу надо оговориться, что кроме наружных грыж живота существует понятие внутренние грыжи живота, это ущемление внутренних органов брюшной полости в различных отверстиях и карманах брюшной полости. К ним относятся грыжи Трейтца – ущемление тонкой кишки в дуодено-еюнальном кармане, грыжи Винслова отверстия, диафрагмальные грыжи и др., при этом наличие сформированного грыжевого мешка необязательно.
Наружные грыжи отличаются от них двумя признаками:
--- у них всегда есть грыжевой мешок, к-рый образован париетальной брюшиной;
--- грыжевой мешок выпячивается в подкожную клетчатку.
При рассмотрении границ брюшной полости у неё можно выявить четыре стенки:
--- передняя стенка живота;
--- задняя стенка живота (поясничная область);
--- верхняя стенка живота представлена диафрагмой;
--- нижняя стенка живота ( диафрагма и стенки таза).
Это очень важно, т. к. по локализации грыжевого выпячивания можно классифицировать наружные грыжи живота. Если не учитывать диафрагмальные грыжи, относящиеся к внутренним грыжам, то можно выделить следующие виды наружных грыж живота:
--- грыжи передней стенки живота ( грыжи белой линии живота, пупочные, спигелиевы грыжи – грыжи полулунной линии, паховые грыжи);
--- бедренные грыжи ( грыжи мышечной лакуны, сосудистой лакуны);
--- грыжи таза и промежности ( седалищные грыжи, запирательные грыжи, грыжи диафрагмы таза).
Отметим, что при неясных болях в животе все места возможной локализации наружных грыж живота подлежат обязательному осмотру, чтобы не просмотреть у больного ущемлённой грыжи.
Выхождение наружных грыж живота происходит обычно в так называемых слабых местах. Слабым местом брюшной стенки называется место, где вследствие анатомических особенностей отсутствует мышечная ткань, а вследствие конституциональлных особенностей или особенностей физического развития эти участки становятся относительно широкими.
Наиболее распространены грыжи передней стенки живота. Слабыми местами передней стенки живота являются белая линия и пупочное кольцо. Вследствие того, что белая линия формируется встречными листками апоневрозов передне-боковых отделов брюшной стенки, здесь могут образовываться щели с возникновением врождённых эпигастральных грыж; аналогично образуются пупочные грыжи, из-за нарушения закрытия пупочного кольца в постнатальном периоде. Как крайняя форма нарушения формирования передней стенки живота возникают эмбриональные грыжи и даже полное отсутствие передней стенки живота – гасрошиз. Кроме того, следует обратить внимание, что по белой линии живота производятся оперативные доступы в брюшную полость, нарушение срастания листков апоневроза может приводить к формированию послеоперационных грыж. Отметим, если выпадение внутренних органов через оперативных доступ вследствие несостоятельности швов происходит в первые дни после операции, даже при сохранении кожных швов, такое состояние назвать грыжей нельзя, т. к. отсутствует грыжевой мешок – главный составной элемент грыжи. Это осложнение называется эвентрацией и требует срочного вмешательства с наложением повторных швов.
Следующим слабым место передней стенки живота является паховая область. Грыжи этой области наиболее часты в клинической практике и наиболее сложны по анатомическим взаимоотношениям. Слабость области связана с наличием в нижней части живота естественной межмышечной щели – пахового канала. Паховый канал у здорового человека представляет из себя узкую щель, через к-рую проходит семенной канатик у мужчин и круглая связка матки у женщин. Дистальная часть пахового канала более широкая, её называют паховым промежутком. Выделяют две формы пахового промежутка: треугольную , как правило у людей брахиморфного типа, и овально-щелевидную форму более характерную для людей долихоморфного типа.
Отмечено, что у здоровых людей передняя стенка пахового канала состоит не только из апоневроза наружной косой мыщцы живота, но укреплена также нижним краем внутренней косой мышцы живота. При грыже паховый промежуток становится шире и мышца не укрепляет переднюю стенку пахового канала. В патогенезе паховых грыж имеет значение состояние тонуса мышц передней стенки живота. Направление оси пахового канала обычно косое по отношению к вертикальной оси тела и фронтальной плоскости. Таким образом, внутреннее кольцо пахового канала и наружное лежат в разных плоскостях. Наружное кольцо пахового канала представляет из себя отверстие в передней стенке пахового канала, т. е. в апоневрозе наружной косой мышцы живота. Наружное паховое кольцо ограничено внутренней и наружной ножками из волокон апоневроза, межножковыми волокнами и отражённой связкой ( связка Коллеса). Глубокое паховое кольцо является отверстием в задней стенке пахового канала, образованной поперечной фасцией живота. Глубокое кольцо ограничено вверху краем апоневроза поперечной мышцы ( связка Генле), снизу находится подвздошно-лонный тяж (связка Томсона), медиально-межямковая связка ( связка Гессельбаха). Однако поперечная фасция в области глубокого кольца не прерывается, она вворачивается в паховый канал и продолжается вдоль семенного канатика, образуя внутреннюю семенную фасцию. Глубокое паховое кольцо со стороны брюшной полости прикрыто париетальной брюшиной, образующей в этом месте наружную паховую ямку.
По особенностям анатомических взаимоотношений грыжи паховой области делят на косые паховые грыжи и прямые паховые грыжи.
Косой паховой грыжей называется выпячивание париетальной брюшины наружной паховой ямки в глубокое паховое кольцо, с внедрением её в семенной канатик, прохождением вместе с семенным канатиком через весь паховый канал в косом направлении, с последующим выпячиванием грыжевого мешка через наружное паховое кольцо и в законченном виде с опусканием его в мошонку (пахово-мошоночная грыжа). Особо следует подчеркнуть, что грыжа идёт в паховом канале в толще семенного канатика, среди его элементов, и покрыта оболочками семенного канатика. По механизму происхождения косая паховая грыжа бывает двух видов : врождённая и прибретённая.
Врождённая паховая грыжа формируется из остатков брюшины, к-рая во внутриутробном периоде выстилает полость мошонки у плода мужского рода, а у плода женского пола заходит в паховый канал в виде дивертикула Нуки. Чтобы понять механизм формирования врождённой паховой грыжи у мальчиков, надо вспомнить процесс опускания яичка. Как известно, яичко формируется в забрюшинном пространстве, покрыто с трёх сторон брюшинов и начинает опускаться в формирующуюся мошонку с 3-4-го месяца внутриутробного развития плода. В этот период полость мошонки выстлана брюшиной. По м ере роста плода брюшина приобретает вид пальцевидного отростка, к-рый принято называть влагалищным отростком брюшины. К моменту рождения влагалищный отросток облитерируется, связь брюшной полости с полостью мошонки прерывается, из остатков брюшины образуется влагалищная оболочка яичка. Если в будущем, на протяжении жизни у этого человека образуется косая паховая грыжа, то грыжевой мешок отделён от яичка влагалищной оболочкой, и достаточно легко выделяется из мошонки. В случае, если нормальное развитие плода нарушается, то облитерации влагалищного отростка может не наступить. Тогда влагалищный отросток может служить готовым грыжевым мешком. По образному выражению известного русского хирурга и топографоанатома АА Боброва, с первым криком ребёнка в полость незаращённого влагалищного отростка выходит грыжевое содержимое, и тогда мы говорим о врожддённой паховойц грыже. Т.О. врождённой паховой грыже называется выхождение внутренних органов в незаращённый влагалищный отросток брюшины. Сложность анатомических взаимоотношений состоит в том, что грыжевой мешок при этом одновременно является влагалищной оболочкой яичка и интимно сращён с его белочной оболочкой. Это определяет технические трудности операции по поводу врождённой паховой грыжи. Поскольку радикально выделить и удалить грыжевой мешок, не травмируя яичко, невозможно. Поэтому цель операции при врождённой паховой грыже не удаление грыжевого мешка как при приобретённой грыже. Цель операции при врождённой паховой грыже: закрытие сообщения брюшной полости с полостью мошонки и реконструкция оболочек яичка для предупреждения образования водянки. Это достигается прошиванием и перевязкой грыжевого мешка у шейки. Часть грыжевого мешка, не связанная с элементами семенного канатика, иссекается. А с оставшейся частью поступают как при операции по поводу водянки оболочек яичка, т. е. производится операция по Винкельману – влагалищная оболочка яичка ( она же ткань грыжевого мешка ) выворачивается внутренней поверхностью наружу и края её сшиваются непрерывным кетгутовым швом, после чего яичко погружается в клетчатку мошонки.
Другой анатомический вариант паховой грыжи – прямая паховая грыжа. Прямой паховой грыжей называется выпячивание париетальной брюшины внутренней паховой ямки с прохождением грыжевого мешка через паховый промежуток с оттеснением семенного канатика с его оболочками кнаружи и выхождением через наружное паховое кольцо в подкожную клетчатку у корня мошонки. Таким образом путь грыжевого мешка прямой, ось грыжевого канала сзади-наперёд. В мошонку прямая паховая грыжа не опускается, т. к. идёт вне семенного канатика и его оболочек. В патогенезе прямой паховой грыжи имеет значение наличие широкого пахового промежутка треугольной формы, т. е. наличие конституциональной предрасположенности. Кроме того, этот вид грыж чаще встречается у лиц пожилого возраста, когда снижаются прочностные характеристики соединительной ткани и, как правило, грыжевое выпячивание бывает с двух сторон.
Читайте также:


