Операция при аневризме сердечной мышце
П ороки или анатомические дефекты кардиальных структур развиваются у каждого десятитысячного пациента в определенный момент жизни.
Многие состояния не несут большой угрозы здоровью, обнаруживаются случайно в ходе диагностики по поводу других заболеваний. То же касается и врожденных пороков, на долю которых приходится до 60% всех отклонений от нормы.
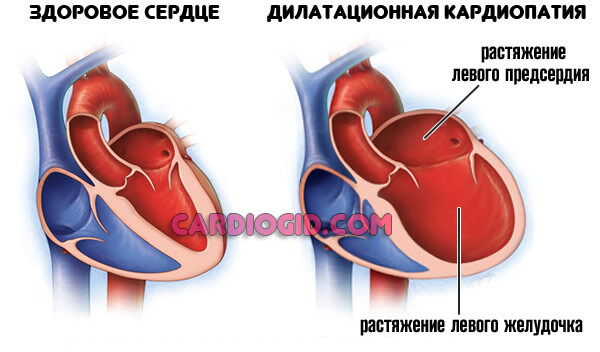
Аневризма сердца — это выпячивание стенки одной из камер или анатомических структур. В 80% зафиксированных ситуаций страдает левый желудочек или межжелудочковая перегородка.
Симптоматика неспецифична на первый взгляд. Самостоятельно отличить одно состояние от другого не получится. Нужна эхокардиография и ЭКГ, как минимум.
Порой нарушение так хорошо маскируется, что не обойтись без МРТ. Своими силами можно только предположить характер проблемы. Это важно, поскольку дает основания для обращения к врачу или вызова скорой помощи.
Лечение всегда оперативное. Но на ранних стадиях или при наличии показаний можно ограничиться медикаментозной терапией (когда — см. ниже).
Все же врачи сознательно рекомендуют не отказываться от операции, если на то есть основания.
Механизм развития состояния
В основе лежит сочетание двух факторов.
- Первый — перегрузка сердца, рост артериального давления, а значит и воздействия на стенку миокарда.
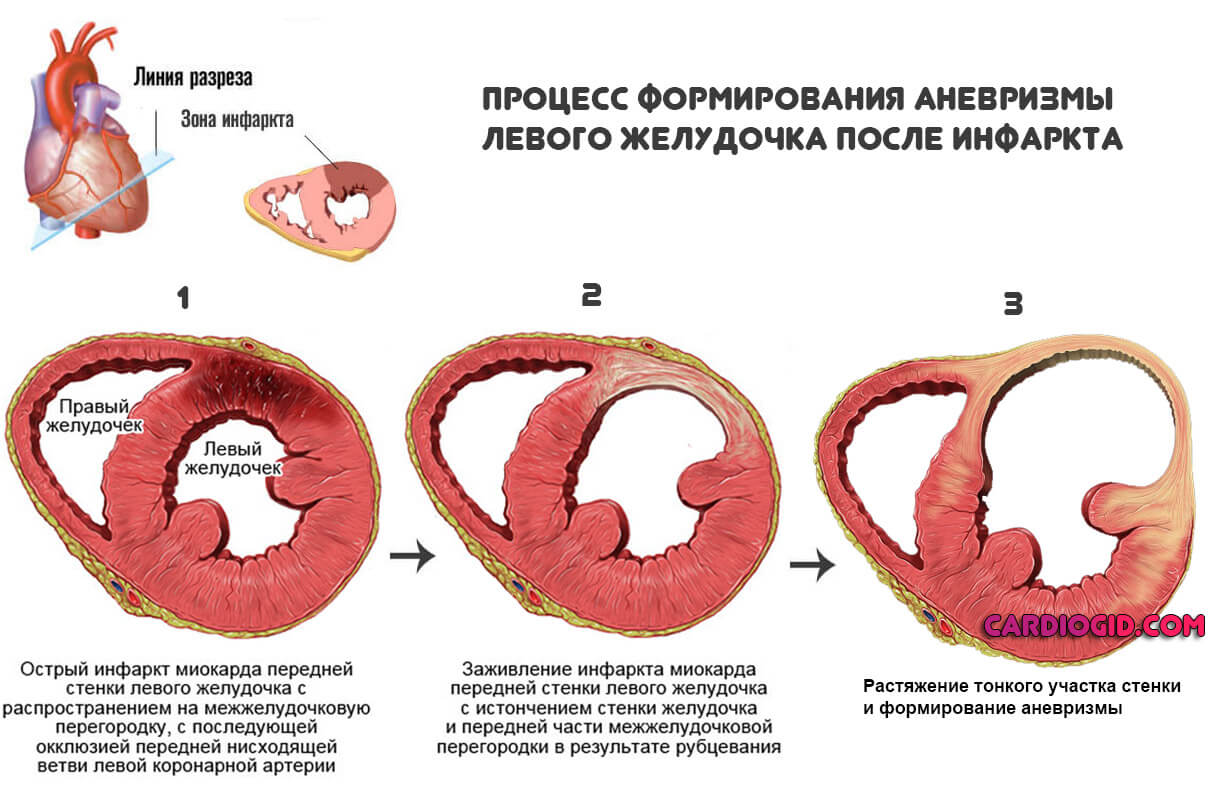
- Второй — дистрофические изменения в самих тканях в результате уже текущих кардиальных патологий. В основное это перенесенный инфаркт, ИБС и хроническая сердечная недостаточность .
При параллельном влиянии обоих моментов, тонкая стенка не выдерживает, прогибается вовне и остается в таком положении.
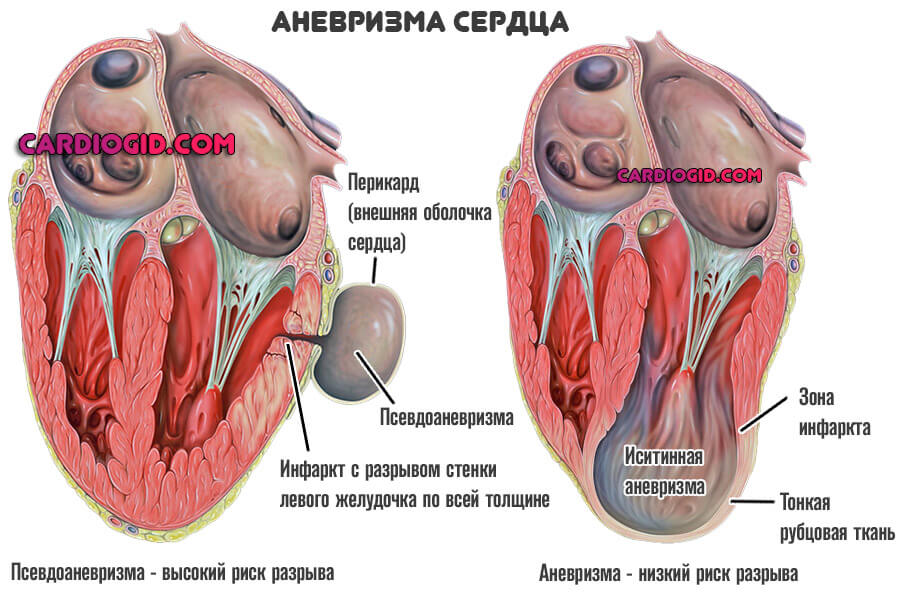
Часть крови застаивается в аневризме, мешкообразной структуре и не попадает в большой или малый круг. Это чревато существенным нарушением гемодинамики.
Патология циклична, постоянно прогрессирует и не остановится, пока не приведет к разрыву сердца, смерти пациента от массивного кровотечения — это основная ее опасность.
Классификация
Проводится по ряду оснований.
Классификации используются врачами для определения тяжести состояния, разработки тактики терапии.
Причины и как предотвратить развитие болезни?
- Травмы грудной клетки. Ушибы, переломы и прочие. Способ предотвращения — соблюдение техники безопасности.
- Воздействие ионизирующего излучения. Превенция — постоянное наблюдение, прием кардиопротекторов (Милдронат).
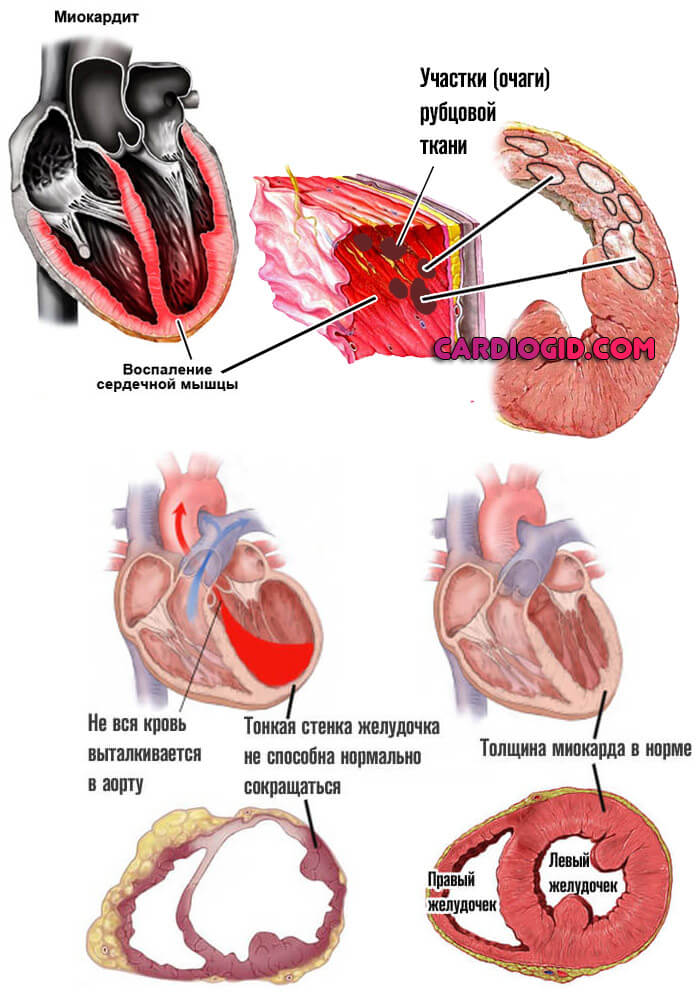
- Инфекции. От миокардита до сторонних состояний, вплоть до сифилиса, туберкулеза. Превенция: избегание заражения, при начале процесса — срочное лечение антибиотиками и прием защитных медикаментов.
Чуть реже — операции на сердце, врожденные пороки, которые предотвратить уже невозможно.
Симптомы
Клиническая картина крайне вариативна. Конкретные проявления зависят от размеров образования, исходной причины патологического процесса, давности существования, функциональных нарушений.
Давящие или жгучие, что прямо указывает на ишемический, связанный с недостаточным кровообращением характер состояния. Локализуются где-то по центру или чуть левее.
Проявляют себя в момент физической активности, стресса. То есть после интенсификации кардиальной деятельности и роста частоты сокращений сердца.
Дискомфорт развивается в результате недостаточного кровообращения тканей вокруг стеночного выпячивания.
По мере прогрессирования, как ни странно, симптом сходит на нет. Развивается дополнительная кровеносная сеть. Она компенсирует ишемию.
Компрессия тканей аневризмой также дает болевой синдром, как и избыточная нагрузка на весь мышечный орган.
ЧСС достигает 120-180 ударов в минуту. Это так называемая тахикардия. Аневризма приводит к спонтанному падению гемодинамики (кровообращения).
Причина в том, что часть крови остается в образовании и не достигает большого круга. Значит ткани недополучают кислорода и полезных веществ.
Организм интенсифицирует кардиальную активность, чтобы восстановить собственную трофику (питание). На начальном этапе пациент ощущает биение, затем привыкает и перестает замечать неладное.
Без мокроты. Развивается в результате компрессии легкого, но чаще как итог недостаточного газообмена из-за скудного выброса крови в малый круг, а значит и слабого насыщения жидкой соединительной ткани кислородом.
Сонливость, астенические проявления, снижение трудоспособности и возможности выполнять бытовые обязанности.
Это типичные симптомы аневризмы левого желудочка, при которой снижается интенсивность сердечного выброса в большой круг. Именно через него мозг, почки, печень, органы и ткани вообще получают питание.
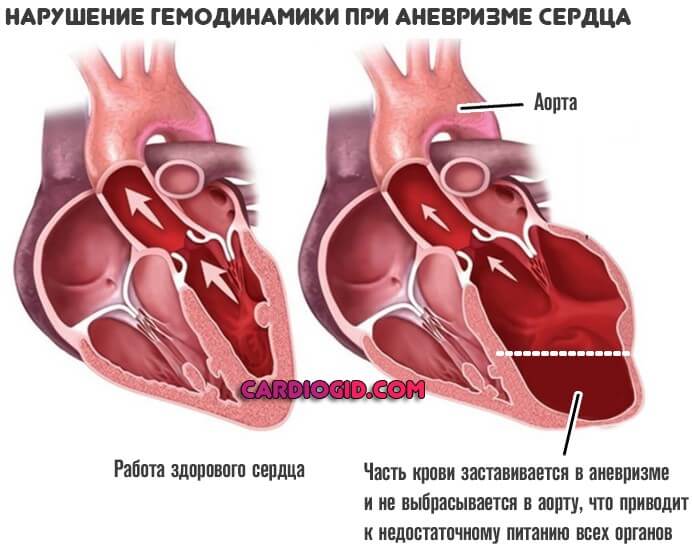
Аневризма задерживает часть крови, значит и церебральные структуры снабжаются хуже. Отсюда астенические признаки.
Логическое продолжение кашля. Итог компрессии легкого или падения скорости кровотока в малом круге. Возникает в период физической активности.
Если аневризма достигает значительных размеров, симптом дает знать о себе и в покое.
Нарушение частоты сердечных сокращений. А с другой стороны, интервалов между каждым последующим ударом. Чаще всего признак представлен тахикардией, ростом ЧСС до 120-180 уд. (как уже было сказано).
По мере прогрессирования обнаруживается обратное явление. Брадикардия. Указывает она на слабость сердечной деятельности, малое питание миокарда и неспособность компенсировать нарушение.
Фибрилляция желудочков , либо предсердий то есть хаотичные сокращения отдельных камер, и экстрасистолия (внеочередные сокращения) также возможны.
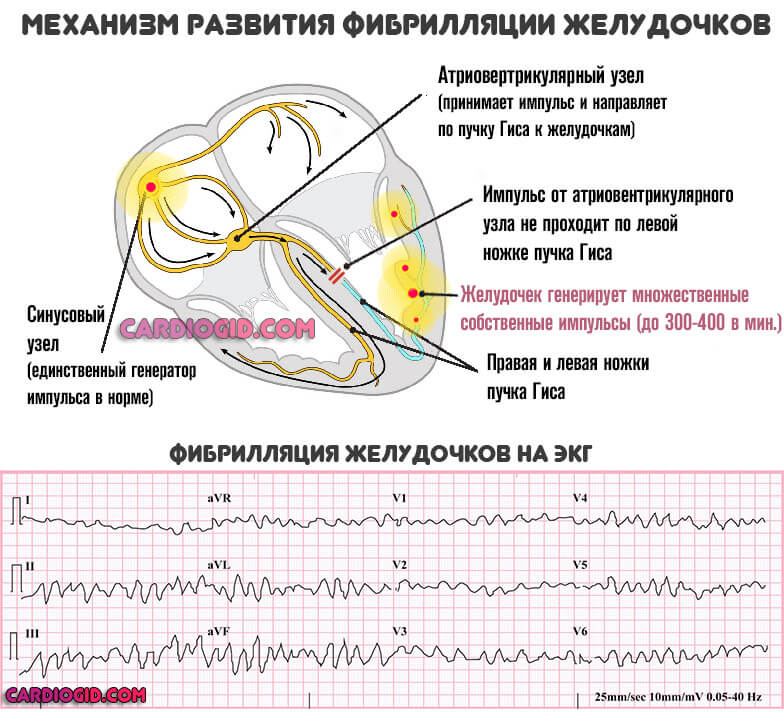
Своими силами обнаружить их трудно, однако присутствуют специфические нарушения самочувствия: ощущение замирания в груди , пропускания ударов, переворачивания и пр.
Чрезмерная потливость. В любое время суток, после незначительной физической активности особенно. Обусловлена повышенной нагрузкой на сердце и слабым питанием мышц.
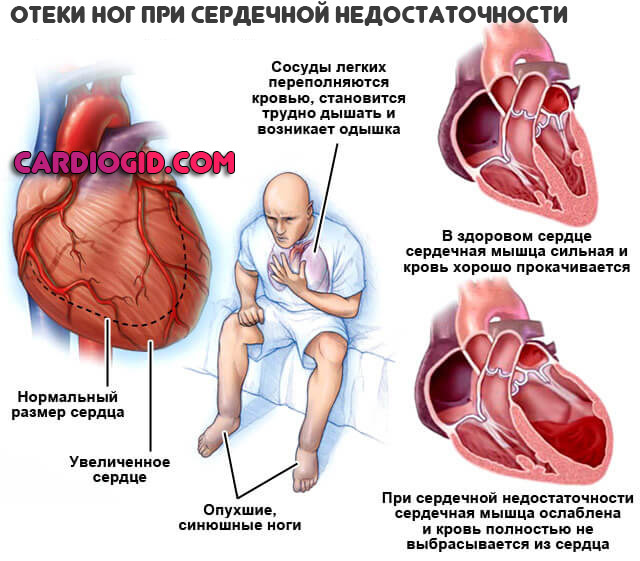
Сначала процесс затрагивает только стопы и лодыжки. Затем икры и поднимается выше. С одной стороны это результат кардиальной дисфункции, с другой — почечных проблем.
Запущенные формы аневризмы с развитием сердечной недостаточности вызывают отеки лица, рук.
Указание на слабое кровообращение в церебральных структурах. Нервные ткани требовательны к объемам питания. Даже незначительное падение трофики дает неврологическую симптоматику.
Выступают продолжением, эволюцией проявлений со стороны ЦНС. Синкопальный эпизод чаще возникает после чрезмерной физической активности.
Сердце не способно обеспечить необходимый объем питания. Острая гипоксия головного мозга заканчивается потерей сознания. Затем же связи с механическими нагрузками нет.
Тем самым, симптомы сердечной аневризмы имеют три плоскости:
- Собственно кардиальную. Аритмия, жжение, нарушение сократимости.
- Неврогенную. Обмороки, головная боль, вертиго.
- Дыхательную. Одышка, асфиксия в положении лежа, кашель.
Первая группа развивается сразу по достижении процессом некоей критической массы. До тех пор проявлений нет вообще либо они настолько скудные, что не имеют для пациента значения и не обращают внимания на собственное существование.
Третья разновидность также возникает параллельно кардиальным признакам.
А вот неврогенные проявления говорят об изначально опасном расположении аневризмы или же быстром росте. Нарушения со стороны ЦНС требуют срочной операции.
Отеки свидетельствуют в пользу почечной, и хронической сердечной недостаточности . Это также негативные прогностические моменты. Обычно речь о запущенном варианте патологического процесса.
Диагностика, как своими силами отличить аневризму от прочих состояний?
Без профильных исследований сказать точно, что является причиной указанной выше симптоматики невозможно. Но есть шанс предположить. Это необходимо для своевременного реагирования.
С чем проводится разграничение:
- Инфаркт миокарда. Собственно острая коронарная недостаточность, некроз тканей. В отличие от него, симптомы аневризмы нарастают постепенно, не в один момент.
Боли не столь сильные, нет потерь сознания, активности центральной нервной системы. Острого начала также не наблюдается. Потому как нарушение имеет хронический, длящийся характер.
О симптомах предынфаркта читайте в этой статье .

- Пороки митрального, трикуспидального, аортального клапанов. Отличие — в последовательности развития симптомов.
На фоне аневризмы сначала появляются боли, затем нарушения ритма. В данном же случае, дискомфорта может и вовсе не быть либо он развивается на поздних стадиях патологического процесса.
- Стенокардия . Как и в случае с инфарктом, для аневризмы не типично приступообразное течение. Признаки примерно одинаковы на протяжении всего периода существования порока.
Прогрессирование следует понятной логике. Чем дольше присутствует нарушение, тем более выражена клиника.
- Кардиомиопатия . Болей также практически не дает. Зато присутствуют опасные аритмии и одышка.
Таким путем врачи оценивают состояние пациента и строят примерные гипотезы. Профильный специалист — кардиолог.
Перечень исследований таков:
- Устный опрос и сбор анамнеза. Для построения модели патологического процесса.
- Измерение артериального давления. На фоне аневризмы стабильно высокое на ранней стадии. Соответствует симптоматической гипертензии . Пониженное после прогрессирования и развития стойкой сердечной недостаточности. На 20-30 мм ртутного столба менее индивидуальной нормы.
- Оценка частоты сокращений органа. То же самое. Основной период дает тахикардию. Затем — урежение ЧСС. Что говорит о нарушении сократительной способности и нарастании явлений ишемии тканей.
- Эхокардиография (допплерография). Основная методика на любой стадии. Дает много информации об анатомическом состоянии сердца и окружающих структур. Представляет собой ультразвуковой способ визуализации тканей и измерения давления в камерах во время систолы (выброса) и диастолы (расслабления).
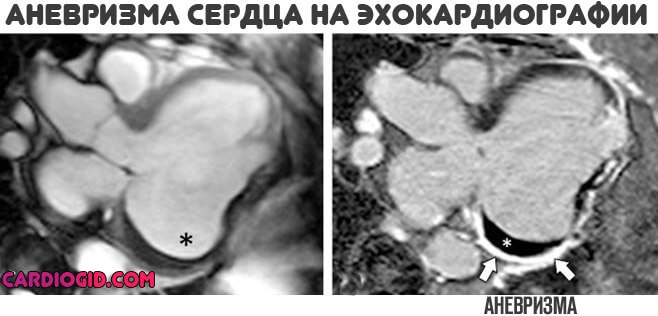
- В рамках необходимости назначают МРТ. Исследование дает детальные изображения мышечного органа.
- ЭКГ. Для оценки функциональной активности сердца. Все аритмии видны сразу. Обычно исследование проводят после выявления причины, для фиксации степени тяжести процесса.
Перед операцией назначается сцинтиграфия. Она позволяет определить сохранность функциональной активности миокарда, также объем крови, которая застаивается в мешкообразной структуре, допустимую нагрузку при предстоящем наркозе.
Для выявления самой аневризмы достаточно эхокардиографии . Остальные способы направлены на оценку степени нарушений, которые спровоцированы болезнью. Обследование проводится амбулаторных условиях.
Лечение
Двойственно. На начальном этапе или если аневризма не растет, сохраняет стабильные размеры, не вызывает функциональных нарушений (аритмий) показано консервативное лечение и динамическое наблюдение.
В случае выжидательной тактики, назначается регулярный скрининг на протяжении хотя бы 3-5 лет. Каждые 3-6 месяцев проводится консультация кардиолога и полный диагностический цикл (ЭКГ, ЭХО, суточное мониторирование, МРТ по показаниям).
Незначительная скорость роста (менее 0.5 см за полгода) дает основания для продления наблюдения. Полсантиметра и более — абсолютное показание для операции. Здесь усмотрение врача уже не играет роли.
При подготовке же продолжительность курса медикаментозной терапии составляет около 2-3 месяцев. За неделю до вмешательства проходит последний комплекс диагностики.
В обоих случаях препараты одни и те же:
- Органические нитраты. Способствуют искусственному расширению коронарных артерий. Лучшему питанию миокарда за счет нормализации гемодинамики. Классическое средство, это Нитроглицерин. По показаниям — прочие.
- Мочегонные медикаменты мягкого действия. Которые сберегают калий и маний. Например, Верошпирон или Спиронолактон. Не постоянно, 2-3 раза в неделю. Для снятия отеков, снижения нагрузки на сердце.
- Антиагреганты и тромболитики. Разжижают кровь, улучшают ее текучесть, предотвращают развитие сгустков. Аспирин-Кардио, Варфарин.
- Бета-блокаторы. Анаприлин, Карведилол. Нормализуют кислородное обеспечение миокарда, попутно снижают уровень артериального давления.
Возможно применение кардиопротекторов, Милдроната и прочих. Для улучшения метаболизма в сердце.
Самостоятельный прием категорически недопустим. Это прямой путь к разрыву аневризмы, кровотечению и смерти в считанные секунды.
Лечение аневризмы сердца преимущественно хирургическое, операция требуется в 65-80% случаев.
Абсолютные показания к срочному проведению:
- Разрыв аневризмы или стенки желудочка/ткани миокарда.
- Тромбоз. Угроза инсульта, инфаркта или перенесенные состояния подобного рода.
- Выявление патологии у ребенка до 3-х лет.
- Риск тромбообразования.
- Сердечная недостаточность на фоне аневризмы.
- Стремительный рост образования. Более, чем на 0.3-0.5 см за полгода.
- Аритмии, резистентные (невосприимчивые) к медикаментозному лечению.
В остальных случаях вопрос остается на усмотрение специалиста-кардиолога. При сомнениях в компетентности рекомендуется получить консультацию второго доктора. Лишним это точно не будет.
Суть вмешательства заключается в удалении образования и ушивании стенок.
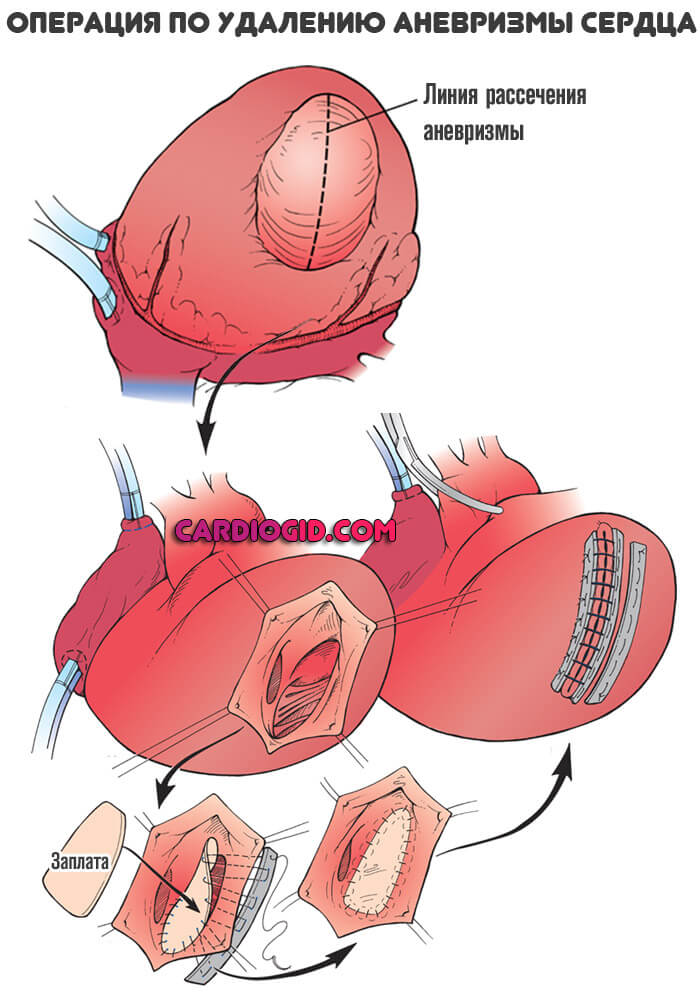
Операция не обязательно проводится открытым доступом с рассечением грудной клетке. При сравнительно малых размерах аневризмы возможно эндоскопическое лечение.
После — назначаются препараты:
- Антибиотики. Для предотвращения инфекционных осложнений.
- Антиаритмические. Чтобы привести в порядок ЧСС.
- Диуретики. Снижают нагрузку на сердце.
- Бета-блокаторы и нитраты по показаниям.
Категорически воспрещается лечиться народными средствами. В лучшем случаи они бесполезны и чреваты утеканием драгоценного времени, в худшем — опасны, потому грозят гибелью.
На протяжении реабилитационного периода дают рекомендации по образу дальнейшей жизни.
- Отказ от курения, спиртного (навсегда).
- Половой покой (3-6 мес.).
- Коррекция рациона. Минимум жирного, жареного, копченого, соль не более 7 граммов в сутки, никаких полуфабрикатов, фаст-фуда, консервов (постоянно).
- Отграничение физической активности (от 6 месяцев до пожизненного изменения).
- Полноценный отдых около 7-10 часов за ночь (всегда).
- Избегание стрессов, освоение методик релаксации.
Восстановление длится около полугода.
Прогноз и осложнения
Благоприятный на ранних этапах, в отсутствии необходимости операции или при возможности проведения таковой. Выживаемость близится к 95%.
Летальность выше при присоединении стойких аритмий или сердечной недостаточности. Но и тогда шансы хорошие.
Аневризмы сердца опасна последствиями: формированием пристеночных тромбов, эмболией, дыхательной, почечной, сердечной недостаточностью. Итогом всегда оказывается разрыв образования, массивное кровотечение и смерть пациента.
В заключение
Аневризма сердца — анатомический дефект, порок. В 95% случаев приобретенный, результат инфаркта. Редко — врожденный. Несет прямую угрозу для жизни.
Требует срочного или планового лечения. Какого именно — зависит от случая. Обычно оперативного. Даже запущенные стадии имеют высокий процент выживаемости. Прогноз благоприятный.
Ввиду безуспешности консервативной терапии больных с аневризмой сердца показано хирургическое лечение. Операция при аневризме сердца может быть выполнена у больных с сердечной недостаточностью I и II стадии. При сердечной недостаточности III стадии, когда имеются необратимые дистрофические изменения паренхиматозных органов, хирургическое вмешательство противопоказано. Нужно отметить, что операции особенно необходима при мешковидных и грибовидных аневризмах, так как при них чаще наблюдаются осложнения (эмболия, повторным инфаркт миокарда, разрыв аневризмы). При небольших диффузных аневризмах сердца показания к операции относительны. Эти больные нуждаются в динамическом наблюдении н тщательном обследовании.
Для лечении аневризм сердца предложены различные хирургические способы; некоторые из них имеют лишь историческое значение. В настоящее время при хирургическом лечении хронических аневризм сердца используют в основном три метода: 1) резекцию аневризматического мешка закрытым пли открытым методом с применением аппарата искусственного кровообращения и укреплением (или без укрепления) линии шва различными тканями; 2) укрепление истонченной стенки аневризмы различными тканями млн материалами из пластмассы; 3) ушивание аневризмы путем погружения ее стенок швами, мышцей или другими тканями.
При диффузной аневризме не наблюдается мешковидного выпячивания стенки сердца и редко бывают пристеночные тромбы, поэтому операция производится без вскрытия полости сердца. В этих случаях мы выполняем пластику аневризмы и всей рубцовой зоны лоскутом диафрагмы на ножке по разработанному нами методу. Установлено, что подшитый к сердцу диафрагмальный лоскут на сосудистой ножке сохраняет жизнеспособность. Таким образом, он укрепляет стенку сердца и область шва сердца после резекции аневризмы и препятствует рецидиву. Сосуды диафрагмального лоскута принимают участие в кровоснабжении миокарда.
Операция при диффузной аневризме сердца состоит в следующем. Из доступа в шестом межреберье слева с пересечением хрящей V и VI ребер послойно вскрывают плевральную полость, а затем перикард. После этого приступают к выкраиванию лоскута па ножке из мышечной части диафрагмы с таким расчетом, чтобы в центре его проходил крупный сосуд. Лоскут должен быть обращен основанием к позвоночнику; длина его 11—12 см. ширина 6—7 см. Образовавшееся отверстие в диафрагме зашивают крепкими шелковыми швами. Для улучшения сращения лоскута с сердцем плевральную поверхность днафрагмального лоскута н эпикард в зоне аневризмы скарифицируют острой ложечкой и припудривают порошком пенициллина.
После этого лоскут по краям подшивают к стенке сердца атравматическими иглами. Перикард обычно не зашивают. Операция заканчивается послойным закрытием раны грудной стенки.
Операция при больших мешковидных и грибовидных аневризмах сердца может быть выполнена закрытым или открытым методом (с применением аппарата искусственного кровообращения). При операции, осуществляемой по закрытому методу, оперативный доступ тот же, что и при диффузных аневризмах. Вокруг основания аневризмы пакладывают шелковые швы-держалки. Подтягивая за эти держалки, под них к области основания аневризмы проводят бранши специального игольчатого зажима. Затем надсекают поверхностные слои верхушки аневризмы и прошивают ее края шелковыми швами. Поднимая за эти нити, разрез постепенно углубляют до обнажения купола аневрнзматической чаши. Лопаточкой осторожно отслаивают ее от внутренней поверхности аневризмы.
При появлении кровотечения вводят по струе крови 2—3 пальца правой руки в левый желудочек, быстро отслаивают всю аневризматическую чашу и вместе с мощным потоком крови, устремляющимся в отверстие, удаляют ее из полости сердца. После этого левой рукой сдавливают бранши игольчатого зажима и тем самым закрывают отверстие в стенке сердца. Для возмещения кровопотери производят быстрое переливание 500—700 мл консервированной крови. Под зажимом стенку сердца прошивают сквозными шелковыми матрацными швами. Аневризматический мешок отсекают и удаляют, зажим снимают, после чего накладывают второй непрерывный обвивной шелковый шов. Производят пластику области шва диафрагмальным лоскутом на ножке по описанной выше методике.
Резекция аневризмы с полным удалением аневрнзматнческой чаши и неорганизованных тромбов является наиболее радикальной операцией. Некоторые хирурги рекомендуют производить ее в условиях искусственного кровообращения, что имеет свои преимущества: уменьшается опасность артериальной эмболии, создаются условия для точного иссечения мешка с сохранением функционально годного миокарда, сосочков их мышц и сухожильных струн митрального клапана.

В большинстве случаев лечение аневризмы сердца оперативное. Выжидательная тактика возможна для стабильных небольших образований, которые не сопровождаются симптомами нарушения кровообращения. В зависимости от формы выпячивания, его размера и состояния пациента выбирают открытый или закрытый метод удавления, пластику или укрепление стенки.
Возможно ли обойтись без операции по удалению аневризмы сердца
Медикаментозного лечения аневризмы сердца не существует. Возможно случайное обнаружение этого образования у пациентов без симптомов кардиологической патологии. Такой вариант аневризмы без признаков болезни и угрозы разрыва может считаться показанием к динамическому наблюдению за больным.
Нужно понимать, что наличие любой разновидности выпячивания стенки сердца представляет потенциальную угрозу для жизни, поэтому в большинстве случаев рекомендуется ее удаление.
Показаниями к обязательной операции считаются:
А здесь подробнее об аневризме синуса Вальсальвы.
Противопоказания к хирургическому вмешательству
При острой аневризме с угрозой разрыва операция проводится по жизненным показаниям. При плановом лечении противопоказаниями для удаления могут быть:
- тяжелая форма печеночной и почечной недостаточности;
- острые инфекции;
- злокачественные новообразования;
- высокая степень легочной гипертензии;
- недостаточность кровообращения 3 стадии;
- декомпенсированное течение сахарного диабета;
- чрезмерный риск введения препаратов для общего наркоза;
- старческий возраст;
- отсутствие жизнеспособных мышечных волокон возле аневризмы;
- острый и подострый период инфаркта миокарда;
- крайне низкий сердечный выброс.
Некоторые их этих состояний являются временными, а противопоказания – относительными, они могут быть откорректированы до операции. В каждом случае тактика лечение определится индивидуально, исходя из угрозы аневризмы для здоровья и жизни пациента.
Смотрите на видео об аневризме и ее последствиях:
Варианты операций по удалению
Хирургическое вмешательство при аневризме предполагает удаление мешка, укрепление стенки или ушивание. Выбор методики зависит от конфигурации образования, локализации и сопутствующих заболеваний.
При выпячивании стенки в этой области применяют такие виды операций:
- удаление мешка открытым или закрытым способом, укрепление шва синтетическими материалами, лоскутом из диафрагмы; проводится при подключении к аппарату искусственного кровообращения (подходит для крупных, мешковидных или грибовидных форм);
- наложение заплаты поверх мешка (чаще при диффузном образовании без тромбов внутри);
- ушивание с погружением стенки межреберными мышцами или другими тканями (при небольших аневризмах, выявленных случайно).
Пластика при удалении проводится линейным способом (простой шов в два ряда), кисетным швом с затягиванием, синтетической заплатой, располагаемой изнутри желудочка или снаружи. Использование для пластики лоскута на ножке из диафрагмы представляет собой перспективный метод, так как в дальнейшем миокард хорошо снабжается кровью.
Особенностью операций при аневризме сердца является частое одновременное проведение аортокоронарного шунтирования и замены клапанов при пороках сердца.
Операция проводится на открытом сердце. Разрез проходит в правом желудочке. Аневризма прошивается у самого основания при небольших размерах выпячивания. В таком случае достаточно плотного завязывания П-образных швов на прокладках из синтетических материалов. Если же образование имеет большой диаметр, то его иссекают, а на место дефекта подшивают заплату из искусственной или собственной ткани пациента.
Восстановление после
В послеоперационном периоде больного наблюдают в отделениях реанимации или палатах интенсивной терапии, где проводится мониторинг ЭКГ, показателей артериального давления, суточного диуреза. В первые дни проводится дыхательная гимнастика для улучшения отхождения мокроты, затем разрешают легкие движения руками и ногами, массаж конечностей.
Питание должно быть легким, дробным. Рекомендуются протертые каши, вегетарианские супы, паровые тефтели из рыбы и нежирного мяса. Питьевой режим определяется наличием или отсутствием застойных процессов. Ежедневно проводятся кислородные ингаляции и откачивание избыточной жидкости из полости плевры через дренаж.
После стабилизации состояния сердечно-сосудистой системы пациентов выписывают домой. Им показан прием препаратов для поддержания артериального давления в пределах 130-140/90 мм рт. ст., антиагреганты, сосудорасширяющие средства, ингибиторы АПФ для уменьшения нагрузки на сердце.
Постепенно, под контролем ЭКГ, проводится расширение двигательного режима, на первых порах обычно можно использовать только пешие прогулки.
Возможные осложнения и прогноз
В послеоперационном периоде возможными последствиями могут быть:
- снижение сердечного выброса из-за уменьшения полости левого желудочка;
- повторный инфаркт миокарда;
- нарушения ритма – мерцательная аритмия, экстрасистолы, приступы тахикардии;
- кровотечение из раны;
- нагноение и расхождение швов;
- застой в легочной ткани, пневмония;
- недостаточность функции почек;
- закупорка сосудов головного мозга, почек, легких, кишечника с развитием инфарктов этих органов.
А здесь подробнее об аневризме сердца у детей.
Без операции шансы на жизнь достаточно низкие, особенно при развитии сердечной недостаточности. Доказано, что после обнаружения постинфарктной аневризмы продолжительность жизни не оперированных пациентов составляет около 2 — 3 лет.
Более доброкачественное течение свойственно плоским хроническим образованиям, которые не сопровождаются осложнениями. Своевременное проведение хирургического вмешательства, особенно радикального удаления аневризматического выпячивания, существенно улучшает прогноз для больных.
Тяжелым осложнением считается аневризма сердца после инфаркта. Прогноз существенно улучшается после операции. Иногда лечение проводится медикаментозно. Сколько живут с постинфарктной аневризмой?
Если воспалилась аневризма аорты, операция может спасти жизнь. Пациенту стоит знать, какие проводят операции, важные показатели к хирургическому вмешательству, реабилитация и прогноз после, последствия вмешательства. А также об образе жизни и питании после. Какие есть виды замены аорты, протезирование аневризмы и осложнения после. Сколько идет эндоваскулярное протезирование.
Если образовалась аневризма сердца, симптомы могут быть схожи с обычной сердечной недостаточностью. Причины - инфаркт, истощение стенок, изменения сосудов. Опасное последствие - разрыв. Чем раньше проведена диагностика, тем больше шансов.
Возникнуть аневризма сердца у детей (МПП, межжелудочковой перегородки) может по причине нарушений, интоксикаций во время беременности. Признаки могут быть выявлены при регулярном обследовании. Лечение может заключаться приеме лекарств или операции.
Если выявлена аневризма аорты, жизнь пациента в опасности. Важно знать причины и симптомы ее проявления, чтобы как можно раньше начать лечение. В основном это операция. Может диагностироваться разрыв аорты брюшного, грудного и восходящего отдела.
Выполняется резекция аневризмы при сосудистых патологиях, угрожающих жизни. Резекция брюшной аорты с протезированием позволяет избежать обильного кровотечения и смерти пациента.
В результате нарушения строения, растяжения аортральной стенки может развиться аневризма синуса Вальсальвы. Обследование при подозрении необходимо провести как можно раньше, начинают в ЭхоКГ. Лечение заключается в ушивании аортальной стенки.
Возникает аневризма бедренной артерии из-за множества факторов. Симптомы могут остаться незамеченными, есть ложная аневризма. Если случился разрыв, то необходима срочная госпитализация и операция.
Выпячивание или аневризма сонной артерии может быть врожденным состоянием. Также она бывает левой и правой, внутренней и внешней, мешотчатой или веретенообразной. Симптомы проявляются не только в виде шишки, но и нарушении самочувствия. Лечение - только операция.
Читайте также:


