Операция при пупочной грыже с флегмоной грыжевого мешка
Ущемление является самым тяжелым осложнением грыж, наблюдается у 3 - 15% больных с грыжами. Ущемление - это внезапное сдавление грыжевого содержимого в гры-жевых воротах, или рубцово измененной шейке грыжевого мешка с последующим наруше-нием питания ущемленного органа.
Классификация грыж
1. Наружные грыжи.
2. Внутренние грыжи.
Наружные грыжи:
а) паховые (прямые, косые),
б) бедренные,
в) пупочные,
г) белой линии,
д) послеоперационные,
е) редкие формы (спигелевой линии, поясничного треугольника).
Внутренние грыжи:
а) предбрюшинные (надчревные, надпузырного),
б) позадибрюшинные (околодвенадцатиперстные, ситовидные, ободочные и др.),
в) внутрибрюшинные (брызжеечно-пристеночные отверстия Винслова, Дугласова кармана и др.),
г) области тазовой брю-шины (широкой маточной связки),
д) области диафрагмы (над и поддиафрагмальные, смешанные).
По виду ущемленного органа:
а) ущемление сальника,
б) кишечника,
в) желудка,
г) паренхиматозных органов.
По степени перекрытия просвета ущемленного органа:
а) полное,
б) неполное (пристеночное ущемление - грыжа Рихтера - Литтре),
в) без перекрытия просвета (дивертикул Меккеля, червеобразный отросток).
По разновидности ущемления грыжи:
а) антеградное,
б) ретроградное,
в) мнимое (ложное),
г) внезапное (при отсутствии грыжи в анамнезе).
По механизму ущемления грыжи:
а) эластическое,
б) каловое,
в) смешанное.
План обследования при грыже
1. Анамнез. Жалобы на сильные, постоянные боли в месте ущемления, невправимость грыжи, рвоту, задержку газов и стула, вздутие живота.
2. Объективные данные. Вначале заболевания состояние больного удовлетворительное, но поведение беспокойное, лицо страдальческое, больной стонет, ищет удобное положение. В последующем состояние больного ухудшается. Усиливаются боли, рвота становится неукротимой, не приносит облегчения.
Если в первых порциях рвотных масс находится содержимое желудка, то в последующих кишечное содержимое. Живот вздут, может быть асимметричным, положительные симптомы Валя, Спасокукоцкого, Склярова. Пальпация живота при ущемлении кишечника болезненна, особенно выше и над местом ущемления.
При развитии перитонита появляются признаки раздражения брюшины (симптом Щеткина - Блюмберга), напряжение мышц живота. В первые часы температура нормальная, пульс несколько учащен при выраженном болевом синдроме. При осмотре больного обращает вни-мание увеличение объема, резкая болезненность, напряжение, невправимость грыжевой опухоли.
Отсутствует симптом кашлевого толчка.
3. Лабораторные данные. При развитии воспаления повышается лейкоцитоз, наблюдается сдвиг формулы влево. Анализ мочи без особен-ностей.
4. Рентгенологическое обследование. На обзорной рентгенограмме брюшной полости могут быть чаши Клойбера.
Больной с диагнозом ущемленная грыжа немедленно направляется в неотложное хирургическое отделение. Введение анальгетиков, спазмолитиков противопоказано.
Если у больного с ущемленной грыжей наступило самопроизвольное вправление, его также необходимо госпитализировать.
Тактика хирурга при ущемленной грыже
1. Недопустимо насильственное вправление ущемленной грыжи, так как это может вызвать кровоизлияние в мягкие ткани, стенку кишки и ее брыжейку, тромбоз сосудов, от-рыв брыжейки, перфорацию кишки. Кроме того подобная попытка может привести в мни-мому вправлению грыжи.
Возможны различные варианты мнимого вправления. например, при грубых манипуляциях можно:
- отделить весь грыжевой мешок от окружающих тканей и вправить его вместе с ущемленным органом в брюшную полость или предбрюшинную клетчатку.
- оторвать шейку от остальных отделов грыжевого мешка и вправить ее вместе с ущемленным органом в брюшную полость;
- переместить в многокамерном грыжевом мешке ущемленные внутренности из одной камеры в другую, лежащую глубже, чаще всего в предбрюшинной клетчатке.
2. Все больные с ущемленными грыжами или с подозрением на нее подлежат операции по жизненным показаниям. Единственным противопоказанием к операции является агональное состояние больного. Лишь в исключительных случаях, когда больной категорически отказывается от операции или имеются такие заболевания как свежий инфаркт миокарда, на-рушению мозгового кровообращения, а с момента ущемления прошло не более 1- 1, 5 часов, допустимо применение некоторых консервативных мер:
- введение подкожно 1,0 мл-0,1% раствора атропина;
- опорожнение мочевого пузыря;
- теплая очистительная клизма;
- обкалывание тканей вблизи грыжевых ворот 0, 25 % раствором новокаина;
- приподнимание таза.
Подготовка к операции при ущемленной грыже
Подготовка к операции должна быть исключительно быстрой, поскольку каждая ми-нута имеет значение в предупреждении некроза кишечника. Она должна состоять из бритья операционного поля и введения сердечных средств, опорожнения мочевого пузыря. Нарко-тики и спазмолитики до операции вводить не следует ввиду опасности спонтанного вправле-ния содержимого грыжи в брюшную полость.
При ущемленной грыже, осложненной перитонитом и острой кишечной непроходи-мостью, подготовка к операции проводится также, как и при этих заболеваниях (см. соответ-ствующие разделы).
На ранних сроках ущемления без осложнений показана местная инфильтрационная анестезия по А.В.Вишневскому. При осложненных наружных и внутренних грыжах реко-мендуется эндотрахеальный наркоз с миорелаксантами.
Цель операции при ущемленной грыже:
1. Ликвидировать ущемление и освободить орган путем рассечения грыжевого коль-ца.
2. Обследовать ущемленный орган и решить вопрос о его жизнеспособности.
3. Резецировать некротизированный участок органа.
4. Удалить грыжевой мешок, если нет противопоказаний (флегмона грыжевого мешка), произвести пластику грыжевых ворот. Операционный доступ обусловливается видом грыжи.
При паховых - косой, выше и параллельно пупартовой связке. При бедренной - вертикальный, через грыжевое выпячивание для предупреждение повреждения сосудов: косой, параллельно и ниже пупартовой связки, дугообразный, паховый.
При грыже пупочной и белой лини живота - вертикальный или поперечный.
Техника операции при ущемленной грыже
Выделяется и вскрывается грыжевой мешок, ущемленный орган удерживается в ране. Необходимо помнить о возможном инфицировании "грыжевой воды" - обкладывание салфетками, аспирация, посев грыжевых вод. Ущемляющее кольцо рассекается с учетом вида грыжи (при паховой косой - кнаружи и вверх, при паховой прямой - вверх и внутри, при бедренной - медиально и вверх, при пупочной и белой линии живота горизонтально или вверх).
Ускользнувший в брюшную полость ущемленный орган необходимо осмотреть, для чего следует произвести герниолапаротомию. После рассечения ущемляющего кольца, осмотр и оценка жизнеспособности органов. Ущемленные отделы сальника следует резецировать во всех случаях. Что же касается определения жизнеспособности кишечной стенки, то правиль-ность решения этого вопроса во многом от опыта квалификации хирурга. Основными критериями при определении степени жизнеспособности тонкой кишки являются:
- восстановление нормальной окраски и тонуса;
- блеск и гладкость серозной оболочки;
- отсутствие странгуляционной борозды и темных пятен, просвечивающих сквозь серозную оболочку;
- сохранение пульсации сосудов брыжейки;
- наличие перистальтики.
Если все указанные признаки налицо то кишка может быть признана жизнеспособной и погружена в брюшную полость.
Кроме того для оценки жизнеспособности ущемленной грыжи применяют следующие методы:
а) введение 0,25 % раствора новокаина в брыжейку кишки,
б) введение в брыжейку кишки 0,2-0,3 мл раствора ацетилхолина 1:10000 В.В Иванов,
в) согревание петли кишки салфеткой, смоченной теплым физраствором в течение 10-15 минут,
г) окклюзионная термометрия по М.Ю. Розенгартену, д) трансиллюминация по М.З. Сигалу,
е) доплеро- и миография,
ж) лазерная аутофлюоресцентная спектроскопия.
Если после проведенный реанимационных мер не изменяется цвет, не восстанавливается перистальтика, тургор стенки кишки, прозрачность серозного слоя, пульсация брыжеечных сосудов, то необходима резек-ция измененной части кишки. Уровень резекции в проксимальном направлении - 40 см и в дистальном - 15 см от места ущемления.
При этом производится декомпрессия электроотсосом раздутого приводящего отдела кишки. Если диаметр приводящего и отводящего отделов равны, то можно формировать анастомоз конец в конец. Если диаметр приводящего отдела в 2 и более раза больше отводящего, то показан анастомоз бок в бок. Гангренозный сальник резецируется.
При пристеночном некрозе производится резекция измененного участка кишки с анастомозом конец в конец.
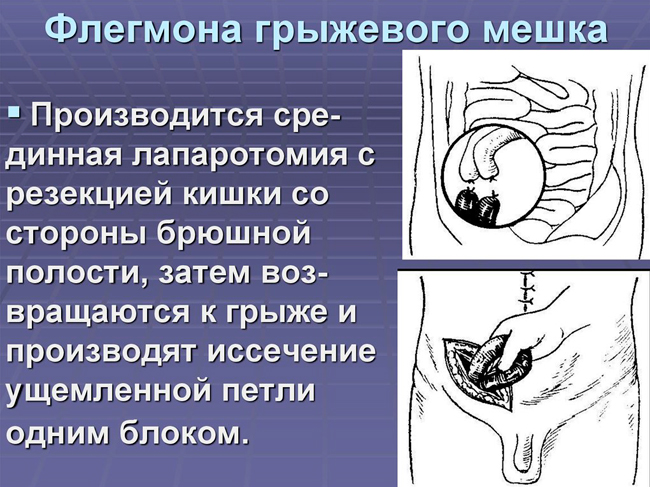
При флегмоне грыжевого мешка проводится операция Замтера, которая начинается с среднесрединной лапаротомии. Производят резекцию участка кишечника находящегося в грыжевом мешке, между отводящей и приводящей петлями накладывается анастомоз. Лапа-ротомная рана ушивается наглухо. Затем разрезом над грыжевой "опухолью" рассекают кожу, клетчатку , грыжевой мешок. Удаляют гнойный экссудат. Очень осторожно надсекают грыжевые ворота, ровно настолько, чтобы можно было извлечь и удалить ущемленную пет-лю и слепые концы кишки, оставленные в брюшной полости. Выделение грыжевого мешка из окружающих тканей не производят.
Если выполнять резекцию некротизированной кишки не представляется возможным (отсутствие опыта у хирурга, крайне тяжелое состояние больного), то она выводится из брюшной полости и фиксируется к коже для формирования кишечного свища. Просвет киш-ки можно вскрыть на операционном столе с введением толстой трубки для отведения кишечного содержимого.
Пластика грыжевых ворот при ущемленных грыжах та же, что и при плановых. Если грыжа паховая косая, то пластика осуществляется по Жирару - Кимбаровскому М.А., Спасокукоцкому С.И., Мартынову А.В., если прямая - по Бассини, Постемскому, Шалдайсу. При бедренной грыже пластика по Локвуду - Бассини, Абражанову А.А., Праксину И.А., Руджи, Райху, Парлавечи. При пупочной и белой линии пластика по Шпитци, Мейо, Сапежко К.М.
Первичную пластику брюшной стенки нельзя производить при флегмоне грыжевого мешка, перитоните, больших грыжах, существовавших у больных многие годы. После наложения швов на рану брюшины следует только частично зашить брюшную стенку.
Послеоперационные осложнения ущемленной грыжи
1. Некроз оставленной измененной петли кишки. Показана релапаротомия, резекция некротизированного участка кишки, санация, дренирование брюшной полости.
2. Чрезмерно экономная резекция некротизированного участка кишечника. Показана та же тактика, что и в п. 1.
3. Несостоятельность швов анастомоза. Показана релапаротомия, декомпрессия ки-шечника, наложение питательного свища на кишку, выведение петли кишки наружу, дрени-рование брюшной полости.
Послеоперационный период после операции по поводу ущемленной грыжи
1. Диета в течение первых 2 дней жидкая (стол 18), с 3-4 дня стол №15.
2. Разрешается вставать и ходить с 3-4 дня при отсутствии осложнений.
3. Лекарственная терапия направлена на борьбу с интоксикацией, на восстановление моторики желудочно-кишечного тракта, подавление инфекций в ране и брюшной полости, предупреждение недостаточности сердечно-сосудистой и дыхательной систем. Анальгетики в течение 2-3 дней. Очистительная клизма на 3 день.
4. Швы снимаются на 7 день, у лиц старческого возраста на 8-10 день. Выписка на 8-10 день.
5. Для профилактики легочных заболеваний необходимо проводить дыхательную гимнастику, активное положение в постели, контрольная перевязка на следующий день по-сле операции, ЛФК.
6. Диетический режим у больных после резекции кишечника:
1 - 2 день - через рот ничего;
3 день - стол №0 (сладкий чай, сахар 100,0 г);
4-5 день - стол №21 (кисель, овощной бульон, свежая сметана, жидкая манная каша, яйцо всмятку свежее);
6 - 7 день - стол №1-а (молочные супы, каши простые, яйца, творог, хлеб);
8 день - стол №1-б (то же и паровые котлеты).
Реабилитация после операции по поводу ущемленной грыжи
Лица, занимающиеся физическим трудом, приступают к работе через 3 - 4 недели с момента операции, если послеоперационный период протекал без осложнений. После резекции кишечника сроки нетрудоспособности удлиняются на 3 - 4 недели.
При ущемленных грыжах, осложненных перитонитом, каловой флегмоной, реабилитация зависит от тяжести состояния, характера операции и осложнений в послеоперационном периоде.
Тактики.
Флегмона грыжевого мешка – это осложнение ущемленной грыжи, которая существует уже довольно длительное время (3-5 дней), за которое орган (органы), попавшие в грыжевой мешок, некротизировались (отмерли) частично или полностью. В результате воспалительный процесс перешел на ткани стенки живота, постепенно пропитывая их по всей толщине, ничем не ограничиваясь.
Причины формирования
Флегмона грыжевого мешка возникает только в случае ущемления грыжи. Последнее могло быть: Эластическим: Когда петли кишки вышли в мешок при натуживании, кашле или физической нагрузке; Когда грыжевые ворота вернулись в прежнее положение, кишки не успели оттуда выйти. Каловым: Когда вследствие слабой перистальтики в кишке, расположенной в грыжевом мешке, скапливается достаточное количество кала; Заполненная калом кишка сдавливает следующий за ним участок. Смешанным: Механизм тот же, что и при каловом ущемлении, только эластическое кольцо грыжевых ворот ущемляет заполненные калом кишки.
Симптомы
Вначале появляется острая боль (вплоть до шока) в месте ущемления грыжи. По мере того, как кишка отмирает, болевой синдром немного уменьшается (это часто вводит в заблуждение и врача, и самого больного). Вскоре состояние прогрессивно ухудшается. Появляется лихорадка, вздувается живот, появляется рвота с запахом фекалий. Сознание может угнетаться до оглушения. В области ущемленной грыжи видна значительная отечность кожи, она красная, болезненная и горячая на ощупь.
Лечение
Перфоративная язва желудка или 12-перстной кишки: этиология, патогенез, клиническая
Картина, методы диагностики и лечения, способы операции.
Перфорация является одним из самых тяжелых осложнений язвенной болезни желудка и двенадцатиперстной кишки и по частоте занимает 4-е место после острого аппендицита, ущемленных грыж и острой кишечной непроходимости (в среднем 1,5 случая на 10 000 населения).
Основным фактором, способствующим развитию перфорации, является обострение язвенной болезни, когда прогрессируют процессы деструкции или некроза в стенке желудка или двенадцатиперстной кишке. Подтверждением тому является наибольшее количество перфоративных язв весной и осенью (40 - 60%), то есть в периоды сезонного обострения язвенного процесса. Перфорации язв способствуют также физическая нагрузка и связанное с ней резкое повышение внутрибрюшного давления, грубые погрешности в диете, переедание, чрезмерное умственное и психическое перенапряжение, стрессовое состояние, прием глюкокортикоидов и производных салициловой кислоты.
Патогенез перфорации до сих пор остается до конца не изученным. В настоящее время распространена точка зрения об аутоиммунном механизме язвенного процесса. Перфорацию рассматривают как манифестацию местного аутоиммунного конфликта. Это подтверждают иммуноморфологические изменения в области язвы: фибриноидные изменения стенок сосудов, накопление кислых мукополисахаридов по периферии язвы, высокий коэффициент плазматизации слизистой оболочки, большое количество тканевых базофилов в состоянии дегрануляции.
По особенностям развития и клиническому течению различают следующие виды перфораций:
-в свободную брюшную полость;
-в участках стенки желудка, лишенных брюшинного покрова;
-в забрюшинное пространство.
Типичная картина перфоративной язвы желудка и двенадцатиперстной кишки наблюдается у больных, у которых перфорация произошла в свободную брюшную полость. Такой вид перфорации встречается наиболее часто (более чем у 90 % больных).
В диагностике перфоративной язвы имеет большое значение тщательное изучение жалоб больного и анамнеза болезни. Перфорация язвы на фоне бессимптомного течения язвенной болезни встречается очень редко и наблюдается в основном у лиц молодого возраста. Г. Мондор придавал большое значение следующей триаде признаков:
наличие язвенного анамнеза;
доскообразное напряжение мышц передней брюшной стенки.
В клиническом течении перфоративной язвы желудка и двенадцатиперстной кишки выделяют 3 фазы:
-фазу мнимого благополучия;
Больные жалуются на резкую боль в надчревной области или во всем животе, которая нередко иррадиирует в шею (френикус-симптом).
Пульс вначале редкий. Затем, по мере развития реактивного разлитого воспалительного процесса в брюшной полости, он становится частым, малым, слабого наполнения. Живот в акте дыхания не участвует, втянут. У пациентов пониженного питания под кожей живота четко контурируются напряженные мышцы передней брюшной стенки, особенно прямые. Боль в животе заметно усиливается при форсированном дыхании, покашливании, перемене положения тела.
При поверхностной перкуссии и пальпации, которые необходимо проводить крайне осторожно и только теплыми руками, выявляют резкое напряжение всей передней брюшной стенки (доскообразный живот).
Обнаруживают уменьшение или полное исчезновение печеночной тупости, что объясняется выходом воздуха через перфоративное отверстие в желудке или двенадцатиперстной кишке в свободную брюшную полость и его накоплением в верхних отделах брюшной полости. Описанная клиническая картина характерна для 1-й фазы перфоративной язвы желудка или двенадцатиперстной кишки - фазы шока.
Через 10-12 ч от момента перфорации болезненный процесс переходит в фазу мнимого благополучия. Больные отмечают резкое уменьшение или даже исчезновение боли в животе. Вместе с тем признаки неблагополучия в брюшной полости сохраняются. Пульс частый. Язык обложен, сухой. При исследовании живота выявляют непроизвольное напряжение мышц передней брюшной стенки, положительные симптомы раздражения брюшины (например, симптом Щеткина-Блюмберга), а также уменьшение или отсутствие печеночной тупости.
К концу 1-х суток, как правило, развивается выраженный разлитой перитонит. Боль в животе усиливается и становится нестерпимой. Присоединяются икота, тошнота и, нередко, рвота. Температура тела повышается до 38 -39 °С. Нарастает тахикардия, отмечается вздутие живота. Симптомы раздражения брюшины становятся резко выраженными. Перистальтика кишок или ослаблена, или еле прослушивается, или отсутствует полностью.
Перфорация язвы в участках стенки желудка, лишенных брюшинного покрова, встречается чрезвычайно редко. При этом желудочное содержимое чаще всего скапливается между листками малого сальника, что приводит вначале к образованию инфильтрата, а затем и абсцесса, который может вскрыться в свободную брюшную полость. Клинические симптомы такой атипичной перфорации развиваются медленно (на протяжении одних или даже нескольких суток). Возникает выраженный болевой синдром. Боль локализуется в надчревной области. Затем появляются признаки, характерные для формирования абсцесса в малом сальнике: повышение температуры тела, ознобы, тахикардия, локальное непроизвольное напряжение мышц в надчревной области.
Диагностика этого вида перфорации крайне трудна, так как описанная клиническая картина больше напоминает острый холецистит или осложненное течение острого панкреатита с образованием воспалительного инфильтрата или кисты.
Перфорация язв, локализующихся в нижних отделах двенадцатиперстной кишки на ее задней стенке, встречается чрезвычайно редко. При таком виде перфорации язвы кишечное содержимое попадает в забрюшинное пространство (клетчатку). У больного внезапно возникает резкая боль в надчревной области, иррадиирующая в спину. На протяжении первых 2 сут интенсивность болевого синдрома уменьшается. Возникают признаки развития забрюшинной флегмоны. Температура тела высокая, отмечаются ознобы, тахикардия. Справа от позвоночника на уровне Тх - ТXII появляется припухлость, резко болезненная при пальпации, а нередко и крепитация. Этот признак иногда выявляют также в подкожной основе правой переднебоковой стенки живота и даже околопупочной области.
Дифференциальная диагностика. Диагностика перфоративной язвы в типичных случаях (перфорация в свободную брюшную полость) не представляет особых затруднений. Это заболевание все же необходимо дифференцировать с острым холециститом, острым панкреатитом, острой кишечной непроходимостью, острым аппендицитом, почечной коликой.
Острый холецистит, в отличие от перфоративной язвы, начинается приступом боли в правом подреберье, иррадиирующей вверх в правую лопатку, плечо и правую надключичную область. Отмечается повторная рвота желчью, повышается температура тела. Напряжение мышц передней брюшной стенки в начале заболевания отсутствует, печеночная тупость при перкуссии сохранена. Диагностику облегчает наличие у больного язвенного анамнеза или желчнокаменной болезни.
Острый панкреатит, в отличие от перфоративной язвы, протекает с повторной, иногда неукротимой рвотой. Боль нарастает постепенно, локализуется в левом подреберье, носит опоясывающий характер. Защитное напряжение мышц передней брюшной стенки в начальной стадии заболевания отсутствует, печеночная тупость сохранена. Быстро прогрессируют явления интоксикации, нарастает диастазурия, в тяжелых случаях наблюдается гипергликемия.
Острая кишечная непроходимость протекает с повторной рвотой кишечным содержимым. Боль нарастает постепенно, носит схваткообразный характер. Живот вздут, газы не отходят, стула пег. Живот мягкий, напряжение мышц передней брюшной стенки отсутствует, печеночная тупость сохранена, определяются симптомы Валя, Склярова, шум плеска, что не характерно для перфоративной язвы желудка и двенадцатиперстной кишки.
Острый аппендицит, в отличие от перфоративной язвы, протекает с повышением температуры тела. Боль локализуется в правой подвздошной области, носит постоянный характер, постепенно распространяясь в связи с прогрессированием заболевания на остальные отделы живота. Местные симптомы - напряжение мышц передней брюшной стенки, болезненность их при пальпации и симптом Щеткина-Блюмберга - наиболее выражены в правой подвздошной области, печеночная тупость сохранена.
Почечная колика, в отличие от перфоративной язвы, сопровождается приступом боли в поясничной области с характерной иррадиацией книзу в половые органы и бедро, а также дизурическими расстройствами. Больные беспокойны, мечутся в постели. Отмечаются частая рвота, ложные позывы к дефекации. Живот мягкий, напряжение мышц передней брюшной стенки и симптомы раздражения брюшины отсутствуют, печеночная тупость сохранена, что не характерно для перфоративной язвы желудка и двенадцатиперстной кишки.
Всех больных с перфоративной язвой желудка и двенадцатиперстной кишки следует немедленно госпитализировать в хирургический стационар для проведения экстренной операции.
Дата добавления: 2019-07-15 ; просмотров: 732 ;
 |  |  |  |
Пупочные грыжи у взрослых имеют наклонность к ущемлению. По данным литературы, они ущемляются в 15—30% [Федоров В. Д., Максимов В. И., 1972; Матяшин И. М. и др., 1978]. Из больных, находившихся под нашим наблюдением, плановым операциям подвергнуто 144 больных, а экстренным — 73, что составляет 33,6% от всех оперированных. Ущемленные пупочные грыжи чаще встречаются в пожилом возрасте. Так, если в группе больных до 50 лет включительно в плановом порядке оперировано 98 больных, а в экстренном— лишь 13, то из больных старше 50 лет в плановом и экстренном порядке оперировано соответственно 46 и 60, т. е. удельный вес ургентных больных резко увеличился. Объясняется это двумя причинами. Во-первых, чем дольше существует грыжа, тем больше условий для возникновения осложнений. Во-вторых, хирурги остерегаются оперировать в плановом порядке пожилых больных, зачастую обремененных тяжелыми сопутствующими заболеваниями. Возникает противоречие, которое до сих пор окончательно не разрешено. С одной стороны, для уменьшения количества осложнений необходимо шире проводить плановое оздоровление пожилых больных, а с другой — вследствие ряда объективных и субъективных причин этого не делают.
Ущемляться могут грыжи любой величины. Ущемление малых грыж встречается реже и носит характер эластического. При больших грыжах ущемление, как правило, возникает по типу калового. Признаками ущемления, как и при грыжах другой локализации, являются внезапно возникшая боль в области грыжевого выпячивания и невправимость ранее вправляющейся грыжи. Следует иметь в виду, что больные могут не фиксировать внимание на болевых ощущениях в области грыжи, так как подобные боли, хотя и меньшей силы, часто наблюдались и раньше, поэтому необходимо выяснить характер и силу болей. При ущемлении кишечных петель развиваются симптомы острой кишечной непроходимости.
Особенно внимательным следует быть при невправимых грыжах у тучных пожилых больных. У них напряженное, невправимое грыжевое выпячивание частично скрывает большой отвислый живот.
Следует также учитывать, что ущемление часто бывает в одной из камер многокамерного грыжевого мешка. При этом может наблюдаться симптом ложного вправления, когда содержимое вправляется не в брюшную полость, а в одну из камер грыжевого мешка. Создается иллюзия истинного вправления, что иногда служит причиной запоздалых оперативных вмешательств. В связи с этим усиление болевых ощущений, увеличение грыжевого выпячивания и малейшие признаки кишечной непроходимости должны служить поводом для госпитализации больного в хирургическое отделение и принятию самых экстренных мер для установления окончательного диагноза.
При больших невправимых грыжах вследствие травматизации кишечных петель в грыжевом мешке процесс образования спаек может прогрессировать и привести к возникновению спаечной непроходимости кишечника. По клинической картине это осложнение настолько напоминает ущемление грыжи, что различить их подчас можно только на операционном столе.
Операцию при ущемленной пупочной грыже производят, как правило, способом Мейо или Сапежко. Расширять операцию с целью ликвидации диастаза прямых мышц живота или сопутствующих эпигастральных грыж в этом случае нельзя. Грыжевой мешок следует вскрывать не в области дна, а несколько сбоку, т. е. в области тела. Рассечение ущемляющего кольца можно производить как в горизонтальном, так и в вертикальном направлении, после чего необходимо осмотреть ущемленные органы.
При флегмоне грыжевого мешка рационально использовать способ Грекова, суть которого в следующем: окаймляющий разрез кожи производят, постепенно суживая рану вплоть до апоневроза. Отступя на 4—5 см от ущемляющего кольца, также овальными разрезами рассекают апоневроз и брюшину (рис. 45). Таким образом грыжу иссекают одним блоком в пределах здоровых тканей. Войдя в брюшную полость, пересекают ущемленный орган и удаляют грыжу целиком. Если была ущемлена кишка, то между ее приводящим и отводящим отделами накладывают анастомоз, желательно конец в конец. При ущемлении сальника накладывают лигатуру на его проксимальную часть. Далее производят пластику брюшной стенки и зашивают рану.
Сразу после операции больным с пупочной грыжей необходимо применять бандаж живота, используя простыню или матерчатую ленту.

Рис. 45. Способ Грекова при пупочной грыже.
Из наблюдавшихся нами 217 больных умерли 3 (1,38%). Летальность больных, оперированных в плановом и экстренном порядке, оказалась примерно одинаковой и была равной соответственно 1,39% (умерли 2 больных из 144) и 1,37% (умерла одна больная из 73).
Тоскин К.Д., Жебровский В.В. Грыжи живота, 1983г.
Ущемленная пупочная грыжа – это опасное состояние, характеризующееся внезапным сдавливанием содержимого грыжевого мешка. Его расценивают как опасное для жизни из-за присутствующего риска завершения кровоснабжения в пораженной зоне. Ткани органов подвергаются компрессии, происходит их отмирание.
Защемление содержимого грыжевого мешка случается у пациентов, отказавшихся от проведения оперативного вмешательства. Такое состояние причисляют к разряду распространенных, ему присвоен код в международной классификации болезней (МКБ-10) – К42. Главное – при первых же признаках обратиться к доктору, пока есть шанс на восстановление.
Это серьезное осложнение, проявляющееся у пациентов в случае отказа от своевременного хирургического вмешательства. Защемление пупочной грыжи опасно для человека, особенно в случае промедления. Если реакция на проблему отсутствует, пациент не обращается за врачебной помощью, вероятен летальный исход.
Согласно классификации состояние относят к острым хирургическим, требующим неотложного вмешательства. Общая распространенность достигает 15% от общего числа случаев оперативной гастроэнтерологии, это подтверждают статьи практикующих медиков.
У взрослых ущемление пупочной грыжи связано с внезапным сдавливанием содержимого грыжевого мешка (любого участка или органа) грыжевыми воротами. Чаще всего тонкая кишка, сальник или другие жизненно-важные органы травмируются брюшной стенкой или отверстием диафрагмы. Статистика говорит, что ущемление чаще случается при паховой и бедренной грыже, случаи с пупочной – редки, составляют не более 10% от общей массы. Недооценивать опасность состояния – не следует, в результате компрессии может возникнуть некроз пораженной зоны, образуется кишечная непроходимость, не исключено развитие перитонита.

Механизм ущемления пупочной грыжи можно представить:
- нарушается естественное кровоснабжение органов;
- формируется застой венозной крови;
- нарастает отек окружающих тканей;
- кровяные тельца и плазма проникают внутрь выпячивания;
- в просвете сдавленного участка запускается процесс распада;
- обеспечивается выделение токсинов, создающее предпосылки для некроза.
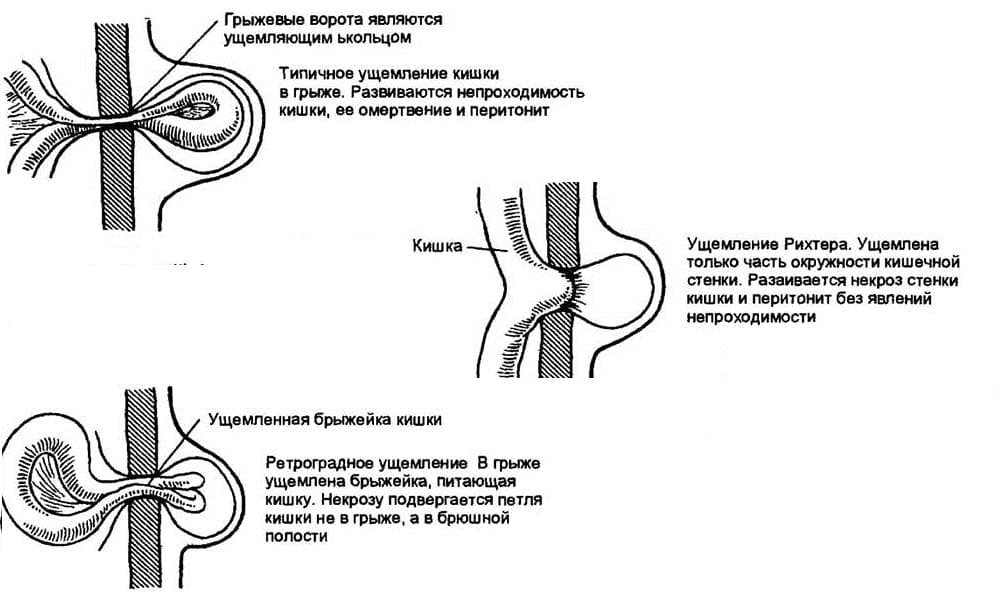
Сперва начинается отмирание тканей, охватывающее слизистый оболочки, а затем оно распространяется на подслизистую, мышечные ткани. Последней в процесс некроза вовлекается серозная оболочка.
Если у взрослого защемило грыжу, стенки кишечника, охваченные некрозом, не могут обеспечить отток содержимого наружу, соответственно бактерии в больших объемах поступают в грыжевую полость. Экссудат становится гнойным, формируется флегмона грыжевого мешка. Поражаются не только органы, находящиеся внутри формирования, воспалительный процесс распространяется на отдельные части кишечника, находящиеся внутри брюшной полости. Происходит растяжение кишечных стенок, возникает непроходимость, состояние больного усугубляется ежечасно, возникает интоксикация, проявляется рвота, усугубляется состояние, действовать надо немедленно.
Происходит сдавливание нервных окончаний брыжейки. На этом фоне проявляется острая боль, которая усиливается. В конце она приобретает нестерпимый характер, в отдельных случаях возможен летальный исход, сопряженный именно с этим фактором. Все это является следствием позднего вмешательства по поводу удаления грыжи.
Чаще всего ущемление грыжи возникает из-за повышения внутрибрюшного давления, проявляющегося одномоментно или периодически. Перечень основных причин, под воздействием которых происходит ущемление пупочной грыжи, является:
- чрезмерная физическая активность;
- сильный, сухой и непродуктивный кашель, характерный для пневмонии и бронхита;
- затрудненное мочеиспускание и запоры;
- тяжелые роды, длительные.
При рассмотрении основной классификации можно заметить разделение ущемлений на первичное и вторичное, случающееся в разных частях органов. В первом случае причинным провокатором являются физические нагрузки или чрезмерное напряжение передней брюшной стенки, подъем тяжестей.
Вторичное выпячивание является естественным ответом на патологию в результате стремительного прогресса болезни. Само ущемление делят на эластичное, каловое и смешанное. Выделяют также ретроградную и пристеночную разновидность, которые при пупочной грыже встречаются редко. Они характерны для ущемления грыжи живота.
Характерным является нарушение перистальтики кишечника, в его просвете скапливаются каловые массы, провоцирующие нарастание признаков общей интоксикации. Последствие подобного характера диагностируют довольно редко, чаще всего у лиц пожилого возраста с имеющимися заболеваниями пищеварительного тракта. Часто пациент не может обозначить начальное место возникновения очага.
Самостоятельно диагностировать ущемление грыжи невозможно. Поставить точный диагноз и подобрать лечение сможет врач после физического осмотра, оценки состояния больного и пальпации.
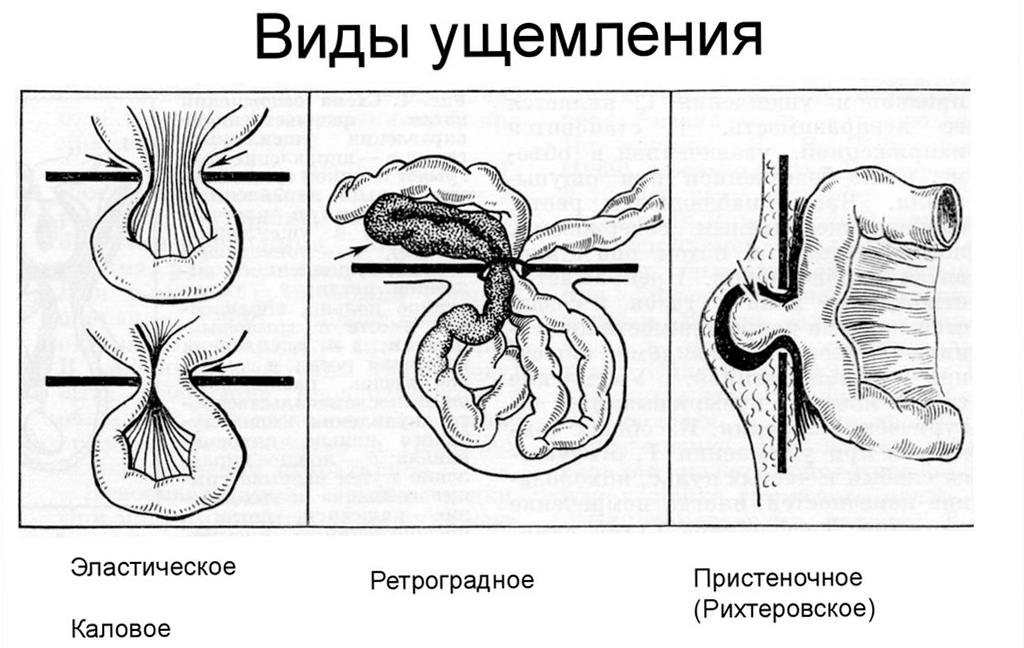
Состояние рассматривается как опасное для жизни. Нередко присутствует высокий риск разрыва пораженной области кишки. Характерные признаки того, что осложнение существует:
- в грыжевом мешке располагается несколько петель, 2 или более;
- они находятся в нормальном состоянии, не подвергаются изменениям;
- прослеживается выраженное нарушение кровообращения;
- ишемия затрагивает третью петлю, находящуюся в брюшной полости.
Как и поражения других типов, ретроградное ущемление грыжи чаще диагностируют у больных преклонного возраста. Главная опасность в этом случае заключается в развитии перитонита.
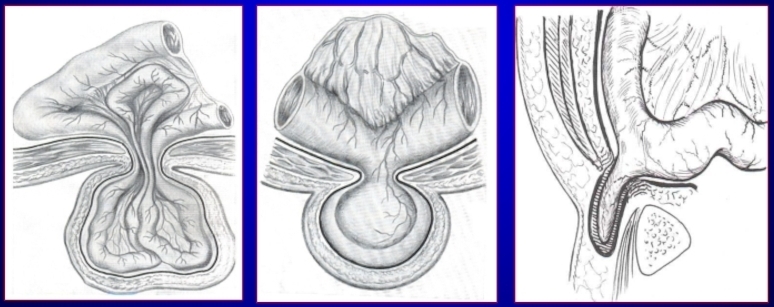
При ущемлении пупочной грыже наблюдается застой венозной крови в области участка патологии, возникает отечность стенок. Ухудшение самочувствия пострадавшего нарастает из-за попадания крови в просвет кишки. При своевременном выявлении ущемления грыжи, операция дает хороший прогноз. Все клинические признаки устраняются на госпитальном этапе, через месяц пациент возвращается к обычной жизни.
Опасность проявляется, когда симптомы ущемления пупочной грыжи проигнорированы. В полостях начинает накапливаться гнойное и серозное содержимое. В этом случае есть риск развития абсцесса, флегмоны, перитонита и сепсиса.

Признаки защемления пупочной грыжи бывают следующими:
При обнаружении этих признаков больному надо незамедлительно обратиться в больницу или вызвать бригаду скорой помощи. При проведении адекватной диагностики, врач сможет определить область поражения, исключить сопутствующие заболевания. Важно дифференцировать диагноз, исключив перфорацию язвы желудка, холецистит, внематочную беременность и острый панкреатит.
Игнорировать симптомы защемления пупочной грыжи – нельзя. Алгоритм действий при обнаружении подозрений на развитие опасного состояния:
- запрещены резкие движения;
- нельзя пытаться вправить грыжу своими руками;
- вызвать бригаду неотложной помощи;
- постараться не есть и не пить;
- важно запомнить момент приступа и постараться сообщить конкретное время доктору.

Диагностировать ущемленную пупочную грыжу важно сразу, потому что состояние пациента способно ухудшаться мгновенно. Обследование показано при обнаружении уплотненной грыжи в абдоминальной области, отсутствии реакции уплотнения на движение и кашель, резкой боли.
При вторичном поражении, в случае если у пациента была грыжа без ущемления, диагностика не осложнена. Пострадавший должен сообщить доктору о своем диагнозе и сказать, что операция проведена не была. При первичном обнаружении выпячивания необходима комплексная диагностика, заключающаяся в использовании лабораторных и инструментальных методов.
Перечень используемых диагностических приемов, необходимых для полного обследования:
- ультразвуковое исследование органов брюшной полости;
- общий и биохимический анализ крови и урины (позволит исключить инфекционный процесс);
- визуальное исследование пораженного участка (пупка).
Если ущемление пупочной грыжи провоцирует острый болевой синдром, а состояние пациента рассматривается как тяжелое, проводится экстренная госпитализация в хирургическое отделение. Там все обследования и анализы проводят ускоренно и сразу готовят пострадавшего к резекции. Медлить в этом случае нельзя, потеря времени может обернуться для пациента летальным исходом.
Ущемленная пупочная грыжа требует незамедлительного лечения. Оно обеспечивается хирургическим путем. Пациента с острыми симптомами доставляют сразу в хирургическое отделение, где под общим наркозом проводят диагностическую лапароскопию. В зависимости от ситуации, операция может перейти в лапаротомии.
Исход больного зависит от того, насколько своевременно была проведена операция. Главная задача хирурга – предупредить отмирание тканей, развитие анемии и нарушения кровоснабжения. Счет идет на часы, потому что на ущемленном участке быстро могут проявиться некротические области. Самолечение недопустимо.
Неотложное вмешательство проводиться с целью рассечения ущемленного кольца, раздавливающего определенную область. В ходе вмешательства грыжа рассекается, высвобождается петля кишечника. При несвоевременном проведении манипуляция осложняется некрозом, наличием гнойного инфильтрата в области.

Экстренная хирургия показана в таких случаях:
- Длительное ущемление органов, сопровождающееся признаками кишечной непроходимости.
- Острый период, продолжительностью более 2 часов указывает на ложное ущемление. Операция откладывается, проводиться дополнительное обследование на госпитальном этапе. оперируют пострадавшего в первые сутки.
- Резкое стихание симптомов болезни. Не является поводом для отмены иссечения.
При подобном осложнение важно обеспечить экстренное лечение, чтобы минимизировать вероятность опасных для человека осложнений. Протекание плазмы внутрь грыжевой полости совместно со снижением иммунитета на фоне воспаления повышает риск присоединения инфекции. Не исключено развитие флегмоны и гангрены.
Если признаки ущемления пупочной грыжи игнорируются 1-2 суток, состояние пациента заметно ухудшается. В околопупочной области проявляются симптомы, свидетельствующие о развитии абсцесса. Клиническая картина выглядит следующим образом:
- резкое повышение температуры тела больного;
- увеличение показателей местной температуры в очаге воспаления;
- боль, усиливающаяся при совершении любых движений;
- покраснение и очаги отечности кожи в области пупка;
- инфильтрация пораженной области.
Стремительно нарастают симптомы кишечной непроходимости, которые в сочетании с воспалительным процессом усугубляют картину общей интоксикации организма. Из-за недостаточного питания пораженной области нарастают признаки ишемии, происходит некроз. Патогенная флора может перейти на соседние органы, провоцируя перитонит.
Организм стремительно отравляется продуктами распада, состояние пациента становится критическим. Присоединяются следующие признаки:
- резкое повышение показателей артериального давления;
- головокружения, завершающиеся обмороками;
- учащенное сердцебиение;
- симптомы сердечной недостаточности.
Эти признаки свидетельствуют о том, что состояние пациента можно оценивать как кризисное. Операция должна быть проведена в течение 1-2 часов, иначе риск летального исхода заметно возрастает.
У взрослых состояние ущемления пупочной грыжи может завершиться ее самостоятельным вправлением и это не является нормой и не указывает на то, что пациент здоров. Отказываться от прохождения обследования и госпитализации – нельзя, из-за присутствующего риска рецидива и возможных осложнений.
Если симптомы после ущемления присутствовали дольше 2 часов, сопровождались кишечной непроходимостью, хирургическое вмешательство проводится сразу же, несмотря на вправление. Если подобные отягощающие факторы – отсутствуют, больного кладут в больницу под наблюдение. Операция по удалению грыжевого мешка выполняется в плановом порядке, после обследования. Надо учитывать, что проблема может проявиться повторно и завершиться плохо.
Ущемленная пупочная грыжа у разных возрастных групп проявляется клинически по-разному. Признаки бывают смазанными у мужчин, что обусловлено строением мышечного каркаса. Грыжевые ворота не подвергаются сужению и расширению при физической активности. Наиболее опасно состояние в период беременности. Под постоянным давлением растущей матки на соседние органы, риск защемления возрастает существенно, а симптомы проявляются в острой форме.
У детей раннего возраста ущемленная пупочная грыжа при ее врожденном образовании возникает из-за сильного надрывного плача при чрезмерном напряжении брюшной стенки. Ущемление грыжи способно образоваться у детей с нарушениями естественного опорожнения кишечника. Основная проблема заключается в том, что обнаружить грыжу своевременно не всегда реально. Важно внимательно осматривать околопупочную область и обращаться к педиатру или хирургу, если кольцевое образование уплотнилось и проступает над поверхностью кожи. Изменяется также поведение ребенка, он становится беспокойным, плохо спит, часто плачет.
Если пупочная грыжа у женщины обнаружена до наступления беременности, удалить ее надо хирургическим путем, а затем в течение первых 6-10 месяцев воздержаться от зачатия. В процессе гестации давление внутри брюшной полости возрастает до предела, соответственно ущемление грыжи может произойти в любой момент.
Если грыжа у женщины выявлена после зачатия, необходим постоянный контроль со стороны хирурга. Врач порекомендует ношение компрессионного белья, обеспечивающего расслабление тканей. Опасно защемление в этом случае риском выкидыша в случае некроза тканей. при неблагоприятном течение во 2-3 триместре беременности проводят кесарево сечение, а затем выполняют классическую операцию для ликвидации проблемы.
Главный метод профилактики ущемленной пупочной грыжи – своевременное проведение операции по удалению до развития осложнений. В ходе вмешательства обеспечивают пластику грыжевых ворот. Тактика не применяется в отношении детей возрастом до 3 лет и беременных женщин (только после родов). В таких случаях оправдано ношение компрессионного белья или специального бандажа. Целесообразность хирургического иссечения грыжи для пожилых людей определяют индивидуально, в зависимости от возраста и сопутствующих заболеваний.
Снизить риск развития осложнения можно за счет использования методов профилактики пупочной грыжи:
- укрепление мышц брюшного пресса физическими упражнения;
- правильный подъем тяжестей;
- устранение абдоминального ожирения, борьба с лишним весом;
- правильное питание, исключающее запоры;
- посильная работа;
- отказ от гиподинамии, активный образ жизни.

При своевременном обращении за медицинской помощью прогноз для пациента – положительный. Если операция пройдет своевременно, риск летального исхода – отсутствует. Промедление – опасно для жизни. Из-за сдавливания пупочного кольца происходит некроз кишечной петли. Состояние часто сопровождается непроходимостью кишечника, возникает интоксикация и организм страдает.
Дать четкий прогноз для больных с осложненными формами защемления – невозможно. Исход в таких случаях будет зависеть от многих факторов, в том числе сроков начала терапевтического вмешательства, возраста больного, общего состояния.
В течение первых 3-6 месяцев после операции пациенту надо беречь себя. Хирурги запрещают массивные физические нагрузки на этот период, рекомендуют отказаться от подъема тяжестей. Для снижения вероятности рецидива необходимо носить компрессионное белье. В течение полугода, консультацию хирурга придется посещать ежемесячно. Появление болей и других признаков должно стать поводом для внепланового посещения.
Каловое ущемление является опасным для жизни, если происходит сдавливание грыжевого кольца. Состояние пациента в течение нескольких часов может стать критическим из-за интоксикации продуктами распада. Категорически запрещено пытаться самостоятельно вправить грыжевое выпячивание. Такие некомпетентные действия только усугубят проблему. При подозрении на ущемление грыжи надо вызывать скорую помощь, а до ее приезда обеспечить пациенту полный покой. В большинстве случаев ущемления, если пациент вовремя обратиться к врачу, прогноз – положительный, таков комментарий оперирующих хирургов.
Читайте также:


