Операция сустав все включено



Реабилитация после операции: так ли она необходима?
Современная реабилитация предусматривает не только восстановление двигательных функций, но и снятие болевого синдрома.
Когда следует начинать послеоперационную реабилитацию? Ответ прост — чем раньше, тем лучше. На самом деле, эффективная реабилитация должна начинаться сразу после окончания операции и продолжаться до тех пор, пока не будет достигнут приемлемый результат.
Первый этап реабилитации после операции называют иммобилизационным. Он продолжается с момента завершения операции до снятия гипса или швов. Длительность этого периода зависит от того, какое именно оперативное вмешательство перенес человек, но обычно не превышает 10–14 дней. На этом этапе реабилитационные меры включают в себя дыхательную гимнастику для профилактики воспаления легких, подготовку пациента к занятиям лечебной физкультурой и сами упражнения. Как правило, они очень просты и поначалу представляют собой лишь слабые сокращения мышц, но по мере улучшения состояния занятия усложняются.
С 3–4 дня после операции показана физиотерапия — УВЧ-терапия, электростимуляция и другие методы.
Второй этап , постиммобилизационный, начинается после снятия гипса или швов и продолжается до 3 месяцев. Теперь большое внимание уделяется увеличению объема движений, укреплению мышц, уменьшению болевого синдрома. Основой реабилитационных мероприятий в этот период являются лечебная физкультура и физиотерапия.
Постиммобилизационный период разделяют на два этапа: стационарный и амбулаторный . Это связано с тем, что реабилитационные мероприятия необходимо продолжать и после выписки из стационара.
Стационарный этап предполагает интенсивные восстановительные меры, так как пациент должен покинуть больницу как можно раньше. На этом этапе в реабилитационный комплекс входит лечебная физкультура, занятия на специальных тренажерах, по возможности — упражнения в бассейне, а также самостоятельные занятия в палате. Важную роль играет и физиотерапия, особенно такие ее разновидности, как массаж, электрофорез, лечение ультразвуком (УВТ).
Амбулаторный этап также необходим, ведь без поддержания достигнутых результатов они быстро сойдут на нет. Обычно этот период продолжается от 3 месяцев до 3 лет. В амбулаторных условиях больные продолжают занятия лечебной физкультурой в санаториях и профилакториях, поликлинических кабинетах лечебной физкультуры, врачебно-физкультурных диспансерах, а также дома. Врачебный контроль состояния пациентов осуществляется дважды в год.
Как и все лежачие больные, пациенты после полостных операций должны выполнять дыхательные упражнения для профилактики пневмонии, особенно в тех случаях, если период вынужденной неподвижности затягивается. Лечебная физкультура после операции сначала проводится в положении лежа, и лишь после того, как швы начнут заживать, врач позволяет выполнять упражнения в положении сидя и стоя.
Также назначается физиотерапия, в частности, УВЧ-терапия, лазеротерапия, магнитотерапия, диадинамотерапия и электрофорез.
После полостных операций пациентам показана специальная щадящая диета, особенно если операция производилась на ЖКТ. Больным следует носить поддерживающее белье и бандажи, это поможет мышцам быстро восстановить тонус.
Ранний послеоперационный период при хирургических манипуляциях на суставах включает в себя ЛФК и упражнения, снижающие риск осложнений со стороны органов дыхания и сердечно-сосудистой системы, а также стимуляцию периферического кровотока в конечностях и улучшение мобильности в прооперированном суставе.
После этого на первый план выходит укрепление мышц конечностей и восстановление нормального паттерна движения (а в случаях, когда это невозможно — выработка нового, учитывающего изменения в состоянии). На этом этапе, кроме физкультуры, используются методы механотерапии, занятия на тренажерах, массаж, рефлексотерапия.
После выписки из стационара необходимо поддерживать результат при помощи регулярных упражнений и проводить занятия по адаптации к обычной повседневной двигательной активности (эрготерапия).
Несмотря на всю серьезность операции, реабилитация при протезировании шейки бедра обычно проходит относительно быстро. На ранних этапах пациенту необходимо выполнять упражнения, которые укрепят мышцы вокруг нового сустава и восстановят его подвижность, а также не дадут образоваться тромбам. В реабилитацию после эндопротезирования шейки бедра входит также обучение новым двигательным навыкам — врач покажет, как правильно садиться, вставать и наклоняться, как выполнять обычные повседневные движения без риска травмировать бедро. Большое значение имеют занятия ЛФК в бассейне. Вода позволяет свободно двигаться и облегчает нагрузку на прооперированное бедро. Очень важно не прекращать курс реабилитации досрочно — в случае с операциями на бедре это особенно опасно. Нередко люди, почувствовав, что могут спокойно передвигаться без посторонней помощи, бросают занятия. Но неокрепшие мышцы быстро слабеют, а это повышает риск падения и травмы, после чего все придется начинать сначала.
Такие операции — настоящее чудо современной медицины. Но скорейшее выздоровление после такого вмешательства зависит не только от мастерства хирурга, но и от самого пациента и его ответственного отношения к своему здоровью. Да, операции на сердце не ограничивают подвижность так, как хирургические манипуляции на суставах или позвоночнике, но это не означает, что восстановительным лечением можно пренебречь. Без него пациенты нередко страдают депрессией, и у них ухудшается зрение из-за отека структур глаза. Статистика показывает, что каждый третий пациент, не прошедший курс реабилитации, скоро снова оказывается на операционном столе.
В программу реабилитации после операций на сердце обязательно входит диетотерапия. Больным показаны дозированные кардионагрузки под контролем врача и лечебная физкультура, занятия в бассейне (через полгода после операции), бальнеотерапия и циркулярный душ, массаж и аппаратная физиотерапия. Важная часть реабилитационной программы — психотерапия, как групповая, так и индивидуальная.
Возможно ли проведение реабилитации на дому? Специалисты полагают, что нет. Дома просто невозможно организовать все необходимые мероприятия. Конечно, простейшие упражнения пациент может выполнять и без присмотра врача, но как быть с физиотерапевтическими процедурами, занятиями на тренажерах, лечебными ваннами, массажем, психологической поддержкой и другими необходимыми мерами? К тому же дома и пациент, и его домашние часто забывают о необходимости систематической реабилитации. Поэтому восстановление следует проходить в специальном учреждении — санатории или реабилитационном центре.
«Сегодня наиболее действенной считается европейская модель реабилитации, которая сочетает индивидуальный подход к пациентам с интенсивностью занятий. Согласно международным стандартам во время реабилитационного периода на занятия с пациентом отводится до 6 часов в день, и по большей части — один на один с инструктором, что и реализовано в нашем центре. Кроме того, в нашем центре мы используем принятый мировым врачебным сообществом комплексный показатель динамики восстановления, в который в числе прочего входят навыки самообслуживания, двигательные характеристики и когнитивные показатели… Лучшим мировым показателем считается коэффициент 1,5, у нас в центре на момент выписки он составляет 1,3.
Вот и позади операция по замене тазобедренного сустава, реабилитация пришла на смену. Самое главное сейчас для пациента – быть предельно внимательным к своим ощущениям и успешно пройти все этапы, не допустив осложнений. Пугаться не нужно, они возникают нечасто и, как правило, при несоблюдении особенного режима, который назначается уже с первого дня после оперативного вмешательства. Длительность реабилитационного лечения составляет примерно 3 месяца, из которых 2-3 недели пациент проводит в клинике, а остальное время он либо продолжит занятия и прохождение процедур при хорошем специализированном медцентре, либо строго по выданной инструкции будет заниматься дома.

Где лучше пройти восстановление – дома или в клинике?
После операции по замене тазобедренного сустава реабилитацию не только на ранней фазе, но и на позднем этапе тоже лучше проходить под наблюдением ортопеда и профессионального инструктора по ЛФК. Почему это так важно? На поздних сроках можно переоценить свои возможности, начав давать нагрузки на прооперированный сустав больше, чем он готов принять на данный момент, что чревато вывихом эндопротеза, расшатыванием и другими неприятностями. Обычно такое происходит именно в отдаленный период, будучи дома, когда на фоне значительного улучшения состояния человек решает, что ему уже можно выйти за рамки ограничений. На самом же деле, окончательно прочного скрепления протеза с костью и мышечными структурами еще не состоялось, а оно происходит не ранее чем через 3-4 месяца, вот вам и результат.

Почему нужен контроль специалиста? Потому что только он способен донести до пациента суть процесса восстановления. Без посторонних инструкций, даже самый дисциплинированный и информированный пациент не в силах обеспечить реабилитацию.
Целесообразно оставаться как можно дольше под контролем специалистов, которые с учетом динамики восстановления и индивидуальных особенностей пациента будут подбирать оптимально допустимый уровень физических нагрузок, вносить коррективы по мере необходимости в сторону их увеличения или сокращения и следить за правильностью выполнения каждого упражнения. Инструктор-реабилитолог и лечащий врач проследят, чтобы реабилитация после замены тазобедренного сустава прошла без осложнений, оказывая вовремя весь спектр обязательных профилактических мер.

Во время упражнений непременно что-то будет тянуть, ныть, болеть, но только физиотерапевт имевший много таких пациентов сможет толково объяснить причины и вселить уверенность.
Где бы пациент не проходил послеоперационный план обязательных мероприятий, он должен четко придерживаться индивидуальной программы реабилитации после замены тазобедренного сустава. Она составляется исключительно высококвалифицированным специалистом, согласно установленным стандартам эндопротезирования, под конкретный медицинский случай.
Очередность, сроки и главные особенности этапов
Послеоперационные этапы
Режим двигательной активности
Хирурги-ортопеды настоятельно советуют 3 недели после операции проходить лечебно-восстановительный этап в ортопедическом отделении хирургического стационара, затем примерно столько же – в специализированном реабилитационном центре. После этого для закрепления полученных результатов пройти курс оздоровления в учреждении курортно-санаторного типа, специализирующегося в профиле лечебно-профилактического лечения опорно-двигательной системы.
Физическая реабилитация на раннем этапе
Из информации, предоставленной в таблице, вы видите, что восстановление после операции – вопрос не одной недели, а в среднем 3-4 месяцев. Сложные больные могут восстанавливаться от полугода до года. Итак, рассмотрим, в чем заключается начальная реабилитационная фаза.
Цели и задачи
Принципы восстановления после операции на тазобедренных суставах в стартовый период в основном основываются на использовании сбалансированной кинезотерапии, щадящих статических упражнений, миостимулирующих процедур физиотерапии. Кроме того, пациент получает грамотную медикаментозную помощь, включающую антибиотикотерапию, введение сосудистых препаратов, антисептическую обработку раны. Благодаря соразмеренной и целенаправленной ЛФК, адекватному лечению посредством медикаментов достигается:
- стимуляция кровообращения в нижних конечностях;
- ликвидация воспаления, отеков, болезненного синдрома;
- увеличение мышечной силы и объема движений в проблемной области;
- коррекция статики позвоночных отделов;
- профилактика послеоперационных негативных реакций (тромбоза, инфекций и пр.) и выработка стойкого иммунитета против всех возможных последствий.
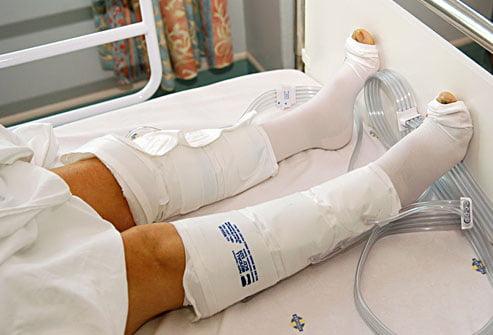
Компрессионные манжеты обязательная мера для профилактики тромбоза в первые дни после операции.
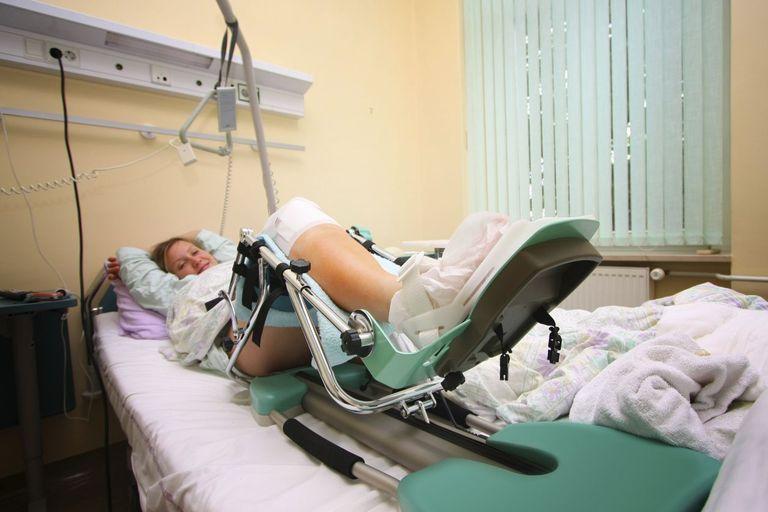
Так же с первого дня используется такое устройство для пассивной раздвижки сустава. Применяют как для колена, так и бедра.
Физический режим
С первых суток рекомендуют следующие занятия:
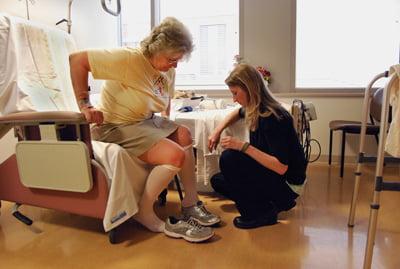
Отдельное направление реабилитации это эрготерапия, когда пациента учат безопасно себя обслуживать: вставать и ложиться на кровать, надевать носки и обувь, другую одежду, поднимать вещи с пола, пользоваться костылями и т.д.
- отведение в боковом и в заднем направлении выпрямленной ноги, держась за спинку кровати, стула или ходунков, не допуская болезненных ощущений;
- сгибание колена с подтягиванием пятки к ягодицам, напрягая ягодичную часть;
- контролируемый перенос веса с одной ноги на другую, из стороны в сторону и пр.
Меры предосторожности
Вы уже знаете, сколько длится реабилитация после замены тазобедренного сустава костно-мышечной системы, и что на ранних порах опорно-силовой каркас тела слишком слаб. Поэтому во избежание смещения функциональных компонентов эндопротеза (вывиха) или нестабильности в местах крепления искусственного ТБС строго следуйте нижеизложенной инструкции.
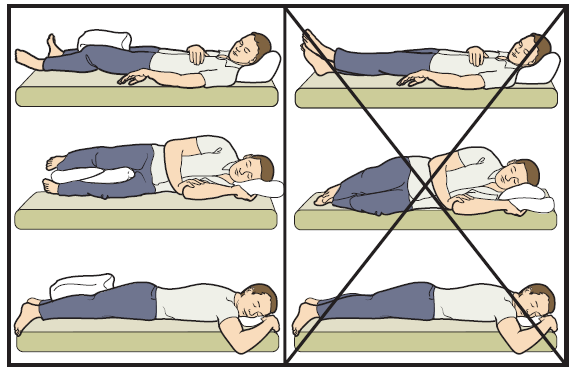
Валик между ног это обязательное требование на протяжении месяца после операции. При скрещивании ног повышается риски вывиха импланта.
Сколько будет длиться реабилитация раннего цикла после проведенной замены тазобедренного сустава, решается только врачом в индивидуальном порядке. Если все цели и задачи достигнуты в полном объеме, самочувствие удовлетворяет срокам, восстановление продвигается по плану, то пациента переводят на следующий этап – самый продолжительный и не менее ответственный.
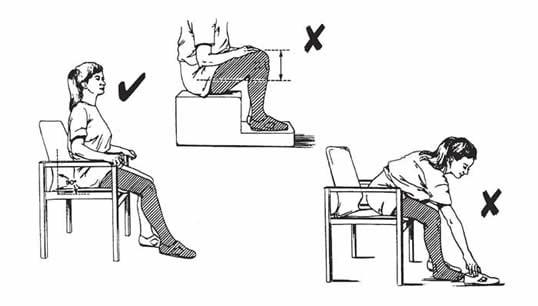
При угле менее 90 градусов в тазобедренном суставе такой риск тоже высок.
Система восстановления на поздней стадии
Прошло около 3 недель с того дня, как была произведена замена тазобедренного сустава, реабилитация становится более разнообразной, продолжительнее по времени и интенсивности. Специалист добавляет к устоявшемуся физиотерапевтическому лечению, а именно к электромиостимуляции и ультразвуку, еще процедуры для кожно-мышечной микроциркуляции и оптимизации процессов остеорепарации:
- лекарственный электрофорез кальция, возможно бишофита;
- инфракрасную лазеротерапию;
- бальнеологическое лечение;
- иглорефлексотерапию;
- парафинотерапию и озокеритовые аппликации;
- массаж пояснично-крестцовой зоны позвоночника и здоровой ноги.

Нет ничего лучше бассейна для восстановления, но не забывайте что до этого должен зажить шов!
Лечебная физкультура состоит уже в большей мере из динамических упражнений, тренировок на сопротивление и занятий с отягощением. Пациент под наблюдением методиста выполняет многообразный комплекс ЛФК на специальных тренажерах, а также с применением спортивных приспособлений, например, резиновой ленты, легких утяжелителей, степ-платформы, блок-снарядов.
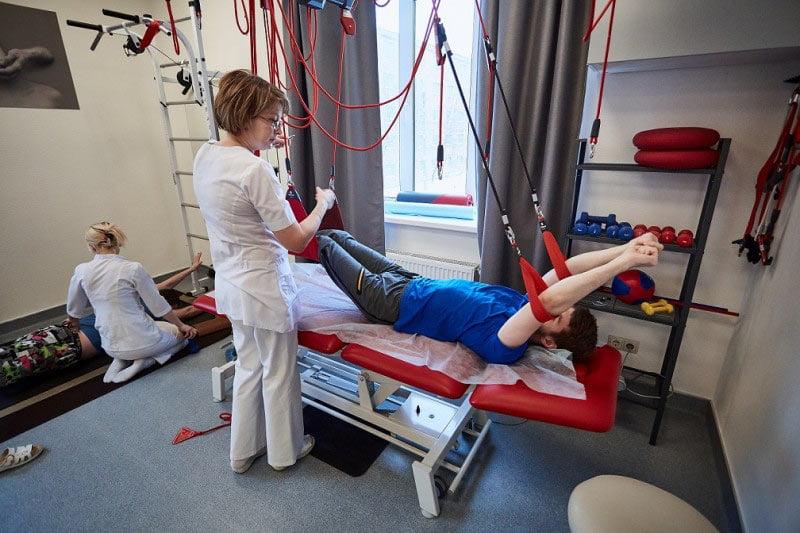
Работа на подвесах отличный способ задействовать самые глубокие мышцы.
Основные цели позднего периода
Основополагающими целями на данном этапе является физическая разработка нижней конечности до воспроизведения в ней полноценной функциональности, работа над походкой и осанкой, совершенствование связочно-мышечного центра. Базу мероприятий по реализации поставленных задач составляет снова кинезотерапия. Физиолечение не отменяется, после замены тазобедренных суставов в реабилитации ему отводится не менее значимое место. Итак, сейчас все лечебно-восстановительные меры направлены на:
- максимально возможное расширение двигательно-опорных функций конечности, достижение абсолютной стабильности ТБС и полного объема движений;
- регуляцию до нормы мышечного тонуса, повышение выносливости мышц;
- отработку симметричной опорно-кинематической работы обеих ног;
- исправление приспособленческих привычек при передвижении, которым больному вынужденно приходилось следовать до и после операционного вмешательства из-за двигательной несостоятельности и боязни испытать боль.
Как и прежде, инструктор-реабилитолог работает с подопечным над его адаптацией к новому образу жизни, над выработкой устойчивых манер движений, которые он будет использовать при самообслуживании, при выполнении домашней работы, а также за пределами дома.

Нордическая ходьба хороша своей безопасностью.
Важно уяснить, что моментально и само по себе после сложнейшей операции на костно-мышечном аппарате эффект не произойдет. На то, как будет протекать и сколько продлится реабилитация после замены тазобедренного сустав, существенно будет влиять в первую очередь адекватность вида, частоты, интенсивности и продолжительности ежедневных физнагрузок, даваемых на сустав. На эффективность и приближение сроков выздоровления влияет исполнительность пациента в отношении врачебных указаний, преодоление собственной лени, слабости и страха.

Упражнения более позднего периода на баланс, подходят для тех кто хочет получить максимум от оказанного лечения.
Пешие прогулки теперь увеличивают по продолжительности до 60 минут, по частоте – до 4 раз в день. Спустя 1,5-2 месяца, возможно, немного раньше или позже, наблюдающий врач отменит использование костылей, разрешив пользоваться при передвижении тростью. Трость используют до того момента, пока не подтвердится полное восстановление прооперированного отдела. Обычно ее отменяют и разрешают обходиться вообще без поддержки в промежутке между 13 и 17 неделью.
Комплекс ЛФК после замены ТБС
Количество повторений одного вида упражнений – 6-10 раз, цикличность комплекса – 2-3 раза в сутки.
Никуда не торопитесь, делайте очень медленно.
Чем хуже нога скользит по поверхности, тем больше нагрузка на заднюю поверхность бедра.
Маловероятно что получится достать до ягодиц, но нужно к этому стремиться.
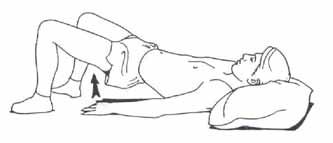
Это не совсем мостик, а скорее поднятие таза.
Перед применением техники гимнастики проконсультируйтесь с доктором, чтобы удостовериться, что при вашей медицинской проблеме ни одно из упражнений не имеет противопоказаний.

Совет! Если Вам далеко ходить в бассейн, на улице зима и особо не погуляешь, велотренажер занимает много места, то купите степ-тренажер. Это невероятно эффективный снаряд для тренировки нижних конечностей.
Операции эендопротезирования крупных суставов в клинике Св. Здиславы провордит ведущий хирург ортопед Доктор медицины Петер Йуда. Комплексная программа операции эндопротезирования плечевого сустава, включает операцию по замене плечевого сустава и послеоперационную реабилитацию. Реабилитационные программы проходят на базе реабилитационного стационара клиники Св. Здиславы или клиники Малвазинки.
Эндопротезирование плечевого сустава — это миниинвазивная операция без разрезов мышц и сухожилий. Хирургический разрез во время такой операции составляет 10-15 см и делается на передней части плеча над суставом. Такой доступ к капсуле сустава позволяет не травмировать мышцы сухожилия и нервы. После операции мышцы возвращаются на своё место и рана ушивается послойно, как во время пластических операций. За счёт этого шов получается эстетичным и со временем становится мало заметным.
- Предоперационный консилиум на основании предоставленных документов.
- Подготовка приглашения для оформления шенгенской визы
- Трансфер из аэропорта в клинику.
- Предоперационное обследование: терапевт, лабораторные анализы, рентген, ЭКГ, беседа с анастезиологом.
- Госпитализация (минимум 14 дней) в двухместной палате повышенного комфорта с санузлом, Интернетом и мультимедийной системой.
- Размещение сопровождающего в одной палате с пациентом, включая питание — 50 € в день.
- Операция (около 120 минут) под общим или эпидуральным наркозом.
- Иимплантант фирм Zimmer, Biomet, Lima, Matys или Johnson&Johnson.
- 3-разовое питание с выбором из 5 блюд
- Медикаменты, расходные материалы
- Ежедневные визиты врача ортопеда
- Заключительное обследование перед выпиской
- Трансфер из клиники в аэропорт
- Сопровождение медицинского консьержа — визиты каждый рабочий день, сопровождение при обследованиях, визитах врача и операции.

- Необходима заблаговременная резервация даты госпитализации.
- Размещение сопровождающего в одной палате с пациентом, включая питание — 50 € в день.
- Для достижения максимального результата установки имплантата, рекомендован 4-недельная фиксация сустава в неподвижном состоянии (в домашнем режиме).
- Далее 4-недельный курс реабилитации, который установит максимальную амплитуду движения сустава и укрепит мышечный корсет.
- Выбор имплантата проводит оперирующий хирург на основе личного осмотра физического состояния пациента, его образа жизни, оценки подвижности и амплитуды с устава, а также минерализации костей.
КОНТАКТЫ РУССКОЯЗЫЧНОГО КООРДИНАТОРА КЛИНИКИ В ЧЕХИИ:
По всем вопросам организации лечения в Центр роботизированной хирургии Св. Здиславы вы можете обратиться непосредственно к русскоязычному координатору клиники в Чехии:

- Позвонить на номер: +420 774 311 013
- Отправить сообщение на почту координатору в Праге
- Оставить запрос, заполнив форму обратной связи на нашем сайте
Сразу после операции замены плечевого сустава не проводится активная реабилитационная программа, так как в течении месяца суставу нужен полный покой. Спустя 10-14 дней после операции пациенту снимают швы и проводят лазерные процедуры на разглаживание шва.
По прошествии 30 дней можно начинать реабилитационные процедуры для разработки и укрепления сустава. Это можно сделать по месту жительства под наблюдением местных врачей или вернуть на реабилитацию в реабилитационное отделение клиники. При проживании в стационаре реабилитационной клиники, процедуры проводятся ежедневно (3-5 процедур в день по назначению врача). При амбулаторной реабилитации процедуры проводятся 5 дней в неделю.
Качественная и своевременная реабилитация способствует скорейшему восстановлению пациента и возвращению его к нормальной привычной жизни.
- 1000 € — индивидуальная реабилитация в Клинике Св. Здиславы в 1-местной палате (7 дней)
- Индивидуальные физиотерапевтические процедуры
- Правильная постановка движений
- Лазерная терапия
- Активизация глубоких стабилизаторов туловища при помощи специальной системы упражнений
- Магнитотерапия
- Ультразвуковая терапия
- Обезболивание
- Электротерапия
- Занятия в тренажёрном зале с профессиональным физиотерапевтом
- Госпитализация в двухместной палате повышенного комфорта
- 3-х разовое питание
- 2 визита врача невролога
- Для достижения максимального результата лечения рекомендован 3-недельный курс реабилитации.
- В первые пять недель после операции происходит сращивание протеза с костью. В это время разрабатывается амплитуда движения сустава на весь срок его службы.
- Комплекс массажей и лимфодренажа способствуют быстрому выводу из организма химических препаратов, применяемых при наркозе. Это является профилактикой тромбозов и послеоперационных воспалений.
- Мышцы во время операции не режутся, и чтобы они быстрее адаптировались к новому суставу и начали его надёжно поддерживать, нужен комплекс упражнений на специальном оборудовании и под наблюдением опытного физиотерапевта.
- Через 2 недели после операции швы снимаются и пациенту начинают проводить лазерные процедуры на рану, которые разглаживают кожу, и позволяют избежать рубцов.

- Доктор Петр Йуда работал в ортопедическом отделении больницы г. Гавличкув-Брод, где позднее занял должность заместителя начальника
- С 1998 г. работает в Больнице св. Здиславы, в которой с 2014 г. работает на должности главного врача.
- Ведет активную работу, охватывающую широкий спектр ортопедических операций (эндопротезирование суставов, ревизия эндопротезов суставов, артроскопические операции, хирургия нижних конечностей, доброкачественные опухоли костей и опорно-двигательного аппарата, спортивные травмы, др.).
- С 2006 по 2011 гг. работал в качестве врача в мужской сборной по волейболу.
- С 2013 г. является председателем Совета молодежи Чешской волейбольной ассоциации, а также начальником Отдела по делам молодежи и образования.
- Помимо врачебной деятельности, ведет активную деятельность лектора по обучению тренеров.
- Является автором многочисленных статей на сайтах, посвященных волейболу и медицинской тематике.
- Врачебный стаж более 32 лет.
- Подробнее о клинике Св.Здиславы >>>

Первичное тотальное эндопротезирование коленного сустава – хирургическое вмешательство, в ходе которого поврежденный в результате травмы или разрушенный из-за болезни сустав заменяют искусственным имплантатом. Тотальным такое эндопротезирование называется потому, что во время операции заменяются все суставные поверхности коленного сустава. Тотальное эндопротезирование проводится при неэффективности консервативных методов лечения, невозможности восстановления функции сустава после перенесенных внутрисуставных переломов или заболеваний коленного сустава (артрозов, артритов, новообразований, асептического некроза мышелков бедра и пр.).
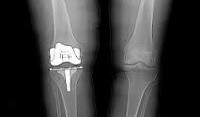
Первичное тотальное эндопротезирование коленного сустава – хирургическое вмешательство, в ходе которого поврежденный в результате травмы или разрушенный из-за болезни сустав заменяют искусственным имплантатом. Тотальным такое эндопротезирование называется потому, что во время операции заменяются все суставные поверхности коленного сустава. Тотальное эндопротезирование проводится при неэффективности консервативных методов лечения, невозможности восстановления функции сустава после перенесенных внутрисуставных переломов или заболеваний коленного сустава (артрозов, артритов, новообразований, асептического некроза мышелков бедра и пр.).
В каких случаях проводится?
Показанием к имплантации искусственного сустава является:
- деформирующий артроз;
- ревматоидный артрит;
- поражение коленного сустава в результате подагры или псориаза;
- асептический некроз мыщелка бедра;
- внутрисуставные переломы большеберцовой кости;
- внутрисуставные переломы бедренной кости;
- болезнь Бехтерева (в случаях, когда имеются признаки остеоартроза);
- новообразования области коленного сустава;
- заболевания надколенника;
- состояние после внутрисуставных переломов большеберцовой и бедренной кости.
Обычно оперативное вмешательство выполняют в случаях, когда другие методы лечения оказываются недостаточно эффективными, когда заболевание быстро прогрессирует, либо, когда суставные поверхности разрушены настолько, что нормальную функцию конечности невозможно восстановить другими способами.
Как правило, эндопротезирование коленного сустава производят в следующих случаях:
- когда пациент испытывает затруднения при выполнении самых простых движений (подъем по лестнице, вставание со стула, одевание обуви и т. д.);
- при сильных ночных болях;
- при выраженном болевом синдроме, возникающем после нагрузки, ограничивающем физическую активность и снижающем качество жизни пациента;
- при неэффективности физиотерапевтического и медикаментозного лечения.
Противопоказания
В травматологии выделяют абсолютные и относительные показания к эндопротезированию. К абсолютным противопоказаниям относятся:
- хронические заболевания легочной и сердечно-сосудистой системы в стадии декомпенсации;
- очаги гнойной инфекции (гнойничковые поражения кожи, тонзиллит, хронический отит, хронический гайморит, кариозные зубы);
- психические расстройства и нарушения нервно-мышечной регуляции, при которых возрастает риск развития осложнений в послеоперационном периоде;
- острые и хронические инфекционные поражения области коленного сустава;
- продолжающийся рост у детей и подростков;
- острый тромбофлебит нижних конечностей.
К группе относительных противопоказаний относятся онкологические заболевания, выраженное ожирение, сомнения пациента в необходимости операции или его неготовность к активному участию в реабилитационных мероприятиях после проведения хирургического вмешательства.
Предоперационная подготовка
Решение об операции принимается после рентгенологического исследования сустава и всестороннего обследования пациента. Больной сдает анализы и осматривается анестезиологом, при необходимости направляется на консультации к другим специалистам (терапевт, эндокринолог и т.д.). Подбор эндопротеза проводится на основании внешнего осмотра и данных рентгенографии.
Операция
Хирургическое вмешательство проводят под общим обезболиванием или проводниковой анестезией. Суставные поверхности обнажают, их верхнюю часть срезают. Подлежащую здоровую костную ткань и неповрежденный связочный аппарат сохраняют.
Срезанные суставные поверхности заменяют протезами, которые крепятся к кости при помощи специального цемента. Для обеспечения амортизации и для того, чтобы новые суставные поверхности легко скользили при движениях, между ними устанавливают полимерный вкладыш.
Затем приступают к коррекции натяжения связок коленного сустава. При дегенеративных изменениях связочного аппарата дополнительно проводят протезирование связок.
Послеоперационный период
Выполнять дыхательную гимнастику и напрягать мышцы конечности разрешают со второго дня после операции. Ходьба с костылями возможна, начиная с третьего дня. Через 10-12 дней снимают швы и выписывают больного из стационара. Далее реабилитационные мероприятия проводят амбулаторно. Полную нагрузку на оперированную ногу разрешают через 6 недель после операции.
Читайте также:


