Описание суставных мышей на рентгенограмме
Данный материал, подготовлен по просьбе рентгенологов и содержит схемы анализа рентгенограмм и протоколирования рентгенологических исследований. Он так же будет интересен для пациентов, чтобы сравнить предоставленное описание с образцом.
Вы можите заказать описание рентгенограмм у специалистов МосРентген Центра позвонив по телефону 8-495-22-555-6-8
1. Проекция снимка (передняя или задняя прямая, правая или левая боковая, передняя или задняя косая: 1-ая или 2-ая).
2. Особые условия рентгенографии (в положении больных сидя или лежа из-за тяжести их состояния; с дыхательной динамической нерезкостью изображения у больных без сознания и т.п.).
3. Оценка качества снимка (физико-технические характеристики: оптическая плотность, контрастность, резкость изображения; отсутствие артефактов и вуали).
4. Состояние мягких тканей грудной клетки (объем, структура, наличие инородных тел или свободного газа после травм и т.п.).
5. Состояние скелета грудной клетки и плечевого пояса (положение, форма, величина и структура костей: ребер, грудины, видимых шейных и грудных позвонков, ключиц, лопаток, головок плечевых костей; состояние ядер окостенения и зон роста у детей и молодых людей).
6. Сравнительная оценка легочных полей (площадь, форма, прозрачность). При обнаружении симптомов патологии (обширное или ограниченное затемнение или просветление, очаги, круглая или кольцевидная тень) подробное описание их положения, формы, размеров, плотности тени, структуры, контуров.
7. Состояние легочного рисунка (распределение элементов, архитектоника, калибр, характер контуров).
8. Состояние корней легких (положение, форма, размеры, структура, контуры элементов, наличие дополнительных образований).
9. Состояние средостения (положение, форма и ширина его в целом и характеристика отдельных органов).
10. Рентгеноморфометрия.
11. Рентгенологическое (клинико-рентгенологическое) заключение.
12. Рекомендации.
1. Область исследования.
2. Проекция снимка (прямая, боковая, аксиальная, тангенциальная, специальная, дополнительная или нестандартная у тяжелого больного).
3. Оценка качества снимка (физико-технические характеристики: оптическая плотность, контрастность, резкость изображения; отсутствие артефактов и вуали).
4. Состояние мягких тканей (форма, объем, интенсивность и структура тени, наличие инородных тел или свободного газа после травм и т.п.).
5. Положение кости (обычное, смещение вследствие вывиха или подвывиха).
6. Величина и форма кости (нормальная, укорочение или удлинение, утолщение вследствие рабочей гипертрофии или гиперостоза, истончение вследствие врожденной гипоплазии или приобретенной атрофии, искривление, вздутие).
7. Наружные контуры кости с учетом анатомических особенностей (ровные или неровные, четкие или нечеткие).
8. Кортикальный слой (нормальный, истончен или утолщен за счет гиперостоза или эностоза, непрерывный или прерывистый за счет деструкции, остеолиза или перелома).
9. Костная структура (нормальная, остеопороз, остеосклероз, деструкция, остеонекроз, секвестрация, остеолиз, кистовидная перестройка, нарушение целостности).
10. Реакция надкостницы (отсутствует, имеется: линейная или отслоенная, бахромчатая, слоистая или "луковичная", спикулы или игольчатая, периостальный козырек, смешанная).
11. Ростковые зоны и ядра окостенения у молодых людей (соответствие возрасту, положение, форма и величина).
12. Состояние рентгеновской суставной щели (нормальной ширины, деформирована, сужена равномерно или неравномерно, расширена равномерно или неравномерно, затемнена вследствие обызвествлений или наличия выпота, содержит дополнительные образования: костные отломки, инородные тела, костные или хрящевые фрагменты - суставные мыши).
13. Рентгеноморфометрия.
14. Рентгенологическое (клинико-рентгенологическое) заключение.
15. Рекомендации.
1. Область исследования.
2. Проекция снимка (прямая, боковая, аксиальная, специальная, дополнительная или нестандартная у тяжелого больного).
3. Оценка качества снимка (физико-технические характеристики: оптическая плотность, контрастность, резкость изображения; отсутствие артефактов и вуали).
4. Состояние мягких тканей (форма, объем, интенсивность тени, структура, наличие инородных тел или газа после травм и т.п.).
5. Состояние рентгеновской суставной щели (нормальной ширины, деформирована, сужена равномерно или неравномерно, расширена равномерно или неравномерно, затемнена вследствие обызвествлений или наличия выпота, содержит дополнительные образования: костные отломки, инородные тела, костные или хрящевые фрагменты - суставные мыши).
6. Ростковые зоны и ядра окостенения у молодых людей (соответствие возрасту, положение, форма и величина).
7. Величина и форма суставных концов (нормальная, утолщение или атрофия, вздутие, уплощение, грибовидная деформация и т.п.).
8. Конгруэнтность (соответствие друг другу) суставной впадины и суставной головки.
9. Положение суставных концов (нормальное, смещение вследствие вывиха или подвывиха с указанием направления).
10. Контуры замыкательных пластинок эпифизов (непрерывные или прерывистые, ровные или неровные, четкие или нечеткие, утолщенные или истонченные).
11. Структура подхрящевого (субхондрального слоя) (нормальная, остеопороз, остеосклероз, деструкция, секвестрация, кистовидная перестройка).
12. Костная структура эпифизов и метафизов (нормальная, остеопороз, остеосклероз, деструкция, остеонекроз, секвестрация, остеолиз, кистовидная перестройка, нарушение целостности).
13. Реакция надкостницы (отсутствует, имеется: линейная или отслоенная, бахромчатая, слоистая или "луковичная", спикулы или игольчатая, периостальный козырек, смешанная).
14. Рентгеноморфометрия.
15. Рентгенологическое (клинико-рентгенологическое) заключение.
16. Рекомендации.
1. Область исследования.
2. Проекция снимка (прямая, боковая, косая, другие).
3. Оценка качества снимка (физико-технические характеристики: оптическая плотность, контрастность, резкость изображения; отсутствие артефактов и вуали).
4. Состояние мягких тканей, особенно пара - и превертебральных (форма, объем, интенсивность и структура тени).
5. Выраженность физиологических (лордоз, кифоз) и наличие патологических (сколиоз, кифоз) изгибов.
6. Состояние позвонков:
- тела (положение, форма, величина, контуры, структура, ядра окостенения у молодых людей);
- дужки (положение, форма, величина, контуры, структура);
- отростки (положение, форма, величина, контуры, структура, ядра окостенения у молодых людей).
7. Состояние межпозвоночных суставов (дугоотросчатых, унковертебральных; в грудном отделе - реберно-позвоночных и реберно-поперечных).
8. Состояние межпозвоночных дисков (рентгеновских межпозвоночных промежутков) (форма, высота, структура тени).
9. Состояние позвоночного канала (форма и ширина).
10. Состояние других видимых отделов скелета.
11. Рентгеноморфометрия (при функциональных исследованиях, сколиозе и т.п.).
12. Рентгенологическое (клинико-рентгенологическое) заключение.
13. Рекомендации.
1. Проекция снимка (свыше 20 обзорных и специальных проекций).
2. Оценка правильности укладки (по критериям для каждой проекции).
3. Оценка качества снимка (физико-технические характеристики: оптическая плотность, контрастность, резкость изображения; отсутствие артефактов и вуали).
4. Форма и размеры черепа в целом.
5. Соотношение мозгового и лицевого отделов.
6. Состояние мягких тканей в области мозгового черепа (форма, объем, интенсивность и структура тени).
7. Состояние свода черепа (форма и размеры; толщина и структура костей, состояние наружной и внутренней пластинок и губчатого слоя; положение и состояние швов; состояние сосудистых борозд, венозных выпускников, пахионовых ямок; выраженность "пальцевых вдавлений"; пневматизация лобных пазух).
8. Состояние основания черепа (конфигурация и размеры; границы и контуры передней, средней и задней черепных ямок; размеры углов основания черепа; состояние турецкого седла; пневматизация костей; состояние естественных отверстий в области основания черепа и пирамид височных костей).
9. Наличие обызвествлений в области черепа и анализ их тени (физиологические или патогенные).
10. Общий обзор лицевого отдела черепа (форма, величина).
11. Состояние мягких тканей в области лицевого черепа (форма, объем, интенсивность и структура тени).
12. Состояние глазниц (форма, величина, контуры).
13. Полость носа и грушевидное отверстие (положение, форма, величина, пневматизация, состояние носовых раковин).
14. Состояние клеток решетчатого лабиринта (положение, форма, величина, контуры, пневматизация).
15. Состояние верхнечелюстных пазух (положение, форма, величина, контуры, пневматизация).
16. Состояние видимых отделов челюстей и зубов.
17. Рентгеноморфометрия.
18. Рентгенологическое (клинико-рентгенологическое) заключение.
19. Рекомендации.
1. Условия проведенного исследования (вид, концентрация, количество и способ введения контрастного вещества; количество, проекция и последовательность снимков; положение больного, дыхательные пробы, другие условия).
2. Оценка качества снимка (качество подготовки больного к исследованию; физико-технические характеристики: оптическая плотность, контрастность, резкость изображения; отсутствие артефактов).
3. Состояние видимых отделов скелета.
4. Состояние окружающих мягких тканей и соседних органов.
5. Контуры больших поясничных мышц, в сравнении с обеих сторон (определяются или нет; ровные, неровные; четкие, нечеткие).
6. Положение почек.
7. Форма почек.
8. Размеры почек.
9. Контуры почек.
10. Интенсивность и структура тени почек.
11. Наличие дополнительных теней в проекции мочевых путей и других органов забрюшинного пространства и брюшной полости, подозрительных на конкременты, петрификаты, опухоли и т.п.
12. Сравнительная оценка выделения контрастного вещества почками (сроки и выраженность нефрографической фазы, сроки и характер заполнения контрастом полостных систем).
13. Положение, форма и размеры чашечек и лоханок.
14. Положение, форма, контуры и ширина просвета различных отделов мочеточников.
15. Степень и характер заполнения мочеточников контрастным веществом.
16. Положение, форма, величина мочевого пузыря.
17. Контуры и структура тени мочевого пузыря.
18. Рентгеноморфометрия.
19. Рентгенологическое (клинико-рентгенологическое) заключение.
20. Рекомендации.
Рентгенологическому исследованию подлежат оба локтевых сустава, так как иногда, при соотвествующих условиях труда, можно наблюдать двустороннее поражение. Рентгеновская картина характерна. В определенном излюбленном месте появляется поверхностный блюдцеобразный очаг просветления в виде краевого дисковидного некроза. Чаще всего поражена головчатая возвышенность плечевой кости и значительно реже— область блока. При заболевании плечевого сустава изменения локализуются в головке плечевой кости.
Некротический очаг, располагаясь в костной нише, дает бесструктурную интенсивную тень, имеет клиновидную или дисковидную форму и ограничен четкими контурами костной пиши, редко превышая размеры в 1 см2. Эта первая стадия соответствует спокойному клиническому течению и нахождению омертвевшего очага в костном ложе. С гибелью хрящевого покрова и выходом костного секвестра в сустав, т. е. с образованием суставной мыши, соответственно меняется и рентгенологическая картина.
На снимках в таком случае костная ниша оказывается пустой, а костный некротический очаг определяется в полости сустава, обычно в одном из его заворотов. В локтевом суставе суставная мышь чаще обнаруживается в верхне-заднем завороте.
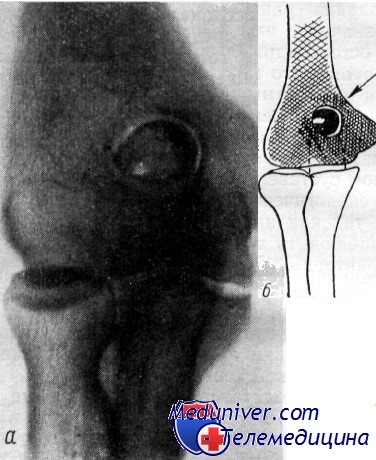
Рентгенограмма (а) и схема (б) правого локтевого сустава. Внутрисуставное тело (стрелка) в локтевой ямке
В дальнейшем внутрисуставная мышь может подвергнуться частичному рассасыванию или, наоборот, в результате организации — обызвествлению. И в том и в другом случае несоответствие в размерах костного ложа и внутрисуставного тела будет свидетельствовать о давности процесса, что может иметь значение для установления связи заболевания с профессией. Глубина, размеры ниши постепенно уменьшаются, структура восстанавливается, и в дальнейшем может сохраниться лишь умеренное уплотнение кости и развитие деформирующего остеоартроза.
Для иллюстрации приведем следующее наблюдение.
Фрезеровщик, 51 года, обрабатывает крупные металлические детали. Работа связана с усиленной нагрузкой правой руки. В течение последних 2 лет появились боли и ограничение сгибания в правом локтевом суставе. Травмы не помнит. Лечился в поликлинике. Больничного листка не имел.
Отмечаются сглаженность контуров правого локтя, болезненность надмыщелков и ограничение сгибания.
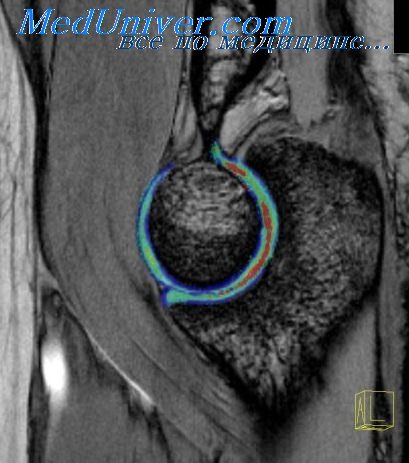
На рентгенограммах правого локтевого сустава определяется суставная мышь в задие-верхнем завороте и две других над головкой луча с выраженными явлениями деформирующего остеоартроза и обширными губовидными остеофитами по краю суставных поверхностей.
При знакомстве с рентгеновской картиной остеохондрита диагноз не представляет затруднений. Больные подлежат переводу на работу, не связанную с нагрузкой пораженного сустава. Хорошие результаты дает оперативное вмешательство — артротомия и удаление суставной мыши. Оперируют только тогда, когда суставная мышь полностью отделилась от кости и вызывает ущемление и нарушение функции сустава. Операция сводится к удалению мыши и не распространяется на костное ложе. Это изменение взгляда на лечение расслаивающего остеохондрита основано на большом личном опыте многих хирургов.
Консервативное лечение при наличии жалоб на боли и ограничение функции сустава заключается в применении тепла и достижении временного покоя с помощью гипсовой повязки. Процесс самоизлечения может, как это показывает рентгенологический контроль, длиться до 2 лет. Иногда суставные мыши полностью рассасываются или они фиксируются в стороне от рабочих поверхностей сустава без того, чтобы заметно мешать его функции. Изредка наблюдается и замещение некротического участка вновь образованной костной тканью, и поврежденный эпифиз принимает относительно правильное очертание и строение.
Суставная мышь (mus articularis, син.: артремфит, внутрисуставная мышь, внутрисуставное тело) — фиброзное, хрящевое или костно-хрящевое образование, перемещающееся в суставной полости.

Суставная мышь располагается в суставной полости свободно (рис.) или связана с внутрисуставными образованиями подвижной ножкой. Величина Суставной мыши — от чечевичного зерна до размеров надколенника и более. Чаще всего С. м. возникает в коленном суставе, реже — в локтевом и, как исключение,— в плечевом, тазобедренном, голеностопном и других суставах. В соответствии с этиологическими факторами С. м. делят на две группы: травматические, возникающие при повреждениях неизмененных тканей сустава, и так наз. патологические, являющиеся следствием дистрофического или воспалительного процесса в суставе. Наиболее типично возникновение С. м. при рассекающем остеохондрозе (см. Кенига болезнь).
Строение С. м. определяется ее происхождением и длительностью пребывания в суставе. Обычно по строению они идентичны тканям, от к-рых отделились. Со временем они подвергаются изменениям дистрофического характера, могут увеличиваться в размерах, распадаться, рассасываться, имплантироваться и приживаться к стенке суставной полости.
Содержание
- 1 Классификация
- 2 Клиническая картина
- 3 Диагностика
- 4 Лечение
- 5 Прогноз
Классификация
Суставные мыши, по данным Смайлли (J . S. Smillie, 1980), в зависимости от строения, разделяют на:
1) фибринные, возникающие в результате гемартроза при травме или хроническом синовите (напр., массивные фибриновые сгустки при ревматоидном артрите);
2) фиброзные, возникающие в результате кровоизлияния в синовиальные ворсины или при хроническом артрите;
3) фиброзно-хрящевые, появляющиеся при повреждениях менисков или при дистрофических процессах в них;
4) хрящевые (из суставного хряща), возникающие вследствие повреждений суставного хряща под действием сил, касательных к его поверхности, или при распространенных деструктивных процессах;
5) костно-хрящевые, являющиеся результатом внутрисуставных и чрессуставных переломов, а также болезни Кенига, остеохондропатии надколенника, остеонекроза, неврогенной или гидрокортизоновой артропатии, секвестрации при артрозе, инфекционном артрите и др.;
6) прочие, являющиеся результатом попадания в суставную полость инородного тела и опухолевых процессов (доброкачественных и злокачественных). В коленном суставе (см.) С. м. может располагаться в надколенниковой сумке (верхнем завороте), боковых отделах суставной полости, в области соприкосновения надколенника и бедренной кости, в межмыщелковой ямке бедренной кости, в суставной щели, над и под менисками и т. д.
Клиническая картина
Клинически Суставная мышь проявляется повторяющейся кратковременной блокадой сустава с болями и последующим реактивным синовитом (см.). Постоянное ограничение движений вызывают только крупные С. м. в межмыщелковой ямке или заднем отделе коленного сустава.
Нередко С. м. прощупывается в суставной полости и может быть фиксирована пальцами через кожу. Решающее значение имеет рентгенол. исследование. Для выявления рентгенопрозрачных С. м. необходима артропневмография (см. Артрография). В последние годы более информативной считается методика двойного контрастирования (контрастным веществом и кислородом), к-рая позволяет не только выявить и локализовать С. м., но и определить ее происхождение (по изменению контуров суставного хряща). При невозможности поставить диагноз рентгенологическими методами прибегают к артроскопии коленного сустава (см. Суставы).
Диагностика
Дифференциальную диагностику проводят с повреждением менисков (см. Мениски суставные), ущемлением гипертрофированных ворсин синовиальной оболочки (см.), в возрасте до 10 лет — с аномалией оссификации дистального эпифиза бедра, в возрасте до 15 лет— с ювенильной остеохондропатией (см.), оссификацией переднего рога мениска.
Лечение
Лечение — оперативное. Удаление С. м. при деформирующем артрозе (см.), хондроматозе применяется как симптоматическое лечение в случаях ущемления С. м., сопровождающегося болями и синовитом. С. м. прощупывают через кожу, фиксируют иглой и затем удаляют через небольшой разрез. При С. м. травматического происхождения и на почве остеохондропатий хорошие результаты дает удаление С. м. одновременно с пластикой больших костнохрящевых дефектов, причем в качестве трансплантата может быть использована сама С. м. либо хрящ с ненагружаемой поверхности мыщелков бедра. Этот метод показан для лиц молодого возраста с целью предупреждения в последующем деформирующего артроза. Возможен следующий прием: на операционном столе при разогнутом коленном суставе рентгенологически определяют положение С. м., после чего, не меняя положения ноги, делают разрез, через к-рый извлекают С. м. Малотравматичной операцией является удаление мелких С. м. через артроскоп.
Прогноз
Прогноз зависит от природы Суставной мыши и своевременности операции. При раннем удалении С. м. травматического происхождения или на почве болезни Кенига анатомо-функциональный результат благоприятен. При позднем удалении возможно развитие деформирующего артроза, при хондроматозе — рецидивы С. м.
Библиография: Баширова Ф. X. Этиология и патогенез рассекающего остеохондроза, Ортоп. и травмат., № 3, с. 68, 1972, библиогр.; Бодулин В. В. К вопросу диагностики и лечения болезни Кенига, Учен. зап. Ставропольского мед. ин-та, т. 13, с. 157, 1963; Миронова 3. С., Мартенс А. С. и Инагамджанов Т. И. Ошибки и осложнения в диагностике и лечении больных с внутрисуставными повреждениями и заболеваниями коленного сустава, Ташкент, 1977, библиогр.; Многотомное руководство по ортопедии и травматологии, под ред. Н. П. Новаченко, т. 3, с. 673, М., 1968; Многотомное руководство по хирургии, под ред. Б. В. Петровского, т. 12, с. 380, М., 1960; Edwards D. Н. a. Bentley G. Osteochondritis dissecans patellae, J. Bone Jt Surg., v. 59-B, p. 58, 1977; Jackson R. W. a. Dandy D. J. Arthroscopy of the knee, N. Y., 1976; Lehrbuch der Orthopadie, hrsg. v. P. F. Matzen, B., 1967; Muheim G. а. Вohne W. H. Prognosis in spontaneous osteonecrosis of the knee, J. Bone Jt Surg., v. 52-B, p. 605, 1970; Smillie I. S. Diseases of the knee joint, Edinburgh a. o., 1980.
Рентгеновская семиотика заболеваний суставов [В помощь начинающим]
При патологических процессах в суставе могут поражаться любые его анатомические части. На рентгенограммах это отражается следующими рентгенологическими симптомами:
- изменениями рентгеновской суставной щели;
- изменениями суставных замыкательных пластинок;
- изменениями субхондрального слоя;
- изменениями формы и величины суставных концов;
- изменениями соотношения суставных концов костей;
- изменениями окружающих мягких тканей.
Изменения рентгеновской суставной щели
Рентгеновская суставная щель является отражением истинной анатомической щели, внутрисуставных образований, таких как диски, мениски и внутрисуставные связки и, в большей степени, - суставных хрящей. В каждом суставе суставная щель имеет определенную форму и ширину. Внутрисуставные образования в норме изображения, как правило, не дают. Изменения формы и ширины щели обычно обусловлены изменениями хрящей, реже других составляющих элементов сустава.
Чаще всего патологический процесс в суставе приводит к сужению суставной щели, иногда до полного ее исчезновения; реже наблюдается ее расширение; в ряде случаев в полости сустава встречаются дополнительные внутрисуставные образования.
Сужение суставной щели свидетельствует о полном или частичном разрушении суставных хрящей. Сужение может быть равномерным и неравномерным. Этот симптом встречается как при воспалительных, так и при дистрофических процессах.
При гнойных артритах хрящ разрушается довольно быстро и на значительном протяжении. При хронических артритах разрушение идет медленно, неравномерно; часто процесс начинается в местах прикрепления сумки или связок, где образуются сначала мелкие кисты, а затем небольшие краевые узуры. При туберкулезном артрите изменениям суставной щели предшествует изменение кости (первичный остит); то же может быть и при гнойном артрите, если он является следствием остеомиелита.
При артрозах разрушение хряща происходит в результате его дистрофии. Процесс протекает медленно и в зависимости от нагрузки на хрящ, последний разрушается на значительном протяжении или довольно локально.
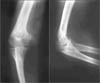
Рис. 1. Артрит (гнойный) правого локтевого сустава. Рентгеновская суставная щель неравномерно сужена, в медиальном отделе - расширена за счет деструкции суставной замыкательной пластинки и субхондрального слоя локтевой кости, в этом месте - мелкие внутрисуставные секвестры; регионарный остеопороз.
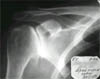
Рис. 2. Деформирующий артроз правого плечевого сустава. Рентгеновская суставная щель равномерно сужена на всем протяжении, замыкательные пластинки уплотнены, в субхондральном слое - остеосклероз, в краевых отделах - костные разрастания.
Расширение рентгеновской суставной щели более редкий симптом и может быть результатом либо увеличения объема хрящей, либо увеличения анатомической суставной щели вследствие раздвигания суставных концов или одновременного разрушения и суставного хряща и кости при гнойной деструкции и при остеолизе.
Увеличение объема суставных хрящей происходит при остеохондропатиях и, иногда при ревматоидном артрите у детей. Дальнейшее расширение суставной щели при остеохондропатиях происходит в результате импрессионного перелома и сплющивания суставной головки, т.е. происходит расширение анатомической суставной щели.

Рис. 3. Остеохондропатия головки левой бедренной кости. Рентгеновская суставная щель слева расширена.
Увеличение истинной суставной щели возникает очень редко, как следствие скопления свободной жидкости и повреждения связок и суставной сумки.
При переходе воспалительного процесса, разрушившего суставной хрящ, на кость с последующей ее деструкцией образуются узуры, которым соответствуют участки локального расширения суставной щели (см. Рис. 1).
При артропатиях в результате остеолиза суставных концов, расстояние между ними может значительно увеличиваться, однако о расширении суставной щели в данном случае говорить не корректно, т.к. таковая по сути дела вообще отсутствует.
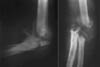
Рис. 4. Сирингомиелия. Артропатия левого локтевого сустава.
Дополнительные внутрисуставные образования, если они располагаются свободно, обычно называются суставными мышами. Они имеют самое разнообразное происхождение. Это может быть небольшой осколок суставной поверхности, образовавшийся в результате травмы. При артропатиях возможны патологические внутрисуставные переломы с образованием свободных тел в полости сустава.
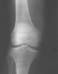
Рис. 5. Рентгенограмма правого коленного сустава. Внутрисуставной перелом с отрывом фрагмента межмыщелкового возвышения большеберцовой кости.
Суставная мышь может образоваться при ограниченном асептическом остеонекрозе (болезнь Кёнига).
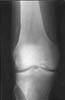
Рис. 6. Правый коленный сустав. Болезнь Кёнига.
При деформирующем остеоартрозе в полость сустава может отторгнуться, а затем обызвествиться фрагмент некротизированного хряща, реже может отломиться внутрисуставной остеофит.
При хондроматозе сустава в синовиальной оболочке образуются хрящевые тела различной формы и величины, обычно множественные, которые постепенно обызвествляются. Часть из них может потерять связь с капсулой и стать свободными внутрисуставными телами.
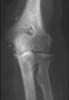
Рис. 7. Хондроматоз левого локтевого сустава.
При артритах (гнойных или туберкулезных) в полость сустава могут отторгаться секвестры (см. Рис. 1).
Кроме свободных внутрисуставных тел (мышей) на рентгенограммах могут быть видны тени обызвествленных внутрисуставных анатомических образований. Это могут быть хрящевые губы в плечевом и тазобедренном суставах, мениски, внутрисуставные связки и жировые складки (при болезни Гоффы) в коленном суставе.
Изменения суставных замыкательных пластинок
Суставные замыкательные пластинки могут подвергаться частичной или полной деструкции при артритах (см. Рис. 1) или опухолях; разрушаться вследствие остеолиза при артропатиях (см. Рис. 4).
Иногда следствием артритов (гнойного, гонорейного, туберкулезного, ревматоидного) становиться образование костного анкилоза (частичного или полного) с исчезновением суставной щели и замыкательных пластинок в мести сращения, где отмечается переход костных балок с одной кости на другую. Врожденное отсутствие сустава в отличие от анкилоза называется конкресценцией.
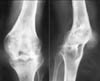
Рис. 8. Анкилоз левого коленного сустава.
При деформирующих артрозах замыкательные пластинки склерозируются, утолщаются; в их краевых отделах при этом могут появляться костные разрастания - остеофиты (см. Рис. 2 и 9).
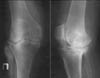
Рис. 9. Деформирующий артроз правого коленного сустава.
Изменения субхондрального слоя
В субхондральном слое эпифиза может развиваться регионарный остеопороз (при артритах, см. Рис. 1) или остеосклероз при артрозах (см. Рис. 2) и хронических артритах. При артритах могут образоваться очаги деструкции, иногда с секвестрами (см. Рис. 1), при артрозах - очаги кистовидной перестройки (см. Рис. 10).
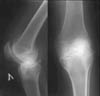
Рис. 10. Деформирующий артроз левого коленного сустава
Изменения формы и величины суставных концов может произойти в результате
- деструкции при артритах (см. Рис. 1) и опухолях;
- остеолиза при артропатиях (см. Рис. 4);
- гиперрегенерации при артрозах (см. Рис. 9);
- порока развития (гипоплазия, аплазия) (см. Рис. 11).
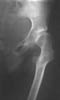
Рис. 11. Гипоплазия левой половины таза и бедра
Изменения соотношения суставных концов костей
Нормальное соотношение суставных концов называется конгруэнтностью. Полное несоответствие суставных поверхностей по отношению друг к другу наблюдается при вывихе (врожденном, травматическом, патологическом); неполное соответствие (частичное несоответствие) называется подвывихом.

Рис. 12. Вывих средней фаланги 5 пальца кисти
Результатом застарелого невправленного или врожденного вывиха может стать образование неоартроза, при котором суставная головка располагается во вновь сформированной суставной впадине.
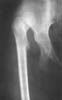
Рис. 13. Врожденный вывих бедра с образованием неоартроза
Продолжение статьи следует .
Читайте также:


