Опрос по ревматоидному артриту
За период государственной практики мной была проделана следующая работа: 1.Мною проведены исследования по статистике Ревматоидного артрита
Статистические данные
Статистика ревматоидного артрита
У менее 1% людей с этим заболеванием происходит спонтанная ремиссия. 50-70% людей получают инвалидность в течение пяти лет после начала заболевания, а половина из них перестанет работать в течение 10 лет. Годовые затраты на борьбы с этим заболеванием только в России составляе тболее 5 млр. рублей.
| За 2015 год Город Бирск | ||||||
| Всего | Взято под диспансерное наблюдение | Впервые в жизни выявлено | Взято под наблюдение | Выявлено при проф. Осмотрах | Снято с диспансерного учёта | Состоит под наблюдением |
2.Проводил обследование больных по схеме: опрос больного, осмотр, измерение АД, пальпацию и аускультацию
3. Исследовал истории болезней пациентов с Ревматоидным артритом.
На примере одной из них я раскрою вам практические аспекты данного исследования
2.2 история болезни
Паспортные данные
ФИО:_______
Возраст: 67 лет
Адрес: г. Бирск
Место работы: пенсионер
Срок курации: 3.12.08-5.12.08
Дата поступления:19.11.08
Клинический диагноз: Ревматоидный артрит, суставная форма
Жалобы больного на момент поступления
1. боль, усиливающуюся утром, ограничение подвижности в мелких суставах кистей, стоп (межфаланговых, пястнофаланговых, лучезапястных, плюснефаланговых, голеностопных), периодически в плечевых, коленных суставах.
2. отечность в области мелких суставов кистей и стоп.
3. утренняя скованность в суставах до обеда.
4. выраженную общую слабость, вялость.
5. субфебрильная температура. На момент курации жалоб нет.
2.3Anamnesis morbi
Считает себя больным с 2003 года, заболел остро. Первые симптомы, припухлость, боль, скованность в суставах кистей обеих рук (межфаланговых, пястнофаланговых), появились утром. Обратился к терапевту. Был направлен на консультацию к ревматологу. Был выставлен диагноз полиартрит. Получал ГКС по схеме (какие именно не помнит), метотриксат сначала в/м, затем per os. Наблюдался хороший клинический эффект. Через некоторое время после отмены ГКС возникало обострение суставного синдрома, прием ГКС возобновлялся. Данное лечение проводилось до января 2007 г, затем самостоятельно отменил метотриксат, ГКС принимал. В сентябре 2007 г. самочувствие ухудшилось, боль, припухлость, скованность появились и в мелких суставах стоп. Консультирован ревматологом, рекомендовано: найз, делагил, преднизолон 15 мг в сутки с последующим снижением дозы поддерживающей. Отмечалось улучшение самочувствия. Через 4 месяца самостоятельно отменил делагил (со слов больного ухудшение зрения), В марте 2008 г вновь ухудшение самочувствия. Консультирован ревматологом, рекомендовано: сульфасалазин, ГКС, НПВП. Сульфасалазин принимал 2 месяца, отмечал улучшение, затем самостоятельно отменил. В ноябре 2008 г снова ухудшение(резко появилась болезненность сначала в правой кисти,затем в левой,позже боль разлилась на плечевые,локтевые суставы;) -госпитализирован в краевую больницу.
2.4Anamnesis vitaе
Родился в г. Магадане. Единственный ребенок в семье. Рос и развивался нормально. Окончил среднюю школу, институт. Начало трудовой деятельности в 24лет.Работал преподавателем в институте. На данный момент пенсионер. Материально-бытовые условия удовлетворительные.
Туберкулез, гепатиты отрицает. Страдает хроническим гастритом, гайморитом. Травм, гемотрансфузий не было. Операции – тонзилэктомия, гайморотомия в1960. Аллергии нет. Хронические интоксикации: не курит, алкоголь не употребляет. Наследственность не отягощена.
2.5Status praesens
Общее состояние больного: На момент осмотра удовлетворительное, положение в постели активное, сознание ясное, выражение лица озабоченное, глазные симптомы отсутствуют. Поведение обычное, телосложение правильное.
Кожные покровы и слизистые оболочки: Окраска бледно-розовая. Цианоза, иктеричности не наблюдается. Кожные покровы сухие, тургор тканей и эластичность снижена. Слизистые чистые, желтушного прокрашивания уздечки языка и склер нет. Отеки на конечностях и лице отсутствуют.
Подкожная жировая клетчатка: выражена умеренно.
Периферические лимфатические узлы: не пальпируются.
Мышцы: степень развития средняя, атрофичны, безболезненны, без уплотнений.
Костно-суставной аппарат: Имеется незначительное искривление позвоночника в поясничном отделе. Суставы без видимой патологии. При пальпации слегка болезненны.Объём активных и пассивных движений не ограничен во всех плоскостях.
Органы дыхания: ЧД-20 в мин., ритм правильный, тип смешанный. Носовое дыхание не затруднено. Болей самостоятельных или при давлении и поколачивании у кончика носа, на местах лобных пазух и гайморовых полостей не наблюдается. Гортань нормальной формы, ощупывание безболезненно. Болей при разговоре, глотании нет. Правая и левая половины грудной клетки симметричны. Движение обеих половин грудной клетки, синхронно, без отставания. Пальпация грудной клетки безболезненна. При пальпации грудной клетки: голосовое дрожание ослабленно, резистентность - умеренная. При сравнительной перкуссии легких на симметричных участках грудной клетки звук с коробочным оттенком.
Топографическая перкуссия легких: Нижняя граница легких:
Правое Левое
Парастернальная: 6 м/р.
Среднеключичная: 7 м/р.
Перед. подмышечная: 8 м/р. 8 м/р.
Сред. подмышечная: 9 м/р. 9 м/р.
Задняя подмышечная: 10 м/р. 10 м/р.
Лопаточная: 11 м/р. 11 м/р.
Околопозвоночная: 12 м/р. 12 м/р.
Подвижность легочного края: 3 см.
При аускультации на симметричных участках грудной клетки дыхание ослабленное везикулярное.
Органы кровообращения. Исследование сердца: При осмотре области сердца патологических пульсаций не обнаружено. Верхушечный толчок локализуется в 5-м межьреберье на 1.5 см. кнутри от среднеключичной линии, S=2.0*1.5 см., высокий, сильный, резистентный.
Перкуссия сердца.
Границы относительной и абсолютной тупости сердца в пределах нормы.
Ширина сосудистого пучка: правая – во 2-м межреберье по правому краю грудины, левая – во 2-м межреберье по левому краю грудины.
Поперечный размер относительной тупости сердца - 3+8,5=11,5 см., угол Боткина – тупой.
При аускультации сердца тоны: ясные, аритмичные, патологических шумов не выявлены.
Исследование сосудов: При осмотре патологических пульсаций не обнаружено. Стенки артерий - гладкие, эластичные. Пульс: частота 60 уд/мин., ритм неправильный, высокого наполнения, твердый, синхронный на обеих руках. Дефицит пульса отсутствует, пульсации на ногтевых фалангах не отмечается. АД - 130/70 на обеих руках. При аускультации периферических сосудов патологических шумов не обнаружено. Вены ног без изменений.
Органы пищеварения: Губы бледно-розовые, влажные. Язык розового цвета, нормальной формы и величины, сосочки хорошо выражены. Слизистая языка влажная, без видимых дефектов. Десны розовые, кровотечений и дефектов нет. Зев чистый, не отечный, чуть красноватый, миндалины не увеличены, не выступают из - за нёбных дужек. Зубы постоянные, состояние удовлетворительное. Ротовая полость санирована. Слюнные железы не увеличены, безболезненны. Аппетит хороший, срыгивания и рвоты нет.
Исследование живота:
Осмотр. Живот обычной формы, симметричен. Коллатерали на передней поверхности живота и его боковых поверхностях не выражены. Рубцов и других изменений кожных покровов не отмечается. Мышцы брюшной стенки не участвуют в акте дыхания. Грыжевые выпячивания в положении стоя не выявлены.
Поверхностная ориентировочная пальпация. При поверхностно – ориентировочной пальпации зон кожной гиперальгезии нет. Диастаз прямых мышц живота отсутствует. Живот не напряжен. Симптом Щёткина - Блюмберга отрицательный.
При глубокой методической скользящей пальпации по Образцову - Стражеско – Василенко патологии не выявлено.
При перкуссии определяется кишечный тимпанит разной степени выраженности, болезненности и свободной жидкости не обнаружено.
Аускультация. Перистальтика кишечника сохранена, патологические шумы отсутствуют.
Поджелудочная железа: не пальпируется.
Исследование печени и желчного пузыря:
Желчный пузырь не пальпируется, болезненность при пальпации в точке желчного пузыря отсутствует, перкуторно не определяется. Симптомы Ортнера, Карвуазье, френикус-симптом - отрицательные.
Печень. Пальпируется на уровне края рёберной дуги. Край мягкий, острый, безболезненный. Размеры по Курлову: 10*9*7 см.
Селезёнка: Не пальпируется.
Стул 1 раз в день, оформленный, коричневого цвета.
Органы мочевыделения: Жалобы отсутствуют. Развитие I и II половых признаков соответствует возрасту.
Исследование почек. При осмотре области почек патологических изменений не выявлено. Почки не пальпируются (в 3-х положениях), пальпируемая область безболезненна. Симптом поколачивания отрицательный. Болезненность при пальпации по ходу мочеточников отсутствует. Диурез 3-4 раза в день.
Нервная и эндокринная система. Состояние удовлетворительное. Жалоб нет. Больной в полном сознании. Интеллект соответствует уровню развития. Нарушения памяти, внимания не отмечено. Настроение ровное, пациент адекватно реагирует на все, что его окружает, контактен, общителен, обладает правильной и развитой речью. Патологических проявлений со стороны эндокринной системы не выявлено. Щитовидная железа не пальпируется. При перкуссии и аускультации патологических изменений в области щитовидной железы не обнаружено.
2.6Предварительный диагноз и его обоснование
На основании жалоб больного на:
- сильную боль, ломоту в суставах (межфаланговых, лучезапястных, локтевых, плечевых, голеностопных, коленных).
- припухлости в области суставов.
- утренняя скованность говорим, что в патологический процесс вовлечена костно-суставная система.
Исходя из анамнеза заболевания:
Появились жалобы на припухлость, покраснение суставов правой кисти. Затем появилось ограничение подвижности в этих суставах. Через месяц присоединилась боль и ломота в суставах другой кисти, локтевых и плечевых суставах. Затем в течение месяца появились аналогичные симптомы со стороны голеностопных и коленных суставов.
По утрам больной ощущал скованность в суставах, ограничение их функции. Все это время у больного была субфебрильная температура.
А также опираясь на диагностические критерии ревматоидного артрита (Американская ревматологическая ассоциация, 1987 г.).
Диагноз ревматоидного артрита ставят при наличии не менее четырех из перечисленных ниже критериев:
- Утренняя скованность в течение I ч и более, сохраняющаяся по крайней мере 6 нед
- Увеличение объема трех и более суставов в течение по крайней мере 6 нед
- Увеличение объема лучезапястных, пястно-фаланговых и проксимальных межфаланговых суставов в течение по крайней мере 6 нед
- Симметричность поражения суставов
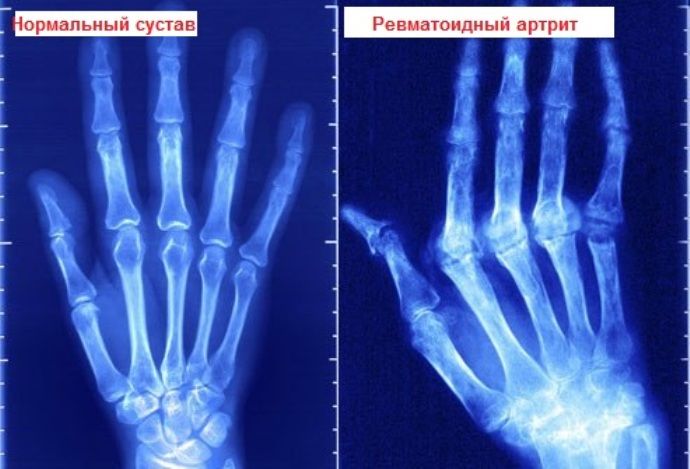
- Типичные изменения, выявляемые при рентгенографии кистей: эрозии суставных поверхностей и остеопороз
- Ревматоидные узелки
- Наличие ревматоидного фактора в сыворотке, можно поставить предварительный диагноз:
Ревматоидный артрит с преимущественным поражением дистальных межфаланговых суставов кисти. Н.Ф.С. 2 ст.
Ревматоидный артрит носит инфекционный воспалительный характер. Это системное заболевание соединительных тканей организма. Протекает заболевание , п оражая мелкие периферические суставы. Для выявления заболевания проводится диагностика ревматоидного артрита . П ри этом необходима сдача всех соответствующих анализов. На основе результатов доктор назначает лечение.
Причины и симптомы ревматоидного артрита
Изменения в суставах при ревматоидном артрите происходят симметрично. Вначале они наблюдаются в стоп ах , пятнисто-фаланговых и межфаланговых сустав ах . Если вовремя не была проведена диагностика ревматоидного артрита и его лечение, то со временем поражаются все остальные суставы. Зачастую возникновению заболевания способствует генетическая предрасположенность или инфекционные заболевания. Другими причинами ревматоидного артрита могут быть:
- гормональные нарушения;
- переохлаждение суставов;
- инфекционные процессы;
- перенесенные т равмы ;
- стрессовые ситуации (частая причина заболевания у женщин).
Ревматоидный артрит (код по МКБ 10) разделяют на виды: серонегативный М06.0; серопозитивный М05.8 и юношеский М08. При данном заболевании пациенты чаще всего жалуются на боли в пораженных суставах, они носят волнообразный, ноющий характер. Острое воспаление может стать причиной болей в мышцах. Наличие лихорадки подтверждает факт присутствия воспалительного проц есса в организме.
Сразу после пробуждения больные часто чувствуют скованность в суставах, она проходит через полчаса после каких-либо движений. Осматривая пораженные участки, доктор обнаруживает заметные покраснения. В запущенных случаях происходит нарушение функций сустава. Параллельно диагностируется отек или атрофия мышц. Ревматоидный артрит имеет яркую симптоматику, поэтому заметить проявления недуга пациент может сразу самостоятельно. При обнаружении первых признаков необходимо срочно обращаться за помощью к медикам. Правильно проведенная диагностика позволит выставить диагноз и начать своевременное лечение.
Диагностика артрита ревматоидного

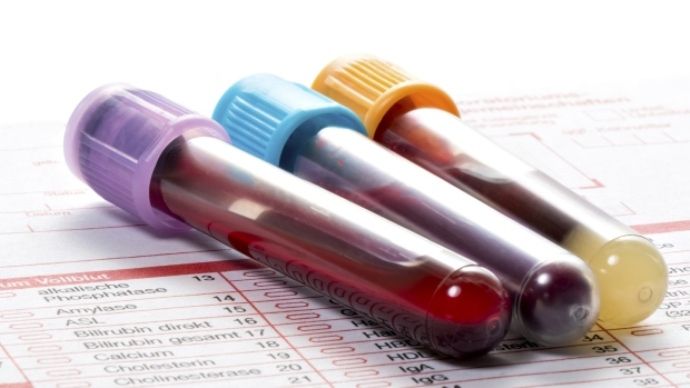
При ревматоидном артрите особое внимание уделяется лабораторным исследованиям. Нет такого теста, который одиночно мог бы подтвердить наличие заболевания. Для постановки диагноза " ревматоидный артрит", анализы для диагностики должны проводиться комплексно. При подозрении на данный недуг н еобходимо наличие следующих данных:
- общего анализа крови (обязательно СОЭ);
- о бщего анализа мочи;
- биохимии крови (АЛТ, АСТ, С-реактивный белок, креатинин);
- и сследование на антицитруллиновые антитела и ревматоидный фактор;
- маркеры гепатитов;
- анализа на антинуклеарные антитела.
То лько в сумме перечисленные показатели позволяют определиться точно с диагнозом. Окончательно оценку состояния дает доктор, опираясь помимо этого на результаты инструментального исследования.
Подготовка к анализам крови
Д иагностика артрита ревматоидного о бязательно включает в себя лабораторные исследования. Чтобы результаты были более достоверными, к сдаче анализов необходимо подготовиться заранее:
- За сутки запрещается употреблять алкогольные напитки.
- Т акже ограничить физические нагрузки за сутки до сдачи анализов.
- Исключить лекарственные препараты за две недели, если сделать это невозможно, предупредить медицинского работника, который будет расшифровывать показания.
- За час запрещено курить.
- Необходимо успокоиться, не нервничать, полчаса до процедуры посидеть в тихой обстановке.
- Н е употреблять крепкий чай и кофе.
- Если в один день назначены рентгенография , другие инструментальные исследования, физиотерапия, придется отказаться от сдачи крови.
- Анализ крови нужно сдавать натощак.
Из результатов будет видно, какое количество клеток содержится в единице объема, будут доступны сведения и о скорости оседания эритроцитов (СОЭ). Этот показатель в диагностике наиболее важен.
Правильная подготовка к процедуре и обеспечение стерильности при заборе крови позволят получить достоверную информацию.
Общие анализы
Из общего анализа мочи можно узнать о наличии бактериальных клеток, биохимических субстратах, об общих физико-химических свойствах. При установлении ревматоидного артрита доктора больше всего интересуют следующие показания:
- Н аличие в крови воспалительных бактериальных п ризнак ов - повышенные лейкоциты, изменения в лейкоцитарной формуле. Данные показатели повышаются при инфекциях, при аутоиммунных патологиях меняются редко.
- Присутствие вирусного воспаления - снижение лейкоцитов и повышение лимфоцитов. Такая картина наблюдается при реактивном воспалении суставов, вызывается которое вирусами гепатита.
- Повышенный белок в моче и присутствие лейкоцитов указывают на наличие воспалительного процесса . При ревматоидном артрите такая картина харак терна .
В целом, исследования только мочи и крови крайне неинформативны. Для правильной диагностики, особенно в случаях, когда устанавливается инвалидность при ревматоидном артрите , просто необходимо проходить комплексное обследование.
Общие анализы крови и мочи дают возможность исключить другие заболевания.
СОЭ (скорость оседания эритроцитов)
О собое внимание уделяется при анализе крови скорости оседания эритроцитов (СОЭ). Принцип этого исследования описан ниже.
Кровь довольно сложная по своему составу среда. Кроме воды и клеточных элементов она содержит различные биохимические субстраты, в том числе белок.
Если пробирку с кровью оставить недвижимой, в покое, то эритроциты начинают оседать из-за силы тяжести.
Скорость такого оседания во многом зависит от того, как отдельные эритроциты объединяются в агрегаты.
Последнее может происходить из-за высокого белка, который и вызывает воспалительные реакции.
Если СОЭ повышена, то можно утверждать, что присутствуют воспалительные процессы, которые происходят при ревматоидном артрите. Руки , ноги у пациентов начинают в таких случаях ныть, реагировать на погоду, появляются боли.
СОЭ дает возможность определить активность заболевания, показатели указывают на аутоиммунные активные процессы. При лечении задача доктора - снизить показатели СОЭ до нормального уровня, этот факт будет подтверждать правильность выбранной терапии.
Биохимический анализ крови при ревматоидном артрите
Для биохимического исследования крови забор производится из вены и отправляется в лабораторию для определения наличия тех или иных субстратов. Это могут быть ферменты, белки, кислоты. При ревматоидном артрите внимание уделяется:
- У ровню печеночных ферментов АСТ, АЛТ. Они не могут свидете льствовать о наличии воспаления, но перед тем как лечить ревматоидный артрит рук , ног , д октор должен оценить со стояние печени и подобрать оптимальную терапию.
- Креатинину. Выводится почками как конечный продукт метаболизма белков. При повышенных показателях можно судить о плохой работе почек. Токсичные лекар ст ва в таком случае будут недопустимы к применению.
- Фракции белка. Этот неспецифический показатель подтверждает наличие воспалительного процесса в организме.
Из перечисленного выше следует, ч то ставить диагноз только на основании анализов крови невозможно. Они дают возможность назначать правильное лечение. Отдельно стоит отметить такой биохимический по казатель к ак С-реактивный белок.
C-реактивный белок (СРБ)
Для определения в анализе СРБ доктор должен сделать на направлении особую отметку. Для чего определяют показатель ? При острой фазе воспаления С-реактивный белок является наиболее важным. Без данн ого метаболита наша иммунная система не могла бы отвечать на повреждающие факторы воспалительными процессами. Если показатель превышает норму, это свидетельствует о воспалительном процессе в организме, который носит неизвестную локализацию, характе р может быть вирусным, бактериальным, аутоиммунным. Повышенный СРБ указывает на системную патологию в организме.
Ревматоидный фактор
Ревматоидный фактор определяется при наличии аутоиммунных заболеваний . Что собой он представляет? Это совокупность веществ - выработанные на клетки антитела иммунной системы. Клетки эти входят в оболочку сочленения, т ам-то и образуется ревматоидный фактор. В кровь он поступает из суставной полости и определяется при помощи анализов. Данный показатель повышается при:
- серозном ревматоидном артрите (код по МКБ 10 - М 05.8 );
- СКВ;
- с клеродермии;
- д ерматомиозите;
- наличии о пухоли;
- п аразитарных и инфекционных заболеваниях;
- в аскулите.
Антицитруллиновые антитела
Диагностика ревматоидного артрита лабораторная дает возможность обнаружить в крови антицитруллиновые антитела (АЦЦП). Цитруллин - аминокислота, которая является частью белка. Последний входит в состав соединительной и эпителиальной ткани. Если происходит выработка антител к этой аминокислоте, можно судить о поражениях соединительных капсул в сочленениях. При повышении уровня АЦЦП более 95% можно с уверенностью утверждать о наличии ревматоидного артрита. Уже на ранних стадиях этот маркер присутствует в крови.
Но доверять только этому показателю не стоит, так как есть случаи повышения АЦЦП и при иных системных болезнях.
Антинуклеарные антитела
Если в организме происходят какие-то аутоиммунные процессы, начинается выработка определенного количества антител против белка в собственном организме. Называют эти антитела антинуклеарными. Рекомендуется определять этот показатель, если при анализе обнаружились воспаления неясной природы. К примеру, при повышенной СОЭ.
Однако антинуклеарные антитела не являются высокоспецифическим маркером при диагностике ревматоидного артрита. Показатель этот может также обнаружиться при:
- системных заболеваниях соединительных тканей;
- склеродермии;
- гепатите;
- реактивном артрите.
"Метотрексат"- отзывы при ревматоидном артрите
В базисной терапии при лечении ревматоидного артрита применяется "Метотрексат". Медикамент дает возможность подавлять выраженные симптомы , а также способен предупреждать разрушения костных тканей, обеспечивает стойкое противостояние деформации суставов. Лекарственное в ещество воздействует на клетки, способные к быстрому делению. Препарат оказывает противовоспалительный и противоопухолевый эффект благодаря тому, что происходит нарушение цикла метаболизма фолиевой кислоты.
Принимая "Метотрексат" при ревматоидном артрите, отзывы пациенты в большей степени оставляют положительные. Симптомы поражения суставов (скованность, отечность, боли ) становятся заметно менее выраженными. Прежде чем использовать препарат, необходимо ознакомится с противопоказаниями. Отрицательные отзывы обычно оставляют те, к то бездумно, без назначения доктора применяет лекарство.
"Метипред" при ревматоидном артрите также оказывает благотворное воздействие. Относится препарат к группе глюкокортикостероидов . Н а организм оказывает противовоспалительное, противоаллергическое и иммунодепрессивное действие. Активным веществом здесь является метилпреднизолон .

Инструментальные методы диагностики
Кроме лабораторных исследований при диагностике ревматоидного артрита необходимо использовать инструментальные методы , которые пом огут выявить заболевание и установить правильный диагноз.
Артроскопия. Малоинвазивный хирургический метод. Делается два небольших прокола в колене, вводится камера, благодаря которой предоставляется возможность диагностировать все внутренние изменения. Полученные сведения дают возможность спланировать правильное лечение.
Биопсия. Выполняется процедура под анестезией с помощью артроскопического доступа. Для исследования делается забор синовиальной ткани. Характер повреждений исследуют микроскопическим и гистологическим методом.
Сцинтиграфия сустава. Самый информативный метод. Используется лучевая диагностика. Уже на ранних стадиях выявляются проблемы. Исследование проводят на гамма-томографе.
МРТ. Метод очень чувствителен, дает возможность выявить отеки, эрозии костных тканей, синовит . Но для подтверждения диагноза потребуются дополнительные исследования, так как эти признаки не всегда могут принадлежать данному недугу.
УЗИ суставов. Нетравматичный , экономичный, доступный метод. Превосходит по точности рентгенологический. Есть возможность визуализировать состояние хрящей, сухожилий, связок.
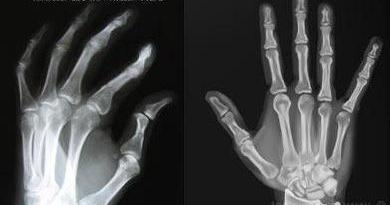
Рентгенография . Для корректировки лечения данный метод используют, чтобы наблюдать за изменениями в развитии костной эрозии. На ранней стадии ревматоидного артрита рентген помогает обнаружить проблемы только на стопах и кистях рук. Обследование не дает возможности обнаружить симметрию развивающихся процессов при ревматоидном артрите.
Диагностика ревматоидного артрита производится путём личного осмотра пациента врачом и дальнейшим анализом информации, которая поступает в виде заключений по лабораторным и инструментальным обследованиям. При этом процесс постановки диагноза, при сформировавшейся патологии, не вызывает сложностей. Определённые трудности определения болезни существуют на ранних стадиях патологии.
Диагностические признаки и критерии
Среди диагностических признаков заболевания отмечаются:
- АЦЦП (антитела к циклическому цитруллинированому пептиду);
- увеличение количества нейтрофилов и другие изменения синовиальной жидкости под воздействием воспаления;
- остеопороз в районе сустава и костная эрозия.
Протекание ревматоидного артрита характеризуется нижеследующими критериями диагностики, которые были выявлены американскими ревматологами в 1997 году:
- Наличие скованности в поражённых соединительных тканях в утренние часы (длительностью от одного часа, присутствующая в течение шести недель);
- Проявление артрита в трёх или более сочленённых соединениях;
- Чаще всего патология наблюдается:
- во втором и третьем пальце руки в межфаланговых областях, а также в области запястья;
- одновременно в коленях и запястьях;
- в локтевом и голеностопном сочленении.
- Наличие симметричного поражения суставов (при признаках боли в костных сочленениях левой руки, аналогичные боли проявляются в правой руке);
- Проявление внесуставных признаков:
- ревматоидные узелки;
- воспаление лимфоузлов;
- поражение внутренних органов.
- Положительная ревматологическая реакция в анализах крови;
- Характерные изменения на рентгеновских снимках.
Указанные диагностические критерии являются международным стандартом диагностики ревматоидного артрита.
Диагностирование болезни на ранней стадии

Обнаружение патологии на первоначальных этапах формирования позволяет приступить к своевременному курсу терапии. Это способствует предупреждению развития осложнений. Но процесс выявления воспалительной реакции соединительной ткани в начальной фазе обусловлен рядом сложностей. Это совпадение симптомов болезни с другими патологиями, а также отсутствие высокоэффективных лабораторных методик для распознавания диагноза на ранних этапах. Ещё одним немаловажным фактором является обращение пациента с первыми признаками болезни к терапевту. Данные специалисты, в отличие от ревматологов, не в состоянии сразу установить правильное заключение.
Начальной стадией болезни считается промежуток времени от проявления первых негативных признаков до начала деструктивного изменения хрящевой ткани. Как правило, такой период длиться около трёх месяцев. Значимой информацией для диагностики ревматоидного артрита на ранних стадиях заболевания являются полученные в ходе устного опроса пациента жалобы. Среди них выделяются:
- возникновение болей в суставах;
- формирование скованности и отёчности в области поражения;
- болевые ощущения при сжатии кистей рук или при ходьбе (боль отражается в голеностопном аппарате);
- снижение веса;
- повышение температуры;
- наличие быстротечной утомляемости;
- присутствие слабости организма в целом.
Широкое применение получила методика АЦЦП . Она помогает распознать присутствие указанных антител в организме больного заблаговременно. Что позволяет приступить к своевременному лечению на ранней стадии патологии.
Лабораторные и инструментальные методы диагностики
Для выявления ревматоидного артрита используют следующие лабораторные методы диагностики:
- Ревматоидный фактор
Данное исследование показывает наличие аутоиммунных расстройств в организме пациента. К ревматоидным факторам относятся аутоагрессивные антитела иммуноглобулинов. Наибольшее скопление указанных антител выявляется в костном мозге и синовиальной жидкости. По наличию аутоагрессивных антител можно сделать вывод о степени сформировавшегося заболевания. Соответственно при большом присутствии данных элементов патология имеет запущенную степень, а при малом наличии диагностируется ранняя стадия заболевания.
Данные исследования проводят следующими способами: гистохимическими, нефелометрическими, реакция латексагглютинации и Валера-Роза.
Диагностирование заболевания осложнено наблюдением ревматоидных факторов как у здоровой части населения (около пяти процентов), так и у людей с присутствием вируса гепатита С.
Титры антител к циклическому цитруллинированному пептиду являются передовым лабораторным исследованием, которое может выявить болезнь в начальной стадии прогрессирования. Присутствие АЦЦП в крови заболевшего, возможно, обнаружить заблаговременно. Они формируются в период от двенадцати до восемнадцати месяцев, до начала образования первых болевых признаков. При этом за нормативный показатель берётся 3 Ед/мл АЦЦП. В случае превышения данного параметра, диагностируется воспалительное заболевание соединительной материи.
- Общий и биохимический анализ крови
При детальном рассмотрении общего анализа крови может фиксироваться повышенное содержание лейкоцитов. Что может свидетельствовать об инфекционной природе патологии. При увеличении числа эозинофилов повышается вероятность аллергического типа заболевания.
По данным биохимического анализа крови вероятны нижеследующие заключения:
- присутствие чрезмерной концентрации фибриногена и сиаловой кислоты означает протекание активной воспалительной реакции;
- нарушение белкового метаболизма возможно при различных видах артрита;
- излишнее содержание мочевой кислоты характерно наличию подагры.
- Изучение синовиальной жидкости
При наличии патологии, в синовиальной жидкости выделяются следующие изменения:
- повышено количество лейкоцитов;
- помутнение жидкости;
- приобретение излишней вязкости;
- формирование рагоцитов .
К основным показателям лабораторного диагностирования указанной патологии относятся ревматоидные факторы и антицитруллиновые антитела. На базе данных исследований можно сделать заключение о наличие или отсутствии патологии. Остальные показатели являются важными для оценки тяжести болезни и дальнейшего назначения лечения.
Для более тщательного анализа заболевания применяют нижеследующие инструментальные методы диагностики:
Данный способ представляет собой визуальное исследование поражённого сустава при помощи специализированного оборудования. По данным артроскопии делается вывод о необходимости хирургической коррекции диартроза.
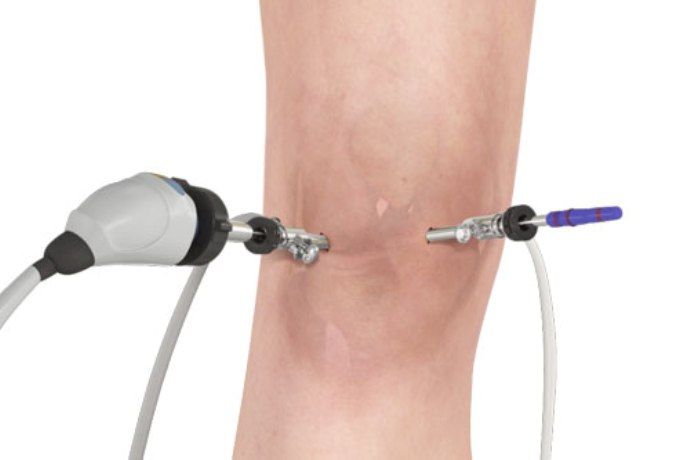
В процессе исследования выявляются нижеследующие характерные признаки заболевания:
- формирование белка фибрина на поражённой хрящевой материи;
- разрастание синовиальной ткани;
- пролиферация ворсинок синовиальной ткани, которая пагубно влияет на жидкость находящуюся внутри диартроза .
- Рентгенография
Использование данной методики на начальных этапах заболевания практически неэффективно. При длительном течении патологии рентгенография способна обнаружить перемены в костной ткани. Что позволяет специалистам поставить диагноз и назначить требуемый курс терапии.
Для ревматоидного артрита характерно обнаружение на рентгене симметричного поражения сочленённых соединений. Также происходит сужение межсуставных щелей или их сращивание.
Относится к способам лучевого исследования. Осуществляется путём введения в организм радиоизотопов. Применяется для обнаружения патологических преобразований костной материи. Введённое вещество концентрируется в исследуемой области и явно визуализируется на рентгеновских снимках, при наличии воспалительной реакции в синовиальной поверхности.
Сцинтиграфия даёт возможность распознать патологию на ранних стадиях, но является более чувствительным способом инструментальной диагностики в сравнении с рентгенографией.
Магнитно-резонансная томография показывает результат, позволяющий структурно изучить состояние поражённого сочленённого соединения. За счёт применения электромагнитных волн является безопасным исследовательским методом, даже при неоднократном обследовании. Минусом данной методики является высокая стоимость.
Эффективность ультразвукового облучения наблюдается при исследовании больших диартрозов . Это обусловлено сложностью визуализации из-за высокой плотности костных тканей. Поэтому указанный метод диагностирования используется в качестве дополнительного.
Дифференциальная диагностика заболевания
Методика дифференциального подтверждения диагноза ревматоидного артрита требуется для исключения иных патологий соединительных материй суставов. Такое возможно при одновременном протекании различных болезней негативно воздействующих на поверхностную материю сустава.
Среди аналогичных по клиническим признакам болезней отмечаются:
- первичный остеоартроз;
- синдром Стилла;
- псориатический артрит;
- ревматизм;
- подагра;
- синдром Рейтера;
- инфекционные артриты;
- красная волчанка;
- склеродермия;
- реактивные артриты;
- болезнь Бехтерева .
Перечисленные выше заболевания, с различной степенью отрицательного воздействия, оказывают влияние на суставы. При этом каждая из патологий имеет свои характерные черты, которые можно выявить только дифференциальной диагностикой.
Основания для постановки диагноза
Основанием для постановки диагноза рассматриваемой болезни являются полученные в ходе обследования анализы, а также жалобы пациента с присутствием характерных признаков заболевания.
Диагноз подтверждается в случае наблюдения четырёх диагностических критериев, которые указаны ранее. При этом первые четыре признака из указанного списка должны наблюдаться на протяжении шести и более недель.
Диагностирование патологии представляет собой трудоёмкий процесс, включающий в себя множество лабораторных и инструментальных методик. Одной из приоритетных целей современных медицинских исследований является получение эффективных методик, способных решить вопрос, как определить ревматоидный артрит в начальной стадии.
Читайте также:


