Опухоль мягких тканей плода
Классификация
Существующие в настоящее время гистологические классификации злокачественных опухолей мягких тканей различаются между собой прежде всего потому, что отсутствует единое мнение о том, какие тканевые образования включать в понятие "мягкие ткани".
Под мягкими тканями головы, шеи, туловища и конечностей следует понимать все анатомические образования, располагающиеся между костями скелета и кожей.
Согласно определению ВОЗ, "мягкими тканями обозначаются все неэпителиальные внескелетные ткани, за исключением ретикулоэндотелиальной системы, глии и тканей, поддерживающих специфические органы и внутренности".
К ним также относят, по мнению А. В. Смольянникова, нейроэктодермальные ткани периферической и автономной (вегетативной) нервной системы, параганглии. Мягкие ткани возникают из производных мезодермы, миотома, части энтодермы, образующих мезенхиму, поперечнополосатые мышцы и производные нейроэктодермы.
По мнению А. И. Ракова и Е. А. Чехариной, так называемые мягкие ткани представляют собой неравномерное по объему сочетание совершенно разнородных по своему происхождению, структуре и функции тканевых компонентов, обладающих различными бластоматозными потенциями. Поэтому искусственное объединение возникающих из них новообразований допустимо лишь в клинико-анатомическом смысле и принимается весьма условно.
Из входящих в состав мягких тканей элементов следует иметь в виду различные производные мезенхимы, поперечнополосатую мускулатуру и оболочки периферических нервов. Поэтому уже a priori следует допустить возможность развития из них разнообразных опухолей, обусловленную различием исходных тканевых структур. Следует отрицать включение в понятие мягкие ткани кожи с ее дериватами и лимфатических узлов, считая это ошибкой в гистогенетическом отношении. Те же авторы возражают против отнесения некоторыми исследователями в группу мягких тканей новообразований забрюшинного пространства и внутренних органов.
Между тем мнение подавляющего большинства авторов на природу сарком мягких тканей у детей единодушно: практически все новообразования мягких тканей у детей мезенхимального происхождения.
Ниже приведена гистологическая классификация опухолей мягких тканей, опубликованная центром ВОЗ в 1969 г. (табл. 15.1).
Опухоли мягких тканей представляют значительные трудности для морфологической верификации, определения гистогенеза и степени злокачественности. Это может быть обусловлено тем, что опухолевые клетки, происходящие из разных дериватов мезенхимы, приобретают большое морфологическое сходство, а высокая степень катаплазии часто приводит к тому, что они могут полностью утратить способность построения специфических структур (например, фасциальных), по которым можно было бы судить о происхождении клеток.
Международным противораковым союзом в иллюстрированном руководстве по TNM/pTNM классификации злокачественных опухолей приводится морфологическая классификация злокачественных опухолей мягких тканей (ICD-0 С38.1,2, С47-49).
Правилом классификации должно быть гистологическое подтверждение диагноза, позволяющее определить гистологический тип опухоли и степень злокачественности.
В классификации использованы следующие анатомические области.
1. Соединительная ткань, подкожная и другие мягкие ткани, периферические нервы (С47, С49).
2. Забрюшинное пространство (С48).
3. Средостение (С38.1,2).
В раздел гистологические типы опухолей, согласно ICD-0 морфологической рубрикации, включены следующие гистологические типы злокачественных опухолей:
- Альвеолярная мягкотканная саркома — 9581/3
- Ангиосаркома — 9120/3
- Эпителиоидная саркома — 8804/3
- Внескелетная хондросаркома — 9220/3
- Внескелетная остеосаркома — 9180/3
- Фибросаркома — 8810/3
- Лейомиосаркома — 8890/3
- Липосаркома — 8850/3
- Злокачественная фиброзная гистиоцитома — 8830/3
- Злокачественная гемангиоперицитома — 9150/3
- Злокачественная мезенхимома — 8990/3
- Злокачественная шваннома — 9560/3
- Рабдомиосаркома — 8900/3
- Синовиальная саркома — 9040/3
- Саркома без дополнительной характеристики (БДХ) — 8800/3
Ангиомиома (васкулярная миома)
Эпителиоидная лейомиома (причудливая лейомиома, лейомиобластома)
В представленную классификацию не включены следующие гистологические типы опухолей: саркома Капоши, дерматофибросаркома, фибросаркома высокой степени дифференцировки G1 (десмоидная опухоль) и саркомы, развивающиеся из твердой мозговой оболочки, головного мозга, паренхиматозных и полых внутренних органов.
Существует группа сарком мягких тканей, гистогенез которых не выяснен: это светлоклеточная, альвеолярная, синовиальная, эпителиоидная, хордоидная (экстраоссальная миксоидная хондросаркома) и мелкокруглоклеточная (экстраоссальная саркома Юинга).
Е. Masliah (1986) предложил унифицированную гипотезу гистогенеза мягкотканных сарком неясной природы. Основываясь на обычном определении гистогенеза по сходству со зрелыми нормальными или эмбриональными тканями, некоторые исследователи пытались найти их источники развития в области сухожильно-синовиальных зон. Но ни гистологические, ни ультраструктурные, ни иммуногистохимические методы не помогли выявить с достаточной степенью достоверности клетки-родоначальники этих сарком. Впервые эти саркомы были объединены в общую группу под термином сухожильно-влагалищных сарком в 1977 г.
Возможно, предшественником опухолей этой группы служат дериваты эктомезенхимы, относящиеся к сухожилиям, апоневрозам, синовиям и менискам, называемые хондроидной тканью или псевдохрящом, способным к плюропотентной трансформации в микроскопически нефункциональной ткани или опухоли. Подобные филогенетические остатки описаны у позвоночных, как и опухоли из них. Возможно, что эти саркомы происходят из полигенетически зрелых остатков, а не являются продуктом реактивации эмбриологических зачатков, как предполагает концепция Конгейма.

САРКОМЫ МЯГИХ ТКАНЕЙ (СМТ)
Саркомы мягких тканей у детей встречаются относительно редко. Приблизительно от 850 до 900 детей и подростков ежегодно диагностируется рабдомиосаркома (РМС) или одна из не-РМС сарком мягких тканей. Из них 350 случаев РМС. РМС является наиболее распространенной саркомой мягких тканей у детей в возрасте 14 лет и моложе, другие типа сарком чаще встречается у подростков и молодых людей. У младенцев также могут развиваться саркомы мягких тканей не рабодомиосаркомы, но их опухоли представляют собой особый набор гистологий, включая детскую фибросаркому и злокачественную гемангиоперицитому, не наблюдаемую у подростков.
Гетерогенная группа злокачественных новообразований (ЗН), которые первично возникают в мягких тканях и имеют преимущественно мезенхимальное происхождение. Третья по частоте группа солидных опухолей детского возраста (после опухолей ЦНС и нейробластомы). Чаще встречаются у мальчиков (м:ж 1,5:1).
Мягкие ткани тела соединяют, поддерживают и окружают другие части тела и органы. Мягкие ткани включают в себя следующее:
- Жир.
- Костно-хрящевая система
- Фиброзная ткань.
- Мышцы.
- Нервы.
- Сухожилия
- Синовиальные ткани (ткани вокруг суставов).
- Кровеносный сосуд.
- Лимфатические сосуды.
Саркому мягких тканей можно найти в любом месте тела. У детей опухоли чаще всего образуются в руках, ногах, груди или животе.
Виды опухолей мягких тканей, которые встречаются чаще всего у детей это:
- рабдомиосаркома (РМС) : 57%
- семействоопухолей, родственных саркоме Юинга (внекостная саркома Юинга / периферические примитивные нейроэктодермальные опухоли): 10%
- синовиальная саркома: 8 %
- злокачественная периферическая шванома (злокачественная опухоль нервных оболочек): 4%
- фиброматоз: 2%
- недифференцированная саркома: 2%
Существует два основных гистологических варианта РМС - эмбриональный и альвеолярный. Другие гистологические типы включают веретенообразные и плеоморфные. ЭмбриональнаяРМС названа так из-за своего сходства с незрелой скелетной мышцей, составляет около 60% случаев РМС у пациентов в возрасте до 20 лет и имеет тенденцию развиваться в области головы и шеи, орбитах и области мочеполовой системы (включая мочевой пузырь и простату). Альвеолярная РМС, названная по своему сходству с нормальной паренхимой легкого, возникает преимущественно в области головы и шеи и конечностей. Гистологически РМС характеризуется экспрессией мышечно-специфических антигенов, таких как десмин и MyoD, и наличием эозинофильных рабдомиобластов при стандартном патологическом окрашивании.
Классификация Опухолей мягких тканей.
Наиболее частыми гистологическими вариантами у детей являются РМС (61%), ВСЮ и ПНЭО (8%), синовиальная саркома (СС) (7%), нейрофибросаркома (4%), фибросаркома (3%) и лейомиосаркома (2%). Действуюящая в настоящее время подклассификация РМС выделяет эмбриональный и альвеолярный типы
Симптоматика Опухолей мягких тканей.
Наиболее распространенным признаком саркомы мягких тканей в детском возрасте является безболезненный комок или припухлость в мягких тканях тела. Саркома может появляться в виде безболезненного комка под кожей, часто на руке, ноге, груди или животе. Сначала могут не быть никаких других признаков или симптомов. Поскольку саркома становится больше и давит на близлежащие органы, нервы, мышцы или кровеносные сосуды, это может вызвать признаки или симптомы, такие как боль или слабость.
Другие состояния могут вызывать те же признаки и симптомы. Разумеется, описанные здесь жалобы у ребёнка или подростка не всегда означают наличие мягкотканной саркомы или другой злокачественной опухоли. Проконсультируйтесь с врачом вашего ребенка, если у вашего ребенка есть какие-либо из этих проблем.
Клиническая картина и выраженность симптомов зависят, прежде всего, от локализации и протяженности опухоли и поэтому крайне разнообразны. Состояние пациентов с РМС- подобными опухолями в области головы/шеи (например, опухоль орбиты с изначально безболезненным экзофтальмом) может страдать незначительно, в то время как при параменингеальной локализации с внутричерепным прорастанием симптомы могут проявляться в виде боли, отека, обструкции носовых ходов и придаточных пазух, пареза черепно-мозговых нервов (III, IV, VI, VII) и рвоты. Пациенты с РМС-подобными опухолями в области мочеполового тракта могут жаловаться на боли в животе, гематурию, дизурию, запоры и увеличение мошонки. Опухоли конечностей проявляются в виде болезненной или индолентной припухлости.
Диагностика Опухолей мягких тканей.
МРТ с контрастным усилениме
Рентгенография органов грудной клетки
УЗИ органов брюшной полости, лимфатических узлов шеи
![]()

Комментарии пользователей

![]()
![]()
![]()
Как они это разглядели… там должжны смотреть всп, уши, губы и тд… что бы ставить такой диагноз… сходите к другому специалисту
![]()
Спасибо, так и сделаю!
![]()
![]()
Какой у вас ктр?
![]()
Я не делала ещё


а где вы делали УЗИ?
![]()
В диагностическом! У моего доктора не успела записаться(((
![]()
А раньше наблюдалась у Арутюняна в частной клинике


в диагностическом очень хорошо смотрит Латышева
![]()
Спасибо, но надеюсь попасть к своему доктору! Кстати, вы как?! Ещё в 4 находитесь?


да, слава Богу. В понедельник делали узи. сердечко забилось хорошо. но пока не отпускают. сказали 3-го выпишут
![]()
Слава богу! Жаль, что Новый год там, но зато под наблюдением! А кто у вас доктор? Как отношение?


ольга гавриловна шумакова.мне нравится, по крайней мере видно что ей не все равно. и физиотерапию прописала, и анализы все рассказала. в общем и целом я довольна. единственное, узистка девочка прям совсем молодая… как будто практикантка. а так… бесплатно есть бесплатно. во всем нужно искать положительные моменты. главное что с крохой все хорошо, остальное переживём
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив - Клинические протоколы МЗ РК - 2010 (Приказ №239)
Общая информация
Протокол "Доброкачественные опухоли и опухолеподобные образования мягких тканей челюстно-лицевой области у детей"
Код по МКБ-10:
D37.0 - доброкачественное образование губы и полости рта;
D23.0-D23.4 - доброкачественное образование кожи лица;
D10.0-D10.3 - доброкачественное образование полости рта;
D11 - доброкачественное образование больших слюнных желез;
D17.0 - доброкачественное образование жировой ткани кожи и подкожной клетчатки головы, лица и шеи;
D18.0 - гемангиомы любой локализации;
D18.1 - лимфангиомы любой локализации.


Классификация
Классификация опухолей мягких тканей у детей (Л.В. Харьков, 2005)
Истинные опухоли
Опухолеподобные новобразования
доброкачественные
злокачественные
Периферическая нервная ткань
Фиброма (мягкая, твердая).
Фиброматоз десен. Банальный эпулид.
Системная ангиопатия Рандлю-Ослера-Вебера, болезнь Стреджа-Вебера и др.
Злокачественная невринома (шваннома)
Диагностика
Жалобы и анамнез
Жалобы родителей - на наличие у ребенка увеличивающегося безболезненного образования, деформацию лица или отдельного органа, косметический дефект. При локализации образования в полости рта, возможно нарушение приема пищи.
Из анамнеза: патология чаще носит врожденный характер, но проявления не всегда возможны в первые годы жизни ребенка. Одни опухоли развиваются скоротечно, другие медленно (годами) увеличиваются в размерах, что играет немаловажную роль в диагностике доброкачественных опухолей и опухолеподобных образований мягких тканей челюстно-лицевой области у детей.
Физикальное обследование: доброкачественные опухоли развиваются, как правило, безболезненно, и привлекают к себе внимание, когда имеется косметический дефект на лице или имеется деформация пораженного органа. Важнейшей и характерной группой опухолей, которые развиваются у детей, являются врожденные, то есть, с которыми ребенок появляется на свет, или те, которые проявляются в первые месяцы и годы жизни.
Быстрый рост таких опухолей приводит к значительному увеличению их размеров, из-за давления опухолевой ткани происходит атрофия или деформация близлежащих тканей, отрицательно влияющих на рост и развитие последних. Локализация опухолей в области жизненно важных органов может значительно затруднять дыхание, глотание, жевание, открывание рта и другие функции, что может привести к нежелательным последствиям.
Особого внимания заслуживают гемангиомы, которые составляют 87,7% среди доброкачественных опухолей мягких тканей лица.
Гемангиома - это сосудистая опухоль кожных покровов и слизистых оболочек. Как правило, гемангиомы относятся к доброкачественным сосудистым образованиям; у детей они встречаются достаточно часто, составляя половину среди всех опухолей мягких тканей. У 95% больных гемангиомы имеют врожденный характер.
Течение гемангиом довольно сложный процесс и требует постоянного внимания, особенно у маленьких детей, так как небольшая по размерам сосудистая опухоль за относительно короткий срок может превратиться в обширную опухоль, лечение которой может оказаться весьма проблематичным.
По строению гемангиомы челюстно-лицевой области делят таким образом:
1. Капиллярные или простые (плоские и гипертрофические) - находятся на поверхности кожи.
2. Кавернозные - располагаются под кожей.
3. Ветвистые - образуют сплетения крупных вен и артерий.
4. Комбинированные - имеют подкожную и кожную части.
5. Смешанные - состоят из различных тканей.
Капиллярные гемангиомы имеют красный или малиновый цвет, располагаются поверхностно, четко отграничены, поражают кожу и несколько миллиметров подкожного жирового слоя, растут преимущественно в стороны. Поверхность гемангиом гладкая, реже - неровная, иногда - несколько выступающая над кожей. При надавливании гемангиомы бледнеют, но затем снова восстанавливают свой цвет.
Кавернозные гемангиомы располагаются под кожей в виде ограниченного узловатого образования, мягко-эластической консистенции и состоят из разного размера полостей-каверн, наполненных кровью. При надавливании гемангиома спадается и бледнеет (вследствие оттока крови), при плаче, крике и кашле ребенка увеличивается и напрягается (эректильный симптом возникает вследствие притока крови). При кавернозных гемангиомах кожи обычно четко выявляется симптом температурной асимметрии - сосудистая опухоль на ощупь горячее окружающих здоровых тканей.
Комбинированные гемангиомы представляют собой сочетание поверхностной и подкожной гемангиом (простая и кавернозная). Проявляются клинически в зависимости от комбинирования и преобладания той или иной части сосудистой опухоли.
Смешанные гемангиомы состоят из опухолевых клеток, исходящих из сосудов и других тканей (ангиофиброма, гемлимфангиома, ангионеврома и др.). Внешний вид, цвет и консистенция определяются входящими в состав сосудистой опухоли тканями.
Лимфангиомы - опухоль из дизэмбриогенетического происхождения, развивающаяся из лимфатических сосудов. По строению различают: капиллярные, кистозные и поликистозные. Это безболезненная, тестообразной консистенции, возвышающаяся над окружающими тканями опухоль. Она напоминает пропитанную жидкостью ткань без четких границ, плавно переходящую в здоровые близлежащие ткани, может давить на подлежащие ткани и служить причиной деформации костей. При кистозных или поликистозных лимфангиомах возможна асимметрия челюстно-лицевой области за счет безболезненного новообразования мягкоэлластической тестообразной консистенции, кожа над ним бледная.
Дифференциальную диагностику проводят с лимфаденитами, боковыми и срединными кистами шеи, дермоидами, эпидермоидами, миомами, липомами, гемангиомами, фибромами, нейрофиброматозом. Для подтверждения диагноза проводят пункцию, при которой получают слегка клейкую светло-желтую или грязно-красную жидкость. Размеры глубоко расположенных лимфангиом могут уточняться с помощью компьютерной томографии.
Несосудистые доброкачественные новообразования
К ним относятся тератомы, невусы, фиброма, нейрофиброма, рабдомиома, миксома.
Тератомы - врожденные доброкачественные соединительнотканные образования дизонтогенетической природы, наблюдающиеся у детей 1-2 лет, сопровождающиеся деформацией мягких тканей лица. Новообразование мягкоэлластической консистенции, при пальпации безболезненное, ограниченно подвижное за счет спаянности его с надкостницей, обычно округлой или продолговатой формы, покрытое неизмененной кожей. Дифференцируют тератомы с дермоидом, эпидермоидом, мозговой грыжей, атеромой.
Невусы - врожденные пороки, развивающиеся из шванновских клеток оболочек чувствительных нервов. Различают пигментные невусы, депигментированные, глубокие невусы, бородавчатые невусы, мягкие бородавки и плотные, моллюски, сосудистые невусы. Пигментные невусы имеют четкие границы, волосяной покров, охватывают 3-4 анатомические области лица. Излюбленная локализация их - переносица, крылья носа, подглазничная область. Пигментные невусы без оволосения необходимо дифференцировать с меланомой. Последняя в отличие от невуса всегда приобретенная.
Фиброма - это опухоль из зрелой фиброзной соединительной ткани. Она чаще расположена на альвеолярном отростке, имеет плотную консистенцию, округлую форму, широкое основание, ограниченная от окружающих тканей. Растет очень медленно. Эпителий слизистой оболочки над опухолью не ороговевает, поэтому поверхность ее гладкая и розовая, в отличие от папилломы.
Нейрофиброма развивается из оболочек периферических нервов. Клетки опухоли имеют нейроэктодермальное происхождение. Развитие ее в области лица связано с пороком развития тройничного или лицевого нерва. При данной опухоли лицо асимметрично. Чаще опухоль локализуется в области щеки, возле подбородочных отверстий, на виске, языке.
Рабдомиома (син. миобластомиома, зернистоклеточная рабдомиома). В ротовой полости рабдомиома локализуется преимущественно на корне и спинке языка. Имеет плотную консистенцию, отграниченная от окружающих тканей, нередко инкапсилирована, небольших размеров, безболезненная. Дифференцировать рабдомиому следует с фибромой, липомой, лимфангиомой.
Миксома - это опухоль, развивающаяся из соединительной ткани и содержащая много слизи. Пальпаторно определяется опухоль эластической консистенции с гладкой поверхностью, тонкой фиброзной капсулой.
Опухолеподобные новообразования мягких тканей
Приобретенные опухолеподобные новообразования. К ним относятся папиллома, атерома.
Папиллома - доброкачественное опухолеподобное образование, развивается из многослойного плоского эпителия. Локализуется чаще на слизистой оболочке щек, альвеолярного отростка. Опухоль чаще имеет узкую ножку, округлую форму. Слизистая оболочка над папилломой не изменена но имеет шероховатую поверхность.
Атерома - это ретенционная киста сальной железы кожи.
Врожденные опухолеподобные новообразования
Дермоидные и эпидермоидные кисты. Развиваются в участке эмбриональных щелей, борозд и складок эктодермы из дистопированных элементов ее в период эмбрионального развития. Опухоль имеет округлую форму, гладкую поверхность, плотная, безболезненная, медленно увеличивается, больших размеров достигает редко. Кожа над образованием не изменена, свободно берется в складку. Клинически отличить дермоид от эпидермоида трудно.
Кисты и свищи лица шеи. Срединная киста определяется в проекции передней поверхности шеи как опухолеподобное образование округлой формы, с четкими границами, плотноэластической или тестообразной консистенции, которое смещается при глотании вместе с телом подъязычной кости. Срединный свищ шей открывается отверстием незначительных размеров на передней поверхности шеи, выше или ниже проекции подъязычной кости.
Показатели лабораторных исследований не изменяются.
Показание для консультации специалиста: онколога - при подозрении на малигнизацию опухоли или злокачественный характер опухоли. При наличии сопутствующей патологии. Консультация стоматолога, ЛОР-врача, гинеколога - для санации инфекции носоглотки, полости рта и наружных половых органов; аллерголога - при проявлениях аллергии; нарушения со стороны ЭКГ и др. являются показанием для консультации кардиолога; при наличии вирусных гепатитов, зоонозных и внутриутробных и др. инфекций - инфекциониста.
Перечень основных диагностических мероприятий:
1. Общий анализ крови (6 параметров).
2. Общий анализ мочи.
3. Биохимический анализ крови.
4. Исследование кала на яйца глист.
5. Определение времени свертываемости капиллярной крови.
6. Определение группы крови и резус фактора.
7. Гистологическое исследование операционного материала.
8. Консультация врача анестезиолога.
10. Гистологическая диагностика опухолей и опухолеподобных образований мягких тканей челюстно-лицевой области обязательна. При гемангиомах челюстно-лицевой области гистологическое исследование проводится после оперативного удаления опухоли.
Перечень дополнительных диагностических мероприятий:
1. Компьютерная томография опухоли или опухолеподобного образования.
2. Проведение пункции образования (при необходимости дифференциальной диагностики).
3. Контрастная рентгено- или томография (при обширных сосудистых опухолях).


Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
В настоящей публикации представлены два случая пренатальной ультразвуковой диагностики опухолей у плодов. Эти опухоли относятся к разным морфологическим группам, однако объединяющим моментом в данных представлениях является большой объем образований.
Лимфангиомы относятся к зрелым, доброкачественным опухолям, исходящим из лимфатических сосудов. Микроскопическая структура лимфангиомы представлена тонкостенными кистами различных размеров. Лимфангиомы встречаются достаточно редко и составляют примерно 10-12 % всех доброкачественных образований у детей. Лимфангиомы могут быть наружными (шейными, шейно- подмышечно-грудными) и внутренними (средостенными, внутренних органов, забрюшинными, тазовыми). Наиболее частыми являются лимфангиомы шейной локализации - от 74 до 82 %, шейно- подмышечно-грудные лимфангиомы встречаются у 6 % больных, средостенной локализации - у 10-16 % больных, в органах брюшной полости - 1-2 %, забрюшинного расположения - у 1-2 % пациентов, тазовой локализации - у 1-2 % пациентов.
Различают простые, кавернозные и кистозные лимфангиомы.
Простая лимфангиома, состоящая из расширенных лимфатических сосудов и соединительнотканных щелей, заполненных лимфой, встречается чаще на языке, реже на губах. Клинически это проявляется диффузным увеличением указанных органов, их тестообразной консистенцией.
Кавернозная лимфангиома, состоящая из беспорядочно расположенных соединительнотканных полостей, разделенных перемычками, выстланных эндотелием и заполненных лимфой, имеет вид нечетко ограниченного образования, возвышающегося над окружающими тканями, покрытого нормальной кожей или слизистой оболочкой. Является наиболее частой формой, наблюдаемой у детей.
Кистозная лимфангиома, представляющая собой одну или несколько крупных полостей, заполненных лимфой, возвышается над окружающими тканями. При пальпации лимфангиомы этого вида определяется флюктуация, чего не отмечается при кавернозной лимфангиоме [1, 2, 3].
Беременная М., 24 лет, обратилась в клинику в сроке 21 нед. Данная беременность первая.
Исследование проводилось на аппарате SonoAce R7 (компании Sumsung Medison), конвексным датчиком 2-8 МГц. Фетометрические показатели плода соответствовали сроку беременности. Пол плода мужской.
В процессе ультразвукового исследования впервые выявлен распространенный опухолевый процесс, занимающий всю правую подмышечную область плода, правое плечо (поперечный размер в средней трети плеча составил 26 мм, соответственно аналогичный размер левого плеча - 17 мм), включая локтевую область, правую боковую поверхность грудной клетки с переходом на ее переднюю поверхность и правую боковую поверхность шеи. Опухоль была представлена мелкокистозными структурами ячеистого характера, с анэхогенным содержимым, аваскулярная.
С учетом ультразвуковой картины, патогномоничной для кавернозной лимфангиомы, выдано соответствующее заключение.
Учитывая тяжесть обнаруженной аномалии у плода, семья обратилась в израильскую клинику Ultrasound Unit of the Department of Obstetrics and Gynecology Hadassah-Hebrew University Hospital, где было проведено повторное исследование в 25 недель беременности, и диагноз "лимфангиома" был подтвержден. С разрешения Dr. Dan Valsky, проводившего исследование, публикуем сонограммы для иллюстрации динамики процесса.
Учитывая тяжесть и распространенность опухолевого процесса, по желанию семьи было принято решение о прерывании беременности. Диагноз "кавернозная лимфангиома" был подтвержден при патологоанатомическом исследовании
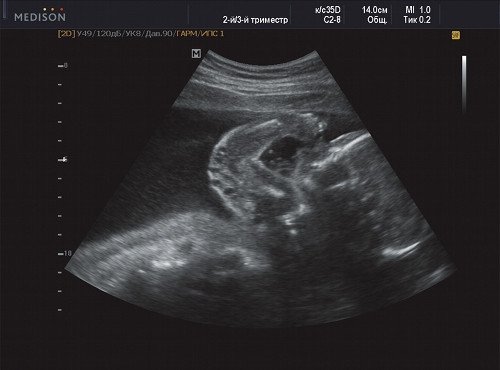
Рис. 1. Беременность 21 неделя - правое плечо плода.
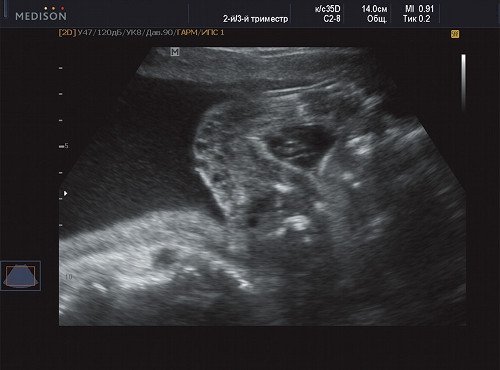
Рис. 2. Беременность 21 неделя, правое плечо плода.
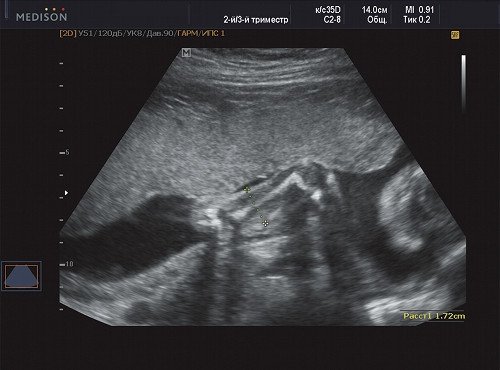
Рис. 3. Беременность 21 неделя, диаметр левого (здорового) плеча - 17 мм.
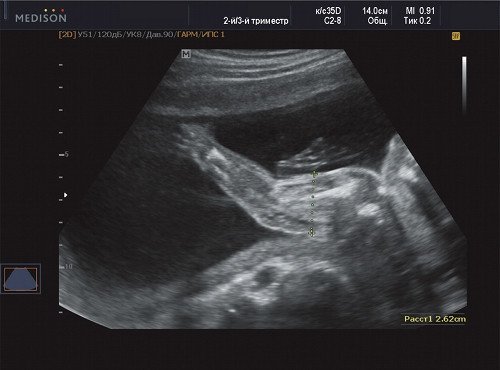
Рис. 4. Беременность 21 неделя, диаметр правого (пораженного) плеча - 26 мм.
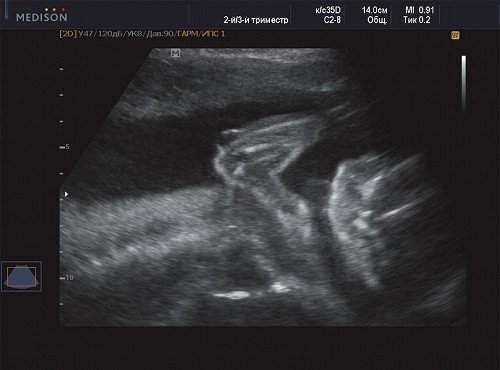
Рис. 5. Беременность 21 неделя - кистозная полость на локте.
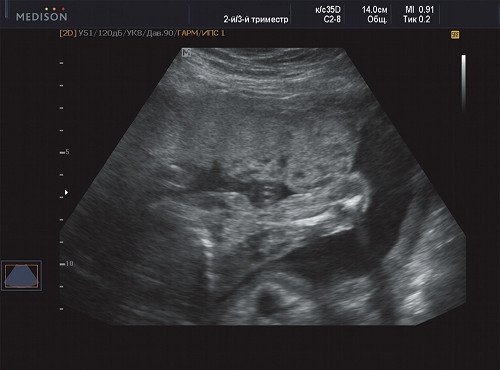
Рис. 6. Беременность 21 неделя, правая подмышечная область.
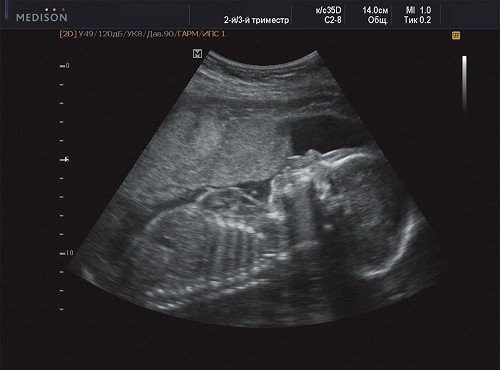
Рис. 7. Беременность 21 неделя, передняя поверхность грудной клетки.
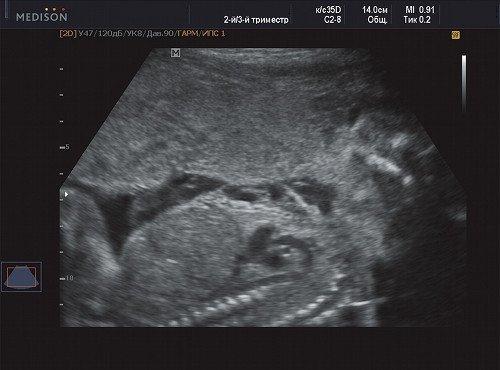
Рис. 8. Беременность 21 неделя, поражение передней поверхности грудной клетки.
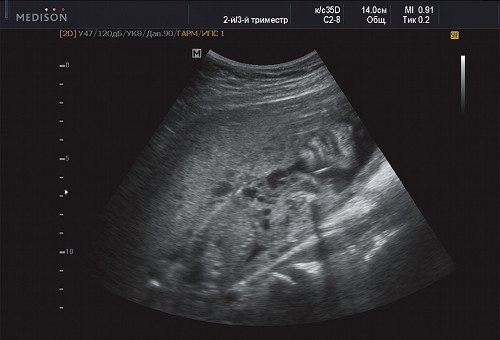
Рис. 9. Беременность 21 неделя, передняя поверхность грудной клетки с переходом в подмышечную область (справа - носогубный треугольник и подбородок).
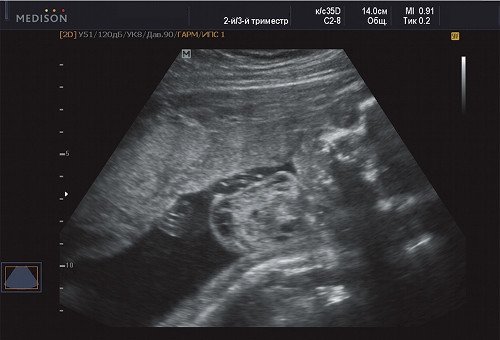
Рис. 10. Беременность 21 неделя, передне-боковая поверхность грудной клетки.
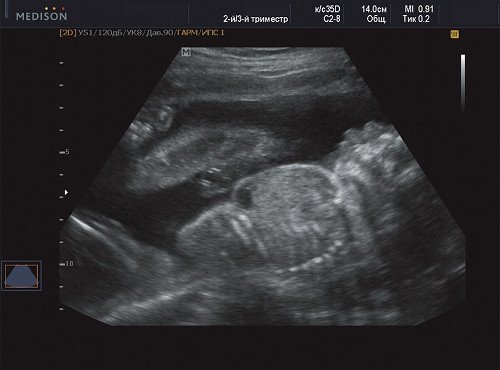
Рис. 11. Беременность 21 неделя, передне-боковая поверхность грудной клетки.
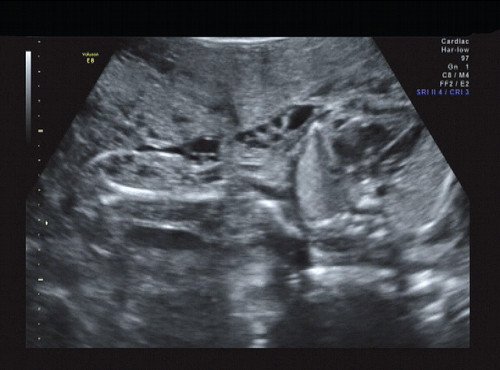
Рис. 12. Правая подмышечная область и плечо.
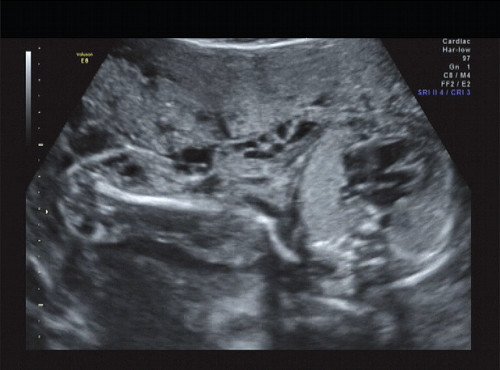
Рис. 13. Правая подмышечная область и плечо.
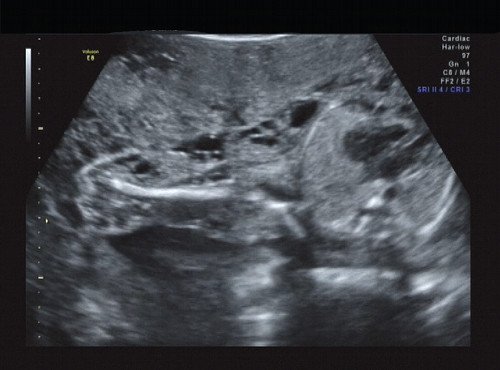
Рис. 14. Правая подмышечная область и плечо.
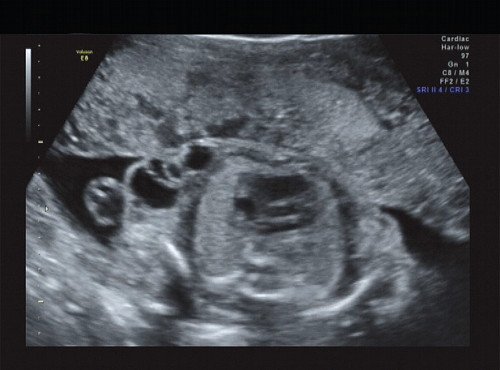
Рис. 15. Правая подмышечная область.
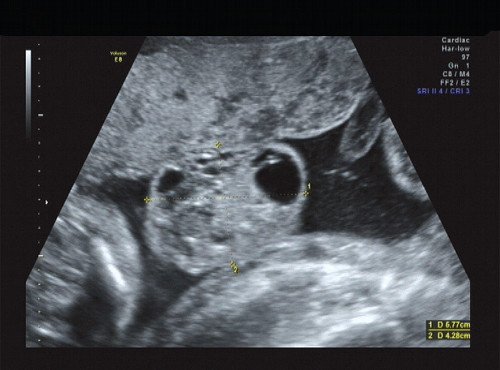
Рис. 16. Кистозно-солидный компонент опухоли.
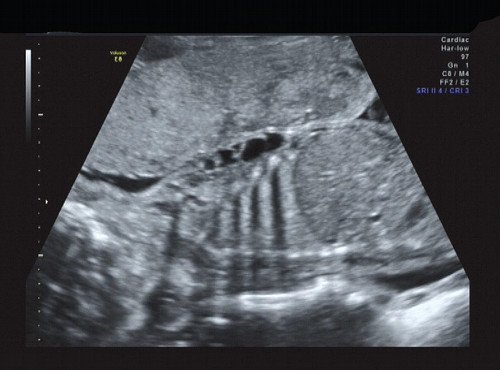
Рис. 17. Передняя поверхность грудной клетки.
Крестцово-копчиковая тератома является наиболее частой врожденной опухолью у новорожденных и встречается приблизительно у одного из 35 000-40 000 живых новорожденных. Соотношение детей женского и мужского пола составляет 4:1. В состав тератомы входят солидные образования и кисты, заполненные серозной жидкостью, мукоидным или сальным веществом. Среди других элементов наиболее часто встречаются ткани нейроглии, кожи, гладких и полосатых мышц, дыхательный и кишечный эпителий, хрящи. В редких случаях опухоль имеет злокачественный характер. Размеры образования колеблются от 1 до 30 см, составляя в среднем 8 см в диаметре. Необходимость кровоснабжения большой массы тканей тератомы приводит к формированию обильных артериовенозных анастомозов, большому шунтированию крови, повышению сердечного выброса и развитию сердечной недостаточности. Сосудистая сеть значительно выражена при солидном характере опухоли и меньше - при ее кистозном строении. Крестцово-копчиковая тератома может расти кзади (наружу) или кпереди от крестца, деформируя прилежащие органы (прямую кишку, влагалище, мочевой пузырь). В соответствии с этим выделяют четыре типа опухоли [8, 9]:
- тип 1 - преимущественный рост опухоли наружу с минимальным поражением предкрестцовых тканей (встречается в 47 % наблюдений);
- тип 2 - выраженный рост опухоли наружу и в полость таза (34 %);
- тип 3 - опухоль имеет рост наружу, но преобладает рост в полость таза с проникновением в брюшную полость (9 %);
- тип 4 - отсутствует рост наружу, опухоль полностью локализуется в полости таза (10 %).
При наличии крестцово-копчиковой тератомы могут возникать следующие осложнения: сердечная недостаточность, приводящая к водянке плода, обструкция мочевыводящих путей, обструкция желудочно-кишечного тракта, нарушение иннервации вследствие компрессии, внутриопухолевое кровоизлияние, анемия. Летальность среди плодов высока, в среднем - 50 %. Причиной смерти является сердечная недостаточность, связанная с объемной перегрузкой сердца, преждевременные роды, разрыв тератомы, анемия. При обструкции опухолью мочевыводящих путей, наоборот, возникает маловодие и гипоплазия легких [4, 5, 6, 7].
Беременная Н., 26 лет, обратилась в клинику в сроке 20 недель, данная беременность первая.
Исследование проводилось на аппарате SonoAce R7 (Sumsung) конвексным датчиком 2-8 МГц. Фетометрические показатели плода соответствовали сроку беременности. Пол плода женский.
В ходе ультразвукового исследования выявлено образование больших размеров в крестцово-копчиковой области. Образование размером 65×46×40 мм располагалось кнаружи от ягодиц плода с минимальным вовлечением крестца. Опухоль с четким, ровным контуром имела гетерогенную структуру с преобладанием солидного компонента и единичными кистозными включениями, слабоваскуляризованная. Других морфологических изменений у плода выявлено не было. Количество околоплодных вод было в норме.
Сделано заключение о наличии у плода крестцово-копчиковой тератомы, вероятнее всего, тип I. По решению семьи в настоящее время беременность пролонгируется.
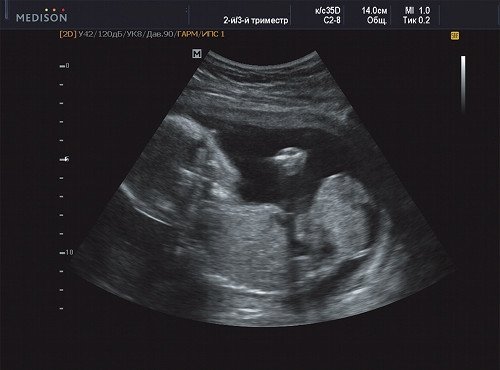
Рис. 18. Беременность 20 недель, cправа - голова плода, слева - опухоль.
Читайте также:


