Ортопедический режим при коксартрозе
Деформирующий артроз тазобедренного сустава или коксартроз является самым тяжелым и, одновременно, наиболее распространенным поражением среди всех остеоартрозов. Синонимами этого заболевания также являются: артроз, остеоартрит, остеоартроз тазобедренного сустава.
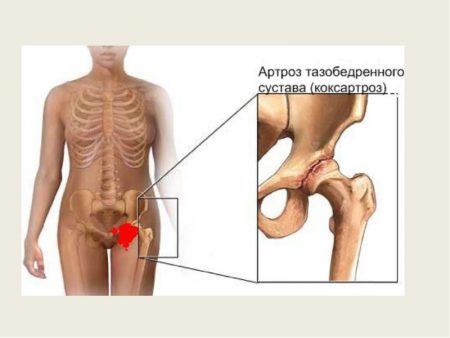
Как устроен тазобедренный сустав?
Для лучшего понимания механизма развития коксартроза необходимо ознакомиться с нормальной анатомией (строением) тазобедренного сустава. Ведь изменения, которые в нем происходят при развитии патологического процесса, затрагивают порой все его структуры.
Тазобедренный сустав (ТБС) или сочленение образован двумя костями: бедренной и подвздошной таза. В подвздошной кости имеется углубление – вертлужная впадина. В нее вставляется головка бедренной кости, имеющая форму шара. Суставные поверхности обеих костей покрыты гиалиновым хрящом.
Полость ТБС снаружи покрыта специальной капсулой, внутренняя оболочка которой производит синовиальную жидкость. Эта жидкость смазывает и питает суставные хрящи, что усиливает их свойства.
Какие изменения происходят при коксартрозе?
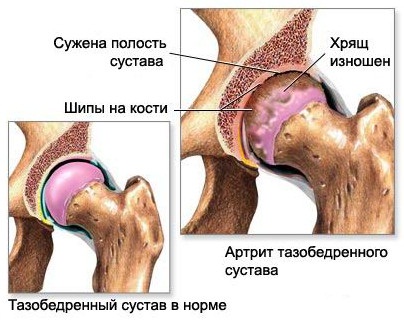
Остеоартроз тазобедренного сустава начинается с изменения нормальных свойств суставного хряща. Что служит тому причиной, пока еще точно не выяснено. Предполагают, что в силу каких-либо факторов изменяются состав и свойства синовиальной жидкости и она превращается в вязкую и густую субстанцию.
Не получая достаточной смазки и питания суставный хрящ видоизменяется: становится шероховатым, на нем возникают трещины.
Под влиянием нагрузки хрящ постепенно утончается и суставные поверхности сочленяющихся костей начинают непосредственно соприкасаться друг с другом. В результате этого они деформируются, изменяются их площади соприкосновения. Под воздействием постоянного давления и трения появляются костные наросты – остеофиты.
Все эти превращения в итоге приводят сначала к ограничению подвижности сустава, а затем – и к потере его функций и инвалидности.
Причины
Факторов риска, под влиянием которых может развиться остеоартроз тазобедренного сустава очень много. Однако, среди них выделяются основные, их мы и рассмотрим ниже:
- Наследственная предрасположенность.
- Внутриутробные поражения ТБС: дисплазия его и врожденный вывих бедра. На фоне этих состояний в будущем может сформироваться диспластический коксартроз.
- Различные механические воздействия на сустав: травмы, операции, длительная его перегрузка и т. д.
- Инфекционные поражения ТБС.
- Болезни нарушения метаболизма (обмена веществ).
- Избыточная масса тела и малоподвижный образ жизни (гиподинамия).
- Нарушения кровообращения в суставном хряще.
Если остеоартроз тазобедренного сустава развивается без явной связи с какой-либо причиной, то его называют идиопатическим.
Классификация
Выделяют первичный и вторичный остеоартроз тазобедренного сустава. Основной причиной первичного коксартроза являются возрастные перестройки в ТБС. Формируется он и у мужчин, и у женщин в возрасте старше сорока лет.
Вторичный коксартроз всегда связан с какой-либо причиной или заболеванием, оказывающей непосредственное влияние на его развитие.
По локализации патологического процесса выделяют односторонний либо двухсторонний коксартроз.
Клиническая картина
Для течения коксартроза являются характерными ряд симптомов, выраженность которых прямо зависит от стадии или степени болезни. По их наличию и специфичности можно заподозрить заболевание и провести дополнительные методы исследования (например, рентгенологическое или МРТ) для подтверждения диагноза. Характерные проявления:
Для более точного и правильного представления о заболевании, течение болезни условно разделяется на стадии или степени.
Степени (или стадии) коксартроза
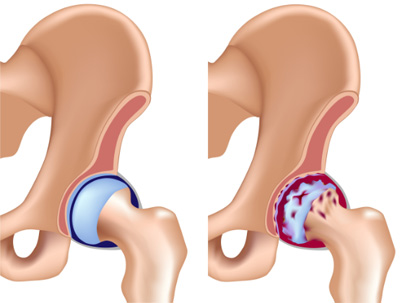
По клиническим и рентгенологическим признакам различают три степени течения коксартроза. Рассмотрим их подробнее.
При 1 степени коксартроза проявления заболевания мало выражены, больные к врачу, как правило, не обращаются. Поэтому заболевание на ранней стадии часто пропускается.
Болевые ощущения появляются периодически, часто после физической нагрузки – бег, прыжки, интенсивная ходьба. Локализация боли бывает как в самом ТБС, так и вне его: в паху, бедре, колене, области ягодицы или поясницы. После отдыха и в покое болезненные ощущения обычно исчезают.
На этой стадии нет нарушений походки, движения в суставе выполняются в полном объеме.
При рентгенографии суставные изменения часто не выявляются. На МРТ иногда диагностируются начальные признаки остеофитов (костных разрастаний). Может выявляться некоторое уменьшение суставной щели.

Коксартроз 2 степени характеризуется усилением интенсивности боли, которая появляется уже и в покое. Боль иррадиирует (распространяется) в бедро и область паха.
При длительной ходьбе возникает хромота. Появляются признаки нарушения двигательной функции сустава – ограничение внутреннего вращения (ротации) и отведения бедра.
Позже присоединяются ограничения движений и в других плоскостях. Развивается гипотония (снижение тонуса) и гипотрофия бедренных и других мышц, окружающих ТБС.
На рентгенограмме или при МРТ выявляются заметные остеофиты по всему краю вертлужной впадины. Контур головки бедренной кости увеличивается и деформируется, она начинает смещаться кверху. Шейка бедренной кости утолщается и расширяется. Суставная щель продолжает сужаться. Иногда в толще сочленяющихся костей в местах наибольшей нагрузки определяются кисты.
Коксартроз 3 степени проявляется наличием постоянной боли, которая не уменьшается даже в покое или после длительного отдыха. Самостоятельное передвижение больных становится невозможным, они вынуждены пользоваться тростью или костылями.
Все движения в суставе становятся резко ограниченными. Появляется увеличение наклона таза. При этом возникают компенсаторные изменения позвоночника – гиперлордоз (избыточное выгибание) поясничного отдела и сколиоз. Появляются боли в спине и пояснице, происходит сдавление бедренного, седалищного и запирательного нервов, что проявляется характерной неврологической симптомтикой.
Определяется гипотрофия мышц бедра и ягодиц, позже – и голени.
Также коксартроз 3 степени проявляется укорочением пораженной конечности, которое обусловлено деформацией сустава и слабостью (гипотонией) мышц, его окружающих. Появляется характерная походка с наклоном туловища в сторону пораженного ТБС. В результате этого туда же перемещается и центр тяжести тела и возникает дополнительная нагрузка на сустав.
При рентгенологическом исследовании диагностируются множественные и обширные остеофиты по всем суставным поверхностям. Выявляется резкое сужение суставной щели. Вертлужная впадина углубляется и истончается. В результате этого возможна протрузия (выпячивание) головки бедренной кости в полость таза. Иногда возможен подвывих головки бедра.
Отдельно стоит остановиться на таком виде коксартроза, который формируется на фоне врожденных поражений ТБС ввиду большой распространенности такого патологического процесса.
Коксартроз и врожденная патология ТБС

Остеоартроз тазобедренного сустава, главной причиной формирования которого являются его врожденная патология, имеет название диспластический коксартроз. На этот вид коксартроза приходится большинство из всех случаев артроза ТБС.
Причины образования диспластического коксартроза – врожденный вывих бедра и дисплазия тазобедренных суставов (ТБС). Такие патологические состояния обычно диагностируются у детей еще в раннем возрасте. В случае несвоевременной диагностики этих состояний или при их недостаточной коррекции развивается деформация тазобедренного сустава. Впоследствии более, чем у половины больных может развиться диспластический коксартроз.
Заболевание чаще диагностируется у молодых и среднего возраста женщин.
Манифестацию болезни могут спровоцировать различные травмы, избыточная физическая нагрузка. У женщин диспластический коксартроз может начать свое формирование после беременности и родов.
Основные симптомы и методы диагностики диспластического коксартроза идентичны таковым при остеоартрозе тазобедренного сустава, вызванного другими причинами.
Следует отметить, что характерные поражения ТБС и симптомы болезни развиваются быстро. Заболевание может осложниться полным вывихом бедра.
У таких больных очень большую роль играет профилактика.
Для этого следует соблюдать ортопедический режим: максимально снизить риск травм, исключить физические упражнения или работу, при которых имеется чрезмерная нагрузка на сустав (бег, прыжки, поднятие тяжестей).
Полезно выполнять упражнения, при которых задействованы мышцы, укрепляющие ТБС: ягодичные, бедренные, разгибатели спины, а также брюшного пресса.
Женщинам очень важно придерживаться ортопедического режима при беременности и в послеродовом периоде.
Диагностика
Диагноз устанавливается на основании данных клинических проявлений и результатов рентгенологического исследования или МРТ. Учитывая стадию или степень заболевания, рентгенологическое исследование и по наличию характерных признаков можно предположить возможную причину заболевания. Дополнительно для диагностики применяется:
- электромиография;
- реовазография;
- подография;
- радионуклидное сканирование и другие методы исследования.
Лечение
Как лечить артроз тазобедренного сустава? Важно отметить, что лечение остеоартроза тазобедренного сустава является комплексным и включает в себя как консервативные методы, так и хирургические.
Такое лечение артроза тазобедренного сустава возможна при 1 и 2 степени коксартроза. Применяются и медикаментозные методы, и нефармакологические.
Прежде всего необходимо соблюдение так называемого ортопедического режима. Это достигается уменьшением нагрузки на пораженный сустав, особенно, при обострении болевого синдрома.
Необходимо использование трости или костылей для передвижения, ношение ортезов, супинаторов и т. д.
Если имеется избыточная масса тела, то проводятся мероприятия по ее снижению. Проводятся занятия лечебной физкультурой (ЛФК).

В зависимости от тяжести патологии назначают те или иные группы препаратов. Зачастую для лечения коксартроза используют комбинированную терапию:
- Основную нишу медикаментозного или фармакологического лечения занимают препараты симптоматического действия, то есть направленные на купирование основных симптомов заболевания. К ним относятся обезболивающие препараты (анальгетики) и нестероидные противовоспалительные средства (НПВС).
- Широко применяется местное лечение: внутри- или околосуставное введение лекарственных препаратов, а также использование мазей, гелей, кремов, имеющих в своем составе НПВС.
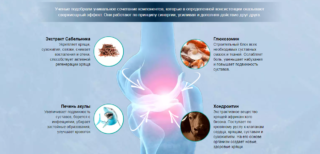
- Хондропротекторы при коксартрозе назначаются практически всегда. Эти препараты улучшают состояние и питание суставного хряща, способствуют восстановлению его функций.
- Помимо этого, применяют сосудорасширяющие препараты, миорелаксанты, энзимотерапия и другие средства.
В физиотерапии при коксартрозе применяется УВЧ, лазеро- и ультразвуковая терапия, воздействие магнитным полем и элетротоками, ультрафиолетовое облучение и т. п.
В фазу ремиссии проводится санаторно-курортное лечение в специализированных санаториях, бальнеотерапия и грязелечение. Самым эффективным методом воздействия является массаж и мануальная терапия, которые должны проводиться специалистом, имеющим специальную подготовку.
Лечебная физкультура показана всем больным с коксартрозом. Она способствует укреплению мышц, улучшению питания хрящевой ткани, предупреждению формирования контрактур.
Комплекс упражнений подбирается врачом и должен выполняться в облегченном положении – сидя, лежа, в воде и т. д.
При явной неэффективности консервативного лечения, при коксартрозе 3 степени с тяжелым поражением сустава показано хирургическое лечение. Наиболее часто выполняются следующие виды операций: артроскопия, остеотомия, эндопротезирование сустава.
Возрастные изменения, лишние килограммы, нарушения обмена веществ или наследственная предрасположенность — факторы риска дегенеративных изменений хрящевой ткани в суставах. Чтобы не допустить развития коксартроза, необходимо придерживаться рекомендаций в отношении образа жизни: регулярно выполнять комплекс лечебной физкультуры, правильно питаться, исключить употребление алкогольных напитков.
Образ жизни при коксартрозе
Кроме основных рекомендаций по двигательной активности, питанию, водному режиму, следует подобрать для себя правильную мебель, точнее – стулья или кресла, чтобы коленные суставы находились ниже тазобедренных.
Врач обязательно посоветует ходить пешком. Продолжительность зависит от самочувствия на момент прогулки. Обувь должна быть специальной ортопедической или качественная модель с правильной удобной подошвой, мягким верхом, без каблука. При артрозе любого сустава в нижних конечностях высокий каблук противопоказан.

Нужно убрать из рациона простые углеводы, чтобы не поправляться и не создавать на суставы дополнительную нагрузку. Если артроз начался в тазобедренном сочленении, он может поразить и коленный сустав, поэтому необходимо быть на чеку.
Большое значение имеют продукты, содержащие желатин – холодец, фруктовое желе. Желатин помогает суставам получить необходимые питательные вещества для восстановления хрящевой и костной ткани, в частности, коллаген.
Водный режим – минимум 1,5 литра чистой негазированной воды в день, не считая чая, компотов. От кофе нужно отказаться, так как он обезвоживает организм и мешает усвоению кальция. Как вариант – перед чашкой кофе выпивать стакан простой воды, но не чаще одного раза в день.
Врач может назначить дополнительные препараты для восполнения запасов хондроитина и глюкозамина в организме. Эти средства необходимо пить регулярно, чтобы питание хряща не нарушалось. Ускорить обмен веществ и обеспечить доступ полезных веществ в сустав поможет двигательная активность.
От профессиональных занятий спортом при артрозе тазобедренных суставов придется отказаться, если они связаны с силовыми нагрузками: тяжелая атлетика, бодибилдинг, бег на длинные дистанции.
Риск развития коксартроза увеличивается у людей, которые ведут сидячий образ жизни, так как тазобедренный сустав получает меньше питания и кислорода. Ткани испытывают голод и постепенно разрушаются. Чтобы остановить процесс, необходимо регулярно выполнять комплекс упражнений на разработку костных сочленений. Можно посоветоваться с врачом, какие движения делать и сколько раз в день. В интернете описаны авторские методики, направленные на лечение и восстановление функций ТБС: В. Гитт, С. Бубновский, П. Евдокименко. В открытом доступе множество видео с техникой выполнения упражнений при коксартрозе тазобедренного сустава. Если какие-то движения вызывают боль, нужно от них отказаться или выполнять в полсилы. После упражнений следует сделать массаж или принять теплую ванну, чтобы снять боль и расслабить мышцы.

Программы ЛФК подобраны таким образом, чтобы заставить сустав двигаться, укрепить мышечный корсет, сухожилия и связки. Движение обеспечивает приток крови, с которой в суставную сумку поступают питательные вещества.
Пациентам с коксартрозом полезно заниматься йогой по нескольким причинам:
- все движения выполняются медленно, с элементами статической нагрузки, что мягко тонизирует мускулатуру;
- медитация во время упражнений способствует снятию мышечного и психологического напряжения.
Калланетика – современное подобие йоги — комплекс из 29 упражнений на растягивание, которые крайне неудобны для выполнения. Такие движения в обычной жизни не встречаются, поэтому на первых порах вызывают дискомфорт и болезненные ощущения. Калланетика полезна людям, которые имеют лишний вес. Основана на статических движениях, поэтому показана людям с проблемами сердца, при которых исключена повышенная двигательная активность.

При коксартрозе тазобедренного сустава не рекомендуется:
- заниматься фитнесом, так как тренировки предполагают резкие движения с большой амплитудой, прыжки, бег;
- играть в футбол, потому что этот вид спорта связан с повышенными нагрузками на нижние конечности, что нежелательно;
- горнолыжный спорт – травмоопасный вид физической активности.
Не рекомендуется выполнять упражнения в период обострения заболевания, когда ощущаются сильные боли. При повышенном артериальном давлении и сердечной недостаточности рекомендуется отдавать предпочтение статическим упражнениям, дозируя нагрузки.
На 1 и 2 стадии заболевания физические упражнения полезно сочетать с плаванием. Этот вид спорта снижает осевую нагрузку и тонизирует все мышцы в теле человека. В зависимости от степени подвижности сустава выбирают стиль плавания:
- при хорошей подвижности можно плавать брассом, разводя ноги в стороны;
- если сустав двигается ограниченно, выбирают вольный стиль.
На третьей стадии человеку трудно добраться до бассейна, но в воде он чувствует себя лучше, так как вес тела в водной среде снижается и меньше ощущается боль.
Пешие прогулки нужно совершать несколько раз в день, при этом не перетруждать организм и собственно суставы. Нагрузка распределяется равномерно, при необходимости необходимо пользоваться тростью. Польза ходьбы при коксартрозе тазобедренного сустава заключается в насыщении кислородом всего организма. Многие врачи рекомендуют во время прогулки заниматься дыхательной гимнастикой, которая заключается в активизации диафрагмы. Большинство людей дышат только верхней частью легких, остальная часть не задействована, поэтому в организм изначально поступает мало кислорода, его не хватает на все процессы.
Обувь нужно специально подбирать исходя из строения стопы. Для начала определяют, как расположен свод стопы: для этого мокрыми ногами нужно постоять на бумаге, затем обвести очертания карандашом и показать в магазине, чтобы продавцы могли помочь выбрать удобные кроссовки. Удобная обувь не всегда полезна, так как она не мешает стопе находиться в неправильном положении. Правильная обувь, наоборот, выправляет ногу, снижая нагрузку на позвоночник и суставы.
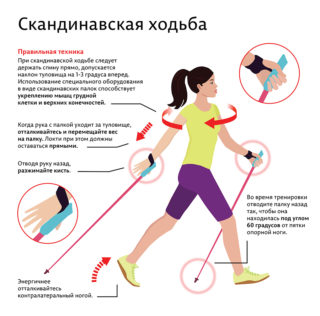
Многим пациентам нравится скандинавская ходьба при коксартрозе тазобедренных суставов. Это своеобразная тренировка всех мышц организма. Польза занятий:
- задействовано 90 % мускулатуры;
- сжигается в два раза больше калорий, чем при обычной ходьбе;
- работают одновременно мышцы верхних и нижних конечностей.
Ходьба со специальными опорными приспособлениями требует предварительного освоения техники. Рекомендуется вначале посмотреть видео, где наглядно демонстрируется, как правильно распределять вес тела. Для людей с коксартрозом легче будет передвигаться с палками, так как часть нагрузки ложится на руки.

Езда на велосипеде при коксартрозе тазобедренных суставов 1 и 2 степени по ровной поверхности не противопоказана, так как сочленение разгружено и работает по мере сил. Возможно, будет тяжело подниматься в гору, в таком случае пользоваться велосипедом нужно осторожно, своевременно регулировать скорость.
При езде на мотоцикле движение заменяется вибрацией, исходящей от мотора. Это своеобразный массаж нижних конечностей. При регулярных поездках, например байкерских перегонах, необходимо прислушиваться к своим ощущениям. Возможно, длительные заезды будут вредны, но кратковременная езда по городу не повредит.
При лечении артрозов применяют физиотерапию. Метод теплового воздействия – один из самых полезных. Здесь необходимо соблюдать меру. Оптимальные температуры – до 42 – 45 градусов. Париться при коксартрозе тазобедренного сустава не запрещено. Время нахождения в сауне при температуре до 45 градусов – около 20 минут. При температуре до 80 градусов – 10 минут.
Тепловое воздействие ускоряет кровообращение в сосудах, облегчая поступление питательных веществ в суставную сумку. Совмещают баню с плаванием и массажем. Количество процедур в месяц – от 3 до 5.
Половую жизнь при коксартрозе не прекращают. Исключением является 3 стадия заболевания, при которой движения в суставе вызывают боль. Самым распространенным препятствием является угнетенное психологическое состояние и боязнь боли, которая мешает сосредоточиться на собственных ощущениях.
Если поставлен диагноз артроз ТБС, следует проявить изобретательность. Необходимо выбрать наиболее удобную позу для секса и посвятить партнера в нюансы ощущений. Нужно посмотреть на интимную жизнь как на способ избавиться от боли. Подвижность в сексе необходимо ограничить, особенно если она вызывает неприятные ощущения. Перед половым актом можно использовать дополнительные расслабляющие процедуры: массаж или теплую ванну.
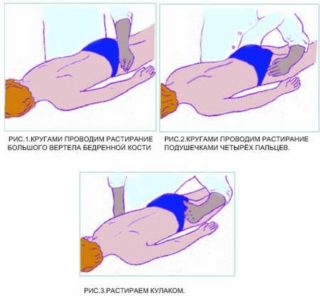
Массажные процедуры полезно совмещать с водными или занятиями гимнастикой. Параллельно принимают витаминные комплексы, сосудорасширяющие и противовоспалительные препараты. Массаж практикуют мануальные терапевты, восстанавливая и закрепляя правильное положение позвоночника относительно тазобедренных костей.
Сеанс проводится с использованием народных или аптечных мазей, усиливая их проникновение в суставную сумку при помощи различных техник: постукивания, втирания.
После эндопротезирования массажные процедуры начинают выполнять после периода реабилитации, когда пациент в состоянии встать на ноги. Это ускоряет прорастание костной ткани в искусственный материал протеза.
Терапевтические рекомендации
Лечение коксартроза проводится курсами уколов гиалуроновой кислоты. Преимущества процедуры:
- Гиалуроновая кислота – безопасное вещество, так как производится собственным организмом и является составной частью синовиальной жидкости, которой становится все меньше в суставной щели, процессы трения и распада хряща усиливаются. Несколько уколов восстанавливают количество жидкости и снижают трение.
- Требуется 1 – 2 курса в год, чтобы снять постоянные боли.
Плазмофорез – безопасный метод лечения, при котором в сустав вводится плазма пациента, которая запускает процессы регенерации тканей. При этом можно не злоупотреблять обезболивающими препаратами, которые негативно воздействуют на другие органы и системы.
Пациентам показано периодическое посещение санаториев. Лечение на курортах – комплексное. Важное значение имеет климат, который способствует снижению болевых ощущений. Соленая морская вода способна открывать поры на коже и восполнить дефицит минералов в организме. Вдобавок физические нагрузки в процессе плавания способствуют улучшению общего самочувствия. Солнечные лучи стимулируют образование витамина D, который необходим для усвоения кальция.
О чем придется забыть при коксартрозе

Чтобы не ухудшать ситуацию, придется полностью отказаться от алкоголя. Это вещество действует угнетающе на нервную систему, так как усвоение витаминов группы В нарушается. Витамин В1 влияет на состояние и работу мышц, которые являются проводниками питательных веществ в суставы. При мышечных спазмах нарушается работа и эластичность сосудов, в которых могут образовываться тромбы или холестериновые бляшки.
Негативное влияние алкоголь оказывает на пищеварительную систему, особенно на печень и поджелудочную железу, которые участвуют в расщеплении пищи. От того, насколько хорошо будут работать органы пищеварения, зависит полноценное питание костной и хрящевой тканей. Исключение составляют настойки, растирки или мази на спирту. В малых дозах спирт оказывает согревающий эффект, что не вредит суставам.
С развитием коксартроза меняется жизнь пациента. Он вынужденно начинает делать всё возможное, чтобы приостановить развитие заболевания.

Что можно и нельзя делать?
При коксартрозе в обязательном порядке нужно пересмотреть режим питания, уровень бытовой и физической нагрузки. Лицам старше 50 лет рекомендовано комплексное обследование. Профессиональные спортсмены, тренера и преподаватели физкультуры должны задуматься о выходе на пенсию или смене деятельности. Также важно наладить бытовые вопросы. Правильная организация жилого пространства и освещения позволит избежать падения, депрессии.

Организация питания
Диета должна способствовать восстановлению обменных процессов, укреплению опорно-двигательной системы и замедлению патологического процесса в хрящевых тканях. Перед пациентами с избыточным весом ставят дополнительную цель: им следует стремиться к коррекции массы тела и сокращению отёков. Полный перечень рекомендаций по организации режима питания зависит от сопутствующих заболеваний и общего состояния организма.
На второй и третьей стадиях коксартроза значимость диеты в рамках терапии сокращается.
Универсальные советы:
- придерживаться дробному принципу питания;
- правильно сочетать приём медикаментов и пищи (соблюдать рекомендации, указанные в аннотации лекарственного средства);
- отказаться от строгих диет (в первую очередь базирующихся на полном отказе от углеводов, жиров или белков, мяса, молочной продукции);
- принимать пищу, приготовленную на пару или в духовке, а также употреблять отварные продукты питания;
- ограничить поступление быстрых углеводов;

Необходимо не только уменьшить количество употребляемой соли, но и полностью отказаться от солений, засолок, маринованных продуктов. Сахар и сладости по возможности заменяют мёдом, но при употреблении последнего учитывают его высокую калорийность.
Под запрет попадают высококалорийные блюда, богатые жирами, быстрыми углеводами и холестерином. При этом пациенту не стоит убирать из меню мясо кролика, индейки, цыплят и говядину. Вместо строгого ограничения нужно научиться правильно готовить продукт.
Только из мяса можно получить витамин Д, В12 и некоторые аминокислоты, поэтому не стоит пытаться заменить продукт бобовыми или другими растительными источниками белка.
Продукты и блюда, которые точно стоит исключить:
-
редьку (чёрную, белую, красную);



Необходимо воздерживаться от употребления продуктов, содержащих усилители вкуса или пальмовое масло. Под абсолютный запрет попадают спреды, фасфуд и снеки. Если ресторан или иное другое заведение общепита не может предоставить развёрнутое описание блюда, то стоит воздержаться от приёма пищи. Домашняя еда, приготовленная по всем правилам диетического питания, должна стать основой рациона при патологических изменениях тазобедренного сустава.
План включает 6 приёмов пищи, что соответствует принципам дробного питания. Лечебная диета сбалансирована, при её соблюдении в организм поступают необходимые полезные вещества. Блюда разнообразны и их много, поэтому стоит следить за весом порции.
| Первый завтрак | Каша гречневая, отварная говядина. Овощной салат. Чай (без сахара, но можно немного мёда) |
| Второй завтрак | Творог (чистый или с добавлением ягод, фруктов, зелени, орехов) |
| Обед | Лёгкий суп (например, с цветной капустой). Овсяная каша с приготовленными в духовке котлетами (рыбными или мясными). Компот из ягод или фруктов (можно из смеси) |
| Полдник | Желе (фруктовое, ягодное или овощное). Сухарики (нежирные, без специй и ароматизаторов, лучше - домашние) |
| Ужин | Заливное (лучше из рыбы). Варёное яйцо (без соли) |
| Паужин | Стакан кефира или йогурта без красителей, ароматизаторов |
Если количество потребленных за день калорий меньше рекомендованных врачом значений, то можно несколько расширить второй ужин. Выпить не 1 стакан кефира, а 1,5. При наличии острого голода позволяют себе овсяное печенье.

ЛФК и физические нагрузки
Не стоит тренироваться по схемам, составленным для других людей. Вопрос требует индивидуального подхода, но не только в момент составления комплекса, но и на каждом занятии. Другие особенности физкультуры при двустороннем коксартрозе:
- Упражнения статичны. Резкие движения, выпады, прыжки исключаются.
- Комплекс составляется пробным путём. Если рекомендованное упражнение вызывает неприятные ощущения, его не выполняют.
- Важен подготовительный этап. Нужно поглаживающими и массирующими движениями разогреть бедренные мышцы.
- Зарядку в домашних условиях дополняют курсами ЛФК в спецучреждении и посещением бассейна. Исключение: состояние пациента не позволяет расширить виды физической нагрузки.
- Занятия носят ежедневный характер или регулярный (зависит от состояния пациента).
- Скорость выполнения, количество подходов не являются самоцелью гимнастики.

Чтобы исключить резкие движения, нужно фиксировать конечные положения упражнений на несколько секунд, избегать перенапряжения и заниматься под присмотром.
Рекомендовано присутствие близкого человека или специалиста на тренировке. Они смогут поддержать конечность при необходимости. Особенно значимо их участие в процессе при выполнении упражнений на подъём.
Если диагностирован запущенный коксартроз тазобедренного сустава, лечение медикаментозное обязательное включает приём обезболивающих препаратов. Анальгетики в разной степени влияют на работу ЦНС, поэтому пациентам стоит исключить виды спорта, требующие сосредоточенности и внимания. К ним относят практически все типы командных игр. Они противопоказаны и по причине недопустимого уровня подвижности, травмоопасности, высокой нагрузки на ноги.
Под строгий запрет попадают:
- футбол;
- регби;
- баскетбол;
- пионербол;
- хоккей;

Запрещены занятия у танцевального станка. Бег рекомендуется заменить на скандинавскую ходьбу. Вместо фитнеса, аэробики и степ-аэробики лучше записаться на акваэробику.
Сексуальный аспект исключают только после операции вплоть до особого разрешения врача, а также на третей стадии заболевания. Запущенная отягчённая форма артроза не располагает к межполовым отношениям не только причине ограничения подвижности и сопутствующего физической активности болевого синдрома, но и в силу психологических рамок. Пациенты на данном этапе развития болезни инстинктивно боится сделать что-то, что может ухудшить его состояние и поспособствовать проявлению нежелательной симптоматики. Страх не позволяет расслабиться и сосредоточиться на происходящем.

Для снятия поставленных боков важно заручиться поддержкой партнёра. Не стоит скрывать свои опасения или уклоняться от выполнения супружеского долга под надуманными предлогами. Нужно научиться видеть в половом акте возможность отвлечения от болезни и связанных с ней жизненных перемен, а также изучить допустимые при артрозе позы.
Непосредственно перед половым актом можно принимать расслабляющие ванны и проводить неагрессивный стимулирующий кровообращение массаж.
К нерекомендованным действиям относят применение возбуждающих средств, оказывающих чрезмерную нагрузку на сердце. Также стоит воздерживаться высокой активности. Позы не должны базироваться на излишней подвижности больного партнёра.
Запреты общего характера
Нельзя игнорировать самочувствие, общее состояние организма, а также возраст. Для пациентов старше 50 лет особенно важен систематический скрининг с последующей корректировкой диеты и режима. Нужно избегать как недостатка, так и избытка магния, калия и кальция. На фоне дефицита последнего развивается остеопороз, а чрезмерное поступление элемента опасно ускоренным ростом остеофитов.
- кресла и стулья, при использовании которых тазобедренные суставы оказываются ниже коленных;
- отказ от пеших прогулок;
- ношение обуви на высоком, неудобном или неустойчивом каблуке;

Обувь должна быть удобной, ортопедической, без каблуков и горок. Для удобства перемещения пациента нужно подобрать трость, а также правильно организовать жилое пространство. Недопустимы пороги и лесенки, а также скользкие полы. Важно помнить о том, что человек, у которого диагностирован диспластический коксартроз, может споткнуться и упасть из-за ковра или разбросанных игрушек.
Психоэмоциональный аспект
При стремительном развитии заболевания или серьёзном ограничении подвижности следует предпринять меры, направленные на коррекцию психического и эмоционального фона. Нельзя допускать изоляции больного или его полное выпадение из привычной жизни. Круг общения пациента не должен быть ограничен только домашними. Визиты гостей, пусть и не частые, позволят избежать утраты социальных навыков.
Выполнение небольших посильных поручений не только не повредит, но и поможет отвлечься от происходящего. Дополнительно появится ненаигранный повод для разговора и последующий исполнению похвалы. Чувство важности, собственной значимости особенно ценно для людей, которые в силу болезни ограничены в физическом плане.

Дополнительно стоит обеспечить пациента доступом к информации. Интернет, гаджеты, радио и телевизор позволят заболевшему человеку не потерять связь с внешним миром. Косвенно настроение улучшится и за счёт правильного светового режима. Нельзя допускать, чтобы больной долгое время находился в затемнённой квартире. Комнаты с большими окнами, выходящими на светлую сторону, защитят от депрессии.
Вспомним о главных принципах
Лечить коксартроз нужно комплексно. Пациенту выдаются рекомендации по организации питания и режима дня, подбора обуви и мебели, приёму медикаментов и занятию спортом. Важно придерживаться советов по каждому аспекту, не допускать перекосов в ту или иную сторону.
Поделись с друзьями
Сделайте полезное дело, это не займет много времени
Читайте также:


