Остеоартроз с варусной деформацией
АРТРОЗ (остеоартрит, остеоартроз) – это хроническое прогрессирующее заболевание сустава, при котором в результате значительных изменений хрящевых поверхностей суживается суставная щель, вокруг сустава постепенно появляются многочисленные костно-хрящевые разрастания, блокирующие сустав и приводящих к постепенному ограничению его функции и деформации. Такой хрящ постепенно утрачивает свои функции и в конечном итоге разрушается (рис. 1, 2).
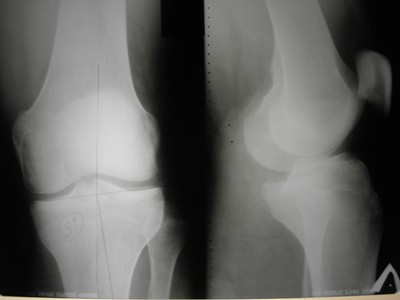 |  |
| Остеоартроз 1 стадии с варусной деформацией голени | Остеоартроз 2 стадии |
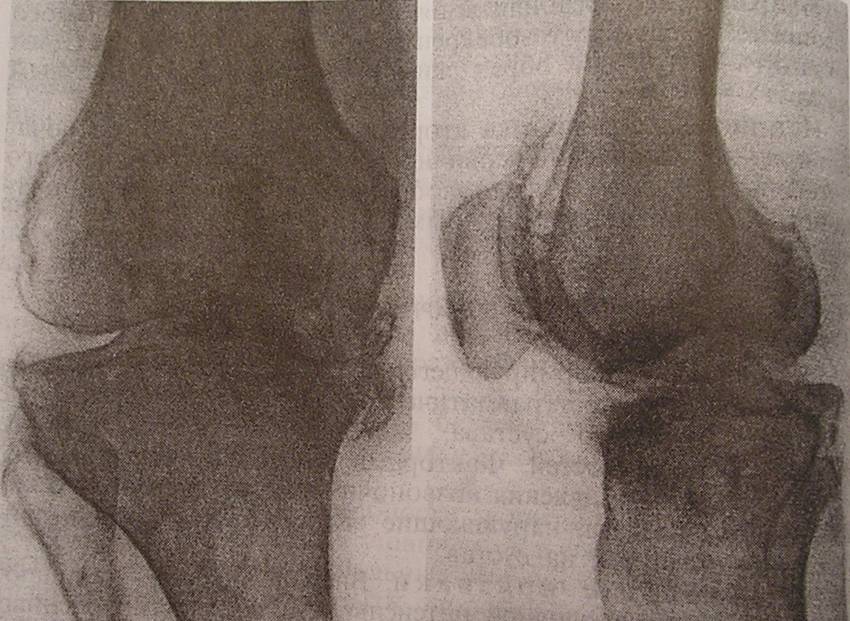 |  |
| Деформирующий остеоартроз 3 стадии | Сросшийся коленный сустав – результат остеоартроза |
| Рис.1. Стадии остеоартроза | |
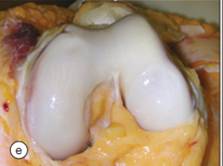 | 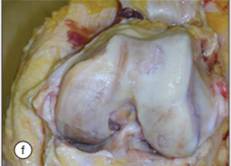 |
| норма | при остеоартрозе |
Рис. 2. Коленный сустав в норме и при остеоартрозе
По данным специальной Комиссии постоянного Комитета Европейской антиревматической лиги (EULAR), риск нетрудоспособности вследствие остеоартроза коленных суставов равен риску, связанному с заболеваниями сердца, и находится на 4 месте среди основных причин нетрудоспособности у женщин и на 8 месте – у мужчин.
Артрозом начинают заболевать люди уже в возрасте 25-30 лет. Остеоартроз занимает первое место среди заболеваний опорно-двигательного аппарата у лиц пожилого возраста и второе место среди причин нетрудоспособности у больных более 50 лет. Нарастающие боли и ограничение функции сустава снижают трудоспособность человека, а 30 % больных артрозом всегда становятся инвалидами. В последние десятилетия количество больных артрозом постоянно возрастает. Это связано с увеличением травм суставов, с профессиональными и спортивными нагрузками, увеличением продолжительности жизни человека, с особенностями питания и многими другими причинами.
ОСНОВНЫЕ ФАКТОРЫ РИСКА РАЗВИТИЯ ОСТЕОАРТРОЗА :
- Возраст больше 40 лет
- Женский пол
- Повышенная физическая активность
- Лишний вес
- Травмы суставов
- Интенсивные спортивные нагрузки
- Курение
- Плоскостопие
- Неправильно сросшиеся переломы
- Врожденные деформации нижних конечностей
Как неправильно сросшиеся переломы и врожденными деформациями влияют на развитие и прогрессирование остеоартроза?
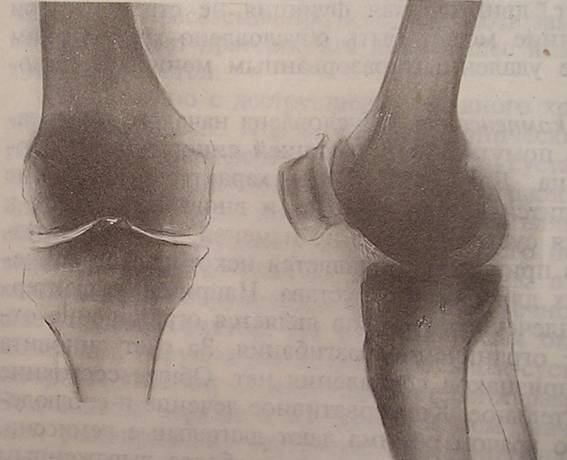
В норме механическая ось нижней конечности проходит по центру коленного сустава (рис. 2). При деформациях ног возникают значительные статико-динамические изменения, обусловленные неравномерной нагрузкой на тазобедренный и коленный суставы, растяжением связочного аппарата суставов и укорочением конечности. В зависимости от вида бокового отклонения голени возникает и постепенно увеличивается смещение оси кнаружи или кнутри, что приводит к перегрузке той или иной половина сустава и в итоге - к хроническому повреждению суставного хряща и развитию болевого синдрома:
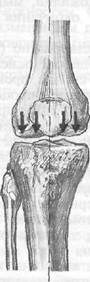
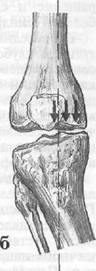
норма патология
Рис. 2. Перегрузка внутреннего отдела коленного сустава при варусной деформации
(Из книги: Краснов А.Ф. Ортопедия: Учебник для врачей последипломной подготовки и студентов старших курсов / А.Ф.Краснов, Г.П.Котельников, К.А.Иванова. - Самара: Самар. Дом печати, 1998. - С. 286)
ЛЕЧЕНИЕ
артроза должно быть комплексным в зависимости от стадии болезни и выраженности ее проявлений
1. КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ
заключается в физиолечении, ЛФК и приеме хондропротекторов не менее 3 месяцев.
В состав хондропротекторов входят вещества хондроитин и глюкозамин. С их помощью происходит восстановление хрящевой ткани. Однако эффективность хондропротекторов наиболее высока на первой-второй стадии заболевания. На дальнейших стадиях эти вещества действуют медленнее и не сразу, но значительно улучшают состояние больного, поэтому отказываться от них не стоит. Обезболивающий эффект от применения хондропротекторов наступает уже через 3 недели после начала их приема. Курс лечения составляет 3 месяча два раза в год.
Обезболивающих препаратов и хондропротекторов в настоящее время в аптеках достаточно много. Все они отличаются друг от друга по показаниям и противопоказаниям к их применению. Поэтому каждому пациенту перед приемом любых препаратов (и не только хондропротекторов) необходимо проконсультироваться с лечащим врачом, который может объяснить все преимущества данного лекарственного средства перед его аналогами и противопоказания к его приему.
Очень эффективно при лечении артроза внутрисуставное введение хондропротекторов в виде препаратов гиалуроновой кислоты (рис. 3)

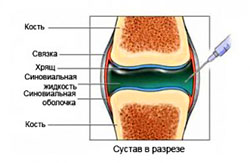
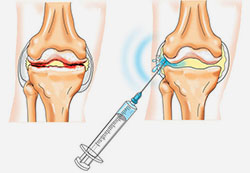
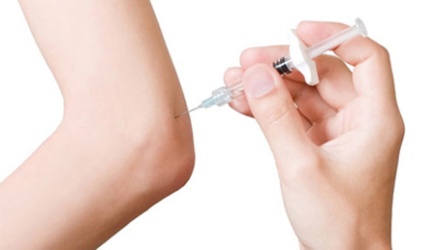
Рис. 3. Схема введения инъекционного хондропротектора в коленный сустав
Эта методика практически лишена противопоказаний (исключение: кожные заболевания или воспаления в области инъекции), имеет клинически подтвержденный положительный эффект, хорошо переносится пациентом, отличается удобным графиком лечения (одна инъекция в неделю) и не нарушает привычный ритм жизни.
В настоящее время возможно только однократное введение гиалуроновой кислоты продленного действия в сустав. Такая иньекция заменяет сразу 3-5 обычных уколов и обходится пациенты меньше по стоимости.
Внутрисуставные введение глюкокортикоидов (кортикостероидных гормонов) имеют смысл, если нужно вылечить только воспаление в суставе, проявляющееся припуханием колена и его отеком часто из-за наличия в нем избыточного количества синовиальной жидкости. Уже первая внутрисуставная инъекция приносит облегчение. Но следующую внутрисуставную инъекцию этих препаратов, как следует из инструкции к нему, нужно применяют не ранее, чем через 2-3 месяца после предыдущей . Следует знать, что частое и необоснованное назначение инъекций гормонов наносит только вред суставу в виде разрушения суставного хряща.
Кортикостероидные гормоны также успешно применяется для выполнения околосуставных и паравертебральных (околопозвоночных) блокад. Обычно одной блокады бывает достаточно для ликвидации болевого синдрома.
Местное лечение
Одно из лучших местных средств – димексид. Это жидкость оказывает мощное противовоспалительное действие и устраняет отек сустава. Димексид применяется в виде компресса на болевую область. Для этого димексид разводится с водой в соотношении 1:2 - 1:4. Лучший эффект дает совместное применение с компрессом противовоспалительных мазей.
Между тем следует осторожно применять это средство. Оно способно вызвать сильную аллергию, а особенно чувствительные люди могут даже получить ожог. Вот почему до его применения следует сделать пробу на чувствительность.
Физиотерапия и лечебная физкультура
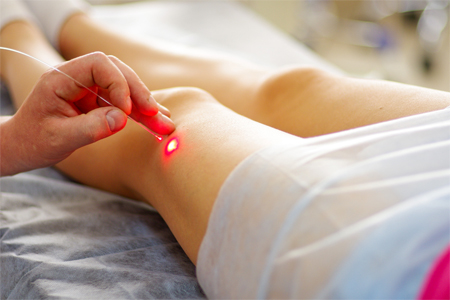

Физиотерапевтические методы лечения (лазеротерапия, токи, ультразвук, грязелечение, форез лекарств) могут существенно облегчить состояние больного при остеоартрозе. Эти процедуры ведут к улучшению кровообращения в суставе и общего состояния тканей, снятию болезненного мышечного спазма, уменьшению воспаления. Однако физиотерапия имеет противопоказания. Ее с осторожностью следует назначать при сердечных болезнях, гипертонии, опухолях (в том числе доброкачественных), инфекции, обострении остеоартроза с покраснением и отеком сустава.
Среди методов лечения остеоартроза лечебная физкультура занимает особое место. В ней должна быть предусмотрена комбинация упражнений на постепенное увеличение времени ходьбы и укрепление мускулатуры нижних конечностей. Остеоартроз колена снижает силу четырехглавой мышцы бедра минимум на 60%. Вот почему ее укрепление исключительно важно для функционирования в целом коленного сустава.
Мускулатура укрепляется изометрическими сокращениями четырехглавой мышцы путем напряжения коленного сустава, сгибания голеностопного сустава с напряжением. Если в течение полугода укреплять четырехглавую мышцу бедра, то это приведет к улучшению функций коленных суставов и уменьшению боли.
Применение сосудорасширяющих средств
Наиболее применяемыми сосудорасширяющими средствами являются:
Прием противовоспалительных препаратов
Медикаментозное лечение при артрозе назначается в период обострения заболевания и направлено на снятие воспаления в суставе или окружающих сустав тканях. С этой целью назначают перацетамол или нестероидные противовоспалительные средства (НПВС). Следует помнить о возможности отрицательного влияния этих препаратов на желудочно-кишечный тракт. Поэтому принимать их надо обязательно после еды. Существуют современные препараты указанной группы, которые в значительно меньшей степени раздражают желудок. Представителями данной группы препаратов являются Найз, Целебрекс, Аркоксия.
При обострении остеоартроза сначала следует ликвидировать болевой синдром, а затем приступать к физиотерапевтическому лечению!
2. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Хирургическое лечение пациентов с остеоартрозом I-II стадии без укорочения и без деформации нижних конечностей заключается в малотравматичной операции ТУННЕЛИЗАЦИИ суставных отделов костей - формирование каналов (туннелей) в прилегающих к хрящу участках костной ткани, по которым прорастают кровеносные сосуды, улучшая кровоснабжение поврежденного участка (рис. 4):
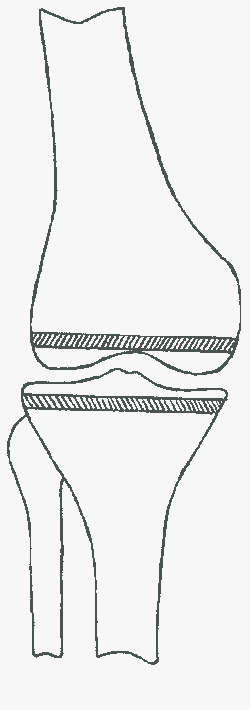
Рис. 4. Схема туннелизации
При этом механически устраняется повышенное внутрикостное давление, что создает благоприятные условия для восстановления микроциркуляции и поступления в костные ткани и далее в хрящ достаточного количества кислорода.
ОСОБЕННОСТИ ТУННЕЛИЗАЦИИ :
- Боли в суставе проходят сразу после операции.
- На следующий день после операции можно полностью нагружать оперированную ногу.
- Внешней фиксации и использования костылей или трости не требуется.
- Операция выполняется за 15-20 минут под местным обезболиванием!
ТУННЕЛИЗАЦИЮ можно выполнять повторно!
Хирургическое лечение пациентов с остеоартрозом и д еформацией нижних конечностей заключается в корригирующей остеотомии на вершине искривления бедра или голени и фиксации костных отломков аппаратом Илизарова или другими металлоконструкциями (см. раздел – Исправление формы ног ).
Методика лечения деформаций коленного сустава изложена в специальной медицинской литературе (авторы - академик Г.П.Котельников и проф. А.П.Чернов, г. Самара, 1999 г):
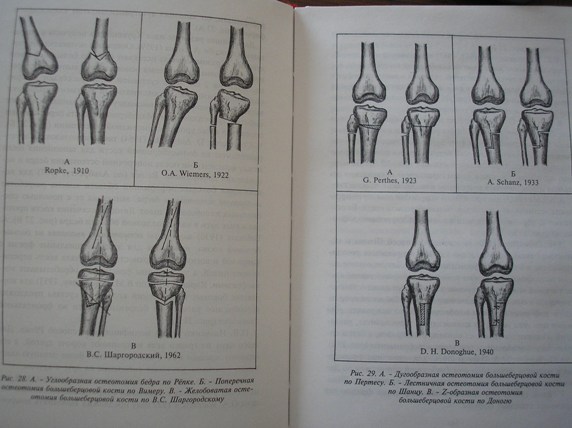
ПРЕИМУЩЕСТВА ТУННЕЛИЗАЦИИ И ОСТЕОТОМИИ:
- операции малотравматичны и проводятся в любом возрасте;
- достигается длительный обезболивающий эффект;
- улучшается кровообращение хряща сустава;
- замедляется прогрессирование артроза;
- устраняется деформация конечностей.
Эти операции позволяют исключить эндопротезирование коленных и тазобедренных суставов или значительно их отсрочить .
Если остеоартроз зашел очень далеко , то необходима операция по частичной или полной замене сустава. Она дает хороший результат и возвращает трудоспособность даже на четвертой стадии заболевания. Однако восстановительный период после операции может быть от 2 до 12 месяцев в зависимости от давности заболевания. Необходимо иметь в виду, что операция по замене сустава является дорогой и трудоемкой.
К сожалению, не все пациенты знают о возможности выполнения операций ТУННЕЛИЗАЦИИ И ОСТЕОТОМИИ и тем более о последствиях не устраненной деформации ног. Я часто отвечаю на письма вот такого содержания:
Из своего опыта могу привести клинический пример : в 2005 году я рекомендовал одной из своих пациенток 45 лет со значительной варусной деформацией голеней и артрозом коленных суставов 1-ой стадии оперативное лечение – корригирующие остеотомии голеней. Но пациентка от операции отказалась. Уже через 3 года при обследовании в Саратовском НИИТО у нее был диагностирован артроз коленных суставов уже 3-й стадии с постоянным болевым синдромом. Пациентке там же было выполнено первичное эндопротезирование одного из коленных суставов.
Второй сустав пациентка решила не оперировать. И так как один коленный сустав у пациентки остался деформированным, то через 2 года после операции эндопротезирования у нее наступила нестабильность установленного протеза, и болевой синдром опять возобновился.
В настоящее время пациентка нуждается уже в двух операциях – повторном протезировании одного коленного сустава и первичном протезировании другого.
ПРОФИЛАКТИКА АРТРОЗА
· Наиболее эффективной профилактической мерой является борьба с избыточным весом тела, включающая диету и рациональную физическую активность.
· При остеоартрозе коленного сустава рекомендуется надевать специальный наколенник. Он фиксирует коленный сустав, способствуя уменьшению боли. Особенно важно носить наколенник при длительной ходьбе, спортивных занятиях, ношении тяжестей. Нельзя допускать перенапряжения коленных суставов, для чего физическую активность следует обязательно чередовать с отдыхом.
· Необходимо носить стельки-супинаторы в обуви. С их помощью суставы поддерживаются в правильном состоянии. Не последняя роль принадлежит самой обуви. При соприкосновении пятки с поверхностью земли происходит удар, распространяющийся по конечности и травмирующий хрящ. Обувь на широком низком каблуке с эластичной мягкой подошвой гасит этот удар. Очень важна достаточная ширина обуви и наличие в ней мягкого верха. Эти требования соблюдаются в большинстве спортивной обуви.
· Пациенту необходимы специальные приспособления, позволяющие уменьшить нагрузку на сустав. К ним относятся ортопедическая обувь , которую нужно носить при наличии укорочения конечности; супинаторы, назначаемые при плоскостопии; наколенники, способные уменьшать нестабильность (разболтанность) коленного сустава и тем самым уменьшая травматизацию суставного хряща при ходьбе.
ВСЕ ЛЕЧЕНИЕ НУЖНО ДЕЛАТЬ ПО ПОКАЗАНИЯМ И ВОВРЕМЯ!
Моя задача, как врача-ортопеда, это рассказать пациенту о его заболевании и составить оптимальный план его лечения.
УВАЖАЕМЫЕ ПАЦИЕНТЫ!
По всем интересующим Вас вопросам - просьба писать мне
Деформирующий остеоартроз – прогрессирующее дистрофическое изменение костных суставов с первичным повреждением хрящевых тканей и последующей дегенерацией всего комплекса костно-суставного аппарата. Деформирующий остеоартроз характеризуется артралгией, функциональной недостаточностью суставов и выраженными изменениями их формы. Фармакотерапия деформирующего остеоартроза направлена на замедление прогрессирования дегенеративных процессов, уменьшение боли и улучшение функционирования суставов; в некоторых случаях показано эндопротезирование суставов. Течение деформирующего остеоартроза медленно прогрессирующее с развитием анкилоза или патологической нестабильности сустава.
- Классификация
- Симптомы деформирующего остеоартроза
- Осложнения
- Диагностика
- Лечение деформирующего остеоартроза
- Прогноз и профилактика
- Цены на лечение
Общие сведения
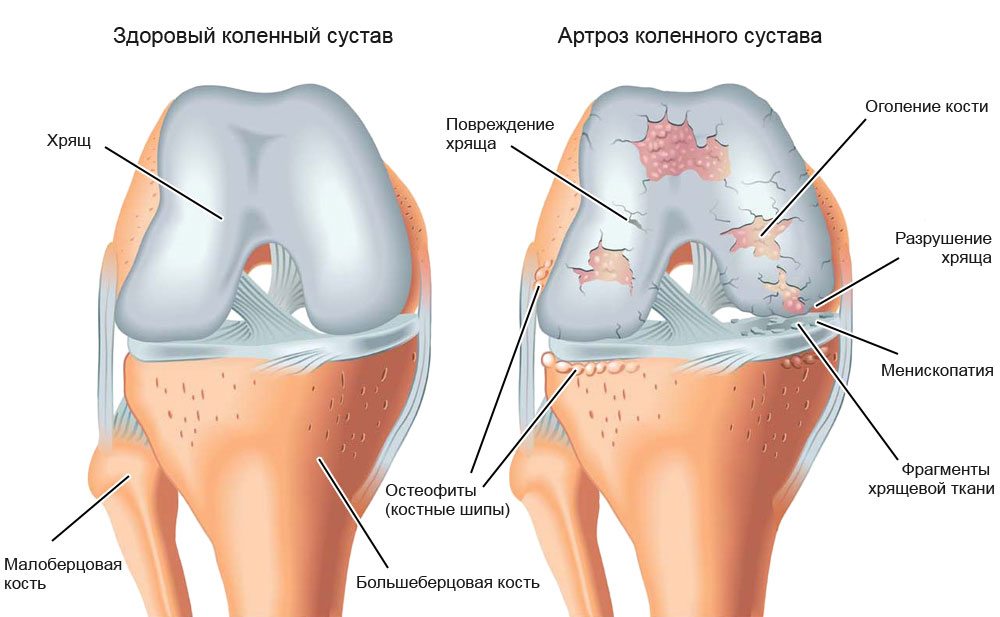
Деформирующий остеоартроз - частая патология суставов, при которой нарушение регенерации соединительнотканных структур приводит к преждевременному старению суставного хряща – его истончению, шероховатости, растрескиванию, потере прочности и эластичности. Субхондральная кость обнажается и уплотняется, в ней происходят остеосклеротические изменения, образуются кисты и краевые разрастания - остеофиты.
Деформирующий остеоартроз по первичному типу развивается в изначально здоровом хряще при врожденном снижении его функциональной выносливости. Случаи вторичного деформирующего остеоартроза возникают на фоне имеющихся дефектов суставного хряща, вызванных травматизацией, воспалением костно-суставных тканей, асептическим некрозом костей, гормональными или обменными нарушениями.

Классификация
В соответствии с клинико-рентгенологической картиной в развитии деформирующего остеоартроза выделяют 3 стадии:
Авторы Kellgren и Lawrence выделяют 0 стадию деформирующего остеоартроза с отсутствием рентгенологических проявлений.
Симптомы деформирующего остеоартроза
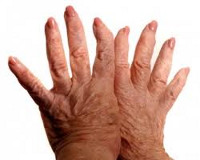
К проявлениям деформирующего остеоартроза относятся крепитация (хруст) в суставах при движении; ограниченность подвижности суставов, связанная с уменьшением суставной щели, разрастанием остеофитов и спазмом периартикулярных мышц; необратимая деформация суставов, вызванная дегенерацией субхондральных костей.
Деформирующий остеоартроз с заинтересованностью коленных суставов (гонартроз) проявляется болью при длительной ходьбе, подъеме в лестницу, хрустом и затруднением при выполнении сгибательных и разгибательных движений. При артрозе мелких суставов кистей рук появляются плотные узелки по краям межфаланговых проксимальных и дистальных суставов (узелки Гебердена и Бушара), сопровождающиеся болезненностью и скованностью.
При генерализованной форме деформирующего остеоартроза (болезни Келлгрена, полиостеоартрозе) отмечаются множественные изменения периферических и межпозвонковых суставов. Полиостеоартроз обычно сочетается с остеохондрозом межпозвоночных дисков, спондилёзом в шейном и поясничном отделах позвоночника; периартритами и тендовагинитами.
Осложнения
Длительное прогрессирование деформирующего остеоартроза может осложняться развитием вторичного реактивного синовита, спонтанного гемартроза, анкилоза, остеонекроза мыщелка бедра, наружного подвывиха надколенника.
Диагностика
В ходе диагностики деформирующего остеоартроза пациент проходит консультацию ревматолога и исследования, позволяющие определить состояние и степень функциональной полноценности сустава по характерным клиническим критериям. Основными являются данные рентгенодиагностики, показывающие сужение суставных щелей, разрастание остеофитов, деформацию суставных участков кости: наличие кист, субхондрального остеосклероза. Для более детальной оценки изменений хряща при деформирующем остеоартрозе дополнительно проводят УЗИ, КТ позвоночника и МРТ больного сустава.
По показаниям выполняют пункцию сустава. В сложных случаях выполняют артроскопию с прицельным забором материала и морфологическим изучением биоптатов синовиальной оболочки, суставной жидкости, хрящевой ткани, выявляющим дистрофические и дегенеративные изменения сустава.
Лечение деформирующего остеоартроза
Терапия деформирующего остеоартроза включает комплексный подход с учетом этиологических обстоятельств, систематичность и длительность лечения. В первую очередь требуется разгрузить больной сустав (особенно опорный), снизить двигательную активность, избегать длительной ходьбы, фиксированных поз и ношения тяжестей, при ходьбе пользоваться тростью.
Уменьшение воспаления и боли в суставах при деформирующем остеоартрозе достигается назначением НПВС: диклофенака, нимесулида, индометацина. Сильный болевой синдром снимают внутрисуставными блокадами с введением гормональных препаратов. При риске развития язвенной болезни показаны препараты мелоксикам, лорноксикам, местно - противовоспалительные мази, гели. При медленном рассасывании внутрисуставного выпота выполняют его пункционную эвакуацию.
В начальной стадии деформирующего остеоартроза эффективны хондропротекторы (гидрохлорид глюкозамина и хондроитинсульфат), помогающие приостановить дальнейшее разрушение хряща и восстановить его структуру. При деформирующем остеоартрозе назначают локальную физиотерапию - аппликации парафина и озокеритолечение, высокочастотную электротерапию, электрофорез с новокаином и анальгином, магнитотерапию и лазеротерапию. Для укрепления мышечно-связочных структур и улучшения двигательной функции суставов показана лечебная гимнастика, кинезотерапия, регулярное санаторное лечение и бальнеотерапия.
При тяжелом инвалидизирующем поражении тазобедренного или коленного суставов выполняют эндопротезирование, в случае развития деформирующего остеоартроза голеностопных суставов эффективна операция полного обездвиживания сустава (артродез). Инновационным в лечении деформирующего остеоартроза является применение стволовых клеток, замещающих собой поврежденные клетки хрящевой ткани и активизирующих регенеративные процессы.
Прогноз и профилактика
Скорость и степень прогрессирования деформирующего остеоартроза определяется его формой, локализацией, а также возрастом и общим фоном здоровья пациента. Коксартроз может серьезно нарушить функции конечности, стать причиной нетрудоспособности и даже инвалидности. При многих формах деформирующего остеоартроза достигается устранение болевой реакции, улучшение функционирования сустава, однако полного восстановления хряща у взрослого пациента достичь невозможно.
Профилактика деформирующего остеоартроза состоит в ограничении перегрузок суставов, своевременном лечении травм (растяжений связок, ушибов), заболеваний костного аппарата (дисплазии, плоскостопия, сколиоза), регулярных занятиях гимнастикой, поддержании оптимальной массы тела.
Чаще всего деформирующий остеоартроз поражает коленные суставы людей старше 40 лет. Он проявляется болями при ходьбе, хрустом при сгибании и разгибании колена, утренней припухлостью и скованностью движений. Деформирующий остеоартроз 1-2 степени лечится консервативно — используются препараты и физиопроцедуры, проводятся сеансы массажа, занятия физкультурой и гимнастикой. При тяжелом повреждении хрящей и костей вернуть подвижность коленному суставу может только хирургическое вмешательство.
Описание болезни
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
Деформирующий остеоартроз коленного сустава — дегенеративно-дистрофическое заболевание невоспалительного характера. Изначально он поражает внутрисуставной хрящ, а затем в патологический процесс постепенно вовлекаются большеберцовая и бедренная кости, синовиальные сумки, связки, мышцы, сухожилия.
Патология диагностируется чаще у пациентов среднего и пожилого возраста, преимущественно у женщин. Но ей подвержены и молодые люди, активно занимающиеся спортом — бегом, тяжелой атлетикой.

Виды и формы заболевания
Деформирующий остеоартроз бывает первичным и вторичным. Последний развивается на фоне уже присутствующей в организме патологии, приводящей к повреждению хрящевой прокладки колена. Первичное заболевание возникает при изначально здоровом хряще по неустановленным причинам. Обычно выявляется односторонний остеоартроз, но повышение нагрузки при ходьбе на здоровое колено может стать причиной двустороннего поражения.
Для патологии 1 степени тяжести характерны слабые тупые, ноющие боли после нагрузок на сустав. Колено может незначительно отекать, особенно в утренние часы, но припухлость быстро исчезает. Появление этих симптомов связано и истончением, уплотнением хряща, его растрескиванием. Кости уже не плавно скользят, а цепляются друг за друга при смещении. Хрящевые ткани травмируются еще сильнее, ухудшая работу сустава.
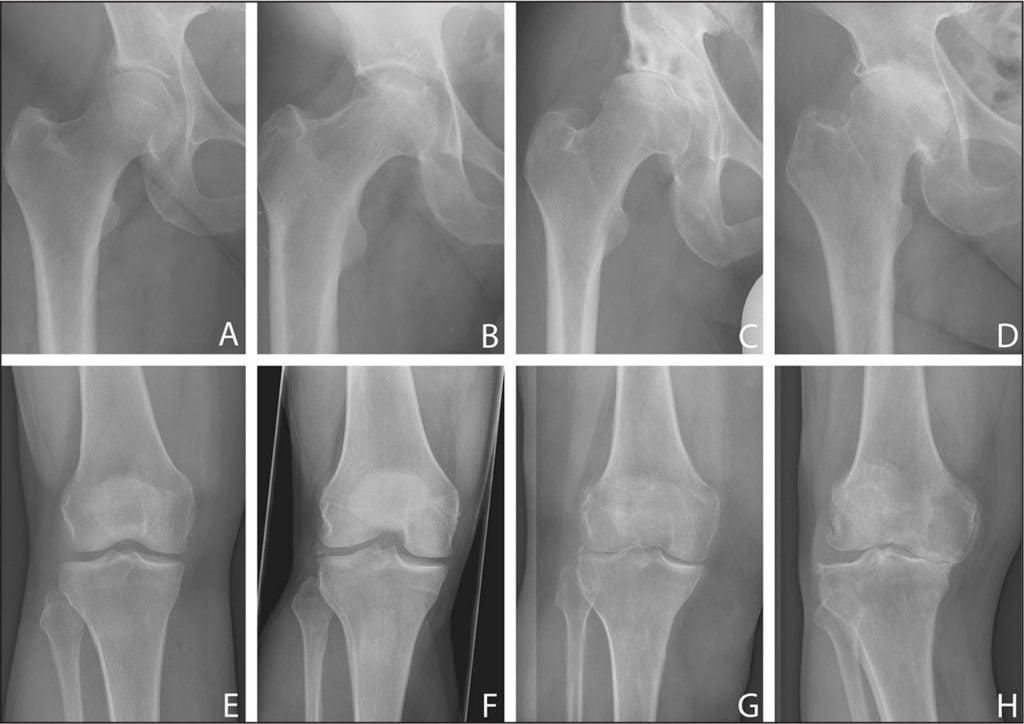
На второй стадии остеоартроза хрящевая прокладка истончается, а в некоторых местах исчезает полностью. Чтобы приспособиться к возникающим нагрузкам, начинают деформироваться субхондральные (расположенные под хрящом) зоны костей. Они уплотняются, разрастаются с образованием острых костных наростов — остеофитов. На этом этапе патологии интенсивность болей повышается, при ходьбе слышатся щелчки, хруст, но подвижность колена пока ограничена незначительно.
Синовиальная жидкость при остеоартрозе 3 степени становится густой и вязкой. Она утрачивает способность снабжать хрящи питательными веществами, смягчать ударные нагрузки при ходьбе. Хрящевая прослойка, выстилающая костные головки полностью разрушается, образуются обширные костные наросты, деформируются кости, вклиниваясь друг в друга. Боли теперь возникают и в дневные, и в ночные часы. Объем движений в колене снижен, поэтому при ходьбе человек использует трость или костыли.
Причины появления
Развитие деформирующего остеоартроза редко бывает спровоцировано каким-либо одним внешним или внутренним фактором. Причинами преждевременного разрушения хрящевых тканей могут становится воспалительные, в том числе ревматические и инфекционные заболевания, предшествующие травмы, малоподвижный образ жизни, расстройства кроветворения.
У полных людей при движении коленные суставы подвергаются избыточным нагрузкам, что приводит к микротравмированию связок, сухожилий, периартикулярных мышц и хрящевых тканей. При ожирении существенно повышается риск повреждения менисков при падении или сильном ушибе. Эти хрящевые структуры у взрослых полностью не восстанавливаются, поэтому работа сустава нарушается. А в сочетании с варикозным расширением вен, от которого часто страдают люди с лишним весом, вероятность развития остеоартроза значительно возрастает.

По мере естественного старения организма регенерационные процессы замедляются. Хрящи не успевают своевременно восстанавливаться после микротравмирования, поэтому образуется все больше поврежденных участков. Подобное состояние суставных структур особенно характерно для людей после 40 лет, активно занимающихся спортом и не снижающих нагрузок на колени с учетом возраста. Ситуация усугубляется уменьшением выработки в организме коллагена, обеспечивающего прочность, эластичность связок и сухожилий.

Люди, подвергающие свои коленные суставы повышенным нагрузкам, входят в группу риска развития остеоартроза. Сначала микротравмированные хрящевые ткани быстро восстанавливаются. Но с течением времени регенерационные процессы замедляются. Участков с повреждениями становится все больше, что негативно сказывается на работе мышц, связочно-сухожильного аппарата. Чтобы компенсировать возникающие нагрузки, они излишне напрягаются, а их волокна разрушаются.
Даже после грамотного консервативного или хирургического лечения разрывов связок, сухожилий, менисков, внутрисуставных переломов высока вероятность возникновения деформирующего остеоартроза. Это объясняется формированием рубцов, состоящих из соединительных тканей, лишенных функциональной активности. Часто человек недооценивает серьезность травмы и не обращается за медицинской помощью. Из-за неправильного сращения связок или менисков через 2-5 лет коленный сустав поражается остеоартрозом.
Симптомы патологии
На конечном этапе больной не может полностью согнуть или разогнуть ногу. Колено увеличено в размере, деформировано. При ходьбе человек прихрамывает, переваливается из стороны в сторону.
Диагностика заболевания
Предварительный диагноз выставляется на основании внешнего осмотра пациента, его жалоб, данных анамнеза. Ортопед оценивает сухожильные рефлексы, мышечную силу, объем движений в суставе проведением ряда функциональных тестов. Из инструментальных исследований наиболее информативна рентгенография. На полученных изображениях заметно сужение суставной щели, деформация костей, образование остеофитов.
Для более детального изучения состояния периартикулярных тканей назначается МРТ, УЗИ, КТ. По показаниям проводится артроскопическое обследование внутренней поверхности колена.
Способы лечения деформирующего остеоартроза колена
Во время обострения пациентам рекомендован покой. Для снижения нагрузок показано ношением эластичных наколенников с металлическими или пластиковыми вставками. В период ремиссии используются мягкие шерстяные бандажи с согревающим эффектом.
Для устранения болей применяются нестероидные противовоспалительные средства (НПВС) в различных лекарственных формах. В терапевтические схемы обязательно включаются препараты, улучшающие кровоснабжение всех структур колена питательными веществами, — Пентоксифиллин, Никотиновая кислота, Эуфиллин. Улучшить иннервацию помогает использование средств с витаминами группы B. Это Комбилипен, Мильгамма, Нейромультивит, Нейробион.
| Лекарственная форма НПВС | Наименования препаратов |
| Таблетки, капсулы | Диклофенак, Эторикоксиб, Целекоксиб, Найз, Кеторол, Нурофен, Мелоксикам, Ибупрофен |
| Растворы для инъекций | Ксефокам, Ортофен, Кеторолак, Мовалис, Вольтарен, Диклофенак, Мелоксикам |
| Мази и гели | Артрозилен, Вольтарен, Фастум, Индометацин, Долгит, Финалгель |
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
При остеоартрозе 1 степени пациентам для частичного восстановления разрушенной хрящевой прослойки назначаются хондропротекторы — Артра, Дона, Хондрогард, Структум, Терафлекс. А в терапии патологии 2-3 степени они применяются для торможения прогрессирования патологии. Активные ингредиенты хондропротекторов (хондроитин и глюкозамин) постепенно накапливаются в полости коленного сустава и через 10-14 дней начинают оказывать обезболивающее и противовоспалительное действие.
Боли в колене могут быть настолько острыми, что устранить их не удается даже с помощью внутримышечного введения НПВС. В таких случаях применяются медикаментозные внутрисуставные блокады с глюкокортикостероидами (Триамцинолон, Дипроспан, Дексаметазон) и анестетиками (Новокаин, Лидокаин).
Ферматрон, Синвиск, Остенил — препараты, действующим веществом которых является гиалуроновая кислота. Она входит и в состав синовиальной жидкости, питающей хрящевые ткани. При остеоартрозе синовий становится излишне густым, поэтому для восстановления его консистенции непосредственно в полость сустава вводится препарат с гиалуроновой кислотой.
Полным пациентам ортопеды рекомендуют похудеть. Для этого нужно ограничить употребление продуктов с большим содержанием простых углеводов, жиров. Это кондитерские изделия, колбасы, жирное мясо, сало, сливочное масло, выпечка, полуфабрикаты. Вместо них нужно включить в рацион свежие овощи и фрукты, зелень, сыры, творог, кефир, орехи, овсяную и гречневую каши.

При умеренной деформации большеберцовой и бедренной костей выполняется артропластика — иссечение разрастаний и реконструкция костных поверхностей. Также операция может быть выполнена методом мозаичной хондропластики. В область сустава вживляется имплантат из собственных хрящевых тканей пациента. Если кости сильно деформированы, то проводится эндопротезирование, или установка искусственного сустава.
После проведения основного лечения применяются народные средства для устранения слабых болей, возникающих на этапе ремиссии после физических нагрузок или переохлаждения. Целесообразность их использования необходимо обсудить с ортопедом.
Емкость из темного стекла заполняют на 1/3 объема свежей травой чистотела, слегка утрамбовывают. Заполняют банку до верха любым растительным маслом (оливковым, подсолнечным, кукурузным), оставляют при комнатной температуре на месяц. Процеживают, втирают в колени при болях.

Всыпают в миску 5 столовых ложек голубой или красной косметической глины, добавляют небольшими порциями любую минеральную воду, пока не образуется густая, эластичная масса. Формируют их нее лепешку, прикладывают на час к колену, фиксируя пленкой и эластичным бинтом.
Стеклянную банку заполняют на четверть сухими измельченными корнями девясила. Вливают до горлышка водку или медицинский 90% спирт, разбавленный равным количеством воды. Настаивают в темном, теплом месте 2-3 месяца, периодически взбалтывают. Процеживают, втирают в колено до 3 раз в день.
В ступке растирают 2 желтка со столовой ложкой горчицы. Добавляют по 2 столовые ложки густого меда и льняного масла. Не переставая растирать, добавляют небольшими порциями по 50 г медицинского вазелина и детского крема. Мазь хранят в холодильнике, втирают в коленные суставы при скованности движений.
Лечебная гимнастика и ее роль
Основные задачи лечебной гимнастики — устранение всех симптомов патологии и предупреждение ее распространения на здоровые ткани. Для этого пациентам рекомендовано ежедневное выполнение упражнений, способствующих укреплению мышц коленного сустава.
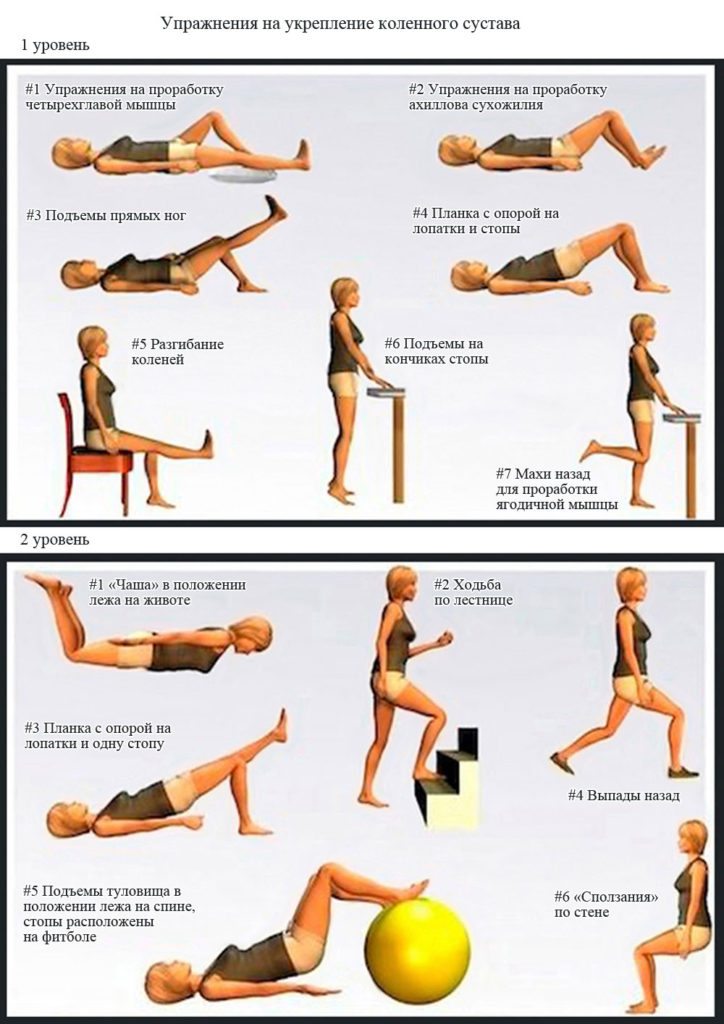
После 2-3 месяцев регулярных тренировок значительно улучшается кровоснабжение тканей, повышается объем движений.
Прогноз и осложнения
Если деформирующий остеоартроз диагностирован на начальном этапе развития, то с помощью консервативного лечения удается полностью нормализовать работу сустава. Прогноз менее благоприятный при уже развившихся осложнениях — вальгусной или варусной деформации, вторичном реактивном синовите, спонтанном гемартрозе, анкилозе, наружном подвывихе надколенника.
Как предупредить патологию
Профилактика деформирующего остеоартроза заключается в исключении повышенных нагрузок на коленные суставы, поддержании оптимального веса, использовании бандажей во время спортивных тренировок. Ортопеды рекомендуют своевременно лечить воспалительно-инфекционные заболевания, плоскостопие, сколиоз, провоцирующие развитие остеоартроза.
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
Читайте также:


