Остеохондропатия мыщелка большеберцовой кости
Наблюдается у детей чаще в возрасте от 4—5 до 11—14 лет. Мальчики болеют в 3—4 раза чаще девочек. Болезнь начинается исподволь, как - будто беспричинно. Течет медленно. Появляются боли в суставе, хромота. Преимущественно процесс односторонний. Исключительно редко может наблюдаться двустороннее поражение.
I фаза — инициация - усиление интенсивности головки бедренной кости, уменьшение величины головки и ее уплощение, увеличение высоты рентгеновской суставной щели, вызывающее подвывих бедра кнаружи (В. С. Майкова-Строганова, Д. Г. Рохлин считают этот признак одним из ранних). Эти начальные признаки могут улавливаться лишь через несколько месяцев от начала заболевания.
II фаза — дегенеративно-продуктивной (сочетание некротических и восстановительных процессов) — эпифиз подвергается большей компрессии, состоит из нескольких плотных фрагментов, разделен бесструктурными участками, обусловленными рассасыванием некротической ткани и врастанием хрящевой ткани. Эта фаза может длиться до 2—3 лет. Процесс может захватывать всю головку и даже шейку бедра, величина фрагментированного участка зависит от своевременного начала лечения (иммобилизация на 1—2 мес и затем дозированная нагрузка на конечность). В благоприятных случаях некроз захватывает лишь наружный участок головки бедренной кости.
III — восстановительная фаза — рассасывание некротической ткани и восстановление костной структуры. На рентгенограммах почти всегда отмечается типичная деформация головки и шейки бедра. Головка принимает грибовидную форму. Шейка укорачивается, шеечно-диафизарный угол уменьшается. Вертлужная впадина уплощается. Расширена рентгеновская суставная щель, сохраняется подвывих бедра кнаружи. По данным литературы наблюдается полное восстановление функции примерно в 20% случаев. Однако чаще наблюдается функциональное ограничение конечности.

Рис.1 Аваскулярный некроз головки тазобедренного сустава
Остеохондропатия грудного отдела позвоночника
Остеохондропатия бугристости большеберцовой кости
Это заболевание одновременно описали Осгуд и Шлаттер в 1903 году. Процесс локализуется в tuberositas tibia. По мнению С. А. Рейнберга, является одной из трех наиболее часто встречающихся остеохондропатии вместе с болезнью Легг-Кальве-Пертеса и второй болезнью Келера. Характерный возраст 13—17 лет, юноши болеют чаше. Среди больных преобладают юноши, занимающиеся футболом. Болезнь начинается без видимой причины. Клинически проявляется припухлостью в области бугристости большеберцовой кости, отечностью мягких тканей. При сгибании и разгибании голени усиливается боль.
Бугристость большеберцовой кости — образование эпифи-зарного происхождения. В возрасте 13—15 лет ядро окостенения продвигается в область хрящевого tuberos. tibia в виде хоботка. На боковой рентгенограмме этот хоботообразный вырост проксимального эпифиза большеберцовой кости отделен сзади от метафиза хрящевой прослойкой. В некоторых случаях ядра окостенения может отделяться хрящевой прослойкой от костного эпифиза. Или могут наблюдаться 3—4 ядра окостенения изолированно расположенных впереди метафиза, а хоботообразный отросток очень короткий. В 18—19 лет происходит слияние ядер окостенения с массивом большеберцовой кости.
Рентгенологическая картина остеохондропатии бугристости большеберцовой кости очень разнообразна. Структура хобото-образного отростка представлена чередующимися участками хрящевой и некротической ткани. Может наступать полная фрагментация всей бугристости, контуры изъедены как спереди, так и со стороны метафиза. Хрящ в передних отделах бугристости утолщен, создает выпячивание мягких тканей, легко прощупывается. Утолщена хрящевая прослойка между бугристостью и метафизом, так что нижний конец хоботообразного отростка может приподниматься кпереди. В течении процесса некротические участки рассасываются, происходит перестройка костной структуры и бугристость принимает нормальный костный рисунок. Четко не удается выделить сменяющие друг друга фазы процесса.
Остеохондропатия Осгуд — Шлаттера почти всегда заканчивается в рентгенологическом изображении полным восстановлением костной структуры. Рентгенологическое исследование имеет ограниченные возможности и без учета клинических данных диагноз может быть ошибочным, т. к. некоторые варианты окостенения имитируют патологические изменения. Не всегда помогает сравнение с аналогичным участком здоровой конечности, т. к. картина окостенения с обеих сторон может быть различной. Лечение консервативное, симптоматическое, боли проходят через несколько месяцев, но в редких случаях сохраняются 1—1,5 года.
Следует отметить, что некоторые авторы (Д. Г. Рохлин, Н. С. Дьяченко) относят болезнь Осгуд — Шлаттера к процессам травматического характера, а не к остеохондропатиям.


Заболевание встречается редко, болеют дети. Поражаются один или несколько несмежных позвонков. Локализуется процесс чаще в грудном отделе. Болезнь начинается постепенно, появляется боль в спине, больные щадят пораженный отдел позвоночника. Иногда заболевание может протекать бессимптомно, а его признаки случайно обнаруживаются при рентгенологическом исследовании. Кифотическое искривление позвоночника как правило не наблюдается.
При рентгенологическом исследовании выявляется уплощение тела позвонка до 1/3—1/4 его нормальной высоты. Структура позвонка представляется равномерно уплотненной, замыкательные пластинки с ровными, четкими контурами. Иногда приходится наблюдать увеличение передне-заднего размера тела позвонка, который представляется в виде плотной пластинки. Соседние межпозвонковые диски расширены. При дальнейшем наблюдении отмечается постепенное восстановление формы позвонка и его величины. Однако надо отметить, что подобные рентгенологические изменения могут встречаться и при других заболеваниях, в частности эозинофильной гранулеме. В связи с этим ряд авторов ставят под сомнение существование остеохондропатии тела позвонка и рассматривают болезнь Кальве как эозинофильную гранулему позвонка (Мовшович И.А., Шотемор Ш. Ш., 1977).
В ряде случаев возникает необходимость в проведении дифференциальной диагностики между туберкулезным спондилитом и болезнью Кальве. Однако следует помнить, что при туберкулезном спондилите поражаются, как правило, два соседних позвонка, контуры их, как правило, нечеткие, замыкательные пластинки разрушены при компрессионном переломе сплющивание тела происходит неравномерно. Обращает на себя внимание сужение межпозвонковых дисков и наличие натечных абсцессов.
Остеохондропатия бугра пяточной кости
Характеризуется поражением небольшого субхондрального участка суставного конца и отторжением его в суставную полость в виде суставной мыши. Впервые детально описан Кёнигом в 1887 году. Типичным является поражение коленного сустава (очаг остеонекроза располагается чаще во внутреннем и реже в наружном мыщелке бедра). Реже поражается локтевой сустав, еще реже тазобедренный.
I стадия - происходит формирование очага остеонекроза. Отмечаются незначительные боли перемежающего типа. При рентгенологическом исследовании определяется в типичном месте (внутренний мыщелок бедра) очаг просветления с расположенным внутри костным телом, которое дает плотную бесструктурную тень. Замыкательная пластинка сохранена.
III стадия — неполное отделение некротического тела. Блокада сустава. Рентгенологически: дефект медиального мыщелка бедра, на уровне которого в проекции сустава выявляется суставная мышь.
IV стадия — свободной суставной мыши. Дефект медиального мыщелка бедра, и в полости сустава свободная суставная мышь.
С.А.Рейнберг выделил 2 стадии заболевания:
I стадия — перемежающиеся боли и дискомфорт. Рентгенологически: в типичном месте (внутренний мыщелок бедра) выявляется очаг просветления, с расположенным внутри костным телом, которое дает плотную бесструктурную тень. Замыкательная пластинка сохранена.
Лечение оперативное. В I стадии рекомендуется резекция очага остеонекроза; во II стадии — удаление суставной мыши.
Проявление рассекающего остеохондрита в коленном суставе

Рис.4 Рассекающий остеохондрит в коленном суставе на МРТ.
Описана в 1908 году. Встречается редко. Наблюдается в возрасте 4—6 лет. В клинике: болезненность в области тыла стопы, припухлость, утомляемость.
Рентгенологические изменения появляются через несколько месяцев от начала заболевания в виде уплотнения, деформации ладьевидной кости. Кость уменьшена в размерах, фрагментируется, суставные, щели несколько расширены. Следует учитывать, что иногда в детском возрасте (6—7 лет), кость представляется фрагментированной из-за наличия нескольких ядер окостенения. Во избежания неправильной трактовки рентгенологических данных диагноз остеохондропатии может быть установлен лишь при наличии соответствующей клиники. Исход благоприятный - кость принимает нормальную форму и структуру.
Описана Альбаном Келером в 1920 году. Чаще возникает у девочек подростков. Поражается головка II, реже III плюсневых костей, головка I плюсневой кости никогда не поражается. Значительно реже наблюдается двустороннее поражение, но не симметричное. Заболевание возникает постепенно, протекает хронически, доброкачественно. Определяется припухлость, боль при ходьбе в области головки плюсневой кости.
Рентгенологические изменения обнаруживаются спустя 2—3 месяца от начала заболевания. При рентгенологическом исследовании определяется уплотнение структуры кости, уплощение головки, расширение суставной щели. Во II фазе присоединяется более значительная деформация головки ее, уплощение, фрагментация, плюсневая кость может представляться укороченной. III фаза — восстанавливание костной структуры. Сохраняется деформация кости и расширение суставной щели. Развивается уплощение суставной поверхности основания основной фаланги соответствующего пальца. Рано развиваются осложнения в виде деформирующего артроза.
У взрослых асептический некроз субхондральной ткани может протекать или без восстановительных процессов и существенно отличаться от остеохондропатий, или в виде ограниченного асептического некроза. Асептический некроз без восстановления костной структуры в начальных стадиях напоминает остеохондропатию с компрессией и фрагментацией эпифиза, но сопровождается дегенерацией суставного хряща. В области асептического некроза не происходит восстановление костной ткани. Наблюдается процесс медленно прогрессирования, обширного разрушения кости и нарушения функции сустава.
Асептический некроз у взрослых чаще локализуется в области тазобедренного сустава и луновидной кости запястья.
Был описан Кинбеком в 1911 году. Аксхаузен (1928) ошибочно рассматривал данный вариант асептического некроза как остеохондропатию.
На полулунную кость приходится основная нагрузка, падающая на лучезапястный сустав, некроз ее происходит вследствии профессиональной перегрузки (т. е. множественных микротравм), а иногда в результате однократной грубой травмы, иногда некротизируется один из отломков кости. В клинике преобладают боли, усиливающиеся при нагрузке и при пальпации.
При рентгенологическом исследовании выявляется усиление интенсивности луновидной кости, в дальнейшем присоединяется компрессия и фрагментация кости. Высота суставных щелей остается неизменной. Заболевание протекает длительно, к перестройке полулунной кости присоединяется дегенерация хрящей и явления деформирующего артроза.
Может возникать в результате перенесенной грубой травмы. В последние годы в литературе появились сообщения о возникновении асептических некрозов, как осложнения кортикостероидной терапии (Ю. А. Новиков, В. Н. Анохин, 1974; Н. К. Егоров с соавт., 1981).
При асептическом некрозе в головке бедра больных беспокоят боли в тазобедренном суставе, которые могут быть постоянными или усиливаться при физической нагрузке.
На рентгенограммах выявляется уплощение головки бедренной кости, уплотнение ее структуры, затем фрагментация. Высота суставной щели может оставаться неизменной. В дальнейшем зона асептического некроза увеличивается, присоединяются явления деформирующего артроза.
Остеохондропатия - это группа заболеваний, характеризующаяся развитием асептического некроза губчатого вещества различных костей скелета, подверженных большой механической нагрузке. В области коленного сустава из данной группы в детском и подростковом возрасте встречаются следующие заболевания:
• Болезнь Кенига (рассекающий остеохондрит) - остеохондропатия суставных поверхностей коленного и пателло-феморального сустава
• Болезнь Осгуда-Шлаттера- остеохондропатия бугристости большеберцовой кости
• Болезнь Синдинга-Ларсена-Йохансона - остеохондропатия нижнего либо верхнего полюса надколенника.
1. Рассекающий остеохондрит - это заболевание, характеризующееся ограниченным субхондральным некрозом суставной поверхности кости с образованием костно-хрящевого фрагмента и дальнейшей его миграцией в полости сустава.
Рассекающий остеохондрит является внутрисуставным поражением, а болезнь Osgood-Schlatter и Sinding-Larsen-Johansson рассматриваются как апофизиты.

Рис. 1. Локализация патологического процесса при болезни Osgood-Schlatter и болезни Sinding-Larsen-Johansson.
2. Болезнь Осгуда-Шлаттера- асептический некроз бугристости большеберцовой кости. Заболевание описано в 1903 году сразу двумя хирургами: американцем Robert Bayley Osgood (1873-1956) и, через несколько месяцев, швейцарцем Carl Schlatter (1864-1934), в честь которых и названо. Заболевание характерно для детского и подроскового возраста. В 25-50% случаев наблюдается билатеральное поражение. Мальчики заболевают в возрасте от 11 до 15 лет, девочки - от 8 до 13 лет. Среди заболевших наблюдается преобладание мальчиков, что объясняется более активным поведением и большим вовлечением в занятие спортом. Этиология заболевания неизвестна, но существует большое количество теорий: аваскулярный некроз, эндокринопатия, структурные изменения в связке надколенника и многие другие. В 1975 году Ogden и Southwick на основании длительных гистологических исследований предположили, что причиной развития болезни Osgood-Schlatter является образование вторичной точки оссификации вследствие отделения участка костной ткани от центра оссификации бугристости большеберцовой кости. В настоящее время наиболее признанной является теория повторяющейся микротравматизации бугристости большеберцовой кости вследствие повышенной функции четырёхглавой мышцы.
3.Болезнь Синдинга-Ларсена-Йохансона - заболевание, характеризующееся болью в переднем отделе коленного сустава и выявляемой при рентгенографии фрагментацией нижнего реже верхнего полюса надколенника. В 1921 и 1922 годах Sinding-Larsen и Johansson независимо друг от друга описывают данную патологию. Заболевание встречается у детей и подростков, средний возраст составляет от 10 до 14 лет. Этиология данного заболевания окончательно неизвестна, однако, предполагается, что болезнь Sinding-Larsen-Johansson имеет схожую этиологию с болезнью Osgood-Schlatter. Данное предположение подтверждается описанием этих заболеваний у одного пациента. Вследствие повышенной функции четырёхглавой мышцы возникает разрыв и отделение участка костной ткани от центра оссификации надколенника, что служит причиной развития аваскулярного некроза. В классическом описании болезнь Sinding-Larsen-Johansson рассматривается как апофизит, при этом предполагается, что очаг асептического некроза возникает в костной ткани непосредственно в месте прикрепления сухожилия надколенника. Позднее возникло предположение, что патологический очаг локализуется в проксимальном отделе сухожилия надколенника, что вызывает кальциноз либо оссификацию данного участка, исходя из этого, заболевание рассматривается как тендинит.
Следует отметить, что рассматриваемые заболевания чаще встречаются у лиц мужского пола, активно занимающихся спортом. Болезнь Osgood-Schlatter и Sinding-Larsen-Johansson наблюдаются только в детском и подростковом возрасте, причём пик заболеваемости приходится на период полового созревания и обусловлен быстрыми темпами роста.
Клиника.
Клиническая картина заболеваний схожа отсутствием явных симптомов на начальных стадиях заболевания, что требует настороженности от педиатров, ревматологов, детских хирургов, ортопедов и врачей других специальностей.
Первичные проявления остеохондропатий области коленного сустава заключаются в появлении болевого синдрома. Болевые ощущения возникают при физической нагрузке, болезненность в покое не отмечается, интенсивность боли изначально низкая. Некоторые пациенты могут отмечать лишь дискомфорт в области коленного сустава. Постепенно болевые ощущения становятся более интенсивными и локализованными. При рассекающем остеохондрите наиболее часто болевые ощущения локализуется в области медиального мыщелка. Локализация боли в передней области коленного сустава характерна для рассекающего остеохондрита надколенника, болезни Osgood-Schlatter и Sinding-Larsen-Johansson.
С дальнейшим развитием патологического процесса болевой синдром может принимать постоянный характер, у больных появляется хромота, развитие ограничения активных движений в коленном суставе. Последствиями длительно текущего болевого синдрома при данных заболеваниях может быть развитие гипотрофии четырёхглавой мышцы бедра.
К характеристикам болевого синдрома при болезни Osgood-Schlatter и Sinding-Larsen-Johansson можно отнести прямую взаимосвязь между появлением боли и сокращением четырёхглавой мышцы бедра (подъём по лестнице, бег). Больные отмечают невозможность встать на поражённое колено из-за резкого усиления боли.
При объективном осмотре для рассекающего остеохондрита характерно увеличение объёма поражённого сустава вследствие развития синовита. Увеличение объёма, а точнее изменение конфигурации поражённого сустава может наблюдаться так же при болезни Osgood-Schlatter и Sinding-Larsen-Johansson, но в данном случае оно будет обусловлено развитием бурситов и локальными изменениями: припухлость и гиперемия в области бугристости большеберцовой кости, либо нижнего полюса надколенника соответственно.
Пальпаторно можно выявить локальную болезненность, болевая точка будет соответствовать локализации процесса

Рис. 2. Локализация болевой точки при болезни Osgood-Schlatter (слева) и Sinding-Larsen-Johansson (справа).
На терминальных стадиях заболеваний возникают состояния, разрешаемые только хирургическим путём: блокада сустава (рассекающий остеохондрит) и отрывы апофизов.
Коварность данных заболеваний заключается в том, что они могут протекать бессимптомно и проявлять себя только на терминальных стадиях. Длительность болевого синдрома может составлять от нескольких дней до нескольких лет. Нередко, заболевание проявляет себя после травматического эпизода, здесь необходимо обратить внимание на несоответствии травмирующего фактора и развившихся последствий. Такие состояния, при отсутствии специальных исследований трактуются как банальные посттравматические состояния (гемартрозы, субхондральные переломы, отрывные переломы и т. п.).
Диагностика.
При физикальном обследовании пациента с рассекающим остеохондритом можно провести симптом Вильсона (Wilson test), который характерен для стандартного поражения медиального мыщелка.
Методика проведения: пациент сидит на краю стола со спущенными ногами, ротирует большеберцовую кость внутрь (Рис. 3а) и разгибает ногу в коленном суставе (Рис. 3б), сгибает ногу, при следующем разгибании останавливается в положении около 300 от полного разгибания, ротирует большеберцовую кость наружу (Рис. 3в) и разгибает ногу (Рис. 3г). Положительный симптом Вильсона - возникновение боли в коленном суставе в положении около 300 от полного разгибания, и уменьшение боли в этом положении при внешней ротации голени. При 1-2 стадиях заболевания информативность теста составляет 62%

Рис. 3. Методика проведения симптома Вильсона
Для болезни Osgood-Schlatter характерно появление боли либо её усиление в области бугристости большеберцовой кости при натяжении сухожилия четырёхглавой мышцы бедра, для болезни Sinding-Larsen-Johansson в области нижнего полюса надколенника при том же действии (максимальное сгибание в коленном суставе, создание сопротивления при разгибании в коленном суставе).
Рентгенологический метод позволяет выявить данные заболевания, однако при его использовании необходимо учитывать некоторые особенности рентгенологической картины коленного сустава у детей и подростков и возможности по визуализации различных структур.
Рассекающий остеохондрит: возможность диагностировать заболевание со 2-ой стадии (на рентгенограмме определяется участок уплотнения в субхондральной зоне эпифиза кости в форме клина, отделённого от материнской полосой просветления).
При 3-ей стадии очаг поражения чётко отделён от соседних отделов полосой просветления, которая в зависимости от давности заболевания и степени резорбции костной ткани имеет разную форму и ширину. Вокруг секвестра имеется склеротическая кайма.
4-ая стадия - на рентгенограмме определяется дефект суставной поверхности и фрагмент костной ткани в полости сустава

Рис. 4. Дефект медиального мыщелка бедренной кости при рассекающем остеохондрите.
Болезнь Osgood-Schlatter при рентгенологическом исследовании характеризуется разрежением или фрагментацией хоботообразного отростка переднего отдела эпифиза большеберцовой кости; некоторые фрагменты могут быть смещены вверх и вперед; возможны периостальные наслоения. В стадии исхода может быть полное восстановление нормальной структуры кости. Поскольку наблюдается сходство нормальных вариантов окостенения и патологического процесса, только по рентгенологической картине, без клинических данных, установить диагноз невозможно

Рис. 5. Бугристость большеберцовой кости в норме (слева) и при болезни Osgood-Schlatter (справа).
Болезнь Sinding-Larsen-Johansson. На рентгенограмме в боковой проекции отмечается узурация передненижнего контура и фрагментация нижнего полюса надколенника (Рис. 6). Анализируя рентгенограмму необходимо помнить о вариантах анатомии надколенника patellae bipartite и patellae tripartite.

Рис. 6. Рентгенограмма мальчика 11 лет с болезнью Sinding-Larsen-Johansson.
Компьютерная томография.
Метод обеспечивает более точную визуализацию патологического процесса при рассматриваемых заболеваниях, однако не позволяет распознавать рассекающий остеохондрит на 1-ой стадии, возникают затруднения при определении состояния мягких тканей. Принципы анализа полученных данных аналогичны рентгенологическому методу.

Рис.7. Компьютерная томограмма при рассекающем остеохондрите надколенника.
Лечение.
Существуют как консервативные, так и хирургические методы лечения данных заболеваний. Подход к выбору лечения зависит в первую очередь от стадии заболевания, а так же от наличия осложнений.
Консервативное лечение рассекающего остеохондрита заключается в ограничении активности и разгрузке сустава, наиболее оптимально в детском возрасте этого можно добиться иммобилизацией конечности. При исчезновении симптомов заболевания и положительной динамике в диагностических исследованиях разрешается постепенное увеличение нагрузки на сустав. При отсутствии положительной динамики в течение 3-х месяцев, показано хирургическое лечение. В лечении рассекающего остеохондрита в последнее время вводится более активное применение хирургических методов на ранних стадиях, как более эффективных.
Хирургическое лечение проводится с использованием артроскопической аппаратуры и заключается в остеоперфорации, микрофрактуринге, фиксации фрагмента, удалении свободного костно-хрящевого тела с последующей абразивной механической хондропластикой. Абсолютным показанием к хирургическому лечению является наличие свободного костно-хрящевого тела в полости сустав.
Лечение болезни Osgood-Schlatter и болезни Sinding-Larsen-Johansson схоже, и в большинстве случаев ограничивается консервативными мероприятиями. Больным необходимо снизить активность в коленном суставе: исключаются все движения вызывающие напряжение квадрицепса и боль. При выраженном болевом синдроме применяется иммобилизация на короткие сроки. Для снятия болевого и воспалительного синдрома назначаются анальгетики и нестероидные противовоспалительные препараты.
Показаниями к хирургическому лечению являются отрывы апофизов и повторяющиеся обострения на фоне проводимого консервативного лечения. Так же, в редких случаях, применяются удаление отделившегося костного фрагмента либо резекция бугристости большеберцовой кости при сохраняющейся болезненности и с косметической целью.
Прогноз.
При рассекающем остеохондрите, чем моложе пациент, тем благоприятнее исход заболевания. Так же прогноз зависит от стадии заболевания и размера патологического очага. У детей при выявлении и адекватном лечении заболевания на начальных стадиях наблюдается полное выздоровление. Образование больших дефектов суставной поверхности в подростковом возрасте ведёт к быстрому развитию гонартроза.
Прогноз болезни Osgood-Schlatter и болезни Sinding-Larsen-Johansson благоприятный, симптомы заболевания разрешаются в течение года с полным восстановлением функции коленного сустава. Может наблюдаться дискомфорт в области коленного сустава около 2 - 3-х лет. В редких случаях при отделении костного фрагмента и фиксации его в сухожилии надколенника боль и дискомфорт могут беспокоить пациента достаточно долго
Общие сведения
Остеохондропатия – это название группы заболеваний, для которых характерно развитие дегенеративно-некротического процесса в эпифизах и апофизах кости, теле позвонков, а также в губчатых отделах костей. Патологический процесс протекает стадийно и затрагивает наиболее нагружаемые участки скелета. Как правило, отмечается последовательная смена некроза, рассасывания или отторжения участков кости, которые были поражены, за чем следует восстановление структуры. Как следствие, происходит деформация кости той или иной степени.
Остеохондропатии могут локализоваться в разных участках скелета: возможно поражение практически любой кости.
Как свидетельствует медицинская статистика, примерно 1% всех ортопедических болезней занимают именно остеохондропатии. Чаще всего диагностируется остеохондропатия у детей и подростков. Но некоторые формы этого заболевания развиваются и у людей старшего возраста.
О причинах развития этой патологии и вариантах ее лечения пойдет речь в этой статье.
Патогенез
На сегодня патогенез некоторых форм болезни остается выясненным недостаточно. Ученые выдвигали многочисленные теории по поводу механизма развития заболевания и его причин. В настоящее время развитие заболевания объясняется результатом воздействия целого ряда патологических факторов. В их число входят полученные микротравмы, нарушение обменных процессов, нарушения функций нервной и сердечно-сосудистой системы, слишком сильная механическая нагрузка и др. В патогенезе асептического некроза имеет значение нарушение местного кровообращения из-за механических повреждений сосудов, эмболий, тромбозов и др.
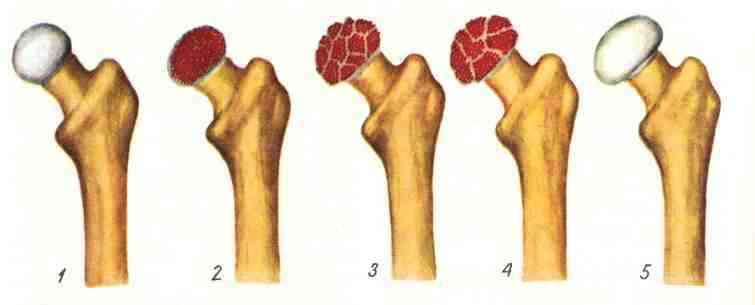
В процессе развития болезни происходит дистрофически-некротический процесс, который условно подразделяют на пять стадий. На первой стадии в результате нарушения кровообращения участка эпифиза или апофиза происходит его некроз. На второй стадии при самой малейшей нагрузке происходит вторичный импрессионный перелом. На третьей стадии отмечается фрагментация вследствие рассасывания некоторых участков губчатого вещества кости, подвергшегося некрозу. На четвертой стадии происходит репарация вследствие того, что соединительная ткань разрастается. Пятая стадия — консолидации – развивается как следствие оссификации. При этом эпифиз деформируется или полностью восстанавливается при условии своевременной и правильной терапии.
Классификация
Остеохондропатии подразделяют на такие группы:
- Остеохондропатии эпифизов трубчатых костей – в эту группу входит поражение пястных, плечевой костей, головки бедренной кости, фаланг пальцев кисти, головки плюсневой кости (на стопе).
- Остеохондропатии коротких губчатых костей – к этой группе относится поражение полулунной и ладьевидной кости стопы и кисти, тел позвонков.
- Остеохондропатии апофизов (апофозиты) — тазовых костей, позвонков, коленной чашечки, пяточной кости, пятой плюсневой кости на стопе.
- Частичные клиновидные некрозы суставных концов костей (состояние также называют рассекающий остеохондроз) — в эту группу входят поражения головки плечевой кости, тела таранной кости (на стопе), отдаленного эпифиза плечевой кости.
Существуют и другие классификации этой патологии. Выделяют следующие разновидности остеохондропатии в зависимости от того, где локализуется патологический процесс:
- Болезнь Осгуда-Шляттера – поражается бугристость большеберцовой кости. Заболевание чаще всего диагностируется у подростков, когда те активно растут и занимаются спортом с существенными нагрузками на ноги. После прохождения всех стадий заболевания под коленом могут сформироваться специфические шишки.
- Болезнь Пертеса (Легга-Кальве-Пертеса) – для этого недуга характерна хондропатия головки бедренной кости. Чаще всего болезнь развивается у мальчиков-подростков. Впоследствии оно может спровоцировать артроз тазобедренного сустава.
- Остеохондропатия костей стопы (болезнь Келлера) – поражается ладьевидная кость или головки плюсневых костей. Болезнь приводит к боли при ходьбе, хромоте, отеку стопы, увеличению головок плюсневых костей.
- Остеохондропатия пяточной кости (пяточный апофизит) – повреждается бугристость пяточной кости в том месте, где прикрепляется ахиллово сухожилие. Преимущественно диагностируется у девочек-подростков, может развиваться у детей. Апофизит пяточной кости у ребенка приводит к образованию отека, боли, усиливающейся во время ходьбы. Впоследствии в месте поражения образуется пяточная шпора.
- Хондропатия коленного сустава – происходит патологический дегенеративно-дистрофический процесс в надколенной чашечке, при котором повреждается хрящевая ткань. В итоге нарушается двигательная активность, болит колено. Чаще всего поражение надколенника происходит у подростков – мальчиков и девочек. Со временем остеохондропатия коленного сустава может привести к развитию артроза коленного сустава.
- Остеохондропатия позвоночника (болезнь Шейермана-Мау) – как правило, развивается у детей, когда те интенсивно растут. Для поражения позвоночника такого рода характерно усиление грудного кифоза, который развивается вследствие деформации тел позвонков из-за хондропатии замыкательных пластинок позвонков. Ребенок сутулится, у него развивается боль в спине, а позже вследствие этой патологии может нарушаться работа внутренних органов.
- Болезнь Кинбека — развивается хондропатия полулунной кости кисти, которая возникает вследствие постоянного травмирования кисти. При такой форме болезни боль усиливается при нагрузках. Впоследствии может развиваться атрофия мышц предплечья.
Причины
До сих пор причины проявления остеохондропатии точно не изучены. Но выделяется ряд факторов, непосредственно влияющих на развитие этой болезни:
- Наследственная расположенность – врожденные особенности тканей.
- Гормональные нарушения, в частности патология функции эндокринных желез.
- Травмирование – чрезмерные нагрузки, связанные с усиленным сокращением мышц, а также травмы. Вследствие этого происходит прогрессирующее сдавливание, а далее — сужение мелких сосудов губчатых костей.
- Нарушение обменных процессов, а также усвояемости витаминов, минералов (кальция и др.).
- Инфекции.
В целом, говоря о причинах остеохондропатии, исследователи определяют основным воздействующим фактором острую или хроническую травму, сочетающуюся с нарушением кровотока.
Симптомы
Как правило, остеохондропатия протекает длительно – до 2-3 лет.
- На первой фазе (некроз) течение болезни часто бессимптомное. Но иногда больной начинает периодически отмечать болевые ощущения. Он жалуется на быструю утомляемость. Может незначительно нарушаться функция сустава, если поражаются нижние конечности; наблюдается хромота.
- На второй фазе (компрессия) происходит перелом посредством сдавливания. Боль усиливается, и человек вынужден щадить пораженную конечность. К окончанию фазы боль может утихнуть, но функция пораженной конечности не восстанавливается.
- На третьей фазе происходит восстановление кости или развивается деформирующий артроз, вследствие чего внутри сустава разрастается соединительная ткань, нарушаются его функции. В таком случае снова начинает беспокоить постоянная боль.
Если асептический некроз развивается у детей в период активного роста, может произойти преждевременное закрытие зоны роста кости. Вследствие этого она прекращает расти.
Проявления заболевания зависят и от его разновидности.
- При остеохондропатии пяточной кости (болезни Хаглунда-Шинца) развивается боль в бугре пяточной кости. Боль, которая проявляется остро или постепенно нарастает, в основном отмечается после физических нагрузок. Над пяточным бугром, где прикрепляется ахиллово сухожилие, можно заметить припухлость. При такой патологии больной ходит, перемещая нагрузку на носок, при этом прыгать или заниматься спортом он не может.
- Если заболевание поражает позвоночник (болезнь Шейермана-Мау), то на первой ее стадии позвоночник искривляется в верхнем отделе (увеличенный грудной кифоз). На второй стадии больной ощущает боли в спине, которые больше всего беспокоят при ходьбе и в позе сидя. Для этого периода также характерна быстрая утомляемость и слабость мышц спины. Грудной кифоз при этом становится более выраженным. Для третей стадии характерно полное слияние апофизов с позвонками. Позже на фоне заболевания развивается остеохондроз, болевой синдром нарастает.
- При поражении бедренной кости (болезнь Легга-Кальве-Пертеса) изначально выраженных симптомов не отмечается. По мере развития заболевания начинают беспокоить боли в тазобедренном суставе, которые отдают в колено. В основном они наблюдаются после нагрузки, а когда ребенок отдохнет, боль проходит. Когда болезнь прогрессирует, отмечается ограничение движений тазобедренного сустава. Постепенно атрофируются мышцы, и больное бедро худеет.
- Остеохондропатия бугристости большеберцовой кости часто отмечается у подростков, которые профессионально занимаются танцами, спортом. Поражение бугристости большеберцовой кости (заболевание Шлаттера) приводит к появлению боли под надколенником. Появляется припухлость. В связи с этим больному сложно заниматься спортом, танцевать. Болевые ощущения усиливаются, когда напрягается четырехглавая бедренная мышца (во время приседания, ходьбы по лестнице и т. п.).
Анализы и диагностика
При подозрении на развитие остеохондропатии основным методом исследования является рентгенологическая диагностика. Однако на первой стадии – при некрозе – на снимке врач может не увидеть патологии.
Если болезнь диагностирована, рентгенография проводится с определенной периодичностью – для отслеживания динамики процесса. Рентген проводят с интервалом от одного месяца до одного года, в зависимости от стадии.
Кроме рентгенографии при необходимости применяют и другие методы исследования:
- Ультразвуковое исследование – проводят для того, чтобы оценить состояние мягких тканей коленного сочленения.
- МРТ – позволяет определить очаги патологии в начальной стадии.
- Артроскопия – позволяет определить, в каком состоянии на данный момент пребывает коленное сочленение.
- Сцинтиграфия – лучевая диагностика, позволяющая определить болезнь на разных этапах.
Также назначаются лабораторные анализы – общий и биохимический анализы крови, гормональные исследования.
Полученные данные дают возможность специалисту определить тактику лечения.
Лечение остеохондропатии
Остеохондропатия – это заболевание, при котором могут применяться две тактики лечения: консервативное и оперативное. Консервативное лечение остеохондропатии пяточной кости у детей, а также других разновидностей болезни подразумевает обеспечение в остром периоде состояния покоя конечности, которая была поражена, а также прием препаратов, назначенных врачом.
Читайте также:


