Остеомиелит или хроническая инфекция
Остеомиелит: симптомы, осложнения, лечение остеомиелита
Остеомиелит
Остеомиелит означает инфекцию кости, которая может быть либо острой (недавнее начало), либо хронической (многолетней).
Бактерии являются обычными инфекционными агентами. Двумя вероятными методами доступа являются первичная инфекция кровотока (включая вторичную инфекцию через кровь после заражения в другом месте в организме) и рану или рану, которая позволяет бактериям непосредственно достигать кости. У взрослых таз и позвоночник являются наиболее уязвимыми, а костные инфекции у детей, как правило, нацелены на длинные кости рук и ног. Без лечения инфекция и воспаление блокируют кровеносные сосуды. Отсутствие кислорода и питательных веществ приводит к смерти костной ткани, что приводит к хроническому остеомиелиту. Другие возможные осложнения остеомиелита включают отравление крови и абсцессы костей.
Симптомы остеомиелита
Симптомы остеомиелита включают:
Уменьшенное перемещение части пострадавшего тела
Кожа может быть красной, горячей и опухшей
Покрывающая оболочка может содержать гной
Спазмы связанных мышц
Необъяснимая потеря веса
События, которые могут вызвать остеомиелит
Кости заражаются кровоснабженными микроорганизмами. В большинстве случаев микроорганизмами являются бактерии, такие как Staphylococcus aureus , но грибы также могут вызывать остеомиелит.
Некоторые из условий и событий, которые могут привести к остеомиелиту, включают:
Бактерии, вводимые во время операции на костях.
Бактерии вводятся при травме кости.
Инфекция протезных имплантатов (таких как искусственный тазобедренный сустав).
Инфекции в других местах тела, которые достигают костей через кровоток.
Первичная инфекция крови (септицемия).
Факторы риска остеомиелита
Некоторые из факторов риска, которые могут повысить восприимчивость человека к остеомиелиту, включают:
Неадекватно контролируемый диабет.
Плохое кровообращение (артериосклероз).
Факторы риска для плохого кровообращения, которые включают высокое кровяное давление, курение сигарет, высокий уровень холестерина в крови и диабет.
Дефицит иммунной системы.
Использование внутривенных препаратов.
Острый остеомиелит
Основные категории острого остеомиелита включают:
Гематогенный остеомиелит — первичная инфекция крови или инфекция из другого места в теле доставляется в кость через кровоток. Дети подвергаются повышенному риску. Бактерии попадают в районы с богатым кровоснабжением, поэтому инфекция имеет тенденцию ориентироваться на растущие части на концах длинных костей.
Прямой прививочный остеомиелит — бактерии доставляются непосредственно в костную ткань через хирургию или травму.
Хронический остеомиелит
Острый приступ остеомиелита может привести к хроническому остеомиелиту, характеризуемому мертвыми зонами кости. Это условие может не отвечать на лечение и повторяться в течение длительного времени. Во многих случаях хронический остеомиелит является полимикробным, что означает более одного инфекционного агента.
Осложнения остеомиелита
Некоторые из осложнений остеомиелита включают:
Абсцесс костной ткани (карман гноя)
Костный некроз (смерть кости)
Воспаление мягких тканей
Хроническая инфекция, которая плохо реагирует на лечение.
Диагностика остеомиелита
Остеомиелит диагностируется с использованием ряда тестов, в том числе:
Сканирование компьютерной томографии (КТ)
Магнитно-резонансная томография (МРТ)
Биопсия костной ткани.
Лечение остеомиелита
Лечение остеомиелита зависит от тяжести, но может включать:
Госпитализация и внутривенные антибиотики.
Длительный (от четырех до шести недель или более) курс антибиотиков, пероральный или внутривенный.
Изменения образа жизни, такие как уход от сигарет для улучшения кровообращения.
Лечение основных причин, таких как диабет.
Замена инфицированной протезной части, если это необходимо.
Хирургия, чтобы очистить и вымыть зараженную кость.
Кожные трансплантаты, если необходимо.
Ампутация, в тяжелых случаях.
Долгосрочная перспектива при остеомиелите
Острый остеомиелит легче лечить, чем хронический остеомиелит. Чем раньше диагноз поставлен и начало лечения, тем лучше перспектива. Если мертвую и больную ткань нужно удалить хирургическим путем, кость восстанавливается в течение нескольких недель. Предотвращение острого остеомиелита включает в себя правильное лечение ран и своевременную медицинскую помощь при инфекциях.
Что такое остеомиелит?
Остеомиелит представляет собой инфекцию кости, чаще всего вызываемую бактериями, реже другими типами патогенных микроорганизмов, часто достигающих кости через кровь. Остеомиелит может быть острым или хроническим и определяется как таковой в первую очередь на основании патологической картины ткани, а не продолжительности инфекции. Наиболее распространенной причиной остеомиелита, острого или хронического, является золотистый стафилококк как у детей, так и у взрослых.
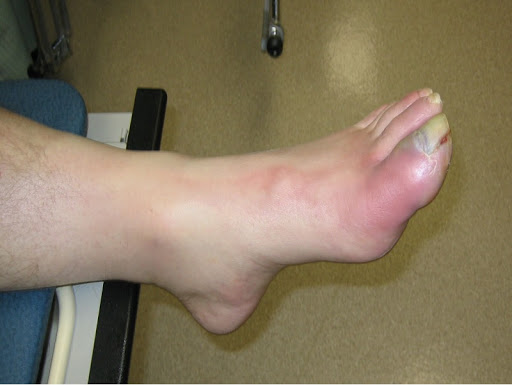
При инфицировании костной ткани часто развивается отек ее мягкой внутренней части (костного мозга). Отекшая внутренняя часть начинает давить на твердую внешнюю стенку кости, приводя к передавливанию кровеносных сосудов костного мозга, в результате чего приток крови к кости снижается или прекращается.
Без достаточного поступления крови возможно отмирание участков костной ткани. Инфекции таких отмерших участков костной ткани сложны в лечении, поскольку в эти участки не проникают естественные клетки организма, специализирующиеся на защите от инфекций, а также антибиотики.
Инфекция также может распространиться за пределы кости и привести к образованию гнойных скоплений (абсцессов) в близлежащих мягких тканях, например, мышечной ткани. Абсцессы иногда самостоятельно прорываются через кожу.
Классификация
Существует два типа остеомиелита, которые более дифференцированы по отношению к профилю, представленному костной тканью, чем по продолжительности самой инфекции:
- Острый остеомиелит, связанный с воспалительными изменениями костей, вызванными патогенными бактериями, симптомы которых обычно появляются через две недели после заражения.
- Хронический остеомиелит представляет собой некроз кости, то есть гибель части костной ткани.
Дальнейшие классификации остеомиелита основаны на предполагаемом механизме инфицирования: например, если он передается через кровь или в результате прямого проникновения бактерий в кость вследствие инфицирования прилегающих мягких тканей или открытой раны.
Причины остеомиелита
Остеомиелит вызывается различными инфекционными агентами. Когда костный мозг (мягкая ткань внутри кости) заражается, он набухает и оказывает давление на кровеносные сосуды в кости, вызывая их разрушение. Найденные микроорганизмы различаются в зависимости от возраста пациентов:
- Бактерии золотистого стафилококка (Staphylococcus aureus) являются наиболее частой причиной острого и хронического остеомиелита у взрослых и детей.
- Стрептококк группы А (пневмококк и К. kingae) являются другими двумя наиболее распространенными патогенными микроорганизмами у детей.
- Стрептококковые инфекции группы В встречаются в основном у новорожденных.
- У взрослых золотистый стафилококк является наиболее распространенным патогеном в кости, связанным с протезными инфекциями.
- Другие возможные микроорганизмы: Staphylococcus epidermidis, Pseudomonas aeroginosa, Serratia marcescens и Escherichia coli.
- Кроме того, грибковые и микобактериальные инфекции также были зарегистрированы у пациентов с остеомиелитом, но они остаются редкими и обычно встречаются у пациентов с нарушенной иммунной функцией (иммунодефицит).
- Есть редкие случаи паразитарной инфекции (эхинококкоз).
- В контексте травмы инфекция очень часто связана с несколькими микроорганизмами.
Механизм действия, который вызывает хронический остеомиелит, заключается в следующем: бактерии прилипают к кости и образуют биопленку, в которой они становятся менее чувствительными не только к иммунной системе пациента, но и к антибиотикам.
Золотистый стафилококк часто поражает госпитализированных людей, поэтому это называется внутрибольничной инфекций — микробом, который поражает больного в результате его госпитализации или посещения лечебного учреждения. Таким образом, инфекция золотистого стафилококка может заражать человека во время установки катетера, протеза или зонда.
Люди, наиболее подверженные риску острого остеомиелита, — это дети, которые чаще поражаются из-за роста областей длинных костей, которые сильно васкуляризируются и подвержены даже незначительным травмам. Более половины случаев острого гематогенного (переносимого с кровью) остеомиелита у детей приходится на пациентов в возрасте до пяти лет. Напротив, хронический остеомиелит у детей встречается очень редко.
Факторами риска, а именно предрасположенностью к остеомиелиту, являются в основном:
По мере прогрессирования этих состояний заболеваемость хроническим остеомиелитом среди населения увеличивается.
Симптомы остеомиелита
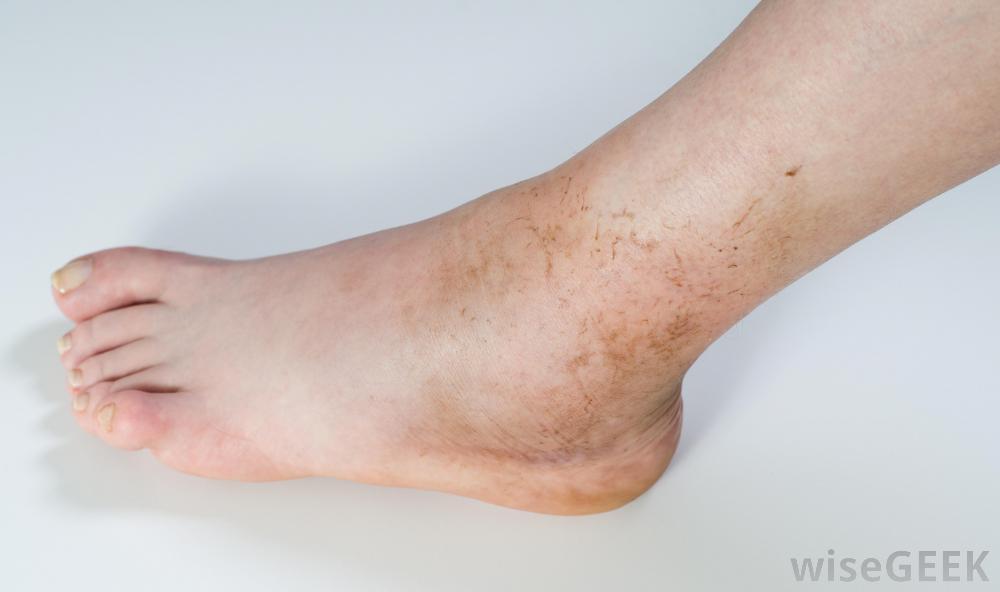
Симптомы острого остеомиелита:
- лихорадка (высокая температура);
- раздражительность;
- местная эритема (покраснение);
- отек;
- чувствительность зараженной кости.
Симптомы хронического остеомиелита:
- часто вторичный по отношению к открытым переломам;
- хроническая боль;
- плохое заживление ран;
- общее недомогание;
- иногда жар.
Симптомы остеомиелита могут быть неспецифичными, и их трудно распознать. Идентификация рассматриваемой бактериальной инфекции не всегда проста, поскольку посевы крови, позволяющие обнаружить их, оказываются положительными только в половине случаев.
Осложнения
Основные осложнения остеомиелита включают:
- Смерть кости (остеонекроз). Инфекция кости может препятствовать циркуляции крови внутри кости, что приводит к ее смерти. Для того чтобы антибиотики помогли, необходимо хирургически удалить отмершие части кости.
- Септический артрит. Иногда инфекция в костях может распространиться на близлежащие суставы.
- Плохой рост. Если остеомиелит возникает в мягких тканях, называемых ростовыми пластинами, на любом конце длинных костей рук или ног, это может повлиять на нормальный рост костей и суставов детей.
- Рак кожи. Если при остеомиелите образовалась открытая рана, которая выделяет гной, существует высокая вероятность того, что на окружающей коже появится плоскоклеточный рак.
Диагностика
Остеомиелит можно заподозрить на основании симптомов и по результатам медицинского осмотра. Например, врачи могут подозревать остеомиелит у больного со стойкой болью в определенном участке кости, сопровождающейся или не сопровождающейся лихорадкой, предъявляющего жалобы на практически постоянную усталость.
Если врачи подозревают остеомиелит, они проводят анализы крови для выявления воспаления, определяя один из следующих показателей:
- скорость оседания эритроцитов (СОЭ — анализ, который заключается в измерении скорости, с которой эритроциты оседают на дно пробирки с кровью);
- уровень С-реактивного белка (белок, циркулирующий в крови, резко повышается в случае воспаления).
Повышенные показатели СОЭ и уровня С-реактивного белка обычно указывают на наличие воспаления. Кроме того, в результатах анализа крови часто выявляют повышение количества лейкоцитов. Однако для диагностики остеомиелита результатов таких анализов крови недостаточно, хотя результаты в пределах нормы, говорящие о незначительном воспалении или полном его отсутствии, снижают вероятность остеомиелита.
Рентген позволяет обнаружить характерные признаки остеомиелита, но в ряде случаев это возможно только спустя 2–4 недели после появления первых симптомов.
В случае сомнительных результатов рентгенологического исследования или тяжелых симптомов проводится компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). С помощью КТ и МРТ можно определить инфицированные участки или суставы и обнаружить инфекцию соседних тканей, например, абсцессы.
Для диагностики инфекции кости и определения микроорганизмов-возбудителей врачи могут взять на анализ образцы крови, гноя, синовиальной жидкости или самой костной ткани. Как правило, при остеомиелите позвоночника образцы костной ткани извлекают с помощью иглы или в ходе хирургического вмешательства.
Лечение остеомиелита
Наиболее эффективным средством лечения детей и взрослых, у которых в недавнее время была инфекция кости, распространившаяся с кровотоком, являются антибиотики. Если определить бактерию-возбудителя инфекции не представляется возможным, применяют антибиотики, эффективные в отношении золотистого стафилококка и многих других типов бактерий (антибиотики широкого спектра действия).
В зависимости от тяжести течения инфекции, антибиотики могут вводить в вену (внутривенно) в течение 4–8 недель. Затем переходят на прием антибиотиков внутрь в течение более длительного периода времени в зависимости от реакции на них пациента. Лечение некоторых больных хроническим остеомиелитом может предусматривать прием антибиотиков в течение нескольких месяцев.
Если обнаружена или подозревается грибковая инфекция, необходимо лечение противогрибковыми препаратами в течение нескольких месяцев. Если инфекция обнаружена на ранних этапах, хирургическое вмешательство обычно не требуется.
У взрослых больных с бактериальным остеомиелитом позвонков антибиотикотерапия обычно длится от 4 до 8 недель. Иногда возникает необходимость в постельном режиме, и больному может потребоваться использовать корсет. Для дренирования абсцессов или укрепления пораженных позвонков (чтобы не допустить сминания позвонков и, как следствие, поражения близлежащих нервов, позвоночного столба или кровеносных сосудов) может потребоваться хирургическое вмешательство.
Если остеомиелит развивается вследствие инфекции близлежащих мягких тканей, сложность лечения возрастает. Обычно проводится хирургическая операция для удаления отмершей ткани и кости, образовавшиеся полости заполняются здоровой кожей или другой тканью. Затем проводится лечение инфекции с помощью антибиотиков. Антибиотики широкого спектра действия необходимо принимать более 3 недель после хирургического вмешательства.
При наличии абсцесса обычно требуется хирургическое вмешательство для его удаления. Также хирургическое вмешательство показано больным со стойкой температурой и снижением массы тела.
Прогноз
При лечении клинический исход острого остеомиелита в целом хороший.
Прогноз неутешителен для людей с длительным (хроническим) заболеванием. Симптомы могут появляться и исчезать годами, даже при хирургическом вмешательстве. Может потребоваться ампутация, особенно у людей с диабетом или плохим кровообращением.
Прогноз для людей с протезной инфекцией частично зависит от:
- здоровья человека;
- типа инфекции;
- того можно ли зараженный протез удалить без проблем.
Можно ли предотвратить остеомиелит?
Самый простой способ предотвратить остеомиелит — сохранять кожу чистой. Все порезы и раны, особенно глубокие, должны быть тщательно очищены. Моте раны водой с мылом, держите их под проточной водой не менее пяти минут подряд, чтобы тщательно их промыть и удалить любую грязь.
Чтобы сохранить чистоту раны после промывки, накройте ее стерильной марлей или чистой тканью. Вы можете нанести заживляющий безрецептурный антибактериальный крем на рану, но самое главное, чтобы он был хорошо очищен. Раны должны начать заживать в течение первых 24 часов и полностью зажить в течение недели.
Рана, для заживления которой требуется больше времени и/или которая вызывает сильную боль, должна быть осмотрена специалистом.
И, как и при многих инфекциях, родители и дети должны тщательно и часто мыть руки, чтобы предотвратить распространение микробов. Дети также должны своевременно проходить необходимые вакцинации.
Воспалительные заболевания суставов и костей являются распространенной проблемой. Нередко патологический процесс поражает костно-мозговой канал. Остеомиелит может локализоваться в любом отделе опорно-двигательного аппарата и грозит многочисленными осложнениями, зачастую опасными для жизни. Чаще встречается у пожилых людей, но иногда развивается у детей, даже в период новорожденности. В основном недугу подвержены мужчины.
Что такое остеомиелит
Остеомиелит — это гнойно-некротическое воспаление костного мозга острого или хронического характера, захватывающее компактное, губчатое вещество костей и надкостницу.
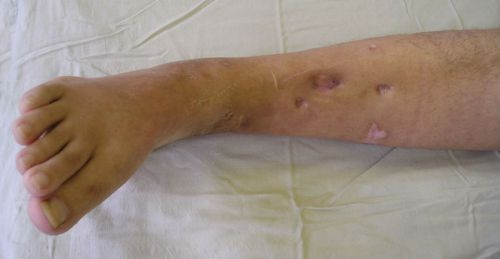
Заболевание вызывается различными патогенными микробами, поражающими кость. Происходит расплавление костных структур, некроз костного мозга. Гнойное воспаление захватывает мягкие ткани с образованием свищей или язв.
Патология отличается резистентностью к терапии, поэтому лечится длительно с применением интенсивной антибиотикотерапии, детоксикации, иммуномодуляторов. Иногда даже современные способы лечения бессильны остановить некроз костного мозга. Встает вопрос об оперативном вмешательстве.
По МКБ-10 заболевание имеет код М86.
Факторы, провоцирующие заболевание
Начало воспалительного процесса могут спровоцировать патогенные микроорганизмы, которые попадают в костную ткань с током крови, при открытых травмах или некорректных медицинских вмешательствах.
Наиболее частый возбудитель остеомиелита — золотистый стафилококк. Также острую форму патологии трубчатых костей вызывают стрептококки, синегнойная палочка. Эти же микробы являются причиной развития спицевой разновидности заболевания, который возникает при протезировании с нарушением правил антисептики.
Золотистый стафилококк
Воспаление костных структур позвоночника чаще вызывают грибы, микобактерии туберкулеза, кишечная палочка. Часто разрушение костей инициирует комбинация микроорганизмов.
Факторы, провоцирующие развитие остеомиелита:
- открытые переломы, огнестрельные повреждения костей;
- очаги хронической инфекции на фоне снижения иммунной защиты;
- заболевания крови, в том числе анемия, лейкоз;
- нарушение асептики при внутривенном введении лекарств, проведении гемодиализа;
- наличие ортопедических протезов;
- остеопороз;
- сердечно-сосудистая недостаточность в стадии субкомпенсации;
- сахарный диабет;
- нейротрофические процессы различной этиологии, в том числе нейропатии.
Механизм развития патологии
Патогенез остеомиелита является многоступенчатым. Внедрение микроба в костную ткань не всегда приводит к ее разрушению, но на фоне плохой иммунной защиты развивается воспаление и расплавление кости.
Остеомиелит обычно возникает в трубчатых костях верхних и нижних конечностей. Также часто происходит поражение костных тканей черепа, челюстей, тел позвонков и ребер.
Инфекционный процесс сопровождается образованием гнойного экссудата, что постепенно ведет к разрушению кости и образованию секвестров — некротизированных участков губчатого или компактного вещества. Зачастую на этом фоне формируется хронический очаг инфекции, микробы из которого могут быть занесены кровью в различные органы. Вид воспаления можно установить не только по клинике, но и по гистологическому анализу взятых тканей.
Классификация остеомиелита
В основу классификации положено несколько принципов.
Различают следующие пути проникновения инфекции:
- гематогенный;
- посттравматический;
- одонтогенный.
Гематогенная форма — результат проникновения возбудителей гнойной инфекции в кость по кровеносным сосудам.
Посттравматический остеомиелит развивается как инфекционное осложнение переломов, огнестрельных ранений. Травматология трактует эту форму как паностит, так как инфекция поражает все костные слои — надкостницу, костную ткань и костно-мозговой канал.
Одонтогенный вариант — проникновение возбудителей из тканей зубов или парадонта в кости челюсти.
Патологический процесс может захватывать костную и хрящевую ткани любого отдела опорно-двигательного аппарата. Наиболее часто поражаются:
- трубчатые кости конечности;
- тела позвонков;
- ребра;
- челюстные структуры;
- кости черепа, чаще лобного отдела;
- суставные сочленения.
Заболевание любой этиологии может протекать в остром или хроническом варианте. Острая разновидность патологии возникает при первичном гнойном воспалении костного мозга. Отличается выраженными клиническими проявлениями.
Переход острой формы в хроническую происходит после прорыва гноя в мягкие ткани и образования свищей. Это сопровождается затуханием симптомов, склерозированием и деформацией костей, суставов.
Хронический остеомиелит характеризуется длительным течением, сменой периодов рецидивов и ремиссий.
Реже встречаются подострый и первично-хронический виды. Они отличаются неяркой клиникой, протекают без выраженной интоксикации, обычно наблюдаются в пожилом возрасте и на фоне снижения иммунитета. Характерно преобладание склеротических, а не воспалительных процессов в костно-суставных структурах.
По результатам биопсии различают две основных разновидности болезни: флегмонозная и фиброзная.
Флегмонозный вид сопровождается обширным гнойным воспалением костномозгового канала с некрозом костного мозга. Это характерно для острого гематогенного или посттравматического остеомиелита.
Фиброзный — разрастание в костном мозге соединительной ткани, иногда полностью закрывающей спинно-мозговой канал. Часто наблюдается при первично-хронических формах заболевания.
Клинические проявления
Остеомиелит сопровождается различными симптомами, характер которых зависит от локализации, размера очага и степени воспаления.
Заболевание протекает по-разному у детей и взрослых. Для ребенка, как правило, характерно поражение трубчатых костей конечностей. Клиника патологии сводится к следующим признакам:
- острое начало;
- выраженный болевой синдром при движениях и прикосновениях;
- проявления интоксикации;
- гнойное отделяемое из области поражения;
- фебрильная лихорадка.
При осмотре — местное повышение температуры кожи, отек и покраснение тканей над областью поражения, ограничение движений в конечности из-за болей.
Гематогенная инфекция у взрослых поражает в основном структуры позвоночника. Воспалительный процесс развивается в телах позвонков. Он напоминает хронический вариант болезни, так как начинается постепенно и имеет смазанную клиническую картину. Пациенты предъявляют следующие жалобы:
- дискомфорт и боли в определенном отделе позвоночника;
- усиление болевого синдрома при движениях;
- уменьшение объема движений в пораженном отделе;
- нарушение самочувствия — отсутствие аппетита, непостоянная лихорадка, раздражительность.
Сопровождается сменой периодов обострения и ремиссий. Отличительный признак — наличие незаживающей язвы или периодически открывающегося свища.
При обострении появляются симптомы интоксикации, местного воспаления, ограничение движений в пораженной области. В стадии ремиссии пациента беспокоит непостоянный дискомфорт в конечности после нагрузок припухлость и покраснение кожи над очагом воспаления.
Патология вызывается микробами, внесенными в организм с металлическими протезными приспособлениями.
Острая послеоперационная фаза болезни включает такие симптомы:
- лихорадка;
- интоксикация;
- отек, болезненность и покраснение кожи в прооперированной области.
При переходе инфекции в хроническую стадию пациента беспокоят дискомфорт и болезненность в области вживления протеза, непостоянные отек и покраснение кожи, ограничение движений в сочленении. Постепенно формируется свищ с периодическим отхождением гнойного экссудата.
Остеомиелит челюсти составляет более трети всех случаев воспаления костного мозга. Чаще разрушается нижняя челюсть, в основном болеют мужчины. Патология может быть обусловлена следующими причинами:
- стоматологические проблемы (кариес, пульпит, периодонтит);
- гематогенный занос микробов из очагов хронической инфекции (фурункулез, отит, гайморит, тонзиллит, сепсис новорожденных);
- травмы челюсти и зубов (перелом, огнестрельное ранение).
При острой форме у человека внезапно нарушается общее состояние, резко повышается температура, исчезает аппетит, нарушается сон. Если воспалительный процесс обусловлен больным зубом, пациенты жалуются на выраженные боли, которые постепенно распространяются на всю челюсть, отдают в висок и глаз.

При осмотре стоматолог определяет отечность слизистых в области больного зуба, его повышенную подвижность, выделение гноя из карманов десны, ощущается гнилостный запах изо рта.
Кроме того, пациент испытывает затруднения при открывании рта и глотании, иногда возникает одышка. Нередко наблюдаются чувствительные нарушения — онемение, дискомфорт, покалывание в области губ. Лицо часто становится асимметричным из-за отека и уплотнения мягких тканей в зоне воспаления. Региональные лимфоузлы увеличиваются, состояние значительно ухудшается.
Постепенно формируются свищевые отверстия, через которые выделяется гной, а иногда и костные секвестры. Хронизация процесса приводит к патологическим переломам костей челюсти, их выраженной деформации.
Патология при травме отличается быстрым ухудшением общего состояния на фоне выраженного нагноения раны. В месте повреждения отмечается отек, боли даже в состоянии покоя. Значительно повышается температура, в анализах крови — воспалительные изменения и анемия. При осмотре на ране виден налет серого цвета, позже появляются обильные грануляции.
Клиника поражения суставов выражается в значительном нарушении общего состояния и сильных болях. Суставная область отекает, движения в сочленении болезненны и резко ограничены.
Остеомиелит нижних конечностей обычно захватывает коленный, голеностопный или тазобедренный суставы. Иногда при этом процесс распространяется на кости стопы. Часто встречается остеомиелит таранной локализации. В первую очередь поражаются эпифизарные участки костей, составляющих сочленение.
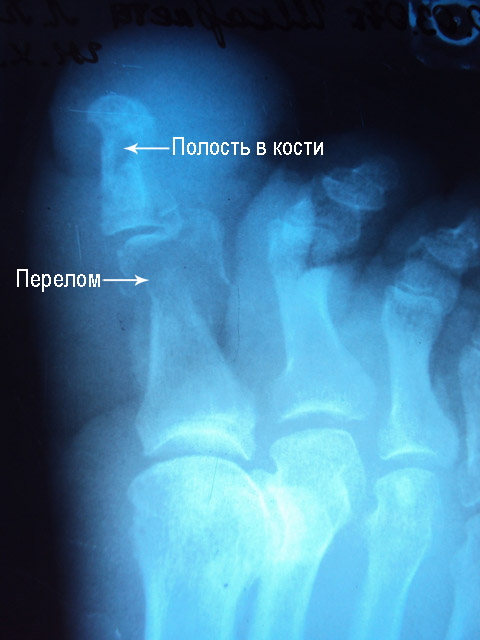
При воспалении одного сустава или кости говорят о локальной форме заболевания. В запущенных случаях развивается мультифокальный остеомиелит, когда патологический процесс разрушает сразу несколько суставов, часто весьма отдаленных друг от друга. Так, при поражении грудины воспаление захватывает не только контактные концы ребер, но и кисть, костные структуры пальцев.
Остеомиелит Гарре выделен в особую форму, так как отличается следующими признаками:
- не воспалительные, а склерозирующие процессы;
- подострое развитие;
- субфебрильная температура;
- ночные боли и ограничение функции пораженной конечности;
- выраженный отек в области воспаления, сопровождающийся подчеркнутостью рисунка подкожных вен.
Остеомиелит Оллье и абсцесс Броди характеризуются вялым, но упорным течением, местными воспалительными проявлениями.
Как выявить заболевание
Диагностический алгоритм включает следующие методы обследования:
- Общий анализ крови — лейкоцитоз, увеличение СОЭ, сдвиг лейкоцитарной формулы влево.
- Иммунограмма — повышение титра антител к золотистому стафилококку (информативна при длительности болезни более 2 недель).
- Биопсия кости и костного мозга — определение патогенного микроба при культивировании и гистологическом исследовании.
- Гемокультура — выделение возбудителя из крови.
- Рентгенограмма — очаг поражения кости визуализируется не ранее 10—14 дня заболевания. Описание снимка включает воспалительные признаки, в запущенных случаях — образование секвестров.
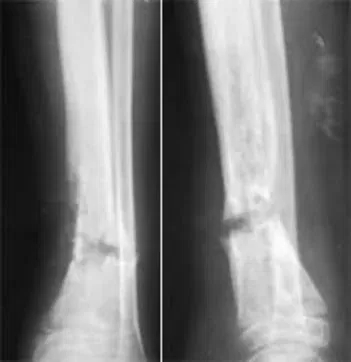
Хронический остеомиелит большеберцовой кости на рентгене
Для уточнения диагноза в спорных случаях проводятся компьютерная или магнитно-резонансная томография, радиоизотопное сканирование.
Диагностика остеомиелита челюсти основывается на жалобах пациента, результатах осмотра стоматолога, травматолога, рентгенологических и лабораторных данных.
Воспаление костей и костного мозга нужно дифференцировать от ряда схожих по клинике болезней. К ним относятся следующие заболевания:
- воспаления кожи и мышечных тканей;
- артрит;
- переломы;
- подагра;
- саркома мягких тканей.
При остеомиелите челюсти важно исключить периодонтит, периостит, воспаление гранулемы.
Возможные осложнения
Воспаление костного мозга чревато развитием негативных последствий, иногда угрожающих жизни человека или приводящих к инвалидности. Чаще всего встречаются следующие осложнения:
- костный абсцесс;
- секвестры;
- свищи;
- костная гранулема;
- хроническая флегмона костного мозга;
- патологический перелом;
- септический процесс;
- злокачественное перерождение;
- флегмона глазного яблока;
- тромбофлебит лицевых и шейных сосудов;
- синусит.
Прогноз
Вылечить воспаление костного мозга даже при своевременной и адекватной комплексной терапии очень сложно.
Результаты медикаментозной терапии остеомиелита непредсказуемы, особенно если она не сопровождается хирургической санацией. При самом удачном стечении обстоятельств заживление длится не менее двух месяцев.
Болезнь опасна переходом в хроническую форму с частыми рецидивами, протекание которых становится все более фатальным и может привести к смерти. Иногда благоприятный прогноз гарантирован полным удалением пораженной кости или сустава. При хроническом вялом процессе в области суставов часто единственным выходом является эндопротезирование.
Причинные факторы, особенности клинического течения остеомиелита очень разнообразны. Это заболевание относится к опасным для жизни, поэтому так важна всесторонняя и качественная диагностика. Своевременное обращение к специалисту и комплексное лечение помогут вернуть здоровье.
Читайте также:


