Остеомиелит ногтевой фаланги на рентгене
От толстой кожи концевой фаланги пальца к надкостнице проходят перпендикулярные к коже соединительнотканные пучки. Надкостница состоит из двух слоев: из рыхлой, богатой сосудами соединительной ткани и из внутреннего, бедного сосудами слоя, построенного из эластических волокон, располагающихся параллельно к оси кости. Последний слой, благодаря своим сосудам и волокнам Шерпи, связан с кортикальным слоем кости.
Сосуды в компактном слое кости переплетаются: в канальцах Фолькмана, Гаверса, а также в костном мозгу образуется сетеобразная система сосудов.
Кроме более крупных сосудов костного мозга, из надкостницы в кость проходит множество мелких сосудов. Вены костного мозга сопровождают питательные артерии или же имеют самостоятельное расположение. Лимфатические сосуды внутри кости всегда отсутствуют. Секвестер кости ногтевой фаланги разделяется на три части:
1. на плоскую компактную дистальную часть,
2. на среднюю диафизарную часть, содержащую костномозговую полость, и
3. на проксимальный эпифиз, в котором отсутствует костномозговой канал.
Эти анатомические условия служат объяснением тому, что подкожный панариций по ходу соединительнотканных тяжей, соответственно направлению наименьшего сопротивления, быстро распространяется до надкостницы. В наружном слое надкостницы имеются хорошие условия для распространения процесса. Кровоснабжение надкостницы вследствие тромбоза сосудов нарушается, и таким образом возникают условия для образования секвестров.
Причина образования секвестра: выключение данного участка кости из кровообращения. Величина секвестра зависит от степени нарушения кровообращения концевой фаланги. Очень трудно, а порой невозможно предсказать, будет ли образовываться секвестр только из кортикального слоя кости или же произойдет тотальная деструкция ее. Во всяком случае образование секвестра зависит от степени нарушения местного кровообращения.
Процесс протекает более тяжело у больных диабетом и атеросклерозом. Срок вскрытия играет решающую роль, недостатки долгого ожидания само собой разумеются.
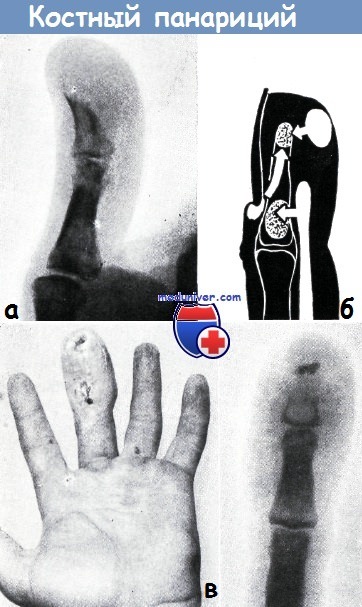
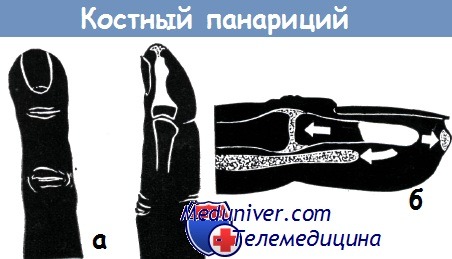
а - костный панариций на концевой фаланге большого пальца, возникший на почве колотого ранения. Секвестрация ногтевой фаланги сопровождалась образованием свища в области мякоти пальца
б - возникновение вторичного костного панариция путем распространения подкожного панариция, паронихии или флегмоны сухожильного влагалища
г - костный и сухожильный панариций на концевой фаланге среднего пальца, возникший на почве недостаточно широко вскрытого подкожного панариция.
На рентгеновском снимке обнаруживается полное разрушение кости ногтевой фаланги. На ее месте имеются лишь небольшие секвестры.
В головке средней фаланги отмечается разрежение костного вещества. Это является доказательством того, что процесс перешел и на эту кость
Зегессер различает три вида костного панариция:
1. После колотого ранения на пальце наступают острые, пульсирующие боли. При объективном обследовании отмечается колбообразное вздутие фаланги, и при пальпации с помощью пуговчатого зонда выявляется болезненность на всех поверхностях пальца. При наличии таких симптомов врач должен заподозрить возникновение костного панариция.
Однако диагноз с несомненностью ставится только после вскрытия подкожного гнойника, когда обнаруживается кость, лишенная надкостницы. Решить вопрос о том, подкожный или костный панариций имеется, в ранней стадии процесса возможно только при операции, проведенной после обескровливания.
2. Если после вскрытия подкожного панариция остается упорно незаживающий свищ и зонд, введенный в него, упирается в кость, то с несомненностью ставится диагноз костного панариция.
3. Нередко больной обращается к врачу только после того, как на кончике пальца образуется спонтанный свищ. В таких случаях правильный диагноз может быть поставлен и без исследования с помощью зонда: костный панариций в стадии демаркации.
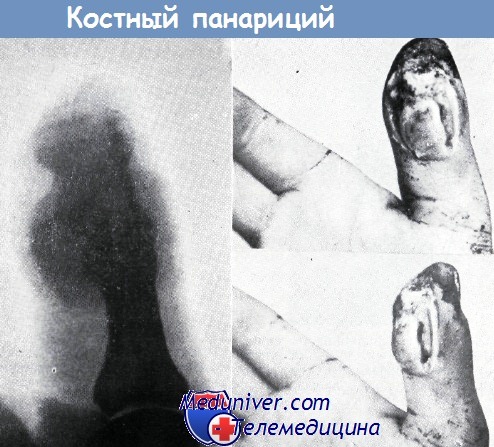
Подкожный панариций концевой фаланги большого пальца был вскрыт боковыми разрезами и дренажная трубка была проведена через всю рану.
В результате этого наступил некроз кожного мостика и образовался костный панариций. Больной лечился в трех различных учреждениях
При любом процессе, длящемся более двух недель, когда возникает подозрение на костный панариций, следует сделать рентгенограмму пальца. В более ранней стадии выявить изменения на снимке не удается. При процессах двухнедельной давности на рентгенограмме отмечается разрежение кости. Границы некротизированного участка кости обнаруживаются только через три недели.
Если после удаления секвестра выделение гноя продолжается, то несомненно имеет место поражение сухожильного влагалища. В этой стадии, как правило, сухожилие уже некротизировалось и, естественно, функция пальца потеряна. В таких случаях неизбежна ампутация пальца на уровне основного сустава в как можно более ранние сроки, чтобы предупредить распространение процесса на ладонь.
Костный панариций в зависимости от его возникновения может быть первичным и вторичным. Первичный костный панариций является непосредственным последствием повреждений, инфицирующих надкостницу. Костный панариций может возникать и лимфогенным путем — из подкожного очага, без повреждения надкостницы.
Вторичный костный панариций возникает путем распространения на кость подкожного панариция, флегмоны сухожильного влагалища или паронихии. Межпальцевые флегмоны, а также нагноительные процессы ладони на кость переходят редко. Инфицирование кости может явиться последствием и оперативного вмешательства, если при вскрытии подкожного или сухожильного панариция случайно повреждается надкостница или вскрытие этих процессов не является достаточно широким.
Метастатические воспаления костного мозга возникают в связи с общими инфекционными заболеваниями (сепсис, тиф). Они, как правило, начинаются в костном мозгу концевой фаланги.
После поражения надкостницы процесс распространяется быстро по наружному ее слою. Тромбоз сосудов, нарушение кровоснабжения кости вследствие сдавления сосудов отечной жидкостью, а также вредное влияние бактерий и токсинов на ткани приводят к некрозу отдельных участков кости.
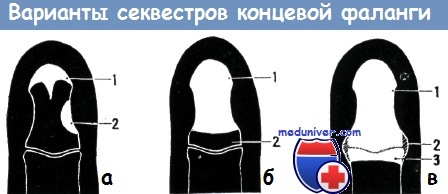
Различные виды секвестрации концевой фаланги:
а) Частичное омертвение кости: 1. концевой секвестр, 2. краевой секвестр,
б) субтотальное омертвение: 1. субтотальный секвестр, 2. оставшийся эпифиз,
в) полное омертвение концевой фаланги: 1. некротизированная фаланга, 2. пиоартроз, 3. некроз дистальной части средней фаланги
Различают три вида образования секвестра:
1. Краевой секвестр образуется в том случае, если некротический процесс не распространяется на надкостницу концевой фаланги. Более редкой формой секвестрации является образование продольного секвестра концевой фаланги. Он может доходить до сустава, что всегда приводит к его анкилозу. На средней и основной фалангах образование продольного секвестра не представляется редкостью.
2. Секвестрация с сохранением основания концевой фаланги. Вид секвестрации, при которой процесс останавливается у эпифиза, не является редким. Раньше предполагалось, что распространению гнойного процесса на концевой фаланге препятствует прикрепление сухожилия. Эта точка зрения ошибочна. Секвестрация иногда наступает на несколько миллиметров дистальнее суставной линии, в то время как прикрепление сухожилия располагается значительно дистальнее этой линии. У молодых людей процесс останавливается у линии метафиза.
Эпифиз и диафиз обладают самостоятельным кровоснабжением. Очевидно, что вид секвестрации определяется тем, произошла ли закупорка обоих сосудов или же она локализуется только в одном из них. Если секвестр не удаляется оперативным путем или не отходит сам, то он может рассасываться, что хорошо видно на рентгенограммах.
3. Полная секвестрация концевой фаланги. Когда нагноительный процесс окружает всю фалангу и проникает в сустав или в сухожильное влагалище, то кость располагается в заполненной гноем полости абсцесса. В таких случаях сохранение фаланги невозможно и укорочение пальца является неизбежным.
На основании исследований Клаппа и Бекка становится ясным, что регенерация только из надкостницы не является достаточной. Для регенерации кроме наличия островков надкостницы необходима и открытая костномозговая полость. При наличии ограниченной кортикальной секвестрации регенерация не имеет большого значения, так как заполнение дефектов происходит из надкостницы. Если фаланга подвергается секвестрации вместе со своим основанием, то рассчитывать на регенерацию не имеет смысла.
Сохранившиеся участки надкостницы могут образовать лишь небольшие костные разрастания величиной с зернышко риса, однако образование функционально способной кости невозможно. Если метафиз фаланги сохранен, то еще имеется надежда на некоторую регенерацию. Регенерация начинается только после полного прекращения нагноительного процесса. Поэтому слишком длительное нагноение неблагоприятно влияет на регенеративный процесс.
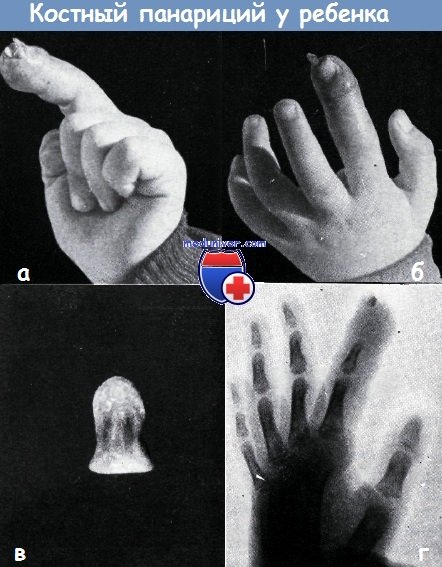
Полностью некротизированная концевая фаланга у трехлетнего мальчика видна в отверстии свища.
Костный панариций является следствием недостаточного вскрытия подкожного панариция. Картина костного панариция с образованием свища показана на фотоснимках а и б, с этими явлениями больной был направлен в нашу клинику. Омертвевшая концевая фаланга была легко удалена с помощью пинцета через свищ (в).
На рентгеновском снимке она была обнаружена в виде небольшого секвестра (г), ввиду недостатка в ней извести
Клапп, с целью ускорения регенерации, то есть ускорения роста новой кости по длине, предполагает применять вытяжение концевой фаланги. По нашему мнению, этот метод, принимая во внимание наличие нездоровых тканей, легко приводит ко вторичному инфицированию раневого канала. Поэтому вместо вытяжения более целесообразным является шинирование, что в наших случаях явилось несомненно успешным.
В то время как эпифиз концевой фаланги нередко сохраняется, на средней и основной фалангах деструкция чаще всего захватывает и эпифизы.
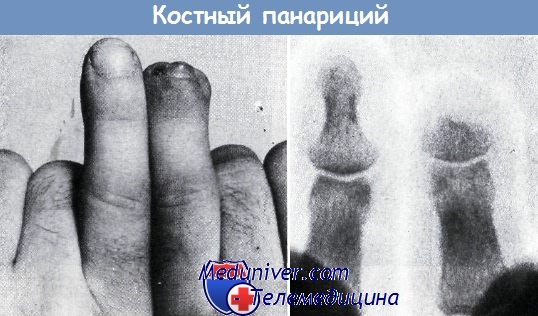
Секвестр с образованием свища на концевой фаланге мизинца долгое время не удалялся.
Вследствие этого мягкие ткани настолько разрушились, что не оставалось достаточной опоры для ногтя. Неправильно растущий ноготь мешал при работе, косметически имел неприятный вид.
Рубцы на кончике пальца были болезненными. Поэтому было произведено укорочение фаланги
Спонтанная боль при костном панариции менее остра, чем при подкожном. При исследовании с помощью пуговчатого зонда характерно, особенно на концевой фаланге, выявление круговой зоны болезненности. Гиперемия кожи незначительна. Температурная кривая также не является характерной, особенно при хроническом течении процесса. Костный панариций имеет тенденцию прорываться наружу. Свищ в таких случаях располагается на кончике пальца, непосредственно под ногтем. Свищ всегда связан с областью костной деструкции, и при осторожном введении в него зонда можно обнаружить изъеденную поверхность кости.
При подозрении на костный панариций следует сделать рентгенограмму пораженного пальца. В начальной стадии на рентгенограмме выявить характерной картины не удается. Первым наиболее рано выявляемым признаком является стертость контуров кости. В более поздней стадии отмечается краевая деструкция, изъеденность контуров. После отхождения секвестра рентгенограмма может дать указания на то, имеется ли возможность регенерации или она полностью исключается.
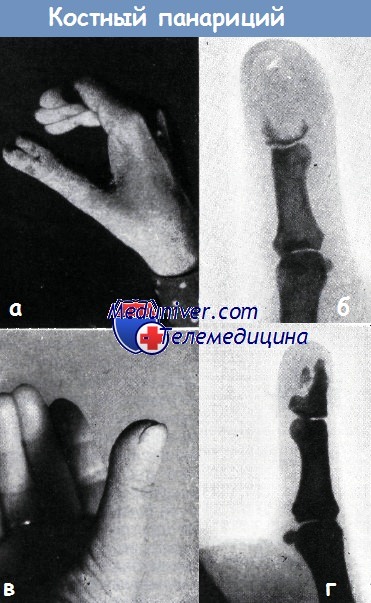
Костный панариций большого пальца, возникший на почве укола иголкой у портнихи, после четвертого неудачного вскрытия. Продольный разрез проходит через ноготь и мякоть пальца (а).
На рентгеновском снимке обнаружено почти полное разрушение концевой фаланги. Местами видны лишь участки кортикального слоя. Основание фаланги и суставная поверхность ее видны в виде узкого костного слоя (б).
После отторжения секвестра, наложения вторичного восстановительного шва и заживления раны, благодаря значительной регенерации кости (г) получен сравнительно удовлетворительный результат (в).
Вскрытие костного панариция производится так же, как подкожного. На концевой фаланге проводится створчатый разрез. Вмешательство выполняется под проводниковой анестезией или под наркозом. Обескровливание обязательно. Подкожный, некротизированный участок удаляется. Недостатки срединного продольного и парных боковых разрезов были изложены выше.
При лечении костного панариция местное введение раствора антибиотиков, как правило, применяется довольно длительно, ежедневно или через день, до полного прекращения выделения раневого отделяемого. Действие рентгеновских лучей при применении антибиотиков не является существенным. Лечение процесса при наличии секвестров происходит по описанному выше способу, но при операции следует удалять и неотделившиеся секвестры.
Полость кости вычищается острой ложечкой. Полное разрежение диафиза средней и основной фаланг приводит к укорочению пальца. Если межфаланговый сустав и сухожильное влагалище являются здоровыми, то после удаления секвестров, с целью профилактики укорочения пальца, помимо шинирования следует провести и экстензию его. Как шинирование, так и экстензия пальца продолжаются до тех пор, пока на рентгенограмме не выявляются признаки регенерации. Костный панариций средней и основной фаланг обычно является вторичным. Соответственно этому, одновременно с ним имеет место суставной и сухожильный панариции. При наличии обширного костного процесса может возникнуть вопрос о вычленении пальца. Как говорилось выше, исключение составляет большой палец, ампутация которого производится только в крайне редких случаях.
а - деформация концевой фаланги при костном панариции. Заболевание очень часто дает о себе знать при появлении свища на кончике пальца
б - осложнения костного панариция концевой фаланги: распространение процесса на сухожилие, на сустав или прорыв гноя кнаружи с образованием свища
Одновременное наличие костно-суставного и сухожильного панариция является последствием распространения суставного или сухожильного панариция на кость. Но возможны и такие случаи, когда первичный костный панариций переходит на соседние суставы или сухожилия. Ввиду того, что все образования на кисти располагаются очень близко друг к другу, переход воспалительного процесса с одного из них на другое не встречает препятствий.
Запоздалое хирургическое вмешательство или недостаточно обширное вскрытие очага благоприятствуют такому распространению. В таких случаях гнойник концевой фаланги прорывается на поверхность и образуется свищ.
Остеомиелит пястных костей возникает таким же путем, как на фалангах пальцев. Первичное заболевание этих костей является также чрезвычайно редким. В большинстве случаев оно наблюдается после огнестрельных ранений. Пястные кости чаще поражаются вторично, путем перехода на них воспалительного процесса с окружающих тканей, например, панариция основного сустава или флегмоны сухожильного влагалища. Некроз может проявляться в виде краевой секвестрации, а также в виде полного разрушения кости.
Первичный остеомиелитический очаг пястной кости следует широко вскрывать через разрез на дорзальной поверхности и после удаления секвестра выскоблить костную полость до здоровой кости с помощью ложки Фолькмана.
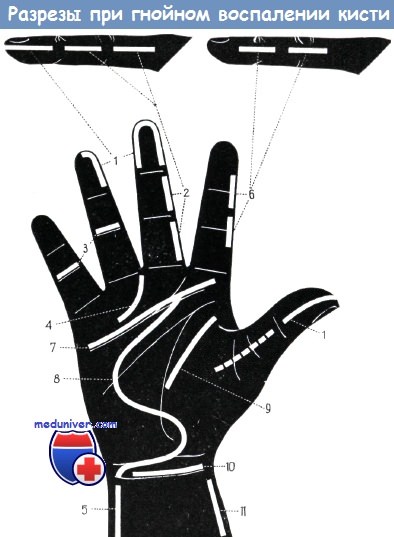
На схеме показаны правильные разрезы для дренирования при гнойных процессах пальцев
- Вернуться в раздел "травматология"
Остеомиелит — гнойное воспаление костных структур. Подтверждение диагноза осуществляется при помощи рентгенологической диагностики. Впоследствии методика используется для визуализации динамики процесса, эффективности и результативности терапии.
Остеомиелит на рентгене трудно обнаружить на начальных стадиях, необходим тщательный подбор степени излучения, на поздних этапах болезни лизис тканей и появление воспалительного инфильтрата не оставляет сомнений в правильности диагноза.
- Как при помощи рентгена обнаружить заболевание на ранней стадии
- Методика проведения рентгенографии
- Проявление заболевания на рентгенограммах
- Острое течение патологии
- Хроническое течение
- Видео
Как при помощи рентгена обнаружить заболевание на ранней стадии
Начальные проявления острого остеомиелита на рентгеновских снимках обнаруживаются к концу первой недели развития патологии, подтвердить диагноз можно на 8-15 сутки попадания инфекции. Это связано с патогенезом заболевания.

Остеомиелит пяточной кости
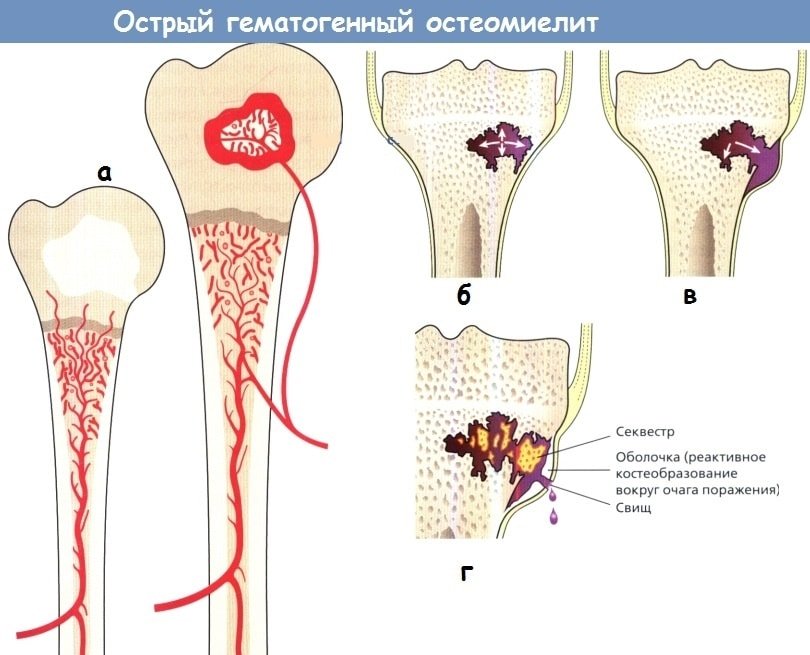
Развитие патологии может быть как после травматизации кости, так и в результате гематогенного распространения инфекции.
Если при переломе кости диагностика не составляет труда, то гематогенный остеомиелит трудно заподозрить.
Чаще острый гематогенный остеомиелит встречается у детей, так как в детском возрасте костный мозг представлен красным ростком, его кровоснабжение лучше за счёт большого количества анастомозов, во взрослом он замещается жёлтым костным мозгом — жировой тканью.

Остеомиелит нижней челюсти
Патогенез развития острой патологии связан с септическим инфекционным поражением, когда с током крови инфекция попадает в полость кости и начинается воспаление костного мозга.
Чем больше коллатералей, тем большая вероятность инфицирования. После попадания бактериального эмбола должно пройти время, необходимое на реакцию организма и воздействие патогенных факторов на ткани кости.
На начальных стадиях диагноз остеомиелит выставляется по рентгенологическим признакам:
- увеличение мягкотканого компонента в объёме над местом поражения: в норме подкожная клетчатка на снимке выглядит как однородное просветление, при воспалении — она отекает, становится по плотности соизмерима с мышечными структурами, контуры размываются;
- при воспалении в метафизе трубчатой кости размывается рисунок трабекул, контур коркового слоя, иногда он может исчезать;
- периостальная реакция наблюдается при эпифизарном остеомиелите в диафизах и эпифизах трубчатых костей — происходит отслоение коркового слоя, в просвете могут наблюдаться воспалительные инфильтраты (участки затемнения, в которых происходит иммунный ответ: отёк, лимфоцитарная инфильтрация, гнойное расплавление тканей) на рентгенограмме это выглядит как симптом утолщения кости;
- костномозговой канал размывается, его обнаружение возможно только при томографическом исследовании на ранних стадиях.
![]()
Пункция коленного сустава
Чаще патология формируется в области функциональных участков костей, суставных поверхностях. В таком случае информативным для подтверждения диагноза становится пункция сустава. После процедуры для контроля эффективности проводят повторное исследование.
Методика проведения рентгенографии
При подозрении на остеомиелит требуется подобрать оптимальную дозу облучения рентгеновского луча. Чем выше жёсткость лучей, тем более контрастный снимок и лучше видны воспалительные участки.
Хроническое течение патологии требует обязательного исследования. Это необходимо для уточнения степени повреждения и контроля динамики развития процесса, так как исследование расширяет область обзора и помогает врачу полностью представить объём поражения.
При появлении секвестров и свищей применяется метод прямого увеличения рентгенограммы или фистулография — исследование с внутривенным контрастированием.
Диагностика помогает точно определить объём деструктивного повреждения кости, мягких тканей, позволяет травматологу подобрать оптимальный способ оперативного вмешательства.
При хроническом течении гематогенного остеомиелита методика малоинформативная, так как плотные очаги склероза затрудняют визуализацию. В таком случае требуется фистула томографическое исследование.
Проявление заболевания на рентгенограммах
Признаки остеомиелита на рентгенограммах зависят от течения патологии. При остром и хроническом процессе рентгенолог видит различную рентген-картину, динамическое наблюдение позволяет проследить хронизацию заболевания.
При остром течении рентгенолог видит следующие симптомы:
- воспалительную реакцию мягкотканых структур в области патологического очага в виде утолщения тканей над ней, размытости слоёв подкожно-жировой клетчатки и мышечных структур;
- периостальная реакция по бахромчатому типу или в виде широкой неравномерной тени, результат обезыствления костной ткани;
- деструкция кости — явный симптом, при котором под воздействием инфекционного фактора и собственных иммунных клеток происходит разрушение клеток. На снимке видны очаги просветлений (тёмные пятна на снимке) разной формы и размера с нечёткими размытыми контурами в кортикальном слое, губчатом веществе. Кость теряет свою рентгенологическую плотность, становится прозрачной;
- исчезновение костномозгового канала, явный признак острого гематогенного остеомиелита в детском возрасте.
![]()
При хроническом гематогенном остеомиелите кортикальный слой значительно утолщается в сравнении с начальными снимками, надкостница наоборот — истончается.
Появляются участки склероза — замещение функциональной костной ткани соединительной. Чаще на снимках обнаруживаются области деструкции с ободком склероза, такая картина увеличивает риск возникновения патологических переломов, так как кость становится более хрупкой, нарушаются её амортизационные функции.
Происходит формирование секвестров — на рентгене выглядят как плотная тень, окружённая соединительнотканным венчиком (секвестральная капсула). Этот участок лишён костной структуры. Секвестрация может привести к укорочению костей.
Чем раньше начнётся диагностика и лечение остеомиелита, тем большая вероятность благополучного исхода.
Переход в хроническую стадию увеличивает риск развития патологических переломов, формирования ложных суставов, некроза кости и инвалидизации.
Видео
Рентгенография позволяет выявить наличие у больного остеомиелита костной ткани. Иногда заболевание видно прекрасно (особенно если оно широко распространилось), иногда очень плохо (на начальных этапах).
Рентгенограмма способна на выявление косвенных признаков его наличия (даже если и не сможет точно подтвердить остеомиелит на ранних этапах). То есть после такой процедуры может потребоваться проведение более информативной диагностики (компьютерной или магнитно-резонансной томографии).
1 Видно ли остеомиелит на рентгене, и как именно?
Рентгенография в большинстве случаев показывает косвенные и иногда (при распространенности процесса) прямые признаки остеомиелита. Нередко рентген используют для контроля динамики заболевания во время его активного (агрессивного) лечения.
Современные цифровые рентген-аппараты способны обнаружить остеомиелит на ранних стадиях. Это удается благодаря тому, что на рентгеновском снимке не видно межмышечных и фасциальных перегородок, которые в норме должны быть.
Использовать рентген в диагностике остеомиелита можно для любого участка костного аппарата. Особенно хорошо рентген покажет состояние голени и челюсти из-за их сравнительно больших размеров, удобства диагностики и отсутствии искажающих снимок тканей (например, связок).

Остеомиелит на рентгенографическом снимке
Обычно для диагностики используется узкопрофильная методика – полипроекционный рентген. Тем не менее, классическая рентгенография, проводимая на цифровом аппарате, также покажет заболевание (уже с шестого дня его развития).
Болезнь видна на рентгеновских снимках патологическими уплотнениями, визуализируемой потерей резких границ в глубоких слоях мышечных тканей. Проблемы могут возникнуть с диагностикой инфильтратов в сухожилиях и мышцах – рентгенография не предназначена для исследования таких тканей.
Имеется возможность определения болезни в мягких тканях по косвенным признакам. Например, по понижению жесткости лучей, проходящих сквозь мышечные слои. Но такое описание снимка требует перепроверки более чувствительными методиками (например, с помощью МРТ).
к меню ↑
Рентгенография является хорошей, но не самой лучшей методикой диагностики остеомиелита, протекающего в тканях костей. Проблемы возникают с диагностикой осложнений остеомиелита в виде гнойных затеков в мягкие ткани или в нагноения ран.
Поэтому полноценная диагностика по одной рентгенографии не представляется возможной, даже на самых современных аппаратах. В связи с этим могут применяться иные методы визуализации:
- Магнитно-резонансная томография – позволяет визуализировать не только костные, но и мягкие ткани (хрящи, мышцы, связочный аппарат/сухожилия).
- Компьютерная томография – значительно лучше визуализирует костные ткани, нежели рентген.
- Фистулография – используется для обнаружения осложнений остеомиелита в виде секвестров и свищей.
Томография обязательна для дифференциальной диагностики остеомиелита с иными воспалительными заболеваниями (включая злокачественные новообразования). Только томография может обнаружить признаки раннего остеонекроза и секвестров.
Обнаружение таких ранних осложнений существенно улучшает прогноз, так как чем раньше их обнаружили, тем раньше начнется их лечение. Томография также способна обнаружить на ранних стадиях слоистый периостит, являющийся свидетельством повторного обострения заболевания.

Острый остеомиелит на рентгеновском снимке
Выходит, что рентгенодиагностика отлично подходит для первичной диагностики остеомиелита и для ведения (мониторинга) больных. Но для полноценного обследования в обязательном порядке требуется томография, нередко с дополнением в виде фистулографии.
к меню ↑
2 Показания и противопоказания для процедуры
Рентгенодиагностика для выявления остеомиелита проводится в тех случаях, когда у пациента наблюдается симптоматика заболевания. Проблема в том, что на начальных этапах остеомиелит может проявляться по-разному: от легкого дискомфорта, до ургентных состояний, требующих немедленной реакции.
Общий список симптомов-показаний к рентгену:
- повышение температуры тела вплоть до 40 градусов;
- тяжелое общее состояние больного на фоне интоксикации;
- эпизоды синкопе (потери сознания), сопор, бред;
- немотивированная гиперкальциемия или гиперкалиемия;
- наличие у пациента метаболического ацидоза, гипонатриемии;
- разлитое гнойное поражение (гнойники локализуются в различных участках костной ткани, развитие гнойной деструктивной пневмонии или перикардита);
- при молниеносной (адинамической) форме остеомиелита наблюдается выраженный токсикоз, судороги со сменой на адинамию, тяжелое понижение артериального давления, сбои в работе сердца;
- подозрение на наличие в суставном мешке серозного или гнойного экссудата;
- гиперемия (покраснение, пальпируемое ощущение жара) кожных покровов, находящихся над пораженной костной или суставной тканью.
Противопоказания (относительные) к процедуре:
- Тяжелое состояние пациента, кахексия, лихорадка (более 39 градусов).
- Наличие в обследуемом месте татуировок, сделанных с применением металлосодержащих веществ.
- Агрессивность и повышенная нервная возбудимость пациента, буйство.
- Сильные воспалительные процессы в обследуемом месте (могут исказить рентгеновский снимок).
Обследованию подлежит тот участок костной или суставной ткани, в котором локализуются патологические процессы. При генерализации (системности) заболевания обследует все или большинство участков, в которых наблюдается симптоматика (например, гнойники).

При поражении отдельных костных элементов (челюсти, стопы, голени) следует проводить их полноценную диагностику, не акцентируясь только на месте патологического очага. То есть если поражена нижняя челюсть, то обследуется и здоровая верхняя – там уже может быть начат патологический процесс (субклинически).
Проводят диагностику при подозрении на остеомиелит в поликлиниках и стационарах. Процедура проводится бесплатно (при минимальной выраженности симптомов – обследование проводят в порядке очереди).
Также можно пройти процедуру в частных медицинских учреждениях, однако далеко не в каждом частной клинике имеется рентгенографический аппарат. Стоимость процедуры в частных клиниках составляет 300-700 рублей. Стоимость в государственных поликлиниках или стационарах редко превышает 300 рублей.
к меню ↑
Читайте также: