Остеомиелит при диабете сахарном диабете 2 типа
В результате сахарного диабета (СД) развивается ряд осложнений. Одним из них является диабетическая остеоартропатия. Основная опасность при сахарном диабете ― значительное повышение концентрации глюкозы в организме. Остеомиелит возникает после того, как из-за высокого сахара произойдет нарушение кровеносных сосудов и нервной ткани, и разовьется ишемическая болезнь ног. У диабетиков зачастую диагностируют остеомиелит пяточной кости и пальцев.

Что это такое?
Остеомиелит при диабете развивается вследствие инфекционного поражения костной ткани, что происходит при наличии диабетической стопы.
Остеомиелитом называют воспалительный процесс, захватывающий все слои кости от надкостницы до костного мозга. Любое воспаление при диабете автоматически повышает уровень сахара в организме. Остеомиелит провоцирует деформацию костей и тяжело поддается лечению. По статистике, эта патология является основной причиной ампутации ног у диабетиков при отсутствии предшествующей травмы нижних конечностей.
Причины диабетической остеоартропатии
В результате пренебрежения лечением при диабете высокий уровень глюкозы приводит к формированию диабетической стопы. Заболевание характеризуется нарушением кровоснабжения ног и повреждением нервных окончаний. Как следствие, любая царапина или трещина кожи на ноге становится язвой, которую сложно заживить. Нередко к подобным ранам присоединяется инфекция и распространяется на окружающие ткани. Воспаление и инфекция, переходя с мягких тканей на кости, способствуют формированию остеомиелита. Можно сказать, что причиной повреждения костей при диабете является образование язв, но, как и любое осложнений СД, остеомиелит при диабете формируется из-за повышенного сахара.
Стадии болезни и их симптомы
Различают 4 стадии патологии. Каждая стадия имеет ряд отличительных признаков, которые фиксирует рентген:
Методы диагностики
В рамках диагностики проводится анализ клинической картины. Признаками, указывающими на остеомиелит, являются такие осложнения:
- медикаментозное лечение в течение 2-х месяцев не позволяет заживить рану;
- рана настолько глубокая, что открывает кость либо до костной ткани можно достать с помощью зонда, введенного в язву;
- больная нога отекает, кожа становится горячей и красной.

Анализ крови на лейкоциты позволит поставить точный диагноз.
К диагностическим процедурам относят:
- Анализ крови. Метод выявляет повышение уровня лейкоцитов. СОЭ превышает 70 мм/час.
- МРТ или рентгенографию. Выявляется процесс разрушения кости под раной.
- Биопсию. Исследование костной ткани, позволяющее получить максимум информации о состоянии костей. Считается основным методом диагностики при подозрении на диабетический остеомиелит.
Лечение патологии
При поражении костной ткани у лиц, страдающих диабетом, применяется медикаментозное лечение или хирургическое вмешательство. Острую стадию лечат с помощью полного устранения нагрузки на поврежденную ногу. Для этого пациенту назначают применение специальной обуви, ортезов, туторов. При отсутствии эффекта и невозможности заживить рану, пациента ограничивают в движениях, прописывая постельный режим.
Чтобы предупредить утрату ноги при диабете, кроме лечения образовавшихся язв, необходимо нормализовать уровень глюкозы в организме.
Диабетическая остеоартропатия лечится с помощью лекарственных препаратов нескольких групп разного действия:
В рамках лечения проводится рентгенотерапия. Лицам с остеомиелитом в хронической стадии показан прием витаминов и препаратов кальция. Обязательно носить ортопедическую обувь. Во время консервативного лечения первые 6 недель пациенту вводят большие дозы антибактериальных препаратов широкого спектра действия. Лечение должно проводиться под наблюдением врача, т. к. при диабете применение антибиотиков приводит к нарушениям работы печени.
Если течение патологии требует ампутации пораженной кости, а противопоказаний к оперативному вмешательству нет, проводится удаление пораженного пальца или части стопы. После операции особое внимание уделяется стимуляции заживления язв. При отсутствии инфекционного поражения в послеоперационный период вероятность восстановления ноги, и возможности пациента вернуться к обычной жизни, повышается. Хирургическое вмешательство не может повлиять на формирование новых язв, и не гарантирует, что имеющаяся рана заживет. В зависимости от течения болезни назначают повторную ампутацию.
Профилактика
Основным способом избежать остеомиелита при диабете является контроль над уровнем глюкозы. Это позволяет предупредить поражение нервов и сосудов, не допустить ишемию ног. Кроме этого, пациент должен носить ортопедическую обувь, избегать любых травм или царапин. Следует ежедневно осматривать ноги на наличие повреждений. При наличии ишемии и нейропатии необходим постоянный контроль со стороны врача.
Сахарный диабет сопровождается повышением глюкозы в крови. Глюкоза обладает повреждающим действием на стенки сосудов и нервные волокна.
Из-за недостаточного кровоснабжения и нарушенной иннервации в нижних конечностях развивается нейропатия, как осложнение диабета.
Характерной особенностью нейропатии является развитие плохо заживающих язв. В условиях падения иммунитета, недостатка питания тканей присоединяется инфекция. В далеко зашедших случаях она распространяется на костную ткань и возникает остеомиелит.
Причины развития остеомиелита
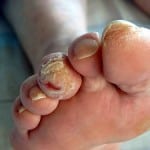
Нейропатия нижних конечностей с формированием диабетической стопы относится к распространенным осложнениям диабета. Возникает она как правило через 5 -7 лет от начала болезни при первом типе диабета. Второй тип сахарного диабета отличается более медленным течением и осложнения могут развиваться гораздо позже.
Главной причиной развития осложнений диабета является низкий уровень компенсации глюкозы. Это может происходить при тяжелой форме болезни или пренебрежении рекомендациями эндокринолога. Высокая концентрация глюкозы в крови, и ее резкие перепады нарушают сосудистую стенку и разрушают нервные волокна.
При понижении кровоснабжения и нервной стимуляции, ткани утрачивают чувствительность и способность восстанавливаться после травм. Любые мелкие повреждения или трещины кожи могут приводить к образованию диабетических язв. Они очень медленно заживают, часто инфицируются.
Диабетическая стопа проявляется несколькими синдромами:
- Сосудистые нарушения в мелких и крупных сосудах (ангиопатии)
- Повреждения костей и остеопороз.
- Снижение иммунитета.
- Инфицирование язв.
В зависимости от преобладаний неврологических или сосудистых нарушений выделяют нейропатическую или ишемическую форму диабетической стопы. Но это деление очень условно, так как обычно эти два фактора действуют одновременно.
Поэтому наиболее часто встречается смешанная форма.
Симптомы и диагностика остеомиелита
Диабетическая стопа может проявляться нарушением болевой или температурной чувствительности нижних конечностей, повышенной сухостью кожи, трещинами, отеками, типичной деформацией стопы. На фоне этих повреждений развиваются язвенные дефекты кожи.
Обширные инфицированные язвы с разрушением мягких тканей до кости осложняются воспалением костной ткани, надкостницы и костного мозга. При этом формирующийся остеомиелит трудно поддается медикаментозному лечению и часто приводит к необходимости ампутации нижних конечностей.
Остеомиелит может быть осложнением любой длительно существующей глубокой или большой язвы. На развитие остеомиелита указывают такие признаки:
- Язва не заживает за два месяца медикаментозного лечения.
- Рана глубокая и на дне видна кость, или ее можно определить зондом.
- Пораженная конечность отечная и красная.
- В крови уровень лейкоцитов повышен, СОЭ больше 70 мм/час.
- При проведении рентген обследования или МРТ обнаружено разрушение кости под язвой.
Основным диагностическим признаком является биопсия (исследование тканей) кости.
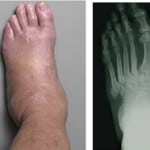
При сахарном диабете разрушение кости вызывает диабетическая остеоартропатия (стопа Шарко). Это состояние развивается при тяжелом течении диабетической нейропатии. Возникает воспалительный процесс без участия инфекции. В стадии обострения развивается односторонний отек стопы. Кожа красная, твердая и горячая, с участками воспаления.
Период острого воспаления может переходить в хроническое многолетнее течение. В суставах могут возникать вывихи, переломы, кости деформируются. Со временем болезнь может осложняться остеомиелитом.
Течение диабетической остеоартропатии проходит несколько стадий:
Лечение остеомиелита
Острая стадия остеоартропатии лечится полной разгрузкой ноги. Для этого используются ортопедические приспособления: ортезы, туторы, ортопедическая обувь.
Если этого недостаточно и язва не заживает, то рекомендуется полное ограничение движений – строгий постельный режим. Для медикаментозной терапии применяют такие группы препаратов:
- Для предотвращения разрушения костной ткани — Алендронат, Памидронат.
- Для образования новой костной ткани — анаболические стероидные гормоны (Метандростенолон, Ретаболил), препараты кальция и витамина Д3.
- Обезболивающие препараты – Анальгин, Кетанов, Налбуфин.
- Нестероидные противовоспалительные препараты – Нимесулид, Диклофенак, Ревмоксикам.
- Мочегонные средства – Фуросемид, Гипотиазид.
Есть случаи улучшения после рентгеновской терапии.
В хронической стадии назначаются витамины, препараты кальция. Разрушенная часть кости при отсутствии воспаления может быть удалена хирургическим способом. Показано ношение ортопедической обуви.
При развитии остеомиелита основной задачей является выбор дальнейшего лечения – медикаментозное или оперативное.
При хирургическом лечении показана ампутация пальца или части стопы и стимуляция заживления раны. Если после операции не развивается инфекции, то есть вероятность восстановления и возврат к активной жизни. Оперативное лечение не является гарантией от развития новых язв и полного заживления раны. В некоторых случаях проводятся повторные ампутации.
Если принято решение о консервативном лечении, то в течении шести недель назначают высокие дозы антибиотиков широкого спектра действия: Цефазолин, Клиндамицин, Меронем, Тиенам, Ципрофлоксацин. Обычно антибиотики вводятся инъекционно, но при длительной терапии возможно перейти и на таблетированные формы.
П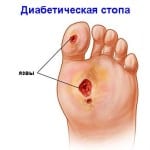
рименяют комбинированное лечение несколькими препаратами – Левофлоксацин + Клиндамицин, применяются также бета лактамные антибиотики – Амоксиклав, Аугментин, Трифамокс. Дополнительно антибиотики могут вводиться местно, непосредственно в рану с помощью специальных акрилатных бусин.
Терапия антибиотиками дает положительные результаты у большинства пациентов, но при сахарном диабете обычно имеется сопутствующие нарушения работы печени, что способствует частому развитию побочных эффектов такого лечения.
Главным лечебным фактором лечения любых заболеваний на фоне диабета, является компенсация повышенного сахара в крови с применением препаратов для его снижения – инсулина или таблеток.
При оперативном лечении или тяжелом течении гипергликемии, больные могут переводиться с таблеток на инсулин под контролем сахара в крови. Инсулин обладает свойством укреплять ткань кости.
Развитие остеомиелита при сахарном диабете можно предотвратить, если на протяжении всей болезни соблюдать низкоуглеводную диету, принимать медикаменты в подобранной дозе. Для того, чтобы минимизировать риск осложнений сахарного диабета нужно поддерживать уровень глюкозы в крови в таких пределах: натощак до 6,4 ммоль/ л, после еды через два часа 8,9 ммоль /л, пред сном 6,95 ммоль /л.
Уровень глюкозы измеряется ежедневно с составлением гликемического профиля. Кроме этого раз в три месяца всем больным диабетом показано определение уровня гликированного гемоглобина.
Этот показатель отражает средний уровень показателей сахара в крови за последние три месяца и более информативен для определения степени компенсации сахарного диабета. Его оптимальный уровень – до 7,5 %.
Показатели жирового обмена должны быть в пределах (измерения в ммоль/л) – холестерин – 4,8;
ЛПНП ниже 3, ЛПВП выше 1,2. При сосудистых патологиях важно не допускать поступление с едой не только простых углеводов, но и уменьшать животные жиры в рационе.
Важно также проводить осмотр и лечение повреждений кожи, чтобы предотвратить образование трофических язв при сахарном диабете. При подозрении на формирование диабетической стопы необходимо постоянное наблюдение эндокринолога, невропатолога, подолога. Видео в этой статье продолжит тему проблем с ранами при диабете.
История болезни

Ряд внешних признаков СД был известен еще во времена великой Римской Империи. Тогда данное заболевание относили к проблеме недержания воды организмом. Лишь в 20 веке ученые и медики вплотную приблизились к пониманию сущности проблемы — нарушению углеводного обмена. Впервые постулат о существовании второго типа сахарного диабета был Г. П. Химсвортом в конце 40-х годов двадцатого века — именно тогда были заложены основы классической поддерживающей терапии, которые актуальны и по сей день, ведь, несмотря на активное развитие исследовательского сектора медицинской науки, более эффективных рабочих механизмов противодействию СД до сих пор не найдено.
Причины СД 2 типа

В отличие от СД 1 типа с его недостаточностью выработки инсулина, при болезни 2 типа гормона выделяется достаточно, часто даже сверх нормы, но он практически не понижает сахар в крови, поскольку клетки тканей плохо воспринимают его. Однако с течением времени, функция островков Лангеранса, гиперактивно вырабатывающих инсулин, постепенно снижается и возрастает риск перехода сахарного диабета со второго типа на первый.
Современная медицина утверждает, что СД 2 типа обусловлен комбинацией генетических и жизненных факторов, при этом подавляющее большинство случаев такого заболевания выявляется у людей с повышенной массой тела, страдающих ожирением.
Классическими причинами сахарного диабета второго типа, учитывая вышеозначенные факторы, выступают:
Симптомы сахарного диабета 2 типа

Классическими симптомами СД 2 типа принято считать:
- Обильное мочеиспускание и жажду.
- Ожирение.
- Кожные высыпания и зуд.
- Частные грибково-инфекционные поражения (особенно у женщин).
- Плохую заживляемость порезов, ран и иных повреждений кожных покровов.
- Общее хроническое состояние недомогания с мышечной слабостью, головными болями, сонливостью.
- Сильную потливость, особенно ночью.
При отсутствии должной терапии и переходе СД 2 типа в тяжелую фазу с возникновением дополнительных осложнений, у пациента могут проявляться отеки в лицевой части, существенное повышаться давление, нарушаться зрительное восприятие, возникать сердечные боли и мигрень, частичное онемение конечностей, негативные неврологические проявления.
Диагностика

Базовым методом диагностики СД 2 типа считается анализ крови на сахар. Производится он натощак утром — за 12-ть часов до теста необходимо отказаться от употребления пищи, алкоголя, табакокурения, не заниматься физическими и сильными эмоциональными нагрузками, а также не принимать лекарства и быть сравнительно здоровым. Хронические заболевания в острой фазе, а также инфекции и прочие проблемы могут исказить результаты исследования. Если анализ показывает, что содержание глюкозы в крови находится в диапазоне от 5,5 до 7 ммоль/л — у пациента имеются проблемы с инсулинорезистентностью и соответственно присутствует преддиабетический синдром. При значениях выше 7 ммоль/л высока вероятность наличия СД, естественно в случае соблюдения первичных рекомендаций перед проведением теста.
В качестве дополнения вышеозначенного анализа, проводится нагрузочный тест — сразу после сдачи крови натощак, больному вводится доза в размере семьдесят пять грамм глюкозы и на протяжении двух часов раз в 30 минут производится забор крови для анализа с исследованием пиковых его значений. При показателях в диапазоне 7,8–11 ммоль/л врач может диагностировать преддиабет. Выше 11 ммоль/л — высока вероятность СД.
В качестве альтернативы базовому методу, пациент может сдать анализ крови на гликированный гемоглобин — он стоит гораздо дороже, но более точен и практически не зависит от побочных внешних факторов, как-то приём пищи/медикаментов, физнагрузок и т.д. Результат в диапазоне 5,7–6,5 процентов является подозрением на сахарный диабет. Значения выше 6,5 процентов — подтверждение наличия СД у больного.
Помимо основных анализов, врач проводит дифференциальную симптоматическую диагностику пациента (наличие полидипсии/полиурии и иных признаков), а также должен исключить различные патологии иного спектра, вызывающие гипергликемию (УЗИ, ЭКГ, проба Реберга, УЗД, капилляроскопия, обследование глазного дна и электролитного состава крови).
Лечение сахарного диабета 2 типа

Современная медицина не знает способов полного излечения от сахарного диабета 2 типа. Все основные и дополнительные осуществляемые мероприятия направлены на нормализацию углеводного обмена, недопущения дальнейшего развития болезни и предотвращение возникающих на фоне СД осложнений.
- Диетотерапия. Основной метод лечения при СД второго типа. Разрабатывается индивидуально эндокринологом на основе нескольких схем с учетом текущего состояния пациента, тяжести течения сахарного диабета и иных факторов. Большинство людей с СД 2 типа страдают от ожирения, являющегося базовым фактором развития инсулинорезистентности, то современные врачи предлагают больным низкоуглеводные диеты — более строгие, по сравнению с классическими сбалансированными комплексами питания (стол номер 9), но дающие максимальный эффект, вплоть до длительной стадии ремиссии.
- Дозированные физнагрузки и оптимизация суточного ритма бодрствования, сна и отдыха.
- Препараты. Чаще всего назначаются сахароснижающие препараты — бигуаниды, сульфонилмочевину, ПРГ, тиазолидиндионы. В качестве дополнения при возникновении осложнений возможно применение ингибиторов АПФ, моксонидина, фенофибрата, статинов. Инсулин назначается в качестве вспомогательного средства при неэффективности классической препаратной терапии и в случае деградации функционального синтеза бета-клеток островками Лангерганса.
- Хирургическая трансплантация поджелудочной в случае формирования нефропатий диабетического типа.
Лечение народными средствами

Ниже, представлены самые известные и безопасные для организма диабетика рецепты народной медицины, которые помогут восстановить нормальный углеводный обмен, а также снизить излишний вес. Однако их применение требуется в обязательном порядке согласовать с вашим лечащим врачом!
Диета при сахарном диабете 2 типа


В список классических разрешенных продуктов обычно вносят все виды мяса, грибы, яйца, овощи (исключая бобы, горох, картофель, кукурузу, фасоль, чечевицу и оливки и маслинами), орехи с семечками, молочную продукцию невысокой жирности, гречку и бурый/черный рис, а также небольшое количество фруктов (исключая виноград с бананами).
Строго запрещены сладости и выпечка, сахар, хлеб в любом виде, копчености, субпродукты, колбасы с сосисками, соки с компотами и любые другие сладкие напитки, алкоголь, майонез с кетчупом и соусы (жирные), а также гарниры на основе крахмала — макароны, картофель, классический белый рис и т. д.
Остальные виды продуктов, не обозначенных выше, можно употреблять в малых количествах, учитывая калорийность и прочие параметры по специальным таблицам хлебных единиц.
Готовить желательно на пару либо запекать блюда в духовке, на крайний случай использовать мультиварку. Жарка — с минимальным количеством растительного масла, старайтесь использовать аналогичное сливочное животного происхождения. Питаться необходимо дробно, разбивая суточный рацион хотя бы на четыре приёма.

Предлагаем вашему вниманию стандартизированное меню на 7 дней. Отдельные блюда могут быть изменены в пределах допустимых групп и с учетом размера порции/калорийности.
Полезное видео
Вопрос-ответ
Виноград и арбуз — строго запрещены, поскольку содержат много глюкозы и фруктозы. Гранат и яблоки разрешены в ограниченном количестве, не более одного небольшого плода в сутки.
Таблицы хлебных единиц по продуктам показывают содержание в составе углеводов. ХЕ — условный показатель, эквивалентный десятью их граммам. Используя таблицу можно рассчитать, сколько вы можете употребить пищи без вреда для компенсации углеводного обмена.
Нежелательно, поскольку пользы от этого не будет. Лучше сокращайте употребление углеводов и делайте акцент на белковой пище — таким образом, снизите сахар в крови и похудеете.
Никотин нелинейно повышает уровень сахара в крови, поэтому табакокурение запрещено при СД 2 типа.
Конечно же, можно! Однако в данном случае обязательно сообщите врачу о том, что у вас СД 2 типа — он возьмет будущую мать под особый контроль, чтобы возможные проблемы обошли стороной как представительницу прекрасного пола, так и её плод.
До еды — норма от 3,3 до 5,5 ммоль/л. После еды (спустя 1–2 часа, при нагрузке в 75 грамм эквивалента глюкозы) — от 5,5 до 7,8 ммоль/л. Подробнее о норме сахара в крови смотрите здесь.
Остеомиелит пальца ноги при сахарном диабете
Для сахарного диабета типично вначале развитие гангрены по сухому типу и лишь при наличии ворот инфекции и прогрессировании инфекционного процесса происходит гнойно-некротическое поражение стопы по типу влажной гангрены.
Входными воротами для инфекции обычно являются повреждения кожи рядом с ложем ногтя, возникающие при неаккуратном обрезании ногтей, либо в результате типичной для диабета их инкарнации, вследствие чего часто развиваются воспалительные процессы в области ногтевого валика или ложа. Многие авторы относят деформацию ногтей к специфическим изменениям стопы при диабете.
На тяжесть заболевания стоп существенное влияние оказывает выраженность диабетической нейропатии, которая характеризуется появлением на стопе язв. Они могут явиться источником инфицирования глубоких клетчаточных пространств и развития флегмоны.
А.А.Калинин и Б.М.Газетов (1986) выделяют шесть видов поражений стопы при сахарном диабете: 1) специфические повреждения кожи и ногтей; 2) локальную гангрену пальцев и кожи; 3) гангрену в сочетании с прогрессирующей инфекцией (прогрессирующая атеросклеротическая гангрена, локальная гангрена при хорошем кровоснабжении стопы); 4) язву; 5) неспецифические гнойно-некротические процессы клетчаточных пространств; 6) анаэробную инфекцию стопы (клостридиальная и неклостридиальная гангрена). Из всех перечисленных видов поражения стопы при диабете наиболее злокачественное течение, угрожающее жизни больных, имеют гнойновоспалительные заболевания, вызванные анаэробной инфекцией.
Виды анаэробной инфекции следует дифференцировать между собой, ибо лечебная тактика при них различна. У больных с клиникой клостридиального мионекроза на успех лечения можно рассчитывать лишь в случае выполнения ранней ампутации на уровне бедра, при неклостридиальной газовой гангрене можно ограничиться на уровне голени и даже стопы, учитывая более благоприятный характер течения заболевания. В настоящее время доказано, что среди анаэробной микрофлоры имение неспорогенные анаэробы, а не клостридии, как это было принято ранее считать, играют главную роль в развитии воспалительных процессов анаэробной этиологии [Мельникова В.М. и др., 1981, 1982; Махсон Н.Е. и др., 1983; Петраков А.А., 1987].
Отдельно необходимо выделить диабетические артропатии суставов стоп, при которых отсутствуют гнойно-некротические поражения мягких тканей. Они встречаются чаще у женщин в возрасте около 30 лет при длительности заболевания диабетом не менее 6 лет, главным образом при недостаточно активном лечении. Рентгенологически выявляют чередование явлений остеопороза и остеолиза с процессами склероза костей, костно-суставной аппарат поражается по типу обезображивающего остеоартроза. Основные изменения претерпевают плюснефаланговые и межфаланговые суставы, особенно I пальца. Суставные щели суживаются, появляются дегенеративно-деструктивные изменения в хрящах, сочленяющиеся суставные концы уплощаются и утолщаются, появляются костные разрастания. Клинически определяются типичные признаки деформирующего артроза: болезненность, ограничение подвижности, деформация суставов.
Лечение поражений стопы при сахарном диабете должно быть этиопатогенетическим, комплексным, индивидуальным и начинаться при ранних клинических проявлениях заболеваний стопы.
Комплексное лечение достигается применением лечебных мероприятий общего и местного характера, которые направлены на коррекцию углеводного обмена и купирование воспалительного процесса в области стопы. Проводят противоатеросклеротическое лечение: назначают препараты, нормализующие липидный обмен, уменьшающие проницаемость сосудистой стенки, снижающие артериальное давление и нормализующие синтез холестерина.
При диабетических микроангиопатиях стопы с целью улучшения кровоснабжения органа назначают ангиопротекторы (дицинон, пармидин и др.), спазмолитические средства (но-шпа, папаверин и др.), а также препараты, улучшающие реологические свойства крови (реополиглюкин, никотиновая кислота, трентал, курантил, мидокалм и др.).
Целесообразно проводить длительные внутриартериальные инфузии указанных препаратов, что обеспечивает необходимый лечебный эффект. Хирургическое лечение окклюзионных поражений сосудов нижних конечностей при сахарном диабете не нашло Широкого применения. В зарубежных публикациях многие авторы положительно оценивают лечебное действие поясничной симпатэктомии при диабетических микрои макроангиопатиях. Однако эта операция требует уточнения показаний для своего применения.
При выполнении операций на стопе следует стремиться к максимальному экономному иссечению некротизированных тканей, что необходимо для последующей функции этого органа. Попытка сохранить возможно большую культю всегда чревата опасностью последующего нагноения и генерализации инфекции в случае, если операцию выполняют в неблагоприятных условиях.
В настоящее время накоплен определенный опыт выполнения подобных операций у разбираемой категории больных.
При диабетическом поражении ногтевой пластинки удаление ее производят лишь после купирования воспалительного процесса при условии хорошей пульсации на задней большеберцовой артерии. При поступлении больным назначают постельный режим, антибиотикотерапию. Для отграничения и дренирования очага воспаления осторожно удаляют край ногтя, под вновь образованный край ногтя помещают тонкий марлевый валик. Полная ликвидация воспалительного процесса достигается благодаря тампонаде гнойно-некротического очага марлевыми тампонами, смоченными гипертоническим раствором или растворами антисептиков.
Болезненные омозолелости следует удалять с большой осторожностью острым скальпелем, избегая при этом повреждения окружающих тканей. Начинающие язвы лечат разгрузкой соответствующего отдела стопы, что нередко обеспечивает их заживление. При длительно существующих глубоких язвах методом выбора является ампутация стопы — частичная или субтотальная. В случае расположения язв в области пятки ампутацию выполняют на уровне голени.
Лечение флегмон клетчаточных пространств стопы начинают с их вскрытия, иссечения некротизированных тканей и дренирования. Вопрос об ампутации решают в зависимости от последующего течения воспалительного процесса. После лечения в случае сохранения стопы больные нуждаются в специальной ортопедической обуви, позволяющей снизить нагрузку на костные выступы деформированной стопы и предотвратить образование потертостей.
Лечение анаэробной инфекции стопы имеет свои особенности, поскольку многие антибиотики, широко применяемые в клинике, совершенно не активны против анаэробов. При проведении антибактериальной химиотерапии авторы рекомендуют применять внутривенно бензилпенициллин, ампициллин, амоксициллин, клафоран, левомицетин. При пероральном применении хороший лечебный эффект дают метронидазол (трихопол) и тинидазол, которые активны в отношении большинства анаэробных бактерий, за исключением анаэробных кокков и грамположительных неспорогенных анаэробных палочек. Обычная доза — 500 мг 3 раза в день.
Хирургия стопы
Д.И.Черкес-Заде, Ю.Ф.Каменев
Категории: Хирургия стопы, Заболевания и лечение стопы,
Фантомные боли, возникающие после ампутации части или всей нижней конечности, служат проявлением тяжелой патологии, пока еще не имеющей радикальных и достаточно эффективных методов профилактики и лечения…
Категории: Хирургия стопы, Заболевания и лечение стопы,
В литературе посттравматическая дистрофия стопы упоминается под различными названиями: синдром Зудека, синдром Зудека—Кинбека, синдром Зудека—Лериша, посттравматический остеопороз, нейродистрофический..
Категории: Хирургия стопы, Заболевания и лечение стопы,
Фантомные боли, возникающие после ампутации части или всей нижней конечности, служат проявлением тяжелой патологии, пока еще не имеющей радикальных и достаточно эффективных методов профилактики и лечения…
Категории: Хирургия стопы, Заболевания и лечение стопы,
В литературе посттравматическая дистрофия стопы упоминается под различными названиями: синдром Зудека, синдром Зудека—Кинбека, синдром Зудека—Лериша, посттравматический остеопороз, нейродистрофический..
Читайте также:


