Острая ревматическая лихорадка и хронические ревматические болезни сердца
Определение.Острая ревматическая лихорадка (ОРЛ) — системное воспалительное заболевание соединительной ткани, возникающее у предрасположенных лиц после перенесённых тонзиллита или фарингита, которые вызваны β-гемолитическим стрептококком группы А (БГСА), и связанное с перекрёстной реакцией антител к антигенам стрептококка с тканями человека, обладающими схожими антигенными структурами.
Хроническая ревматическая болезнь сердца (ХРБС) — заболевание сердца, возникающее после ОРЛ и характеризующееся поражением сердечных клапанов в виде поствоспалительного краевого фиброза клапанных створок или формированием порока сердца (стеноза и/или сердечной недостаточности).
Код по МКБ-10
100-102 Острая ревматическая лихорадка.
105-109 Хроническая ревматическая болезнь сердца.
Эпидемиология. В подавляющем большинстве случаев ОРЛ развивается в детском и подростковом возрасте (7-15 лет), реже — у молодых лиц до 23 лет. Половой диморфизм не характерен. В России по состоянию на 2005 г. первичная заболеваемость ОРЛ составляет 2 случая на 100 000 населения. Частота впервые выявленной ХРБС, в том числе ревматических пороков сердца (РПС), составляет 9,7 на 100 000 и 6,7 на 100 000 населения соответственно. Распространённость ХРБС среди детей и подростков составляет 28 и 60 на 100 000 соответственно; среди взрослого населения - 226 на 100 000.
Патогенез. Важную роль в патогенезе играет генетическая предрасположенность, что подтверждают как высокой семейной агрегацией этого заболевания, так и выявлением ряда генетических маркёров (группы крови, фенотипы кислой эритроцитарной фосфатазы, локусы системы HLA). У больных ОРЛ и ХРБС по сравнению со здоровыми выявлена более высокая частота В-лимфоцитарного аллоантигена 889, определяемого с помощью моноклональных антител D8/17 (92-100% и 10-15% соответственно).Развитие ОРЛ определяется двумя основными процессами:
· прямым токсическим воздействием ферментов БГСА;
· иммунным ответом на антигены БГСА, приводящим к синтезу специфических антител, перекрёстно реагирующих с антигенами синовиальной мембраны суставов, ЦНС сарколеммы кардиомиоцитов, клапанов сердца, кожи и некоторых других органов и тканей (феномен молекулярной мимикрии).
Классификация. В 2001 г. на съезде ревматологов России был предложен новый вариант рабочей классификации ревматической лихорадки, модифицированный в 2003г. Ассоциацией ревматологов России, в котором были учтены современные особенности ревматизма (табл. 1).
Таблица 1 Классификация ревматической лихорадки
| Клинические формы | Клинические проявления | Исход | Стадия НК | ||
| основные | дополнительные | КСВ1 | NYHA2 | ||
| Острая ревматическая лихорадка Повторная ревматическая лихорадка | Кардит Артрит Хорея Кольцевидная эритема Подкожные ревматические узелки | Артралгии Абдоминальный синдром Серозиты | Выздоровление Хроническая ревматическая болезнь сердца: ■без порока сердца* ■ порок сердца** | I II А II Б III | I III IV |
*Наличие поствоспалительного краевого фиброза клапанных створок без регургитации, которое уточняется с помощью ЭхоКГ.
** При впервые выявленном пороке сердца необходимо, по возможности, исключить другие причины его формирования (инфекционный эндокардит, первичный АФС, кальциноз клапанов дегенеративного генеза и др.).
Основные клинические признаки ОРЛ – кардит, полиартрит, малая хорея, кольцевидная эритема и подкожные ревматические узелки.
Кольцевидную (аннулярную) эритему наблюдают у 4-17% больных детей на высоте атаки ОРЛ. Для неё характерны бледно-розовые кольцевидные высыпания диаметром от нескольких миллиметров до 5-10 см с преимущественной локализацией на туловище и проксимальных отделах конечностей (но не на лице). Кольцевидная эритема имеет транзиторный мигрирующий характер, не возвышается над уровнем кожи, не сопровождается зудом или индурацией, бледнеет при надавливании, быстро исчезает без остаточных явлений (пигментаций, шелушения, атрофических изменений).
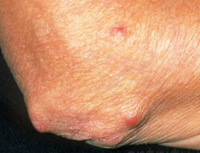
Подкожные ревматические узелки в последние годы наблюдают очень редко (1-3%). Это округлые плотные малоподвижные безболезненные образования различных размеров на разгибательной поверхности суставов, в области лодыжек, ахилловых сухожилий, остистых отростков позвонков, затылочной области galleaaponeurotica с циклом обратного развития от 2 нед до 1 мес.
Несмотря на значительное уменьшение частоты кольцевидной эритемы и ревматических узелков у детского контингента больных и фактическое отсутствие таковых у подростков и взрослых пациентов, специфичность данных признаков при ОРЛ остаётся очень высокой, в силу чего они сохраняют свою диагностическую критериальную значимость.
Ревматический полиартрит (60-100% случаев) — мигрирующий полиартрит преимущественно крупных и средних суставов (коленных, голеностопных, реже локтевых, плечевых, лучезапястных). Как правило, сочетается с кардитом и редко протекает изолированно (10-15% случаев). Преобладающая форма поражения в последние годы — преходящийолигоартрит и, реже, моноартрит. Отличается доброкачественностью и быстрой регрессией воспалительных изменений в суставах под влиянием противовоспалительной терапии. В отдельных случаях возможны атипичные проявления суставного синдрома — поражение мелких суставов кистей и стоп, бессимптомные сакроилеиты I—II стадии по Dale, чаще у мужчин молодого возраста. В 10-15% случаев наблюдают только артралгию (мигрирующая боль в крупных суставах различной интенсивности), которая, в отличие от артрита, не сопровождается болезненностью и другими симптомами воспаления. По сравнению с мигрирующим полиартритом, они имеют меньшую специфичность для ОРЛ, и поэтому их относят к малым диагностическим критериям заболевания.
Кардит –наиболее частый признак ОРЛ, выявляющийся в 90-95% случаев, определяющий тяжесть и исход заболевания. Частота формирования РПС после первой атаки ОРЛ у детей составляет 20-25%. Преобладают изолированные пороки сердца, чаще — митральная недостаточность. Реже формируется недостаточность аортального клапана или комбинированный митрально-аортальный порок сердца. Развитие гемодинамически значимого митрального стеноза в дебюте ОРЛ наблюдают редко. Он связан с кальцификацией и сморщиванием клапанов, поражённых на ранних этапах болезни. Примерно у 7-10% детей после перенесённого кардита развивается пролапс митрального клапана. Среди подростков, перенёсших первую атаку ОРЛ, пороки сердца диагностируют в 1/3 случаев. У взрослых пациентов данный показатель составляет 39-45%, причём максимальную частоту возникновения РПС (>75%) наблюдают в течение первых трёх лет от начала болезни. У больных, перенёсших первую атаку ОРЛ в возрасте 23 лет и старше, сочетанные и комбинированные РПС формируются в 90% случаев. Основополагающим компонентом ревматического кардита считают вальвулит (преимущественно митрального, реже аортального клапана). Он может сочетаться с миоперикардитом. Главный симптом ревматическоговальвулита — длительный дующий, связанный с I тоном систолический шум (проявление митральной регургитации). Он занимает большую часть систолы, лучше всего прослушивается в области верхушки сердца и обычно проводится в левую подмышечную область. Интенсивность шума вариабельна, особенно в ранних стадиях заболевания, и существенно не изменяется при перемене положения тела и при дыхании. Данный шум следует отличать от мезосистолического щелчка и/или позднего систолического шума при пролапсе митрального клапана, который усиливается во время пробы Вальсальвы и ослабевает при сидении на корточках. Функциональные систолические шумы, встречающиеся у здоровых лиц (особенно у детей и подростков), отличаются от органических отсутствием связи с I тоном, меньшей длительностью и более мягким тембром. Эти шумы непостоянны и меняются по характеру в зависимости от положения тела и фазы дыхания. Появление низкочастотного нарастающего пресистолического шума на верхушке сердца с последующим усиленным I и III тоном открытия митрального клапана свидетельствует о сформировавшемся митральном стенозе. Трёхчленный ритм перепела, выслушиваемый при митральном стенозе, необходимо дифференцировать от ритма галопа, возникающего при тяжёлом поражении миокарда и перегрузке желудочков объёмом вследствие митральной недостаточности.
Одним из симптомов острого ревматического вальвулита может быть протодиастолический шум, характерный для аортальной регургитации. Он отмечается сразу после II тона, имеет высокочастотный дующий убывающий характер и лучше всего выслушивается вдоль левого края грудины после глубокого выдоха при наклоне больного вперёд. Следует помнить, что изолированное поражение аортального клапана без шума митральнойрегургитации не характерно для острого ревматического вальвулита, но не исключает наличие последнего.
Клинические симптомы ревматического мио- или перикардита (одышка, тахикардия, глухость сердечных тонов, нестойкий шум трения перикарда, нарушения ритма и проводимости на ЭКГ и т.д.) встречаются с различной частотой и степенью выраженности. Они весьма динамичны, особенно под влиянием лечения. Однако поражение сердца по типу миокардита или миоперикардита при отсутствии вальвулита считают маловероятным при ОРЛ. Это показание для проведения тщательной дифференциальной диагностики с кардитами иной (в первую очередь, вирусной) этиологии. На фоне ярко выраженного артрита или малой хореи клиническая симптоматика кардита при ОРЛ может быть выражена слабо.
Ревматическую хорею (малую хорею, хорею Сиденгама) диагностируют у 6-30% больных детей и, редко, у подростков. Чаще заболевают девочки и девушки. Основные клинические проявления ревматической хореи наблюдают в различных сочетаниях и с различной степенью выраженности. Они включают хореические гиперкинезы, мышечную гипотонию (вплоть до парезов мышц с имитацией параличей), расстройства статики и координации, сосудистую дистонию, психоэмоциональные нарушения (неустойчивость настроения, раздражительность, плаксивость и т.д.).
Малая хорея, как правило, сочетается с другими клиническими проявлениями ОРЛ (кардит, полиартрит), однако у 5-7% больных она может быть единственным признаком болезни. В этих ситуациях диагноз хореи ревматического происхождения правомочен только после исключения прочих причин поражения нервной системы.
Многолетние наблюдения за больными с так называемым нейроревматизмом, протекающим без кардита и сформировавшегося ревматического порока сердца, позволили сначала поставить под сомнение, а затем отвергнуть возможность развития ревматического энцефалита, менингоэнцефалита и цереброваскулита.
По мере изучения внекардиальных проявлений ОРЛ выявилась несостоятельность ревматической природы гепатита, ирита и иридоциклита, тиреоидита.
Поражение других органов. Динамическое обследование больных с изменениями в анализах мочи показало, что в начале болезни может развиваться быстропроходящийгломерулонефрит токсического (но не ревматического) генеза без исхода в хронический.
Поражение серозных оболочек в настоящее время наблюдают редко (только при тяжёлом течении первой атаки и/или повторной ОРЛ). Оно проявляется преимущественно абдоминальным синдромом разной степени тяжести с быстрым обратным развитием на фоне противовоспалительной терапии.
Диагностика. Диагностические критерии А.А. Кисельсформулировал принципы синдромной диагностики первичного ревматизма и ревмокардита и выделил три синдрома.
• Клинико-эпидемиологический, включающий анамнез и дополнительные исследования, направленные на выявление перенесённой больным стрептококковой инфекции, а также генетической предрасположенности к ревматизму.
• Сердечно-сосудистый синдром, включающий соответствующие жалобы, объективные показатели, данные инструментальных исследований. Выраженность этого синдрома зависит от степени поражения сердца.
Ниже представлена схема диагностических критериев Джонса с учётом последнего пересмотра Американской кардиологической ассоциацией (1992) и модификаций, предложенных Ассоциацией ревматологов России (АРР) в 2003 г.
Большие критерии: кардит, полиартрит, хорея, кольцевидная эритема, подкожные ревматические узелки.
Малые критерии: клинические (артралгии, лихорадка >38°); лабораторные (повышение СОЭ >30 мм/ч, повышение СРБ >2 N*); инструментальные (удлинение интервала P-R >0,2 с на ЭКГ; признаки митральной и/или аортальной регургитации при ЭхоКГ).
Данные, подтверждающие предшествовавшую БГСА-инфекцию:
· положительная БГСА-культура, выделенная из глотки;
· положительный экспресс-тест прямого определения А-стрептококкового антигена;
· повышенные или повышающиеся титры антистрептококковых антител (антистрептолизин-О, анти-ДНКаза В);
· анамнестические указания на перенесённую 2-3 нед назад ангину.
Примечания. Наличие двух больших критериев или одного большого и двух малых в сочетании с данными, документально подтверждающими предшествующую БГСА-инфекцию, свидетельствует о высокой вероятности ОРЛ.
Особые варианты:
· поздний кардит - растянутое во времени (> 2 мес) развитие клинических и инструментальных симптомов вальвулита - при исключении других причин;
· повторная ОРЛ на фоне ХРБС (или без неё).
Анамнез
Физикальное обследование
Больным ОРЛ необходимо проведение полного физикального обследования для того, чтобы выявить признаки, отражающие распространённость и активность основного заболевания, наличие сопутствующей патологии, степень тяжести поражения внутренних органов и пр.
Лабораторные исследования
При остром начале болезни уже в первые дни наблюдают увеличение СОЭ и положительный СРБ, которые часто сохраняются в течение длительного времени после исчезновения клинических признаков ОРЛ. В общем анализе мочи изменения, как правило, отсутствуют. Возможно наличие минимальной протеинурии или микрогематурии.
При бактериологическом исследовании мазка из глотки выявляют БГСА, однако это не позволяет дифференцировать активную инфекцию от стрептококкового носительства. Более надёжны серологические исследования, выявляющие повышенные или (что важнее) повышающиеся при повторном (каждые 3 нед) исследовании титры антистрептококковых антител — антистрептолизина-0 и антидезоксирибонуклеазы В. Как правило, титры указанных антител начинают повышаться к концу 2-й недели после перенесённого БГСА-тонзиллита/фарингита, достигают максимума к 3-4-й неделе и сохраняются на этом уровне в течение 2-3 мес с последующим снижением до исходных значений. Следует заметить, что нормальные значения данных показателей варьируют в зависимости от возраста больного, географического положения местности и сезона. Поэтому, в соответствии с рекомендациями ВОЗ, верхняя граница нормы для антистрептококковых антител не должна превышать 20% уровень над популяционными данными, полученными у здоровых лиц определённой возрастной группы, которые проживают в конкретном регионе, с учётом времени года. Необходимо, чтобы для каждой серии новых исследований в качестве контроля использовали стандартизированные сыворотки с известным титром противострептококковых антител.
При отсутствии серологического ответа на стрептококковый антиген в сочетании с негативными данными микробиологического исследования диагноз ОРЛ представляется маловероятным. Однако необходимо заметить, что уровень антистрептококковых антител может быть нормальным, если между началом ОРЛ и проведением исследования прошло более 2 мес. Чаще всего это наблюдают у больных с ревматической хореей. Подобную закономерность отмечают и у пациентов с поздним кардитом.

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
[youtube.player]Острая ревматическая лихорадка — постинфекционное осложнение А-стрептококкового тонзиллита (ангины) или фарингита в виде системного воспалительного заболевания соединительной ткани с преимущественной локализацией в сердечно-сосудистой системе (ревмокардит), суставах (мигрирующий полиартрит), мозге (хорея) и коже (кольцевидная эритема, ревматические узелки), развивающееся у предрасположенных лиц (главным образом, молодого возраста, от 7— 15 лет) в связи с аутоиммунным ответом организма на Аг стрептококка и перекрёстной реактивностью со схожими аутоантигенами поражаемых тканей человека (феномен молекулярной мимикрии).
Хроническая ревматическая болезнь сердца - заболевание, характеризующееся поражением сердечных клапанов в виде поствоспалительного краевого фиброза клапанных створок или порока сердца (недостаточность и/или стеноз), сформировавшихся после перенесённой острой ревматической лихорадки. МКБ-10: 100-102 Острая ревматическая лихорадка; 105-109 Хроническая ревматическая болезнь сердца. Аббревиатуры: ОРЛ - острая ревматическая лихорадка; РПС - ревматические пороки сердца; БГСА - (3-гемоли-тический стрептококк группы А.
Эпидемиология
Профилактика. Первичная профилактика
Антимикробная терапия острого бгса-тонзиллита/фарингита
• Лекарственные средства первого ряда - в-лактамные антибиотики
♦ Бензатина бензилпенициллин в/моднократно ❖ взрослым 2,4 млн ЕД ❖ детям с массой тела 25 кг - 1,2 млнЕД. Бензатина бензилпенициллин в/м целесообразно назначать при ❖ сомнительной комплаентности (исполнительности) пациента в отношении перорального приёма антибиотиков ❖ наличии ОРЛ в анамнезе у больного или ближайших родственников ❖ неблагоприятных социально-бытовых условиях ❖ вспышках БГСА-инфекции в детских дошкольных учреждениях, школах, интернатах, училищах, воинских частях и т.п.
♦ Амоксициллин внутрь в течение 10 дней ❖ взрослым по 0,5 г 3 раза в сутки ❖ детям по 0,25 г 3 раза в сутки.
♦ Феноксиметилпенициллин внутрь за 1 ч до еды в течение 10 дней ❖ взрослым по 0,5 г 3 раза в сутки ❖ детям с массой тела до 25 кг - по 0,125 г 3 раза в сутки ❖ детям с массой тела > 25 кг -по 0,25 г 3 раза в сутки.
Феноксиметилпенициллин, учитывая наличие лекарственной формы в виде суспензии, рекомендуется преимущественно детям раннего возраста.
♦ Цефадроксил внутрь в течение 10 дней ♦ взрослым по 0,5 г 2 раза в сутки ♦ детям 30 мг/кг/сут в 1 приём.
• Альтернативные ЛС (при непереносимости р-лактамных антибиотиков)
♦ Азитромицин внутрь за 1 ч до еды в течение 5 дней ❖ взрослым 0,5 г однократно в 1 -е сутки, затем по 0,25 г в сутки в течение последующих 4 дней ❖ детям 12 мг/кг/сут в 1 приём.
♦ Кларитромицин внутрь в течение 10 дней ❖ взрослым по 0,25 г 2 раза в сутки ❖ детям 15 мг/кг/сут в 2 приёма.
♦ Мидекамицин внутрь за 1 ч до еды в течение 10 дней ❖ взрослым по 0,4 г 3 раза в сутки ❖ детям 50 мг/кг/сут в 3 приёма.
♦ Рокситромицин внутрь за 1 ч до еды в течение 10 дней ❖ взрослым 0,15 г 2 раза в сутки ❖ детям 5 мг/кг/сут в
2 приёма.
♦ Спирамицин внутрь в течение 10 дней ❖ взрослым 3 млн ME 2 раза в сутки ❖ детям 1,5 млн ME 2 раза в сутки.
♦ Эритромицин внутрь за 1 ч до еды в течение 10 дней ❖ взрослым по 0,5 г 3 раза в сутки ❖детям 40 мг/кг/сут в 3 приёма. Для эритромицина характерно наиболее частое, по сравнению с другими макролидами, развитие побочных реакций, особенно со стороны ЖКТ.
• Препараты резерва (при непереносимости в-лактамов и макролидов)
♦ Линкомицин внутрь за 1 -2 ч до еды в течение 10 дней ❖ взрослым по 0,5 г 3 раза в день ❖ детям 30 мг/кг/сут в 3 приёма.
♦ Клиндамицин внутрь (запивать стаканом воды) в течение 10 дней ❖ взрослым по 0,15 г 4 раза в день ❖ детям 20 мг/кг/сут в 3 приёма.
Антимикробная терапия хронического рецидивирующего бгса-тонзиллита/фарингита
• Лекарственные средства первого ряда
♦ Амоксициллин/клавулановая кислота внутрь в течение 10 дней ❖ взрослым 0,625 г 3 раза в сутки ❖ детям 40 мг/кг/сут в 3 приёма.
♦ Цефуроксим внутрь (сразу после еды) в течение 10 дней ❖ взрослым по 0,25 г 2 раза в сутки ❖ детям 20 мг/кг/сут в 2 приёма.
• Препараты резерва (при непереносимости в-лактамных антибиотиков)
♦ Линкомицин внутрь за 1 —2 ч до еды в течение 10 дней ❖ взрослым по 0,5 г 3 раза в день ❖ детям 30 мг/кг/сут в 3 приёма.
♦ Клиндамицин внутрь (запивать стаканом воды) в течение 10 дней ❖ взрослым по 0,15 г 4 раза в день ❖ детям 20 мг/кг/сут в 3 приёма.
[youtube.player]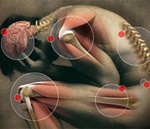
Ревматизм – воспалительное инфекционно-аллергическое системное поражение соединительной ткани различной локализации, преимущественно сердца и сосудов. Типичная ревматическая лихорадка характеризуется повышением температуры тела, множественными симметричными артралгиями летучего характера, полиартритом. В дальнейшем могут присоединяться кольцевидная эритема, ревматические узелки, ревматическая хорея, явления ревмокардита с поражением клапанов сердца. Из лабораторных критериев ревматизма наибольшее значение имеют положительный СРБ, повышение титра стрептококковых антител. В лечении ревматизма используются НПВС, кортикостероидные гормоны, иммунодепрессанты.
Общие сведения
Ревматизм (синонимы: ревматическая лихорадка, болезнь Сокольского — Буйо) протекает хронически, со склонностью к рецидивам, обострения наступают весной и осенью. На долю ревматического поражения сердца и сосудов приходится до 80% приобретенных пороков сердца. В ревматический процесс часто оказываются вовлеченными суставы, серозные оболочки, кожа, центральная нервная система. Частота заболеваемости ревматизмом составляет от 0,3% до 3%. Ревматизм обычно развивается в детском и подростковом возрасте (7-15 лет); дети дошкольного возраста и взрослые заболевают гораздо реже; в 3 раза чаще ревматизмом страдают лица женского пола.

Причины и механизм развития ревматизма
Ревматической атаке обычно предшествует стрептококковая инфекция, вызываемая β-гемолитическим стрептококком группы А: скарлатина, тонзиллит, родильная горячка, острый отит, фарингит, рожа. У 97% пациентов, перенесших стрептококковую инфекцию, формируется стойкий иммунный ответ. У остальных лиц стойкого иммунитета не вырабатывается, и при повторном инфицировании β-гемолитическим стрептококком развивается сложная аутоиммунная воспалительная реакция.
Развитию ревматизма способствуют сниженный иммунитет, молодой возраст, большие коллективы (школы, интернаты, общежития), неудовлетворительные социальные условия (питание, жилье), переохлаждение, отягощенный семейный анамнез.
В ответ на внедрение β-гемолитического стрептококка в организме вырабатываются антистрептококковые антитела (антистрептолизин-О, антистрептогиалуронидаза, антистрептокиназа, антидезоксирибонуклеаза В), которые вместе с антигенами стрептококка и компонентами системы комплемента образуют иммунные комплексы. Циркулируя в крови, они разносятся по организму и оседают в тканях и органах, преимущественно локализуясь в сердечно-сосудистой системе. В местах локализации иммунных комплексов развивается процесс асептического аутоиммунного воспаления соединительной ткани. Антигены стрептококка обладают выраженными кардиотоксическими свойствами, что приводит к образованию аутоантител к миокарду, еще более усугубляющих воспаление. При повторном инфицировании, охлаждении, стрессовых воздействиях патологическая реакция закрепляется, способствуя рецидивирующему прогрессирующему течению ревматизма.
Процессы дезорганизации соединительной ткани при ревматизме проходят несколько стадий: мукоидного набухания, фибриноидных изменений, гранулематоза и склероза. В ранней, обратимой стадии мукоидного набухания развивается отек, набухание и расщепление коллагеновых волокон. Если на этом этапе повреждения не устраняются, то наступают необратимые фибриноидные изменения, характеризующиеся фибриноидным некрозом волокон коллагена и клеточных элементов. В гарнулематозной стадии ревматического процесса вокруг зон некроза формируются специфические ревматические гранулемы. Заключительная стадия склероза является исходом гранулематозного воспаления.
Продолжительность каждой стадии ревматического процесса составляет от 1 до 2 месяцев, а всего цикла – около полугода. Рецидивы ревматизма способствуют возникновению повторных тканевых поражений в зоне уже имеющихся рубцов. Поражение ткани сердечных клапанов с исходом в склероз приводит к деформации створок, их сращению между собой и служит самой частой причиной приобретенных пороков сердца, а повторные ревматические атаки лишь усугубляют деструктивные изменения.
Классификация ревматизма
Клиническую классификацию ревматизма производят с учетом следующих характеристик:
- Фазы заболевания (активная, неактивная)
В активной фазе выделяется три степени: I – активность минимальная, II– активность умеренная, III – активность высокая. При отсутствии клинических и лабораторных признаков активности ревматизма, говорят о его неактивной фазе.
- Варианта течения (острая, подострая, затяжная, латентная, рецидивирующая ревматическая лихорадка)
При остром течении ревматизм атакует внезапно, протекает с резкой выраженностью симптомов, характеризуется полисиндромностью поражения и высокой степенью активности процесса, быстрым и эффективным лечением. При подостром течении ревматизма продолжительность атаки составляет 3-6 месяцев, симптоматика менее выражена, активность процесса умеренная, эффективность от лечения выражена в меньшей степени.
Затяжной вариант протекает с длительной, более чем полугодовой ревматической атакой, с вялой динамикой, моносиндромным проявлением и невысокой активностью процесса. Латентному течению свойственно отсутствие клинико-лабораторных и инструментальных данных, ревматизм диагностируется ретроспективно, по уже сформировавшемуся пороку сердца.
Непрерывно рецидивирующий вариант развития ревматизма характеризуется волнообразным, с яркими обострениями и неполными ремиссиями течением, полисинромностью проявлений и быстро прогрессирующим поражением внутренних органов.
- Клинико-анатомической характеристики поражений:
- с вовлеченностью сердца (ревмокардит, миокардиосклероз), с развитием порока сердца или без него;
- с вовлеченностью других систем (ревматическое поражение суставов, легких, почек, кожи и подкожной клетчатки, нейроревматизм)
- Клинических проявлений (кардит, полиартрит, кольцевидная эритема, хорея, подкожные узелки)
- Состояния кровообращения (смотри: степени хронической сердечной недостаточности).
Симптомы ревматизма
Симптомы ревматизма крайне полиморфны и зависят от степени остроты и активности процесса, а также вовлеченности в процесс различных органов. Типичная клиника ревматизма имеет прямую связь с перенесенной стрептококковой инфекцией (тонзиллитом, скарлатиной, фарингитом) и развивается спустя 1-2 недели после нее. Заболевание начинается остро с субфебрильной температуры (38—39 °С), слабости, утомляемости, головных болей, потливости. Одним из ранних проявлений ревматизма служат артралгии - боли в средних или крупных суставах (голеностопных, коленных, локтевых, плечевых, лучезапястных).
При ревматизме артралгии носят множественный, симметричный и летучий (боли исчезают в одних и появляются в других суставах) характер. Отмечается припухлость, отечность, локальное покраснение и повышение температуры, резкое ограничение движений пораженных суставов. Течение ревматического полиартрита обычно доброкачественно: через несколько дней острота явлений стихает, суставы не деформируются, хотя умеренная болезненность может сохраняться в течение длительного времени.
Спустя 1-3 недели присоединяется ревматический кардит: боли в сердце, сердцебиение, перебои, одышка; астенический синдром (недомогание, вялость, утомляемость). Поражение сердца при ревматизме отмечается у 70-85% пациентов. При ревмокардите воспаляются все или отдельные оболочки сердца. Чаще происходит одновременное поражение эндокарда и миокарда (эндомиокардит), иногда с вовлеченностью перикарда (панкардит), возможно развитие изолированного поражения миокарда (миокардит). Во всех случаях при ревматизме в патологический процесс вовлекается миокард.
При диффузном миокардите появляются одышка, сердцебиения, перебои и боли в сердце, кашель при физической нагрузке, в тяжелых случаях – недостаточность кровообращения, сердечная астма или отек легких. Пульс малый, тахиаритмичный. Благоприятным исходом диффузного миокардита считается миокардитический кардиосклероз.
При эндокардите и эндомиокардите в ревматический процесс чаще вовлекается митральный (левый предсердно-желудочковый) клапан, реже аортальный и трикуспидальный (правый предсердно-желудочковый) клапаны. Клиника ревматического перикардита аналогична перикардитам иной этиологии.
При ревматизме может поражаться центральная нервная система, специфическим признаком при этом служит, так называемая, ревматическая или малая хорея: появляются гиперкинезы – непроизвольные подергивания групп мышц, эмоциональная и мышечная слабость. Реже встречаются кожные проявления ревматизма: кольцевидная эритема (у 7–10% пациентов) и ревматические узелки. Кольцевидная эритема (аннулярная сыпь) представляет собой кольцевидные, бледно-розовые высыпания на туловище и голенях; ревматические подкожные узелки - плотные, округлые, безболезненные, малоподвижные, единичные или множественные узелки с локализацией в области средних и крупных суставов.
Поражение почек, брюшной полости, легких и др. органов встречается при тяжелом течении ревматизма, крайне редко в настоящее время. Ревматическое поражения легких протекает в форме ревматической пневмонии или плеврита (сухого или экссудативного). При ревматическом поражении почек в моче определяются эритроциты, белок, возникает клиника нефрита. Поражение органов брюшной полости при ревматизме характеризуется развитием абдоминального синдрома: болями в животе, рвотой, напряжением брюшных мышц. Повторные ревматические атаки развиваются под влиянием переохлаждения, инфекций, физического перенапряжения и протекают с преобладанием симптомов поражения сердца.
Осложнения ревматизма
Развитие осложнений ревматизма предопределяется тяжестью, затяжным и непрерывно рецидивирующим характером течения. В активной фазе ревматизма могут развиваться недостаточность кровообращения и мерцательная аритмия.
Исходом ревматического миокардита может являться миокардиосклероз, эндокардита – пороки сердца (митральная недостаточность, митральный стеноз и аортальная недостаточность). При эндокардите также возможны тромбоэмболические осложнения (инфаркт почек, селезенки, сетчатки, ишемия головного мозга и др.). При ревматическом поражении могут развиваться спаечные процессы плевральной, перикардиальной полостей. Смертельно опасными осложнениями ревматизма служат тромбоэмболии магистральных сосудов и декомпенсированные пороки сердца.
Диагностика ревматизма
Объективными диагностическими критериями ревматизма служат разработанные ВОЗ (1988 г.) большие и малые проявления, а также подтверждение предшествующей стрептококковой инфекции. К большим проявлениям (критериям) ревматизма относятся полиартрит, кардит, хорея, подкожные узелки и кольцевидная эритема. Малые критерии ревматизма делятся на: клинические (лихорадка, артралгии), лабораторные (повышение СОЭ, лейкоцитоз, положительный С-реактивный белок) и инструментальные (на ЭКГ - удлинение Р – Q интервала).
Доказательствами, подтверждающими предшествующую стрептококковую инфекцию, служат повышение титров стрептококковых антител (антистрептолизина, антистрептокиназы, антигиалуронидазы), бакпосев из зева β-гемолитического стрептококка группы А, недавняя скарлатина.
Диагностическое правило гласит, что наличие 2-х больших или 1-го большого и 2-х малых критериев и доказательства перенесенной стрептококковой инфекции подтверждает ревматизм. Дополнительно на рентгенограмме легких определяется увеличение сердца и снижение сократительной способности миокарда, изменение сердечной тени. По УЗИ сердца (ЭхоКГ) выявляются признаки приобретенных пороков.
Лечение ревматизма
Активная фаза ревматизма требует госпитализации пациента и соблюдения постельного режима. Лечение проводится ревматологом и кардиологом. Применяются гипосенсибилизирующие и противовоспалительные препараты, кортикостероидные гормоны (преднизолон, триамцинолон), нестероидные противовоспалительные препараты (диклофенак, индометацин, фенилбутазон, ибупрофен), иммунодепрессанты (гидроксихлорохин, хлорохин, азатиоприн, 6-меркаптопурин, хлорбутин).
Санация потенциальных очагов инфекции (тонзиллита, кариеса, гайморита) включает их инструментальное и антибактериальное лечение. Использование антибиотиков пенициллинового ряда при лечении ревматизма носит вспомогательный характер и показано при наличии инфекционного очага или явных признаков стрептококковой инфекции.
В стадии ремиссии проводится курортное лечение в санаториях Кисловодска или Южного берега Крыма. В дальнейшем для предупреждения рецидивов ревматизма в осеннее-весенний период проводят месячный профилактический курс НПВП.
Прогноз и профилактика ревматизма
Своевременное лечение ревматизма практически исключает непосредственную угрозу для жизни. Тяжесть прогноза при ревматизме определяется поражением сердца (наличием и тяжестью порока, степенью миокардиосклероза). Наиболее неблагоприятно с прогностической точки зрения непрерывно прогрессирующее течение ревмокардитов.
Опасность формирования пороков сердца повышается при раннем возникновении ревматизма у детей, поздно начатом лечении. При первичной ревматической атаке у лиц старше 25 лет течение более благоприятно, клапанные изменения обычно не развиваются.
Меры первичной профилактики ревматизма включают выявление и санацию стрептококковой инфекции, закаливание, улучшение социально-бытовых, гигиенических условий жизни и труда. Предупреждение рецидивов ревматизма (вторичная профилактика) проводится в условиях диспансерного контроля и включает профилактический прием противовоспалительных и противомикробных препаратов в осенне-весенний период.
[youtube.player]Читайте также:


