От тобрекса может быть кератит

- Тобрацин-АДС, Брамитоб, Дилатерол, Тобрамицин-Гобби, Тоби, Небцин, Тобропт, Бруламицин, Тобрекс 2Х.
Фармакологическое действие
- кишечной палочки;
- гемофильной палочки;
- синегнойной палочки;
- бактерий, устойчивы которые к гентамицину;
- стафилококков (в том числе тех, которые устойчивы к воздействию антибиотиков на основе пенициллина);
- клебсиелл;
- цитробактеров;
- ацинетобактера;
- отдельных видов нейссерий;
- отдельных типов стрептококков;
- моракселлы,
- серрации;
- протеи;
- энтерококков.
Вследствие того, что рассматриваемый препарат почти не всасывается с поверхности конъюнктивы, он не оказывает на организм системного действия.
Применять тобрекс следует при развитии инфекции на глазу и его придатках. В частности, назначается он при конъюнктивите, блефарите, кератите, эндофтальмите, кератоконъюнктивите, а также при возникновении дакриоцистита, мейбомита (иначе говоря, ячменя), блефароконъюнктивита. Используют его в офтальмологии и в случае инфекционных осложнений, появившихся после операционного вмешательства.
Лечение тобрексом проводится как взрослым, так и детям. Данное средство эффективным образом справляется с воспалением слёзного мешочка, дакриоциститом (закупоркой носослёзных каналов) у новорожденных малышей. Выводится рассматриваемый препарат с мочой. Устойчивость к тобрексу почти не возникает и никак не связана с устойчивостью к иным типам антибиотиков.
Формы выпуска тобрекса
- Капли глазные 3% в виде раствора (во флаконе (может быть с капельницей или без неё (всё зависит от компании-производителя)) объёмом 5 мл).
- Мазь глазная - 3,5 г (в одном грамме мази содержится 3 грамма основного вещества (тобрамицина)). Она имеет белый либо практически белый цвет и выпускается в алюминиевых тубах с крышкой из полиэтилена.
Использовать тобрекс следует только местно после соответствующего назначения квалифицированным специалистом (офтальмологом). Применять препарат рекомендуется подросткам, взрослым лицам, людям пожилого возраста: его наносят на поражённую область каждые 1-4 часа. При употреблении тобрекса необходимо осуществлять мониторинг реакции бактерий на проводимую терапию.
Продолжительность лечения составляет 7-10 суток. Что касается новорожденных малышей и детей младшего возраста, то препарат можно использовать не более недели, не превышая 5-кратный приём в сутки.
Инструкция по применению
Местно тобрекс назначается для избавления от конъюнктивита, блефарита, кератита, и прочих заболеваний глаз инфекционной природы.
Препарат (в форме капель) закапывается в глаза через каждые 4 часа по 1-2 капле в течение 5-7 дней. Чтобы обеспечить длительный контакт средства с поражённым участком на ночь дополнительно наносится мазь (полоску в 1,25 см закладывают за веко). Когда симптомы заболевания устранены, дозу приёма препарата постепенно уменьшают.
Средство необходимо закапывать в каждый глаз по 1-2 капле через каждые 30-60 минут. Когда острые проявления будут устранены, лечение проводится в стандартном режиме – по пару капель через каждые 4 часа.
Воспалённый участок смазывается препаратом в день 3-4 в день. Перед этим глаз можно промыть крутой заваркой черного чая.
При передозировке может в значительной степени ухудшится острота зрения. Таким образом, если в глаза попало более 3-4 капель препарата, их надо немедленно промыть большим объёмом чистой воды. Среди побочных действий следует отметить чувство дискомфорта в глазах, зуд, припухлость век, конъюнктивальную эритему. Тобрекс может также вызвать аллергическую реакцию. Вследствие этого перед началом лечения рекомендуется провести тест на индивидуальную переносимость рассматриваемого средства.
- беременность и период лактации;
- индивидуальная непереносимость и гиперчувствительность к любому из компонентов, входящему в состав указанного препарата;
- наличие медикаментозной аллергии на тобрекс;
- для профилактики инфекционных поражений глаз.
по применению капель
Перед применением баночку с препаратом согрейте в руках, после чего аккуратно взболтайте её. Если во флаконе есть дозатор, запрокиньте голову назад, немного оттяните веко и капните пару капель средства. Зажмите пальцем внутренний уголок глаза и удерживайте в таком состоянии в течение трёх минут (в таком случае препарат в полном объёме попадёт в глаз). Если после закапывания тобрекса вы почувствовали сильную, не проходящую резь, заметили ухудшение зрения или любую другую побочную реакцию, обязательно обратитесь к врачу за консультацией.
по применению мази
Перед нанесением на кожу, подержите тюбик с мазью в руках, чтобы согреть его. Оттяните веко и выдавите примерно 1,25 см мази (при этом нельзя касаться кончиком тубы глаза). Зажмурив глаза, вращайте ими в разные стороны (примерно 10-15 секунд). Не открывайте глаза ещё 4-5 минут. При лечении ячменя мазь можно нанести на бинт и положить его на поражённый участок.
При возникновении инфекционно поражения глаз лучше отказаться от ношения контактных линз. Если после употребления препарата вы заметили нарушение четкости зрения, следует воздержаться от управления транспортным средством, а также работы на точном оборудовании.
Аналогами тобрекса в каплях являются Ципромед, Сульфацил натрия, Нормакс, Флоксал, Левомицетин.
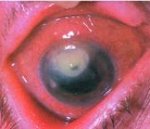
Кератиты – группа воспалительных поражений роговицы - передней прозрачной оболочки глаза, имеющих различную этиологию, вызывающих помутнение роговицы и снижение зрения. Для кератита типичен, так называемый роговичный синдром, характеризующийся слезотечением, светобоязнью, блефароспазмом; ощущение инородного тела глаза, режущие боли, изменение чувствительности роговицы, снижение зрения. Диагностика кератита включает проведение биомикроскопии глаза, пробы с флуоресцеином, цитологического и бактериологического исследования мазка с конъюнктивы и роговицы, постановку иммунологических, аллергологических проб. При выявлении кератита проводится этиотропное (противовирусное, антибактериальное, противоаллергическое и т. д.) лечение. При изъязвлениях роговицы показано микрохирургическое вмешательство (кератопластика).
МКБ-10

Общие сведения
Воспалительные заболевания глаза являются наиболее частой патологией в офтальмологии. Наибольшую группу среди них составляют конъюнктивиты (66,7%); воспалительные поражения роговицы – кератиты встречаются в 5% случаев. В конъюнктивальной полости глаза постоянно присутствует микрофлора, которая даже при минимальном повреждении роговицы легко вызывает ее воспаление. В половине случаев последствием кератита становится стойкое понижение зрения, требующее применения микрохирургических методик для восстановления оптических свойств роговицы, а в ряде случаев течение кератита может привести к необратимой слепоте. Развитие гнойной язвы роговицы при кератите в 8% случаев сопровождается анатомической гибелью глаза и в 17% - требует энуклеации глазного яблока в связи с безуспешностью консервативного лечения.

Причины кератитов
Наибольшее число случаев развития кератита связано с вирусной этиологией. В 70% наблюдений возбудителями выступают вирусы простого герпеса и герпеса Зостера (опоясывающего герпеса). Провоцировать развитие кератита, особенно у детей, также может аденовирусная инфекция, корь, ветряная оспа.
Следующую большую группу кератитов составляют гнойные поражения роговицы, вызванные бактериальной неспецифической флорой (пневмококком, стрептококком, стафилококком, диплококком, синегнойной палочкой, кишечной палочкой, клебсиеллой, протеем) и специфическими возбудителями туберкулеза, сальмонеллеза, сифилиса, малярии, бруцеллеза, хламидиоза, гонореи, дифтерии и т. д.
Тяжелая форма кератита вызывается амебной инфекцией - бактерией Acanthamoeba; амебный кератит часто возникает у людей, носящих контактные линзы, и в долгосрочной перспективе может закончиться слепотой. Возбудителями микозного кератита (кератомикоза) являются грибки фузариум, аспергиллы, кандиды.
Кератит может служить проявлением местной аллергической реакции при поллинозах, использовании некоторых лекарственных препаратов, глистной инвазии, повышенной чувствительности к пищевым продуктам или пыльце растений. Иммунно-воспалительное поражение роговицы может наблюдаться при ревматоидном артрите, узелковом периартрите, синдроме Шегрена и др. заболеваниях. При интенсивном воздействии на глаза ультрафиолетового излучения может развиваться фотокератит.
В большинстве случаев возникновению кератита предшествует механическая, химическая, термическая травма роговицы, в том числе интраоперационное повреждение роговицы при проведении глазных операций. Иногда кератит развивается как осложнение лагофтальма, воспалительных заболеваний век (блефарита), слизистой глаз (конъюнктивита), слезного мешка (дакриоцистита) и слезных канальцев (каналикулита), сальных желез века (мейбомита). Одной из распространенных причин кератита служит несоблюдение правил хранения, дезинфекции и использования контактных линз.
Среди эндогенных факторов, благоприятствующих развитию кератита, выделяют истощение, недостаток витаминов (А, В1, В2, С и др.), снижение общей и местной иммунной реактивности, расстройства обмена (сахарный диабет, подагра в анамнезе).
Патоморфологические изменения при кератитах характеризуются отеком и инфильтрацией роговичной ткани. Инфильтраты, образованные полинуклеарными лейкоцитами, гистиоцитами, лимфоидными и плазматическими клетками, имеют различную величину, форму, цвет, нечеткие границы. В стадии разрешения кератита происходит неоваскуляризация роговицы - прорастание в оболочку новообразованных сосудов из конъюнктивы, краевой петлистой сети или обоих источников. С одной стороны, васкуляризация способствует улучшению трофики роговичной ткани и ускорению восстановительных процессов, с другой – новообразованные сосуды в дальнейшем запустевают и снижают прозрачность роговицы.
При тяжелом течении кератита развиваются некроз, микроабсцессы, изъязвления роговицы. Язвенные дефекты в роговице в дальнейшем рубцуются, образуя бельмо (лейкому).
Классификация кератитов
Кератиты классифицируются в зависимости от этиологии, течения воспалительного процесса, глубины поражения роговицы, расположения воспалительного инфильтрата и других признаков.
В зависимости от глубины поражения различают поверхностные и глубокие кератиты. При поверхностном кератите в воспаление вовлекается до 1/3 толщины роговицы (эпителий, верхний стромальный слой); при глубоком кератите – вся строма.
По локализации инфильтрата кератиты бывают центральными (с расположением инфильтрата в зоне зрачка), парацентральными (с инфильтратом в проекции пояса радужки), и периферическими (с инфильтратом в зоне лимба, в проекции цилиарного пояса радужной оболочки). Чем центральнее расположен инфильтрат, тем сильнее страдает острота зрения во время течения кератита и в его исходе.
По этиологическому критерию кератиты подразделяют на экзогенные и эндогенные. К экзогенным формам относят эрозию роговицы, кератиты травматического, бактериального, вирусного, грибкового генеза, а также кератиты, обусловленные поражением век, конъюнктивы и мейбомиевых желез (мейбомиевый кератит). В число эндогенных кератитов входят инфекционные поражения роговицы туберкулезной, сифилитической, малярийной, бруцеллезной этиологии; аллергические, нейрогенные, гипо- и авитаминозные кератиты. Эндогенные кератиты неясной этиологии включают нитчатый кератит, разъедающую язву роговицы, розацеа-кератит.
Симптомы кератита
Общим проявлением, характерным для всех форм заболевания, служит развивающийся при кератите роговичный синдром. При этом возникают резкие боли в глазу, непереносимость яркого дневного или искусственного света, слезотечение, непроизвольное смыкание век (рефлекторный блефароспазм), ухудшение зрения, ощущение инородного тела под веком, перикорнеальная инъекция глазного яблока.
Роговичный синдром при кератите связан с раздражением чувствительных нервных окончаний роговицы образующимся инфильтратом. Кроме этого, вследствие инфильтрации уменьшается прозрачность и блеск роговицы, развивается ее помутнение, нарушается сферичность и чувствительность. При нейрогенном кератите чувствительность роговицы и выраженность роговичного синдрома, напротив, снижены.
При скоплении лимфоидных клеток инфильтрат приобретает сероватый оттенок; при преобладании лейкоцитов его цвет становится желтым (гнойный инфильтрат). При поверхностных кератитах инфильтрат может рассосаться практически бесследно. В случае более глубокого поражения на месте инфильтрата образуются различные по интенсивности помутнения роговицы, которые могут в разной степени снижать остроту зрения.
Неблагоприятный вариант развития кератита связан с образованием изъязвлений роговицы. В дальнейшем, при отслаивании и слущивании эпителия, вначале образуется поверхностная эрозия роговицы. Прогрессирование отторжения эпителия и некроз тканей приводит к формированию язвы роговицы, имеющей вид дефекта с мутным серым дном, покрытым экссудатом. Исходом кератита при язве роговицы может быть регресс воспаления, очищение и эпителизация язвы, рубцевание стромы, приводящее к помутнению роговицы – образованию бельма. В тяжелых случаях глубокий язвенный дефект может проникать в переднюю камеру глаза, вызывая образование десцеметоцеле - грыжи десцеметовой оболочки, прободение язвы, формирование передних синехий, развитие эндофтальмита, вторичной глаукомы, осложненной катаракты, неврита зрительного нерва.
Кератиты нередко протекают с одновременным воспалением конъюнктивы (кератоконъюнктивит), склеры (кератосклерит), сосудистой оболочки глаза (кератоувеит). Нередко также развиваются ирит и иридоциклит. Вовлечение в гнойное воспаление всех оболочек глаза приводит к гибели органа зрения.
Диагностика кератита
В диагностике кератита важное значение имеет его связь с перенесенными общими заболеваниями, вирусными и бактериальными инфекциями, воспалением других структур глаза, микротравмами глаза и т. д. При наружном осмотре глаза офтальмолог ориентируется на выраженность роговичного синдрома и местные изменения.
Ведущим методом объективной диагностики кератита служит биомикроскопия глаза, в ходе которой оценивается характер и размеры поражения роговицы. Толщину роговицы измеряют с помощью ультразвуковой или оптической пахиметрии. С целью оценки глубины поражения роговицы при кератите проводится эндотелиальная и конфокальная микроскопия роговицы. Изучение кривизны роговичной поверхности осуществляется путем проведения компьютерной кератометрии; исследование рефракции – с помощью кератотопографии. Для определения корнеального рефлекса прибегают к проведению теста на чувствительность роговицы или эстезиометрии.
С целью выявления эрозий и язв роговицы показано выполнение флюоресцеиновой инстилляционной пробы. При нанесении на роговицу 1% раствора флюоресцеина натрия, эрозированная поверхность окрашивается в зеленоватый цвет.
Важную роль для определения лечебной тактики при кератите играет бактериологический посев материала с дна и краев язвы; цитологическое исследование соскоба эпителия конъюнктивы и роговицы; ПЦР, ПИФ, ИФА-диагностика. При необходимости проводятся аллергологические, туберкулиновые пробы и т. д.
Лечение кератита
Лечение кератита должно проводиться под наблюдением офтальмолога в специализированном стационаре в течение 2-4 недель. Общие принципы фармакотерапии кератитов включают местную и системную этиотропную терапию с применением антибактериальных, противовирусных, противогрибковых и др. лекарственных средств.
При вирусных кератитах с целью подавления выявленной инфекции применяются местные инстилляции интерферона, ацикловира; закладывание мазей (теброфеновой, флореналевой, бонафтоновой, с ацикловиром). Парентерально и внутрь назначают иммуномодуляторы (препараты тимуса, левамизол).
Бактериальные кератиты требуют назначения антибиотиков с учетом чувствительности к ним возбудителя в виде глазных капель, парабульбарных и субконъюнктивальных инъекций, в тяжелых случаях – путем парентерального введения пенициллинов, цефалоспоринов, аминогликозидов, фторхинолонов.
Лечение туберкулезного кератита проводят под руководством фтизиатра, используя противотуберкулезные химиопрепараты. При аллергическом кератите назначаются антигистаминные средства, субконъюнктивальное введение и инстилляции гормональных препаратов. В случае сифилитического или гонорейного кератита показана специфическая терапия под наблюдением венеролога.
При кератитах различной этиологии с целью профилактики вторичной глаукомы показано местное применение мидриатиков (атропина сульфата, скополамина); для стимуляции эпителизации дефектов роговицы - закапывание таурина, нанесение заживляющих мазей и т. д. При снижении остроты зрения назначают фонофорез и электрофорез с ферментами.
Изъязвления роговицы являются основанием для проведения микрохирургических вмешательств: микродиатермокоагуляции, лазеркоагуляции, криоаппликации дефекта. В случае резкого снижения зрения и ввиду рубцового помутнения роговицы показано проведение эксимерлазерной процедуры удаления поверхностных рубцов или кератопластики. При развитии на фоне кератита вторичной глаукомы показано лазерное или хирургическое лечение глаукомы. При тяжелых кератитах может потребоваться энуклеация глазного яблока.
Прогноз и профилактика кератитов
Исход и последствия кератита в значительной мере зависят от этиологии поражения, характера и локализации инфильтрата, сопутствующих осложнений. Своевременная и рациональная терапия кератита приводят к бесследному рассасыванию инфильтратов роговицы или образованию легких помутнений типа облачка. При глубоких кератитах, в особенности осложненных язвой роговицы, а также при парацентральном и центральном расположении инфильтрата, развиваются помутнения роговицы различной степени выраженности.
Исходом кератита может стать бельмо, вторичная глаукома, атрофия зрительного нерва, атрофия глазного яблока и полная потеря зрения. Особенно угрожающими для жизни являются септические осложнения в виде тромбоза пещеристой пазухи, флегмоны глазницы, сепсиса.
Профилактика кератитов включает предупреждение травм глаза, своевременное выявление и лечение конъюнктивитов, блефаритов, дакриоцистита, соматических заболеваний, общих инфекций, аллергий и т. п.
Содержание статьи:
Глазные капли Тобрекс применяются для лечения инфекционных заболеваний глаз. Они оказывают бактерицидное действие. Производитель капель - офтальмологическая компания Alcon. Ниже представлена подробная инструкция по применению капель Тобрекс.
Состав

Лечебное действие от глазных каплей Тобрекс объясняется тобрамицином. Кроме него в состав медикамента входят следующие дополнительные компоненты:
- алкилдиметилбензиламмония хлорид;
- ортоборная и серная кислота;
- сернокислый натрий;
- хлористый натрий;
- тилоксапол;
- вода;
- натрия гидроксид.
Описание
Глазные капли Тобрекс представляют собой прозрачный раствор, который может быть бесцветным или бледно-желтый.
Фармакологическое действие
Тобрамицин относится к антибиотикам-аминогликозидам. Он отличается широким спектром противомикробной активности. Антибиотик нарушает биосинтез белка и проницаемость цитоплазматической мембраны бактерий, что становится причиной гибели микроорганизмов.
К нему чувствительны следующие патогенные агенты:
- стафилококки;
- стрептококки;
- кишечная палочка;
- клебсиелла;
- гемофильная палочка;
- нейссерии;
- синегнойная палочка;
- энтеробактерии;
- протеи;
- моракселла;
- ацинетобактерии.
Показания к применению
Глазные капли применяются при бактериальных инфекциях глаз и его придатков:
Капли Тобрекс применяют для профилактики инфекций, который могут возникнуть после операции на глазах.
Противопоказания
Глазные капли Тобрекс противопоказано использовать при непереносимости состава лекарства. Они противопоказаны женщинам в положении и поддерживающим грудное вскармливание, а также детям первого года жизни.
Инструкция по применению
Инструкцией по применению глазных капель Тобрекс рекомендуется подбор индивидуального курса лечения глаз в зависимости от тяжести инфекции. Если признаки болезни выражены несильно, то лекарство нужно закапывают каждые 4 ч по 1 или 2 капли в каждый конъюнктивальный мешок.
Когда инфекция протекает тяжело препарат нужно закапывать капли Тобрекс по 2 капли каждый час.
Курс терапии в зависимости от этиологии болезни может длиться от нескольких дней до нескольких недель.
Во время лечения нужно учитывать следующие:
1. Для предупреждения обсеменения кончика флакона-капельницы и глазных капель нужно избегать соприкосновения медикамента с веками или окологлазничной областью.
2. После использования препарата надо плотно закрыть флакон-капельницу.
3. Если кроме Тобрекса назначены другие препараты в виде глазных капель или мазей, то временной интервал между инстилляциями должен быть 5 минут. В этом случае глазную мазь нужно закладывать в последнюю очередь.
4. Если с глазными каплями назначены системные аминогликозиды нужно контролировать их содержание в плазме, чтобы поддержать необходимую системную концентрацию антибиотика.
5. Чтобы глазные капли не потеряли своего лечебного свойства их нужно хранить при температуре 8—30 градусов в течение 36 месяцев с даты выпуска, но после вскрытия флакона ими можно пользоваться только 28 суток.
6. Если случайно закапать лекарства в глаза больше, чем нужно, то их надо промыть большим количеством воды.
7. Если случайно принять глазные капли внутрь, но нужно обратиться к доктору, который при необходимости пропишет симптоматическое лечение.
8. Во время терапии нежелательно использовать контактные линзы. В состав лекарственного средства входит бензалкония хлорид, который может изменять цвет мягких контактных линз и провоцировать раздражение глаз.
9. Если пациент не хочет отказываться от ношения линз, то их нужно снять перед закапыванием медикамента и вставить обратно только через четверть часа после инстилляции препарата.
10. Нужно соблюдать осторожность при одновременном назначении Тобрекса и системных аминогликозидов, так как в этом случае повышается риск системных побочных эффектов.
11. При закапывании препарата может наблюдаться временное затуманивание зрения, поэтому водители и люди, работающие на опасном производстве должны соблюдать осторожность. Они должны дождаться, когда зрение полностью восстановиться и только тогда приступать к своей деятельности.
Побочные эффекты
Глазные капли Тобрекс могут стать причиной следующих нежелательных реакций:
- головные боли;
- слезотечение;
- конъюнктивальная инъекция;
- аллергические и анафилактические реакции, в том числе крапивная лихорадка, высыпания, зуд, синдром Стивенса-Джонсона и Лайелла
- раздражение глаз;
- неприятные ощущения,сухость, зуд и боль в глазу;
- отечность век и конъюнктивы;
- сухость кожных покровов;
- воспаление и эрозия роговицы глаза;
- эритема век;
- нарушение зрения, его затуманивания;
- выпадение ресниц и бровей;
- лейкопатия;
- воспаление кожи.
Если глазные капли использовать в течение длительного времени, то они могут стать причиной роста микроорганизмов, которые нечувствительны к антибиотику. При развитии суперинфекции нужно прописать другое противомикробное средство.
Тяжелые побочные эффекты, такие как нефротоксичность, ототоксичность и нейротоксичность, развиваются, когда пациент получает дополнительно тобрамицин внутрь.
Аналоги
В продаже имеются полные аналоги капель Тобрекс:
- Тобрекс 2х. Лекарство выпускается в виде глазных капель, которые от Тобрекса отличаются составом вспомогательных компонентов, что позволяет их капать при легком течение инфекции по 1 капли дважды в сутки, а в тяжелом случае по 1 капли четырежды в сутки. В качестве дополнительных ингредиентов препарат содержит: маннит, твин, борную и серную кислоту, ксантан, едкий натр, воду, трометамол, бензододециния бромид. Кроме этого, срок годности медикамента составляет 24 месяца, а после вскрытия флакона препарат можно использовать только в течение 4 недель. И хранить лекарство нужно при температуре до +5 до +25 градусов.
- Тобросопт. Это польский медикамент, который выпускается в виде глазных капель.Они также содержат в своем составе в качестве главного компонента тобрамицин. Но препарат отличается от Тобрекса составом вспомогательных ингредиентов. Тобросопт рекомендован при бактериальных инфекциях глаз детям старше 2 месяцев. При индивидуальной непереносимости они могут стать причиной аллергии, которая проявляется отеком, покалыванием, покраснением конъюнктивы.При передозировке препарата, он может спровоцировать точечный кератит, зуд век, слезотечение, покраснение конъюнктивы. При появлении этих признаков глаз рекомендуется срочно промыть физраствором. Хранить глазные капли нужно при температуре до 25 градусов в течение 24 месяцев. После того как флакон будет открыть, их надо использовать в течение 4 недель.
- Тобрисс. Это индийское средство, которое выпускается в глазных каплях. Они отличаются от Тобрекса составом неактивных компонентов. Тобрисс может применяться у детей старше 2 месяцев при бактериальных глазных инфекциях. Индийский препарат нужно хранить при температуре не выше 30 градусов на протяжении 24 месяцев, но после вскрытия флакона капли годны в течение 30 суток.
Кроме этого, в продаже имеются частичные аналоги лекарства Тобрекс, такие как Тобрадекс. Медикамент выпускается в глазных каплях, которые кроме тобрамицина содержат глюкокортикостероид дексаметазон.
ГСК купирует воспаление и признаки аллергии, оказывает десенсибилизирующее действие. Из-за дексаметазона Тобрадекс в отличии от Тобрекса имеет больше противопоказаний и нежелательных реакций.
Его нельзя применять у детей младше 12 лет и женщин, кормящих грудью.
Они противопоказаны при следующих патологиях:
- аллергия на состав лекарства;
- вирусные, микобактериальные, грибковые инфекции глаз;
- состояние после удаления постороннего предмета из роговицы.
В период беременности их можно применять с осторожностью.
Они могут спровоцировать следующие нежелательные реакции:
- боль, раздражение, сухость и неприятные ощущения в глазах;
- аллергия;
- глаукома;
- кератит;
- покраснение и отек конъюнктивы;
- ощущение постороннего предмета в глазах;
- затуманивание зрения;
- отечность век;
- зуд и эритема век;
- катаракта;
- расширение зрачка;
- светобоязнь;
- головные боли;
- насморк;
- ларингоспазм;
- дисгевзия;
- замедление заживления ран;
- грибковые заболевания роговицы.
При превышении терапевтических дозировок медикамента, он может спровоцировать отечность век и их покраснение, точный кератит, покраснение конъюнктивы, слезотечение. При передозировке нужно промыть глаза и при необходимости применять симптоматическую терапию.
Тобрадекс нужно хранить при температуре +8— +27 градусов в течение 24 месяцев с даты выпуска. После вскрытия флакона лекарства также можно использовать только в течение 4 недель, как и капли Тобрекс.
Стоимость препарата зависит от конкретной аптеки. Цена его около 180 рублей.
Отзывы
Людмила, Казань. У моей дочки воспалилось веко, и врач прописал ей капли Тобрекс, но нам они к сожалению, не подошли. Мы их капали в течение 4 дней и глаз сильно опух, воспалился и закрылся полностью. Кроме этого, препарат доставлял ребенку дискомфорт, при закапывании дочка чувствовала сильное жжения. После 4 дней мы капли использовать перестали и отек постепенно спал. Врач прописал другой медикамент.
Анастасия, Великий Новгород. Глазные капли Тобрекс являются рецептурным средством, поэтому самолечение им недопустимо.
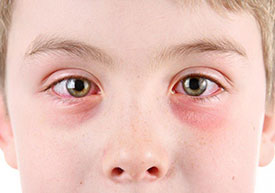
Доброго времени суток, дорогие читатели!
В сегодняшней статье мы рассмотрим с вами такое заболевание глаз, как – кератит, а также его симптомы, причины, виды, диагностику, лечение, лекарства, народные средства и профилактику. Итак…
Что такое кератит?
Кератит – воспалительное заболевание роговицы глаза, характеризующееся ее изъязвлением и помутнением.
Основные симптомы кератита – боль в глазах, их покраснение, слезотечение, светобоязнь, снижение остроты зрения. В конечном результате, развитие кератита может привести к появлению бельма и потере зрительной функции.
Основные причины кератита – травмирование передней части глазного яблока (химическое, механическое или термическое), инфицирование глаза, наличие различных глазных патологий (нарушения обменных процессов, иннервации и др.).
Довольно частыми заболеваниями, которые сопровождают кератит являются – конъюнктивит (воспаление слизистой оболочки глаза), ирит (воспаление радужной оболочки), циклит (воспаление цилиарного тела) и склерит (воспаление склеры).
Роговица глаза представляет собой переднюю часть глазного яблока, выполняющая защитную, оптическую и опорную для глаза и зрения функции. По виду, роговица напоминает выпуклую наружу линзу, однако это только на вид, т.к. это относительно сложная часть глаза, состоящая из 5 слоев, крепкая на прочность, обладающая некоторым отзеркаливанием.

Иннервация (управление) роговицей осуществляется вегетативными, трофическими и чувствительными нервами. Кровеносных же сосудов в роговице нет, поэтому функцию ее питания выполняют внутриглазная и слезная жидкость, а также сосуды, размещенные вокруг роговицы. Благодаря этой особенности, современная медицина с успехом осуществляет пересадку роговицы.
Развитие кератита обычно обусловлено двумя основными причинами:
1. Травмирование глаза — когда из-за патологического воздействия на глаз нарушается питание или иннервация роговицы.
2. Инфицирование роговицы – когда иммунитет направляет к инфекции на глазе защитные клетки, образующие инфильтрат (состоит преимущественно из лимфоидных и плазматических клеток, измененных клеток стромы и полинуклеарных лейкоцитов) и отечность. Один из слоев роговицы – эпителий, из-за воздействия на него большого количества инфильтратов может отслоится и слущиться. Роговица становится шероховатой, изъязвляется, теряет свой блеск и зеркальность. Малые инфильтраты обычно рассасываются и бесследно исчезают, глубокие, помимо отслаивания, могут также оставлять помутнения пораженного глаза различной степени выраженности.
В случае воздействия на глаз бактериальной гноеродной инфекции, появление инфильтратов может сопровождаться наличием на роговице гнойного содержимого, некротическим процессам в ее тканях, образованием язв. Далее, язвы обычно заполняются рубцовой тканью и образовывают лейкому.
Кератит, наряду с конъюнктивитом и блефаритом является одним из самых распространенных заболеваний глаз.
МКБ-10: H16;
МКБ-9: 370.
Кератит — симптомы
Выраженность клинических проявлений кератита во многом зависят от типа поражения роговицы, а также типом инфекции, приводящей к развитию болезни.
- Покраснение глаз;
- Боль в глазах;
- Повышенная слезоточивость
- Помутнение роговицы и ее отек;
- Снижение зеркальности глаз;
- Боль в глазах;
- Светобоязнь;
- Снижение остроты зрения;
- Непроизвольное подергивание глазных мышц (блефароспазм);
- Расширение сосудов в глазном яблоке, а также их преобразование на вид в ярко-красное разветвленное дерево (васкуляризация);
- Снижение чувствительности роговой оболочки;
- Наличие на роговой оболочке инфильтрата, цвет которого зависит от его состава (если преобладают лимфоидные клетки – сероватый, а если лейкоциты – желтоватый);
- Иногда, при наличии на роговице инфильтрата, человек может ощущать посторонний предмет в глазу.

Инфильтрат при кератите может быть различным по размеру и форме – иногда он локализуется в одном месте, а иногда захватывает и всю поверхность глаза. Инфильтрат обладает свойством отслаиваться и отпадать от роговицы, а на его месте наблюдаются эрозии.
Осложнения кератита
- Прободения роговицы;
- Десцеметоцеле;
- Бельмо на глазу;
- Глаукома;
- Катаракта;
- Склероз оболочек глаза;
- Лимбит;
- Потеря зрения.
Кератит – причины

Среди основных причин кератита можно выделить:
Иногда причину кератита выяснить не удается.
Виды кератита

Классификация кератита производится следующим образом:
1. Экзогенный – причиной болезни являются внешние факторы. Подразделяется на:
— Травматический – заболевание обусловлено повреждение роговицы механическим, химическим, термическим или лучевым воздействием.
— Инфекционный – заболевание обусловлено инфицированием глаза, особенно при его травме или ношении контактных линз. В зависимости от возбудителя может быть:
- Вирусный кератит – в 70% случаев вызывается вирусами герпеса – простого (Herpes simplex) и опоясывающего (Herpes zoster)
- Бактериальный кератит — наиболее частыми возбудителями являются стафилококк, синегнойная палочка
- Грибковый кератит;
- Обусловленный другими видами инфекции – амёбный или акантамёбный кератит, развивающийся при воздействии на роговицу акантамёбы (Acanthamoeba) и простейших.
— Кератиты, обусловленные конъюнктивитом, заболеванием мейбомиевых желез и других частей века.
— Кератит, обусловленный эрозией роговицы.
2. Эндогенный – причиной болезни являются внутренние факторы. Подразделяется на:
- Инфекционный кератит: туберкулезный (гематогенный, аллергический), сифилитический, герпетический;
- Нейропаралитический – обусловленный нарушением иннервации роговицы, и характеризуется резким снижением, а после и полным отсутствием чувствительности роговицы глаза;
- Авитаминозный – обусловленный недостаточным поступлением в организм витаминов;
- Аллергический – обусловленный аллергией;
- Увеальный;
- Дистрофический — причиной болезни являются патологии в строении глаза.
3. Идиопатический – причину болезни выяснить не удается.
- Острый;
- Подострый;
- Хронический;
- Рецидивирующий.
- Центральный – находится в центре роговицы (глаза);
- Периферический – воспаление расположено на краю роговицы.
- Поверхностный – характеризуется поражением верхнего слоя роговицы, о чем свидетельствуют светло-красные мелкие сосуды;
- Глубокий – характеризуется поражением нижнего слоя роговицы, о чем свидетельствуют темно-красные крупные сосуды.
Нитчатый кератит – одна из форм хронического воспаления роговицы глаза, развитие которой обусловлено гипофункцией слезных желез (недостаточная выработка слез) и высыханием корнеального эпителия. Характеризуется нитевидными выделениями из глаз, светобоязнью, раздражением и жжением глаз, сухостью носоглотки.
Розацеа-кератит – воспаление роговицы с образованием инфильтрата, развивающееся на фоне розовых угрей на коже лица (розацеа). Обычно сопровождается наличием силизсто-гнойного ирита и конъюнктивита, роговичным синдромом, изъязвлением роговицы.
Диагностика кератита
Диагностика кератита включает в себя:
- Визуальный осмотр глаза, анамнез;
- Взятие соскоба с роговицы глаза для исследования на наличие патологической микрофлоры;
- Проведение инстилляционной пробы с раствором флюоресцеина;
- Визометрию.

Кератит – лечение

Как лечить кератит? Лечение кератита глаза обычно проводится в условиях стационара, и включает в себя:
1. Медикаментозное лечение;
2. Хирургическое лечение.
Важно! Перед применением лекарственных препаратов обязательно обратитесь к лечащему врачу!
В случае, если соскоб с глаза покажет, что причиной воспаления роговицы стал какой-либо вид инфекции, проводится противоинфекционная терапия. В зависимости от типа возбудителя назначаются антибактериальные, противовирусные или противогрибковые препараты.
Антибиотики при кератите – назначаются при воспалении роговицы глаза из-за бактериальной инфекции. В начале применяются антибиотики широкого спектра действия, а после получения данных с бакпосева, при необходимости, антибиотик могут назначить более целенаправленно.
Массивная антибактериальная терапия должна сочетаться дополнительным приемов витаминов – С, В1, В2, В3 (РР) и В6.
Противовирусные препараты при кератите — назначаются при воспалении роговицы глаза из-за вирусной инфекции.
Важно! Применение кортикостероидов может привести к усиленному изъязвлению и перфорации роговицы, поэтому их применение допускается строго под контролем лечащего врача и только после стихания острой фазы воспалительного процесса!
В случае необходимости, врач может назначить хирургические методы лечения кератита (операцию), наиболее распространёнными из которых являются:
- Тарзорафия – частичное или полное ушивание краев век;
- Оптическая иридэктомия — иссечение участка радужной оболочки;
- Антиглаукоматозная операция – направлена на снижение внутриглазного давления и нормализацию зрительной функции;
- Кератопластика – замена поврежденного участка роговицы на трансплантат (пересадка роговицы).
Кератит – лечение народными средствами

Важно! Перед применением народных средств против кератита обязательно проконсультируйтесь с лечащим врачом!
Облепиха. Для купирования симптоматики воспаления роговицы, с первого дня можно ежечасно закапывать глаз маслом облепихи, в последующие сутки закапывание нужно делать раз в 3-4 часа. Облепиховое масло также повышает остроту зрения.
Алоэ. Срежьте пару крупных листков взрослого алоэ (растению должно быть не моложе 3х лет) и завернув в бумагу, положите их на 7 дней в холодильник, для настаивания. После отожмите из листков сок, процедите его, слейте в стеклянную тару, и растворите в нем 1 крупинку (размером с пшеничное зерно) мумиё. Полученную смесь нужно применять в виде глазных капель, закапывая ними оба глаза по 1 капле 1 раз в сутки. На второй месяц для закапывания можно применять чистый сок, без мумие.
Прополис. При вирусных кератитах, ранениях и ожогах, роговицу можно закапывать 1% водного экстракта прополиса, по 1 капле, 4-10 раз в сутки. В случае развития глаукомы и катаракты, курс продолжают до 6 недель, после делается перерыв и курс повторяют.
Чистотел. Смешайте между собой сок травы чистотел с водным экстрактом прополиса, в пропорции 1:3. Закапывать средством глаза нужно на ночь по 2-3 капли, особенно при гнойных процессах и образовании бельма. В случае выраженного раздражения глаза и его пощипывания, к соку чистотела добавить немного больше водного экстракта прополиса.
Лечение чесноком по методу Игоря Василенко. Данное средство замечательно подходит для лечения герпетического кератита и герпеса на губах. Для приготовления средства необходимо выдавить над столовой ложкой через чеснодавку зубчик чеснока, после поместить кашицу с соком в небольшую емкость, например в пузырек из под жидкого лекарства. После залейте чесночную кашицу 1 ст. ложкой кипяченной охлажденной воды. После приложите палец к горлышку пузырька и тщательно взболтайте средство, и смоченным пальцем смажьте закрытое веко (снаружи). Подождите минуты 2, пока средство впитается в кожу века и повторите процедуру. Для профилактики повторного развития герпетического кератита, делайте смачивание чесночным средством глаза каждый день. Хранить средство можно до 10 дней в холодильнике, или же 2-4 дня при комнатной температуре.
Профилактика кератита
Профилактика кератита включает в себя:
- Соблюдение правил личной гигиены, не трогать глаза и другие части лица немытыми руками;
- Своевременное лечение различных заболеваний, особенно органов зрения;
- Сбалансированное питание с преобладанием в пище продуктов, обогащенных витаминами и минералами;
- При длительной работе за компьютером периодически делать паузу с проведением нескольких упражнений для глаз.
К какому врачу обратится при кератите?
Видео о кератите
Читайте также:


