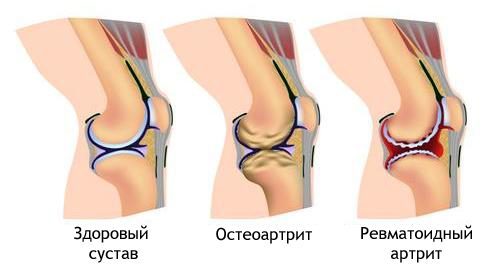
Относится ревматоидный артрит к коллагенозам
Характерные симптомы ревматизма суставов
Симптомы ревматизма суставов в основном неспецифичны. Они часто встречаются при многих других заболеваниях, сопровождающихся суставной патологией. Тем не менее, у суставного ревматизма есть свои особенности, выделяющие его среди других заболеваний, поражающих опорно-двигательный аппарат.
Одним из основных проявлений ревматизма является артрит – воспаление суставов. Это состояние из-за созвучия часто путают с другой патологией – ревматоидным артритом. Это два разных заболевания, хотя и имеющие сходную природу. Если быть более точным, то ревматоидный артрит выделен в отдельное заболевание, а ревматический артрит – проявление ревматизма.
И ревматизм, и ревматоидный артрит относятся к ДЗСТ – диффузным заболеваниям соединительной ткани, или коллагенозам. В основе ревматизма и связанного с ним артрита лежит т.н. аутоиммунный процесс. В ответ на внедрение стрептококковой инфекции (чаще всего она клинически проявляется ангиной) организм запускает сложную цепь патологических иммунных реакций, в ходе которых повреждаются собственные соединительнотканные структуры.
Из соединительной ткани состоят практически все наши органы и анатомические структуры. Синовиальная оболочка, которая изнутри выстилает суставную капсулу и продуцирует внутрисуставную жидкость – это тоже соединительная ткань. В ответ на аутоиммунное повреждение развивается воспалительный процесс (синовит), который сопровождается экссудацией – увеличением объема внутрисуставной жидкости. В дальнейшем воспаление распространяется на весь сустав и близлежащие ткани.
В большинстве случаев ревматизм начинается именно с артрита. Отличительные признаки артрита при ревматизме:
- Острое начало.
- Связь с предшествующими заболеваниями. Развивается примерно через 2-3 нед. после перенесенной ангины.
- Относительно молодой возраст пациентов. Ревматизмом чаще всего болеют дети и подростки от 7 до 15 лет.
- Боль. Усиливается не только при движении, но даже после обычного прикосновения к суставу.
- Увеличение суставов. Обусловлено скоплением выпота в суставной полости и отеком околосуставных мягких тканей.
- Гиперемия. Покраснение кожи в области сустава.
- Повышение местной температуры кожи.
- Полиартрит. Множественные поражения суставов. Реже ревматизм протекает в виде олигоартрита (воспаляется 2-3 сустава) и моноартрита (воспаляется 1 сустав).
- Типы суставов. Артрит при ревматизме поражает крупные или средние суставы – коленные, лучезапястные, голеностопные, плечевые, локтевые.
- Симметричный характер поражений.
- Летучесть воспаления – все вышеуказанные симптомы (боль, отек, гиперемия) быстро проходят спустя некоторое время, после чего аналогичные симптомы развиваются в других группах суставов.
- Доброкачественный характер артрита – при ревматическом артрите в суставах не развиваются грубые необратимые органические изменения суставных поверхностей. После снятия воспаления движения восстанавливаются полностью.
- Эффективность противовоспалительного лечения. Основная группа лекарств для устранения ревматического артрита – нестероидные противовоспалительные средства (НПВС) в инъекциях, мазях и таблетках. К этим лекарствам относятся Индометацин, Ацетилсалициловая кислота, Мовалис, Диклофенак. Действие этих препаратов наступает быстро, и симптомы воспаления в суставах регрессируют.
- Цикличность течения. Для ревматического артрита, как и для ревматизма в целом, характерно циклическое течение. Иногда даже в отсутствие лечения спустя 1-1,5 мес. после начала период обострения сменятся периодом ремиссии, когда признаки суставного воспаления затихают.
Местные признаки ревматического артрита формируются на фоне общих проявлений ревматизма. Среди этих появлений:
- Лихорадка, озноб – температура повышается до 39 градусов и выше;
- Общая слабость;
- Ощущение ломоты во всем теле;
- Поражения других органов. Полиартрит – далеко не единственное и не самое опасное проявление ревматизма. При этом заболевании поражается сердце (ревмокардит), почки (нефрит), сосуды (васкулит), а иногда – центральная нервная система.
Изменения в лабораторных показателях – увеличение количества лейкоцитов (лейкоцитоз) главным образом за счет нейтрофилов, ускоренная СОЭ, положительные иммунологические реакции, С-реактивный белок в плазме крови, преобладание крупномолекулярных белков альбуминов в крови над низкомолекулярными глобулинами.
Лихорадка, выраженность экссудации, количество пораженных артритом суставов, лабораторные изменения, ревматизм других органов – все эти признаки легли в основу градации ревматизма. В той связи выделяют 3 степени тяжести ревматизма, и, соответственно, ревматического полиартрита:
- 1 минимальная;
- 2 умеренная;
- 3 максимальная.
Ввиду того, что в суставах при ревматизме не развиваются необратимые структурные изменения, инструментальная диагностика (рентген, компьютерная томография) здесь малоинформативны. Диагностика ревматического артрита осуществляется на основе характерных суставных симптомов, общих проявлений, сопутствующих поражений внутренних органов и изменений в лабораторных анализах крови.
- Понятие артрита кисти руки
- Причины возникновения
- Симптомы заболевания
- Диагностика
- Лечение
- Профилактика
- Последствия и осложнения
Артрит кисти руки относится к типу рематоидных артритов, поражающих людей и возникающий в 3 раза чаще у женщин, чем у лиц мужского пола. Болезнь характеризуется разной степенью боли, воспаления, припухания, а также деструкции тканей суставов.
Течение заболевания хроническое с чередованием периодов ремиссии обострения. При отсутствии должного лечения заболевание прогрессирует, и может возникнуть деструкция, деформирующая сустав, с дальнейшей потерей его функции.
При ревматоидном артрите чаще всего поражаются суставы пальцев рук, коленные, лучезапястные, голеностопные и позвоночника. Патогенез заключается в циркуляции в крови иммунных комплексов и развитии в связи с этим васкулита синовиальной оболочки и других органов. Это ведет к развитию стойкого артрита и деструкции сустава, возникновению системного поражения соединительной ткани сосудов. В качестве антигенов выступают антигены бактериального, вирусного, паразитарного происхождения.

К основным причинам артрита относятся следующие:
- Инфекционные заболевания, которые не лечились или не были вылечены.
- Предшествующие заболеванию травмирования рук.
- Различного рода перегрузки, вызванные издержками профессии.
- Различные нарушения обменных процессов, вызванные возрастными изменениями или повышенной массой тела.
- Сильное сужение кровеносных сосудов, вызванное переохлаждением, при котором происходит замедление скорости крови и развитие воспаления синовиальной суставной оболочки.
- Низкий иммунитет.
- Наследственная предрасположенность.

Существует несколько форм протекания процесса: острая и хроническая.
При хронической форме болезнь проявляется с вовлечением лучезапястных, проксимальных межфаланговых суставов кистей. Поражению могут подвергаться любые суставы конечностей.
Для рематоидного артрита характерны следующие симптомы:
- Потеря полноты движения в суставах, то чаще всего проявляется по утрам.
- Боль, припухлость суставов, гипертермия тканей при неизменности цвета кожи.
Типичное развитие болезни начинается с волнообразных колебаний выраженности симптомов, медленной прогрессией с вовлечением других суставов. Существуют случаи, когда ревматоидный артрит начинается с артрита крупного сустава, например, коленного.

При остром начале болезни, помимо вышеуказанных признаков, наблюдается высокая лихорадочность параллельно с внесуставными проявлениями – серозиты, лимфаденопания, кардиты.
Тщательная диагностика является главным залогом эффективного лечения артрита кисти руки. После обследования пациента и установления типичных заболеванию симптомов, пациенту назначаются рентгенологическое обследование суставов и сдача анализов крови, мочи и синовиальной жидкости.
Кровь подвергается общему анализу или биохимическому (при необходимости) на выявление определенных антител и ревматоидного фактора. Анализ мочи также сдается общим, однако для проверки подагрической формы артрита она проверяется еще на содержание мочевой кислоты. Жидкость внутри сустава (синовиальная) тестируется на инфекционные включения.
Мероприятия по лечению артрита включают в себя рациональный отдых, переход на правильное питание, отсутствие стрессовых ситуаций и эмоциональных перенапряжений.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Важное значение имеет лечебная физкультура, местная физиотерапия (ванны пораженных суставов). Пациенту необходимо поддерживать максимальную подвижность суставов и сохранять мышечную массу.
При подозрении на инфекции больному рекомендуется проходить терапию антибактериальными средствами. В наиболее пораженные участки при необходимости вводят кортизон или другие стероидные препараты. Кортизон не относится к панацее, его применение основывается на препятствии распространения воспаления, тем самым уменьшая боль, отеки, способствуя лучшему владению суставов. Существенный минус препарата – отсутствие влияния на сам процесс воспаления. Улучшения состояния длятся ровно столько, сколько препарат принимается.

Также для снятия болевых ощущений применяются салицил натрия (салицилаты) и аспирин. Последний нашел более широкое применение ввиду высокой эффективности, однако его чрезмерное употребление ведет к развитию побочных реакций.
Профилактической мерой негативного воздействия на суставы кистей рук является выполнение следующих рекомендаций:
- Соблюдение санитарно-гигиенических норм.
- Выполнение простых физических упражнений около 15 минут.
- Защита сустава от инфекционных воспалений.
- Повышенное внимание к температуре тела.
- Переход на правильное сбалансированное питание (бессолевая диета).
В случае малейшего подозрения на артрит или возникновении сильных болей в пальцах необходимо незамедлительно обращаться к ревматологу.
Вследствие хронического артрита возможно развитие серьезных осложнений:
- Нарушение целостности костей с последующим разрушением.
- Развитие амилоидоза.
- Проблемы с кроветворением.
Резвившийся воспалительный процесс уменьшает плотность костной ткани, способствуя их разрушению, а также постоянным переломам при незначительных нагрузках. Процесс восстановления очень долгий, возможно формирование ложного сустава.
Амилоидоз – заболевание, возникающее в отложении в почках большого количества нерастворимого белка амилоида. Данная ситуация не поддается лечению и приводит к почечной недостаточности.
У лиц, болеющих артритом, с течением времени наблюдается сбой в кроветворительной системе, что вызывается замещением костного мозга рубцовой тканью. В результате концентрация кровяных клеток снижается, что приводит к необратимым последствиям.
Таким термином, как артрит, обозначают воспаление в суставах, которое сопровождается появлением отечности, покраснением, появлением болевых ощущений в самом суставе и повышением температуры. Самым сложным видом этого заболевания считается ревматоидный артрит.
Его отличительной чертой является тот факт, что при нем обычно болезнь поражает парные суставы, например — локтевые, коленные или лучезапястные. Но при этом может происходить поражение и некоторых внутренних органов (легких, сердца, глаз, крови и т. д.) или кожных покровов. Но чаще всего это заболевание поражает суставы на руках.
Также предполагают, что возникает ревматоидный артрит при сочетании определенных факторов — гормональных, генетических и экологических. Существует также мнение, что причиной развития этого заболевания могут быть вредные привычки, например — курение или злоупотребление алкоголем. Другая версия предполагает, что развитию заболевания способствую некие неустановленные пока вирусы или бактерии.
Большое количество жидкости в суставе может привести к растяжению и отслоению синовиальной оболочки, результатом чего может стать эрозия кости.
В такой ситуации суставы становятся болезненными и отечными. При другом варианте развития событий происходит изнашивание хрящевой ткани, из-за чего сокращается расстояние между костями вплоть до взаимного трения.
Появление ревматических изменений в суставах выявляется по жалобам пациентов, некоторым симптомам и результатам рентгенографического исследования. Так, пациенты обычно по утрам отмечают тугоподвижность и скованность пораженных суставов, отмечается симметричность поражения суставов и присутствие ревматоидных узлов под кожей.
Кроме того, одним из основных показателей является исследование крови на ревматоидный фактор. Он выявляется у подавляющего большинства пациентов, которые страдают от этого заболевания, хотя он может присутствовать и при некоторых других формах болезни, а также говорить о прочих заболеваниях в организме человека.
Наиболее точным средством диагностики является исследование крови на цитрулиновые антитела. При таком исследовании положительный результат говорит о высокой вероятности наличия заболевания в организме, причем чаще всего речь идет о его тяжелой форме. Также у больных обычно увеличивается скорость оседания эритроцитов, что говорит о наличии в организме воспалительного процесса.
При лечении отдается предпочтение медикаментозным методам, при которых происходит лечение метотрексатом ревматоидного артрита. Подобное лечение обычно сочетается со специальной лечебной гимнастикой и полноценным отдыхом.
В сложных ситуациях возможно хирургическое вмешательство, которое позволяет провести коррекцию пораженного сустава. При этом следует учитывать, что вылечить данное заболевание в полной мере не получится, оно имеет хронический характер, а основная цель лечения в такой ситуации — остановить развитие болезни и добиться хотя-бы минимальной ремиссии.
Конкретный метод лечения выбирает лечащий врач, он же подбирает препараты, которые должны остановить развитие болезни.
Так, для устранения болевых ощущений могут использоваться нестероидные противовоспалительные препараты, кортикостероиды, обезболивающие средства, а в сложных ситуациях — наркотические анальгетики. Но на самом деле лечение данного заболевания (а не его симптомов) приводится с помощью противоревматических средств, в частности — метотрексата.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Цитостатики (или проще — иммунодепрессанты, к которым и относится метотрексат) ранее применялись в онкологии, но сейчас нашли свое применение и в ревматологии. По мнению большинства квалифицированных специалистов именно цитостатики являются лучшим вариантом для лечения ревматоидного артрита.
Основная задача этого препарата в онкологии — торможение деления раковых клеток. Но при этом применяемые дозы препарата при онкологических заболеваниях очень велики, что приводит к появлению большого количества осложнений.
При ревматоидном артрите чаще всего применяется именно такой препарат, как метотрексат, инструкция к применению которого в едином виде не существует. Можно выделить только общую схему его применения, хотя четких дозировок для лечения такого заболевания нет.
Так, данный препарат могут принимать в виде таблеток или инъекций, при этом размер дозы может колебаться от 7,5 мг до 25 мг. Как правило, сперва назначают минимальную дозу, после чего каждые несколько недель ее увеличивают до достижения достаточного клинического отклика (или же проявления непереносимости препарата).
В дальнейшем придерживаются уже определенной дозировки, прием препарата чаще всего проводится раз в неделю, иногда рекомендуют принимать препарат дробно, разделив дозу на несколько приемов, которые проводятся с разрывом в 12 часов.
Как правило, максимальный эффект появляется нескоро, только примерно через полгода приема препарата, но первые положительные сдвиги заметны уже через 5-6 недель. Обязательным условием является соблюдение периодичности приема лекарства, т. е.
Изначально выбирается день, когда вы будете его принимать (например — понедельник), и все время дальнейшего лечения препарат будет приниматься именно в этот день. Кроме того, в день приема препарата желательно обходиться без противовоспалительных препаратов, а в остальные дни их можно спокойно использовать.
- Признаки и лечение сотрясения спинного мозга
- Проявления, терапия и последствия хлыстовой травмы шеи
- Тревога из-за проблем со здоровьем — как с ней справиться?
- Симптомы, диагностика и лечение компрессионно-оскольчатого перелома позвонка
- Лечение и диагностика сколиоза 4-й степени
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
30 апреля 2019
- Как лечиться при головокружении, онемении руки и ноги?
Боль в левой стороне спины с тошнотой
Боль в пояснице — может ли быть причиной периневральная киста на уровне S1 слева?
Боль в ягодице и икре, лечение практически не помогает
Сколиоз 2 степени — как можно исправить ситуацию?
Ревматоидный артрит (далее – РА) относится к т.н. коллагенозам – системным заболеваниям соединительной ткани с поражением суставов и многообразными внесуставными проявлениями.
Частота РА в различных странах мира колеблется от 0,5 до 2%. Пик заболеваемости приходится на возрастную группу от 30 до 50 лет, причем женщины болеют в 5 раз чаще мужчин.
Причины развития ревматоидного артрита до сих пор не выяснены. Считается, что в основе данного заболевания лежит вирусная инфекция – предположительно, вирусы герпеса, паротита, гепатита В, краснухи. Правда, вирусы при РА, как и при других коллагенозах, не оказывают прямого повреждающего действия на суставы и на внутренние органы.
Патогенез здесь намного сложнее – болезнь распространяется по аутоиммунному механизму. И это еще одна черта, присущая коллагенозам.
К развитию данного заболевания предрасполагают генетические нарушения. Подтверждением данной точки зрения является обнаружения мутации гена HLA (человеческого лейкоцитарного антигена), диагностируемой у пациентов с данным заболеванием. HLA- сложная система иммунного распознавания своих и чужеродных тканей. При ее изменении собственная ткань воспринимается как чужая.
В ответ на внедрение вирусов иммунные структуры продуцируют антитела-иммуноглобулины, которые, соединяясь с вирусными антигенами, фиксируются на соединительной ткани, повреждая ее. В процессе тканевого повреждения выделяются биологически активные вещества (гистамин, простагландины, кинины), которые запускают многоступенчатый каскад воспалительных реакций.
А поскольку соединительная ткань присутствует практически во всех органах и структурах, то и проявления РА многообразны, и обусловлены воспалением:
- Суставов — артрит;
- Внутренних органов – висцерит;
- Соединительнотканных серозных оболочек (перикарда, плевры) – серозит;
- Сосудистых стенок – васкулит.
В роли пускового фактора, провоцирующего аутоиммунный воспалительный процесс, может выступать все, что угодно – простуда, стресс, лекарственная и пищевая аллергия, обострение сопутствующего заболевания.
Согласно некоторым утверждениям в основе РА лежит ревматизм, что абсолютно неверно. Ревматизму тоже присущи артриты. Но их при данном заболевании именуют ревматическими. РА – это самостоятельное заболевание. Вместе с ревматизмом, системной красной волчанкой и некоторыми другими заболеваниями его относят в группу коллагенозов.
Заболевания начинается постепенно. У 2/3 пациентов наблюдается полиартрит мелких суставов (межфаланговых, пястно-фаланговых) кистей. В стопных суставах полиартрит формируется реже.
Отличительными чертами полиартрита при РА являются симметричность и стойкость воспалительных изменений. Нет характерной для ревматизма летучести, когда симптомы воспаления затихают в одних суставах, и тут же появляются в других.
Поначалу ведущим проявлением суставного воспаления при РА является боль и скованность движений. Скованность отмечается после длительного отдыха, преимущественно в утренние часы.
При этом простые действия (застегивание пуговиц, завязывание шнурков, причесывание) становятся затруднительными, а то и вовсе невозможными. В дальнейшем, по мере расширения двигательной активности, скованность проходит.
Установлено, что продолжительность скованности напрямую зависит от степени выраженности воспалительных изменений. И потому данный критерий вместе с показателем скорости оседания эритроцитов (СОЭ) лег в основу классификации РА по трем степеням активности:
- I степень – продолжительность утренней скованности – полчаса-час, СОЭ – не более 20 мм/ч;
- II степень – скованность длится не более 12 часов, СОЭ не превышает 40 мм/ч;
- III степень – продолжительная суставная скованность, более 12 часов, СОЭ более 40 мм/ч.
Помимо утренней скованности и боли отмечаются и другие признаки суставного воспаления: суставной отек, скопление в суставной полости воспалительного экссудата, местное повышение кожной температуры. Но покраснение кожи в зоне воспаленных суставов для РА нетипично. Среди общих проявлений данного заболевания – умеренная лихорадка 37-38 0 С, слабость, мышечная боль.
В дальнейшем суставное воспаление приводит к деструкции суставного хряща, и, как следствие, к контрактурам (ограничению движений), подвывихам и необратимой деформации сустава.
Суставные хрящи замещаются соединительной тканью, суставные поверхности срастаются – формируется полная неподвижность сустава, именуемая анкилозом. Негативные изменения возникают не только в суставах, но и в мелких мышцах кистей и стоп, которые атрофируются.
Мышечная атрофия в сочетании с подвывихами, контрактурами и анкилозами приводит к деформации кистей. Деформированная кисть принимает причудливый вид, что отображено в образных названиях симптомов – гусиная или лебединая шея, плавник моржа, рука с лорнетом, проволочная петля. Аналогичные изменения формируются и в стопах с исходом в плоскостопие и вальгусную деформацию 1-го стопного пальца с отклонением его внутрь.
Иногда болезнь протекает атипично в виде асимметричного моно или олигоартрита – воспаления 1 или 2-3 суставов крупного или среднего калибра – коленных, локтевых, голеностопных. В редких случаях поражаться могут нижнечелюстные, атланто-затылочные, крестцово-подвздошные сочленения.
Атипичный вариант РА в отличие от классического протекает более тяжело, с выраженной лихорадкой до 39-40 0 С и бурным суставным воспалением, но без утренней скованности. При этом в суставах быстро формируются необратимые изменения, приводящие к инвалидизации пациента.
Частота внесуставных проявлений РА составляет 50% случаев данного заболевания. Между тем, некоторые считают, что поражения различных органов встречается намного чаще, чем определяются клинически.
Патологические процессы формируются в следующих органах и структурах:
- Сердце. При РА поражаются все три оболочки сердца – внутренняя (эндокард), мышечная (миокард) и наружная серозная (перикард). При этом зачастую деформируются клапаны, что приводит к нарушению системного кровообращения и к различным формам сердечной недостаточности.
- Легкие. Поражение легких приобретет характер сухого плеврита, при котором между плевральными листками образуются спайки, затрудняющие дыхательную экскурсию.
- Желудочно-кишечный тракт. Проявления со стороны ЖКТ неспецифичны и непостоянны – потеря аппетита, нарушения стула, тошнота, боли в животе, метеоризм.
- Печень. Снижение белковообразующей и детоксикационной функции этого органа сопровождается его увеличением в размерах.
- Селезенка. Как и печень, увеличивается в размерах.
- Почки. Поражение почек (нефрит) сопровождается амилоидозом – отложением в почечной ткани патологического белка-амилоида. В дальнейшем это приводит к хронической почечной недостаточности.
- Кровеносные сосуды . Воспаление сосудистой стенки (васкулит) приводит к повышению ее проницаемости и к появлению точечных подкожных кровоизлияний (петехий).
- Глаза. Поражение глаз в виде склерита, конъюнктивита и кератита при РА наблюдается нечасто.
- Нервная система . Головной и спинной мозг при РА, как правило, не страдают. Патология периферических нервов (полинейропатия) сопровождается различными видами чувствительных и двигательных нарушений.
- Кожа. Типичным кожным проявлением при РА являются ревматоидные узелки. Это округлые, безболезненные, плотные, не спаянные с кожей образования величиной не более 2 см. Располагаются узелки преимущественно на внешней стороне конечностей, на локтях, на затылке. По сути своей рематоидные узелки – это очаги некроза и воспалительной инфильтрации. Они увеличиваются при обострении заболевания, и уменьшаются или даже вовсе исчезают при его затихании и успешном лечении. Другое кожное проявление РА – сетчатое ливедо, синюшность кожи в сочетании с усилением кожного рисунка.
Со стороны крови отмечается снижение количества всех форменных элементов (лейкоцитов, эритроцитов, тромбоцитов) и ускоренная СОЭ. Для РА характерно снижение массы тела. В некоторых случаях оно может достигать 15-20 кг.
Основными элементами диагностики ревматоидного артрита являются:
- Клинические признаки – утренняя скованность, симметричный полиартрит, ревматоидные узелки, снижение массы тела;
- Рентгенологическое исследование – деформация суставов, сужение суставных щелей;
- Анализ крови – наличие С-реактивного белка и ревматоидного фактора.
С-реактивный белок – показатель острой фазы воспалительного процесса, а ревматоидный фактор – это антитела-иммуноглобулины, в составе иммунных комплексов повреждающие соединительную ткань. Из суставов иммуноглобулины попадают в кровь, где и обнаруживаются при лабораторных исследованиях.
В течение первого года течения РА ревматоидный фактор, как правило, не обнаруживается. Да и в последующем его выявляют у 80% пациентов. В этой связи РА принято делить на серопозитивный и серонегативный. Последний вариант в большей степени характерен для тяжелых атипичных форм данного заболевания.
Основными или базисными средствами лечения РА являются цитостатики. Эти препараты (Азатиоприн, Метотрексат, Кризанол) угнетают клеточный рост, патологическую активность иммунитета, препятствуют развитию аутоиммунных процессов.
В дополнение к базисной терапии при РА назначаются нестероидные (Мовалис, Индометацин, Ацетилсалициловая кислота) и стероидные (Преднизолон, Гидрокортизон) противовоспалительные средства.
Стероиды могут приниматься не только внутрь, но и вводиться в полость воспаленного сустава. Поскольку базисная терапия чревата побочными эффектами, пациентам назначают общеукрепляющие средства, витамины.
С этой же целью рекомендовано полноценное питание. При благоприятном результате медикаментозного лечения и устранении воспаления пациент проходит курс реабилитации, которая включает в себя массаж, лечебную гимнастику, физпроцедуры. РА – хронически-рецидивирующее заболевание, и полностью избавиться от него невозможно. Но своевременная адекватная терапия позволяет забыть о нем на долгое время.
- Таблетки для похудения рейтинг препаратов
- Препараты для снижения давления
- Препараты для повышения потенции
- Домашние упражнения для похудения живота, боков, бедер
Дорогие друзья. Статья не является медицинским советом и не может служить заменой консультации с врачом.
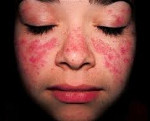
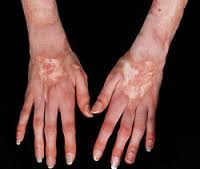
Коллагенозы – группа заболеваний, объединенных однотипными функционально-морфологическими изменениями со стороны соединительной ткани (главным образом, коллагенсодержащих волокон). Характерным проявлением коллагенозов является прогрессирующее течение, вовлечение в патологический процесс различных внутренних органов, сосудов, кожи, опорно-двигательной систем. Диагностика коллагенозов основана на полиорганности поражения, выявлении положительных лабораторных маркеров, данных биопсии соединительной ткани (кожи или синовиальных оболочек суставов). Чаще всего для лечения коллагенозов применяются кортикостероиды, иммунодепрессанты, НПВС, аминохинолиновые производные и др.
- Причины коллагенозов
- Патогенез и патоморфология коллагенозов
- Симптомы коллагенозов
- Диагностика коллагенозов
- Лечение и прогноз коллагенозов
- Цены на лечение
Общие сведения
Коллагенозы (коллагеновые болезни) – иммунопатологические процессы, характеризующиеся системной дезорганизацией соединительной ткани, полисистемным поражением, прогрессирующим течением и полиморфными клиническими проявлениями. В ревматологии к числу коллагенозов принято относить ревматоидный артрит, ревматизм, системную красную волчанку, системную склеродермию, узелковый периартериит, дерматомиозит, гранулематоз Вегенера и др. Эти заболевания объединены в единую группу на основании общего патоморфологического признака (фибриноидного изменения коллагена) и патогенетического механизма (нарушения иммунного гомеостаза).
Различают врожденные (наследственные) и приобретенные коллагенозы. Врожденные соединительнотканные дисплазии представлены, в частности, мукополисахаридозами, синдромом Марфана, несовершенным остеогенезом, синдромом Элерса-Данлоса, эластической псевдоксантомой, синдромом Стиклера и др.
Приобретенные коллагенозы, в свою очередь, включают СКВ, склеродермию, узелковый периартериит, дерматомиозит, ревматоидный полиартрит, синдром Шегрена, ревматизм, системный васкулит, диффузный эозинофильный фасциит и др. Из них первые четыре нозологические единицы причисляют к большим коллагенозам, отличающимся истинно системным характером поражения и тяжестью прогноза; остальные – к малым коллагеновым болезням. Также принято выделять переходные и смешанные формы диффузных заболеваний соединительной ткани (синдром Шарпа).

Причины коллагенозов
Врожденные коллагенозы обусловлены наследственным (генетическим) нарушением структуры коллагена или обмена веществ. Менее изучена и понятна этиология приобретенных системной заболеваний соединительной ткани. Она рассматривается с точки зрения мультифакторной иммунопатологии, обусловленной взаимодействием генетических, инфекционных, эндокринных факторов и влияний внешней среды. Многочисленные исследования подтверждают связь между конкретными системными заболеваниями соединительной ткани и носительством определенных HLA-антигенов, главным образом, антигенов гистосовместимости II класса (HLA-D). Так, системная красная волчанка ассоциирована с носительством DR3-антигена, склеродермия - А1, В8, DR3 и DR5-антигенами, синдром Шегрена - с HLA-B8 и DR3. В семьях больных коллагенозами, чаще, чем в популяции в целом, системные заболевания регистрируются среди родственников первой степени родства.
В отношении инфекционных агентов, причастных к развитию коллагенозов, до сих пор ведутся научные исследования. Не исключается инфекционно-аллергический генез диффузных заболеваний соединительной ткани; рассматривается возможная роль внутриутробных инфекций, стафилококков, стрептококков, вирусов парагриппа, кори, краснухи, паротита, простого герпеса, цитомегаловируса, Эпштейна-Барр, Коксаки А и др.
Следует отметить связь коллагенозов с изменениями эндокринно-гормональной регуляции: с началом менструального цикла, абортами, беременностью или родами, климаксом. Внешнесредовые факторы, как правило, провоцируют обострение скрыто протекающей патологии либо выступают триггерами возникновения коллагенозов при наличии соответствующей генетической предрасположенности. Такими пусковыми механизмами могут являться стресс, травма, переохлаждение, инсоляция, вакцинация, прием лекарств и пр.
Патогенез и патоморфология коллагенозов
Патогенез коллагенозов можно представить в виде следующей общей схемы. На фоне бактериально-вирусной сенсибилизации организма формируются патогенные иммунные комплексы, которые оседают на базальной мембране сосудов, синовиальных и серозных оболочках и провоцируют развитие неспецифического аллергического воспаления. Эти процессы вызывают аутоаллергию и аутосенсибилизацию к собственным тканям, нарушение клеточного и гуморального факторов иммуногенеза, гиперпродукцию аутоантител к ядрам клеток, коллагену, эндотелию сосудов, мышцам.
Извращенные иммунные, сосудистые и воспалительные реакции при коллагенозах сопровождаются патологической дезорганизацией соединительной ткани. Патоморфологические изменения проходят 4 стадии: мукоидного набухания, фибриноидного некроза, клеточной пролиферации и склероза.
Коллагенозы сопровождаются различными патологоанатомическими изменениями, однако все заболевания объединяет диффузное вовлечение в патологический процесс соединительной ткани организма, которое может встречаться в различных сочетаниях. Так при узелковом периартериите преимущественно поражаются сосуды мышечного типа, что приводит к рубцеванию и запустеванию последних, поэтому в клиническом течении нередко отмечаются аневризмы сосудов, кровоизлияния, кровотечения, инфаркты. Для склеродермии типично развитие распространенного склероза (поражения кожи и подкожной клетчатки, пневмосклероза, кардиосклероза, нефросклероза). При дерматомиозите преобладает поражения кожи и мышц, а также расположенных в них артериол. Системная красная волчанка характеризуется полисиндромным течением с развитием дерматоза, полиартрита, синдрома Рейно, плеврита, нефрита, эндокардита, менингоэнцефалита, пневмонита, невритов, плекситов и пр.
Симптомы коллагенозов
Несмотря на многообразие клинико-морфологических форм коллагенозов, в их развитии прослеживаются общие черты. Все заболевания имеют длительное волнообразное течение с чередованием обострений и ремиссий, неуклонным прогрессированием патологических изменений. Характерна стойкая лихорадка неправильного типа с ознобами и профузными потами, признаки аллергии, необъяснимая нарастающая слабость. Общими для всех коллагенозов являются системный васкулит, мышечно-суставной синдром, включающий миалгии, артралгии, полиартриты, миозиты, синовиты. Часто отмечается поражение кожи и слизистых оболочек - эритематозная сыпь, петехии, подкожные узелки, афтозный стоматит и др.
Поражение сердца при коллагенозах может сопровождаться развитием миокардита, перикардита, миокардиодистрофии, кардиосклероза, артериальной гипертензии, ишемии, стенокардии. Со стороны органов дыхания отмечаются пневмониты, плевриты, инфаркт легкого, пневмосклероз. Почечный синдром включает в себя гематурию, протеинурию, амилоидоз почек, хроническую почечную недостаточность. Нарушения деятельности ЖКТ могут быть представлены диспепсией, желудочно-кишечными кровотечениями, приступами абдоминальных болей, симулирующими холецистит, аппендицит и др.
Полиморфизм клинической картины объясняется органоспецифичностью поражения при различных формах коллагенозов. Обострения диффузных заболеваний соединительной ткани обычно связаны с инфекциями, переохлаждением, гиперинсоляцией, травмами.
Диагностика коллагенозов
Основанием для предположения той или иной формы коллагеноза служит наличие классических клинико-лабораторных признаков. Типично появление в крови неспецифических маркеров воспаления: С-реактивного белка, повышение α2-глобулинов, фибриногена, серомукоида, СОЭ и др. Большое диагностическое значение имеет определение иммунологических маркеров, характерных для каждого заболевания: ЦИК, антинуклеарного и ревматоидного факторов, антител к одно- и двухспиральной ДНК, антистрептолизина-0, антител к ядерным антигенам, уровня комплемента и др. Нередко для постановки патоморфологического диагноза приходится прибегать к биопсии кожи, мышц, синовиальной оболочки суставов, почки.
Определенную помощь в диагностике коллагенозов может оказать рентгенологическое исследование костей и суставов, при котором выявляются общие (остеопороз, сужение суставных щелей), а также частные рентгенологические признаки (узурация суставных поверхностей при ревматоидном артрите, асептические некрозы суставных поверхностей при СКВ, остеолизы дистальных фаланг при склеродермии и т. п.). Для выявления характера и степени поражения внутренних органов используются ультразвуковые методы диагностики (ЭхоКГ, УЗИ плевральной полости, УЗИ почек, УЗИ органов брюшной полости), МРТ, КТ. Дифференциальная диагностика различных форм коллагенозов проводится ревматологом; при необходимости пациента консультируют другие специалисты: кардиолог, пульмонолог, иммунолог, дерматолог и др.
Лечение и прогноз коллагенозов
Течение большинства коллагеновых болезней прогрессирующее и рецидивирующее, что требует поэтапного, длительного, нередко пожизненного лечения. Чаще всего для терапии различных форм коллагенозов используются следующие группы препаратов: стероидные (глюкокортикоиды) и нестероидные противовоспалительные средства, цитостатики, аминохинолиновые производные, препараты золота. Дозировка и длительность курсов определяется строго индивидуально с учетом типа заболевания, остроты и тяжести течения, возраста и индивидуальных особенностей больного.
Для всех видов коллагенозов характерно хроническое прогрессирующее течение с многосистемным поражением. Назначение кортикостероидной или иммуносупрессивной терапии помогает уменьшить остроту клинических симптомов, привести к более или менее длительной ремиссии. Наиболее скоротечное развитие и тяжелое течение имеют так называемые большие коллагенозы. Гибель больных может наступить в результате почечной, сердечно-сосудистой, дыхательной недостаточности, присоединения интеркуррентной инфекции. Для профилактики обострений коллагенозов важно устранить очаги хронической инфекции, проходить диспансерное обследование, избегать избыточной инсоляции, переохлаждения и других провоцирующих факторов.
Читайте также:


