Парагриппозная инфекция у детей
Острое инфекционное заболевание, вызываемое различными серотипами вируса парагриппа, передающееся воздушно-капельным путем, характеризующееся поражением респираторного тракта (преимущественно гортани), проявляющееся умеренно выраженной интоксикацией, повышением температуры тела и катаральным синдромом - это парагрипп (Paragrippus). Из этой статьи вы узнаете основные причины и симптомы парагриппа у детей, о том как проводится лечение парагриппа у детей и какие меры профилактики вы можете проводить чтобы оградить ребенка от заболевания.

Причины парагриппа у детей
Парагрипп - острое инфекционное заболевание, вызываемое различными серотипами вируса парагриппа, передающееся воздушно-капельным путем, характеризующееся поражением респираторного тракта, преимущественно гортани, проявляющееся умеренно выраженной интоксикацией и катаральным синдромом.
Исторические данные о парагриппе
В 1954 г. R. Chanoch (США) выделил от ребенка с острым стенозирующим ларинготрахеитом первый патогенный для человека штамм вируса. В 1959 г. по предложению ученых К. Andrews, F. Bang, R. Chonoch и В. М. Жданова этот возбудитель получил название "парагриппозный".
Возбудители - РНК-содержащие вирусы, относящиеся к семейству Paramyxoviridae, роду Paramyxovirus. Вирионы полиморфны, чаще имеют округлую форму с диаметром 150-300 нм. Нуклеотид окружен липопротеидной оболочкой, в которую входят гликопротеидные поверхностные антигены - гемагглютинин и нейраминидаза, являющиеся типоспецифическими белками. В настоящее время известно 5 серологических типов вирусов (1-5), выделенных только от человека. В отличие от вирусов гриппа, они обладают не только гемагглютинирующей и нейраминидазной, но и гемолитической активностью.
Вирусы парагриппа неустойчивы во внешней среде, при комнатной температуре погибают через 4 ч, инактивируются при +50° С в течение 30-60 мин, теряют инфекционную активность под воздействием эфира, хлороформа, протеолитических ферментов, ультрафиолетовых лучей. В замороженном состоянии (при -60 . -70° С) сохраняются в течение нескольких месяцев и даже лет. Размножаясь в культуре ткани вызывают характерное цитопатическое действие - слияние и образование многоядерных клеток (симпласты, синцитий) и феномен гемадсорбции (соединение эритроцитов с поверхностью зараженных вирусом клеток).
Источником инфекции является больной человек, особенно с выраженным катаральным синдромом. Выделение возбудителя продолжается в течение 7-10 дней, при повторном инфицировании сокращается на 2-3 дня. Вирусоносители не представляют большой эпидемической опасности из-за отсутствия катаральных явлений.
Механизм передачи: капельный. Путь передачи - воздушно-капельный.
Возрастная структура: восприимчивость наиболее высока у детей в возрасте 1-5 лет. Дети до 4 мес. болеют редко, так как получают специфические антитела от матери.
Сезонность и периодичность парагриппа
Заболевание встречаются круглогодично с подъемом в холодный период. Парагриппу свойственна определенная периодичность, равная 2 годам при заболеваниях, вызванных вирусами 1-го и 2-го типов, и 4 годам - при инфекции, обусловленной вирусом 3-го типа. Заболевания регистрируют в виде спорадических случаев или групповых вспышек в детских коллективах. Вспышки характеризуются медленным подъемом заболеваемости в начале, интенсивным ростом в дальнейшем с вовлечением в эпидемический процесс от 70 до 100% детей.
После того, как парагрипп у ребенка был вылечен, у него формируется типоспецифический иммунитет, который сохраняется в течение 6-10 мес.

Входными воротами являются слизистые оболочки верхних дыхательных путей. Возбудитель размножается в эпителии носа, глотки и часто гортани. Развивается дистрофия, а иногда и некроз мерцательного эпителия, снижается барьерная функция слизистой оболочки респираторного тракта. Вирусы, продукты распада клеток проникают в кровь, воздействуют на нервную систему и сосуды, обусловливая синдром интоксикации. Вирусемия непродолжительная и неинтенсивная. Однако образовавшиеся иммунные комплексы могут оседать в капиллярах и вызывать иммунопатологические реакции.
Наиболее выраженные воспалительные изменения возникают в носоглотке и гортани. Парагриппозные вирусы 1-го и 2-го типа часто локализуются в гортани и трахее, тогда как вирусы 3-го типа у детей раннего возраста поражают нижние отделы дыхательной системы (бронхиолы и альвеолы).
Заражение детей парагриппом
Вследствие подавления вирусами парагриппа функциональной активности иммунной системы и деструкции мерцательного эпителия, создаются благоприятные условия для наслоения бактериальной флоры. Развиваются вторичные осложнения. У детей раннего возраста наиболее часто наблюдаются пневмонии и вирусно-бактериальные стенозирующие ларинготрахеиты.
В ответ на проникновение вируса в организм происходит активация не специфических факторов защиты. Вирусы парагриппа индуцируют синтез интерферона. В слизистой оболочке трахеобронхиального дерева и легких начинается формирование клеточного иммунного ответа и синтез лимфоидными клетками противовирусных антител. С 5 - 7-го дня болезни отмечается нарастание содержания вирус-нейтрализующих, комплемент связывающих, антигемагглютинирующих антител в крови и секретах верхних дыхательных путей. Вследствие этого происходит освобождение макроорганизма от возбудителя и наступает выздоровление.
Патоморфология парагриппа у детей
У детей, у которых диагностирован парагрипп, наиболее типичные морфологические изменения отмечаются в гортани - катаральный ларингит. Однако в патологический процесс могут вовлекаться трахея и бронхи с возникновением ларинготрахеита и ларинготрахеобронхита. Стенки дыхательных путей отечные, полнокровные, обнаруживается очаговая гиперплазия эпителия. В просвете бронхов выявляют слущенные клетки мерцательного эпителия, в которых обнаруживают РНК-содержащие (вирусные) включения. У детей 1-го месяца жизни сходные изменения определяют в альвеолоцитах. Расстройства кровообращения и дистрофические изменения в различных органах, а также нарушение гемо- и ликворо-динамики в ЦНС выражены значительно слабее, чем при гриппе.

Симптомы парагриппа у детей
Инкубационный период при этой инфекции длится 2 – 7 дней. Болезнь обычно проявляется через 6 – 7 дней после заражения. Начало ее может быть как постепенное, так и острое. Почти обязательными первыми признаками являются набухание, гиперемия слизистой носа, серозное отделяемое и затруднение дыхания через нос. Кашель вначале сухой, царапающий, навязчивый, затем становится влажным.
В отличие от гриппа, катаральные явления при парагриппе держатся более длительное время – до двух недель. Эти симптомы могут сопровождаться повышением температуры тела, иногда до 39 °С и выше, ухудшением общего состояния. Симптомы интоксикации: головная боль, головокружение, кратковременные судороги – могут дополнять картину болезни, хотя они меньше выражены, чем при гриппе.
Для парагриппа характерно наличие следующих симптомов: вялость, сонливость, потерю аппетита, а дети младше 1 года вследствие затруднения носового дыхания отказываются брать грудь. В большинстве случаев парагриппозная инфекция у детей этими признаками и ограничивается. Но иногда кашель усиливается, становится грубым, лающим. Голос вначале охрипший, затем тембр его изменяется, иногда развивается полная потеря голоса (афония). Все это – характерные симптомы ларингита. Причина крупа – развитие спазма и отека гортани, накопление в ней слизи, гнойного отделяемого.
Симптом парагриппа - круп
Круп возникает неожиданно, чаще ночью во время сна ребенка, а иногда на фоне грубого кашля, охрипшего голоса. Он обычно появляется в первые дни болезни, держится в течение нескольких часов (до нескольких дней). Шумное, затрудненное дыхание, лающий кашель, охриплость голоса, беспокойство, втяжение уступчивых мест грудной клетки – вот основные признаки крупа. Такие тяжелые проявления острого ларингита при парагриппе наблюдаются в основном у детей в возрасте до 3 лет. У более старших детей они протекают легче.
Симптом парагриппа - бронхит
Бронхит характеризуется вовлечением в воспалительный процесс слизистой бронхов и является следствием распространения инфекции на нижележащие отделы дыхательного тракта. Бронхиты сопровождаются повышением температуры тела, сильным кашлем, ухудшением состояния.
Парагрипп у детей – это острое поражение дыхательных путей, вызывающее интоксикацию. Больше всего вредоносному влиянию вирусов подвергаются слизистые оболочки носоглотки. Приблизительно у тридцати процентов заболевших респираторными недугами малышей диагностируют именно парагрипп. Более чем в пятидесяти процентах случаев этому недугу подвержены малютки до трех лет. Вспышки заболеваемости с характерными симптоматическими проявлениями приходятся на холодный период года и часты в детских коллективах. Родителям нужно знать симптомы и способы лечения болезни, чтобы начать его вовремя.
Особенности вирусов парагриппа разных типов у детей

Существует пять разновидностей парагриппа, но дошколята обычно подхватывают инфекцию первого, второго и третьего типа. Отличием возбудителей этого заболевания от вирусов гриппа является то, что они не изменяют антигенный состав по прошествии определенного периода. У малыша после прохождения болезни формируется иммунная защита, сохраняющаяся приблизительно три года. По истечению этого периода в организме ребенка практически исчезают антитела к возбудителю, что может привести к повторным заболеваниям парагриппом.
Вирусные частицы отличаются определенными особенностями, знание которых позволяет выполнять эффективные профилактические процедуры и предупредить вспышки заболеваемости:
- Возбудители парагриппа не отличаются устойчивостью во внешней среде.
- При температуре свыше плюс 25 градусов они живут не больше четырех часов.
- При температуре плюс 50 градусов они гибнут за полчаса, в кипящей воде мгновенно.
- Ультрафиолетовое излучение быстро дезактивирует их.
- При замораживании срок жизни возбудителей увеличивается.
Именно по этой причине заболевания парагриппом происходят в весенний и осенний периоды, когда солнце не такое яркое, а воздух относительно холодный.
Пути инфицирования
Заражаются этим недугом воздушно-капельным способом от человека к человеку.
Передача происходит:
- Через капли слюны во время беседы, от чихнувшего человека;
- При пользовании общей посудой;
- Во время поцелуя.
Инфекционные агенты, попав в организм здорового ребенка, проникают в слизистую поверхность верхних дыхательных путей. Затем они внедряются в клеточные структуры эпителия и начинают их разрушать.
Характерная симптоматика

Воспаление имеет локальный характер. Понемногу скапливается слизь, проявляется отечность. Район гортани наиболее уязвим, поэтому существует большой риск крупозного синдрома. Далее возбудители проникают в кровеносные сосуды, вызывая интоксикационное недомогание. Как результат возрастает температура, возникают болезненные ощущения в голове и мышцах, тошнота, потеря аппетита.
Симптоматика и признаки парагриппа у деток зависят от тяжести протекания недуга:
Нормальная или субфебрильная температура, слабые катаральные признаки. Вероятен небольшой ринит, боль в горле, хриплый голос, недолговременный сухой кашель. Он быстро переходит во влажный, со слизистыми отхаркиваниями. Возможные осложнения отсутствуют.
Острый старт, умеренная интоксикация, жар, сильный лающий кашель. Малыш вялый, слабый, плохо спит и ест, страдает от болей в голове и мышцах, его тошнит. Возможные осложнения — ларинготрахеит у деток до года.
Сильная интоксикация, лихорадка с жаром до 40 градусов, интенсивные головные боли. Яркое проявление симптомов ларинготрахеита, воспаление переходит на нижние дыхательные пути. Возможные осложнения — стеноз гортани, бронхит, воспаление легких и другие.
Проследите за характером носовых выделений. При заболевании парагриппом они сначала имеют слизистую консистенцию, потом заменяются слизисто-гнойными. Если прибавляется бактериальная инфекция, они становятся зелеными.
При прохождении недуга в легкой и средней формах продолжительность заболевания составляет примерно от 7 до 10 суток. Родителей малышей волнует: сколько держится температура при парагриппе. Обычно не больше 2–3 дней. На второй она обычно возрастает до максимального значения. После этого жар спадает и интоксикация проходит. За полторы недели, как правило, пропадают сопливость и кашель.
У детей симптомы недуга во многом напоминают грипп, но парагрипп локализуется в гортани и приводит к более слабым сосудистым и микроциркуляторным патологиям.
Осложнения заболевания
Они происходят лишь при присутствии бактериальной флоры. Парагрипп у малютки способен привести к крупозному синдрому, ангине, воспалению легких, отитам и синуситам. Осложнения проявляются как на начальной стадии заболевания, так в поздних периодах. Тревожным сигналом является повторное увеличение температуры тела и усиление интоксикации.
Развитие пневмонии приводит к усилению кашля. Легочные структуры подвергаются изменениям, которые выявляют методами перкуссии и аускультации.
При воспалительных процессах в органах слуха малыш:
- Становится беспокойным и капризным;
- Крутит головой;
- Не может заснуть.
При слабом нажатии на козелок уха ребенок начинает плакать и кричать. Наиболее часто обнаруживают катаральный тип отита, но, бывает, диагностируют и гнойный.
Среди последствий недуга выделяют и крупозный синдром, но лишь через 3–5 дней после начала заболевания. Поначалу кажется, что малыш здоров. Но вдруг он начинает вскакивать по ночам от лающего кашля. Довольно быстро возникает охриплость, тяжелое свистящее дыхание, стеноз гортани. Круп в подобных ситуациях появляется вследствие добавления бакинфекции. Прохождение недуга продолжительное и тяжелое, симптоматика периодами нарастает и слабеет.
Синдром крупа обычно возникает при парагриппе первого и второго типа у детей, а пневмония – третьего типа.
Диагностические методики

Если у малыша наблюдается появление острой лихорадки с катаральными проявлениями и крупозным синдромом, врачи предполагают, что он инфицирован парагриппозным возбудителем. Для диагностики необходимо принимать во внимание возраст крохи и интенсивность проявления симптомов. Понадобится обращение к педиатру, и, вероятно, потребуется консультация инфекциониста.
Обнаружить возбудителя этого недуга в смывах из носоглотки невозможно. Методики культивации вируса способы культивирования малочувствительны. Применяют серологический способ диагностирования – РСК, РТГА и РН.
На парагриппозную инфекцию указывает увеличение числа специфических антител в четыре раза и больше.
Иммунофлюоресцентный способ применяют для скоростной диагностики. Результаты такого диагностирования получаются довольно быстро.
Парагрипп необходимо отличать от иных ОРВИ. Причина недуга полностью определяется после диагностики в лаборатории, ввиду того, что признаки заболевания очень схожи с симптоматикой гриппа и прочих респираторных инфекций, вызываемых вирусами.
Лечение парагриппа у детей
Специфическая терапия заболевания предполагает введение иммуноглобулина, содержащего большое количество антител к вирусу парагриппа. Но лечить подобным способом ребятишек, если у них тяжелая форма болезни. Госпитализация проводится лишь при обнаружении осложнений на фоне сопутствующей бактериальной инфекции.

В ином случае проводится комплексная терапия в домашних условиях. Медицинские клинические рекомендации включают постельный режим, полноценное и легкоусвояемое питание, обилие теплого питья. Детские врачи, в том числе и знаменитый педиатр Комаровский, советуют следить за атмосферой в комнате больного малыша. Создайте влажный и прохладный воздух. При необходимости оденьте ребенка несколько теплее обычного, но в помещении должно быть не жарко. Чаще мойте пол и проветривайте комнату.
Какие медикаменты могут прописать врачи:
Чтобы укрепить иммунные силы, малышу дают витамин В и аскорбинку. Иммуностимулирующие фармпрепараты способствуют подавлению организмом активности вирусных возбудителей. Организм мобилизует иммунитет, и количества образовавшихся антител достаточно, чтобы преодолеть недуг.
На парагриппозных возбудителей антибиотики не действуют, поскольку это вирусы. Подобные фармпрепараты назначают, если присоединилась бактериальная инфекция.
При сильном и длительном насморке, затрудненном дыхании, прежде чем использовать капли для сужения сосудов, необходимо промывать нос, удалять слизь из носовой полости. Важно вылечить ринит в течение первых пяти дней заболевания, дольше подобные медсредства применять не разрешается: вырабатывается привыкание.

Дома после консультации врача проводится отвлекающая терапия: распаривание ножек и ручек, компрессы, горчичники (при условии, что температура тела не превышает 37,5 градусов).
Возможна и фитотерапия. Для отваров и настоев против вирусов используют целебные травы: ромашку, зверобой, календулу, шалфей, эвкалипт, мать-и мачеху, малиновые ягоды и листья, липовый цвет. Последние три компонента имеют потогонное воздействие. Для смягчения кашля и удаления мокроты используют настойки на корне солодки и алтея.
Заболевшим парагриппом советуют пить чай на цветках липы, облепиховый сок, морс из клюквы, отвар алоэ с медом.
Вакцина от парагриппа не изобретена. Поэтому проводятся стандартные профилактические мероприятия, как при ОРЗ: соблюдение карантина, осуществление генеральной влажной уборки, избегание людных мест во время вспышек недуга, закаливание, прием иммуномодулирующих препаратов.
Не стоит волноваться, если малыш заболел парагриппом, так как прогноз благоприятный. Возможность смертельного исхода почти отсутствует. Она может появиться лишь при тяжелых осложнениях после присоединения бактериальной инфекции при отсутствии своевременной терапии.
Парагрипп – это инфекционное заболевание. Его вызывает одноименный вирус. Парагрипп чаще всего поражает маленьких детей (в среднем от двух до пяти-шести лет). Болезнь отличается тем, что синдром интоксикации менее выраженный, чем у гриппа, а возбудитель не такой изменчивый. Это заболевание передается только воздушно-капельно (аэрозольный механизм передачи). Если в воздухе присутствуют капельки слюны больного человека, то с вдыхаемым воздухом вирус оседает на слизистых оболочках, в основном на верхних дыхательных путях. В месте оседания вируса появляется воспаление – защитная реакция, которая возникает в организме как ответ на вредные воздействия. Появляется отек, скапливается слизь. Так как вирус способен полностью разрушать клетки эпителия, он через верхние дыхательные пути попадает в кровоток и вызывает интоксикацию организма.
Как проявляется парагрипп у детей? Симптомы и лечение этого заболевания будут описаны в статье.

Характеристика вируса
Парагрипп – это парамиковирус, содержащий РНК в качестве генетического материала. Он довольно крупный, в размерах достигает 300 нанометров. Эти вирусы агглютинируют (склеивают) эритроциты человека и обезьян, морских свинок и кур. Возбудитель крайне неустойчив во внешней среде. В квартире сохраняется в воздухе не более четырех часов. Если нагреть окружающую среду вируса до 50 градусов по Цельсию, то он полностью инактивируется (теряет патогенные свойства) уже через 30 минут.
Периоды болезни
Первый период – инкубационный. Он начинается сразу же после внедрения вируса в организм ребенка и длится в течение недели. В последние дни этого периода больной становится опасным для окружающих, потому что является источником парагриппа. Следующий период – продромальный. Он длится от двух дней до недели и характеризуется появлением первых катаральных явлений (очаговые воспаления, возникающие на месте оседания вируса).
Эпидемиология
Очень распространено это заболевание среди военнослужащих. Однако чаще всего встречается парагрипп у детей. На долю данной инфекции приходится от 10 до 30% всех детских респираторных заболеваний. Наибольший подъем заболеваемости наблюдается зимой среди малышей первых нескольких лет жизни. Вспышки этого заболевания нередки в коллективах (например, в детских садах). Практически любой ребенок болеет парагриппом несколько раз за свою жизнь.
Парагрипп: симптомы у детей
Симптомы этого заболевания мало отличаются от симптомов гриппа или ОРВИ. К ним можно отнести слабость, ощущение "ломоты" во всем теле, головную боль, лихорадку и ухудшение аппетита. Эти симптомы - реакция организма на внедрение вируса.
Грипп и парагрипп у детей сложно отличить самостоятельно. По этой причине ни в коем случае нельзя пренебрегать консультацией врача.

Возможные осложнения
Детский иммунитет не способен справиться с этим заболеванием самостоятельно, так как иммунные клетки не могут выделять достаточное количество антител. Таким образом, если никак не поддержать организм, болезнь будет прогрессировать, ухудшая общее состояние ребенка.
Заболевание проявляется сразу, температура повышается до отметки в сорок градусов уже спустя три дня после заражения.

Формы заболевания
На данный момент различают три формы парагриппа. Их разница в том, как именно протекает заболевание. Существует легкая, среднетяжелая и тяжелая формы. Во время легкой формы температура либо не повышается совсем (нормальная), либо держится на протяжении всего заболевания от 37,1 до 38,0 градусов по Цельсию (субфебрильная). При среднетяжелых формах средняя температура колеблется от 38,1 до 39,0 градусов (пиретическая). Наиболее редко встречается тяжелая форма парагриппа. Температура поднимается выше 39,1 градусов (гиперпиретическая), симптомы интоксикации очень сильно выражены.
Диагностика
Прямым показанием к обследованию являются проявляющиеся симптомы – катаральные явления, синдром ложного крупа. Необходимо сделать рентген грудной клетки и анализ крови, выявляющий антитела к вирусу.
Признаки парагриппа у детей часто похожи на симптомы других вирусных заболеваний, таких как грипп, аденовирусные и респираторно-синицитальные инфекции. Поэтому окончательный диагноз нельзя поставить только на основе объективной и субъективной симптоматики, необходимы результаты лабораторных исследований.
Типы парагриппа
Выделяют пять типов вируса парагриппа. Четвертый и пятый неопасны для человека, а вот первые три являются патогенными и вызывают заболевания. Парагрипп 1 типа у детей характеризуется синдромом ложного крупа в качестве осложнения. Второй мало чем отличается от первого. А вот третий считается главным патогеном. Его основное осложнение – пневмония, а само заболевание протекает наиболее тяжело.
Лечение парагриппа
В целом вовремя диагностированное заболевание успешно лечится. Лечение парагриппа у детей может проводиться дома, но только в том случае, если нет синдрома ложного крупа и тяжелых бактериальных осложнений (синусита, ангины, пневмонии). Оно проводится симптоматическими средствами (лекарства от кашля, насморка, жаропонижающие). Одним из самых эффективных методов считается введение специального препарата – гриппозного иммуноглобулина. Этот препарат содержит антитела к конкретному типу вируса.
Тем не менее применяют его только при тяжелых формах заболевания. При легкой и среднетяжелой формах считается достаточным лечить только симптомы.
Немаловажным считается постельный режим. Также необходима калорийная пища без каких-либо ограничений и обильное теплое питье.
Не забывайте о том, что лечение должно проходить под присмотром врача!

Народные средства
Среди лекарственных трав можно найти и противомикробные (ромашка, зверобой, шалфей, календула, эвкалипт), и противовирусные (шкурки граната, малина, лук, ежевика, чеснок, эхинацея). Жар хорошо снижают липа, мать-и-мачеха, малина, а солодка, укроп, душица и айва оказывают бронхорасширяющее и отхаркивающее действие.
Следует помнить, что лечение народными методами допустимо только для детей старшего возраста, не имеющих сопутствующих патологий. У малышей и ослабленных детей заболевание протекает стремительно, а процесс молниеносно генерализуется. Поэтому в данных случаях показано только медикаментозное лечение, желательно с госпитализацией больного.
Прогноз парагриппа
Чаще всего прогноз заболевания у детей положительный. Летальные исходы возникают крайне редко. В основном такое происходит, когда развиваются серьезные заболевания. К ним относятся пневмония, а также гнойный ларинготрахеобронхит.
Профилактические меры
Профилактика парагриппа ничем не отличается от профилактики других инфекционных заболеваний. Больного ребенка нужно изолировать сразу после того, как был выявлен недуг. Выделение вирусов продолжается около 5-7 дней, поэтому изоляция необходима именно на такой период времени. Помещение, где находится больной, нужно постоянно проветривать, а окружающие предметы обрабатывать дезинфицирующим раствором. Контакты с больным нужно свести к минимуму, а при вынужденных ситуациях необходимо использовать медицинскую маску. Также лишним не будет попринимать противовирусные и противобактериальные препараты.

Вакцинация
Существует мнение, что прививок от гриппа и парагриппа не существует. Это не совсем так. Грипп действительно очень изменчив, имеет огромное количество штаммов, а посему прививаться от него бессмысленно. С парагриппом ситуация совсем иная. Прививка от него существует, ведь, как говорилось ранее, этот вирус почти не изменяется. Однако споры об эффективности этой вакцины не утихают ни на минуту, поэтому решение о необходимости иммунизации ребенка возлагается исключительно на родителей.
Парагрипп – страшно или нет?
Исходя из всего вышесказанного, можно сделать вывод, что в современном мире парагрипп у детей не является чем-то очень страшным или опасным. Большинство детей успешно переносят это заболевания при условии соблюдения всех необходимых гигиенических и профилактических норм. Также очень важны своевременная диагностика и правильно назначенное лечение. Будьте здоровы!

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Парагрипп - острое заболевание дыхательных путей с умеренной интоксикацией и преимущественным поражением слизистых оболочек носа и гортани. Вирусы парагриппа человека (HPIVs) представляют собой группу (типы 1-4) организмов, которые вызывают различные респираторные инфекции (круп, пневмонию и бронхиолит).

[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
Эпидемиология
В общей структуре вирусных заболеваний дыхательной системы у детей на долю парагриппа приходится от 10 до 30%. Доля случаев парагриппа зависит от времени года, заболеваемости гриппом и другими ОРВИ, от возраста детей и полноты диагностики. Наибольшая заболеваемость регистрируется среди детей первых 2 лет жизни. Спорадическая заболеваемость регистрируется круглый год с подъемом зимой. В детских коллективах часто наблюдаются вспышки. Практически все дети переболевают парагриппом несколько раз.
Источником инфекции является только больной человек, который опасен в течение всего острого периода болезни - до 7-10 дней. Вирус передается от человека человеку воздушно-капельным путем. Наибольшее значение в патологии человека имеют вирусы типов 1,2 и 3.

[9], [10], [11], [12], [13], [14], [15]
Причины парагриппа у ребенка
Возбудитель относится к семейству парамиксовирусов. Известны 5 типов вирусов парагриппа человека. Все они обладают гемагглютинирующей активностью. У всех типов обнаружена нейраминидаза. Содержат РНК, имеют большие размеры - 150-200 нм, нестойки в окружающей среде. От вирусов гриппа их отличают стабильность антигенной структуры и отсутствие видимой изменчивости генома вириона.

[16], [17], [18], [19]
Возбудители
Патогенез
Вирус с капельками слюны и пыли попадает на слизистые оболочки верхних дыхательных путей и проникает в эпителиальные клетки преимущественно носа и гортани. В результате цитопатического действия в эпителиальных клетках возникают явления дистрофии и некробиоза с полным их разрушением. Местно развивается воспалительный процесс и накапливается слизистый экссудат, появляется отечность. Особенно выраженные местные изменения обнаруживаются в области гортани, в результате чего часто возникает синдром крупа.

[20], [21], [22], [23], [24], [25], [26], [27]
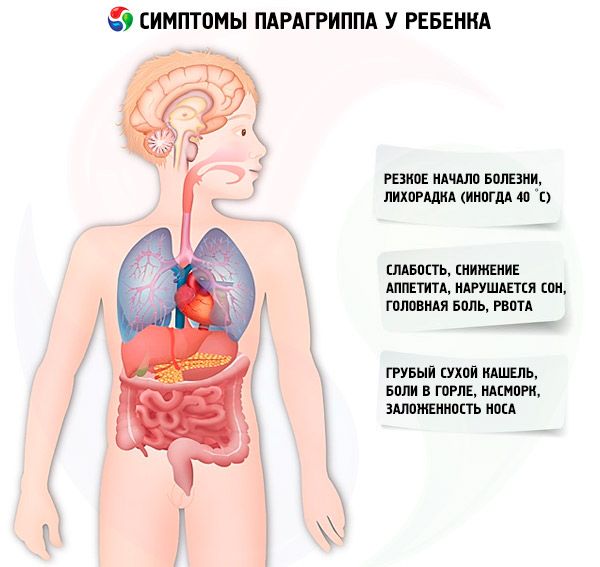
Симптомы парагриппа у ребенка
Инкубационный период составляет 2-7 дней, в среднем 3-4 дня. Заболевание парагрипп у большинства больных начинается остро с подъема температуры тела, появления слабовыраженных симптомов интоксикации и катаральных явлений. Обычно температура достигает максимума на 2-3-й день болезни, реже в 1-й день. Общее состояние ребенка в разгар заболевания нарушается умеренно. Дети жалуются на слабость, снижение аппетита; нарушается сон. Бывает головная боль, однократная рвота. У отдельных больных температура тела может достигать 40 °С, но резко выраженных симптомов интоксикации при этом не наблюдается.
Симптомы парагриппа начинаются с катаральных явлений, которые довольно выражены уже с 1-го дня болезни. Отмечается упорный, грубый сухой кашель, боли в горле, насморк, заложенность носа. Выделения из носа сначала слизистые, позже могут стать слизисто-гнойными. При осмотре ротоглотки отмечают отечность, умеренную гиперемию слизистой оболочки, дужек, мягкого нёба, задней стенки глотки, иногда обнаруживается экссудативный гнойный выпот в лакунах.
Часто первым проявлением парагриппозной инфекции является синдром крупа, преимущественно у детей в возрасте от 2 до 5 лет. В этих случаях среди полного здоровья ребенок неожиданно просыпается ночью от грубого, лающего кашля. Быстро присоединяются охриплость голоса, шумное дыхание и развивается стеноз гортани. Однако при парагриппе стеноз редко достигает II и еще реже - III степени.
Парагриппозный круп быстро исчезает по мере ликвидации острых симптомов парагриппа. Если присоединяется вторичная микробная флора, течение крупа более длительное.

[28], [29], [30], [31], [32]
Читайте также:


