Перелом бугристости большеберцовой кости у детей
Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

У взрослых людей избыточная бугристость костей может быть признаком гипофизарной дисфункции с выделением избыточного количества гормона роста. Обычно таким образом проявляется аденома гипофиза. Поэтому, в зависимости от возраста бугристость костей, обнаруженная при рентгенографическом или МРТ обследовании, должна пристально рассматриваться, дифференцированно классифицироваться и подвергаться комплексному терапевтическому воздействию в случае такое необходимости.
Если у вас или вашего ребенка обнаружена бугристость костей, то советуем без промедления посетить врача ортопеда. Также вам может потребоваться консультация эндокринолога, остеопата и манулаьного терапевта. Записаться на бесплатный прием к ортопеду или мануальному терапевту вы может прямо сейчас. В нашей клинике мануальной терапии первый прием для всех пациентов проводится бесплатно. В ходе консультации врач проводит осмотр и сбор анамнеза, устанавливает предварительный диагноз, дает индивидуальные рекомендации по проведению диагностики и лечения.
Бугристость берцовых и бедренных костей
В детском возрасте довольно долго сохраняется бугристость берцовых костей, за счет чего происходит быстрое увеличение роста малыша. В подростковом возрасте сохраняется некоторая бугристость бедренной кости, но уже ближе к достижению возраста в 15-ть лет эти точки роста полностью закрываются. Костный скелет начинает формироваться по принципу утолщения и набора массы.
Стоит исключать из жизни ребенка следующие факторы негативного влияния:
- избыточная масса тела – приводит к увеличению физической, механической и кинетической нагрузки на точки роста костной ткани, замедляет процесс формирования новых трабекул, делает потенциально опасным процессом утолщение головок костей и их искривление;
- дефицит витамина D, спровоцированный неправильной работой толстого кишечника или недостаточным количеством солнечных лучей – приводит к разрушению связей солей кальция в костной ткани, недостаточности их усвоения, остеопорозу (в первый год жизни может развиваться рахит);
- занятия спортом с массивной физической нагрузкой на костный скелет (тяжелая атлетика, подвижные спортивные игры, сумо, бокс и другие виды борьбы);
- искривление позвоночника и другие виды нарушения осанки;
- плоскостопие и косолапость, искривление голеней и бедренных шеек;
- неправильное питание с недостаточным количеством белка и минеральных веществ;
- травматическое воздействие;
- неправильный выбор обуви и одежды;
- ранняя постановка на ножки в младенческом возрасте;
- ведение малоподвижного образа жизни без достаточного количества времени, проводимого на свежем воздухе.
Также стоит исключать различные сопутствующие патологии, такие как нарушение процесса кроветворения, анемия, гипотрофия, дистрофия мышечной ткани и т.д. При появлении первых же признаков патологической бугристости костей важно посетить врача для проведения дифференциальной диагностики. Иногда таким образом проявляются злокачественные новообразования на ранних стадиях своего развития.
Бугристость плюсневой и пяточной кости
Бугристость плюсневой кости в возрасте старше 12-ти лет – это абсолютная патология, поскольку к достижению этого возрастного рубежа данная точка роста костного скелета уже должна инактивироваться. При дальнейшем росте плюсневых костей стопы у ребенка могут появляться разнообразные проблемы с постановкой ног, вальгусной и варусной деформацией голеней, появлением признаков остеохондропатии других структурных частей голеностопного сустава.
- бугристость пяточной или таранной кости возникает по причине недостаточного кровоснабжения определённой области надкостницы или замыкательной пластинки;
- следующий этап – тотальное разрастание костной ткани с компенсаторной целью;
- но на фоне недостаточного кровоснабжения происходит неполная кальцинация новых трабекул;
- в результате они становятся довольно хрупкими;
- на фоне появления многочисленных трещин начинается процесс отложения солей кальция в виде грубых шипов и наростов.
У детей бугристость пяточной кости обычно является следствием травматического воздействия. Без своевременного лечения может постепенно прогрессировать, приводят к искривлению костей, нарушению походки и появлению выраженной боли в голеностопном суставе за счет развития вторичной контрактуры.
Бугристость лучевой и плечевой кости
В проекции верхних конечностей также существуют определённые точки роста, которые в детском и подростковом возрасте обеспечивают гармоничное и равномерное развитие костного скелета. Однако при достижении определённого возраста эти локальные точки роста должны закрываться. Весь процесс регулируется гипофизом за счет выработки гормона роста. Он в большом количестве выделяется у детей и в незначительных концентрациях присутствует в организме взрослого человека.
Если бугристость лучевой кости определяется у взрослого человека, то следует проводить дополнительное обследование с целью исключения риска развития онкологического процесса. Аналогичным образом следует воспринимать и бугристость плечевой кости -важно обнаружить причину её гипертрофии.
Так, дельтовидная бугристость плечевой кости может быть деформирована у спортсменов, которые увлекаются тяжелой атлетикой. В этом месте крепится дельтовидная мышца и при высоких физических нагрузках за счет утолщения сухожилия происходит гипертрофирование участка костной ткани в виде бугристости.
Бугристость головки плечевой кости может быть усилена при сглаживании суставной губы впадины лопатки. Это состояние приводит к формированию факторов риска по развитию привычного вывиха плеча. При устойчивом связочном и сухожильном аппарате с течением времени наблюдается компенсаторная реакция по усилению бугристости плечевой кости в области её головки. Если не предпринимать меры для лечения этого состояния, может наблюдаться сильное разряжение структуры трабекул. Это становится патологической причиной многократных переломов головки плечевой кости.
Остеохондропатия и перелом бугристости большеберцовой кости
Бугристость большеберцовой кости сохраняется в виде точки роста дольше всего. Она полностью закрывается в возрасте 20 – 21 года. До этого момента высока вероятность получения травмы данной области.
Остеохондропатия бугристости большеберцовой кости – это специфическое состояние, характерное для детей, которые ведут активный образ жизни и активно занимаются тяжелоатлетическими видами спорта. Впервые обнаруживается у подростков в возрасте старше 12 – 13 лет. Типичный клинический признак – отставание в развитии голени. Она выглядит слишком короткой и искривленной.
В месте бугристости большеберцовой кости происходит крепление четырехглавой мышцы голени. Она активно сокращается при ходьбе, беге, прыжках и других видах физической нагрузки. Чрезмерное увлечение спортивной ходьбой или бегом может привести к частичной деформации бугристости в месте крепления сухожилия данной мышцы.
Постепенно за счет нарушения процесса кровоснабжения происходит деформация костной ткани – она становится более хрупкой. Это приводит к появлению трещин и переломов. на места срастания поврежденной костной ткани образуется не мозоль, а нарост в виде шипов или шишек. Это довольно неприятное явление, которое может приводить к внешней деформации конечности, развитию контрактуры коленного сустава и утрате подвижности в нем.
Вторичный перелом бугристости большеберцовой кости – это всегда повод для проведения обследования и исключения вероятности развития болезни Осгуда-Шлаттера. Эта патология зачастую развивается в возрасте 10 – 12 лет и без лечения приводит к многочисленным переломам и деформациям костного скелета ребенка.
Стоит обратить внимание на следующие клинические признаки бугристости костей нижних конечностей у детей:
- периодические жалобы на боли в ногах, усиливающиеся даже после незначительных физических нагрузок;
- стремление ребенка к ведению малоподвижного сидячего образа жизни;
- покраснения вокруг крупных суставов (голеностопный, коленный, тазобедренный);
- болезненность при попытке прощупать головки костей, входящих в суставную капсулу;
- скованность движений в утренние часы и после периодов статического напряжения тела;
- отечность мягких тканей и воспалительное утолщение связок, сухожилий и мышц вокруг пораженного сустава.
Для исключения переломов и трещин при появлении подобных симптомов всегда следует прибегать к дифференциальной диагностике с помощью рентгенографического снимка. Более детальные клинические данные можно получить при проведении обследования МРТ.
При отсутствии своевременного лечения возможно развитие серьезных осложнений: асептического некроза костной ткани, последующей за ним фрагментации и частичного замещения фиброзными волокнами. Это может привести к инвалидности и утрате способности к самостоятельному передвижению.
Лечение бугристости большеберцовой кости
Начинать лечение бугристости большеберцовой кости необходимо с устранения причины её образования. Если это выраженные физические нагрузки, то их следует полностью исключить. Целостность костной ткани может быть обеспечена за счет использования фиксирующих лангет, повязок, гипсовых накладок, отрезов и т.д. Правильный вариант фиксации поврежденных участков кости поможет выбрать опытный врач ортопед.
Следующий этап лечения – восстановление процесса кровоснабжения и циркуляции лимфатической жидкости в очаге поражения. Для этих целей разрабатывается индивидуальный курс мануальной терапии, массажа и остеопатии. Помимо этого может использвоаться рефлексотерапия с целью запуска процесса естественной регенерации участков разрушенной костной ткани в области бугристости.
С целью реабилитации разрабатывается комплекс лечебной гимнастики и кинезиотерапии. Это позволяет восстановить работоспособность мышечной ткани и укрепить костный скелет.
Если вам требуется консультация по поводу лечения бугристости костей у детей и взрослых, то вы можете записаться на первичный бесплатный прием к мануальному терапевту или ортопеду в нашей клинике. В ходе приема доктор проведёт осмотр, ознакомится с результатами обследований, поставит диагноз и даст индивидуальные рекомендации по возможностям и перспективам лечения.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Остеохондропатия бугристости большеберцовой кости, или болезнь Осгуда-Шлаттера – нарушение питания участка кости, которое вызывает дистрофические изменения. Обычно развивается у детей 10-17 лет из-за серьезных физических нагрузок, например, занятий спортом или хореографией. Лечение болезни Осгуда-Шлаттера зачастую приводит к благоприятному исходу. Но, как показывает практика, цикл восстановления костной ткани следует начинать как можно раньше, иначе недуг может перерасти в деформирующий артроз, лечение которого требует большего времени и значительных усилий.
Особенности болезни Шлаттера
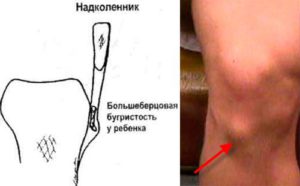
Бугристость – это точка роста кости, место, где она соединяется с хрящами. У детей этот участок рыхлый, что позволяет кости расти в длину, поэтому он легко травмируется. Со временем в этой области развивается асептический некроз (частичное отмирание тканей).
В большинстве случаев наблюдается симметричное поражение костных тканей некоторых конечностей, хотя иногда изменения заметны только на одном суставе.
Часто поражение большеберцовой кости сочетается с патологическими изменениями в позвоночнике больного.
Заболевание наблюдается у 20% детей, серьезно занимающихся спортом. Но патология может возникнуть и вследствие бытовых травм, а порой и вовсе без внешних воздействий. При этом у мальчиков нарушение диагностируется гораздо чаще, чем у девочек.
Признаки и течение заболевания
Распознать патологию можно по следующим симптомам:
- отечность пораженного участка;
- утолщения в мягких тканях;
- болевые ощущения во время пальпации;
- дискомфорт и боли при сгибании колена.
Остеохондропатия бугристости не вызывает повышения температуры тканей в области поражения или изменения их окраски.
В первое время неприятные ощущения наблюдаются только периодически, как правило – во время ходьбы, бега или приседаний. Особенно сильные болевые ощущения появляются, когда пациент находится в положении стоя на коленях. При обострениях наблюдаются изменения в переднепрокисмальной части голени, которые особенно хорошо видны, если нога согнута в колене.
Бугристость при этом может быть сглажена или иметь эластичную консистенцию при пальпации.
На первой стадии заболевания начинается некроз костной ткани, причем анализ крови на предмет наличия в организме воспалительного процесса результатов не дает. Этот период может продолжаться до нескольких месяцев.
Эта стадия может длиться более 6 месяцев.
Следующий этап – фрагментация бугристости большеберцовых костей , которая может длиться от полугода до 2-3 лет. Омертвевшие участки кости рассасываются, их заменяет грануляционная ткань и остеокласты. Рентгенография показывает уменьшение высоты берцовой кости.
Завершается протекание болезни Осгуда-Шлаттера восстановлением костной ткани. При этом восстанавливается форма и структура кости. Стадия может длиться от нескольких месяцев до 1,5 лет. Однако без квалифицированного лечения кость может так и не вернуться к изначальному виду, тогда заболевание перерастет в деформирующий артроз.
Диагностика заболевания
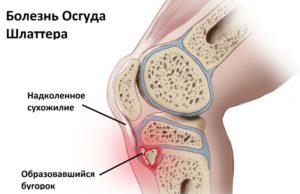
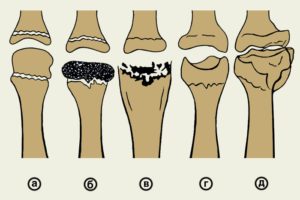
Остеохондропатия бугристости диагностируется на основе результатов рентгенографии. На снимке могут быть выявлены следующие признаки заболевания:
- нарушение структуры кости, светлые участки ткани чередуются с темными;
- формирование краевой полости, из-за которой невозможно различить контуры бугристости большеберцовой кости;
- смещение фрагментов кости проксимально и вперед;
- на последней стадии остеохондропатия может привести к деформации бугристости большеберцовой кости, в результате ее форма становится округлой и каплевидной.
Методы лечения
Лечение остеохондропатии большеберцовой бугристости (болезни Осгуда-Шлаттера) возможно как в условиях стационара, так и амбулаторно. Назначается хирургом, травматологом или ортопедом. Как правило, рекомендуются следующие методы терапии:
- полное ограничение физических нагрузок;
- наложение гипсовой повязки или фиксирующей манжеты;
- физиотерапия: УВЧ или парафинотерапия.
Если наблюдается сильный болевой синдром, врач назначает обезболивающие средства.
В обязательном порядке назначается лечебная физкультура в качестве реабилитации. После того как основные симптомы заболевания будут устранены, специалист назначает восстанавливающие процедуры и санитарно-курортное лечение.
Хороший эффект обеспечивают лечебные грязевые ванны, гидротерапия.
Даже при стойкой ремиссии больному придется отказаться от травмоопасных видов спорта.
Дата обновления: 2015-10-22
В настоящее время такая патология, как остеохондропатия бугристости большеберцовой кости, встречается довольно часто. От данного недуга страдают молодые люди. Заболевание часто диагностируется у лиц, занимающихся определенным родом деятельности (футболистов, баскетболистов, легкоатлетов и других спортсменов).

Второе название подобной патологии — болезнь Шляттера. Заболевание опасно тем, что имеет хроническое прогрессирующее течение и при отсутствии должной терапии может стать причиной утраты человеком трудоспособности. Каковы этиология, клиника и лечение болезни Шляттера?
Особенности болезни Шляттера
Остеохондропатия бугристости большеберцовой кости — это заболевание невоспалительного генеза, характеризующееся разрушением (некрозом) бугристости кости. Большеберцовая кость формирует скелет нижних конечностей. Располагается она в области голени (между коленом и ступней). Это одна из самых крупных костей в теле человека. Рядом с ней располагается малоберцовая кость. Бугристость находится в верхней части переднего края кости. К ней крепится четырехглавая мышца бедра. Данное заболевание известно уже около века и входит в особую группу болезней, названных остеохондропатиями.

Болезнь Шляттера чаще всего диагностируется у людей в возрасте от 10 до 18 лет. Мальчики страдают от этого недуга значительно чаще девочек.
Связано это с более активным образом жизни лиц, пристрастием к спортивным играм, что нередко приводит к травматизации кости.
Процесс чаще всего затрагивает обе кости. Реже наблюдается одностороннее поражение. Нередко наблюдается сочетанное поражение большеберцовой кости и позвоночника. Заболевание протекает в хронической форме. При этом велик процент доброкачественного протекания болезни.
Остеохондропатия бугристости большеберцовой кости чаще всего развивается на фоне травмы. Последняя может быть обусловлена:
- занятиями спортом (футболом, волейболом, хоккеем, баскетболом);
- занятиями хореографией;
- регулярными ударами в область голени.
В группу риска входят дети и подростки, активно занимающиеся спортом. Около 20% от всех подростков-спортсменов страдают от этой патологии. Болезнь Шляттера может возникать и у детей, которые не ведут подобный образ жизни. Причиной в этом случае могут быть бытовые травмы.

За последние годы девушки все чаще увлекаются гимнастикой, фигурным катанием, хореографией, фитнесом. Поэтому они тоже подвергаются опасности.
Постоянные травмы приводят к тому, что происходит нарушение питания бугристости кости голени. Способствует этому сокращение четырехглавой мышцы. Во всех трубчатых костях имеются так называемые зоны роста. У детей наблюдается активный рост костей, еще не развитых до конца. Регулярные травмы могут провоцировать отрывные переломы. Эти переломы вскоре зарастают, а на этом месте формируется костный нарост. Со временем это вызывает характерные симптомы у детей и подростков.
Болезнь Шляттера имеет довольно скудную симптоматику. На ранних стадиях больные могут не предъявлять никаких жалоб. Наиболее частым симптомом является боль. Она имеет следующие особенности:
- локализуется в области большеберцовой кости ближе к колену;
- сперва слабая, но постепенно усиливается;
- становится интенсивнее при активных движениях;
- усиливается в положении стоя на коленях;
- стихает в состоянии покоя;
- нередко сочетается с припухлостью в области колена.

К объективным признакам заболевания относятся выраженный отек тканей в месте поражения, болезненность кости при пальпации. Заболевание является неинфекционным, поэтому общие симптомы в виде повышения температуры тела не отмечаются. В отличие от перелома или ушиба на месте повреждения кости не наблюдается выраженная гиперемия. У некоторых больных заболевание протекает волнообразно. При этом обострение в виде болевого синдрома может спровоцировать интенсивная физическая нагрузка (прыжки, бег, приседания).
Диагностические мероприятия
Остеохондропатию бугристости большеберцовой кости можно выявить на основании внешнего осмотра, характерных клинических данных и рентгенологической картины. Немаловажное значение в постановке диагноза имеют данные о пациенте. Во внимание берутся возраст и пол больного. Диагностика включает в себя:

- сбор анамнеза заболевания и жизни;
- осмотр нижних конечностей;
- пальпацию;
- рентгенологическое исследование;
- УЗИ;
- общее и биохимическое исследование крови.
В настоящее время все чаще для обнаружения патологии костной системы применяются компьютерная и магнитно-резонансная томографии. Инструментальное исследование целесообразно проводить несколько раз, чтобы определить, прогрессирует заболевание или нет. На ранних этапах с помощью рентгенологического исследования можно выявить уплощение мягкого покрова в области бугристости кости, а также признаки увеличения сумки коленного сустава. По мере развития болезни определяется шиповидный выступ.
Что же касается лабораторного исследования, то оно необходимо для исключения других заболеваний, в частности ревматоидного артрита. При последнем в крови обнаруживается ревматоидный фактор. В качестве диагностического исследования может проводиться ПЦР-исследование для исключения поражения сустава инфекционного генезе. Врач обязательно должен провести дифференциальную диагностику с другими заболеваниями (остеомиелитом, ревматоидным артритом, переломами, туберкулезом костей, сифилисом).
Лечение болезни Шляттера
Лечение остеохондропатии бугристости большеберцовой кости включает в себя обеспечение пораженных конечностей покоем, физиотерапию, ЛФК, санаторно-курортное лечение, применение лекарственных препаратов.
Консервативное лечение может проводиться амбулаторно. Лечение проводит травматолог, ортопед или хирург. Обеспечение покоя достигается следующими способами:
- исключением физической нагрузки на организм в целом;
- отказом от занятий активными видами спорта;
- наложением фиксирующей повязки или гипсовой манжеты.
Так как основным симптомом заболевания является боль, нередко требуется назначение обезболивающих средств из группы НПВС. Для скорейшего выздоровления показана физиотерапия. В данной ситуации могут проводиться УВЧ-терапия, магнитотерапия, лечение парафином. Для нормализации кровотока и уменьшения боли нередко проводится массаж нижних конечностей. Для улучшения состояния больных часто выполняется ударно-волновая терапия. Хороший терапевтический эффект дает электрофорез с кальцием. Огромное значение имеет лечебная физкультура. Она позволяет растянуть сухожилия в области колен и сами мышцы. После полного курса терапии больному рекомендуется санаторно-курортное лечение. Во время него проводятся гидротерапия, лечение грязью. В период реабилитации требуется ограничить нагрузку на коленные суставы.
В редких случаях при неэффективности консервативного лечения организуется хирургическое вмешательство. Оно показано при постоянных сильных болях и фрагментации (дроблении костных структур). Оперативное лечение проводится редко. Таким образом, болезнь Шляттера развивается преимущественно у молодых людей. Профилактика данной патологии включает в себя применение средств защиты (наколенников), исключение постоянных травм, укрепление связочного аппарата, рациональное питание.
Дегенеративные изменения костной ткани в детском возрасте возникают под влиянием определенных факторов. Преимущественно этим недугом страдают подростки от 10 до 16 лет.
Особенности болезни Осгуда-Шляттера
Излюбленная локализация остеохондропатии – бугры пяточной и берцовой кости, тела позвонков. Патологический процесс берет начало в период гормональной перестройки и влияет на рост и развитие костей. Кровеносные сосуды не успевают вырастать вслед за костной массой, и происходит голодание тканей.
Вследствие этого начинается разрушение (некроз), которое принимает хроническую форму. При раннем диагностировании недуг протекает доброкачественно.
Причины

Остеохондропатия бугристости большеберцовой кости возникает под влиянием следующих факторов:
- наследственная предрасположенность;
- нарушение гормонального обмена, заболевания щитовидной железы;
- плохая усвояемость минералов, витаминов;
- частые травмы, последствия после повреждений, сдавливание мелких сосудов, нарушение кровоснабжения кости.
Симптомы и степени поражения
Первый признак болезни Осгуда-Шлаттера – появление опухолевидного образования под коленной чашечкой. При пальпации отмечается плотная, неподвижная шишка без признаков воспаления. Нередко больной жалуется на небольшую боль при надавливании и отечность тканей вокруг патологии.
Болевой синдром развивается позже, после интенсивных физических нагрузок, при стоянии на коленях и проходит в покое.
Функция коленного сочленения не изменена, но выделяют напряжение четырехглавой мышцы бедра и неприятные ощущения в ней при движении.
Выделяют 3 степени развития апофиза большеберцовой кости (остеохондропатии):
- Первая – симптоматика заболевания практически отсутствует, но появляются болезненные ощущения после двигательной активности. Латентный период может занимать от полугода.
- Вторая – характерная припухлость под коленом, боль становится сильнее.
- Третья – недуг приобретает хроническое течение, больной постоянно испытывает дискомфорт при движениях.
Патология у детей

Болезнь чаще развивается у мальчиков, чем у девочек.
Проявления остеохондропатии бугристости кости (большеберцовой) развивается у детей, активно занимающихся разными видами спорта: футбол, волейбол, хоккей, баскетбол, фигурное катание, гимнастика.
Иногда заболевание прогрессирует из-за частого травмирования области голени при спортивных занятиях или в бытовых случаях.
Диагностика
Диагностирование патологического процесса проходит в несколько этапов:
Лечение
Лечение остеохондропатии бугристости большеберцовой кости комплексное и включает в себя несколько способов.

- В период проведения терапии пациенту необходимо исключить все занятия спортом и при ходьбе пользоваться фиксаторами или ортопедическими бандажами, позволяющим разгрузить колено и снизить напряжение мышц.
- Из медикаментозных препаратов назначаются НПВС или анальгезирующие средства короткими курсами для снятия болевого синдрома. Также больной должен принимать лекарства, улучшающие кровообращение в пораженной кости, препараты кальция, витаминные комплексы.
Лечить гормональные нарушения у подростка необходимо у эндокринолога.
- Методы физиовоздействия включают в себя:
- лазер;
- магнит;
- УВЧ;
- электрофорез с лекарственными веществами;
- грязевые и парафиновые аппликации.
Физиолечение снижает боль и улучшает трофику в тканях, предотвращая кислородное голодание.
- Лечебная гимнастика при болезни Осгуда-Шляттера способна предупредить развитие мышечной атрофии, вернуть эластичность мышцам, снизить отечность и восстановить привычный объем движений.
Курс ЛФК разрабатывается индивидуально с учетом степени развития болезни и возраста пациента. Упражнения можно делать в домашних условиях или в гимнастическом зале.
Перед началом занятий необходимо выполнить разминку и приступить к основному комплексу гимнастики:
- ходьба на носочках;
- неглубокие приседания;
- катание травмированной ногой небольшого мяча. Дома можно использовать бутылку с водой или скалку;
- вытягивание носков от себя и к себе несколько раз. Стопа должна полностью разгибаться;
- ходьба на месте и по лестнице в течение нескольких минут.
При появлении дискомфорта занятия следует прекратить до полного устранения симптоматики.
- Сеансы массажа проводятся для разработки поврежденной конечности и сохранения ее функциональной способности.
Во время процедуры массажист использует различные методики: поглаживание, нажатие, растирание, разминание, вибрирование. Вначале необходимо разогреть здоровую ногу, постепенно переключаясь на больную. При воздействии на кость не должно быть неприятных или болезненных ощущений.

После курса процедур в домашних условиях можно проводить самомассаж, предварительно приняв теплую ножную ванночку.
- В процессе терапии ребенку необходимо получать витамины и минеральные вещества из продуктов питания. В рационе должен присутствовать белок и кальций. Ежедневное меню включает в себя натуральное молоко, творог, сыр, овощи, фрукты, бульоны из нежирных сортов мяса, каши из различных круп.
Нельзя копчености, фастфуд, транс-жиры, снеки, красители.
После курса лечения состояние больного значительно улучшается, и симптоматика исчезает полностью. В основном консервативная терапия продолжается от 3 до 9 месяцев.
Оперативное вмешательство при остеохондропатии назначается в случаях:
- длительного течения недуга;
- отсутствия эффекта после консервативного лечения;
- появления осложнений (отрыва надколенника и др.);
- пациент старше 18 на момент постановки диагноза.
Хирургическая процедура проста, но требует долгой реабилитации и восстановления функции сочленения колена.
Вмешательство заключается в удалении костных разрастаний, очагов некроза, подшивании трансплантата для фиксации бугристости кости. Данная методика устраняет отрывной перелом и возвращает колену привычный объем движений.
После курса физиолечения и ЛФК возврат к спортивному виду деятельности возможен не ранее, чем через полгода.

Иногда специалист рекомендует заменить активные виды спорта на занятия плаваньем.
Прогноз и профилактика
Болезнь Шляттера имеет благоприятное течение при раннем выявлении и начале терапии.
В запущенных стадиях недуг переходит в хроническую форму с постоянными обострениями один или два раза в год. Часто заболевание может проходить самостоятельно.
Для предупреждения развития рецидивов следует выполнить ряд несложных мероприятий:
- Регулярные занятия лечебной физкультурой для укрепления мышечного корсета.
- Сеансы массажа и посещение бассейна.
- При выполнении активных физических упражнений необходимо носить защитные приспособления на коленных суставах или локтях, также можно вшить в спортивную форму подушки из поролона.
- Соблюдение правил техники безопасности во время уроков физкультуры, при гололеде, в домашних условиях, чтобы исключить дополнительное травмирование кости.
- Рациональное питание, богатое минералами и витаминами.
- Частые прогулки на свежем воздухе, ходьба в летнее время босиком по песку, мелкой гальке, траве.
- Санаторно-курортное лечение.

Остеохондропатия – заболевание, которое не стоит игнорировать, так как оно влияет на правильное развитие костной ткани. При подозрении на недуг необходимо провести обследование и помочь ребенку справиться с проблемой.
Читайте также:


