Перелом мыщелка затылочной кости судебная медицина
а) Определения:
• Травматические костные изменения мыщелков затылочной кости
б) Визуализация:
1. Общие характеристики перелома мыщелка затылочной кости:
• Наиболее значимый диагностический признак:
о Линия просветления в области мыщелка затылочной кости на КТ ± смещенный костный фрагмент
• Локализация:
о Один или оба мыщелка затылочной кости
• Морфология:
о Линейный, оскольчатый или отрывной типы переломов
• Анатомия мыщелков затылочной кости:
о Ориентированы косо, в горизонтальной плоскости направлены вперед и внутрь
о Наиболее узкой является центральная часть мыщелков, каудальная часть отличается наклоном в направлении снаружи внутрь
о Атланто-затылочные суставы-это чашеобразные сочленения выпуклых суставных поверхностей мыщелков затылочной кости и вогнутых верхних суставных поверхностей атланта:
- Во фронтальной плоскости суставы характеризуются наклоном суставных поверхностей в нижне-медиальном направлении
о В основании каждого мыщелка затылочной кости находится подъязычный канал (передний мыщелковый канал), содержащий в себе подъязычный нерв (12 пара ЧМН)
о Кнаружи от мыщелка и подъязычного канала и кзади от канала сонной артерии располагается яремное отверстие:
- В нервной части этого отверстия располагается 9 ЧМН и нижний каменистый синус
- Сосудистая часть содержит 10 и 11 ЧМН, луковицу яремной вены
о Сустав заключен в фиброзную капсулу, волокна которой вплетаются в заднюю и переднюю атланто-затылочные мембраны
о Крыловидные связки соединяют верхне-наружные поверхности зубовидного отростка с медиальными поверхностями мыщелков:
- Эти связки отличаются значительной прочностью, поэтому зачастую они отрываются с костными фрагментами, нежели чем рвутся на протяжении
- Они стабилизируют боковое сгибание и ротацию головы, ограничивая соответствующие движения черепа относительно атланта
о Текториальная мембрана прикрепляется к телам С2 и СЗ позвонков, зубовидному отростку и переднему краю большого затылочного отверстия:
- Она представляет собой краниальное продолжение ЗПС
- Ограничивает разгибание, сгибание и вертикальное смещение головы
о Клиническая симптоматика переломов мыщелков затылочной кости определяется взаимоотношением их с многочисленными окружающими сосудисто-нервными образованиями:
- Компрессия или тракционное повреждение корешков
- Прямое повреждение ствола мозга или сосудистых образований
2. Рентгенологические данные перелома мыщелка затылочной кости:
• Рентгенография
о Отличается крайне низкой чувствительностью (согласно данным одного из исследований, переломы мыщелков затылочной кости не были обнаружены рентгенологически ни у одного из 51 пациента с этими переломами), что связано со следующими факторами:
- Прямая проекция → мыщелки экранированы затылочной костью и верхней челюстью
- Боковая проекция → мыщелки экранированы сосцевидными отростками
- Рентгенограмма через открытый рот → сложно выполнить у пациентов, находящихся без сознания, интубированных и пациентов в тяжелом состоянии
о Можно косвенно заподозрить при обнаружении отека превертебральных мягких тканей
3. Флюороскопия:
• Флюороскопия в положении сгибания/разгибания позволяет оценить стабильность атланто-затылочного сочленения и выявить признаки нестабильности:
о Исследование следует проводить только после КТ, что позволит исключить случайное смещение фрагментов недиагностированного перелома при сгибании/разгибании
4. КТ перелома мыщелка затылочной кости:
• Костная КТ:
о Прямая визуализация переломов мыщелков затылочной кости о ± сочетанные переломы основания черепа, атланта и/или осевого позвонка
о ± атланто-затылочный подвывих
• КТ-ангиография:
о Оценка состояния сосудов вертебробазилярного бассейна
5. МРТ:
• STIR:
о Подвывих в атланто-затылочном сочленении, повреждение крыловидных связок, выпот в полости сустава
о Отек костного мозга:
- В острейший период может быть выражен минимально
о Отек превертебральных тканей или выйной связки
о ± отек и кровоизлияния в спинном мозге
о ± экстрадуральные, субдуральные кровоизлияния в области большого затылочного отверстия
• МР-ангиография:
о Оценка состояния сосудов вертебробазилярного бассейна
6. Ангиография:
• Прямая контрастная ангиография используется в тех случаях, когда КТ/МР-ангиография не позволяют исключить повреждение позвоночной артерии
7. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Мультидетекторная бесконтрастная костная КТ о МРТ для оценки состояния мягких тканей
• Протокол исследования:
о Тонкосрезовые ( 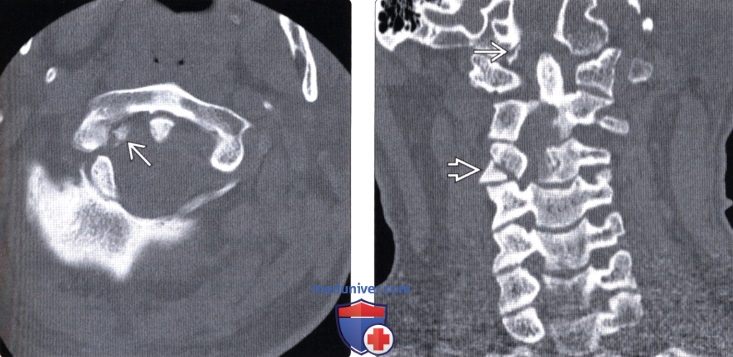
(Слева) КТ, аксиальный срез: отрывной перелом нижнего края правого мыщелка затылочной кости, фрагмент смещен медиально.
(Справа) На фронтальном КТ-срезе у этого же пациента также определяется небольшой отрывной перелом нижнего края правого мыщелка затылочной кости. Также здесь виден косой перелом правой боковой массы С3.
в) Дифференциальная диагностика:
1. Добавочные центры оссификации:
• Располагаются кпереди от мыщелков затылочной кости
• Имеют хорошо выраженные кортикальный слой
2. Патологические изменения костного мозга:
• Инфекционное поражение: остеомиелит
• Опухолевое поражение:
о Метастатические очаги
о Первичные опухоли
• Воспалительные изменения: ревматоидный артрит
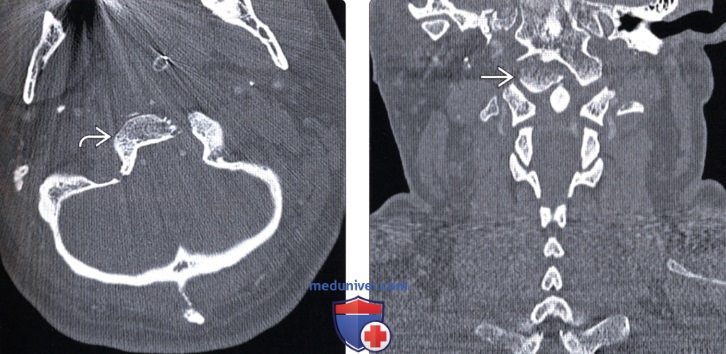
(Слева) КТ, аксиальный срез: отрыв правого мыщелка затылочной кости, фрагмент которого ротирован и смещен вниз и медиально, располагаясь над зубовидным отростком.
(Справа) На фронтальном КТ-срезе у этого же пациента определяется отрыв правого мыщелка затылочной кости, который смещен вниз и медиально и располагается над верхушкой зубовидного отростка.
г) Патология:
1. Общие характеристики перелома мыщелка затылочной кости:
• Этиология:
о Высокоэнергетическая закрытая травма, наиболее часто в результате ДТП
о Травмы КВС часто возникают при срабатывании подушек безопасности автомобиля
• Сочетанные травмы:
о Внутричерепные кровоизлияния, ушибы головного мозга
о Переломы шейного отдела позвоночника (обычно С1 и С2)
о Травмы груди, органов брюшной полости и конечностей
2. Стадирование, степени и классификация перелома мыщелка затылочной кости:
• Классификация Anderson и Montesano (1988):
о Тип I: оскольчатый перелом:
- Возникает вследствие действия аксиальной нагрузки с ипсилатеральным сгибательным компонентом; вдавленный характер перелома:
Оскольчатый перелом мыщелка затылочной кости без смещения фрагментов
- Встречается наиболее редко
о Тип II: является продолжением перелома основания черепа, обычно возникает вследствие прямого удара:
- Интактные крыловидные связки и текториальная мембрана сохраняют стабильность КВС
о Тип III: отрывной перелом фрагмента мыщелка:
- Отрыв нижне-медиального края мыщелка затылочной кости, обычно в результате форсированного сгибания и ротации в противоположную сторону
- Иногда можно увидеть медиальное смещение фрагмента, частичный или полный разрыв текториальной мембраны или противоположной крыловидной связки.
- Может иметь место повреждение нижней части ската
- Встречается наиболее часто (75%)
• Классификация Tulli (1997):
о Тип 1 (наиболее распространенный): перелом без смещения, стабильный
о Тип 2А: перелом со смещением и сохранением целостности связок, стабильный
о Тип 2В: перелом со смещением при наличии любого одного или более рентгенологического критерия нестабильности:
- Аксиальная ротация атланто-затылочного комплекса в ту или иную сторону >8°
- Смещение атланто-затылочного комплекса > 1 мм
- Смещение С1 относительно С2 > 7 мм
- Аксиальная ротация С1 относительно С2 в ту или иную сторону > 45°
- Смещение комплекса С1-С2 >4 мм
- Расстояние между задней поверхностью тела С2 и задней дугой С1 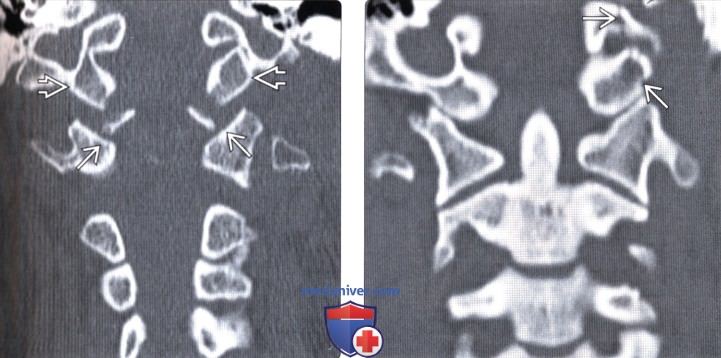
(Слева) КТ фронтальный срез (костный режим): симметричные двусторонние отрывные переломы мыщелков затылочной кости, при этом фрагменты мыщелков располагаются ниже и позади основной части мыщелков. Здесь же отмечается расширение суставной щели атланто-затылочных суставов, что свидетельствует о наличии атланто-затылочной дислокации.
(Справа) На фронтальном КТ-срезе показана часть оскольчатого перелома затылочной кости в той зоне, где он распространяется на край левого мыщелка затылочной кости и подъязычный канал.
д) Клинические особенности:
1. Клиническая картина перелома мыщелка затылочной кости:
• Наиболее распространенные симптомы/признаки:
о Имеющаяся у пациента клиника обычно определяется в первую очередь тяжестью травмы головы
о Клиника поражения черепных нервов (ЧМН) (до 30%):
- Один или более ЧМН (9-12 пара, наиболее часто - 12 пара)
- В 40% случаев неврологический дефицит со стороны ЧМН манифестирует через несколько дней или месяцев после травмы, что возможно связано с миграцией костных фрагментов или формированием костной мозоли
- Синдром Колле-Сикара = тотальный неврологический дефицит со стороны 9-12 пар ЧМН
о Боль в подзатылочной области, ограничение движений головы
• Другие симптомы/признаки:
о Дисфагия вследствие заглоточной гематомы
о Спастическая кривошея на фоне сопутствующего атланто-аксиального ротационного подвывиха
о Геми- или тетрапарез
о Ишемия головного мозга в вертебробазилярном бассейне
• Внешний вид пациента:
о Каких-либо специфических признаков, позволяющих заподозрить у пациента перелом мыщелка затылочной кости, нет
о У большинства пациента отмечается легкое/умеренное угнетение сознания (ШКГ), связанное с черепно-мозговой травмой
2. Демография:
• Пол:
о М:Ж = 3:1
• Эпидемиология:
о Частота переломов мыщелков затылочной кости у пациентов с высокоэнергетической травмой может достигать 19%:
- Истинные цифры, касающиеся частоты этих травмы, до сих пор неизвестны
о В настоящее время наблюдается увеличение частоты публикаций, посвященных этой проблеме, что скорее всего связано с повсеместным распространением КТ и МРТ
3. Течение заболевания и прогноз:
• Функциональные исходы после одностороннего повреждения ЧМН обычно благоприятные
• Основным фактором, определяющим исходы лечения, является травма головы
• Несмотря на хорошую консолидацию перелома, особенно при III типе переломов, у пациентов может сохраняться ограничение и болезненность движений в КВС:
о У детей обычно наступает хорошая консолидация перелома с восстановлением полного объема безболезненных движений в КВС
4. Лечение перелома мыщелка затылочной кости:
• Согласно классификации Anderson и Montesano:
о Типы I и II считаются стабильными (текториальная мембрана и противоположная крыловидная связка интактны):
- Лечение консервативное → жесткий или полужесткий воротник
о Тип III при сопутствующем повреждении связок является потенциально нестабильным повреждением:
- Оценка стабильности повреждения → сгибание/разгибание
- Иммобилизация жестким воротником, гало-аппаратом или хирургическая стабилизация
• Согласно классификации Tulli:
о Тип 1: специального лечения не требуется
о Тип 2А: может быть показана иммобилизация жестким воротником
о Тип 2В: хирургическая стабилизация или иммобилизация гало-аппаратом
• Необходимость хирургического лечения остается спорным вопросом:
о Возможные показания → необходимость декомпрессии сосудисто-нервных образований и/или стабилизации о В качестве метода хирургической стабилизации обычно выбирается задний спондилодез (окципитоатланто-аксиальный спондилодез)
е) Диагностическая памятка. Следует учесть:
• У пациентов, находящихся в тяжелом состоянии, переломы мыщелков затылочной кости легко могут быть пропущены
ж) Список использованной литературы:
1. Theodore N et al: Occipital condyle fractures. Neurosurgery. 72 Suppl 2:106-13, 2013
2. Maddox JJ et al: Non-operative Treatment of Occipital Condyle Fractures: An Outcomes Review of 32 Fractures. Spine (Phila Pa 1976). Epub ahead of print, 2012
3. Malham GM et al: Occipital condyle fractures: incidence and clinical follow-up at a level 1 trauma centre. Emerg Radiol. 16(4):291-7, 2009
4. Maserati MB et al: Occipital condyle fractures: clinical decision rule and surgical management. J Neurosurg Spine. 11 (4):388-95, 2009
5. Momjian S et al: Occipital condyle fractures in children. Case report and review of the literature. Pediatr Neurosurg. 38(5):265-70, 2003
Редактор: Искандер Милевски. Дата публикации: 29.7.2019
Описание синдрома затылочного мыщелка как патогномоничного признака метастатического поражения основания задней черепной ямки





Введение
Синдром затылочного мыщелка (СЗМ), обусловленный метастатическим поражением основания черепа, развивается при локализации патологического очага в области затылочного мыщелка. Впервые СЗМ был описан Greenberg в 1981 г. Наблюдая 43 случая метастатических опухолей основания черепа различной локализации, автор выделил 5 характерных симптомокомплексов – офтальмический, селлярно – параселлярный, средней черепной ямки, югулярный, затылочного мыщелка (Greenberg, 1981). В последующих описаниях метастазов основания черепа прочие авторы также придерживались данной классификации. Синдром затылочного мыщелка встречается при метастазах основания черепа относительно часто - от 10% до 21% случаев. По данным H. Greenberg и соавт. , - СЗМ наблюдался в 21% случаев, по наблюдениям F. Laigle-Donadey - в 16%, по исследованиям K. Mitsuya СЗМ описан в 10% случаев (Greenberg, 1981; Laigle – Donadey, 2005; Mitsuya, 2011). СЗМ является одним из стереотипных и легко узнаваемых синдромов поражения основания черепа. Характерной особенностью является сочетание одностороннего периферического пареза подъязычного нерва с болями в шейно – затылочной области со стороны поражения, усиливающихся при поворотах головы (Capobianco, 2002; Greenbeg, 1981).
У больных с известным онкологическим анамнезом проявление СЗМ является достоверным признаком метастаза в основание черепа. До 30% случаев СЗМ является первым проявлением онкологического заболевания (Moeller, 2007).
Материал и методы
С 2001 по 2013 гг. нами наблюдались 163 больных с различными метастатическими опухолями в основании черепа. Среди них синдром затылочного мыщелка наблюдался у 9 (5, 5%) больных. Опухоли были представлены метастазами рака щитовидной железы (2), легкого (1), молочной железы (1), почечноклеточного рака (1), лейомиосаркомы матки (1), злокачественной гистиоцитомы (1) и метастазами из неустановленного очага (2). Средний возраст больных составлял 50 лет (минимальный 30, макисмальный 61). Соотношение мужчин/женщин составляет 2/1. Общее состояние больных, оцененное по шкале Карновского в целом лучше по сравнению с общей группой. Только у 2 больных индекс Карновоского был 2, в остальных 7 случаях выше 80. Интраоперационно в 7 случаях выявлено не только поражение костных структур, но и прилегающей ТМО, в одной случае так же полушария мозжечка. В 2 случаях опухоль была отграницена только в костных структурах.
Во всех наблюдениях в клинической картине были 2 основных синдромов – односторонний болевой синдром в шейно – затылорчной области и синдром гомолатерального поражения подъязычного нерва. Во всех случаях болевой синдром предшествовал неврологической симптоматике и опережал от 2 недель до 2 месяцев. В 2 наблюдениях при распространении метастаза в область яремного отверстия к синдрому затылочного мыщелка присоединялся синдром яремного отверстия в виде поражения 9, 10, 11 нервов. В последних 2 случаях, когда вследствие метастатического поражения возникает сочетанное поражение 4 каудальных нервов описывался синдром Collet – Sicard.
В 5 случаях оперативное вмешательство ограничивалось только биопсией или парциальной резекцией опухоли, в 2 случаях выполнено тотальное и в 2 наблюдениях субтотальное удаление метастаза. Данные о проведении лучевой терапии имеется в 2 случаях – в одном случае она была проведена по месту жительства, во втором случае в НИИ нейрохирургии им. акад. Н. Н. Бурденко. У 5 больных метастаз в основании черепа сочетался с другими отдаленными метастазами – в легких и в позвонках. Катамнез прослеживался в 4 случаях. Один из пациентов с множественными метастазами в легких и в позвоночнике скончалась через 3 месяца после оперативного вмешательства из – за экстракраниальной прогрессии заболевания. В остальных случаях больные наблюдались в течение 10-15 месяцев с контролем роста опухоли. Ниже приводится описание случая метастаза лейомиосаркомы матки в мыщелок затылочной кости, клинический проявившийся синдромом затылочного мыщелка.
Результаты собственных исследований и их обсуждение
Описание случая: больная 57 лет, поступила в клинику с жалобами на постоянные боли в правой затылочной области, распространяющиеся в правую лобную область, усиливающиеся при поворотах головы. Больная также отмечала отклонение языка вправо и нарушение артикуляции (рис. 1).
Из анамнеза известно, что в сентябре 2011 перенесла экстирпацию матки и верхней трети влагалища с придатками в связи с лейомиосаркомой тела матки. В регионарных лимфоузлах признаков опухолевого роста не было обнаружено. После операции проведена дистанционная гамма-терапия. Через 3 месяца после экстирпации матки появились боли в правой затылочной области, иррадиирущие в правую лобную область. Через 10 дней после появления болей стала нечеткой речь, больная обратила внимание на отклонение языка вправо. При МРТ головного мозга с внутривенным контрастированием выявлена опухоль краниовертебрального перехода справа. Опухоль располагалась в основном экстракраниально, распространялась на чешую затылочной кости, на правый мыщелок и интракраниально. Опухоль интенсивно негомогенно накапливала контрастное вещество (рис. 2). При КТ выявлено разрушение чешуи затылочной кости без признаков деструкции мыщелка (рис. 3). Сцинтиграфия костей показала накопления радиофармпрепарата только в проекции опухоли.
При осмотре больной в неврологическом статусе был выявлен периферический парез XII н. справа, проявляющийся гипотрофией правой половины языка и легкой дизартрией; также определялась болезненность при пальпации в шейно-затылочной области справа, нарастание болей при поворотах головы.
С целью гистологической верификации опухоли и уменьшения ее объема произведено нейрохирургическое вмешательство. В положении больной на операционном столе лежа на спине с поворотом головы влево выполнен линейный парамедианный разрез в правой затылочной области. Под мышцами шеи выявлена плотная округлая практически аваскулярная опухоль серой окраски. Опухоль отделена от окружающих здоровых тканей и удалена фрагментированием. После удаления основной массы опухоли обнажилось правое атланто - окципитальное сочленение. Признаков деструкции мыщелка затылочной кости не обнаружено. Выполнена резекция пораженных участков чешуи затылочной кости до визуально здоровой костной ткани. Удалены интракраниальные части опухоли до здоровой твердой мозговой оболочки. Твердая мозговая оболочка не была проращена опухолью, не вскрывалась.
После оперативного вмешательства регрессировали боли в шейно – затылочной области. Сохранялись признаки периферического пареза правого подъязычного нерва.
Гистологически и иммуногистохиимчески определен метастаз лейомиосаркомы. В клетках опухоли выявлена положительная экспрессия виментина, гладкомышечного актина и десмина (рис. 4). Экспрессии меланоцитарного маркера НМВ-45, общего лейкоцитарного антигена CD45, ЕМА, цитокератинов СК7 и СК20, а также экспрессии миогенина не выявлено.
При контрольной МРТ через 3 месяца после курса лучевой терапии выявлена положительная динамика в виде выраженного регресса остаточной опухоли в области краниовертебрального перехода справа (рис. 5).
В литературе описаны разные причины изолированного поражения подъязычного нерва, среди которых опухоли носоглотки, ствола головного мозга, травмы и огнестрельные ранения кранио-вертебрального перехода, Guillain-Barre нейропатия, рассеянный склероз, истерия, мальформация Киари (Keane, 1996).
Анализируя 100 случаев за 26 лет, авторы отмечают более 10 причин поражения XII- нерва. В 49 случаях причиной поражения подъязычного нерва были новообразования, в 12 наблюдениях - метастатические опухоли (Keane, 1996).
В литературе описаны 27 случаев СЗМ вследствие метастатического поражения основания черепа (Moeller, 2007).
Таблица 1 – Литературные и наши данные синдром затылочного мыщелка при метастатическом поражении основания черепа.
В затылочных мыщелках являются нижны выступами затылочной кости в позвоночных , которые функционируют в шарнирного с превосходящими гранями атласа позвонка.
Мыщелки овальные или почковидный (почковидный) в форме, и их передние конечности, направленные вперед и medialward, ближе друг к другу, чем их задние, и посягать на базилярной части кости; задние конечности распространяются обратно до уровня середины затылочного отверстия.
Суставные поверхности мыщелков выпуклы, прежде чем назад и из стороны в сторону, и смотреть вниз и lateralward.
К их краям прикрепляются капсулы из атланто-затылочных суставов , а также на медиальной стороне каждого грубое впечатление или бугорок для крыла связки .
У основания либо мыщелка кость туннелируются коротким каналом, в подъязычном канале .
содержание
- 1 Клиническое значение
- 2 В динозаврах
- 3 Смотри также
- 4 Ссылки
- 5 Дальнейшее чтение
- 6 Внешние ссылки
Клиническое значение
Перелом затылочной мыщелки может происходить в изоляции, или как часть более расширенного базилярного перелом костей черепа . Изолированный перелом мыщелки является типом краниоцервикальной травмы. Классификация Андерсона и Монтесано различает три типа затылочного перелома мыщелка:
- Тип I: Isotated сдавление перелом затылочного мыщелка, из - за сжатия по атласу или норах . Эта травма обычно является стабильной; значительное смещение фрагментов редко.
- Тип II: Затылочная перелом основания черепа, проходящий в мыщелка, в результате прямой травмы. Краниоцервикальный узел обычно остается стабильным, но травмы неврологическога могут произойти от удара по голове.
- Тип III: Изолированные отрыв мыщелка со смещением в сторону крыла связки , в результате принудительного поворота / бокового изгиба. Эта травма , как правило, неустойчивы и могут взаимодействовать происходить с атланто-затылочной подвывихом или вывихом. Неврологические травмы могут произойти и варьируются от незначительного до мгновенно смертельного исхода.
Симптомы изолированного затылочного мыщелка перелома напоминают других краниоцервикальной травм, в том числе высокой шейки боли, уменьшение диапазона движения, необычной головы / шеи позы, prevertebral отек, и , возможно , меньше , черепно - мозговых нервов (IX, X, XI, XII) дефициты, тетра парез или ненормальное дыхание. Среди них, черепных нервов дефицита являются наиболее характерным из - за близости от травмы к яремной отверстия и подъязычного канала . Наступление неврологических симптомов может быть немедленно или с задержкой.
Распространенность затылочного мыщелка переломов не определенно известно. После того, как считается редкой травмой, то в настоящее время полагают, составляет 1-3% от всех тупых краниоцервикальных травм. Это наиболее часто наблюдается в высокоэнергетической травме, часто ассоциируется с другим черепом и / или травмами шейного отдела позвоночника.
В динозаврах
Затылочный мыщелок является закругленной проекцией , который присутствует на заднем (сзади) черепе динозавра. Она сочленяется с первым шейным (шеями) позвонком и, в сущности, прикрепляет голова динозавра к его телу. Функционально это позволяет голова двигаться из стороны в сторону, вверх и вниз, а также вращаться. Сочетание ряда небольших костей (например, затылочная кость и exoccipitals) участвует в формировании этой структуры. Наличие одного затылочного мыщелка в динозавров, крокодилов и птиц контрастирует с условием в synapsids , амфибий и млекопитающих , включая человека разумного , где два затылочных мыщелков присутствуют. В большинстве динозавров затылочный мыщелок расположен в задней части черепа, ниже затылочного отверстия , и был направлен в сторону задней части животного. Некоторые исключения из этого существует, например, в игуанодонте анабисетия saldiviai где мыщелка точки вниз. В некоторых динозаврах, где череп не сохранились, наличие небольшого затылочного мыщелка предлагает некоторые палеонтолог , что череп динозавра был относительно небольшим.
Смотрите также
- Атлас
- Condyloid ямка
Рекомендации
- ^Http://www.orthobullets.com/spine/2013/occipital-condyle-fractures ; извлекаться 03-22-2018
- ^Http://www.ajnr.org/content/ajnr/15/7/1309.full.pdf ; извлекаться 03-22-2018
Эта статья включает в себя текст в общественном достоянии от страницы 131 в 20 - м издании Анатомия Грей (1918)
Механизм образования кольцевидных переломов основания черепа // Криминалистика и судебная экспертиза. — 1992. — № 45. — С. 117-121.
В.Г. БУРЧИНСКИЙ, канд, мед. наук, доц., Киев, ин-т усоверш. врачей, А.И. ВЫЛЕГЖАНИН, эксперт, В.Т. ЮРЧЕНКО, нач. бюро судеб.-мед. экспертизы, Киев. здравотдел
Излагаются результаты многолетнего изучения кольцевидных переломов костей основания черепа. Описываются механизм и морфологические особенности, одной из их разновидностей — вколоченной.
Поступила в редколлегию 13.01.92
библиографическое описание:
Механизм образования кольцевидных переломов основания черепа / Бурчинский В.Г., Вылегжанин А.И., Юрченко В.Т. — 1992.
код для вставки на форум:
При падении с высоты на ноги, ягодицы или голову могут возникнуть кольцевидные переломы черепа вокруг большого затылочного отверстия вследствие внедрения позвоночника в полость черепа 1 . В 1954 г. был описан еще один механизм образования таких переломов, вызываемых резким растяжением между позвоночником и основанием черепа, причем мощная система связок, соединяющая позвоночник с основанием черепа, как бы вырывает часть костей основания, образуя круговой перелом 2 . В последующем появились исследования, подтверждающие такой механизм 3 . Однако морфологические особенности этих повреждений, позволяющие проводить их дифференциальную диагностику, в указанных работах не приведены.
На протяжении ряда лет мы изучали кольцевидные переломы костей основания черепа и пришли к выводу о возможности установления по их характеру вида внешнего воздействия. В данной статье мы рассматриваем переломы, возникающие вследствие внедрения позвоночника в полость черепа, т.е. вколоченные.
Вколоченные кольцевидные переломы образуются при центростремительном движении головы к ее осевому расположению, фиксированному к позвоночнику. Такие условия возникают при действии значительной силы предмета с обширной поверхностью на лобно-теменную область интактной головы либо при передаче силы через позвоночник при падении с высоты на ягодицы, на указанную область головы, при автомобильной травме в салоне автомобиля, выпадении из кузова, мотоциклетной травме или других ситуациях, когда возникает значительное центростремительное ускорение головы с элементом сгибания.
При изучении распространения линий перелома по основанию черепа нами установлено, что их локализация обусловлена действием рычага позвоночно-скатной конструкции, составленного из двух плеч: короткого в виде ската затылочной кости с краями большого затылочного отверстия и длинного в виде шейного отдела позвоночника, которое переходит в короткое плечо под углом, примерно, 60°. Вызванная рычагом позвоночно-скатной конструкции противодействующая сила прилагается на ограниченной площади сочленения между скатом затылочной кости и телом основной кости в направлении вверх и назад в полость черепа. Сила передается непосредственно через атланто-затылочные суставы, которые принимают на себя центростремительное ускорение. Расположение мыщелков затылочной кости в переднем отделе большого затылочного отверстия и направление их длинных осей под углом, примерно, 45° к срединной линии ската обусловливает распространение силы по скату к основной кости и в направлении полости черепа, что дополняется моментом сгибания. Начальное разрушение основания черепа возникает между скатом затылочной’ кости и телом основной кости, реализуясь растягивающими воздействиями на сочленующиеся их отделы, сопровождающимися переломами спинки и задних отделов дна турецкого седла, а также сочленующихся отделов ската затылочной кости и тела основной кости. Затем открываются задние отделы пазухи основной кости. Бугорок и передние отделы дна турецкого седла сохраняются. Далее перелом расходится через рваные отверстия вдоль передних границ пирамидок височных костей в области чешуйчато-каменистых сращений к основаниям пирамидок и, отделяя костную часть наружных слуховых ходов, замыкается в тонких участках задней черепной ямы, располагаясь над задним краем большого затылочного отверстия, но ниже крестовидного возвышения. В целом формируется овальной формы фрагмент, края которого в передних отделах ровные, а в заднебоковых и задних имеют признаки сжатия с выкрошиванием и мелкими осколками, либо черепицами компакты по внутренней поверхности. Возможны дополнительные линии переломов в центре фрагмента, идущие радиально от большого затылочного отверстия. Сам фрагмент, его края расположены выше краев периферической зоны отделения, т. е. погружены в полость черепа. Твердая мозговая оболочка и гипофиз повреждаются, имеются очаги ушибов и размозжения мозга, САК, кровоизлияния в мозговые желудочки. Нами выявлено, что в том случае, если в результате воздействия силы первоначально возникают переломы костей свода черепа, полный кольцевидный перелом может не образоваться. Однако при значительной величине силы в указанных условиях определяется центральная зона разрушения черепа в виде повреждения спинки и задних отделов турецкого седла, сочленующегося отдела ската затылочной кости. Если переломы свода черепа возникают одновременно или сразу же при последующих воздействиях, то от первичного воздействия может возникнуть суженный кольцевидный перелом вдоль задних границ пирамидок височных костей с наличием такой же центральной зоны начального разрушения в области турецкого седла, с признаками сжатия в задних отделах кольца и с поперечной линией перелома в средних черепных ямках вдоль передних границ пирамид. Приводим примеры образования вколоченных переломов из практики.
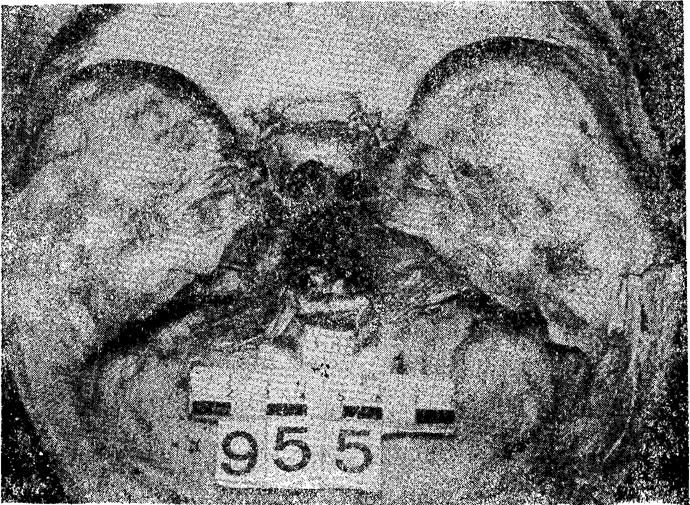
Рис. 1. Зона начального разрушения основания черепа в области турецкого седла при образовании вколоченного перелома
Мужчина 30-ти лет упал с парапета на бетонный пол подземного перехода с высоты 7 м. Соударение теменной областью головы. В мягких тканях темени массивное кровоизлияние. Отмечено расхождение стреловидного шва с отходящими вниз и кзади двумя линиями переломов, идущими в боковых отделах чешуи затылочной кости в направлении к яремным отверстиям, Кроме того, обнаружено: скол спинки турецкого седла с оскольчатым переломом задних отделов его дна, оскольчатый перелом сочленяющейся части ската затылочной кости с признаками растяжения по внутренней поверхности. - Пазуха основной кости вскрыта на небольшом протяжении ее половинок в задних отделах. Бугорок турецкого седла цел (рис. 1). Твердая оболочка и гипофиз повреждены. Имелись ушибы базальной поверхности мозга, кровь в мозговых желудочках. Механизм перелома: вследствие переломов костей свода черепа центральный отломок по типу кольцевидного вколоченного не возник. Проявилось действие рычага позвоночно-скатной конструкции в виде начального разрушения области турецкого седла и ската вследствие значительного центростремительного ускорения головы с элементом сгибания от падения тела с высоты на теменную область головы.
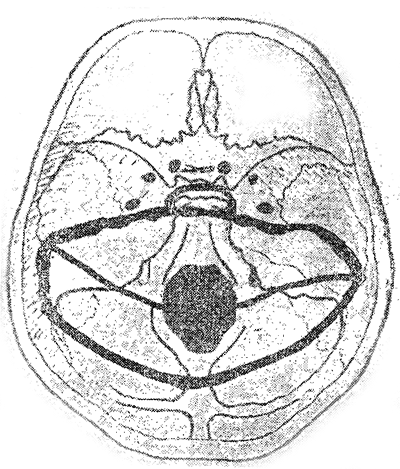
Рис. 2. Схема вколоченного перелома с двумя дополнительными радиальными линиями
Края фрагмента выступают, внедрены в полость черепа, в передних отделах ровные, в боковых отделах — с мелкими осколками. От боковых краев большого затылочного отверстия радиально расходились две линии переломов через задние отделы пирамидок к границе фрагмента (рис. 2). Имелись повреждения твердой мозговой оболочки, гипофиза, САК, кровоизлияния в желудочки мозга, ушибы базальных отделов полушарий. Механизм полного вколоченного перелома обусловлен массивной по величине силой воздействия обширной поверхности деталей автомобиля в теменную область головы с возникновением центростремительного ускорения интактного черепа.
Механизм и морфологические особенности другого вида кольцевидного (отрывного) перелома будут рассмотрены нами в последующих исследованиях.
1 Бокариус Н.С. Судебная медицина для медиков и юристов. X., 1930. С. 256—257; Исаев Ю.Л. О кольцевидных переломах основания черепа при падении с высоты и транспортной травме // Судебная медицина и реаниматология, Казань, 1969. С. 16, 59—60; Кушелев В.П. О повреждениях при падении с высоты в судебно-медицинском отношении: Автореф. дис. канд. мед. наук. Л., 1954; Матышев А. А. Повреждение при падениях // Судебная медицина / Под ред. А.Р. Деньковского. Л., 1976. С. 48—51; Савостин Г.А. Повреждения при падении с высоты // Судебно-медицинская травматология. М., 1977. С. 310—318; Соколов Е.Я. Характеристика повреждений, возникающих при падении с высоты // Суд. -мед. экспертиза и криминалистика на службе следствия. Ставрополь, 1967. Вып. 5. С. 116—119; Солохин А. А. Судебно-медицинская экспертиза повреждений при падении с высоты. М., 1983. С. 29. 2 Савельева Т.А., Матышев А. А. О механизме образования кольцевидных переломов основания черепа // Судеб. мед. экспертиза. 1971. №4. С. 47. 3 Живодеров Н. Н., Сидоров Ю. С. К вопросу механизма образования кольцевидных переломов основания черепа. М., 1973. Рукопись деп. во ВНИИМИ. № 92—98; Кошкал-да В. Г., Раухвергер А. Б. К механизму образования кольцевидных переломов костей основания черепа // Судеб. -мед. экспертиза. 1963. № 3. С. 52—53; Кулинич А.Я., Исаев Ю.Л. Кольцевидные переломы основания черепа редкого происхождения // Судеб. -мед. экспертиза и криминалистика на службе следствия, Ставрополь, 1967. Вып. 5. С. 5, 529; Найнис Й.-В.Й., Юрялявичус Р.А., Гогялис Л.В. Экстензионные переломы черепа при транспортной травме // 1 съезд судебных медиков Латвийской ССР. Рига, 1985. С. 227; Стешиц В. К. Судебно-медицинская экспертиза при дорожно-транспортных происшествиях. Минск, 1976. С. 132—136; Nagy Z., Haferland W. Extensionsfraktur der Schadelbasis bel sfrarzhelungeschfltzten Kopf // D. Z. ges. ger. Med. 1969. Bd. 66, N 19. S. 12; Patschelder H. Zum Entstelung von Ringbrilchen der Schadelgrundes // Ibid. 1961. Bd. 52, N 1. S. 13—26; Reimami W. Zur Mechanik der Schadelbasisringbrflche Д Ibid. Bd. 51, N 4. S. 601—608; Spaste P., Rezic A. Ein Beitrag zur Keuntnis des EntstscHungsmechamsmus der Schadelbasisbruche // Z. Rechtsmedizin. 1970. Bd. 67, N 5. S. 324—328.
Особенности повреждения надкостницы от действия механических повреждающих факторов / Ширяева Ю.Н., Журихина С.И., Макаров И.Ю. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2019. — №18. — С. 210-213.
Характер и вид деформаций и разрушения, морфология разрушения кости в зависимости от вида внешнего воздействия / Крюков В.Н., Буромский И.В. // Матер. IV Всеросс. съезда судебных медиков: тезисы докладов. — Владимир, 1996. — №1. — С. 155.
Неизгладимое обезображивание лица вследствие переломов костей лицевого черепа / Морозов Ю.Е., Плотников В.С., Никитин С.А. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2019. — №18. — С. 149-153.
Актуальные вопросы проведения судебно-медицинских экспертиз при травмах глаз / Кулеша Н.В. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2019. — №18. — С. 114-117.
Читайте также:


