Переломы кости травма живота
Закрытая (тупая) травма живота - повреждение, не сопровождающееся нарушением целостности брюшной стенки. Эти травмы также имеют название "непроникающие". Однако отсутствие визуальных патологий не является свидетельством сохранности внутренних органов. Закрытые травмы живота сопровождаются повреждением поджелудочной железы, селезенки, печени, кишечного тракта, мочевого пузыря и почек, что сказывается на здоровье пациента и может привести к летальному исходу.
Этиология
Удар в живот считается основной причиной, вызывающей повреждения внутренних органов. Большинство больных, пострадавших подобным образом, были расслаблены в момент получения травмы. Мышцы находятся в состоянии покоя, что провоцирует проникновение силы удара вглубь тканей. Этот механизм повреждения характерен для следующих случаев:
- криминальные инциденты (удар в живот кулаками или ногами);
- падение с высоты;
- автомобильные аварии;
- спортивный травматизм;
- неукротимый кашлевой рефлекс, сопровождаемый резким сокращением брюшных мышц;
- промышленные катастрофы;
- природные или военные катаклизмы.
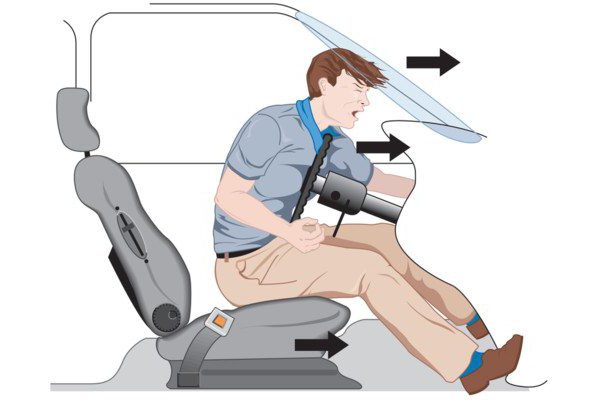
В момент воздействия губительного фактора, вызывающего ушибы брюшной стенки, наличие ожирения и, наоборот, истощение или слабость мышечного аппарата повышают риск повреждений внутренних органов.
Частыми клиническими случаями являются сочетанные травмы, соединяющие тупые повреждения живота с переломами костей конечностей, таза, ребер, позвоночника, черепно-мозговой травмой. Такой механизм вызывает развитие большой кровопотери, утяжеляет состояние пациента и ускоряет появление травматического шока.
При любой незначительной травматизации следует обратиться в ближайший травмпункт. Круглосуточно работая, сотрудники окажут первую помощь, решив вопрос о дальнейшей госпитализации и наличии внутренних повреждений. Обратите внимание! В случае тяжелого состояния пострадавшего или при любом подозрении на разрыв внутреннего органа самостоятельное передвижение больного противопоказано. Обязательно следует вызвать скорую помощь.
Классификация
Тупые травмы живота имеют разделение по следующим принципам:
- Без наличия повреждений органов брюшной полости (ушибы, разрывы мышечных групп и фасций).
- С наличием повреждения внутренних органов, располагающихся в брюшинном пространстве (разрывы печени, селезенки, участков кишечного тракта, мочевого пузыря).
- С повреждением забрюшинно расположенных органов (разрыв поджелудочной железы, почки).
- Патология с внутрибрюшным кровотечением.
- Повреждения, сопровождающиеся угрозой появления перитонита (травматизация полых органов).
- Сочетанное повреждение паренхиматозных и полых органов.
Болевой синдром
Закрытые травмы живота характеризуется первой и основной жалобой со стороны пострадавшего - появлением болезненных ощущений в животе. Важно помнить, что эректильная фаза шока может сопровождаться угнетением болевого синдрома, что усложняет диагностику патологии. В случае сочетанных повреждений боль от перелома ребер или костей конечностей, таза может оттеснить симптоматику, которую вызвала тупая травма живота, на второй план.
Торпидная стадия шокового состояния угнетает яркость болезненных состояний вследствие того, что пациент дезориентирован или находится в бессознательном состоянии.
Характер болевого синдрома, его интенсивность и иррадиация ощущений зависят от локализации повреждения и органа, вовлеченного в процесс. Например, травма печени сопровождается тупой ноющей болью, отдающей в область правого предплечья. Разрыв селезенки проявляется иррадиацией боли в левое предплечье. Для повреждения поджелудочной железы характерна опоясывающая боль, отзывающаяся в области обеих ключиц, поясницы, левого плеча.
Разрыв селезенки, последствия которого тяжелы для больного из-за чрезмерной кровопотери, сопровождает треть всех закрытых травм живота. Частыми случаями становятся повреждения селезенки и левой почки. Нередко врачу приходится повторно оперировать больного, если он не увидел клинической картины одного из нескольких травмированных органов.

Травматизация верхней части кишечного тракта, сопровождающаяся разрывом стенок, проявляется резкой кинжальной болью, появляющейся вследствие проникновения кишечного содержимого в брюшную полость. От яркости болевого синдрома пациенты могут потерять сознание. Повреждения толстой кишки менее агрессивны в проявлениях, поскольку содержимое не имеет сильной кислой среды.
Другие клинические признаки
Тупая травма живота проявляется рефлекторной рвотой. В случаях разрыва стенок тонкого кишечника или желудка рвотные массы будут содержать кровяные сгустки или иметь цвет кофейной гущи. Подобные выделения с фекалиями обозначают травматизацию ободочной кишки. Травмы прямой кишки сопровождаются появлением алой крови или ее сгустков.
Внутрибрюшное кровотечение сопровождается следующей симптоматикой:
- слабость и сонливость;
- головокружение;
- появление "мушек" перед глазами;
- кожа и слизистые оболочки приобретают синюшный оттенок;
- сниженное артериальное давление;
- слабый и частый пульс;
- частое поверхностное дыхание;
- появление холодного пота.
Повреждения полых органов вызывают развитие перитонита. На подобную патологию организм пострадавшего отвечает подъемом температуры тела (при сильной кровопотере - гипотермией), неукротимой рвотой, остановкой перистальтики кишечного тракта. Характер болевых ощущений постоянно меняется, чередуются сильная болезненность с ее временным исчезновением.

Травматизация мочевыделительной системы сопровождается отсутствием или нарушением выделения мочи, макрогематурией, болезненными ощущениями в области поясницы. Позже развивается отек в области промежности.
Повреждения без травматизации внутренних органов
Ушиб передней брюшной стенки проявляется местными визуальными изменениями:
- отечность;
- гиперемия;
- болезненность;
- наличие кровоподтеков и ссадин;
- гематомы.
Болевые ощущения, сопровождающие ушиб, усиливаются при любом изменении положения тела, чихании, кашле, акте дефекации.
Тупая травма живота может сопровождаться разрывами фасций. Пациент жалуется на резко выраженную боль, ощущение вздутия живота. Появляется динамический парез кишечного тракта, а соответственно, и динамический характер непроходимости. Разрыв мышечных групп сопровождается местными проявлениями в виде мелкоточечных кровоизлияний или крупных гематом, которые могут локализоваться не только в месте травматизации, но и далеко за его пределами.
Окончательный диагноз "повреждение передней брюшной стенки" ставится в случае подтверждения отсутствия внутренних патологий.
Диагностические мероприятия
Дифференциальная диагностика состояния пациента начинается со сбора анамнеза и травмогенеза. Далее определение состояния пострадавшего включает следующие методы обследования:
- Общий анализ периферической крови показывает все признаки острой кровопотери: снижение эритроцитов и гемоглобина, гематокрита, лейкоцитоз при наличии развития воспалительного процесса.
- Общий анализ мочи определяет макрогематурию, а при повреждении поджелудочной железы - наличие амилазы в моче.
- Из инструментальных методов обследования применяется катетеризация мочевого пузыря и введение зонда в желудок.
- Ультразвуковое обследование.
- Компьютерная томография с внутривенным введением контрастного вещества.
- Рентгенография.
- Другие обследования при необходимости (цистография, реовазография, ЭРХПГ).
Дифференциация патологии
Исследование брюшной полости и расположенных там органов должно быть многосторонним, поскольку сочетанные травмы могут угнетать симптоматику одного повреждения, выводя на первый план клинику травмы другого.
КТ: разрыв органа с наличием кровотечения.
ОАК определяет анемию, низкий гематокрит.
УЗИ - внутрибрюшная гематома.
Ретроградная холангиография указывает на повреждения желчных путей.
ДПЛ - кровь в наличии.
Болезненность в проекции, сочетается с переломами ребер. Боль иррадиирует в левое плечо.
КТ: разрыв селезенки, активное кровотечение.
ОАК - снижение гематокрита и гемоглобина.
ДПЛ обнаруживает кровь.
На УЗИ картина внутрибрюшной или внутрикапсульной гематомы.
КТ таза: медленное заполнение контрастным веществом, гематома, возможно кровоизлияние внутренних органов, расположенных вблизи места травматизации.
КТ: изменения воспалительного характера вокруг железы.
Повышение активности амилазы и липазы в сыворотке крови.
Рентгенография: свободный газ, располагающийся под диафрагмой.
Введение назогастрального зонда определяет наличие крови.
Рентген: наличие свободного газа под диафрагмой.
ДПЛ – позитивные тесты на такие показатели, как гемоперитонеум, наличие бактерий, желчи или пищи.
КТ: наличие свободной жидкости.
Рентген указывает на свободный газ под диафрагмой.
КТ: свободный газ или гематома брыжейки, выход контраста в брюшную полость.
КТ определяет свободную жидкость.
В ОАК повышение мочевины и уровня креатинина.
Цистография: выход контраста за пределы органа.
Травмпункт, круглосуточно оказывая медицинскую помощь, не в состоянии провести все указанные методы диагностики, поэтому после первичного обследования пострадавшего отправляют в стационар хирургического отделения.
Первая помощь при абдоминальной травме
При подозрении на повреждение внутренних органов следует придерживаться следующих правил:
- Больного укладывают на твердую поверхность, обеспечивают состояние покоя.
- К месту травматизации приложить холод.
- Нельзя давать пострадавшему воду и пищу.
- Не принимать лекарственные средства до прибытия скорой помощи, особенно анальгетики.
- По возможности обеспечить транспортировку в лечебное учреждение.
- При наличии рвоты повернуть голову больного в сторону, чтоб не произошло аспирации рвотными массами.

Принципы оказания медицинской помощи
Тупая травма живота требует немедленного вмешательства специалистов, поскольку благоприятный результат возможен только при своевременной диагностике и начале лечения. После стабилизации состояния пострадавшего и проведения противошоковых мероприятий больным показано хирургическое вмешательство. Закрытые травмы требуют соблюдения следующих условий во время операций:
- общий наркоз с адекватной релаксацией мышц;
- средне-срединная лапаротомия, позволяющая получить доступ во все области брюшной полости;
- простые по технике, однако надежные по результату мероприятия;
- вмешательство непродолжительно по времени;
- излившуюся в брюшную полость неинфицированную кровь применить для реинфузии.
Если повреждена печень, необходимы остановка кровотечения, иссечение нежизнеспособных тканей, ушивание. Разрыв селезенки, последствия которого могут привести к удалению органа, требует тщательной ревизии. В случае незначительной травмы показана остановка кровотечения с ушиванием. При сильном повреждении органа применяют спленэктомию.
Разрывы кишечного тракта сопровождаются удалением нежизнеспособных тканей, остановкой кровотечения, ревизией всех петель, при необходимости проводится резекция кишечника.
Повреждение почек нуждается в органосохранных вмешательствах, но при сильном размозжении или отрыве органа от питающих сосудов проводится нефрэктомия.
Заключение
Прогноз травматизации органов брюшной полости зависит от скорости обращения за помощью, механизма повреждения, проведения правильной дифференциальной диагностики, профессионализма медицинского штата лечебного учреждения, оказывающего помощь пострадавшему.
Пожалуй, одним из серьезных повреждений является перелом таза. Опасность такой травмы заключается в том, что при переломах костей таза появляется очень сильное кровотечение, часто нарушается целостность органов, находящихся в области таза. Шесть процентов из всех переломов таза приводят к смерти пострадавшего человека из-за потери большого количества крови или травматического шока.
Таз выполняет защитную функцию, пряча в себе некоторые внутренние органы, кроме этого, он связывает между собой ноги человека с верхней частью туловища.

Строение таза
Кольцо таза имеет три тазовые кости. В задней части таза расположен крестец. Между тазовыми костями есть тонкие костные швы. Соединение костей лобка имеет название лобковый симфиз. К повздошной кости прикрепляется крестец повздошно-крестцовыми сочленениями. Сбоку таза есть часть сустава, которая называется вертлужной впадиной.

Из-за чего может возникнуть травма
Перелом костей можно получить из-за следующих моментов:
- автомобильная авария;
- природный катаклизм — возникновение обвала, схождение лавины;
- крушение или разрушение здания;
- сильный удар, полученный во время спортивного соревнования, а также в драке;
- падение человека с определенной высоты при занятии альпинизмом, парашютным спортом, джампингом, во время строительных высотных работ;
- сильный удар тазом об водную гладь во время неумелого ныряния;
- при остеопорозе, когда кости становятся истонченными, хрупкими и подверженными риску различных травм.

В подавляющем числе повреждений, переломы костей таза получают люди, попавшие в автомобильную катастрофу. Большее количество из пострадавших являются пешеходами, а меньшее — водителями или пассажирами авто.
Разновидности травмы
Чтобы назначить корректное лечение, доктору необходимо знать, с какой травмой он имеет дело. Для этого врачи разделяют травму на несколько видов.
- Стабильный перелом без нарушения тазового кольца.
- Стабильный перелом костей таза с нарушением тазового кольца.
- Перелом тазового дна или части сустава, иногда может проходить параллельно с вывихом.
- Переломовывих кости таза, когда перелом тазовых костей заключает в себе еще и вывих в лоне или соединении суставов в крестце.
Кроме этого, иногда встречается повреждение типа Мальгеня, когда две части малого или большого таза ломаются, а сам перелом проходит сквозь лобок и седалищную косточку спереди и сквозь две повздошные сзади. По сути, перелом типа Мальгеня можно считать наиболее тяжелым среди всех повреждений таза. Также бывает открытая травма, при которой нарушается целостность кожи и закрытый, когда кожа остается в невредимом состоянии. Классификация переломов костей таза, помогает врачам назначить правильное лечение.
Возможные осложнения и последствия
Если произошел перелом таза, последствия бывают достаточно серьезными. Часто, люди, перенесшие травму, особенно перелом Мальгеня, сталкиваются со следующими проблемами:
- атрофия или гипотрофия мышечной ткани ног;
- постоянные болезненные ощущения в месте повреждения;
- неправильная походка, прихрамывание;
- нарушение двигательной активности в тазовой области;
- возникновение костных заболеваний, например, радикулита, остеоартрита, остеомиелита;
- нарушения функций мочеполовой системы, внутренних детородных органов, а также кишечника;
- неправильное срастание костных отломков;
- возникновение наростов костной ткани.

Кроме последствий, данный вид травмы может вызвать следующие осложнения:
- присоединение вторичной инфекции в момент получения травмы или при лечении;
- разрыв мышц, нервных отростков, сосудов, сухожильных тканей;
- внешняя или внутренняя травматическая потеря крови.
Если сломан таз, последствия зависят от вида травмы, и последующих лечебных мероприятий. Много больных, получив такую травму, продолжают двигаться, что приводит к повреждению таза со смещением.
Клиническая картина
Переломы таза довольно серьезны, симптомы таких травм сильно выражены, что позволяет отличить их от простого ушиба. Признаки перелома бывают местными и общими. Первые проявления могут разниться, это зависит от локализации травмы. Кроме этого, есть симптомы присутствующие при травматическом шоке и повреждениях органов, находящихся в области таза.

- невооруженным взглядом видно, что таз деформирован, особенно когда отломок смещается;
- сильные болезненные ощущения в месте травмы;
- наличие подкожного кровоизлияния в месте повреждения;
- развитие отечности, которая бывает различной по размеру и располагается в ближайших тканях;
- нарушение подвижности ног;
- наличие кровотечения, если перелом открытый;
- подвижность костных сегментов и характерный звук;
- изменение длины ноги со стороны травмы (не всегда).
Симптомы перелома тазобедренной кости, появляются из-за большой потери крови. Кожа пострадавшего человека становится бледной, сразу и сильно снижается давление в артериях. В большинстве случаев переломы костей таза сопровождает травматический шок, и повреждаются органы, которые находятся в тазу. Пострадавший может потерять сознание.
- В ситуациях, когда разрывается мочеиспускательный канал, моча задерживается в мочевом пузыре, а из уретры возникает кровотечение. На промежности появляется кровоподтек. При этом мочевой пузырь увеличивается и становится невозможным введение катетера. При таком повреждении специалист вводит катетер через разрез в животе.
- Если повредился сам мочевой пузырь, в моче появляется кровь, а специалист не может определить контуры органа посредством прощупывания через переднюю нижнюю часть живота.
- Если разорваны стенки влагалища или прямой кишки эти области начинают кровоточить. Определить наличие повреждения можно во время осмотра у гинеколога или ректального обследования урологом.
Во время повреждения этих или других органов, внизу живота сильно отекают ткани, и появляется сильно выраженные болезненные ощущения.
Оказание первой помощи
Если человек получил перелом костей таза, ему нужно дать обезболивающий препарат, положить на твердую поверхность, подложив под немного согнутые и разведенные в стороны ноги валик из одеяла или других вещей. Стоит заметить, что при некоторых видах травмы раздвинутые ноги вызывают еще больший приступ боли, в таком случае нужно помочь пострадавшему принять ту позицию, при которой ему будет максимально комфортно.

Если есть свой автомобиль, то нужно сразу же доставить человека в ближайшее медицинское учреждение, где ему окажут квалифицированную помощь. Но перевозить человека можно только транспортом, в котором достаточно места, чтоб лечь. Если такого транспортного средства нет, необходимо срочно вызвать бригаду скорой помощи.
Если случился перелом тазобедренной кости, первичная иммобилизация в домашних условиях невозможна, особенно, не зная вид травмы. Поэтому пострадавшему ни в коем случае нельзя двигаться, пытаться вставать, шевелить ногами. Эти действия могут привести к тому, что костные отломки повредят внутренние органы. По приезду в больницу, доктора проведут все требующиеся мероприятия и проведут иммобилизацию.
Диагностические мероприятия
Человека, получившего такую травму, транспортируют в положении лежа на спине в травматологический пункт, хирургическое, диагностическое или ортопедическое отделение. Если случился перелом костей таза, транспортировка должна быть максимально аккуратной, дабы не сместить костные отломки и не привести к осложнениям.

Для того чтобы определить травму, специалист проводит внешний осмотр, проводит пальпацию и расспрашивает об обстоятельствах повреждения. Во время надавливания болезненные ощущения становятся сильнее, костные отломки бывают подвижными, слышен хруст трения их друг о друга. Однако при переломе со смещением надавливать на область травмы опасно, поэтому доктора редко используют пальпацию как метод диагностики травм опорно-двигательного аппарата.
- Пациенту обязательно проводится рентгенологическое исследование в передней проекции, а если специалист подозревает, что сломан копчик, то снимок делается еще и в боковой проекции. Снимок сбоку позволяет увидеть, есть ли смещение костей.
- Проводится компьютерная томография, позволяющая увидеть не только кости, но и мышечную ткань, связки, сосуды.
- При подозрении на повреждение внутренних органов, доктор проводит ультразвуковое исследование через переднюю брюшную стенку, выполняется лапароскопия, уретрография, а также ректальное обследование.
- В некоторых случаях врач назначает проведение магнитно-резонансной томографии.
На основании результатов обследования, доктор назначает пострадавшему лечение.
Лечение переломов таза
Если произошел перелом таза, лечение заключается в принятии болеутоляющих и противовоспалительных препаратов. Дополнительно может быть назначен кальций и витамин Д. Кроме этого, проводятся хирургические и физиотерапевтические мероприятия. Больному по прибытии в стационар, сразу же вводят блокатор, чтоб не допустить развития травматического шока. Для этого используется морфин, новокаин и другие сильнодействующие препараты.
При открытых переломах проводится антисептическая обработка травмированной кожи, при инфицировании раны назначаются антибактериальные препараты. Если во время травмы повреждаются внутренние органы, то проводится их лечение хирургическим методом.
Сроки заживления
В случаях, когда проводится неправильное лечение перелома тазовой кости или пациент пренебрегает рекомендациями и назначениями врача, то кости срастаются неправильно и делают это очень долго. При правильном же лечении скорость заживления зависит от некоторых факторов:
- Типа кости;
- Места локализации травмы;
- Уровня снабжения кровью области повреждения;
- Наличия у пациента вредных привычек и др.
Если лечение начато своевременно, то кости в среднем срастаются за месяц или полтора. Намного больше времени требуется на полное восстановление. Этот период может занять не меньше года.
Структура сочетанных повреждений таза характеризуется многообразием травм, сопровождается тяжёлым шоком. Сочетанное повреждение таза у 74% больных сопровождалось шоком, причём в 80% случаев был шок ІІ–ІІІ степени. Для сокращения числа перекладываний пациента при госпитализации проводили полное сканирование пациента, а для уточнения объёма повреждений и тактики лечения показана рентгеновская компьютерная томография повреждённых сегментов. В течение первого часа госпитализации для фиксации переломов и остановки внутритазового кровотечения фиксацию костей таза проводили аппаратом внешней фиксации в различной модификации в зависимости от характера повреждений, что позволяло стабилизировать гемодинамику и состояние пострадавших. На втором этапе после стабилизации состояния пострадавших, показателей гемодинамики, коррекции нарушений гомеостаза, на 5–7-е сутки показаны малоинвазивные оперативные вмешательства. При диагностике повреждений органов брюшной полости с целью внешней фиксации переломов наиболее оптимальным считаем применение С-рамы для адекватного доступа при проведении лапаротомии.
Повреждения таза относятся к числу наиболее тяжёлых травм. Они составляют 3–18% общего числа травм, причём среди них 20–30% — сочетанные повреждения.
Сочетанные повреждения таза сопровождаются массивными внутренними кровотечениями. Уровень летальности вследствие нестабильных повреждений таза варьирует от 10 до 50%, инвалидности — от 30 до 50% (1–3, 5). Более 10% больных поступают в стационар в крайне тяжёлом состоянии, иногда терминальном, и умирают в первые минуты или первый час после поступления в стационар от шока и кровопотери, несмотря на интенсивные реанимационные мероприятия.
Сочетанная травма живота и таза относится к числу наиболее тяжёлых, чрезвычайно сложных в диагностическом и лечебном плане повреждений. У 87% больных травма сопровождается шоком, кровоизлиянием в тазовую клетчатку с распространением в забрюшинное пространство [5].
Цель работы — анализ особенностей диагностики и лечения пострадавших с сочетанными повреждениями таза и брюшной полости в неотложной хирургии и травматологии.
Мы проанализировали особенности диагностики и лечения 77 пострадавших с сочетанными повреждениями таза, госпитализированных в Городскую клиническую больницу №7 г. Казани.
За последние 2 года в наш стационар госпитализированы 115 пострадавших с повреждениями костей таза, у 77 (66,%) из них были сочетанные повреждения. Чаще сочетанное повреждение таза диагностировали у мужчин (51 человек, 66%). 85% пациентов были моложе 50 лет, 69% — моложе 40 лет.
В структуре повреждений таза наибольшую группу составили переломы лобковой и седалищной костей — 43 (55,8%) пациента, травма крестца зафиксирована у 31 (40,2%), разрыв крестцово-подвздошного сочленения — у 10 (12,9%), разрыв лонного сочленения — у 7 (9%). Повреждение бедра отмечено у 15 (19,4%) пациентов, плечевой кости — у 8 (10,3%), ключицы — у 3 (3,8%), кости голени — у 9 (11,7%), костей предплечья — у 16 (20,7%). Сочетанное повреждение таза и позвоночника в наших наблюдениях было у 18 (23,4%) больных, сочетанное повреждение колена — у 8 (10,3%). Чрезвертлужный перелом подвздошной кости был диагностирован в 10 (12,9%) случаях, разрыв лонного сочленения — в 7 (9%), перелом пяточной кости — в 5 (6,5%), изолированное повреждение колена — в 6 (7,8%) случаях.
Сочетанное повреждение таза и грудной клетки встречалось в 19 (24,7%) случаях, в том числе в 9 (47,3%) — множественные двусторонние переломы рёбер с нарушением дыхания. Односторонние переломы рёбер диагностированы в 10 (52,7%) случаях, при этом чаще переломы слева. Переломы рёбер, осложнённые пневмотораксом, зарегистрированы в 8 (42%) случаях, из них в 4 случаях — двусторонние. Гемоторакс отмечен у 5 больных, перелом грудины — в 1 случае.
Сочетанное повреждение таза и черепно-мозговой травмы диагностировано в 19 (24,7%) случаях, в их числе ушиб головного мозга — у 9 (47,3%) больных, сотрясение головного мозга — у 10 (52,7%). Сочетанное повреждение мягких тканей лица и костей зафиксировано в 19 (24,7%) случаях.
Пусковым моментом в развитии травматического шока и травматической болезни становится плазмокровопотеря. При массивных переломах костей таза кровотечение в мягкие ткани имеет профузный характер. В зависимости от характера повреждений кровопотеря достигает 2–3 л и более, причём кровопотеря происходит со скоростью до 800–1000 мл/ч.
Анатомическая предпосылка для возникновения забрюшинных кровоизлияний — связь фасциально-клетчаточных пространств таза с забрюшинным пространством, заполненным рыхлой клетчаткой, которая как губка впитывает излившуюся кровь [4].
В наших наблюдениях сочетанное повреждение таза у 57 (74%) больных сопровождалось шоком. В 46 (80%) случаях был шок ІІ–ІІІ степени, у 11 (20%) пострадавших — шок І степени.
Одно из наиболее тяжёлых повреждений — сочетание травмы таза и живота. Повреждение органов брюшной полости при переломах таза встречается с частотой от 6,6 до 26,3% случаев. Своевременная диагностика повреждений органов брюшной полости при сочетанной травме в связи с высокой летальностью пострадавших (до 50%) — одна из сложных проблем [3].
По литературным данным, из травм внутренних органов наиболее часто встречаются травмы мочевого пузыря, уретры, влагалища, прямой кишки, магистральных сосудов таза [2, 5]. В наших наблюдениях сочетанное повреждение живота и таза было диагностировано 17 (22%) пострадавших. В этой группе у 7 (41,2%) пациентов было повреждение паренхиматозных органов, сопровождающееся внутрибрюшным кровотечением, у 5 (29,4%) — повреждение печени, у 2 (11,8%) — травма селезёнки. Повреждение паренхиматозных органов и грудной клетки встречалось в 5 случаях. Внутрибрюшное кровотечение существенно усугубляет состояние пациента и увеличивает риск для его жизни.
Повреждение мочевыводящих путей было зафиксировано в 10 (58,8%) случаях: повреждение мочевого пузыря — в 5 (29,4%), почек — в 4 (23,5%). В 1 случае был установлен разрыв почки, в 3 — тяжёлые ушибы почек, сопровождающиеся макрогематурией, в 1 случае — разрыв уретры. Травма мочевого пузыря присутствовала при сочетанных повреждениях седалищных и лобковых костей.
Решающее влияние на прогноз для жизни пациента имеет своевременность оказания специализированной помощи. Особенно важен временной фактор при сочетанной травме таза и живота, сопровождающейся массивным кровотечением.
Разработанный в нашей клинике алгоритм [6] существенно сокращает время оказания специализированной помощи.
При тяжёлой физической травме любое перекладывание больного может привести к трагичным последствиям, срывая компенсаторные возможности организма. Для сокращения числа перекладываний пациента при госпитализации сразу проводили полное сканирование, а для уточнения объёма повреждений и тактики лечения — рентгеновскую компьютерную томографию повреждённых сегментов.
В наших наблюдениях у 80% пострадавших при шоке ІІ–ІІІ степени шоковый индекс был выше 24 баллов.
На первом этапе интенсивная терапия таких больных начиналась в противошоковой палате приёмно-диагностического отделения. В течение первого часа госпитализации при диагностике травмы таза для фиксации переломов, уменьшения внутритазового кровотечения и стабилизации костей таза применяли аппарат внешней фиксации в различной модификации в зависимости от характера повреждений (рис. 1), что позволяло стабилизировать гемодинамику и состояние пострадавших.
Рис. 1. Варианты остеосинтеза аппаратами внешней фиксации при переломах костей таза:
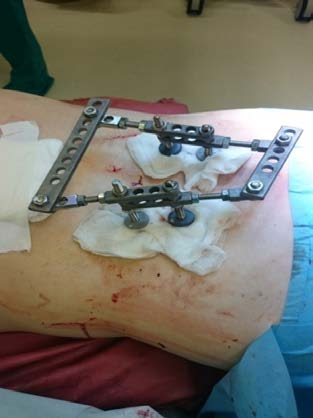
а — внешняя фиксация модулем аппарата;
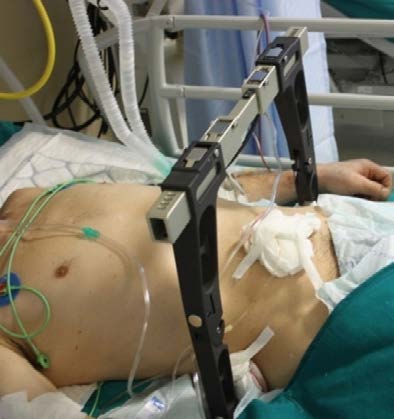
б — внешняя фиксация С-рамой; 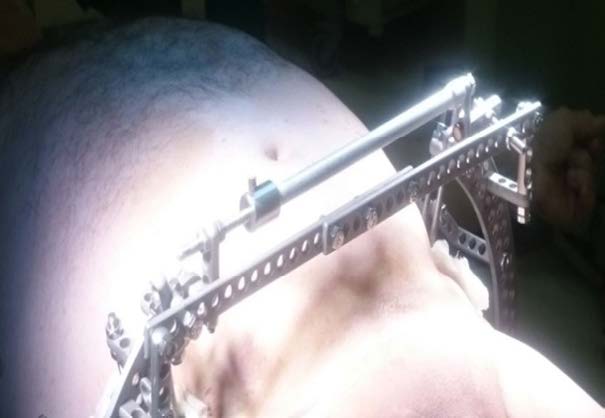
в — внешняя фиксация стержневым аппаратом
На втором этапе после стабилизации состояния и показателей гемодинамики, коррекции нарушений гомеостаза до развития вторичных осложнений на 5–7-е сутки проводили различные виды остеосинтеза. Предпочтение отдавали малоинвазивным оперативным вмешательствам [3].
Характер оперативного вмешательства зависел от вида повреждений таза (рис. 2). При невозможности точной закрытой репозиции проводили открытые операции в комбинации с малоинвазивными методами. Учитывая вероятность кровопотери более 1500 мл, до операции заранее готовили для проведения реинфузии аппарат Cell Saver и донорскую эритроцитарную массу. В наших наблюдениях аппаратом Cell Saver инфузии эритроцитарной массы проведены в 5 случаях.
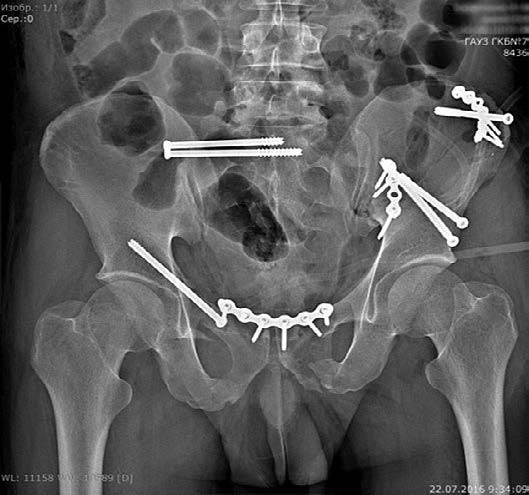
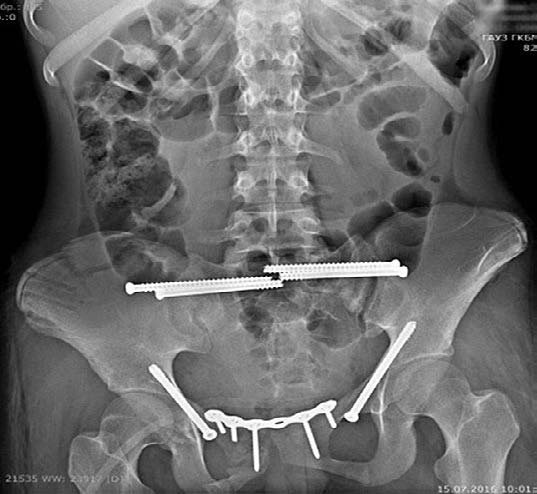
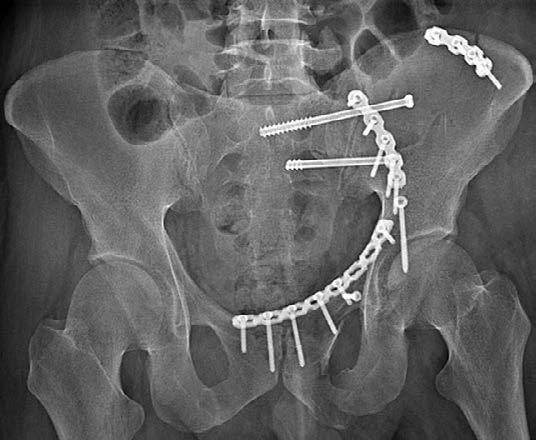
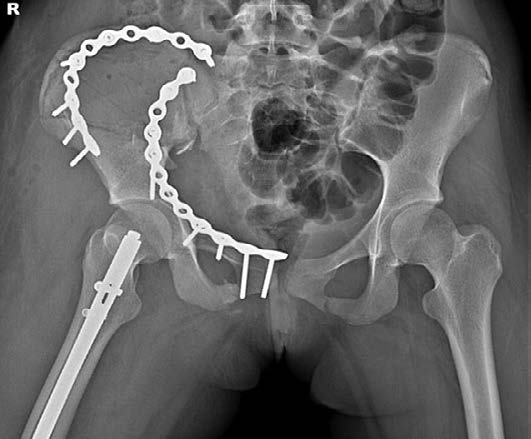
Рис. 2. Варианты остеосинтеза таза канюлированными винтами и пластинами
Малоинвазивные операции выполнены в 50% случаев. Малоинвазивные методы фиксации более анатомичны и позволяют активизировать пациентов в более ранние сроки (в среднем на 3–4-е сутки).
При диагностике повреждений органов брюшной полости для внешней фиксации переломов наиболее оптимальным считаем применение С-рамы для адекватного доступа при проведении лапаротомии. При сочетанных повреждениях живота (17 человек) все пациенты параллельно с проводимой интенсивной терапией оперированы в первые 2 ч.
Обширные внутритазовые гематомы в ряде случаев сопровождаются прорывом крови в брюшную полость, манифестируя повреждение органов брюшной полости. При ультразвуковом исследовании в брюшной полости в 4 случаях определялась свободная жидкость в малом тазу. При диагностической лапароскопии выявлены обширные гематомы малого таза с частичным прорывом в брюшную полость. Операции завершены санацией и дренированием брюшной полости, что позволило избежать напрасной лапаротомии.
При диагностике повреждений органов брюшной полости устранение повреждений проводили по малоинвазивному принципу. При массивной внутрибрюшной кровопотере (более 1000 мл) реинфузию проводили аппаратом Cell Saver. Во избежание усиления кровотечения внутритазовые гематомы не вскрывали. Средние сроки лечения пациентов с сочетанными повреждениями таза составили 21±6,5 дня.
1. Для сведения к минимуму травматизации пациента с тяжёлой сочетанной травмой при госпитализации необходимо немедленное полное сканирование пациента с последующей рентгеновской компьютерной томографией повреждённых сегментов для уточнения объёма повреждений и определения тактики лечения.
3. Ранняя фиксация переломов костей таза аппаратами внешней фиксации — один из главных аспектов противошоковой терапии у пациентов с сочетанной травмой таза с последующим малоинвазивным остеосинтезом на втором этапе лечения.
4. Необходим подбор оптимального аппарата внешней фиксации для возможности адекватного оперативного доступа.
Агаджанян В.В. Политравма. Новосибирск: Наука. 2003; 473 с.
Анкин Л.Н., Анкин Н.Л. Повреждения таза и переломы вертлужной впадины. Киев: Книга плюс. 2008; 216 с.
Бондаренко А.В., Круглыхин И.В., Войтенко А.Н. Использование канюлированных винтов в хирургии повреждений таза. Вестн. травматол. и ортопед. им. Н.Н. Приорова. 2016; (2): 25–35.
Иванова В.А., Колашов A.B., Чаплыгин С.С. и др. Клиническая анатомия и оперативная хирургия таза. Самара. 2010; 112 с.
Соколов В.А. Множественные и сочетанные травмы. М.: ГЭОТАР-Медиа. 2006; 512 с.
Чикаев В.Ф., Ибрагимов Р.А., Зайдулин Д.Г. и др. Особенности тактики диагностики и лечения пострадавших с сочетанной травмой при госпитализации в стационар І уровня. Вестн. соврем. клин. мед. 2014; 7 (2): 202–205.
Kouraklis G., Vagianos C. Damage control surgery. Arch. Hellenic Med. 2002; 19: 216–257.
Чикаев Вячеслав Фёдорович, Закиров Руслан Ильгизарович, Зайдуллин Дамир Галимуллович, Ильин Роман Олегович, Файзрахманова Гульнара Мубараковна
Казанский государственный медицинский университет, г. Казань, Россия
Городская клиническая больница №7, г. Казань, Россия
Читайте также:


