Пересадка костного мозга лечение лимфом
Современная израильская онкогематология излечивает от 60 до 100% больных лимфомой в зависимости от типа болезни. Эффективность лечения лимфомы в Израиле выше, чем в странах СНГ. Достижение хороших результатов в отдельных исследовательских центрах России, Украины, Белоруссии, в которых строго соблюдаются современные протоколы лечения, не оказывает существенного влияния на среднестатистические показатели, так как в целом онкологическая помощь в странах СНГ находится в плачевном состоянии. Основная причина низкой эффектвности терапии лимфом в постсоветских странах - нарушение протоколов лечения, частая замена оригинальных препаратов дженериками и ошибки в диагностике.
Предлагаем воспользоваться возможностями высокоразвитой израильской медицины для лечения лимфомы. Всю организацию лечения в Израиле , решение бытовых, транспортных, коммуникационных вопросов мы берем на себя, обеспечивая вашу полную сосредоточенность на процессе лечения. Предварительную программу диагностики и лечения с указанием стоимости каждого этапа мы предоставим Вам еще до вылета в Израиль.



Задать вопрос доктору
Лимфома – все о заболевании
Лимфома (рак лимфатической системы, лимфогранулематоз, лимфолейкоз) - опухолевое злокачественное заболевание лимфатической системы. Лимфома имеет первичный очаг и похожа на солидную раковую опухоль хотя в строго научном смысле раком не является. Кроме метастазирования, лимфома обладает способностью к диссеминизации, то есть распространению через кровь и лимфатическую систему.
Злокачественная опухоль берет свое начало из лимфоцита, который под воздействием канцерогенных факторов в любой момент своего развития может начать процесс бесконечного патологического деления, в результате которого аномальные клоны распространяются по лимфатической системе, накапливаются в различных органах, формируя опухоли преимущественно в лимфатических узлах, но также - в любом органе – молочной железе, желудке, кишечнике, матке и других. Во всем мире сегодня насчитывается более 1 миллиона больных лимфомой. Ежегодный прирост заболевания составляет 4%. Лечение лимфомы в Израиле - одна из актуальных задач медицины, так как Израиль считается страной с высокой заболеваемостью лимфомой. Очевидно, это связано с высокой продолжительностью жизни населения.
Понятие лимфома обьединяет около 40 видов этого заболевания, которые делятся на две основные группа - лимфомы Ходжкина (ЛХ) названной по имени Томаса Ходжкина, впервые описавшего эту болезнь, и неходжкинские лимфомы (НХЛ), которые иногда называют лимфосаркомами. Также в зависимости от характера течения, клинических признаков лимфомы делятся на агрессивные и индолентные. Как ни парадоксально, агрессивные лимфомы при правильной терапии излечимы, прогноз индолентных лимфом мало зависит от качества терапии, на сегодняшний день они считаются неизлечимыми, но с ними человек может жить десяток лет, и даже больше. Новые методы лечения лимфом, появивившиеся в последние годы, как раз и направлены на увеличение продолжительности жизни больных с такими типами болезни.
В соответствии с прогностическими факторами, которые были выработаны международными исследовательскими группами, лимфомы подразделяются на три прогностические группы - с благоприятным прогнозом, промежуточным и неблагоприятном. При наличии хотя бы одного неблагоприятного прогностического фактора болезнь относится к группе с неблагоприятным прогнозом. Лечение лимфомы в Израиле базируется на классификации этой болезни, предложенной ВОЗ в 2001 году.
Лимфомы Ходжкина 
Существует только один способ различить лимфому Ходжкина и неходжкинские лимфомы. Если при иммунногистохимическом анализе материалов биопсии обнаруживаются гигантские клетки Березовского- Рида-Штернберга, то мы имеем дело с лимфомой Ходжкина. НХ в свою очередь делятся на гистологические подтипы:
- смешанно-клеточный (35-50% случаев);
- нодулярный склероз (30-35%);
- лимфоидное истощение (10%);
- богатый лимфоцитами(5-6%).
НХЛ по сравнению с лимфомой Ходжкина более сложны в лечении, это связано как с их гистологическим многообразием, так и с худшим ответом на существующие схемы терапии. Две основные группы НХЛ - это В-клеточные и Т-клеточные лимфомы в зависимости от типа лимфоцитов-предшественников. 85% НХД у взрослых - это В-клеточные лимфомы.
Этиология лимфомы до сих пор не ясна, многочисленные теории связывают возникновение лимфомы с различными факторами, среди которых:
- наследственность
- влияние канцерогенных химических веществ
- вирусные инфекции - вирус Эпштейна-Барра, герпевирусы, Т-лимфотропные вирусы
- наличие иммунного дефицита. Лимфомы часто возникают у людей, прошедших лечение от других видов рака, больных инфекцией ВИЧ и СПИДом. Но до сих пор не выявлена взаимосвязь лимфом с вредными привычками - курением и употреблением алкоголя, лишним весом, неправильным питанием и всем тем,что называется образом жизни.
Под действием провоцирующих факторов клетки иммунной системы на любом этапе своего развития начинают беспорядочно делиться, образовывая критическое для организма количество патологических клонов.
Новое в диагностике лифомы в Израиле
При организации лечения центром Izmed обследование больного начинается в день приезда или на следующий день. Даже если есть результаты предыдущего обследования, диагностика проводится заново, с нуля. Это объясняется не стремлением израильских клиник увеличить ваши расходы, как считают некоторые пациенты, а вероятностью ошибок в предыдущей диагностике и ответственностью израильских врачей за результаты лечения. Израильские врачи могут использовать в своей работе лишь качественные материалы предыдущей биопсии и четкие снимки КТ, МРТ. Наличие этих материалов поможет вам сэкономить на диагностике.
Стоимость диагностики при лечении лимфомы в Израиле варьируется от 3 до 10 тысяч долларов.
Человек, у которого обнаружена лимфома, должен понимать, что далеко не всегда методы диагностики лимфомы совершенны. Учитывая многообразие лимфом и очень тонкие различия между ними, диагностика лимфом довольно сложна. Поэтому результаты обследования не всегда четкие и определенные. Есть немало случаев как ложноположительных, так и ложноотрицательных результатов, и интерпретация данных обследования - это трудная и ответственная задача, требующая опыта и профессионализма онкогематолога.
Лечение лимфомы в Израиле базируется на современных методах диагностики. Именно прогресс в диагностических методах стимулирует появление новых методов лечения.
Стандартная программа обследования при подозрении на лимфому включает расширенные анализы крови, биопсию лимфоузлов или тканей других органов, рентген и КТ.
Современное исследование крови, материалов биопсии в Израиле включает:
- иммунофенотипирование лимфоцитов периферической крови и тканей методом проточной цитометрии, которое определяет тип лимфомы, степень ее агрессивности
- цитогентические исследования методом полимеразной цепной реакии и FISH-гибридизации,которые обнаружвают транслокации и экспрессию генов. Сегодня генные аномалии обнаруживаются у 80% больных лимфомой. В основном это исследование имеет прогностическое значение.
- ПЭТ-КТ по сравнению с КТ имеет преимущества, так как этот метод можно использовать и при промежуточном мониторинге результатов лечения. На ПЭТ-КТ можно дифференцировать и некроз тканей и их рубцевание.
Современное лечение лимфомы в Израиле
Центр Измед сотрудничает с ведущими онкогематологами Израиля, их профессионализм и опыт признаются не только в Израиле.
- Доктор Оделия Гур - специалист высшей категории, зав отделения в больнице Ихилов медицинского центра Сураски.
- Профессор Элла Наперстак - онкогематолог международного уровня, возглавляет отделение онкогематологии в клинике Ассута.
- Профессор Офер Спилберг - онкогематолог клиники Ассута
В зависимости от предполагаемого протокола терапии, лечение может быть организовано на базе клиники Ассута, отделения онкогематологии больницы Ихилов или Ассаф ха Рофэ. Терапия лимфом основывается на точном определении подтипа лимфомы, степени ее агрессивности.
В современной израильской онкогематологии отдается предпочтение высокодозированной химиотерапии лимфом, но при этом соблюдается тонкая грань между достаточной и чрезмерной дозировкой.
До последнего десятилетия велся спор об эффективности двух протоколов химиотерапии при лечении лимфомы Ходжкина - МОРР (и ее модификаций) и ABVD, который разрешился в пользу схемы ABVD, которая в ходе нескольких рандоминизированных исследований показала статистическое преимущество при лечении первичных ЛХ. Комбинация полихимиотерапии с лучевой терапией признана на сегодня оптимальной стратегией лечения этого вида лимфом.
На продвинутых стадиях в лечении прогностически неблагоприятных лимфом может применяться протокол BEACOPP. После лечения у половины больных возникает бесплодие, поэтому мужчинам перед лечении лимфомы в Израиле рекомендуется криоконсервация спермы. Также существуют методы сохранения тканей репродуктивных органов для женщин

Лучевую терапию для лечения лимфом начали применять еще в начале 20 века, и до начала 21 века преобладала концепция радикального облучения, то есть, многопольного облучения всех лимфатических узлов с соседними зонами. Сегодня лучевая терапия по значимости уступает другим методам лечения. Лечение лимфомы в Израиле с использованием радиотерапии проводится исключительно в комбинации с полихимиотерапией и облучение делается только на зоны поражения. Давно ушло в прошлое высокодозированное и тотальное облучение, наметились тенденции к снижению количества курсов лучевой терапии. Это позволяет снизить риск отдаленных последствий - возникновения лейкемией и другими онкологических заболеваний.
Лечение лимфомы в Израиле в основном востребовано среди граждан СНГ в тех случаях, когда дело доходит уже до трансплантации костного мозга. И эти надежды на последний шанс израильская онкогематология в основном оправдывает. Пересадка гемопоэтических клеток в основном показана при неходжкинсикх лимфомах, так как лимфомы Ходжкина могут быть излечены с помощью лучевой и химиотерапии. Но при рецидиве ЛХ также может рассматриваться вопрос о ТКМ.
При резистентности НХЛ к другим видам лечения проводится аутологическая или аллогенная трансплантация, которой предшествует высокодозная химиотерапия. Если болезнь не затронула костный мозг, больной может стать донором самому себе.
Пересадка от родственного и неродственного донора - процедура гораздо сложнее, возможности для ее проведения в странах СНГ сильно ограничены, поэтому большинство больных, нуждающихся в этой процедуре, обращаются в израильские клиники.
Лечение лимфомы в Израиле с использованием пересадки костного мозга позволяет выжить 80-90% больным. В большинстве случаев такие больные могут рассчитывать на полное выздоровление.
Прогноз при лимфоме
Выживаемость при лимфоме сильно зависит от морфологического варианта опухоли: ЛХ более благоприятны, НХЛ - труднее поддаются лечению. Лечение лимфомы в Израиле демонстрирует одни из самых высоких показателей выживаемости в мире.
При лечении лимфомы Ходжкина пятилетняя выживаемость на всех стадиях составляет 80%, при обнаружении болезни на ранних стадиях в 93% случаев пациенты в течение 10 лет не имеют рецидивов болезни.
При распространенных стадиях пятилетняя выживаемость составляет 70%, двадцатилетняя - 60% (при использовании современных схем лечения).
К неблагоприятным прогностическим факторам на I-II стадиях лимфомы относят
- возраст старше 40-50 лет,
- поражение 3 и более лимфатических узлов,
- СОЭ выше 30 мм/час и при наличии симптомов интоксикации или 50 мм/час при их отсутствии.
Пятилетняя выживаемость при некоторых видах В-клеточных НХЛ лимфом - лимфоме маргинальной зоны, MALT, фолликулярных превышает 75%, в то время, как Т-лимфобластные, периферические Т-клеточные лимфомы излечиваются в 30-40% случаев. Относительно благоприятный прогноз имеют первичные лимфомы желудочно-кишечного тракта, легких, более злокачественны лимфомы груди, костей, яичников.
Новое в лечении лимфомы

На протяжении многих десятилетий лечение лимфомы главным образом основывалось на химиотерапии, но существующие схемы химиотерапии не улучшали показатели выживаемости больных с 70-х до 90-х годов 20 века. В последнее десятилетие-полтора появление новых препаратов, большинство из которых, биологических, позволило изменить подход к лечению лимфомы и повысить выживаемость больных. Разработка новых методов диагностики и промежуточного мониторинга лимфомы улучшили способность прогнозировать ход заболевания и определять схему оптимального лечения.
Биологическая терапия (иммуннотерапия) играет все более важную роль при лечении лимфомы в Израиле. К биологическим препаратам относят сыворотки белки, вакцины, препараты крови, вирусы.
Факторы роста - белковые препараты, которые применяют для восстановления нормальных показателей крови после химиотерапии, для минимизирования риска инфекций.
Моноклональные тела - белковые биопрепараты, которые находят и связываются с определенными мишенями - анигенами, находящимися на поверхности патологических клеток и вызывают их гибель. Самыми известными моноклональными антителами для лечения лимфом являются ретуксимаб (против антигена CD20) и кэмпас (против антигена CD52). применение которых доказано увеличивает продолжительность жизни больных. Биологические препараты не применяются в качестве монотерапии, а используются в комбинации с химиотерапией.
Применение онколитических вакцин для лечения лимфом пока является экспериментальным видом терапии.
Радиоиммунотерапия. Этот инновационный метод лечения сочетает в себе возможности лучевой и биологической терапии. При радиоиммунотерапии используются моноклональные тела, связанные с радиоактивным изотопом. Моноклональные тела, разыскивают мишень - патологические клетки, связываются с ними, а высвобождение радиации обеспечивает их прицельное облучение. Современное лечение лимфомы в Израиле, в основном НХЛ - фолликуллярной и трансформированной В-клеточной лимфомы, предполагает использование двух препаратов этой группы - Zevalin (Ибритумомаб) и Bexxar (Тозитумомаб). В результате клинических исследований, доказано, что применение Zevalin обеспечивало положительный ответ на лечение у 80% больных, а у 30% отмечено полное исчезновение симптомов.
Лечение имеет рад ограничений - аллергия на йодосодержашие препараты, существенное поражение костного мозга, предшествовавшая трансплантация костного мозга. После введения Зевалина и Бексара пациент на какое-то врем становится источником радиоактивного излучения, поэтому должен находиться несколько дней в условиях изоляции или держать дистанцию при общении с людьми. Охранительный период длится от 2 до 7 дней.
Лечение лимфомы в Израиле - цены
Стоимость лечения лимфомы в Израиле напрямую зависит от стадии болезни. При локализованных формах лечение может обойтись в 50-60 тысяч долларов, продвинутые стадии без использования пересадки костного мозга - в 80-100 тысяч долларов.

В сентябре 2017 года моя мама заболела лимфомой.

Мама из Северодвинска, это Архангельская область. Местные врачи поставили диагноз только через полгода. После этого мы год боролись с лимфомой и на какое-то время победили.
В этой статье я расскажу, сколько мы потратили на лечение и где взяли деньги. Предупреждаю сразу, что конец у этой истории будет печальный.
Как маме диагностировали лимфому
Онкологию начали подозревать только спустя пару месяцев. Тогда сделали биопсию лимфоузлов, но она получилась не с первого раза: несколько раз ее брали неправильно, поэтому результатов не было.
В конце концов диагноз все-таки подтвердили, хотя анализы еще на всякий случай отправили в областную онкологическую больницу в Архангельске для проверки. Это заняло еще три недели.

Что такое лимфома

Обычно первый симптом лимфомы — увеличение лимфоузлов. Не всегда это периферические лимфоузлы, которые можно увидеть при простом осмотре. Иногда в патологический процесс сразу вовлечены внутригрудные лимфатические узлы. Пациента может беспокоить сухой кашель, чувство нехватки воздуха, одышка. Если поражены внутрибрюшные лимфоузлы, то возникает боль, тяжесть, чувство переполнения в области живота.
При этом иногда даже при массивной опухоли у пациента может не быть значимых изменений в анализах крови. Только у части пациентов проявляются симптомы опухолевой интоксикации:
- Снижение массы тела на 10% за последние 6 месяцев.
- Повышение температуры выше 38 °C не менее трех дней подряд без признаков воспаления.
- Очень сильная ночная потливость.
Это все значит, что лимфому не так-то легко диагностировать.
Я узнала об исследовании, которое называется ПЭТ КТ — это метод диагностики онкологических заболеваний, в котором используют позитронно-эмиссионную (ПЭТ) и компьютерную томографию (КТ). Насколько я разобралась, ПЭТ КТ показывает очаги опухоли и помогает оценить развитие болезни.
Это довольно новое исследование: по ОМС в России его стали делать только несколько лет назад. В нашей региональной больнице его не упоминали. Но когда я спросила о нем на врачебном консилиуме, мы без вопросов получили направление.
Оборудование для ПЭТ КТ на тот момент было всего в 17 городах России: Москве, Санкт-Петербурге, Воронеже, Белгороде, Липецке, Екатеринбурге, Красноярске, Орле, Казани, Тамбове, Тюмени, Магнитогорске, Курске, Уфе, Челябинске, Хабаровске и Ханты-Мансийске. Ближайший к Северодвинску город — Санкт-Петербург, поэтому врач дал нам направление в петербургское отделение Российского научного центра радиологии и хирургических технологий. Без направления сделать ПЭТ КТ тоже можно, но это дорого: например, в 2019 году в этом центре исследование всего тела стоило 42 500 рублей.
стоит исследование ПЭТ КТ всего тела в 2020 году
Оказалось, что с городом нам повезло: нас готовы были принять уже через 2—3 дня после звонка в центр. В Москве даже за деньги исследование предлагали сделать самое раннее через полторы недели. По итогам повторной биопсии и результатов ПЭТ КТ врачи подтвердили, что у мамы лимфома, и довольно агрессивная.


Как диагностируют лимфому
Врач может заподозрить лимфому при увеличении лимфатических узлов, но диагноз ставят только по результатам биопсии. Если человек обнаружил у себя увеличенные лимфоузлы — лимфаденопатию — требуется обратиться к врачу. Дальше врач по совокупности клинических данных выбирает дальнейшую тактику обследования. При нарастающей лимфаденопатии — если лимфоузлы продолжают увеличиваться — нужно делать биопсию с обязательным гистологическим и иммуногистохимическим исследованием.

В Санкт-Петербурге на базе Северо-Западного государственного медицинского университета имени И. И. Мечникова работает Центр дифференциальной диагностики лимфаденопатий. Тут жителям Санкт-Петербурга и других регионов делают биопсию лимфоузла с гистологическим и иммуногистохимическим исследованием по ОМС.
Как мы выбрали больницу
Когда мы получили диагноз, стало понятно, что нужно как можно быстрее начинать лечение. Пять лет назад мама уже лечилась от рака шейки матки в областной онкологической больнице и все прошло хорошо, поэтому она была готова снова довериться местным врачам.
Но оказалось, что лимфому в Архангельской области лечат не в онкологической больнице, где хорошее финансирование и материально-техническая база, а в общей областной больнице. По очереди в эту больницу маму могли взять только через два месяца. Это слишком долго.

Мы стали искать подходящие больницы в других городах. Остановились на Центре онкогематологии и трансплантологии при Северо-Западном государственном медицинском университете имени И. И. Мечникова в Санкт-Петербурге. Там мы смогли начать лечение через 10 дней вместо двух месяцев.
Сразу после лечения врач сказал, что если бы мы не поторопились, скорее всего, мама была бы уже мертва. Такой вид лимфомы убивает человека меньше чем за год.
Почему важно время
Существуют разные варианты лимфом, они делятся на индолентные и агрессивные подгруппы.

Агрессивные лимфомы характеризуются высокой скоростью деления опухолевых клеток. Это приводит к быстрому распространению патологического процесса по организму, поэтому так важно в кратчайшие сроки поставить диагноз и начать химиотерапию.
Как получить квоту на лечение
Когда мы выбирали, где лечить лимфому, решили не рассматривать лечение за границей. Как нам сказали врачи, российские стандарты лечения лимфомы совпадают с европейскими, потому нет разницы в эффективности лечения в России и, скажем, в Германии.
Но есть разница в стоимости: лечение гражданам РФ покрывает бюджет. Полиса ОМС для этого не хватит, но можно получить квоту. Т—Ж уже писал, как выглядит процесс получения квоты на операцию в отдельной статье. Я расскажу, как было у нас.

Сначала мы собрали пакет документов:
- Результаты исследований ПЭТ КТ.
- Протокол решения врачебной комиссии архангельской больницы с направлением на лечение по программе высокотехнологичной медицинской помощи и выпиской из карты об анамнезе.
- Справку архангельской больницы о диагнозе мамы.
- Направление на госпитализацию, выданное в северодвинской больнице.
- Заявление о согласии на обработку персональных данных.
С документами мы пришли к своему лечащему врачу больницы в Северодвинске. Она передала документы вместе с заявлением на получение квоты в областную больницу, и мы стали ждать подтверждения. По закону на это у областной больницы три дня.
После этого все наши документы направили в лечебное заведение, которое было указано в заявлении. Как только областная больница подтверждает направление, пациенту выдают 14-значный номер, по которому можно отслеживать процесс на специализированном портале по ВМП.
Через неделю из Центра онкогематологии пришло положительное заключение. Какие документы нужны для госпитализации и когда приезжать, я уточняла по телефону.

Справка архангельской больницы с диагнозом мамы 
Направление на госпитализацию из северодвинской больницы
Приключения перед госпитализацией
По телефону мы договорились с заведующей отделения гематологии в петербургском Центре онкогематологии о сроках госпитализации. И тут начались неприятности.
На фоне долгого приема обезболивающих у мамы открылась язва. Ей сделали полостную операцию, поэтому она не смогла приехать в Санкт-Петербург к дате госпитализации. Был риск, что начало лечения серьезно сдвинется.
Поскольку у мамы были очень неспецифичные для лимфомы симптомы, врачи в Центре онкогематологии хотели еще раз проверить ее биопсию. На это уходит примерно 14 дней. Но начать проверку без биоматериала мамы они не могли, а он был в Северодвинске. Кроме того, они могли провести исследование по ОМС только своим пациентам — а мама еще формально им не была.
мы заплатили за дополнительную биопсию
Результаты анализа подтвердили диагноз архангельских врачей, и маму наконец-то взяли на лечение.
Как маме лечили лимфому
Маме прописали шесть курсов химиотерапии по четверо суток каждый. Курс химиотерапии — это отдельная история с поступлением в больницу, исследованиями, подготовкой к процедуре, самой химией и восстановлением в больнице. Перерыв между курсами — 28 дней.
Чтобы этого избежать, пациенту ставят подключичный порт. Он позволяет избежать многочисленных внутривенных инъекций. Для установки подключичного порта нужна отдельная операция, которую проводит сосудистый хирург. Маме ее тоже сделали по квоте.
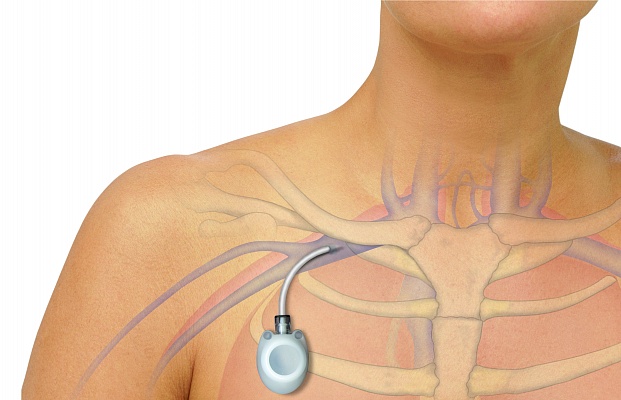
Установка подключичного порта выглядит так. Источник: Городская клиническая больница имени С. С. Юдина
После окончания шести курсов химиотерапии развитие заболевания у мамы остановилось. Далее ей предстояла пересадка костного мозга. В Центре онкогематологии пересадку не проводят, и нам дали направление в другую больницу, Исследовательский центр онкологии им. Петрова — тот самый, где ранее маме делали ПЭТ КТ. Для пересадки костного мозга у мамы дважды брали клетки, но их не хватило. В итоге пересадку не провели.
Квота покрыла все расходы на лечение. Кроме самой химиотерапии и операции по установке подключичного порта в лечение вошли консультации врачей, исследования, медицинские манипуляции вроде забора крови и установки капельницы. Если бы у нас получилось сделать пересадку костного мозга, квота покрыла бы и ее.

Мне было неловко спрашивать врачей, сколько стоит та или иная манипуляция. Судя по словам маминого врача, для россиян лечение всегда бесплатно: если не хватает полиса ОМС, оформляют квоту. Для иностранцев курс стоит от 50 до 200 тысяч и более. На сайте НМИЦ онкологии им. Петрова я нашла стоимость всех услуг.
Для примера я свела в таблицу некоторые процедуры и операции, которые делали маме, и их стоимость.

Неходжкинская лимфома – большая группа злокачественных заболеваний системы кроветворения, возникающих в результате мутаций ее лимфоидного ростка. Если патологической трансформации подвергаются B-лимфоциты, развивается B-клеточная лимфома, если трансформируются T-лимфоциты, возникает T-клеточная лимфома, а если натуральные киллер-клетки – NK-лимфома. Неходжкинские лимфомы составляют четыре пятых всех лимфом. В девяти случаях из десяти заболевают взрослые люди пожилого возраста.
В каждой из этих групп существует множество подвидов. Например, в группе B-лимфом – наиболее распространенных, составляющих 85% неходжкинских лимфом, различают более 10 различных вариантов. То же относится и к другим видам неходжкинских лимфом.
Столь же разнообразна и клиническая картина заболевания. Лимфома может протекать бурно и агрессивно (при этом она часто хорошо поддается лечению), а может – вяло (индолентно), долго не прогрессируя и даже не требуя лечения, но в то же время эти формы в большинстве своем неизлечимы.
Увеличение лимфоузлов, в первую очередь, подмышечных, паховых, шейных, безболезненное, не исчезающее на фоне антибиотикотерапии и нередко бессимптомное – постоянный признак лимфомы. По расположению и количеству лимфоузлов, вовлеченных в патологический процесс, определяют стадию заболевания.
Симптомы
Среди частых, но необязательных симптомов:
- выраженная общая слабость;
- обильная ночная потливость;
- быстрое и значительное похудение;
- стойкое повышение температуры, иногда более 38 градусов;
- локальные симптомы со стороны органов грудной клетки, брюшной полости, костей как отражение развившихся в них локальных опухолевых очагов.
Таким образом, симптомы неходжкинских лимфом неспецифичны, а формы многочисленны. Поэтому диагностика направлена не только на подтверждение лимфомы как таковой, но и на уточнение ее клинического варианта и стадии, так как от этого зависит тактика ведения пациента. Проводятся:
- клинические анализы крови с микроскопией мазков;
- биохимические анализы крови;
- трепанобиопсия грудины и подвздошных костей для получения образцов костного мозга. Иммунологические, гистохимические и цитогенетические исследования позволяют детально определить все особенности лимфомы у конкретного пациента. Например, мутация B-лимфоцитарного антигена CD-20, ответственного за пролиферацию лимфоцитов, приводит к их неконтролируемому размножению. Если такая мутация выявляется, могут быть назначены таргетные препараты, блокирующие этот ген;
- биопсия лимфоузлов с последующим лабораторным исследованием биоптата;
- компьютерная и магнитно-резонансная томография для первичной диагностики и динамического наблюдения очагов лимфомы в лимфатических узлах и внутренних органах;
- позитронно-эмиссионая компьютерная томография – для раннего выявления метастазов по вновь возникшим очагам аномального метаболизма.
К лечению агрессивных лимфом приступают немедленно по их выявлении, индолентные иногда наблюдают до первых признаков прогрессирования. Современная терапия неходжкинских лимфом включает в разных комбинациях:
- химиотерапию;
- лучевую терапию;
- иммунную терапию;
- трансплантацию костного мозга;
- хирургические методы.
Основу лечения составляет химиотерапия. Как правило, применяются протоколы из нескольких препаратов – полихимиотерапия. Лишь в отдельных случаях у пациентов преклонного возраста с тяжелыми сопутствующими заболеваниями и высокодифференцированными, относительно доброкачественно протекающими лимфомами, может быть проведено лечение единственным средством. Чаще всего применяются схемы из препаратов:
- циклофосфамид, доксорубицин, онковин, преднизолон;
- циклофосфамид, онковин, прокарбазин, преднизолон;
- блеомицин, адриабластин, циклофосфамид, онковин, преднизолон.
Закрепляющая, противорецидивная химиотерапия продолжается после полной нормализации анализов крови и ликвидации клинических проявлений на протяжении двух лет с интервалом в 3 месяца.
Лучевая терапия неходжкинских лимфом назначается ограниченно, в основном для воздействия на крупные локализованные очаги, а также в качестве паллиативной помощи при метастазах в костях.
Хирургические методы применяются индивидуально, в зависимости от локализации очагов лимфомы во внутренних органах и вызванных ими осложнений. Спленэктомия (удаление селезенки) выполняется очень часто, а при первичном ее поражении – практически всегда.
Трансплантация стволовых клеток (пересадка костного мозга) – сложная, но систематически выполняющаяся в иностранных гематологических клиниках процедура. Именно с помощью донорской (а при непораженном костном мозге пациента – и аутогенной) трансплантации там справляются с устойчивыми к химиотерапии, рецидивирующими и особо злокачественными вариантами неходжкинских лимфом. Перед трансплантацией проводится агрессивный курс высокодозной химиотерапии, позволяющий уничтожить практически все злокачественные лимфоидные клетки. Функция крови в дальнейшем восстанавливается благодаря трансплантированному и прижившемуся здоровому костному мозгу.
Трансплантация костного мозга – вмешательство с потенциально высоким риском. В ведущих гематологических центрах мира эти риски удается минимизировать за счет большого опыта и высокой квалификации персонала, регулярно проводящего подобные манипуляции, совершенной методики ее выполнения, а также обеспечения идеальной внешней среды для пациента в критические периоды терапии.
Квалификация специалистов, оснащение гематологических центров и доступность наиболее прогрессивных методов лечения в развитых зарубежных странах позволяют успешно решать наиболее сложные проблемы в лечении неходжкинских лимфом. Это лечение рецидивирующих, распространенных и прогностически неблагоприятных клинических вариантов. Для их преодоления в зарубежных клиниках широко используются иммунотерапия и трансплантация костного мозга, традиционная химиотерапия проводится только оригинальными препаратами. Поэтому полной длительной ремиссии достигают 70-80% пациентов, а 5-летняя выживаемость превышает 90%.
Читайте также:


